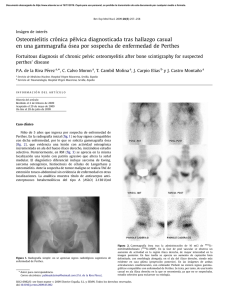
OSTEOMILITIS SINTOMAS Los síntomas de la osteomielitis aguda pueden ser muy variables y dependen mucho de lo aguda que sea la infección, la localización de los huesos afectados, y el microorganismo que la produzca, así como de las enfermedades de base que tenga el paciente. Lo más habitual es la aparición de síntomas en la zona afectada: tumefacción de las partes blandas, dolor local intenso, limitación de la movilidad de la extremidad afectada, y enrojecimiento de la zona. La celulitis (infección o inflamación de la piel y el tejido celular subcutáneo) puede estar asociada a la osteomielitis en algunos casos. De hecho, la celulitis recurrente puede ser un signo de alarma de una osteomielitis subyacente. Adicionalmente, puede aparecer fiebre asociada con escalofríos, malestar general, e incluso pérdida de peso. En la osteomielitis crónica, la evolución de la clínica es más insidiosa. La fiebre puede ser de más bajo grado o estar ausente, y los síntomas locales (dolor, enrojecimiento, tumefacción) pueden ser más larvados, menos aparentes. A veces, se pueden formar fístulas por donde se drena una secreción purulenta. Si la afectación es en la columna vertebral, se puede producir un absceso epidural e incluso, en los casos más graves, compresión de la médula espinal o inflamación de la misma. En algunos casos se puede llegar a extender la infección a zonas cercanas a la columna, formando un absceso paravertebral o en el músculo psoas, pero esto no es muy frecuente. El diagnóstico diferencial de la osteomielitis abarca todas las enfermedades que pueden producir dolor óseo agudo o crónico. Esto incluye la artrosis, los tumores óseos primarios o metastásicos, las fracturas, o el dolor postoperatorio. También puede haber una infección de partes blandas con una osteomielitis simultánea. Diagnostico Es muy importante el diagnóstico oportuno de la osteomielitis aguda, porque con el tratamiento antibiótico correcto se puede evitar la necrosis del hueso y la cronificación de la infección. Es frecuente el aumento de los leucocitos en la analítica, pero no ocurre siempre. La velocidad de sedimentación globular y la concentración de proteína C reactiva en sangre están elevadas en la mayoría de los casos, tanto en la forma aguda como en la crónica. No obstante, estos datos no son específicos de la osteomielitis, aunque sus valores iniciales son útiles para monitorizar la eficacia del tratamiento. Los cultivos de sangre pueden ser positivos hasta en la mitad de los casos de osteomielitis aguda hematógena, pero en la crónica casi siempre son negativos. El diagnóstico definitivo se basa en la sospecha clínica que guiará a la realización de pruebas de imagen que permitan el diagnóstico de la osteomielitis. Puede aparecer una lesión ósea incluso en una radiografía simple, aunque de forma más tardía que en una gammagrafía. Actualmente, en la mayoría de los casos se recurre a la realización de tomografía computarizada (TC) o resonancia magnética (RM), o ambas. Este tipo de pruebas tienen una gran sensibilidad para detectar la infeccón y delimitar la extensión del área de hueso afectada. Es importante obtener una muestra para su procesamiento microbiológico, realizando un cultivo del material infeccioso obtenido a través de una punción-aspiración con aguja fina (PAAF), o una biopsia abierta si es necesario. Es posible realizar recogidas de muestras también en los casos de osteomielitis vertebral con control radiológico con TC durante la punción. Tratamiento. La osteomielitis aguda requiere de tratamiento antibiótico que debe ser iniciado sin demora, aunque idealmente se debería obtener una muestra de material infeccioso previamente. De forma inicial se utilizan antibióticos de forma empírica, es decir, dirigidos a los posibles gérmenes causantes de la osteomielitis según las características de la infección y del paciente. Se debería comenzar el tratamiento en las primeras 72 horas desde el inicio del cuadro, pues en ese período el hueso aún conserva una adecuada irrigación sanguínea y el antibiótico llega mejor al foco infeccioso. Inicialmente se utilizan antibióticos intravenosos a dosis altas en combinación. Se suele utilizar una combinación de cloxacilina o vancomicina con una cefalosporina, aunque si la causa es una mordedura, una fractura abierta, o una intervención quirúrgica, se suele recurrir también a otros como los carbapenem, la clindamicina o la piperacilina-tazobactam. Una vez que se disponga del resultado del cultivo, se modifica el tratamiento antibiótico para dirigirlo a ese microorganismo en concreto. Tras la segunda semana, y si la evolución es favorable, se puede pasar a antibióticos por vía oral si es posible. La duración del tratamiento de la osteomielitis aguda varía entre uno y dos meses (en el caso de la osteomielitis aguda vertebral). Además, suele ser necesario el reposo de la extremidad afectada o una ortesis de columna en el caso de la afectación vertebral. Cuando mejoran los síntomas se puede reanudar una actividad progresiva. Se debe realizar un seguimiento analítico y clínico durante el tratamiento, y con pruebas de imagen (TC o RM) al finalizarlo y unos 3-6 meses después, teniendo en cuenta que la resolución radiológica completa siempre va por detrás de la verdadera curación. Tratamiento de la osteomielitis crónica En la osteomielitis crónica, además del uso de antibióticos de forma prolongada, en muchas ocasiones se requiere cirugía, limpiando la zona afectada del material infeccioso, desbridando los tejidos muertos para facilitar la llegada del antibiótico, y rellenando los defectos óseos. También se puede aplicar un tratamiento antibiótico local en el hueso afectado. Si no funcionan el tratamiento antibiótico ni el quirúrgico, se puede ensayar la oxigenoterapia hiperbárica. En ocasiones es muy difícil conseguir la curación completa de la osteomielitis crónica, y puede ser necesario tomar antibióticos de forma prolongada. En alguna ocasión se puede tener que llegar a amputar alguna parte si se asocia por ejemplo a una falta de riego de la extremidad (como en el pie diabético). A veces se opta por una actitud conservadora, vigilando la evolución de la infección, con períodos sin tratamiento activo. El éxito del tratamiento depende no sólo de los antibióticos y de la posible cirugía, sino también de la posibilidad de mejora de la enfermedad subyacente: se deben corregir los déficits nutricionales de los pacientes desnutridos, mejorar el riego sanguíneo en los pacientes con isquemia si es posible, o mejorar el control de la diabetes. El fracaso del tratamiento puede conllevar la recidiva de la infección. En casos extremos se pueden producir fístulas en la zona, o una amiloidosis secundaria, aunque esto es poco frecuente. Las medidas de prevención más importantes frente a la osteomielitis son el control de las enfermedades crónicas que puedan facilitar su aparición y evitar la infección asociada a la cirugía osteoarticular. Prevención La manera más fácil de prevenir la osteomielitis es practicar la buena higiene. Si te cortas o si tienes una herida — especialmente una herida profunda — asegúrate de que la limpias cuidadosamente. Lávala con agua y jabón, manteniéndola debajo del agua corriente durante al menos cinco minutos para enjuagarla bien. Para mantener la herida limpia después de lavarla, debes cubrirla con una gasa esterilizada o un paño limpio. Puedes aplicar una crema antibiótico sin receta, pero lo más importante es mantener la herida limpia. Asegúrate de consultar con tu doctor, especialmente si tienes una herida que no se cura y si continúas sintiendo dolor.