trombótica, sino que en ocasiones puede ser hemorrágica. Sin
Anuncio

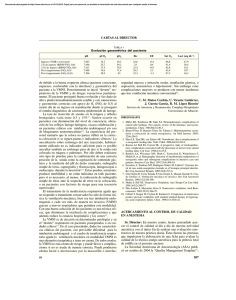
Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS AL DIRECTOR Fig. 1. Estudio preoperatorio de un paciente con epidermolisis bullosa. Gráfico de tromboelastometría mostrando máxima firmeza del coágulo muy elevada. Valores obtenidos y límites de la normalidad en tres test (entre paréntesis). En el recuadro se muestra el estudio de laboratorio preoperatorio. Hb = Hemoglobina, HTO = Hematocrito, TP = Actividad de protrombina, TC = tiempo de cefalina, INR = International Normalized. Ratio, RTC = Ratio del TC. trombótica, sino que en ocasiones puede ser hemorrágica. Sin embargo, con la evidencia científica disponible hasta el momento, la mayor utilidad del tromboelastograma es el diagnóstico de las alteraciones de la hemostasia y la monitorización de la respuesta al tratamiento, que se pueden realizar al pie de paciente. En una reciente revisión sistemática de la literatura para comprobar la capacidad predictiva del tromboelastrograma (TEG, Haemoscope Corporation, IL, EEUU) para detectar los estados de hipercoagulabilidad se ha comprobado que el mejor parámetro para identificar los estados de hipercoagulabilidad y predecir los eventos trombóticos es la máxima amplitud (MA, equivalente al MCF del ROTEM), aunque la capacidad predictiva de la tromboelastografía sobre los episodios tromboembólicos es altamente variable y se requieren más estudios prospectivos3. En pacientes oncológicos con tumores sólidos en los que se hizo estudio de coagulación usando los tiempos de coagulación habituales y tromboelastometría se demostraron signos tromboelastométricos de hipercoagulabilidad4. Además, en un trabajo realizado sobre 240 pacientes sometidos a diversos procedimientos quirúrgicos se comprobó que un estado de hipercoagulabilidad postoperatoria determinada mediante la máxima amplitud del TEG (MA) se asocia con complicaciones trombóticas postoperatorias, incluyendo infarto de miocardio5. En el momento actual, a pesar de la importancia de la monitorización en la práctica anestésica, la hemostasia se monitoriza de forma deficiente, utilizando los tiempos de coagulación (TP y TC) diseñados para la monitorización de la anticoagulación con antagonistas de la vitamina K y para el diagnóstico de déficits aislados de factores (hemofilias). Estos test basados en procesos poco fisiológicos in vitro, detectan en plasma, tras estimulación artificial, la formación de fibrina mediante medidas ópticas. La velocidad de formación del trombo, su firmeza y tendencia a disolución no pueden extrapolarse de estos test, ni tampoco los efectos de los componentes celulares de la sangre (hematíes y plaquetas), ni los de los inhibidores de la agregación plaquetaria, o 646 factores como el de Von Willebrand o el XIII, por lo que tienen escaso valor predictivo para la hemorragia postoperatoria6. La profilaxis tromboembólica se indica de forma empírica y, en ocasiones, el tratamiento anticoagulante se lleva a cabo con fármacos cuya monitorización requiere determinaciones que no se realizan de rutina (heparinas de bajo peso molecular). Así mismo la antiagregación se lleva a cabo con uno o varios fármacos simultáneamente, sin realizar controles de la hemostasia primaria, ni siquiera en el periodo perioperatorio. Manejamos estos fármacos en base a nuestros conocimientos de farmacología, retirándolos durante un periodo de seguridad que intentamos sea el mínimo posible para evitar complicaciones a nuestros pacientes. Es hora de incorporar a la práctica clínica los monitores de la hemostasia disponibles en el mercado y estimular la investigación en este campo. A. Pérez Ferrer, E. Gredilla Díaz, J. de Vicente Sánchez, Y. Laporta Báez Servicio de Anestesiología y Reanimación. Hospital Universitario Infantil. La Paz. Madrid. BIBLIOGRAFÍA 1. Fernández Torres B, Ramos Martínez E, Rosendo Ríos R, Rodríguez Mejías R, Gutiérrez Guillén A. Trombocitosis severa perioperatoria en un caso de resección pulmonar. Rev Esp Anestesiol Reanim. 2009; 56(4):239-244. 2. Lang T, Von Depka M. Possibilities and limitations of thromboelastometry/thromboelastography. Hämostaseologie. 2006;26 (Suppl 1):S21S29 3. Dai Y, Lee A, Critchley LA, White PF. Does thromboelastography predict postoperative thromboembolic events? A systematic review of the literature. Anesth Analg. 2009;108(3):734-42. 4. Akay OM, Ustuner Z, Canturk Z, Mutlu FS, Gulbas Z. Laboratory investigation of hypercoagulability in cancer patients using rotation thrombelastography. Med Oncol. 2009;26(3):358-64. 5. McCrath DJ, Cerboni E, Frumento RJ, Hirsh AL, Bennett-Guerrero E. Thromboelastography maximum amplitude predicts postoperative thrombotic complications including myocardial infarction. Anesth Analg. 2005;100(6):1576-83. 6. Innerhofer P. Perioperative management of coagulation. Hämostaseologie. 2006;26(Suppl 1):S3-S14. COMBINACIÓN DE KETAMINA Y REMIFENTANILO EN CIRUGÍA PEDIÁTRICA OTOLÓGICA Sr. Director: Presentamos el caso de un paciente pediátrico, al que se le realizó una timpanoplastia con anestesia general balanceada con perfusión continua de remifentanilo y bolos de ketamina. El remifentanilo es un opioide de acción ultra-corta habitualmente utilizado en adultos, tanto para anestesia quirúrgica como para analgosedación consciente, sin embargo su uso está menos extendido en niños. Paciente de 10 años, 33 kg de peso y sin antecedentes médicos de interés, salvo continuas infecciones de vías respiratorias altas, con afectación ótica. Sin alergias conocidas, había sido intervenido de adenoidectomía con 5 años. La exploración física no mostraba hallazgos significativos y la analítica se mantenía dentro de la normalidad. Previa a la cirugía se le realizó una tomografía computerizada que mos64 Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS AL DIRECTOR tró ocupación de celdillas, antro mastoideo y la caja timpánica con erosión de la cadena de huesecillos y espolón timpánico del oído izquierdo, así como dehiscencia ósea bilateral del canal óseo del nervio facial, relacionados con otitis erosiva con posible diagnóstico diferencial con colesteatoma. El oído derecho era normal. Valorado en consulta de preanestesia fue catalogado con un estado físico de la Asociación Americana de Anestesiólogos (ASA) I. Con la monitorización estándar recomendada por la SEDAR, el paciente fue preoxigenado con FiO2 del 80%, se practicó inducción anestésica con sevoflurano al 7% y una mezcla de oxígeno y óxido nitroso al 50%. Tras alcanzar una profundidad anestésica adecuada, se canalizó un acceso venoso (catéter calibre 22G) y se administró 100 mg de fentanilo, 100 mg de propofol, 15 mg de atracurio y 0,3 mg de atropina. Posteriormente se intubó la tráquea con un tubo flexometálico del número 6,5. La ventilación se llevó a cabo mediante control por presión con un volumen corriente entre 8 y 10 ml kg-1 y una frecuencia de 15 respiraciones por minuto. El mantenimiento se realizó con una CAM de 1,5% de sevoflurano y oxígeno/aire al 50%, perfusión continua de remifentanilo a dosis de 0,2-0,4 mg kg-1 min-1, para mantener una PAM en torno a 55 mmHg. Se le administraron 4 bolos de ketamina de 3 mg cada uno. Se le administró una perfusión de suero fisiológico a 65 ml h-1. Añadiendo 4 mg de dexametasona y 4 mg de ondansetrón para prevención de vómitos en el postoperatorio1. El paciente estuvo estable hemodinámicamente durante el procedimiento, cuya duración fue de 230 minutos. Media hora antes del fin de la intervención, se le administraron 495 mg de paracetamol, 1.320 mg de metamizol y 66 mg de tramadol iv; y al comenzar la sutura cutánea se detuvo la perfusión de remifentanilo. Cinco minutos tras su suspensión, el paciente comenzó a respirar espontáneamente y al minuto siguiente fue extubado, cuando alcanzó un volumen corriente de unos 240 ml. Acabada la cirugía el paciente fue trasladado a Unidad de recuperación postanestésica (URPA), donde permaneció 2 horas siendo dado de alta a la sala de hospitalización sin complicaciones. Durante los periodos postoperatorio inmediato y tardío no presentó alteraciones psicomiméticas. La timpanoplastia2 es la intervención quirúrgica para corregir una perforación de la membrana timpánica, que puede ocurrir en niños como complicación de una otitis media crónica. Existen diferentes abordajes para realizar esta técnica. En nuestro paciente, no sólo se efectuó una timpanoplastia, también se realizó la reparación de la membrana timpánica, disyunción de la articulación incudo-estapedial, colocando un injerto de cartílago, entre el yunque erosionado y la cabezuela del estribo. Este tipo de intervención se realiza bajo visión microscópica precisando un campo operatorio exangüe. Algunos de los requisitos que presenta esta intervención son la limitación en el uso de óxido nitroso, éste difunde al interior de las cavidades cerradas del organismo ocasionando un aumento de la presión en el oído medio y tras su interrupción se puede originar una presión negativa provocando inestabilidad de los injertos quirúrgicos; la necesidad de dis65 minuir la hemorragia en el campo quirúrgico; intentar minimizar los vómitos postoperatorios de origen central. La utilización de ketamina como complemento a una analgesia iv con opioides ha demostrado ser útil3. En niños, se han encontrado evidencias sobre el efecto analgésico de la ketamina administrada vía iv o caudal. Los ensayos pediátricos4 concluyen que la ketamina, a dosis media de 0,4 mg kg-1, podría ser empleada como analgesia intraoperatoria. Sus efectos psicomiméticos son desagradables pero no ofrecen compromiso vital y, en pacientes anestesiados, las probabilidades de que aparezcan son mínimos3,4. Además el desarrollo del enantiómero levógiro S-ketamina mejora su relación potencia-efectos secundarios. Un metaanálisis3 sobre administración de ketamina asociada a morfina para dolor agudo postoperatorio vía iv concluyó que a dosis subanestésicas reduce los requerimientos de morfina en las primeras 24 h postoperatorias, así como la incidencia de náuseas y vómitos. Dosis de 0,1 mg kg-1 h-1 de ketamina iv presentan un efecto antihiperalgésico previniendo la tolerancia aguda producida por opiodes administrados intraoperatoriamente tales como fentanilo, remifentanilo o morfina administrada para dolor agudo postoperatorio5. Este efecto se explica por la interacción entre el receptor µ de los opioides y los NMDA presinápticos en el asta posterior de la médula espinal5,6. En timpanoplastias previas (sin ketamina) se administró cloruro mórfico para analgesia postoperatoria a dosis de 0,5 mg/kg en 24 horas. En este caso, al esperar menores requerimientos analgésicos3, sustituimos este fármaco por tramadol con un resultado muy satisfactorio (EVA 2) y una menor incidencia de náuseas y vómitos (un solo episodio en las primeras 24 h). Estudios sobre la farmacocinética de remifentanilo en pacientes pediátricos sometidos a cirugía electiva o procedimientos diagnósticos han demostrado que se producen cambios en su aclaramiento y volumen de distribución, según la edad del paciente, sin alteraciones de su vida media7. Otros estudios tampoco han demostrado diferencias significativas en requerimientos anestésicos ni tiempos medios hasta la recuperación de la ventilación espontánea ni en los tiempos de extubación, cuando se han comparado diferentes grupos de edad8,9. Remifentanilo presenta tanto un rápido inicio como fin de efecto, evitando su acúmulo en el organismo gracias a su metabolización por esterasas plasmáticas. No retrasa el despertar ni provoca depresión respiratoria tardía tras su rápida eliminación7. También permite reducir las dosis de sevoflurano, disminuyendo el riesgo de sobredosificación y efectos secundarios indeseables10. Todo esto convierte al remifentanilo en un óptimo analgésico que consigue controlar el dolor intraoperatoriamente, proporcionando gran estabilidad hemodinámica, al suprimir los estímulos simpáticos, y permitiendo una recuperación y extubación precoces del paciente11. Sin embargo, su corta vida media hace que el efecto analgésico tras su interrupción sea breve, por lo que habrá que suplementarlo, antes de su suspensión, con algún fármaco de efecto más prolongado para el manejo del dolor postoperatorio, en nuestro caso AINE y opioides de potencia media. La técnica de anestesia pediátrica basada en la analgesia 647 Documento descargado de http://www.elsevier.es el 20/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS AL DIRECTOR con remifentanilo y dosis subanestésicas de ketamina es una técnica efectiva, segura, con una gran calidad de recuperación anestésica y que puede ser considerada como una alternativa válida dentro de la anestesia pediátrica convencional. M. T. Parras Maldonado*, P. L. García Saura*, D. Carrasco De Andrés** *Servicio de Anestesiología y Reanimación. Complejo Hospitalario de Jaén. Jaén. **Servicio de Cirugía Vascular y Angiología. Hospital Universitario San Cecilio. Granada. BIBLIOGRAFÍA 1. Fujii Y. Current management of vomiting after tonsillectomy in children. Curr Drug Saf. 2009;4(1):62-73. 2. González I, Domech A, Reboredo Y, Rodríguez M, Gómez E, Collado I. Consideraciones anestésicas para timpanoplastias en el paciente pediátrico. Revista médica Electrónica (serie en Internet). 2008;1(11): (aprox.6 p.). Disponible en http://www.cpimtz.sld.cu/revista%20medica/año%202008/vol1%202008/ema11.htm 3. Bell RF, Dahl JB, Moore RA, Kalso E. Perioperative ketamine for acute postoperative pain. Cochrane Database Syst Rev. 2006;25(1): CD004603. 4. Nadia E, Martin T. Ketamine and postoperative pain – a quantitative systematic review of randomised trials. Pain 2005;113:61-70. 5. Richebe P, Rivat C, Rivalan B, et al. Low dose ketamine: antihyperalgesic drug, non analgesic. Ann Fr Anesth Réanim 2005;24(1112):1349-59. 6. Laulin JP, Maurette P, Corcuff JB, et al. The role of ketamine in preventing fentanyl-induced hyperalgesia and subsequent acute morphine tolerance. Anesth Analg. 2002;94(5):1263-69. 7. Ross AK, Davis PJ, Dear Gd GL, Ginsberg B, McGowan FX, Stiller D, et al. Pharmacokinetics of remifentanil in anesthetized pediatric patients undergoing elective surgery or diagnostic procedures. Anesth Analg. 2001;93(6):1370-2. 8. Reinoso-Barbero F, Castro LE; Grupo de Anestesia Pediátrica Basado en la Analgesia. Influencia de la edad pediátrica en la técnica de anestesia basada en la analgesia con remifentanilo. Rev Esp Anestesiol Reanim. 2004;51(1):12-9. 9. Vidal MA, Velázquez A, Morgado I, Pérez Bustamante F, Torres LM. Sedación con remifentanilo para una traqueostomía en un paciente pediátrico. Rev Esp Anestesiol Reanim. 2004;51(10):600-3. 10. Lopez AM, Peiró C, Matoses S, Silvestre A, Tomás J, Montero R. Anestesia general con perfusión de remifentanilo para desbridamiento e injerto a tres grandes quemados pediátricos. Rev Esp Anestesiol Reanim. 2004;51(1):47-50. 11. German JW, Aneja R, Heard C, Dias M. Continuous remifentanil for pediatric neurosurgery patients. Pediatr Neurosurg. 2000;33(5):227-9. oxígeno a través del TET con el globo interno perforado con agujas de diferentes calibres, en tráqueas humanas y comprobaron su permeabilidad. Posteriormente se ha publicado la aplicación de este sistema, destacándose la necesidad de monitorizar la presión del manguito para evitar posible yatrogenia3,4. Exponemos un caso de fuga del neumotaponamiento en un paciente que además de presentar criterios de intubación difícil estaba colocado en decúbito lateral, en el que se improvisó un sistema de insuflación continua de oxígeno con monitorización de la presión. Se trataba de un paciente de 62 años de edad y 78 kg de peso, con antecedentes de hipertensión arterial, dislipemia y ronquera programado para nefrectomía izquierda. A la exploración de la vía aérea se observó una apertura bucal grado III de Mallampati-Samsoon, una distancia tiromentoniana menor de 6 cm y una distancia interincisivos mayor de 3 cm. Se calificó como ASA II y se propuso anestesia general combinada con epidural. Ante los criterios de vía aérea difícil se decidió intubación mediante fibroscopio empleándose sedación con remifentanilo y midazolam, y anestesia local con previa nebulización de lidocaína al 2% y gárgaras con gel de lidocaína al 2%. Al segundo intento pudo colocarse un TET anillado (Rüsch International, Esslingen, Alemania). Tras comprobarse su correcta colocación, se procedió a la inducción de la anestesia general mediante propofol, remifentanilo y rocuronio, y mantenimiento mediante sevoflurano y remifentanilo. Se colocó al paciente en decúbito lateral derecho una vez instaurada ventilación mecánica (Respirador Avance, Datex-Ohmeda GE healthcare, EUA) controlada por volumen [volumen corriente (Vt) 550 mL, frecuencia respiratoria (FR) 12 min-1, presión meseta 18 cmH2O] sin incidencias. Se inició la cirugía y tras 20 minutos de la incisión, se observó una fuga de 150 mL de Vt espirado (Vte) y pérdida repetida de presión del globo piloto. Se cambió a ventilación controlada por presión (presión inspiratoria 22 cmH2O) disminuyendo la fuga a 100 mL de Vte pero requiriendo repetidamente la reinsuflación del globo piloto. Para intentar solucionar el problema, se conectó un flujo continuo de oxígeno al globo piloto, a través de una llave de INSUFLACIÓN CONTINUA MONITORIZADA PARA COMPENSAR FUGA AÉREA DEL NEUMOTAPONAMIENTO TRAQUEAL Sr. Director: La fuga del neumotaponamiento de un tubo endotraqueal (TET) durante una intervención quirúrgica impide el sellado correcto de la tráquea, lo que puede dificultar la ventilación y aumentar el riesgo de broncoaspiración. La solución es el recambio del TET, sea mediante laringoscopia convencional o con ayuda de intercambiadores1, pero en ocasiones el contexto quirúrgico (posición, campo operatorio, etc.) y/o anestésico (intubación difícil) dificultan dicho recambio. Una alternativa sería la insuflación continua del globo piloto. Suárez Artamendi et al2 aplicaron flujos continuos de 648 Fig. 1. Fotografía del sistema de flujo continuo donde se aprecia una llave de tres pasos conectada respectivamente al globo piloto, a la fuente de oxígeno y al manómetro de presión. El globo permanece hinchado a 30 mbar a pesar de estar perforado con una aguja. 66