Aproximacion al paciente con posibles trastornos del ritmo
Anuncio

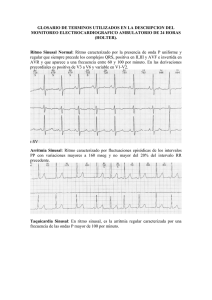
Aproximación al paciente con posibles trastornos del ritmo cardiaco: Carlos José Jaramillo Gómez Cuando pensar que hay un trastorno del ritmo cardiaco: Síntomas: cuando el paciente consulta por palpitaciones, mareos, caídas no explicadas, debilidad, sincope, disnea, descompensación de falla cardiaca, una muerte súbita abortada, embolismos sistémicos o embolismos pulmonares. Signos: el hallazgo de un pulso rápido o lento, irregular, la auscultación de ruidos cardiacos lentos, rápidos, irregulares, presencia de ondas anormales en el pulso yugular, colapso hemodinámico, perdida de la conciencia, signos de falla cardiaca, embolismos sistémicos. Algunas claves en la historia: El comienzo busco de unas palpitaciones sugieren una arritmia originada en un mecanismo de reentrada. La sensación de una pausa en la actividad cardiaca y un golpe fuerte en el pecho sugieren un latido prematuro. La sensación de aleteo en el cuello hace pensar en una taquicardia por reentrada nodal. Poliuria después de una taquicardia hace pensar en una taquicardia por reentrada nodal. Es clave definir las circunstancias en las cuales se presentan los síntomas: ejercicio, sueño, posición erecta, cambios bruscos de posición, situaciones estresantes, trauma. En una persona que se recupero de una muerte súbita siempre sospechar una enfermedad coronaria de fondo. Los antecedentes de cardiopatías congénitas corregidas y sin corregir, la historia de fiebre reumática, enfermedad de Chagas, de otras miocarditis, cardiomiopatias, de enfermedad coronaria ( infartos previos), de falla cardiaca son de gran importancia pues en cada una de ellas hay mas tendencia a desarrollar cierto tipo de arritmias y del problema de base depende el significado que tengan. La historia familiar de muertes prematuras es definitivo para considerar taquicardia ventricular o fibrilación ventricular por problemas hereditarios. La lista de los medicamentos que esta tomando y asegurarse preguntando específicamente por antibióticos, antihistamínicos, antiarrítmicos, antidepresivos o antisicoticos, gotas nasales, anorexigenos, nebulizadores y antihipertensivos. Los hábitos de vida del paciente en especial sobre ejercicio, consumo de tabaco, de café, bebidas de cola, uso de sustancias de abuso. Algunas claves en el examen físico: En el aspecto general, si hay signos de hipoperfusion y/o trastornos de la conciencia indicaran una situación de emergencia, la toma del pulso por un periodo largo, su frecuencia y las características son claves: una frecuencia de 40/min o menos sugiere una bradiarritmia, por disfunción del nodo sinusal o un bloqueo auriculo ventricular; una frecuencia de 150 o 300/min obliga a pensar en flutter atrial; un pulso completamente irregular hace pensar en primera instancia en una fibrilación auricular y tener en el diagnostico diferencial una taquicardia atrial multifocal o ectopias frecuentes, La observación del pulso yugular en la búsqueda de ondas a en cañón aporta lo siguiente: en una taquicardia, si están presentes con la misma frecuencia del pulso o los ruidos cardiacos lo mas probable es que sea una taquicardia por reentrada nodal, si ante una taquicardia se aprecian ocasionalmente y en forma irregular la sospecha es la de una taquicardia ventricular y si están presentes en una bradicardia, también de manera irregular el diagnostico será el de una bloqueo auriculo ventricular de III grado. La búsqueda del punto de máximo impulso es de gran ayuda, pues si esta desplazado a la izquierda indicara una dilatación del ventrículo izquierdo y posiblemente un compromiso de la función sistólica, y si hay un latido epigástrico orientara hacia un crecimiento de cavidades derechas. La auscultación permitirá sospechar la presencia de un problema valvular, de una disfunción sistólica o diastolica la presencia de un S3 o S4. Encontrar un clic mesositolico con o sin soplo telesistolico hará sospechar un prolapso de válvula mitral que puede explicar las palpitaciones de un paciente. Tomar el pulso con el paciente acostado y luego al pararlo por varios minutos y encontrar un incremento sostenido de mas de 30 latidos hace el diagnostico de taquicardia ortostatica inapropiada. Qué buscar en el EKG: Cuando una persona consulta por palpitaciones, así sea en un momento asintomático y con una examen físico normal, se le debe tomar un EKG pues allí puede estar la clave para llegar al diagnostico. Debe verse con especial atención los aspectos técnicos, pues algunas veces hay seudo bradicardia o seudo taquicardia por la toma del EKG con velocidades de 50 mm/seg o 12,5 mm/seg. Medir los intervalos, pues de encontrar un PR corto ( de menos de 120 ms) y un comienzo lento de la despolarizacion del QRS permitirá hacer el diagnostico de una pre-excitación ( presencia de un haz anómalo que comunica aurículas con ventrículos y permiten una despolarizacion prematura anormal de una zona del ventrículo lo que origina la onda delta= inico lento de la despolarizacion del QRS) que si tiene antecedentes de palpitaciones o de arritmias documentadas hace el diagnostico de síndrome de Wolf Parkinson White. La medición del intervalo QT y su corrección con la frecuencia cardiaca es clave pues una QTc inferior a 340 ms o superior a 440 ms obliga a buscar alteraciones electrolíticas, acción de medicamentos, problemas de alteraciones congénitas de los canales ionicos ( canalopatias), un intervalo QRS de 120 ms o mas obliga a definir si se esta ante la presencia de un bloqueo interventricular ( bloqueo de la rama derecha o la izquierda del h de H), un ritmo originado en el ventrículo, una preexcitación ( la onda delta amplia el QRS), la presencia de un ritmo de marcapaso o un trastorno electrolítico como una hiperkalemia. Encontrar signos de sobrecarga auriculares o hipertrofias ventriculares lo mismo que signos de necrosis, lesión o isquemia, le dará importancia a trastorno del ritmo subyacente. Cuando se esta ante una bradi o una taquicardia, se recomienda tomar un trazado prolongado de las derivaciones DII, donde se aprecia con mas claridad la P que es de origen sinusal y un V1 donde se aprecia con mas claridad si es un ritmo de origen no sinusal. A veces ayuda la toma de una derivada de Lewis en la cual se coloca el electrodo del brazo derecho en región subclavicular y el del brazo izquierdo en V5 y se coloca en DI en el monitor. Cuando se tienen recursos puede utilizarse un electrodo esofágico para aclarar si hay P de origen sinusal o no. En el momento de los síntomas , el EKG es de extraordinaria importancia pues si el paciente tiene síntomas y se encuentra un ritmo normal puede sospecharse un trastorno de pánico o que el síntoma sea por una percepción de la actividad ventricular mas intensa de lo corriente o efectivamente se documenta el trastorno de ritmo así quien tome el EKG no tenga los conocimientos para una interpretación adecuada, queda la tira documentando el evento esperando quien pueda darle la interpretación adecuada. Cuando se esta ante una taquicardia las maniobras vagales y el seguimiento en el monitor acompañado con impresión en el momento de realizarlas, permite a veces identificar un flutter atrial ( desaparecen los QRS y quedan las ondas de F características) o una taquicardia atrial al aumentar el bloqueo A-V y evidenciar las ondas de la taquicardia atrial; la conversión a ritmo sinusal permite diagnosticar una taquicardia por reentrada nodal o con un movimiento circular a través de un haz anómalo. Cuándo solicitar ayudas diagnosticas adicionales: El monitoreo ambulatorio continuo dinámico del ritmo ( estudio de Holter) en el cual durante las 24 horas se registra la actividad eléctrica del corazón y se correlaciona con síntomas y actividades es de gran utilidad en personas que consultan por los síntomas previamente descrito o por los hallazgos al examen físico enunciados, que no ha sido posible documentar en el EKG tomado en el momento de síntomas o en cualquier otro momento. Otras veces se solicita para evaluar los trastornos del ritmo en pacientes con gran riesgo de arritmias como son los pacientes con post infartos de miocardio, cardiomiopatias dilatadas, falla cardiaca. Algunas veces mientras se tiene en dispositivo puesto no se presentan los síntomas y no se documentan problemas del ritmo, se acude a unos dispositivos que pueden grabar por tiempo prolongado hasta el momento en el cual aparecen y puede documentarse. Prueba de Esfuerzo: Cuando hay síntomas relacionados con el esfuerzo se convierte en una oportunidad de reproducir las condiciones en las cuales se presentan las molestias y correlacionarlos con trastornos del ritmo, cuando se hace con este propósito, se recomienda ampliar la vigilancia en postejercicio pues es momento en el cual mas pueden presentarse; igualmente es de gran utilidad cuando se sospecha la presencia de una enfermedad coronaria situación que modifica el pronostico de no poder resolverse . Prueba de Tilt test o de la mesa basculante: es de gran ayuda cuando se estudia al paciente con sincope. En el capitulo dedicado al enfoque del paciente con sincope se describe ampliamente esta prueba. Estudio electrofisiológico: que en general se hace en el estudio de una arritmia ya definida cuando se considera que es una excelente opción para curarla, a veces cuando no ha sido posible documentarla con las diferentes alternativas descritas, se realiza para tratar de aclarar si los síntomas se originan en un trastorno del ritmo: Ecocardiografía es indispensable dentro del estudio del paciente que tiene un hallazgo anormal al examen físico, cuando se ha diagnosticado una fibrilación auricular, un flutter atrial, una taquicardia atrial y en las arritmias de origen ventricular. La coronariografía: se solicita cuando hay sospecha de enfermedad coronaria como causa o modulación de las arritmias que se han documentado y siempre tenerla en cuenta en la persona que ha tenido una muerte súbita y se logró reanimarlo. Bibliografía: Jeffrey E. Olgin and Douglas P Zipes Dpecific arrhythmias: Diagnosis and Treatment in Braunwald’s Heart Disease. Eight edition Saunders Elsevier 2008. Oscar Gutierrez de Piñeros R y otros Electrofisiología celular y arritmias cardiacas: del trazado al paciente Editorial Distribuna 2006.