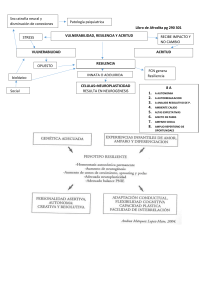
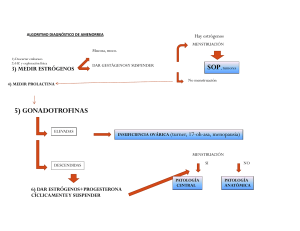
Farmacología de las Hormonas Sexuales: GnRH, Esteroides y Terapéutica
Anuncio
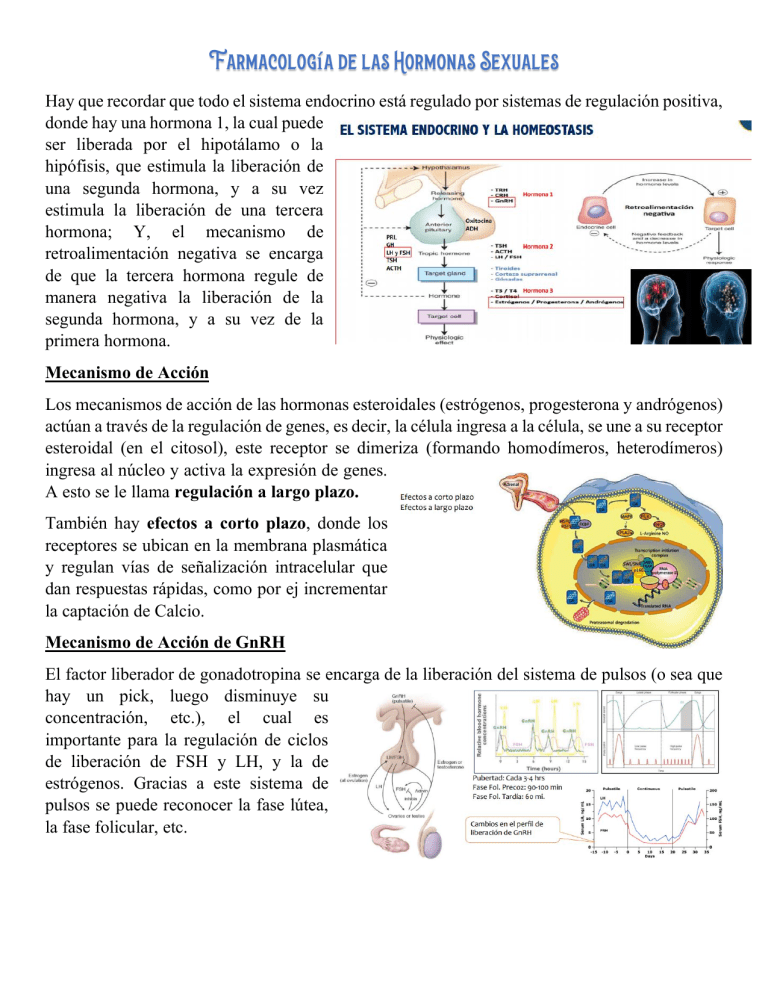
Farmacología de las Hormonas Sexuales Hay que recordar que todo el sistema endocrino está regulado por sistemas de regulación positiva, donde hay una hormona 1, la cual puede ser liberada por el hipotálamo o la hipófisis, que estimula la liberación de una segunda hormona, y a su vez estimula la liberación de una tercera hormona; Y, el mecanismo de retroalimentación negativa se encarga de que la tercera hormona regule de manera negativa la liberación de la segunda hormona, y a su vez de la primera hormona. Mecanismo de Acción Los mecanismos de acción de las hormonas esteroidales (estrógenos, progesterona y andrógenos) actúan a través de la regulación de genes, es decir, la célula ingresa a la célula, se une a su receptor esteroidal (en el citosol), este receptor se dimeriza (formando homodímeros, heterodímeros) ingresa al núcleo y activa la expresión de genes. A esto se le llama regulación a largo plazo. También hay efectos a corto plazo, donde los receptores se ubican en la membrana plasmática y regulan vías de señalización intracelular que dan respuestas rápidas, como por ej incrementar la captación de Calcio. Mecanismo de Acción de GnRH El factor liberador de gonadotropina se encarga de la liberación del sistema de pulsos (o sea que hay un pick, luego disminuye su concentración, etc.), el cual es importante para la regulación de ciclos de liberación de FSH y LH, y la de estrógenos. Gracias a este sistema de pulsos se puede reconocer la fase lútea, la fase folicular, etc. El ciclo pulsátil de liberación de gonadotropina en: ✓ El período de pubertad ocurre cada 3-4 hrs. ✓ En la fase folicular precoz ocurre cada 90-100 min. ✓ En la fase folicular tardía ocurre cada 60 min. Farmacología de GnRH • Fármacos Agonistas • Fármacos Antagonistas Estos fármacos van a actuar sobre los receptores de GnRH, que están localizados en la membrana plasmática, sin embargo, al no ser un receptor nuclear, todas sus acciones están enfocadas en regular proteínas ubicadas en el citosol, por vía de transducción de señales, que en forma tardía van a repercutir sobre la expresión de genes. El GnRH es una molécula pequeña, un péptido que posee 10 aa. Los fármacos antagonistas lo que hacen es unirse al receptor de GnRH en la hipófisis e impiden la función de la hormona normal, por lo tanto, el efecto final es disminuir los niveles de LH y FSH, y posteriormente disminuir los niveles de estrógenos, lo que va a repercutir en los caracteres sexuales secundarios tanto del hombre como de la mujer. Los fármacos agonistas: En una primera etapa se unen al receptor de GnRH, estimula la liberación de LH y FSH, estimulando la liberación de estrógenos o testosterona, pero si se sigue estimulando de manera continua, el agonista actuará como antagonista. En resumen, un agonista actuará bien a concentraciones bajas, pero si estas concentraciones se incrementan va a actuar como antagonista, esto porque se estimula el sistema de retroalimentación negativa. Los agonistas o análogos de GnRh en una etapa inicial a altas concentraciones van a generar pick de LH y de FSH, y al cabo de días post-administración van a producir un efecto inhibitorio, por lo que su efecto va a depender de la dosis administrada. Los antagonistas de GnRH en cuanto se administran, los niveles de LH y FSH comienzan a disminuir, tanto así que llegan a 0 a las pocas semanas de la inyección. Como ambos son péptidos la vía de administración será subcutánea o intramuscular. Estos fármacos son poco solubles, por lo que son dolorosos a la aplicación, se fijan al tejido de aplicación, liberándose de forma prolongada; son degradados por peptidasas, y se eliminan de manera renal. Acción farmacológica de la Hormona Liberadora De Gonadotropina En cuanto a los agonistas, cuando se administra una dosis alta de un agonista, se produce primero un pick de liberación de LH y FSH, y por ende un pick de testosterona o de estrógenos, y al cabo de las 3 o 4 semanas post-administración se produce una disminución de los niveles plasmáticos de estas hormonas. En cambio, un antagonista apenas se administra comienza a producir una disminución drástica de los niveles de LH y FSH. Antagonistas • La acción inhibidora es inmediata (horas en lugar de días). • No provocan estimulación inicial de la liberación. • El antagonismo es vencible, por lo que la hipófisis puede continuar respondiendo en caso de necesidad a la administración exógena de GnRH. Usos Terapéuticos Si se utiliza un agonista a altas concentraciones en los tumores, hay que tener cuidado porque en primera instancia tendrá un efecto estimulador, por lo que podría acrecentar el tumor. Acción pro conceptiva o anticonceptiva: si se utiliza a bajas dosis estimula la producción de FSH y LH, y , estimula a los estrógenos, por lo que puede ser utilizado como un fármaco para estimular la ovulación y para promover embarazos cuando existen problemas de infertilidad. Si es utilizado a altas dosis inhibe toda la vía y actúa como un fármaco anticonceptivo. Pubertad precoz, Agonistas y antagonistas: puede ocurrir tanto en mujeres como en hombres y se debe a la aparición de caracteres sexuales secundarios en niños en edades tempranas (6,7 u 8 años) generando bajas tallas, en las mujeres adelanta la aparición de la menstruación. El objetivo terapéutico busca prevenir bajas tallas, regular el estado psicológico y se busca la inhibición de la pubertad precoz. Para esto se utilizan fármacos agonistas en altas dosis y fármacos antagonistas en dosis habitual. Efectos adversos: en el caso de los agonistas dolor en la zona de aplicación (en ambos hay dolor, pero en los fármacos agonistas este dolor es más intenso) y puede haber sangrado vaginal tras el uso y luego cese inmediato de este. Hay cambios en el estado de humor dado a un desequilibrio hormonal, somnolencia e irritabilidad. ❖ Pubertad Precoz Pubertad precoz central: Aparición armónica de caracteres sexuales secundarios, desarrollo testicular en el varón y desarrollo mamario en la mujer junto a un aumento de la velocidad de crecimiento (al menos en el sexo femenino) antes de los 8 años de edad en la mujer y de los 9 años en el varón. Generalmente se acompaña con un incremento en la estatura. Diagnóstico • Determinación FSH y LH. Superior a 12UI/L en varones y 10UI/L en mujeres. Relación LH/FSF superior a 2,6 y 0,7 hombres, mujeres • Edad ósea, donde se utiliza la radiografía de carpo, pudiendo así evaluar la epífisis (si se ha cerrado o no). Por ej si la edad cronológica del niño/a es de 7 años y la edad ósea dice lo mismo, significa que todo está bien. Sin embargo, si la edad ósea hubiese sido de 10 años significa que hay un crecimiento acelerado. • Ecografía pelviana (incremento relación cuerpo/cuello y aumento del volumen de los ovarios) ❖ Tratamiento En Chile, se utilizan análogos. Por tanto, en la primera etapa post-inyección va a ocurrir un incremento en los niveles de estrógenos y testosterona, por lo que podrían haber cambios psicológicos por un período de 2 a 3 semanas en los niños/as. En el caso de las niñas podría haber sangrado vaginal en períodos cortos de tiempo, sobre todo si la niña está muy adelantada a su proceso de formación y maduración de los óvulos. En el caso de las niñas va a producir un incremento en el peso. Cuando esto se encuentra muy avanzado, lo recomendable es aplicarlo cada 28 días, y cuando se diagnostica a tiempo se debe administrar cada 3 meses. C/ inyección tiene un costo de $300.000, y en el sistema de salud público también se implementó esto. ❖ Cáncer de próstata hormona dependiente y terapia hormonal Objetivo terapéutico: supresión de la secreción de testosterona. En el caso del cáncer de próstata, lo que se busca es lograr una castración química. • En el caso de los agonistas, cuando se utiliza un análogo se produce un pick de liberación de testosterona, el cual al cabo de 2 a 3 semanas comienzan a disminuir de forma drástica, y en el día 28 los niveles de testosterona comienzan a estar bajos. • En los primeros 14 días se produce la estimulación, lo que podría favorecer el crecimiento tumoral. • Con los antagonistas, a partir del primer día post-inyección, se produce una disminución grande en los niveles de testosterona, los cuales se mantienen de manera constante durante todo el período de tratamiento. • Para evaluar esto, se recurre a la medición de PSA, que es el antígeno prostático. En el gráfico se muestra, que cuando se utiliza un antagonista los niveles de PSA bajan en un 85%, lo cual es concordante con el crecimiento tumoral. • ¿Cómo se decide por un agonista o antagonista? Depende de la disponibilidad de los medicamentos que existan, sin embargo, siempre lo que está disponible son los análogos, por lo que hay que asumir el riesgo de que después de 14 días habrá un crecimiento tumoral. No obstante, el cáncer de próstata crece muy lento. La terapia del cáncer de próstata es dependiente del tipo de tumor. ▪ Cuando el tumor es localizado se recurre a cirugía para poder extirparlo. ▪ Cuando el tumor está avanzado en una etapa metastásica hay 2 opciones: 1. Se utiliza la farmacoterapia (ya sea análogos o antagonistas), sumado a fármacos que son bloqueadores de la función androgénica. 2. Se utilizan además antineoplásicos de alto espectro. ❖ Secreción con influencia gonadal Hay fármacos que imitan la función de FSH y LH, y se utilizan en el tratamiento de infertilidad o hipogonadismo (cuando aún no se desarrollan los caracteres sexuales secundarios). La Urofolitropina es un tipo de FSH que se obtiene de orina de mujeres voluntarias. La LH y la Gonadotropina coriónica se parecen mucho en estructura, por lo que desde el punto de vista terapéutico cuando se quiera reemplazar la función de LH, se utiliza la Gonadotropina Corionica (se puede obtener de orina de mujer embarazada y de orina de mujer pre menopáusica). El efecto no ha sido muy exitoso en la Lutropina alfa. Existen fármacos que son una mezcla entre LH y FSH, que han tenido resultados positivos en terapia. ❖ Usos Terapéuticos de las Gonadotropinas • FSH y LH son esenciales para el desarrollo de los folículos de los ovarios y su subsecuente etapa de maduración y ovulación Se utilizan estos fármacos, ya sean los recombinantes o los obtenidos desde orina para inducir una ovulación controlada en hipogonadismo (tanto en hombres como en mujeres), cuando hay anovulación por el síndrome de ovario poliquístico, también en algunos casos de obesidad producto de una alteración asociada al hipogonadismo. Y, en el caso de infertilidad masculina para inducir la maduración de los espermatozoides y cuando hay Criptorquidea (cuando los testículos no han bajado). En el caso de los varones se utiliza FSH para inducir la maduración de los espermatozoides y LH para inducir la síntesis de testosterona, se requieren al menos 6 meses de terapia para lograr establecer en condiciones más o menos normales el número de espermatozoides con la movilidad necesaria para lograr la fecundación. Sin embargo, a veces el número de espermatozoides que se logra no es el suficiente para que ocurra un embarazo de forma normal, pero si el suficiente para utilizar los espermatozoides que se producen en fertilización in vitro o asistida. ❖ • • • Características farmacológicas de las gonadotropinas estimulantes (FSH, LH, hCG) Las gonadotropinas no se absorben por vía oral porque son péptidos. Administradas por vía parenteral muestran una semivida de 10-12 h o por vía muscular. La eliminación urinaria es del 5-10% de la dosis. ❖ Reacciones Adversas hCG (gonadotropina coriónica) → LH • Cefalea, edema depresión, ginecomastia hMG → LH, FSH • Agrandamiento del ovario por hiperestimulación. • Hemoperitoneo (ruptura de un quiste ovárico) Usos Terapéuticos La FSH que se utiliza de forma recombinante, lo que va a hacer es estimular el desarrollo folicular para preparar que los óvulos maduros puedan salir, sin embargo, estos óvulos se pueden formar, pero no salen. En este caso hay que administrar Gonadotropina Coriónica para estimular la LH (recordar que se encarga de la ovulación). ❖ Toxicidad y Contraindicaciones • Hiperestimulación ovárica. • Embarazos múltiples. • Dolor de cabeza, depresión, edema (zona de inyección). Efectividad Farmacología de las Hormonas Femeninas ❖ Tratamiento farmacológico Los estrógenos o progestagénos se utilizan para distintas patologías propias de la mujer: ✓ ✓ ✓ ✓ ✓ ✓ Anticonceptivos Control ovárico de la función reproductora femenina *progestagénos-estrógenos Tratamiento hormonal sustitutivo (menopausia)** ** estrógenos Alteraciones uterinas (hemorragias)* Parto y lactancia (existe un tipo de anticonceptivo que lo favorece) Infertilidad femenina Parto Cáncer Estimular parto • Oxitócicos (oxitoxina, ergonovina) ✓ Osteoporosis Inhibir el Parto • Tocolítico (agonistas B2 como ritodrina) ❖ Síntesis de Hormonas Sexuales Las hormonas, como los estrógenos y progestinas actúan a través de la interacción con receptores que están localizados a nivel intracelular, y van a tener como función actuar sobre genes. Estas hormonas son esteroidales, que provienen del colesterol y tienen un precursor en común que es la pregnenolona (que da origen a las progestinas, a las androstenodiona y a la testosterona) y gracias a la acción de la enzima Aromatasa se obtienen los estrógenos (estrona y estradiol). Aplicaciones Terapéuticas de los Estrógenos 1. Farmacología de los estrógenos • En aquellos fármacos que imitan a los estrógenos (estradiol, etilinestradiol) • Moduladores y Antagonistas (clomifeno, tamoxifeno, raloxifeno) • Inhibidores de Aromatasa (Anastrazol, Letrozol) Efectos metabólicos dosis suprafisiológicas (anticonceptivos), estos son los efectos no deseados: ✓ ✓ ✓ ✓ Edema (retención de agua, sales, nitrógeno) Favorece la síntesis de Factores de coagulación Resistencia a la insulina Aumenta VLDL, Disminuye LDL (asociado a un riesgo cardiovascular) ✓ Retención de Bilirrubina (colelitiasis) ❖ Terapia de Reemplazo Menopausia Se caracteriza por una disminución de la secreción de estrógenos por los ovarios por lo que cesa la menstruación. Consecuencias Cambios de humor. Depresión irritabilidad, insomnio Atrofia vaginal, desinterés sexual Enfermedad cardiovascular, osteoporosis Terapia de reemplazo Hormonal, y solo cuando se esté afectando la calidad de vida del pcte. Efectos metabólicos dosis sustitutiva (Hipogonadismo o en la menopausia) • • • • Incremento de HDL y TG y reducción de LDL. Incremento de acción antioxidante Aumento de prostaglandinas Reducción de tromboxano (lo cual evita la formación de trombos que podrían favorecer a que se desarrolle una enfermedad CV) Farmacocinética A (absorben bien por cualquier vía, incluidas la piel, la vagina, oral o la mucosa nasal) D (Estrógenos naturales se unen a globulina y parcialmente a la albúmina) M (Hepático (Glucuronidación, Oxidación en menor cantidad por CYP3A)) E (Por vía biliar y urinaria) Reacciones Adversas de los estrógenos • • • • Dosis Fisiológicas o sustitutivas y dosis suprafisiológicas Duración del Tratamiento Administración exclusiva de estrógenos o + gestágenos Sexo de la persona que recibe la medicación Efectos Adversos dosis sustitutiva (hipogonadismo o en la menopausia) 2. Moduladores selectivos de los receptores estrógenos Actúan como agonistas en algunos tejidos y en otros tejidos son antagonistas. Esto va a depender del tipo de receptor que esté presente en cada uno de los tejidos. Se han descrito 2 tipos de receptores: alfa y beta. Los receptores alfa → estimulan la proliferación celular. Los receptores beta → inhiben la proliferación celular. • Trifeniletilenos: CLOMIFENO, TAMOXIFENO, toremifeno,droloxifeno, idoxifeno, miproxifeno y ospemifeno o desaminohidroxitoremifeno. • Benzotiofenos: RALOXIFENO, arzoxifeno y lasofoxifeno • Los cromanos, los naftalenos y los benzopiranos, entre otros, se encuentran en una fase de desarrollo menos avanzada (no tienen mucha relevancia clínica) Los receptores de estrógenos se expresan en distintos tejidos y con distintas afinidades: En el caso del Hueso el Raloxifeno y Tamoxifeno actúan como agonistas. En el caso del Endometrio el Raloxifeno actúa como antagonista, y el Tamoxifeno actúa como agonista. En la mama, el raloxifeno y tamoxifeno actúan como antagonistas. Los efectos agonistas y antagonistas son dependientes del tipo de receptor de estrógenos que expresa cada uno de los tejidos, también es dependiente de las vías de señalización intracelular que tiene cada una de estas células, y también es dependiente de los coactivadores o co-estimuladores. Hay que recordar que los receptores de estrógenos se unen al ADN y van a estimular o inhibir la expresión de genes. Si se une al ADN y junto con el receptor de estrógenos se unen moléculas co-activadoras, van a estimular la expresión de genes. Si se unen moléculas co-inhibidoras van a inhibir la expresión de genes. Derivados Trifeniletilenos: citrato de CLOMIFENO El Clomifeno es un modulador selectivo cuya función principal es que sea utilizado en el tratamiento de la infertilidad, esto porque actúa como antagonista estrogénico en el hipotálamo, por tanto, se une a receptores en el hipotálamo de manera antagonista, y esto hace que se estimule una vía de retroalimentación positiva, es decir, aumenta la liberación de GnRH, de FSH y LH, lo cual va a inducir la maduración folicular. Derivados Benzotiofeno: Raloxifeno Su efecto principal es a nivel óseo, actuando como agonista favoreciendo la síntesis de hueso y la disminución de fracturas, por lo que su blanco terapéutico particular es el tratamiento de la osteoporosis asociado al déficit de estrógenos. Cáncer de mama Cáncer es un grupo de enfermedades caracterizado por el crecimiento descontrolado y la propagación de células malignas. Se puede clasificar de acuerdo al número de nódulos según el criterio TNM (grado de avance del tumor), de manera molecular a través de análisis genéticos que permiten determinar si este cáncer de mama expresa receptores de estrógeno, de progesterona o expresa un factor de crecimiento llamado HER-2. Esta clasificación es importante para definir la terapia. Aquel cáncer de mama que tenga receptores de estrógeno y progesterona es un cáncer de mama hormonodependiente, por lo que pueden ser tratados con quimioterapia hormonal. Derivados Trifeniletilenos: Tamoxifeno El tamoxifeno es un modulador selectivo de los receptores de estrógeno que se utiliza para el cáncer de mama, ya que expresan receptores de estrógeno, de progesterona. Actúa como antagonista en la mama y es un excelente antinoeplásico, sin embargo, funciona bien siempre y cuando el tumor se mantenga con una expresión de receptores de estrógenos. Los tumores de mama evolucionan, y las etapas iniciales son dependientes de estrógenos, es decir, que es dependiente del estrógeno para crecer, pero en etapas tardías van perdiendo los receptores de estrógenos y se hacen independientes, y cuando esto ocurre el tamoxifeno ya no es una estrategia terapéutica ideal. En la gráfica se muestra el efecto de tamoxifeno, ya sea en reducir la recurrencia del cáncer de mama y reducir la mortalidad del cáncer de mama. Moduladores selectivos de los receptores de estrógenos: Antagonistas puros de los receptores de estrógenos Fulvestrant: tratamiento de segunda línea Cáncer de mama. Este fármaco genera un efecto doble. Por un lado, este fármaco se une a los receptores de estrógeno e impide que estos puedan migrar al núcleo y estimular la expresión de genes que llevan a la proliferación celular y, por otro lado, una vez que este fármaco se une a los receptores de estrógeno favorece la degradación de estos. Efectos Adversos Produce sofocos por deprivación de la actividad estrogénica en el 20% de los casos, y molestias gastrointestinales en casi la mitad de los pacientes estudiados. 3. Inhibidores de la Aromatasa A través de la inhibición de la enzima aromatasa (hay que recordar que esta enzima transforma la testosterona en estrógeno) se impide la formación de estrógeno. Inhibidores Inespecificos → Aminoglutetimida Específicos: • Esteroideos irreversibles (exemestano, atamestano) • No esteroideos reversibles (ANASTROZOL, fadrozol y LETROZOL) El Anastrozol y Letrozol son exitosos para el tratamiento del cáncer de mama, sin embargo, solo en aquellos que expresan receptores de estrógeno. Se ha demostrado que una terapia combinada, por ej anastrozol + fulvestrant logran ser mucho más exitosos, o sea que incrementa el tiempo libre de enfermedad. Protocolos de tratamiento de Infertilidad en Chile Se ha demostrado que el tratamiento de primera línea es mucho mejor que la administración de solo FSH. Sin embargo, cada tratamiento toma su tiempo antes de que haga su efecto. El letrozol induce una retroalimentación positiva a través de la disminución de los niveles de estrógeno. En la primera línea se utiliza Citrato de Clomifeno, que es una tableta que se administra a partir del tercer día del ciclo ovárico hasta alcanzar un crecimiento folicular y luego se induce la ovulación con Gonadotropina Coriónica. Esta estrategia es más exitosa, sin embargo, al utilizarse 3 veces consecutivas se ha demostrado que nunca funciona la primera vez que se induce la maduración folicular, por lo que se esperan 3 pautas de tratamiento. Cuando no funciona la primera línea, se utiliza una segunda línea, que consiste en utilizar Letrozol (inhibidor de aromatasa) al tercer día del ciclo ovárico por cinco días hasta alcanzar un crecimiento folicular, y después para inducir la ovulación se utiliza Gonadotropina Coriónica. Si no funciona ninguna de las anteriores, se utiliza FSH, ya sea recombinante o urinaria a partir del quinto día del ciclo ovárico hasta alcanzar un crecimiento folicular, y luego se induce la ovulación con Gonadotropina Coriónica. La cuarta y quinta línea de trabajo es identificar si existen alteraciones estructurales que impidan el embarazo, por ej que la paciente tenga síndrome de ovario poliquístico, y estos quistes estén induciendo la producción de progesterona o haya un tumor productor de prolactina, y estos agentes son quienes impiden el embarazo, por tanto, se debe tratar por cirugía a la paciente o bien si la paciente tiene polipo uterino, que actúan como dispositivos intrauterinos se trabaja desde el punto de vista quirúrgico y se vuelve a la primera línea de trabajo. Y, si ya esto no funciona se trabaja la inseminación asistida, es decir, la administración directa de los espermatozoides en la cavidad uterina, y si esto no funciona se utiliza la fertilización in vitro, el cual consiste en una estimulación de la ovulación y extracción de los óvulos para ser fecundados en el laboratorio. Progestágenos Clasificación Natural • Progesterona • 17 α hidroxiprogesterona Sintéticos • • • • • • Derivados de 17 αprogesterona Clormadinona, medroxiprogesterona, ciproterona y el MEGESTROL. Derivados 19 testosterona etinodiol, la norgestrienona LEVONORGESTREL norgestimato, el DESOGESTREL, el gestodeno. Se utilizan principalmente en la terapia sustitutiva para controlar un poco el efecto de los estrógenos, ya que la progesterona es un modulador del efecto estrogénico. Estos fármacos actúan a través de la interacción con sus receptores, los cuales también actúan a nivel nuclear y a nivel de membrana plasmática. Moduladores selectivos de los receptores de estrógenos El misoprostol induce el aborto (en este caso tiene que ser administrado en etapas muy tempranas del embarazo porque produce desprendimiento del embrión y muerte del blastocito) o bien la salida de restos que puedan quedar del embrión cuando han ocurrido abortos espontáneos. Tiene muchos efectos adversos, y es por esto que mientras más temprano sea la interrupción del embarazo, menos peligroso son los efectos no deseados. Farmacología de las hormonas masculinas Está asociado al control de FSH y LH, utilizando análogos de antagonistas del GnRH. Se utilizan en el caso de que haya hipogonadismo, en condiciones avanzadas de edad cuando en los varones se produce un cuadro similar a la menopausia y se utiliza el control de las hormonas masculinas cuando hay desarrollo tardío de los caracteres sexuales secundarios en los adolescentes. La Dihidrotestosterona es la que genera todos los efectos asociados a la regulación de las funciones secundarias masculinas, no es la testosterona. Una vez que testosterona ingresa a la célula, la enzima 5a – Reductasa es capaz de transformar la testosterona en dihidrotestosterona, por tanto, todos los fármacos que tienen como objetivo modular la actividad de testosterona son los Inhibidores de la 5a – Reductasa. Inhibidores de la 5a- Reductasa Cuando hay una exacerbación de las hormonas sexuales masculinas se pueden utilizar moduladores de la función a través de inhibidores de la 5a – Reductasa. Existen 2 tipos de inhibidores: Finasterida (más selectivo) y Dutasterida. Estos fármacos se utilizan por ej cuando hay una hiperplasia prostática benigna (hasta cierto punto cuando se es joven es normal, sin embargo, puede pasar que siga creciendo más de lo normal sin que llegue a ser un tumor, y esto se debe tratar). Hay fármacos que se utilizan como una estrategia: Ketoconazol (para las infecciones por hongos) Espironolactona (diurético, que también es capaz de regular la función de testosterona a través de la inhibición de esta). Andrógenos Si la estrategia terapéutica es utilizar andrógenos en terapia de sustitución por ej si es que se está en una etapa parecida a la menopausia o hipogonadismo, se utiliza Enantato de testosterona, Cipionato de testosterona, las cuales se encuentran como Cremas o tabletas de testosterona, también son inyectables o se pueden utilizar como parches transdérmicos para aumentar la masa muscular, sin embargo, cuando se produce esto también provoca una alteración en el eje, lo que va a dar como resultante una supresión testicular haciendo que al varón le cambie la voz a fina, los testículos se vuelven más pequeños, se produce una menor secreción de espermatozoides y de líquido seminal; y hay ginecomastia. Por estas últimas razones es que es importante usar esta terapia cuando hay alguna patología. Se utilizan antagonistas del receptor de andrógenos cuando hay un hiperandrogenismo, que puede llevar a cambios de violencia exacerbada; cuando hay cáncer de próstata; cuando hay una hipersexualidad; cuando hay hirsutismo en el caso de las mujeres. Sin embargo, aun así esta terapia se centra en el cáncer de próstata. Anticonceptivos • La efectividad de los anticonceptivos orales es de un 99,9% siempre y cuando se siga la terapia indicada (onda tomarse la pastilla a la hora que corresponde, no olvidar ninguna dosis y tener cuidado sobre todo cuando hay terapia con antibióticos, ya que se generan dificultades en la biodisponibilidad del anticonceptivo, esto porque se acelera el metabolismo). • La mayoría de los anticonceptivos son una mezcla de progestágeno y estrógeno, esto porque el progestágeno regula la función de los estrógenos, y con esto se generan los efectos no deseados de los anticonceptivos, que son el incremento en el peso, el incremento de la probabilidad de que haya trombosis e insulino resistencia. • Comienza el primer día post menstruación y se prolonga hasta el día 21. • Idealmente se deberían consumir las pastillas que son placebo, ya que contienen fierro, el cual es fundamental para evitar las anemias producidas por el proceso de sangramiento durante el proceso de menstruación. • Hay distintas alternativas de anticonceptivos: parches, tabletas, anillos vaginales, dispositivos intrauterinos. 4. Mecanismo de Acción de los Anticonceptivos Orales Por un lado, los estrógenos al incrementar sus niveles plasmáticos inhiben el eje, por ende impiden la liberación de FSH y LH, y con esto hay una reducción de la maduración folicular y se impide la ovulación. Por otro lado, los progestágenos además de controlar el efecto de los estrógenos inhiben el pick de LH, espesa el moco cervical, y con esto bloquea el paso de los espermatozoides, y también produce una disminución en la función de las trompas de Falopio y de los conductos (recordar que los conductos tienen los cilios y con esto favorece el desplazamiento del óvulo). 5. Clasificación de acuerdo a la distribución de progestágenos y estrógenos Los Monofásicos son los más utilizados, y eso significa que son una mezcla constante en concentración de progestágeno y estrógeno durante los 21 días de las tabletas. Los Bifásicos constituyen 2 concentraciones de la mezcla progestágeno y estrógeno, los cuales van incrementándose a medida que avanza en las 21 tabletas. Los Trifásicos constituyen 3 concentraciones distintas de progestágeno y estrógeno a lo largo de las 21 tabletas. Hay que tener cuidado con aquellas pctes que tienen antecedentes de trombos porque los anticonceptivos favorecen el desarrollo de estos. 6. Minipildora Este anticonceptivo solo está constituido de progestágeno, y se utiliza en período de lactancia, y en pctes con alto riesgo de cáncer uterino, esto porque la píldora al no tener estrógeno se impide la hiperplasia uterina. 7. Mirena • Lo que hace es generar un bloqueo por obstrucción de la llegada del óvulo. Imita a lo que se llamaba la T de cobre. • Tiene un reservorio de Levonorgestrel, de solo progestágeno que se libera en el útero y se generan todos los efectos de los anticonceptivos propios del progestágeno. • Una vez que se implanta este anticonceptivo tiene una duración de 5 años y a medida que pasan los días se impiden también las menstruaciones durante los primeros meses. • El problema está centrado en que una vez que se retire el mirena se demora un par de meses en recuperar nuevamente el estado de fertilidad. 8. Anticonceptivos Masculinos • Tienen como objetivo suprimir la producción endógena de espermatozoides. • El Anticonceptivo ideal es aquel que produzca una pérdida absoluta de la producción de espermatozoides sin afectar la lívido y sin producir disfunción eréctil.