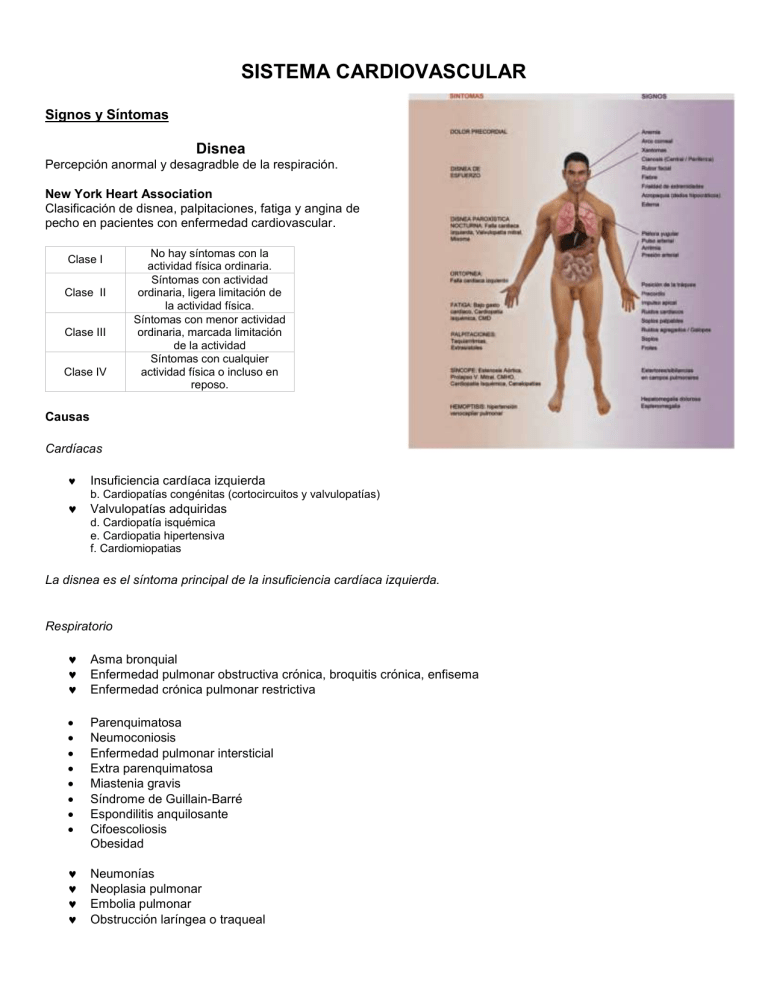
SISTEMA CARDIOVASCULAR Signos y Síntomas Disnea Percepción anormal y desagradble de la respiración. New York Heart Association Clasificación de disnea, palpitaciones, fatiga y angina de pecho en pacientes con enfermedad cardiovascular. Clase I Clase II Clase III Clase IV No hay síntomas con la actividad física ordinaria. Síntomas con actividad ordinaria, ligera limitación de la actividad física. Síntomas con menor actividad ordinaria, marcada limitación de la actividad Síntomas con cualquier actividad física o incluso en reposo. Causas Cardíacas Insuficiencia cardia ́ ca izquierda b. Cardiopatías congénitas (cortocircuitos y valvulopatías) Valvulopatías adquiridas d. Cardiopatia ́ isquémica e. Cardiopatia hipertensiva f. Cardiomiopatias La disnea es el síntoma principal de la insuficiencia cardíaca izquierda. Respiratorio Asma bronquial Enfermedad pulmonar obstructiva crónica, broquitis crónica, enfisema Enfermedad crónica pulmonar restrictiva Parenquimatosa Neumoconiosis Enfermedad pulmonar intersticial Extra parenquimatosa Miastenia gravis Síndrome de Guillain-Barré Espondilitis anquilosante Cifoescoliosis Obesidad Neumonia ́ s Neoplasia pulmonar Embolia pulmonar Obstrucción laríngea o traqueal Inhalación de gases tóxicos y humos. Hematológicos: Anemia severa. Varios: Ansiedad, hiperventilación histérica. Ortopnea Disnea que se desarrolla en posición de decúbito,se alivia al sentarse o al elevar la cabeza con almohadas. Ocurre dentro de 1-2 minutos después de asumir el decúbito y la recuperación al sentarse es inmediata. Mecanismo Durante el día, los efectos gravitacionales sobre el control del balance de líquidos puede favorecer la pérdida de fluidos intravasculares hacia el espacio intersticial. Cuando el paciente está en posición horizontal, el líquido del edema puede volver al sistema vascular, aumentando el retorno venoso. El ventrić ulo izquierdo no es capaz de hacer frente a un volumen extra de sangre que le sea entregado, lo que resulta en un aumento de la presión venosa y capilar pulmonar, que conduce a edema pulmonar intersticial y disminución de la distensibilidad de las via ́ s respiratorias. Este factor, junto con el diafragma elevado en posición de descanso disminuyen la capacidad vital de los pulmones. El paciente no puede respirar con facilidad al acostarse y debe elevar su cabeza sobre almohadas para respirar cómodamente. Causas Insuficiencia cardíaca aguda izquierda Grado extremo de ICC. Disnea Paroxística Nocturna (DPN) Ataques de disnea que ocurren en la noche Depiertan al paciente del sueño. Ocurren 2-5 horas después del inicio del sueño Se necesitan de 10-30 minutos para la recuperación después de asumir la postura erguida. Mecanismo El mecanismo de la DPN es similar al de la ortopnea. Sin embargo, una caída de la PaO2 y la disminución del apoyo del sistema simpático a la función ventricular izquierda durante el sueño también contribuyen al desarrollo de la DPN. Causas Cardiopatia ́ isquémica Valvulopatía aórtica Hipertensión Cardiomiopatia Fibrilación auricular Pocas veces en la valvulopatía mitral o en tumores auriculares. DPN es el primer síntoma de insuficiencia cardíaca izquierda. Trepopnea Disnea que se produce sólo en la posición de decúbito lateral izquierdo o derecho, con mayor frecuencia en pacientes con cardiopatía. Platipnea Platipnea es la disnea que se produce sólo en la posición vertical. Causas Trombos en la aurícula izquierda Tumores en la aurícula izquierda – mixomas Fístula arteriovenosa pulmonar. Angina de Pecho Una molestia en el tórax y zona adyacente por isquemia del miocardio. Es debida a desbalance entre la oferta y la demanda de oxígeno del miocardio. Asociación Canadiense del Corazón-Clasificación de la Angina de Pecho Clase I Clase II Clase III Clase IV Angina de esfuerzo severa Angina al caminar cuesta arriba o subir más de un tramo de escaleras. Angina al caminar sobre terreno plano o al subir escaleras. Angina en reposo Características del Dolor Anginoso Sitio Naturaleza Irradiación Duración Agravantes Atenuantes Subesternal Presión, estrangulamiento, constricción, “una banda en el tórax”, “un peso en el centro del tórax”. El paciente no puede localizar el sitio del dolor. Hombros, epigastrio, espalda, cuello, mandib ́ ula, dientes. El dolor anginoso puede irradiarse en todas direcciones, como se mencionó anteriormente, pero con mayor frecuencia se irradia hacia el hombro izquierdo y región cubital del brazo izquierdo. 5 a 15 minutos Esfuerzo, emoción, después de factores una comida pesada, o exposición al frío Reposo y nitratos Prueba de Levine Alivio del dolor anginoso por el masaje del seno carotídeo. Equivalentes de Angina Equivalentes de angina son síntomas de isquemia miocárdica como disnea, lipotimias, fatiga y eructos. Se precipitan por esfuerzo y se alivian con el reposo y los nitratos. Angina de Prinzmetal La angina de Prinzmetal es un tipo de angina de pecho, que típicamente ocurre durante el reposo y puede recurrir en un patrón cíclico nocturno. Se han documentado durante un ataque: la elevación o depresión del segmento ST en el electrocardiograma y el espasmo de la arteria coronaria. Angina Nocturna La angina ocurre durante el sueño debido a la estenosis del ostium coronario, como se ve en la sif́ ilis cardiovascular. Angina Inestable Los siguientes tres grupos de pacientes se puede decir que tienen angina de pecho inestable. 1) Pacientes con angina de pecho de nueva aparición (< 2 meses) que es grave y/o frecuente (≥) 3 episodios/dia ́ 2) Pacientes con angina creciente, es decir, aquellos con angina estable crónica que presentan angina de pecho que es claramente más frecuente, grave, prolongada o precipitada por menos esfuerzo que antes. 3) Pacientes con angina en reposo. Cuando la angina inestable se acompaña de la evidencia objetiva de ECG de isquemia miocárdica transitoria, se asocia con estenosis crítica en una o más arterias coronarias epicárdicas principales en aproximadamente el 85%. Angina del Segundo Aire Se produce en el esfuerzo inicial, pero luego desaparece sin que el paciente se encuentre en reposo, solo en algunas ocasiones recurre al continuar con el ejercicio. Es poco común y puede causar confusión diagnóstica. Causas de la Angina de Pecho Enfermedad arterial coronaria: Debido a un estrechamiento o espasmo de la arteria coronaria. Estenosis aórtica: Debido a disminución del volumen sistólico, reducción de la perfusión coronaria y compresión de las coronarias por hipertrofia del miocardio, disminuyendo la cantidad de O 2 y el aumento de la demanda de O2 por la hipertrofia del miocardio. o La disminución de la densidad capilar y la coexistencia de aterosclerosis incrementan la carga isquémica. Insuficiencia aórtica: Debido a disminución de la perfusión coronaria como resultado del regreso de sangre al VI y la periferia durante la diástole; en la regurgitación aórtica sifilítica, además existe estenosis ostial coronaria. Cardiomiopatia hipertrófica obstructiva: Igual que en la estenosis aórtica. Hipertensión arterial sistémica: Debido a la disminución de la perfusión coronaria diastólica como consecuencia de la hipertrofia ventricular izquierda. Anemia severa Colagenopatías (debido a arteritis) Taquiarritmias extremas. Palpitaciones Palpitación se define como una sensación desagradable de un latido que golpea fuertemente, con arritmia o rápidamente el corazón. Causas Extrasistolia: Auricular, ventricular Taquiarritmia: Auricular, ventricular Endocrinológicas: Feocromocitoma,Tirotoxicosis, Hipoglucemia Estados de gasto: Anemia, fiebre cardiaco alto Insuficiencia aórtica PCA Medicamentos: tropina, adrenalina aminofilina, tiroxina, café, té, alcohol Psicógena: Estado de ansiedad prolongado (corazón de soldado, astenia neurocirculatoria síndrome de Da Costa) Idiopática Síncope El síncope puede ser definido como una pérdida transitoria de la conciencia debido al flujo sanguíneo cerebral inadecuado secundario a la disminución brusca del gasto cardíaco, dependiendo de la duración del síncope, los síntomas experimentados por el paciente pueden variar. Si el sin ́ cope tiene una duración de: o 5 segundos, el paciente experimenta mareos o 10 segundos, el paciente puede perder la conciencia o 15 segundos, el paciente puede presentar convulsiones. o La duración máxima de un síncope, con o sin convulsiones, puede ser de 30 minutos. Causas 1. Cardiacas (i) Anormalidades eléctricas a. Bradicardia extrema b. Bloqueo del corazón c. Taquiarritmias supraventriculares o ventriculares. (ii) Causas mecánicas a.Estenosis aórtica b.Cardimiopatia hipertrófica obstructiva c. Tumores o trombos en AI d.Estenosis pulmonar e.Hipertensión pulmonar f.Embolia pulmonar g.Tetralogia ́ de Fallot. 2. Medicamentos a. Antihipertensivos b. Bloqueadores beta c. Vasodilatadores --- nitratos, inhibidores de la ECA. 3. Hipovolemia: Hemorragia, pérdida de líquidos, diabetes precoma 4. Reflejos que afectan la frecuencia cardia ́ ca y presión arterial. a. Síncope vasodepresor (vasovagal) es una causa muy común de mareo o síncope que característicamente ocurre en respuesta al miedo, estrés emocional repentino, ansiedad, agotamiento fis ́ ico o mental, embarazo o anemia. El sin ́ cope es siempre precedido por sin tomas de advertencia, tales como na useas, debilidad, sudoracio n, malestar epiga strico, ́ ́ ́ ́ visión borrosa, dolor de cabeza, zumbido de oid ́ os, dificultad para concentrarse, suspiros y mareos. La frecuencia cardíaca disminuye, y el paciente se ve pálido e incómodo. El síncope es transitorio, dura pocos segundos a unos pocos minutos, y puede evitarse de inmediato al acostarse. En raras ocasiones, este tipo de síncope puede ocurrir mientras el paciente está en decúbito. b. Hipotensión ortostática produce mareos al levantarse o después de mucho tiempo de pie y puede estar relacionado con la reducción del volumen efectivo de sangre, la disfunción del sistema ner- vioso autónomo, o, más raramente, la circulación de sustancias vasodilatadoras. Causas Medicamentos – antihipertensivos o antidepresivos, vasodilatadores y bloqueadores beta Neuropatia autonómica diabética Anemia Hipovolemia Grandes venas varicosas Embarazo Enfermedad de Addison (causa rara) Hipertensión secundaria – feocromocitoma. c. Hipersensibilidad del seno carotídeo se sospechacuando el paciente describe mareo o síncope después de la hiperextensión del cuello, girar la cabeza, o de la presión sobre el área del seno carotid ́ eo por una corbata o durante el afeitado. El sin cope es evanescente, con una recuperacio n ra pida y completa. ́ ́ ́ d. Síncope situacional: i. Síncope antitusígeno (tos) es poco frecuente y se presenta con un paroxismo de tos violento no productiva, lo que resulta en un aumento persistente de la presión intratorácica, dismi- nución del retorno venoso al corazón y por lo tanto, disminución del gasto cardiaco. Las víctimas son casi exclusivamente de mediana edad, hombres con sobrepeso y con enfermedades pulmonares. ii. Síncope miccional se diagnostica cuando el síncope se presenta durante o después de orinar. La persona casi siempre se ha levantado de un período de postración prolongada. El inicio es abrupto, con poca o ninguna advertencia, la duración es breve y seguida de una recuperación completa. iii. Síncope de deglución es poco común. Ciertos tipos de alimentos o bebidas gasificadas o frías estimulan los receptores sensoriales del esófago que provocan reflejo sinusal bradicárdico o bloqueo AV que resulta en síncope. iv. Síncope de defecación se produce en las personas mayores con estreñimiento y el mecanismo se debe a la maniobra de Valsalva. 5. Trastornos cerebrovasculares Insuficiencia vertebrobasilar Migraña basilar 6. Trastornos semejantes al sin ́ cope: Hipoxia, hipoglucemia, anemia, disminución de dióxido de carbono debido a la hiperventilación Ansiedad psicogénica/desmayos histéricos Convulsiones. Cianosis La cianosis es una coloración azulada de la piel y membranas mucosas debido a un aumento en la cantidad de hemoglobina reducida > 4g por dl o > 30% del total de Hb, y PaO 2 < 85%, o debido a la presencia anormal de pigmentos de hemoglobina en la sangre perfundiendo estas áreas, hay dos tipos de cianosis con hierro y con depleción de hierro. La eritrocitosis compensada con hierro establece el equilibrio con el hematocrito y rara vez resulta en sin ́ tomas de hiperviscosidad debido a que las células con hierro son deformables. Las células con depleción de hierro son menos deformables y la eritrocitosis descompensada no logra establecer un equilibrio con el hematocrito inestable y en aumento, dando como resultado síntomas de hiperviscosidad recurrente. La flebotomía para los síntomas de hiperviscosidad que no se deben a la deficiencia de hierro o deshidratación, es un procedimiento ambulatorio simple que incluye la eliminación de 500 ml de sangre en 45 minutos con el reemplazo isovolumétrico de solución salina isotónica, la reposición de hierro en la cianosis por depleción de hierro debe hacerse de forma gradual. Tipos i. ii. iii. Cianosis central Cianosis periférica Cianosis diferencial. Causas En Caso de Cianosis Central A. Disminución de la saturación arterial de oxig ́ eno 1. Disminución de la presión atmosférica – altura 2. Función pulmonar alterada Hipoventilación alveolar Ventilación – desajuste en la perfusión Deterioro de la difusión de oxígeno. 3. Cortocircuitos anatómicos Cardiopatia congénita cianótica Fiś tulas arteriovenosas pulmonares Múltiples cortocircuitos intrapulmonares pequeños. 4. Hemoglobina con baja afinidad por el oxig ́ eno (Hb-K). B. Anormalidades de la hemoglobina 1. Meta-hemoglobinemia (> 1.5 g por dl) a. Hereditaria b. Adquiridad por medicamentos (nitratos, nitritos, sulfonamidas). 2. Sulfhemoglobinemia (> 0.5 g por dl) 3. Carboxihemoglobinemia (fumadores). El diagnóstico de meta-hemoglobinemia se puede sospechar si al exponer la sangre del paciente al aire, sigue siendo marrón, mientras que en la cianosis debido a la disminución de la saturación arterial de oxígeno, se convierte en rojo brillante. En Caso de Cianosis Periférica Disminución del gasto cardia ́ co Exposición al frio ́ Redistribución del flujo sanguin ́ eo de las extremidades Obstrucción arterial Obstrucción venosa. En Caso de Cianosis Diferencial 1. La cianosis se ve sólo en las extremidades inferiores – Persistencia del conducto arterioso con hipertensión pulmonar, con cortocircuito de derecha a izquierda. 2. La cianosis se ve sólo en las extremidades superiores – Persistencia del conducto arterioso con hipertensión pulmonar, con cortocircuito de derecha a izquierda y transposición de grandes vasos. 3. En raras ocasiones, además de las extremidades inferiores, la extremidad superior izquierda también puede ser cianótica cuando el ductus se abre proximal al origen de la arteria subclavia izquierda. o La cianosis intermitente se ve en la anomaliá de Ebstein. Pulso Arterial Una onda de pulso es una onda que se siente por el dedo, producida por la sis ́ tole cardia ́ ca, que atraviesa el árbol arterial en dirección periférica a un ritmo mucho más rápido que el de la columna de sangre. El pulso arterial se determina de la siguiente manera: Velocidad Ritmo Volumen Tipo Si se siente en todos los vasos periféricos Demora Radio-femoral Pulso Condición de la pared del vaso. radial Pulso carotídeo Pulso braquial El pulso se puede registrar de la siguiente manera: Para evaluar la frecuencia y el ritmo. Para evaluar el volumen y el tipo. Para registrar la presión arterial. Normal Reducción Ausente Aneurismático + ± ++ Frecuencia del Pulso La frecuencia del pulso se debe contar durante un minuto completo mediante la palpación de la arteria radial o o o Pulso normal es de 60-100 por minuto Bradicardia sinusal – frecuencia < 60 lpm Taquicardia sinusal – frecuencia > 100 lpm. Causas de la Bradicardia Sinusal Fisiológicas Atletas Sueño Patologícas Hipoxia severa Hipotermia Síndrome del seno enfermo Mixedema Ictericia obstructiva Infarto agudo de cara inferior Aumento de la presión intraocular Tensión intracraneal Bloqueos cardiacos Medicamentos (bloqueadores beta, verapamilo, diltiazem, digoxina). Causas de la Taquicardia Sinusal Fisiológicas Bebés Niños Emoción Esfuerzo Patológicas Taquiarritmias: supraventricular, ventricular. Estados de alto rendimiento: anemia, fiebre, beriberi, tirotoxicosis, feocromocitoma, fiś tula arteriovenosa. Infarto agudo del miocardio de la pared anterior. Insuficiencia cardíaca, choque cardiogénico. Hipovolemia, hipotensión. Medicamentos (atropina, nifedipino, beta agonistas, salbutamol, tiroxina, catecolaminas, nicotina, cafein ́ a). Déficit de Pulso (Déficit Pulso-Ápex) Es la diferencia entre el ritmo cardíaco y la frecuencia del pulso, al contabilizarse al mismo tiempo por un minuto completo. Causas Fibrilación auricula Extrasis ́ toles ventriculares. Ritmo El ritmo se evalúa mediante la palpación de la arteria radial, en ciertas condiciones, el ritmo puede ser irregular. Ritmo Regular-Irregular o Taquiarritmias auriculares (taquicardia auricular paroxística y flutter auricular) con bloqueo AV fijo o Bigeminismo, trigeminismo ventricular. Ritmo Irregular-Irregular o Extrasístoles auriculares o ventriculares o Fibrilación auricular o Taquiarritmias auriculares (taquicardia auricular paroxística y flutter auricular) con diversos bloqueos AV. Volumen del Pulso El volumen del pulso se evalúa mejor mediante la palpación de la arteria carótida, sin embargo, la presión del pulso (la diferencia entre la PA sistólica y diastólica), da una medida exacta del volumen del pulso. Cuando la presión del pulso es entre 30 y 60 mm Hg, el volumen del pulso es normal. Cuando la presión del pulso es inferior a 30 mm Hg, el volumen del pulso es pequeño. Cuando la presión del pulso es mayor de 60 mm Hg, el volumento del pulso es de gran volumen. El volumen del pulso depende del volumen sistólico y la distensibilidad arterial. Tipo de Pulso El tipo de pulso es mejor evaluado en las arterias carótidas Pulso Hipocinético Pulso pequeño débil (pequeño volumen y reducción de la presión del pulso). Causas Insuficiencia cardiaca Choque Estenosis mitral Estenosis aórtica. Pulso Anacrótico (Parvus y Tardus) Un pulso de baja amplitud (parvus) con un pico en aumento lento y tardío (tardus). Se ve en la estenosis valvular aórtica severa. Pulso Hipercinético Un pulso de gran amplitud con un aumento rápido (de gran volumen y presión de pulso amplia). Causas Estados de gasto elevado – Anemia, fiebre, beriberi Regurgitación mitral Comunicación interventricular. Pulso Colapsante (Pulso en martillo hidráulico, Pulso de Corrigan) Se trata de un pulso de gran volumen con un movimiento hacia arriba rápido (presión sistólica alta) y un movimiento descendente rápido (presión diastólica baja). El movimiento rápido hacia arriba se debe a un aumento del volumen sistólico, el movimiento descendente rápido es debido al reflujo diastólico hacia el ventric ́ ulo izquierdo, y a la disminución de la resistencia periférica y rápido vaciamiento hacia la periferia, la disminución de la resistencia periférica se debe al gran volumen de estiramiento del seno carotídeo y aórtico que tienden a disminuir el reflejo de la resistencia periférica. Causas Persistencia del conducto arterioso Regurgitación aórtica Fístula arteriovenosa Ruptura del seno de Valsalva Pulso filiforme se ve en estado de choque Pulso desigual se ve en la CMHO. Pulso Bisferiens El pulso bisferiens es una onda de pulso único con dos picos en la sis ́ tole. Este se siente mejor en la arteria braquial y femoral. Se debe a la expulsión de chorro rápido de la sangre a través de la válvula aórtica, durante el pico de flujo, el efecto Bernouili en las paredes de la aorta ascendente produce una disminución repentina de la presión lateral en la parte interna de la pared. Causas Estenosis aórtica e insuficiencia aórtica Insuficiencia aórtica severa Cardiomiopatia hipertrófica obstructiva (CMHO) Disección de aorta (bisferiens unilateral). Pulso Dicrótico Se trata de una onda de pulso individual con un pico máximo en la sis ́ tole y otro en la diástole debido a un volumen de eyección muy bajo con disminución de la resistencia periférica. Causas Insuficiencia ventricular izquierda Fiebre tifoidea Deshidratación Cardiomiopatia dilatada Taponamiento cardíaco. Pulso Alternante Pulso alternante, pequeño y de gran volumen en el ritmo regular, se aprecia mejor palpando los pulsos radial y femoral, en lugar de las carótidas. Causas Se trata de un signo severo de disfunción ventricular izquierda Se puede presentar tras una taquicardia paroxística Puede ocurrir durante varios latidos, después de un latido prematuro, en el corazón normal. Extrasístoles ventriculares pareadas pueden simular el pulso alternante, pero sin embargo el ritmo es irregular. El pulso alternante se puede asociar con S3 y alternancia eléctrica complejos alternantes pequeños y grandes en el ECG (en el 10% de los casos). Pulso Bigeminado Onda de pulso con un latido normal seguido por un latido prematuro y una pausa compensatoria, que se producen en rápida sucesión, dando lugar a la alternancia de la fuerza del pulso. En el pulso alternante, la pausa compensatoria está ausente, mientras que en el pulso bigeminado la pausa compensatoria que está presente. El pulso bigeminado es un signo de intoxicación digitálica. Pulso Paradójico Es una reducción exagerada de la fuerza del pulso arterial durante la inspiración normal o una caída inspiratoria exagerada de la presión sistólica de más de 10 mm Hg durante la respiración tranquila. Causas Taponamiento cardíaco Pericarditis constrictivo Obstrucción de via ́ aérea – asma aguda grave Obstrucción de la VCS. Pulso paradójico invertido es un aumento inspiratorio de la presión arterial. Causas Cardiomiopatia hipertrófica obstructiva Ventilación con presión positiva intermitente Disociación auriculoventricular. Retraso Radio-Femoral El retraso de la femoral en comparación con el pulso radial derecho se encuentra en la coartación de la aorta. Presión Arterial Fuerza lateral ejercida por la columna de sangre por unidad de superficie de la pared vascular que se expresa en mm de Hg. Sonidos de Korotkoff Los sonidos de Korotkoff deben ser examinados de preferencia con la campana del estetoscopio. Hay cinco etapas de los sonidos de Korotkoff, es decir, los sonidos producidos por el flujo de sangre a medida que el baunanómetro se libera gradualmente. Fase I Primera aparición de un sonido claro y mate. Representa la presión arterial sistólica. Fase II El sonido mate se sustituye por suaves murmullos. Fase III Los murmullos se hacen más fuertes. Fase IV Mitigación de los sonidos. Fase V Desaparición de los sonidos. La presión diastólica corresponde a la fase V. Sin embargo, en la regurgitación aórtica, el punto de desaparición es muy bajo, a veces, 0 mm Hg y por lo tanto, la fase IV se toma como la presión arterial diastólica en adultos y niños. Cuando los sonidos Korotkoff no se escuchan durante la toma de la PA, se le pide al paciente que levante la extremidad superior donde se encuentra el brazalete, que abra y cierre el puño de ese miembro en repetidas ocasiones y después se registra la presión arterial. La longitud de la bolsa es aproximadamente el doble de la anchura. La longitud media de la bolsa de goma es de 25cm, la bolsa de aire del baunanómetro debe extenderse por lo menos 2/3 de la longitud del brazo y la circunferencia. La porción media de la bolsa de goma debe quedar sobre la arteria braquial. Después de inflarse, el brazalete debe desinflarse a un ritmo de 2-3 mm Hg por segundo. Brecha Auscultatoria En ocasiones, después de la aparición inicial de los sonidos de Korotkoff, lo que indica la presión sistólica, los sonidos desaparecen por un tiempo, para reaparecer de nuevo y finalmente desaparecen en la presión diastólica. Este fenómeno de una brecha de silencio se encuentra en ciertos pacientes con hipertensión. Se sobreestima la presión diastólica y se subestima la presión sistólica lo que requiere el método de la toma de PA por medio de la palpación siempre precediendo al método de auscultación, la brecha auscultatoria se produce cuando hay distensión venosa o velocidad de flujo reducida en el brazo Presión Arterial en Condición Basal Con el fin de determinar la PA en condiciones basales, el paciente debe haber descansado en una habitación tranquila durante 15 minutos. No debe de haber consu- mido café o té una hora antes o fumado en los últimos 15 minutos. No debe de estar en consumiendo estimulan- tes adrenérgicos y no debe haber distensión de la vejiga, es conveniente registrar la presión arterial en ambos brazos ya que las diferencias en la presión sistólica superior a 10 mm Hg entre los dos brazos cuando se miden de forma simultánea o en secuencias rápidas sugieren lesiones obstructivas de la aorta, arterias innominada o subclavia. En caso de insuficiencia vertebrobasilar, una diferencia de presión entre los brazos puede significar que un “robo subclavio” es responsable de los sin ́ tomas cerebrovasculares. Normalmente, la presión sistólica en las piernas es de hasta 20 mm Hg más alta que en los brazos, pero la diastólica es la misma. Cuando la presión sistólica de la arteria poplítea supera a la arteria braquial > 20 mm Hg (signo de Hill), suele estar presente insuficiencia aórtica. La medición de la PA en las extremidades inferiores es útil en la detección de la coartación de aorta o en la enfermedad obstructiva de la aorta o sus ramas inmediatas. Hipotensión Ortostática o Postural La PA debe ser registrada en decúbito, de pie y sentado sobre todo cuando se sospecha de hipotensión postural. Cuando se produce un descenso en la presión sistólica > 20 mm Hg después de estar de pie durante 3 minutos, a partir de la posición de decúbito, se dice que el paciente tiene hipotensión postural. Causas Hipovolemia (pérdida de sangre o de líquidos) Neuropatia autonómica (diabetes mellitus, edad avanzada) Fármacos (agentes bloqueadores ganglionares, antihipertensivos de acción central) Falla de bomba miocárdica Hipertensión secundaria* (feocromocitoma). En la fibrilación auricular, se debe de tomar un promedio de tres registros de PA en la misma extremidad. Presión Arterial Normal Sistólica 100 < 140 mm Hg Diastólica 60 < 90 mm Hg La presión de pulso es la diferencia entre la presión arterial sistólica y diastólica (presión diferencial). La presión de pulso normal es de 30-60 mm Hg. La presión arterial media es el producto del gasto cardiaco y la resistencia periférica total. Es la presión de perfusión tisular. La presión arterial media = Presión arterial diastólica + 1/3 de la presión del pulso. La presión arterial media normal es de aproximadamente 100 mm Hg. Para confirmar la presencia de hipertensión arterial, se deben tomar varios registros de PA con un baumanó- metro de mercurio en varias ocasiones. El monitoreo en el hogar y la monitorización ambulatoria son preferibles porque eliminan la ansiedad, cuando la presión diastólica está por debajo de 90 mmHg, una presión sistólica por debajo de 140 mm Hg indica presión arterial normal, entre 140-149 mm Hg indica hipertensión sistólica aislada limítrofe,140 mm Hg o más alta indica hipertensión sistólica aislada. Cuando hay una elevación de la presión sistólica > 30 mm Hg y una presión diastólica > 20 mm Hg desde el nivel inicial basal, indica la presencia de hipertensión. Causas Comunes de Hipertensión Hipertensión esencial o primaria (94%) Hipertensión secundaria (6%) Renal (4%) Endócrina (1%) Varias (1%). Hipertensión Acelerada Un aumento significativo de la presión arterial en niveles previos hipertensivos, en asociación con evidencia de daño vascular en el examen de fondo de ojo, pero sin papiledema. Hipertensión Maligna Una tríada de presión arterial > 200/140 mm Hg, retinopatía grado IV (edema de papila) y disfunción renal. Urgencia Hipertensiva Esta es una situación en la que está muy alta la presión arterial, pero sin ninguna evidencia de daño a órgano blanco. En esta condición, el control de la PA elevada puede hacerse de forma gradual. Emergencia Hipertensiva Esta es una situación en que la PA está marcadamente elevada, pero con evidencia de algún daño a órgano blanco. En esta condición, el control de la PA alta tiene que hacerse inmediatamente para prevenir un mayor daño orgánico. Hipertensión de Bata Blanca Un aumento transitorio de la presión arterial en los individuos normales, cuando se registra la PA en el consultorio de un médico, o en un hospital. Pseudohipertensión Un aumento falso en el registro de la presión arterial debido a los vasos rígidos (signo de Osler), que ocurre en la vejez. En estas personas, la PA actual intraarterial es menor que la PA medida por un esfigmomanómetro. Hipertensión Transitoria Accidente cerebrovascular agudo Infarto agudo de miocardio Glomerulonefritis aguda Embarazo Porfiria aguda intermitente Es la hipertensión arterial sistémica vista por una fase transitoria de tiempo en la que el paciente está bajo estrés o cuando se tiene un trastorno con una fase transitoria de hipertensión, como puede ocurrir en las condiciones antes mencionadas. Hipertensión Episódica o Paroxis ́ tica Esto se ve en el feocromocitoma, sin embargo, un paciente con feocromocitoma puede ser normotenso, hipotenso o hipertenso. Hipertensión Lábil Los pacientes que a veces, pero no siempre, tienen la presión arterial dentro del rango de hipertensos, son clasificados como hipertensos lábiles. Hipertensión Paradójica En esta forma de hipertensión, los pacientes paradójicamente muestran un aumento de la presión arterial, incluso cuando se está bajo terapia antihipertensivo Ejemplos o o o o Los pacientes con DM e HAS, con bloqueadores β, en hipoglucemia en desarrollo muestran un aumento paradójico sobre la PA bien controlada con anterioridad. Esto es porque el exceso de adrenalina liberada secundaria a la hipoglucemia, actúa sin oposición a los receptores α1 y por lo tanto aumenta la PA. Con altas dosis de clonidina, los receptores periféricos α1 son estimulados, además de su acción central, aumentando así la PA. En pacientes con estenosis bilateral de la arteria renal, la administración de inhibidores de la ECA se traduce en un aumento paradójico de la PA. La administración de bloqueadores β en pacientes con feocromocitoma conduce a la estimulación desinhibida de los receptores α por la epinefrina, provocando el incremento paradójico de la PA. Estados Hipertensivos Estas son situaciones en las que existe un marcado aumento en la presión arterial sistólica y diastólica, que ocurre en individuos normales, como durante la relación sexual o en el buceo en aguas fria ́ s. La medición de la PA puede ser útil en la detección de Pulso paradójico Pulso alternante. Pulso Paradójico Inflar el brazalete a nivel suprasistólico y desinflar lentamente a una velocidad de 2 mm Hg por latido del corazón. Se observa la presión sistólica máxima durante la espiración. El brazalete se desinfla aún más lentamente, y la presión se observa una vez más cuando el sonido de Korotkoff se hace audible en todo el ciclo respiratorio. Normalmente, la diferencia entre las dos presiones no debe exceder los 10 mm Hg durante la respiración tran- quila. Si se trata de más de 10 mm Hg, el pulso paradójico se dice que está presente. Paradoja: Los sonidos del corazón todavia ́ se oyen en la región precordial en un momento en que no hay pulso palpable en la arteria radial. Pulso Alternante Inflar el brazalete a nivel suprasistólico y desinflar lentamente. El pulso alternante está presente si hay una alternancia en la intensidad del sonido de Korotkoff. Examen de las Venas del Cuello El examen de las venas del cuello tiene un doble propósito. Para evaluar aproximadamente la presión media de la aurícula derecha. Para el estudio de las formas de ondas. Presión Venosa Yugular La presión venosa yugular (PVY) se expresa como la altura vertical desde el ángulo esternal a la zona de transición de las venas yugulares internas distendidas y colapsadas. Cuando se mide con el paciente sentado a 45° es normalmente de unos 4-5 cm. La vena yugular interna derecha se selecciona porque es más grande, recta y no tiene válvulas. Se encuentra entre dos cabezas del músculo esternocleidomastoideo. Posición del Paciente en el Examen de PVY Dado que la presión auricular derecha es usualmente muy baja, el posicionamiento óptimo del paciente para visualizar la columna de sangre venosa por encima del nivel de la clavic ́ ula es fundamental. El examinador debe colocar la parte superior del tórax del paciente para que la columna de sangre en la vena yugular interna sea visible en el cuello. En general, en el posicionamiento del paciente, cuanto menor sea la presión en el sistema venoso, la posición del paciente debe ser más supina; cuanto mayor sea la presión, la posición del paciente debe ser más vertical. PVY como Indicador de la Presión Auricular Derecha Media La altura total de la columna pulsátil es un indicador de la presión media de la aurícula derecha, que se puede estimar sobre la base de un hecho anatómico simple, que en la mayoría de las personas, el centro de la aurícula derecha está aproximadamente a 5 cm del ángulo esternal de Louis. Esta relación se mantiene en cualquier posición entre la postura en decúbito supino y en posición vertical. Por lo tanto, la altura vertical de la columna de sangre en el cuello puede estimarse a partir del ángulo esternal, a la que se agregan 5 cm para obtener una estimación de la presión auricular derecha media en centímetros de sangre. Esta cantidad se puede convertir en milímetros de mercurio multiplicando por 0.736. Los valores normales son de menos de 8 cm de sangre o de menos de 6 mm Hg. Esta estimación puede ser errónea en los pacientes con las paredes tóracicas deformes o mal posicionamiento del corazón. Causas de la PVY Elevada Unilateral no pursátil Bilateral no pulsátil Bilateral pulsátil Cardíacas Pulmonares Abdominales Iatrogénicas Trombosis de la vena innominada Obstrucción de la VCS Derrame pleural derecho unilateral masivo Insuficiencia cardia ́ ca Estenosis tricuspid ́ ea Regurgitación tricúspide Pericarditis constrictiva Taponamiento cardiaco EPOC / cor pulmonale Ascitis Embarazo Exceso de liq ́ uidos IV La causa más común de aumento de la PVY es la ICC. Causas de la Caída en la PVY Hipovolemia Choque Enfermedad de Addison. Pulso Venoso Yugular (PVY) El PVY es el reflejo de los cambios de presión fásica en la aurícula derecha y consta de tres ondas positivas (a, c, v) y dos depresiones negativas (x, y) Anomalia ́ s del PVY o Onda ‘a’ Ausente o Fibrilación auricular Presente o Ondas ‘a’ prominentes a. Estenosis pulmonar b. Hipertensión pulmonar c. Atresia tricúspide o estenosis. Onda ‘a’ antecede al S1 Onda ‘x’ antecede al S2 Onda ‘c’ prosigue al S1 Onda ‘y’ prosigue al S2 Onda de cañón (Ondas ‘a’ gigantes vistas en arritmias) Regular Ritmo nodal o ventricular Irregular Disociación auriculoventricular Extraventriculares Ondas ‘a’ independientes Onda ‘v’ Prominente Onda ‘x’ Prominente Onda ‘y’ Lenta Onda ‘y’ Rápida Onda ‘y’ Ausente Bloqueo cardíaco completo Bloqueo AB completo Regurgitación tricuspid ́ ea Pericarditis constrictiva Estenosis tricuspid ́ ea Regurgitación tricuspid ́ ea Taponamiento cardia ́ co Signo de Kussmaul es un aumento inspiratorio del PVY. Signo de Friedreich es la rápida caída (bajada empinada de ‘y’) y el aumento del PVY visto en la pericarditis constrictiva y en la regurgitación tricuspídea. Causas del Signo de Kussmaul Pericarditis constrictiva Cardiomiopatia restrictiva Infarto ventricular derecho Insuficiencia ventricular derecha. Reflujo Yugular Abdominal Se da una compresión firme en el área periumbilical durante 30 segundos. En los individuos normales, el PVY se eleva de forma transitoria menos de 3 cm y cae incluso cuando la presión es continua, mientras que en pacientes con insuficiencia cardiaca derecha o izquierda, el PVY se mantiene elevado. El reflujo yugular abdominal es positivo en la insuficiencia cardiaca derecha o izquierda y/o insuficiencia tricuspídea. En ausencia de estas condiciones, un resultado positivo de reflujo yugular abdominal sugiere una presión en cuña de la arteria pulmonar elevada o de la presión venosa central. Es negativo en el sin ́ drome de Budd-Chiari. Examen General Características Externas de las Enfermedades Cardiacas a. En las cardiopatias congénitas buscar: Cianosis Acropaquia Policitemia Hipertelorismo Orejas de implantación baja Paladar ojival Cuello alado o con pliegues Sindactilia, polidactilia, aracnodactilia (Polidactilia: Trisomía 13 a 1 y 18. Bradidactilia: Síndromes de Down, de Turner, y de Ellis-de Crevald) Cúbito valgo, radio ausente Pectus excavatum, carinatum Cifoescoliosis, tórax amplio Hernia abdominal, criptorquidia Desigualdad del segmento superior/inferior Enanismo Gigantismo b. En la enfermedad cardiaca adquirida buscar: Marcadores de la Fiebre Reumática Marcadores de la Endocarditis Infecciosa Inflamación de las articulaciones (poliartritis migra- toria que compromete las articulaciones grandes, sin dejar deformidades residuales) Eritema marginado Nódulos subcutáneos. Anemia, ictericia Acropaquia, hemorragias en astilla Nódulos de Osler Lesiones de Janeway Artritis. Complicaciones tromboembólicas de la EI: Nódulos de Osler – dolor Lesión de Janeway – sin dolor Hemorragia en astilla Marcadores de la Enfermedad Coronaria Arco senil Xantelasmas, xantomas Pliegues en los lóbulos de orejas – diagonal Manchas de nicotina en los dedos y los dientes Obesidad Arco senil – Comienza en la parte superior y el iris es visible entre el limbo y arco Arco corneal – Comienza hacia abajo y el iris es visible entre el limbo y el arco. Fondo de Ojo en Cardiología A. Endocarditis infecciosa – Mancha de Roth B. Retinopatia hipertensiva C. Retinopatia arteriosclerótica Grados -> Normal Vasos -> Finas lin ́ eas amarillas I Amplias lin ́ eas amarillas II Aparición de hilos de cobre III Aparición de hilos de plata IV Cordones fibrosos D. Cor pulmonale – Papiledema (Aumento de la presión del LCR debido a la retención de CO2). Inspección Precordio es la cara anterior del tórax que cubre el corazón. Abultamiento precordial indica la presencia de hipertrofia ventricular derecha que se presenta desde la infancia. Pulsaciones Visibles Arteria carótida Estados hiperdinámicos Regurgitación aórtica Coartación de aorta HAS Aórtica Dilatación de la aorta ascendente Aneurisma de aorta Arteria pulmonar Dilatación de la arteriapulmonar Estados de gasto cardiaco alto Hipertensión pulmonar Hiperflujo pulmonar (CIA) Supraesternal Regurgitación aórtica Aneurisma del arco aórtico Tirotoxicosis Coartación de aorta Supraclavicular Regurgitación aórtica Aneurisma de la arteria subclavia Esternoclavicular Regurgitación aórtica Disección aórtica Aneurisma de aorta Doble arco aórtico derecho (T. Fallot) Paraesternal izquierda Hipertrofia del ventrículo derecho Regurgitación mitral Apical Puede deberse a dilatación ventricular izquierda o derecha Ectópico Cardiopatia ́ isquémica Disfunción ventricular izquierda o aneurisma Cardiomiopatias Inter e infraescapulares Coartación de aorta (signo de Suzman) Epigásticas Aneurisma de la aorta (pulsación expansiva) Tumores o nódulos en la aorta (pulsación de transmisión) Regurgitación aórtica Hipertrofia del VI Pulsación hepática (lóbulo izquierdo del hig ́ ado) Hepática Estenosis tricuspid ́ ea Regurgitación tricúspide Regurgitación aórtica Defectos de la pared torácica Esternón Pectus excavatum Pectus carinatum Cartílagos costales Costocondritis Columna Cifosis, escoliosis Espondilitis anquilosante Sin ́ drome de la espalda recta. Palpación Regla general: Las yemas de los dedos se utilizan para sentir las pulsaciones, la base de los dedos para sentir vibraciones y la base de la mano para sentir palpitaciones. La posición ideal es el tronco en posición supina o elevado a 30°. Impulso Apical El impulso apical es el punto más inferior y exterior del impulso cardiaco definitivo con un empuje máximo perpendicular al dedo que palpa. El impulso apical normal es producido por el ventric ́ ulo izquierdo y la parte del ventric ́ ulo izquierdo del tabique interventricular. El sitio normal del impulso apical Es de 1 cm medial a la lin ́ ea media clavicular o 10 cm lateral a la línea medioesternal a la izquierda del 5to. espacio intercostal en los adultos. El desplazamiento normal es de 1 cm lateralmente en posición de decúbito lateral izquierdo. Se limita a un espacio intercostal y tiene una superficie de 2.5 cm 2. La duración normal del empuje del impulso apical es menor de 1/3 de la sístole. Reglas de Oro Antes de comentar sobre la posición y el carácter del impulso apical, se debe buscar la presencia de la pared torácica o deformidades de la columna, y la posición de la tráquea. Cuando el impulso apical no se localiza en el lado izquierdo, palpar el hemitórax derecho por su presencia (dextrocardia o pseudo-dextrocardia) Anormalidades del Impulso Apical Detrás de la costilla o del esternón Dextrocardia Golpeteo S1 palpable (Chasquido de cierre), por ej. Estenosis mitral Hipodinámico (se Obesidad siente como IAM impulso reducido) Derrame pleural Derrame pericárdico Pericarditis constrictiva EPOC Impulso apical hiperdinámico es aquel en el que hay un aumento en la amplitud, sin un aumento en la duración. Impulso apical palpitante es quel en el que hay un aumento tanto en amplitud como en duración. Difuso Aneurisma VI Disfunción VI Doble CMHO Aneurisma del VI Doble lesión aórtica BRIHH Triple o Cuátruple CMHO Retractíl Pericarditis constrictiva Insuficiencia tricuspídea grave Ausente Impulso Paraesternal El impulso paraesternal es el movimiento anterior de la zona baja paraesternal izquierda Clasificación del impulso paraesternal (All Indian Medical Sciences) El impulso paraesternal se puede ver en Dilatación ventricular derecha Dilatación de la aurić ula izquierda Grado I Visible pero no palpable Grado II Visible y palpable, pero obliterable Grado III Visible y palpable, pero no obliterable. Causas de la Dilatación del Ventrículo Derecho Sobrecarga de volumen: Impulso paraesternal rápido y mal sostenido – Cortocircuitos de izquierda a derecha, por ejemplo, CIA, CIV. Sobrecarga de presión: Impulso paraesternal lento y sostenido, por ejemplo, Estenosis pulmonar. Dilatación de la Aurícula Izquierda La dilatación de la aurícula izquierda se ve en la estenosis mitral y en la regurgitación mitral. La dilatación aneu- rismática de la aurícula izquierda (aurícula izquierda gigante) se ve en la insuficiencia mitral severa. Chasquidos, Choques: Son equivalentes palpables de los sonidos del corazón. Frémitos Los frémitos son vibraciones palpables en el tiempo con el ciclo cardiaco. Son equivalentes palpables de soplos cardíacos. La presencia de un frémito indica que el soplo o murmullo es la mayoría del tiempo orgánico. Como regla general, los frémitos apicales son diastólicos y los frémitos basales son sistólicos. Sin embargo, el frémito apical puede ser sistólico (como en la insuficiencia mitral severa) y el frémito basal puede ser diastólico (como en la RA aguda grave). Frémito Carotid ́ eo (Estremecimiento Carotid ́ eo) En la estenosis aórtica, el frémito sistólico (estremecimiento carotid ́ eo) se palpa en las carótidas. Frémitos Aórticos Frémito sistólico Frémito diastólico Estenosis aórtica Regurgitación aórtica aguda severa debido a la eversión, infección o perforación de la válvula Insuficiencia aórtica sifilítica Frémitos Pulmonares Frémito sistólico Estenosis pulmonar Comunicación interauricular (30%) Comunicación interventricular Ferémito continuo PCA PCA Ruptura del seno de Valsalva. Frémitos Paraesternales Inferiores Izquierdos Frémito sistólico Comunicación interventricular Frémitos Apicales Frémito Diastólico Estenosis Mitral Frémito Sistólico Comunicación interventricular Regurgitación mitral Estenosis aórtica (a veces, los acontecimientos aórticos se aprecian mejor en el área mitral). El soplo de Carey-Coombs y el de Austin-Flint no están asociados con un frémito. Percusión La percusión puede ser útil en las siguientes condiciones solamente. Es útil en la detección de dilatación de la aorta, aneurisma de la aorta, dilatación de la arteria pulmonar, hipertensión pulmonar o dilatación arterial pulmonar idiopática. También es útil para averiguar la posición y el agrandamiento del corazón, como en Dextrocardia con o sin situs inversus Derrame pericárdica Cardiomiopatia dilatada. Auscultación El estetoscopio ideal debe tener auriculares, un tubo largo y grueso de 25 cm de longitud y el diámetro de 0.325 cm, un diafragma de 4 cm de diámetro y una campana de 2.5 cm de diámetro. La Campana del Estetoscopio se Utiliza para la Auscultación Sonidos y soplos de bajo tono y soplos Tercer ruido Cuarto ruido cardiaco Soplos mesodiastólicos. El Diafragma del Estetoscopio se Utiliza para la Auscultación Sonidos y soplos de tono agudo Primer ruido cardíaco Segundo ruido cardiaco Clicks Chasquido de apertura Plop tumoral Golpes o frotes pericárdicos Soplos sistólicos Soplos protodiastólicos. Áreas de Auscultación Áreas de Auscultación Precordial Área mitral corresponde al ápex cardia ́ co. Área tricúspide corresponde a la zona esternal inferior izquierda. Área aórtica corresponde con el segundo. espacio intercostal derecho cerca del esternón. Área pulmonar corresponde al segundo espacio intercostal izquierdo cerca del esternón. Área de Erb (accesorio aórtico) corresponde al tercer espacio intercostal izquierdo cerca del esternón. Área de Gibson corresponde al primer espacio in- tercostal izquierdo cerca del esternón. El soplo de la PCA se oye mejor aquí (soplo de Gibson). Otras Áreas de Auscultación Carótidas Áreas inter e infraescapulares Axila Áreas supra e infraclaviculares. El corazón se ausculta para Sonidos del corazón Presencia de soplos Presencia de sonidos añadidos (S3, S4, chasquido de apertura, frote pericárdico, golpe diastólico, plop tumoral, sonidos de prótesis valvulares). Sonidos del Corazón Los sonidos del corazón se definen como vibraciones relativas, breves y auditivas, de variable intensidad, frecuencia y calidad. Primer Ruido Cardíaco (S1) El primer ruido es producido principalmente por el cierre de las válvulas auriculoventriculares, Mitral (M1) y Tricúspide (T1). Las vibraciones asociadas de los músculos del corazón, los vasos y las estructuras anexas son también responsables de la producción de S1 en fonocardiograma. Anomalia ́ s de S1 El S1 puede ser suave, fuerte o de intensidad variable. o S1 Suave Regurgitación mitral Regurgitación tricuspid ́ ea Disfunción ventricular derecha o izquierda Estenosis tricuspidea (calcificación de la válvula) Estenosis mitral (calcificación de la válvula) Obesidad Regurgitación aórtica – aguda Prolongación del intervalo PR. o S1 Fuerte Estenosis mitral: La orejuela de la válvula mitral se mantiene abierta hasta el final de la diástole, ya que hay un gradiente de presión a través de la válvula mitral. Durante la siś tole ventricular, hay un cierre forzoso (debido a la contracción normal del VI) de las orejuelas de la válvula mitral, produciendo un fuerte S1. El S1 fuerte es también debido al efecto de la suma de M1 y T1, debido a que M1 se ha retrasado. o o o Estenosis tricuspid ́ ea Estados de gasto cardiaco alto Intervalo PR corto Mixoma auricular (rara vez). La prolongación del intervalo PR produce un S1 suave, excepto en la anomalía de Ebstein. El intervalo PR corto produce un S1 fuerte, salvo en síndrome de Wolff-Parkinson-White. S Variable 1 Fibrilación auricular Extrasístoles Bloqueo auriculoventricular completo (BAVC). Sonido de cañón (simultaneidad de contracción auricular y ventricular por BAVC) Bloqueo auriculoventricular completo. Desdoblamiento de S1 Normalmente, los dos componentes audibles principales de S1 son un M1 fuerte, que se oye mejor en el ápex, seguido por T1, que se oye mejor en el borde esternal izquierdo. Están separados por sólo 20 a 30 mseg y generalmente se oyen como un sonido único en el sujeto normal, cuando aparenta haber un desdoblamiento del S1 audible en el ápex, por lo general es causado por una combinación de cierre de la válvula mitral con un sonido auricular anterior o con un sonido de eyección posterior. En bloqueo de rama derecha, el inicio de la sis ́ tole del ventric ́ ulo derecho a menudo se retrasa y T1 se puede escuchar lo suficientemente tarde como para ser fácilmente reconocido como un sonido separado de M1. Los dos componentes son más fáciles de oír si el BRDHH está presente en la hipertensión pulmonar. Causas del desdoblamiento de S1 BRDHH con hipertensión pulmonar Marcapaso (MP) con estimulación del VI Latidos ectópicos y ritmo idioventricular del VI Anomalía de Ebstein. Causas del desdoblamiento inverso de S1 MP con estimulación ventricular derecha Latidos ectópicos y ritmo idioventricular del VD. Segundo Ruido Cardíaco (S2) El segundo ruido se produce por el cierre de las válvulas aórtica (A ) y pulmonar (P). Anomalia ́ s de S2 o S2 Ausente El S2 ausente en la vejez puede ser debido a la ausencia de A2 o P2, como ocurre en la estenosis aórtica calcificada o enfisema crónico, respectivamente o S2 Suave A2 suave se presenta en la estenosis aórtica calcificada P2 suave se presenta en la estenosis pulmonar calcificada. o S2 Fuerte Puede ser debido a un A2 o P2 fuerte ,o a la suma de A2 y P2. Causas de A2 fuerte Hipertensión arterial sistémica Aneurisma aórtico Insuficiencia aórtica sifilítica Aterosclerosis. Causas de P2 fuerte Hipertensión pulmonar Dilatación de la arteria pulmonar. Causas de la suma de A2 y P2 Las condiciones que retrasan el cierre de la válvula aórtica, o el cierre temprano de la válvula pulmonar pueden producir un S2 fuerte único, debido al efecto de la adición, cuando el intervalo de desdoblamiento entre A2 y P2 se convierte en menos de 30 mseg. Causas de A2 tardío BRIHH completo Obstrucción del tracto de salida del VI Enfermedad cardia ́ ca arterioesclerótica Complejo de Eisenmenger. Causas de P2 precoz Síndrome de WPW. En regurgitación aórtica sifilítica, A2 tiene un sonido mate. En RA aterosclerótica, A2 tiene un sonido timpánico. En RA reumática, A2 es suave. S2 Único El S2 único puede ser debido a la ausencia de A2 o P2 o A2 Ausente o P2 Ausente o Estenosis aórtica Atresia aórtica Estenosis pulmonar Atresia pulmonar Transposición de grandes vasos Tetralogía de Fallot Tronco arterioso. Desdoblamiento de S2 Intervalos Normales A2-P2 30 mseg A2-Chasquido de Apertura 30-150 mseg Desdoblamiento Extenso de S2 El desdoblamiento de S2 puede ser variable o fijo. Es un desdoblamiento fisiológico en que A2 y P2 se extiende aún más en la inspiración, el desdoblamiento extenso variable puede ser debido a un temprano A2 o un tardío P2. o A2 Temprano Regurgitación mitral Comunicación interventricular Pericarditis constrictiva. o P2 Tardío Bloqueo de rama derecha Latidos ectópicos del VI Marcapasos ventricular izquierdo. Desdoblamiento Extenso Fijo Comunicación interauricular (tipo ostium secundum) Conexión anómala parcial de venas pulmonares Falla ventricular derecha Embolia masiva pulmonar aguda. o o En la CIA, hay un desdoblamiento extenso y fijo de S2. Es extenso debido al aumento del intervalo pulmonar* (eyección prolongada del ventrić ulo derecho). Es fijo a medida que el defecto septal iguala las presiones de la AI y AD en todo el ciclo respiratorio.* Es el intervalo entre el cruce de la presión del ventrić ulo derecho y la arteria pulmonar, y el cierre de la válvula pulmonar. CIA con Desdoblamiento Variable de S2 Seno venoso tipo CIA o CIA con fibrilación auricular. Desdoblamiento Inverso de S2 El desdoblamiento inverso de S2 se debe a un P2 precoz o un A2 tardío. o P2 Precoz o A2 Tardío o Sin ́ drome de WPW (tipo B) Cardiomiopatia hipertrófica PCA Bloqueo de rama izquierda Marcapasos ventricular derecho Latidos ectópicos del VD Hipertensión arterial sistémica. S2 en el síndrome de Eisenmenger CIV – S2 fuerte único PCA – Desdoblamiento cerrado de S2 CIA – Desdoblamiento estrecho fijo de S2 Tercer Ruido Cardíaco (S3) S3 también se conoce como sonido protodiastólico o galope ventricular. S3 es producido por el llenado rápido pasivo inicial de los ventric ́ ulos. Causas de S3 fisiológico Niños Adultos jóvenes (<40 años) Atletas Embarazo. Causas de S3 patológico Estados de gasto cardiaco alto Cardiopatias congénitas – CIA, CIV, PCA Lesiones de regurgitación de válvulas aórtica, mitral, y tricúspide Cardiomiopatia hipertrófica Cardiopatia ́ isquémica Pericarditis constrictiva Hipertensión arterial sistémica Hipertensión pulmonar. S3-VI puede ser fisiológico o patológico. S3-VD siempre es patológico. Cuarto Ruido Cardia ́ co (S4) S4 es también conocido como galope presistólico o galope auricular. S se produce por un vaciamiento rápido de la aurícula al ventrículo no distensible. S4 Fisiológico se puede registrar, pero es inaudible en niños y adultos jóvenes. Causas de S Patológico 4 • Cardiomiopatia hipertrófica • Hipertensión arterial sistémica • Cardiopatía isquémica Angina de pecho Infarto del miocardio Aneurisma ventricular. S3 Sonido de distensión ventricular S4 Sonido de contracción auricular. Galopes Ritmo Triple con Taquicardia El ritmo triple es la presencia de tres sonidos del corazón Galope auricular S1, S2, S4 Galope ventricular S1, S2, S3. Ritmo Cuádruple El ritmo cuádruple es la presencia de cuatro sonidos del corazón (S1, S2, S3, S4). Galope de Suma La sumación es la presencia de S1, S2 con una fusión de S3 y S4. Chasquido de Apertura (ChA) El ChA es producido por la apertura de las válvulas auriculoventriculares. Mecanismo El ChA es el sonido generado por el repentino abombamiento diastólico de la orejuela anterior mitral o tricús- pide, debido al aumento de presión auricular izquierda o derecha. Causas del Chasquido de Apertura (ChA) ChA que se oye en la región inferior paraesternal izquierda Estenosis tricuspid́ ea (común) Regurgitación tricuspídea CIA. ChA que se oye sólo en el ápex Estenosis mitral (común) Regurgitación mitral CIV PCA. El ChA es suave o ausente en pacientes con estenosis mitral (EM) en las siguientes condiciones: 1. EM leve 2. EM severa (debido a la dextrorrotación extrema derecha del corazón) 3. EM calcificada 4. EM congénita 5. EM asociada a Estenosis o regurgitación aórtica En la estenosis mitral, el ChA se oye mejor entre las áreas mitral y tricúspide, con el diafragma del estetoscopio, con el paciente en posición de pie, y también puede oírse en todo el precordio. El soplo mesodiastólico se oye mejor en el área mitral con la campana del estetoscopio, con el paciente en decúbito lateral izquierdo (Maniobra de Pachón). Clicks de Eyección (Vascular/Valvular) Clicks Valvulares • Los clicks de eyección se producen por la apertura de las válvulas semilunares • El click de eyección aórtico se oye en la estenosis aórtica valvular • El click de eyección pulmonar se oye en la estenosis pulmonar valvular. Clicks Mesosistólicos Los clicks mesosistólicos se oyen en Síndrome de prolapso de la válvula mitral Síndrome de prolapso de la válvula tricúspide Aneurisma del tabique interauricular o interventricular Anomalia ́ de Ebstein Insuficiencia aórtica severa. Clicks Vasculares El click vascular se oye en el área aórtica en Dilatación aórtica Hipertensión arterial sistémica. El click vascular se oye en el área pulmonar en Dilatación de la arteria pulmonar Hipertensión pulmonar. Golpe Pericárdico Se trata de un fuerte sonido diastólico de alta frecuencia que se oye en la pericarditis constrictiva debido a la brusca interrupción del llenado diastólico precoz. Frote Pericárdico Sonido producido por el deslizamiento de las dos capas pericárdicas inflamadas. Es trifásico y de tipo áspero (mesosistólico, mesodiastólico y presistólico). Estos son evanescentes y pueden variar con el tiempo y la postura. Los frotes se escuchan mejor a lo largo del borde izquierdo del esternón en el tercer y cuarto espacio. El frote pericárdico se puede oír en Pericarditis viral Pericarditis piógena Pericarditis tuberculosa Infarto agudo de miocardio Sin ́ drome de Dressler Fiebre reumática aguda LES Artritis reumatoide Uremia. Plop Tumoral Se trata de un sonido diastólico que se oye en los mixo- mas de aurícula derecha o izquierda, que son móviles y tienen un pedículo largo. Sonidos Prótesicos o o Prótesis mitral: El sonido inicial corresponde al chasquido de apertura y y el sonido de cierre de S1. Prótesis aórtica: El sonido inicial corresponde al click de eyección y el sonido de cierre de S2. Soplos Cardiácos Los soplos del corazón son series de vibraciones auditivas relativamente prolongadas de variable intensidad, calidad y frecuencia. Se deben a la turbulencia que se produce cuando aumenta la velocidad de la sangre debido a un aumento del flujo o debido al flujo a través de un orificio restringido o irregular. Los soplos deben ser descritos de la siguiente manera: Área precordial donde el soplo se oye mejor Si el soplo es sistólico o diastólico Tiempo y tipo de soplo (SSE, SPS, SMD, STD) Intensidad del soplo (clasificación) Tono del soplo (grave o agudo) Si el soplo se oye mejor con la campana o el diafragma del estetoscopio (el SMD se oye mejor con la campana del estetoscopio, mientras que el SSE, STD y SPS se oyen mejor con el diafragma del estetoscopio). Conducción del soplo Variación del soplo con la respiración (los soplos izquierdos se oyen mejor en la espiración, mientras que los soplos derechos se oyen mejor en la inspiración) Postura en la que el soplo se oye mejor (el SMD de la E. Mitral se oye mejor en la posición lateral izquierda y el STD de la R. Aórtica se oye mejor con los pacientes sentados e inclinados hacia adelante y conteniendo la respiración en la espiración) Variación del soplo con la auscultación dinámica (maniobras, posturas, agentes farmacológicos como nitrito de amilo). Clasificación de Levine y Freeman para los Soplos Soplo Sistólico Grado I II III IV V VI Muy suave Suave Moderado Fuerte con frémito Muy fuerte con frémito (se escucha con el estetoscopio) Muy fuerte con frémito (se escucha incluso cuando el estetoscopio está un poco alejado de la pared torácica) Soplo Diastólico Grado I II III IV Muy suave Suave Fuerte Muy fuerte con frémito Soplos Sistólicos Los soplos que se producen en cualquier parte o en la totalidad de la sístole (S1 a S2) son conocidos como soplos sistólicos. Soplos Sistólicos Precoces Causas o Comunicación interventricular CIV muscular muy pequeña CIV grande con hipertensión pulmonar. Regurgitación Tricuspídea aguda severa Regurgitación Mitral aguda severa SSE: Soplo sistólico expulsivo SPS: Soplo protosistólico SMD: Soplo mesodiastólico STD: Soplo telediastóiico Soplos Mesosistólicos (Soplos Sistólicos Expulsivos) Estenosis aórtica (EA) Estenosis pulmonar (EP) Cardiomiopatia hipertrófica (CMHO). Soplos Sistólicos Tardíos Causas Síndrome de prolapso de la válvula mitral Síndrome de prolapso de la válvula tricúspide Disfunción de los músculos papilares. Soplos Pansistólicos Regurgitación mitral (RM) Comunicación interventricular (CIV) Regurgitación tricuspídea (RT). En RT, buscar además ondas ‘v’ prominentes en PVY y pulsaciones sistólicas hepáticas. RT orgánica se asocia siempre con Estenosis tricuspídea (ET) En la mayoria ́ de los casos, RT es funcional. Soplos Diastólicos Los soplos que se producen en cualquier parte de la diástole (Proto, meso o telediástole) son conocidos como soplos diastólicos. Soplos Diastólicos Precoces (protodiástole) Causas Regurgitación aórtica (RA) Regurgitación pulmonar (RP) Soplos Mesodiastólicos Causas más comunes Estenosis mitral Estenosis tricúspide Causas poco comunes Soplo de Carey-Coombs en valvulitis reumática aguda Soplo de Austin-Flint de RA crónica Regurgitación aórtica severa aguda (que se debe al flutter diastólico de la valva anterior mitral por la corriente sanguínea regurgitante) Soplo de Ritan en bloqueo AV completo Soplos mesodiastólicos (SMD) en estados de gasto cardiaco alto Regurgitación pulmonar orgánica. Los SMD pueden ser escuchados a través de la válvula tricúspide del lado derecho del corazón en las siguientes condiciones: Comunicación interauricular Regurgitación tricuspídea Conexión total venosa pulmonar anómala. Los SMD pueden ser escuchados a través de la válvula mitral del lado izquierdo del corazón en las siguientes condiciones: Comunicación interventricular Persistencia del conducto arterioso Regurgitación mitral Regurgitación aórtica. Soplos Diastólicos Tardio ́ s (Soplos Pre-Sistólicos) Causas Estenosis mitral Estenosis tricúspide Mixomas auriculares Bloqueo AV completo Soplos Continuos Un soplo continuo es el que se inicia en la sístole y se extiende hasta el segundo ruido cardíaco en parte o en la totalidad de la diástole. Se genera por el flujo de sangre desde una zona de alta resistencia a una zona de baja resistencia sin interrupción durante la sístole y la diástole. Clasificación de los Soplos Continuos Cortocircuito de alta presión a baja presión Comunicación sistémica pulmonar Persistencia del conducto arterioso Ventana aortopulmonar Atresia tricúspide Atresia pulmonar Origen anómalo de la arteria coronaria izquierda de la arteria pulmonar. Conexión del corazón derecho a la circulacion sistémica Fístula arteriovenosa coronaria Ruptura del seno de Valsalva Conexión de auric ́ ula izquierda a derecha Síndrome de Lutembacher (defecto del tabique auricular + EM adquirida). Fístulas arteriovenosas Sistémica Pulmonar. Cortocircuito veno-venoso Derivaciones portosistémicas. Flujo normal a través de arterias estrechas Coartación de aorta Estenosis arterial pulmonar periférica Estenosis de la carótida Estenosis de la arteria celia ́ ca Estenosis de la arteria mesentérica Estenosis de la arteria renal. Aumento del flujo a través de los vasos normales Venoso (acentuación diastólica) Hum venoso cervical Vena umbilical (soplo Cruveilhier-Baumgarten) Arterial (acentuación sistólica) Soplo mamario Soplo uterino Hepatoma Nefroma Tirotoxicosis. Enfoque de Soplos Continuos Una aproximación al diagnóstico diferencial, cuando se oye un soplo continuo, se realiza mediante la evaluación de los siguientes puntos: Presencia o ausencia de cianosis Tipo de impulso apical (VI o VD) Sitio del soplo Acentuación del soplo (fase sistólica o diastólica). Cardiopatia Acianótica con Ápex en VD o o Ruptura de los senos de Valsalva en la auricula derecha o ventrículo derecho Estenosis arterial pulmonar periférica. Ápex en VI o o o o Persistencia del conducto arterioso Ventana aortopulmonar Ruptura de senos de Valsalva en el ventrić ulo izquierdo Fiś tula arteriovenosa coronaria. Cardiopatia cianótica con Ápex en VD Conexión venosa pulmonar anómala total a VCS o Ápex en VI Fiś tula arteriovenosa pulmonar Colaterales broncopulmonares con: Tetralogía de Fallot Atresia tricuspid ́ ea Tronco arterioso. o o Sitio del soplo En PCA, el soplo continuo se oye mejor en e lprimer y segundo espacio intercostal izquierdo. En la ventana aortopulmonar, el soplo continuo se oye mejor en el tercer espacio intercostal izquierdo. En la ruptura del seno de Valsalva, el soplo continuo se oye mejor en el tercer y cuarto espacio intercostal izquierdo. Soplos Continuos con Acentuación Sistólica Persistencia del conducto arterioso Estenosis arterial pulmonar periférica Anastomosis broncopulmonar. Soplos Continuos con Acentuación Diastólica Ruptura del seno de Valsalva (RSDV) Fis ́ tula arteriovenosa coronario Origen anómalo de la arteria coronaria izquierda de la arteria pulmonar (Sin ́ drome de White-Bland-Garland) Fis tula arteriovenosa pulmonar. ́ Soplos en Vaivén (Soplos Bifásicos) Soplo que se produce a través de un solo canal ocupando la mesosístole y el inicio de la diástole y que no llega a su carga máxima alrededor de S2, por ejemplo, la estenosis aórtica con regurgitación aórtica, hipertensión pulmonar con regurgitación pulmonar. Soplo Sistólico-Diastólico Un soplo que ocupa la siś tole y la diástole, se produce a través de diferentes canales y que no llega a un pico maximo alrededor de S2 Causas CIV con RA. Soplos Inocentes Suaves soplos sistólicos que se oyen en las personas sin ningún tipo de anomalía cardiaca. Se deben al aumen- to del flujo sanguíneo a través de los tractos de salida ventriculares, son soplos cortos, suaves (grado 3/6 o menos), sistólicos y generalmente se oyen sobre la zona supraclavicular y a lo largo de los bordes del esternón. Los soplos inocentes se pueden escuchar En los niños, se le conoce como soplo de Still En adultos (> 50 años), se le conoce como soplo 50/50, es decir, 50% de los adultos mayores de 50 años de edad pueden tener un soplo sistólico. Soplos Funcionales Estos son los soplos causados por la dilatación de las cavidades del corazón, los vasos o el aumento del flujo. Soplos Sistólicos Soplo sistólico de eyección (SSE): El SSE se puede oiŕ en la zona de la aorta en RA severa Dilatación de la aorta. El SSE se puede escuchar sobre el área pulmonar en RP Severa CIA CIV PCA Dilatación de arteria pulmonar. El SSE también puede ser escuchado en ciertas deformidades esqueléticas como pectus excavatum o el síndrome de la espalda recta. Soplo pansistólico (SPS): En la dilatación del ventrículo izquierdo o ventrículo derecho, puede oírse respectivamente el SPS funcional de la regurgitación mitral o tricúspide. Soplos Diastólicos Soplos de flujo mesodiastólico: Los soplos de flujo mesodiastólico pueden ser escuchados en las áreas de la válvula mitral o tricúspide, sus causas ya han sido discutidas. Soplos Cambiantes Estos son soplos que cambian de naturaleza o intensidad de un momento a otro, por ejemplo, Soplo de Carey-Coombs – cambios dia ́ a día Endocarditis infecciosa Trombos en la aurícula Mixomas auriculares. Auscultación Dinámica La auscultación dinámica se refiere a los cambios en la hemodinamia circulatoria por las maniobras fisiológicas y farmacológicas, sobre el efecto en los sonidos cardia ́ cos y soplos. 1. Respiración Los soplos que surgen en el lado derecho del corazón se vuelven más fuertes durante la inspiración, ya que aumenta el retorno venoso y el flujo de sangre. Los soplos izquierdos son sin cambios o se vuelven más suaves. La espiración tiene el efecto contrario (los soplos izquierdos son más fuertes durante la espiración). Espiración Profunda El paciente se inclina hacia delante durante la espiración para acercar la base del corazón a la pared torácica y en esta postura, el soplo de regurgitación aórtica y el sonido de frote pericárdico se oyen mejor. 2. Maniobra de Valsalva En esta maniobra, se recomienda al paciente apretarse la nariz con los dedos y exhalar con fuerza contra la glotis cerrada. Esta maniobra tiene 4 fases. Fase 1: Al principio, hay aumento de la presión intratorácica y aumento transitorio en el gasto del ventrículo izquierdo. Fase 2: Durante la fase de esfuerzo, el retorno venoso sistémico cae y resulta en la reducción del llenado del ventrículo derecho e izquierdo. Como resultado, el volumen sistólico y la presión arterial caen, pero aumenta el ritmo cardíaco. La mayoría de los soplos cardiacos se vuelven más suaves. Sin embargo, el soplo sistólico de la carmiodiopatia hipertrófica se hace más fuerte, y el click sistólico y el soplo del síndrome del PVM comienzan antes. Fase 3: Durante la fase de liberación, en primer lugar los soplos del lado derecho y luego los del lado izquierdo se hacen más fuertes antes de volver a la normalidad. Fase 4: Se disparan la presión arterial sistémica y hay bradicardia refleja. 3. Cambios Posturales Cuando el paciente de repente se pone en cuclillas después de estar en la posición de pie, el retorno venoso y la resistencia arterial sistémica incrementan simultáneamente provocando un aumento del volumen sistólico y la presión arterial. La mayoría de los soplos se hacen más fuertes. Sin embargo, el tamaño del ventrículo izquierdo es mayor, lo que reduce la obstrucción del flujo de salida y por lo tanto, la intensidad del soplo sistólico de la cardiomiopatia hipertrófica se reduce, mientras que el click mesosistólico y el soplo del PVM se retrasan. De Cuclillas a Posición Erecta Cuando el paciente se levanta rápidamente después de estar en cuclillas, ocurren los cambios opuestos. 4. Ejercicio Isométrico Un sostenido apretón de manos durante 20-30 segundos aumenta la resistencia arterial sistémica, la presión arterial y el tamaño del corazón. El soplo sistólico de la estenosis aórtica puede llegar a ser más suave debido a la reducción en el gradiente de presión alrededor de la válvula, pero a menudo se mantiene sin cambios. La mayoría de los otros soplos se hacen más fuertes, excepto el soplo sistólico de CMHO, que es más suave y el soplo del PVM se retrasa debido al volumen ventricular aumentado. Electrocardiograma La duración normal de la onda P es de 0.08 segundos a 0.10 segundos. La amplitud máxima es de 2.5 mm Eje Eléctrico El eje eléctrico se debe tener en cuenta para la correcta interpretación del ECG. Se determina a partir de las derivaciones en el plano frontal – I, II, III, aVR, aVL y aVF. Se cuantifica mediante el sistema de referencia hexaxial, el eje QRS normal muestra una amplia gama de normalidad entre -30° y +90°. Si un vector cardiaco cursa paralelo a una derivación particular, hará una mayor impresión en esa derivación y el registro ECG será positivo. El mismo vector registra un complejo pequeño e isodifásico en la derivación, que es perpendicular a la anterior. Por lo tanto, para determinar el eje se localiza el lugar en el plano frontal que muestra una pequeña deflexión isodifásica QRS (deflexión QRS positiva y negativa aproximadamente iguales), y su derivación perpendicular constituye el eje eléctrico del corazón que muestra la deflexión QRS positiva máxima. Es útil memorizar los pares de las derivaciones que son perpendiculares entre sí (Derivación I a aVF, derivación II a aVL, derivación III a aVR). Un método similar puede ser adoptado para determinar la onda ‘P’ y el eje de la onda ‘T’. Métodos Sencillos (No es exacto) Derivación I y II muestran predominantemente un complejo QRS positivo – Eje normal Complejo QRS predominantemente positivo en la derivación I y negativo en la derivación III – Eje a la izquierda QRS predominantemente positivo en la derivación III y negativo en la derivación I – Eje a la derecha Desviación del eje izquierdo es más negativo que -30° Desviación del eje derecho es más positivo que +90°. Crecimiento de la Auric ́ ula Izquierda P mitral – La onda P es ancha y bif́ ida siendo > 0.11 seg en la derivación II u onda P bifásica en V1. Crecimiento de la Auric ́ ula Derecha Ondas P altas con una amplitud > 2.5 mm en la derivación II (P pulmonale). Crecimiento biauricular Hipertrofia Ventricular Izquierda Suma de la onda SenV1 y la onda RenV6 no debe superar los 35 mm normalmente. Si lo hace, constituye una evidencia presuntiva de HVI (Indice de Sokolow) Onda S es 20 mm o más de profundidad en V1. Onda Res 20mm de altura o más en DI, o> 25mm en V6 Onda Res igual o mayor en V6 que la onda RenV5 Total de voltaje del QRS en las 12 derivaciones es menor de 175 mm. Los valores superiores a 175 mm constituyen un buen criterio para HVI Onda R en a VL>13mm Cualquier R + cualquier S > 45 mm. En la HVI por sobrecarga sistólica, existe atenuación o desaparición de la onda q inicial en la derivaciones orientadas a la izquierda (DI, aVL, V , V ). Puede haber depresión del segmento ST e inversión de la onda T. En la HVI por sobrecarga diastólica, existen ondas q profundas y estrechas en las derivaciones orientadas a la izquierda. Es posible que existan ondas T altas y simétricas en las derivaciones precordiales izquierdas. Hipertrofia Ventricular Derecha Desviación del eje a la derecha Ondas R dominantes en derivaciones orientadas a la derecha. Esto a menudo se expresa como una relación R:S. Si esta relación es superior a 1, se diagnostica HVD Onda R es > 5mm dea mplitud en V1. Predominio de la onda S en las derivaciones precordiales izquierdas Suma de onda R en V1 y de onda S en V6 es más de 10 Ondas S terminales en todas las derivaciones estándar – Síndrome SI, SII, SIII (corazón punta atrás) Onda R alta en V1 a. HVD b. BRDHH c. WPW (Tipo A) d. Dextrocardia e. IAM de la pared posterior f. CMHO. Hipertrofia Biventricular ECG con evidencia de HVI + Desviación del eje a la derecha ECG con evidencia de HVI + Rotación a la derecha del eje eléctrico ECG con evidencia de HVI + Relación R:S > 1 en V1 QRS isodifásicas grandes en derivaciones precordiales mediales (fenómeno de Katz-Wachtel) CAI+ Relación R:S en V5 yV6 ≤1 o la onda S en V5 y V6 ≥ 7 mm o desviación del eje a la derecha. Bloqueo de Rama Derecha (BRDHH) BRDHH Completo Onda S amplia en DI,V5 yV6 En V1, deflexión de R alta, amplia y con muescas. Duración del QRS ≥ 0.12 segundos en V1, V2. Cambios secundarios en ST- T. BRDHH Incompleto Disminución de S en V2 (primera señal de BRDHH) Duración del QRS < 0.12 seg. Hemibloqueos (Bloqueos Fasciculares) Hemibloqueo Anterior Izquierdo (HBAI) Causas Cardiopatía isquémica Cardiomiopatia Hipertensión arterial de larga evolución ICC de larga evolución Puede deberse a IAM (bloqueo divisional peri-infarto). Características ECG Desviación del eje a la izquierda Complejo rS en la derivación II; No hay r terminal u onda R como en el IAM de la pared inferior Derivación I y aVL puede reflejar una onda q inicial prominente seguida de una onda R alta posterior aVR puede reflejar una onda R terminal tardía V5 y V6 no muestran ondas q iniciales que se ven normalmente. Hay atenuación de las ondas R y ondas S prominentes en estas derivaciones Las ondas T están en dirección opuesta a la principal desviación del QRS. HBAI, cuando se produce en asociación con BRDHH, por lo general indica un mal pronóstico y puede conducir a bloqueo AV completo. Cuando se presenta con BRIHH, el pronóstico es peor. Hemibloqueo Izquierdo Posterior (HBPI) La aparición de HBPI es muy raro. Características ECG Desviación del eje a la derecha Pequeñas ondas q iniciales prominentes en la derivación II, III y aVF; y una pequeña onda r inicial en la derivación I La extremidad distal de la onda R alta en la derivación II presenta muescas Ondas T bajas o invertidas en las derivaciones II, III y aVF, y ondas T en posición vertical en la derivación I. HBPI con taquicardia sinusal puede denotar una embolia pulmonar. Bloqueo Bi-fascicular Es la combinación BRDHH y hemibloqueo de rama izquierda (se manifiesta como una desviación del eje, por ejemplo, eje desviado a la izquierda en el hemibloqueo anterior). Bloqueo Tri-fascicular Es la combinación de bloqueo bfascicular y bloqueo de primer grado. Causas de la Elevación del Segmento ST Vasoespasmo coronario (angina de Prinzmetal) Estenosis orgánica de las arterias coronarias (IM) Aneurisma VI Pericarditis (elevación cóncava del segmento ST hacia arriba, en asociación con ondas T altas y en pico sin cambios recíprocos en las derivaciones opuestas) Repolarización precoz. Causas de la Depresión del Segmento ST En cardiopatia ́ isquémica Segmento ST horizontal (primer signo) Depresión del segmento ST con inclinación ascendente (Puede ser también un cambio fisiológico. Una parábola hipotética que une la extremidad distal de la onda P, el segmento PR, el segmento ST y la extremidad proximal de la onda T será suave y continua en la unión fisiológica del segmento ST, mientras que la parábola se rompe en la unión anormal de la depresión del segmento ST) Depresión plana del segmento ST Depresión del egmento ST con inclinación descendente (Esto refleja una forma grave de alteración del flujo coronario). Hipokalemia Hipotermia Taquicardia Hiperventilación Ansiedad Post-prandial, bebidas frías PVM EVC Tabaquismo Feocromocitoma Terapia con digoxina BRDHH y BRIHH. ECG en Cardiopatía Isquémica Necrosis Miocárdica Esto es por la aparición de ondas Q patológicas (profundidad de la onda Q es más del 25% de la altura de la onda R subsecuente y su anchura es de más de 0.04 seg.) Esto también puede manifestarse en forma de complejos QS Lesión Miocárdica Se caracteriza por la elevación del segmento ST en el ECG. Una elevación > 1 mm es significativa. Isquemia Miocárdica Se caracteriza por ondas T invertidas, simétricas, en pico y en ocasiones profundas. Localización de IM Infarto Ventricular Izquierdo IM extenso de la pared anterior – DI, aVL y derivaciones precordiales IM anteroseptal – V1 a V4 IM anterolateral – DI, aVL, V4, V5, V6 IM de la pared apical – V5, V6 IM de la pared inferior– DII, DIII y aVF IM inferolateral – DII, DIII, aVF, V5 y V6. Infarto Ventricular Derecho Esto se sospecha en el contexto de un infarto agudo de cara inferior. Hay una elevación del segmento ST (de 1 mm) en las derivaciones orientadas a la extrema derecha V1 y V4R (a V6R). No hay depresión recip ́ roca del segmento ST en las derivaciones precordiales derechas en los casos de IM de la pared inferior. Infarto Posterior verdadero Las derivaciones precordiales derechas V1 a V3, sobre todo la derivación V2, refleja el cambio inverso o imagen en espejo de un IM clásico de la pared anterior, es decir o Imagen en espejo del complejo QS se refleja en una onda R alta y ligeramente amplia. o Imagen en espejo del segmento ST con elevación cóncava se refleja en un segmento ST deprimido con elevación cóncava. Usualmente, este cambio no se ve. o Imagen en espejo de la onda T invertida y simétrica se refleja en una onda T vertical, amplia y por lo general alta. El diagnóstico de IM verdadero de la pared posterior no se debe considerar sin este cambio. Infarto Subendocárdico El ECG se presenta con depresión del segmento ST y ondas T profundamente invertidas en las derivaciones precordiales mediales y laterales, así como en DI y DII. Estos cambios persisten durante varios días (imagen en espejo de infarto epicárdico). IM con BRIHH Es muy dific ́ il detectar la presencia de infarto de miocardio en presencia de BRIHH asociado. Los diversos signos electrocardiográficos que se proponen para el diagnóstico de infarto agudo de miocardio en presencia de BRIHH son los siguientes: Elevación del segmento ST ≥ 1 mm y concordante con los complejos QRS Depresión del segmento ST ≥ 1 mm en V1, V2 (o) V3 Elevación del segmento ST ≥ 5 mm y discordante con el complejo QRS Presencia de ondas Q en dos derivaciones precordiales contiguas o en dos derivaciones estándar Desviación del eje a la izquierda > - 30° Regresión de onda R de V1 – V4 Patrón QRS de V1 – V4 Onda S terminal en V5 ó V6 Ondas T positivas en V5 ó V6 Muescas ≥ 0.05 segundos en la rama ascendente de la onda S en V 3 o V4 (signo de Cabrera) Muescas ≥ 0.05 segundos en la rama ascendente de la onda R en DI, aVL, V 5 (o) V6 (signo de Chapman). * Patrón de infarto no está enmascarado en DII, DIII, aVF y en latidos prematuros. IM con BRDHH La presencia de BRDHH no interfiere con el diagnóstico de la IM asociado. Pericarditis Aguda ECG muestra Taquicardia sinusal Un supradesnivel cóncavo y ascendente del segmentol ST Ondas T verticales, altas y en pico (cambio más temprano) No hay cambios recip ́ rocos en las derivaciones opuestas. Derrame Pericárdico ECG muestra Ondas T planas o invertidas en la mayoría de las derivaciones Complejos de bajo voltaje (voltaje del QRS es < 5 mm en las extremidades y < 10 mm en las derivaciones precordiales) Alternancia eléctrica. Causas de Complejos de Bajo Voltaje Obesidad Pared torácica gruesa Hipotiroidismo Hipopituitarismo Hipotermia Enfisema. Isquemia global Cardiomiopatia ́ Cardiopatía amiloide Derrame pericárdico Estandarización incorrecta Alternancia Eléctrica La alternancia eléctrica es una manifestación del ECG en el que hay alternancia en la amplitud de los complejos QRS y/o las ondas T. A menudo se acompaña de ritmo rápido. Cuando se encuentra con ritmo lento, indica insuficiencia ventricular izquierda. Esto se ve ocasionalmente en un derrame pericárdico. Cuando hay presencia de un pulso alternante además de alternancia eléctrica, se dice que es completa. Cuando la alternancia eléctrica se encuentra aislada, se dice que es incompleta. ECG en el Desequilibrio Electrolítico Hiperkalemia Ausencia de onda P Ensanchamiento del complejo QRS Trastorno de conducción intraventricular Ondas T altas y acuminadas Desaparición del segmento ST. Hipokalemia Desaparición de la onda T Aumento progresivo de la amplitud de la onda U Bloqueo AV de primer y segundo grado Depresión del segmento ST. 1 Hipermagnesemia Los hallazgos ECG son similares a hiperkalemia. HipomagnesemiaLos hallazgos ECG son similares a hiperkalemia. Causas de Ondas T Altas y Simétricas Isquemia subendocárdica aguda, lesión o infarto Recuperación de IM de la pared inferior IM hiperagudo de la pared anterior Angina de Prinzmetal IM verdadero de la pared posterior Hiperkalemia. Hipocalcemia Prolongación del intervalo QT (debido a un aumento en la duración del segmento ST). La prolongación del intervalo QT es inversamente proporcional al nivel de calcio sérico. Las ondas T son normales. Hipercalcemia Acortamiento del intervalo QT (debido al acortamiento del segmento ST). Las ondas T también pueden ser planas o invertidas. Uremia Los hallazgos ECG son similares a hipocalcemia e hiperkalemia (prolongación del intervalo QT + ondas T altas y acuminadas). Ondas P Ausentes Fibrilación auricular Paro sinusal o bloqueo Ritmo nodal Hiperkalemia. ‘P’ Invertida en DI Ritmo nodal Dextrocardia Derivaciones invertidas en las extremidades. ECG en Intoxicación por Drogas Efecto de la Digoxina Depresión del segmento ST y la inversión de la onda T en V5, V6 (“cubeta digitálica”) Intervalo Q-Tc corto Bradicardia, Taquicardia paroxiś tica auricular (TAP), TAP con bloqueo, extrasis ́ toles ventriculares, bigeminismo, taquicardia ventricular, fibrilación ventricular, bloqueos AV de 1er., 2do. (tipo Wenkebach) y 3er. grado. Bloqueos de rama del haz de His y bloqueo AV de segundo grado (Mobitz II) no son nunca una complicación de la toxicidad por digoxina Efecto de la Quinidina Prolongación del intervalo QT y del intervalo PR Prolongación del complejo QRS (puede estar asociado el BRIHH o BRDHH) Depresión ocasional del segmento ST Torsades de pointes. Causas de la Prolongación del Intervalo QTc (Normalmente, el intervalo QT es inferior al 50% del intervalo RR) Durante el sueno ̃ Hipocalcemia Miocarditis aguda Infarto agudo de miocardio Efecto de la quinidina Efecto de la procainamida Antidepresivos tricić licos y tetracíclicos, fenotiazinas Lesión cerebral Hipotermia CMHO Bloqueo AV avanzado o completo, con torsades de pointes Síndrome de Jervell-Lange-Nielsen (sordera congénita, ataques de síncope y muerte súbita) Sin ́ drome de Romano-Ward (sin sordera) Hipotiroidismo PVM Embolia pulmonar Aumento del tiempo de contracción isovolumétrica (TCI). Los síndromes de QT prolongado se caracterizan por una prolongación del intervalo QT en el electrocardiograma, arritmias ventriculares y muerte súbita, especialmente en los síndromes de QT largo familiar. El intervalo QTc en síndromes familiares de QT largo varía desde 0.40–0.60 seg., que es de 0.38–0.47 seg. en las condiciones no familiares. Causas del Acortarmiento del Intervalo QT c Efecto digitálico Hipercalcemia Hipertermia Estimulación vagal. ECG en la Embolia Pulmonar Aguda Además de la taquicardia sinusal Deflexiones de bajo voltaje Patrón S Q T (S prominente en la derivación I, Q en la derivación III y T invertida en la derivación III) Desviación del eje a la derecha BRDHH Depresión del segmento ST o ascenso en escalera en la derivación I y II Elevación ST o depresión del segmento en las derivaciones precordiales izquierdas S prominente en V6 Inversión de T en derivaciones precordiales derechas P pulmonale Taquicardia sinusal única. Caracteris ́ ticas ECG del EPOC Complejos de bajo voltaje HVD (desviación del eje a la derecha, BRDHH y S prominente en V5, V6) P pulmonale Ondas S terminales prominentes en las derivaciones I, II y III (Síndrome SI, SII, SIII) Ondas R no progresivas en las derivaciones precordiales. Caracteris ́ ticas ECG de la Hipotermia Se caracteriza por una onda J u onda de unión, una giba como la desviación que se produce en la unión de la extremidad distal del complejo QRS con el segmento ST. Hay un retraso en la inscripción de la deflexión intrinsecoide (> 0.06 seg), que podría ser un signo temprano de la inminencia de la fibrilación ventricular (FV). También puede ocurrir bradicardia sinusal y prolongación del intervalo QT. La onda J es también conocida como onda “Osborne”. Causas de la Onda Q Patológica IM transmural CMHO Síndrome de WPW Contusión cardiaca y miocarditis Corazón amiloide Origen anómalo de las arterias coronarias Racial. ECG en Diversas Arritmias Taquiarritmias Las taquiarritmias se definen como el ritmo cardiaco con una tasa de más de 100 latidos por minuto. Estas arritmias pueden clasificarse en taquicardia supraventricular (origen por encima de la bifurcación del haz de His) y la taquicardia ventricular. Cuando el origen del impulso no se determina, estas arritmias se pueden clasificar morfológicamente en una taquicardia compleja estrecha (duración de QRS < 120 ms, es decir, tres pequeños cuadrados) y la taqui- cardia compleja amplia (duración de QRS > 120 ms). Análisis del ECG • Frecuencia, morfología y regularidad de las ondas ‘P’ • Buscar onda ‘P’ sinusal / deflexión ectópica de P’2 / Flutter / Fibrilación • Relación entre la actividad auricular y ventricular • Morfologia ́ QRS durante el ritmo sinusal / taquiarritmia • Respuesta al masaje del seno carotídeo / maniobras vagales. Regla de los “100” para Taquicardias La norma se refiere a la frecuencia auricular. Taquicardia auricular – 200 ± 50 Flutter auricular – 300 ± 50 Fibrilación auricular – 400 ± 50 La taquicardia ventricular tiene el mismo rango que la taquicardia auricular – 200 ± 50, pero por lo general tiene una frecuencia en el lado más lento. A. Taquicardia Supraventricular Paroxística Los estudios electrofisiológicos han demostrado que la reentrada es responsable de la mayoría de las TSV. El sitio anatómico se ha localizado en el nodo sinusal, la aurícula, el nodo AV o en un circuito de macroentrada con la participación del nodo AV y de las vías de derivación AV. El mecanismo de la TPSV puede ser rastreado en la base del intervalo RP, el intervalo de tiempo entre el pico de una onda R y la onda P subsecuente durante la taquicardia 1. Taquicardia con R-P Corto Tienen un intervalo R-P que es menos del 50% del intervalo RR. Estos incluyen: Taquicardia de reentrada del nódulo AV (TRNAV): Se presenta en pacientes que tienen disociación funcional del nodo AV en vías ‘lentas’ y ‘rápidas’. La conducción procede de manera anterógrada hacia abajo por la vía lenta y de manera retrógrada hacia arriba por la vía rápida lo que resulta en la excitación auricular y ventricular de forma concurrente. Las ondas P se ocultan dentro de los complejos QRS y se distinguen sólo por la comparación de la morfologia ́ del QRS en la taquicardia y en el ritmo sinusal. Taquicadia de reentrada AV ortodrómica (TRAV-O):Se trata de una via ́ accesoria en la cual la conducción anterógrada hacia el ventrić ulo se produce a través del nodo AV y la conducción retrógrada hacia la auric ́ ula a través de la vía accesoria. Las ondas P se ven poco después de los complejos QRS . La taquicardia sinusal o taquicardia auricular ectópica con bloqueo AV de primer grado Taquicardia de la unión: Se trata de una taquicardia de complejo estrecho que surge de la unión AV. El impulso es conducido a la aurić ula y al ventrić ulo de forma simultánea y la onda P no es fácilmente discernible. Se ve en infarto agudo de miocardio, cirugía de la válvula mitral/aórtica o en toxicidad por digitálicos. 2. Taquicardia con RP Largo Tienen un intervalo RP mayor que el 50% del intervalo RR. 1. Taquicardia sinusal o taquicardia auricular ectópica con intervalos PR normales. 2. Taquicardia por Re-entrado del nodo AV ‘Atípica’: La conducción anterógrada procede por la vía nodal AV rápida y la conducción retrógrada por la vía nodal AV lenta en pacientes con doble fisiología del nodo AV. Debido a la conducción retrógrada lenta, la onda P puede verse después del complejo QRS. 3. Taquicardia por Re-entrado del nodo AV Ortodrómica: ’mediada por una vía accesoria con propiedades de conducción lenta o reducida. 3. Síndrome de WPW La pre-excitación es consecuencia de la activación anterógrada del ventrículo por la vía accesoria, así como por el nodo AV, dando como resultado un intervalo PR corto con una onda delta ascendente en el complejo QRS. La presencia de la vía accesoria predispone a los individuos a TSV (TRAV ortodrómica de complejo estrecho). 1. TRAV Antidrómica: (5% de los pacientes con WPW) La conducción hacia los ventric ́ ulos baja a través de la via ́ accesoria y la conducción retrógrada a través del sistema His-Purkinje y del nodo AV hacia las aurić ulas. 2. Fibrilación auricular:La fibrilación auricular en pacientes con sin ́ drome de WPW puede facilitar la respuesta ventricular rápida ya que la via ́ accesoria no tiene propiedades decrementales y, finalmente puede ocurrir fibrilación ventricular (FV). 4. Taquicardia Auricular Multifocal La taquicardia auricular multifocal se manifiesta por 3 o más diferentes morfologías de onda ‘P’ con complejos QRS irregulares. Esta taquicardia se ve comúnmente en pacientes con EPOC, especialmente cuando se encuentran en terapia con teofilina. 5. Taquicardia Auricular con Bloqueo Cardíaco Completo Esto es a menudo una manifestación de la toxicidad por digoxina a menos que se demuestre lo contrario. B. Flutter Auricular Es el resultado de un solo circuito de reentrada alrededor de las barrera de conducción funcional o estructural (debido a la cicatriz de una cirugía cardiaca previa) dentro de las auric ́ ulas. Las ondas del flutter son negativas en derivaciones inferiores (II, III y aVF) y positivas en V1 con apariencia “dentada”. La frecuencia auricular es usualmente de 300 latidos/minuto y bloqueo AV 2:1. C. Fibrilación Auricular Es la taquiarritmia sostenida más común vista en muchos pacientes. Causas Comunes 10% de los ancianos > 75 años FA aislada – < 65 años (normotensos con un corazón normal) Valvulopatía Cardiopatia hipertensiva Cardiopatía isquémica coronaria Miocarditis y cardiomiopatia Cirugía cardíaca Hipotiroidismo Hipertiroidismo Feocromocitoma Pericarditis La frecuencia auricular es de 400-600/minuto con una respuesta ventricular irregular rápida (>100 latidos/minuto). El ECG se caracteriza por una línea de base irregular sin ondas P visibles. Las ondas de FA pueden ser finas (AF de reciente aparición) o gruesas (AF de larga duración). El intervalo RR es de forma irregular y puede ser engañosamente normal y lento en pacientes con bloqueo cardia ́ co completo, ya sea debido a una enfermedad del sistema de conducción o toxicidad por digoxina. Síntomas de FA (Debido a la frecuencia ventricular rápida): Edema agudo de pulmón Sin ́ cope Angina Palpitaciones Eventos tromboembólicos (cerebral, periférico, renal, coronario). Los episodios prolongados de la frecuencia ventricular rápida pueden causar una cardiomiopatia mediada por taquicardia.









