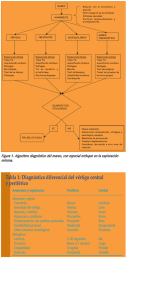
Vértigo Posicional Paroxístico Benigno: Diagnóstico y Tratamiento
Anuncio

E – 26-099-A-10 Vértigo posicional paroxístico benigno M. Toupet, C. Bouchot, F. Buraux El vértigo posicional paroxístico benigno supone un tercio de todos los casos de vértigo, lo que representa el 1% de la práctica de un médico general. Se trata de un auténtico vértigo rotatorio, desencadenado por los cambios de posición de la cabeza, que dura menos de 30 segundos y sin otros signos auditivos ni neurológicos. Se debe a un desplazamiento de un depósito de otolitos en uno de los conductos semicirculares del vestíbulo del oído interno. En el 89% de los casos se trata del conducto posterior, en el 10% del conducto lateral y en el 1% del conducto anterior. Una maniobra terapéutica distinta para cada conducto provoca la salida del depósito de otolitos y permite curar al paciente. Se debe realizar el diagnóstico diferencial con los casos raros de lesiones de la fosa posterior. © 2015 Elsevier Masson SAS. Todos los derechos reservados. Palabras clave: Vértigo posicional paroxístico benigno; Otolitos; Cupulolitiasis; Canalolitiasis; Maniobra terapéutica Plan ■ Aspectos preliminares Introducción Evolución de los conceptos Epidemiología Historia natural Reseña anatomofisiológica Análisis de las aceleraciones lineales Análisis de las aceleraciones angulares Fisiopatología 1 1 2 2 2 2 2 3 5 ■ Exploración física 6 ■ Vértigo posicional paroxístico benigno del conducto semicircular posterior Diagnóstico Maniobras terapéuticas del vértigo posicional paroxístico benigno del conducto posterior ■ ■ ■ ■ 14 Formas clínicas Vértigo posicional paroxístico benigno del síndrome de Lindsay-Hemenway Vértigo posicional paroxístico benigno bilateral 14 ■ Vértigo posicional paroxístico benigno del conducto anterior o superior Diagnóstico Maniobras terapéuticas Discusión 12 12 12 13 Puntos clave relacionados con las características benignas del vértigo posicional paroxístico benigno 13 Otros tratamientos Tratamiento por habituación vestibular Tratamiento farmacológico Tratamiento quirúrgico 13 13 13 13 9 14 14 Diagnóstico diferencial Fístula laberíntica Déficit vestibular Modificación de la densidad relativa de la cúpula respecto a la endolinfa Vértigo posicional invalidante Afectación central Insuficiencia vertebrobasilar Vértigo de origen cervical Vértigo «de las alturas» 14 15 15 15 15 15 ■ Polémicas sin resolver por completo Autorrealización de la maniobra terapéutica Restricciones posterapéuticas 15 15 15 ■ Conclusión 16 7 12 Volume 36 > n◦ 1 > febrero 2015 http://dx.doi.org/10.1016/S1293-2965(14)69733-4 Pronóstico ■ 6 6 Vértigo posicional paroxístico benigno del conducto horizontal Vértigo posicional paroxístico benigno del conducto horizontal geótropo Vértigo posicional paroxístico benigno horizontal ageótropo o cupulolitiásico EMC - Kinesiterapia - Medicina física ■ 14 14 14 9 Aspectos preliminares Introducción El vértigo posicional paroxístico benigno (VPPB) es el tipo más frecuente de vértigo, pues supone más de un tercio de los casos. Este cuadro, que durante mucho tiempo se ha pasado por alto, confundido con una patología cervical, se debe en realidad a un desplazamiento de otolitos naturales a uno de los conductos semicirculares, provenientes de un órgano vecino, el utrículo. En la mayoría de los casos, se trata del conducto posterior, en menos ocasiones, del conducto lateral y, de forma excepcional, del conducto anterior. 1 E – 26-099-A-10 Vértigo posicional paroxístico benigno La observación atenta del nistagmo permite precisar cuál es el conducto afectado. La maniobra terapéutica, que es distinta según el conducto alterado, consiste en hacer salir el depósito de otolitos y recolocarlos en el utrículo, que es su órgano de origen. Esta maniobra suele tener una eficacia inmediata y permite la curación del paciente. 1 2 3 10 11 4 5 12 Evolución de los conceptos Este vértigo posicional fue descrito inicialmente por Bàràny en 1906 [1] , de forma breve, después más completamente por Nylèn en 1950 [2] y luego por Dix y Hallpike en 1952 [3] . Schuknecht, en 1969 [4] , describió el concepto de cupulolitiasis, o depósito litiásico sobre la cúpula del conducto semicircular posterior. El peso de la cúpula aumenta de forma patológica, lo que la vuelve sensible a la gravedad y provoca estimulaciones anormales y vértigo en ciertas posiciones. Epley en 1980 [5] , Parnes y McClure en 1990 [6] y luego Brandt en 1990 [7] , propusieron de forma independiente la hipótesis de una canalolitiasis. El vértigo se debería a la circulación anormal de depósitos de otolitos en un conducto semicircular del oído interno. El desplazamiento de estos otolitos en el conducto, por efecto de la gravedad, durante los movimientos de la cabeza, desencadenaría un nistagmo y vértigo. Todos estos autores señalaron con buen criterio al origen otolítico de la causa. Desde la década de 1990, existe un consenso profesional generalizado. Epidemiología En Francia, el vértigo es la causa de 300.000 consultas semanales con médicos generales y especialistas, lo que supone más de 15 millones de consultas anuales [8, 9] . En un estudio realizado en Japón [10] , este vértigo afectaba a 10,7-17,3/100.000 habitantes. Según Bronstein [11] , supone un 25% de los pacientes con vértigo de su consulta neurológica. En las consultas otorrinolaringológicas (ORL) de los autores de este artículo, representa un tercio de los casos de vértigo. Este vértigo afecta a pacientes de todas las edades, con una prevalencia doble en el sexo femenino de los 1.500 casos vistos en la fase aguda [11] y un promedio de edad de 52 años [11] (en 1994). Historia natural En la mayoría de los casos, el paciente se despierta en la segunda parte de la noche o a primera hora de la mañana por un auténtico vértigo rotatorio. El paciente tiene una sensación de giro oblicuo de su campo visual. Experimenta la ilusión de que el suelo asciende al techo y que el techo desciende. El paciente advierte enseguida que el vértigo aparece durante los movimientos de la cabeza. Después de varios intentos, identifica que algunos movimientos causan el vértigo más que otros: cabeza en extensión o flexión, al levantarse de la cama, al acostarse o al girarse en ella. Este vértigo suele ser intenso y se acompaña de náuseas e incluso de vómitos, pero siempre es breve (por lo general, menos de 30 s) si el paciente no se mueve más. Este vértigo se repite en función de los movimientos de la cabeza durante la vida diaria. Primero es más violento y progresivamente se vuelve menos intenso, más breve y menos frecuente. La curación espontánea se puede producir tras varios días, aunque también puede durar varios meses (en especial en los ancianos o después de un traumatismo craneal directo o indirecto), con un promedio de 3 semanas [12] . Este vértigo es muy ansiógeno. El primer episodio suele provocar pánico y el temor de una muerte inminente. Después, los pacientes se preocupan menos. El vértigo se acompaña en ocasiones de trastornos del equilibrio y puede provocar caídas. Esta inestabilidad puede persistir de forma aislada o aparecer de novo tras la maniobra 2 13 6 14 7 8 9 Figura 1. Laberinto membranoso y su inervación. En la parte posterior, el órgano del equilibrio constituido por los conductos semicirculares, el utrículo y el sáculo. A nivel posterior, la cóclea constituye el órgano de la audición. Todos estos elementos están situados en el seno de la pirámide petrosa, que es una de las porciones del hueso temporal. 1. Saco endolinfático; 2. conducto semicircular superior o anterior; 3. dirección de observación; 4. conducto semicircular posterior; 5. utrículo; 6. conducto semicircular lateral; 7. sáculo; 8. conducto reuniens; 9. ganglio espiral coclear; 10. ganglio de Scarpa superior e inferior; 11. nervio vestibular; 12. nervio facial; 13. nervio coclear; 14. retículo vestibular coclear (Oort). terapéutica. En ocasiones, puede ser el síntoma predominante, en particular en los ancianos, en quienes el VPPB sólo se descubre en la exploración física sistemática. Como promedio, el vértigo recidiva en el 50% de los pacientes en los 3 años posteriores al primer episodio [12] . La media general sería de un vértigo cada 4 años. Esta posible recidiva se produce de forma imprevisible, a escala individual y, en ocasiones, provoca una angustia intensa [13] , que se agrava aún más por la ineficacia del tratamiento farmacológico antivertiginoso preventivo. Reseña anatomofisiológica El vestíbulo, o laberinto posterior del oído interno, es el órgano del equilibrio y está en continuación con la cóclea (laberinto anterior), que es el órgano de la audición (Figs. 1 y 2). Ambos órganos son sensores de vibraciones: vibraciones del aire en caso de la cóclea y movimientos de la cabeza en caso del vestíbulo. Este último informa al sistema nervioso central de la posición de la cabeza (más precisamente, de sus aceleraciones angulares y lineales) en el espacio. En el oído interno, los elementos que informan sobre las aceleraciones lineales (horizontal para el utrículo y vertical para el sáculo) son diferentes de los elementos que informan de las aceleraciones angulares rotatorias en los tres planos del espacio (los tres conductos semicirculares). Análisis de las aceleraciones lineales Utrículo Es el órgano sensorial que evalúa permanentemente las variaciones de los movimientos en el plano horizontal (Fig. 3A, B). El epitelio sensorial, localizado en la mácula (Fig. 3B), consta de células sensoriales ciliadas y en su base están las terminaciones nerviosas sensitivas del nervio vestibular. Los cilios de las células sensoriales (Fig. 4) (de forma parecida a los pelos de un cepillo) están inmersos en un gel, la membrana otoconial. Este gel contiene un gran número (alrededor de un millón) de cristales u otolitos (piedras del oído) u otoconias (polvo del oído), constituidos principalmente por carbonato cálcico, de densidad 2,3 y con un tamaño medio de 10 m. EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 un ambiente autónomo). Es probable que estos productos degradados de los otolitos sean reciclados. 1 9 10 2 3 4 5 5 11 12 6 7 13 14 15 8 Figura 2. Compartimentación del laberinto. El laberinto membranoso (en amarillo) está relleno de endolinfa, un líquido cuya composición es parecida a la de los líquidos intracelulares (rica en potasio [K+ ] y pobre en sodio [Na+ ]). Está separado del laberinto óseo por la perilinfa, un líquido parecido a un exudado (pobre en K+ y rica en Na+ ). La homeostasis de estos líquidos es esencial para el funcionamiento de las células sensoriales. 1. Saco endolinfático; 2. conducto semicircular posterior; 3. rama común; 4. conducto semicircular lateral; 5. ampolla; 6. estribo en la ventana oval; 7. ventana redonda; 8. rampa timpánica; 9. duramadre; 10. conducto semicircular superior o anterior; 11. utrículo; 12. membrana limitante; 13. sáculo; 14. rampa vestibular; 15. conducto coclear. El conjunto de los otolitos tiene una masa de alrededor de 1 mg. Forman una masa inercial durante un movimiento de la cabeza. Cuando se ven sometidos a una aceleración lineal, todos los otolitos y la membrana otoconial se desplazan de forma conjunta. En el penacho de cilios de cada célula sensorial, se observa la organización hexagonal de los estereocilios, que están a su vez dispuestos como los tubos de un órgano; los más grandes se sitúan cerca de otro cilio muy particular: el cinocilio (Fig. 4) (etimológicamente, el cilio del movimiento). Éste es el único cilio verdadero, porque contiene nueve pares de túbulos periféricos y un par de túbulos central. Desde el punto de vista mecánico, la inclinación del penacho ciliar sólo puede producirse hacia el cinocilio; los otros desplazamientos son imposibles; los cilios se romperían como el cristal si se forzase el movimiento. Esta inclinación hacia el cinocilio excita la célula sensorial, que se despolariza y libera en su extremo basal su neuromediador, el glutamato, al espacio sináptico que la separa de la neurona vestibular. Vida y muerte de los otolitos Los otolitos son funcionales desde el nacimiento. Parece que los otolitos presentarían un recambio continuo, posiblemente durante toda la vida. Su eliminación se realiza en el epitelio oscuro del vestíbulo y en el conducto y el saco endolinfático. Unas matrices almacenarían estos detritos otolíticos y de otro tipo (a modo de un filtro de piscina del oído interno, que mantiene EMC - Kinesiterapia - Medicina física Sáculo El otro saco está unido al utrículo por un conducto estrecho y se organiza siguiendo el mismo modelo que el utrículo, pero en el plano vertical (Figs. 1 y 3C). El utrículo informa al sistema nervioso central sobre las aceleraciones en el plano vertical. Análisis de las aceleraciones angulares Tres conductos semicirculares Estos conductos, que son auténticos túneles (Figs. 1 y 2), corresponden a los tres planos euclídeos y están conectados con el utrículo. Cada tubo se conecta por uno de sus extremos a una ampolla. Si un objeto virtual penetrase en uno de los tubos, realizaría un giro de 180◦ hasta contactar con la cúpula, situada en la ampolla, en el otro extremo. El laberinto óseo contiene el laberinto membranoso; por tanto, los conductos semicirculares óseos son unos tubos huecos rellenos de un líquido, la perilinfa, que contiene a su vez un conducto membranoso relleno de endolinfa, fijado a la pared ósea por microligamentos. El interior de cada ampolla (Fig. 3D) está completamente obturado por una cúpula de mucopolisacáridos, en la que están inmersos los cinocilios de las células sensoriales. Estas células sensoriales están elevadas sobre un pequeño promontorio en forma de silla de montar: la cresta ampular. Bajo este epitelio sensorial, otras terminaciones sensitivas del nervio vestibular reciben la información de rotación. La endolinfa desempeña el mismo papel que los otolitos; es una masa inercial, sensible sólo a los movimientos rotatorios de la cabeza. Cada uno de los conductos analiza el movimiento que pasa por su propio plano de rotación. Por tanto, la inercia de la endolinfa durante la rotación de la cabeza provoca una variación de presión en las ampollas afectadas por el movimiento, lo que constituye una especie de descomposición vectorial. Cuando los cinocilios se inclinan (unos 46 μm), las células sensoriales se despolarizan y las terminaciones nerviosas del nervio vestibular se excitan por el neuromediador del sistema vestibular periférico: el glutamato. Mecánica de los receptores vestibulares de los conductos semicirculares Por ejemplo, cuando la cabeza está recta, las ampollas de los dos conductos semicirculares horizontales tienen una situación anterolateral. Si se gira la cabeza de derecha a la izquierda en el plano horizontal, la ampolla del conducto derecho percibe una «fuga» de la endolinfa y se habla de corriente endolinfática ampulífuga (alejándose de la ampolla), mientras que la ampolla del conducto izquierdo percibe un aumento de presión de endolinfa, denominada corriente endolinfática ampulípeta (dirigida hacia la ampolla) (Figs. 1 y 2). Estas células sensoriales vestibulares no son tan sólo receptores de movimiento, sino que también señalan la inmovilidad. Estas células sensoriales vestibulares y el nervio vestibular tienen una descarga basal cuya ausencia de variación se interpreta por el cerebro como la inmovilidad [14] . Estos receptores no pueden distinguir una aceleración de la cabeza en un sentido, del frenado en el sentido contrario. Por tanto, el cerebro debe resolver esta ambigüedad mediante otras dos informaciones: visual y/o propioceptiva. Pequeñas experiencias preliminares Nistagmo y desequilibrio en personas sanas. El nistagmo es una sucesión de movimientos oculares lentos seguida de una sacudida rápida de sentido contrario, en «diente de sierra». 3 E – 26-099-A-10 Vértigo posicional paroxístico benigno 1 Anterior Lateral 2 3 4 5 Posterior Medial B A Superior 1 2 Posterior 5 Anterior 3 4 C Inferior 6 7 D Figura 3. El utrículo está situado en un plano horizontal en bipedestación y analiza las aceleraciones en este plano (A). Arquitectura de la mácula otolítica (B): la mácula está formada por un epitelio sensorial sobre el que se sitúa un gel proteico que rodea los cilios. Este gel también retiene los otolíticos para aumentar la sensibilidad inercial. Orientación de los cilios y eje de movimientos detectados. Las máculas utriculares (A) y saculares (C) de ambos oídos se completan para cubrir los 360◦ en los planos horizontales y verticales, respectivamente. 1. Otolitos; 2. capa gelatinosa; 3. células ciliadas; 4. células de sostén; 5. axones del nervio vestibular. Arquitectura de la cresta ampular en los conductos semicirculares (D): la cresta ampular se compone, como las máculas otolíticas, de células ciliadas y de un gel proteico para detectar los movimientos inerciales de la endolinfa en los conductos. En cambio, estas crestas no contienen otolitos. 1. Cúpula; 2. cilios; 3. cresta ampular; 4. conducto semicircular; 5. endolinfa; 6. células ciliadas; 7. axones del nervio vestibular. 1 1 2 2 4 3 7 6 5 8 8 9 9 10 9 10 Figura 4. Células sensoriales ciliadas vestibulares. Los cilios dispuestos como los tubos de un órgano constan de un cinocilio (2) y de varios estereocilios (1). El desplazamiento de los estereocilios hacia el cinocilio provoca una estimulación de la célula y la aparición de un potencial de acción en el polo basolateral. Obsérvese que los dos tipos morfológicos de células ciliadas tienen características funcionales distintas. 1. Estereocilios; 2. cinocilio; 3. cutícula: 4. corpúsculo basal; 5. célula sensorial vestibular ciliada de tipo I, en cáliz; 6. células de sostén; 7. célula sensorial vestibular ciliada de tipo II, cilíndrica; 8. núcleo celular; 9. fibra nerviosa vestibular aferente; 10. fibra nerviosa vestibular eferente. Una de las formas de comprenderlo es experimentar con uno mismo. Basta con ponerse de pie, cerrar los ojos y, después, apoyar los dedos suavemente sobre los párpados. No se percibe ningún movimiento de los globos oculares. Si en esta posición, con los dedos sobre los párpados y los 4 ojos cerrados, se gira todo el cuerpo con un movimiento amplio hacia la derecha y después hacia la izquierda, se puede percibir con los dedos las sacudidas oculares del nistagmo fisiológico. Para ir más lejos con la experimentación sobre el vértigo y el nistagmo, después de asegurar que el entorno no es peligroso, se realiza un giro sobre sí mismo durante 30 segundos, con los ojos cerrados para percibir la sensación de vértigo: una impresión, con los párpados cerrados, de que el entorno gira horizontalmente alrededor. Éste es un vértigo rotatorio horizontal, porque se estimulan los conductos semicirculares horizontales. A continuación, se interrumpe de forma brusca este giro manteniendo los ojos cerrados, lo que provoca una sensación de rotación en el sentido contrario, aunque se esté inmóvil. La parada brusca se percibe como una rotación de sentido contrario. El cerebro provoca una modificación del tono muscular postural para una rotación que no existe. Se produce un titubeo y existe un riesgo de caída. Si se abren los ojos durante esta sensación vertiginosa mientras alguien nos mira atentamente los ojos, observará sacudidas oculares horizontales rápidas en un sentido, seguidas de otras lentas en el sentido contrario: el nistagmo. También es posible sentir náuseas, como en los cuadros de cinetosis. Como las sacudidas se producen en un plano horizontal, se dice que el nistagmo y el vértigo son horizontales. Después de la parada brusca, durante la sensación vertiginosa, si se realiza una fijación forzada de la mirada con intensidad en un punto situado enfrente, el vértigo y el nistagmo disminuyen rápidamente. Se pueden extraer cuatro conclusiones: • el vértigo se acompaña de nistagmo; • el vértigo y el nistagmo pueden acompañarse por la fijación de la mirada en un punto; • el nistagmo y el vértigo se producen en el plano del movimiento de rotación desencadenante; • la parada brusca puede percibirse como una rotación en el sentido contrario. El vestíbulo provoca el movimiento ocular: nistagmo. Si una persona gira la cabeza y recorre el horizonte visual de derecha a izquierda, el cerebro provoca la aparición de sacudidas oculares que obedecen a una lógica precisa al servicio de la nitidez para que se EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 A B Figura 5. Teorías de la canalolitiasis y de la cupulolitiasis (A-D). Las otoconias utriculares se desprenderían de la mácula para depositarse en un conducto semicircular en la cara canalicular (1) o cupular (2) de la cresta ampular. Debido a su posición, el conducto posterior parece el más afectado por este mecanismo. 3. Nistagmo rotatorio superior antihorario. 1 3 2 C produzca un movimiento armonioso del paisaje. El desplazamiento de la cabeza es suave y regular; la imagen situada frente a los ojos se descubre poco a poco, sin sacudidas. La corteza visual y el ojo no se comportan como una cámara. Todos los operadores de cámara experimentados saben que cuando filman una panorámica deben ir muy despacio para que la secuencia no quede borrosa. Es probable que la cámara muestre demasiadas imágenes diferentes en un tiempo demasiado corto, de modo que el cerebro no tiene la posibilidad de funcionar como quiere, para integrar estas informaciones. Es como si el cerebro optase por otra solución: el nistagmo orientado en el plano horizontal. Para inmovilizar la imagen en movimiento en la retina mientras la cabeza gira de derecha a izquierda recorriendo el horizonte, en el mismo momento, el ojo fija un punto «P1» y debe girar lentamente en el sentido contrario de rotación, a una velocidad angular exactamente opuesta. Después, el ojo «salta» rápidamente a otro punto «P2» más alejado a la izquierda, como para recuperar el retraso (este movimiento es la sacudida rápida en el sentido de la rotación) y fija este punto «P2», desplazándose nuevamente despacio en el sentido contrario a la rotación. El individuo continúa su movimiento de exploración y el ojo salta a un nuevo punto «P3», desplazándose en el sentido de la rotación y así sucesivamente, lo que provoca el «nistagmo» fisiológico. Esto permite la integración en la corteza occipital de varias imágenes fijas (P1, P2, P3) en un fundido encadenado. No somos conscientes del ajuste de los distintos EMC - Kinesiterapia - Medicina física D centros de rotación de cada uno de los ojos y del atlas, durante una sacudida de reposición del ojo para captar una nueva imagen. Se observa la alternancia de un desplazamiento lento opuesto al sentido de la rotación de la cabeza y de un desplazamiento rápido (o sacudida) en el sentido de la rotación, lo que desplaza al ojo al punto donde va a ir, anticipándose al movimiento. Simultáneamente, en el oído interno, los conductos semicirculares perciben la inercia de la endolinfa. El sincronismo de los dos fenómenos es fundamental, porque así el cerebro percibe unas informaciones vestibulares y visuales armoniosas. Se puede suponer que el cerebro no tiene que escoger en este caso para interpretar la realidad. Esta coherencia depende del cerebelo. Fisiopatología El VPPB es una afección mecánica debida a la degradación natural de los otolitos del oído interno. Los otolitos de la mácula están en movimiento continuo. Su eliminación se produce sobre el epitelio oscuro. Parece que algunos detritos otolíticos escapan a esta eliminación natural realizada en el epitelio oscuro del vestíbulo y se depositan de forma patológica en uno de los conductos semicirculares (Fig. 5), en la mayoría de los casos el posterior. Se trata simplemente de un camino equivocado. Esto hace que este receptor de rotación se vuelva sensible a la 5 E – 26-099-A-10 Vértigo posicional paroxístico benigno gravedad. Típicamente, estos detritos otolíticos provocan una estimulación anormal del conducto semicircular al girarse en la cama, lo que produce un vértigo rotatorio posicional paroxístico. El cerebro, engañado por su conducto semicircular, «cree» que existe una rotación (con los ojos cerrados) y provoca un nistagmo de corrección en el ojo, un vértigo que continúa con los ojos abiertos y un reflejo postural compensador inadecuado, con la posibilidad de caerse de la cama. En la actualidad, se acepta que este vértigo es de origen otolítico. En la teoría de la cupulolitiasis, los detritos de otoconias, desprendidos de la mácula utricular, se depositarían en la cúpula del conducto semicircular. Esto provocaría un aumento del peso de la cúpula. De este modo, se volvería sensible a la gravedad. En la teoría de la canalolitiasis, los otolitos se desplazarían por la endolinfa y se desplazarían durante los movimientos de la cabeza en el eje del conducto por efecto de la gravedad, lo que arrastraría a la endolinfa y la cúpula [15, 16] . Aunque esta última hipótesis parece la más probable en la actualidad, la de la cupulolitiasis todavía no se ha descartado del todo [17, 18] . La observación atenta del nistagmo permite determinar qué oído y qué conducto son los afectados. Exploración física La maniobra diagnóstica permite descubrir el lado y el conducto afectado. El protocolo que debe seguirse es sencillo. El médico intenta volver a desencadenar el vértigo, evaluando las posiciones críticas de provocación de los tres conductos semicirculares de ambos oídos, observando el nistagmo e interpretándolo, porque existen tantos tipos de nistagmo como conductos afectados. La maniobra diagnóstica se parece a la descrita por Dix y Hallpike (Figs. 5A, B, 6 y 7). En la posición de partida, el paciente está sentado en el medio de la camilla de exploración. Con ambas manos, sujeta el antebrazo derecho del médico, que está de pie frente a él y se le pide que mantenga los codos pegados al cuerpo para evitar cualquier maniobra de paracaídas. No debe fijar la mirada y no ha de hacer nada si aparece un vértigo. El médico mantiene la cabeza y el cuello del paciente con sus manos, con los pulgares sobre los pómulos, listo para mantener los ojos abiertos si el paciente los cierra cuando aparece el vértigo, como suele suceder. La maniobra diagnóstica del vértigo consiste en bascular al paciente hacia el lado derecho (o izquierdo) en el plano frontal (Figs. 5A, B, 6 y 7). En la posición final, el paciente se encuentra en decúbito lateral con la cabeza girada hacia arriba 45◦ . Si el paciente no siente ningún vértigo y no se observa nistagmo, y sucede lo mismo al volver al ortostatismo, estaba acostado sobre el oído sano. Cuando se acuesta sobre el otro lado, puede aparecer un nistagmo simultáneo a un vértigo. Si no aparece nistagmo, no hay vértigo. La latencia del nistagmo puede ser de hasta 30 segundos. El nistagmo puede adoptar varias formas. Cada una de ellas corresponde a un conducto semicircular, que se trata con una maniobra específica. Por convención, el sentido (horizontal, vertical o rotatorio), el lado hacia donde el nistagmo bate rápidamente (hacia la izquierda o la derecha del paciente, superior o inferior respecto a su cabeza, horario o antihorario visto por el terapeuta) y la sensación de rotación son los de la fase rápida del nistagmo. Para los nistagmos posicionales, en decúbito lateral, se habla de geótropo (hacia el suelo) y ageótropo (o apogeótropo) (hacia el cielo). Por ejemplo, en decúbito lateral derecho, un nistagmo que bate hacia la derecha del paciente se denomina «geótropo». 6 Figura 6. Posición desencadenante en decúbito lateral derecho con la cabeza girada hacia arriba 45◦ . Para ver bien a simple vista un pequeño nistagmo rotatorio, se debe mantener el ojo abierto con el pulgar y fijarse en los pequeños vasos de la conjuntiva periférica, lo que permite identificar con facilidad la rotación del ojo y su sentido. Figura 7. Se observa que la caída de las litiasis hacia la parte más baja del conducto posterior derecho provoca una corriente endolinfática ampulífuga simultánea a un nistagmo rotatorio superior antihorario y a un vértigo. Cuando el paciente se vuelve a acostar del mismo lado, el nistagmo y el vértigo son menos intensos: es el fenómeno de habituación. Vértigo posicional paroxístico benigno del conducto semicircular posterior Diagnóstico La maniobra provocadora (Figs. 5A, B, 6 y 7) es una basculación de la cabeza en el plano del conducto posterior, EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 es decir, en decúbito lateral acostado sobre el oído afectado (en este caso, la derecha), con la cabeza girada hacia arriba 45◦ . El nistagmo rotatorio es difícil de observar en ocasiones. Un método simple es mantener el ojo abierto con el pulgar del médico apoyado en la mejilla del paciente y prestar atención a los pequeños vasos de la conjuntiva, de modo que es más fácil identificar la rotación del ojo. La canalolitiasis produce una corriente ampulífuga excitadora para los músculos oblicuo superior homolateral y recto inferior contralateral, con una relajación de los antagonistas. La latencia es de 1-3 segundos y la duración no supera los 20 segundos. El nistagmo es rotatorio, superior y antihorario (el ojo gira sobre sí mismo y su sacudida rápida bate hacia arriba), y se acompaña de un vértigo cuya sensación de rotación es la misma que la fase rápida del nistagmo. Es importante comprender que el nistagmo es la materialización de la caída de los otolitos hacia la parte más declive del conducto, lo que provoca la corriente endolinfática. A medida que los otolitos se reagrupan para inmovilizarse en la parte más declive, el nistagmo se detiene. Al volver a la posición sentada, el nistagmo se invierte y las litiasis vuelven a quedar atrapadas; es el fenómeno de inversión, que se acompaña de un nistagmo rotatorio superior horario (Fig. 8). Los otolitos se desplazan hacia la parte más declive, cerca de la ampolla del conducto posterior. Cuando se gira al paciente a la posición desencadenante, la intensidad y la duración del nistagmo y del vértigo son menores. Se trata del fenómeno de habituación. El resto de la exploración física suele ser normal, salvo, en ocasiones, una pequeña inestabilidad al cerrar los ojos en la prueba de Romberg. Figura 8. Al regresar a la posición sentada, se observa que el retorno de las litiasis hacia la «trampa» de la ampolla del conducto posterior derecho provoca una corriente endolinfática ampulípeta simultánea a un nistagmo rotatorio superior horario y a un vértigo intenso. El estudio otoneurológico (exploración vestibular completa, estudio de la motricidad ocular, audiometría) suele ser normal. La exploración vestibular calórica es normal. Este estudio otoneurológico es indispensable para dominar las numerosas formas clínicas y los diagnósticos diferenciales [19] . Maniobras terapéuticas del vértigo posicional paroxístico benigno del conducto posterior “ Punto importante Maniobra de propulsión clásica de Semont y Toupet Nistagmo • Si es rotatorio superior antihorario (89% de los casos), señala la afectación del conducto posterior derecho (plano frontal) y se trata mediante la maniobra de propulsión de Semont-Toupet o con las maniobras de sedimentación inspiradas en la técnica de Epley de tipo «asador giratorio», sobre un plano inclinado o con la cabeza colgando en el borde de la camilla. • Si es horizontal geótropo (7% de los casos), señala la afectación del conducto horizontal o lateral (plano horizontal) y se trata con la maniobra de sedimentación de «asador giratorio horizontal» (maniobra de Lempert o de Delameilleure) o con una maniobra inspirada en la técnica de Epley. • Un nistagmo horizontal ageótropo (3% de los casos) señala una cupulolitiasis lateral. En este caso, las litiasis están atrapadas en la cúpula del conducto lateral. El tratamiento consiste en una sedimentación prolongada, para lo que el paciente debe dormir dos noches seguidas sobre el lado afectado (maniobra de Vanucci). Las litiasis salen suavemente de la cúpula, transformando el cuadro en una canalolitiasis lateral, que se trata como tal. • Un nistagmo vertical (1% de los casos) señala a priori la afectación del conducto superior o anterior y se trata con una maniobra de sedimentación pasando del decúbito supino a la posición sentada, o maniobra de Epley invertida. El principio consiste en lograr la salida del depósito de otolitos del conducto semicircular posterior. Para ello, se utiliza la inercia, un gesto rápido y firme con aceleración, terminando con una desaceleración un poco brusca sobre la almohada. El paciente se coloca del lado del vértigo, es decir, en decúbito lateral, acostado sobre el oído afectado (derecho, por ejemplo), con la cabeza girada hacia arriba 45◦ . El nistagmo siempre es rotatorio antihorario superior, señalando la afectación del conducto posterior. Cuando el nistagmo se agota, lo cual señala que la masa de otolitos se encuentra en la posición más declive, el terapeuta realiza un movimiento firme y rápido, pero no brusco, basculando al paciente a la posición de decúbito contralateral (sobre su oído izquierdo). El paciente se relaja y el médico se sitúa en el hueco poplíteo de las rodillas del paciente. Una mano del terapeuta se coloca sobre el cuello y el paciente sujeta de nuevo con ambas manos la muñeca del médico (dejando los codos pegados al cuerpo). El médico sujeta el brazo del paciente con la otra mano. El giro se realiza bastante rápido, procurando acelerar el movimiento en el último cuarto de círculo, prestando atención a que la cabeza se coloque con la «nariz hacia abajo» 45◦ , sin aplastar la nariz ni rotar el cuello. Durante este movimiento, el médico realiza a su vez un movimiento de cadera y de la pierna para empujar hacia la camilla las dos piernas del paciente para que esté totalmente estirado, casi en decúbito prono. En esta posición se espera, durante al menos 5 minutos, la aparición de un vértigo y de un nistagmo denominados «de liberación». A continuación, basta con inclinar al paciente hacia abajo 45◦ para verticalizar por completo la rama común y liberar los otolitos. Después, el paciente permanece unos 5-7 minutos en esta posición en decúbito lateral derecho, EMC - Kinesiterapia - Medicina física 7 E – 26-099-A-10 Vértigo posicional paroxístico benigno A B C D Figura 9. La maniobra terapéutica de sedimentación inspirada en la técnica de Epley (en este caso, conducto posterior derecho) consiste en girar al paciente sobre un plano inclinado 30◦ respecto a la horizontal, hacia el otro lado «con la nariz hacia abajo». Una rotación lenta (en un minuto) hacia el lado contrario al vértigo provoca la salida de los otolitos del conducto semicircular posterior derecho. Al igual que la maniobra de propulsión, es eficaz en el 84% de los casos. La mitad de los pacientes presentan inmediatamente después y/o a menudo la mañana del día siguiente, una sensación vertiginosa que podría corresponder a la caída de los últimos otolitos desde la rama común hasta la mácula (A-E). E con el ala nasal en contacto con la camilla para permitir la sedimentación de las últimas litiasis. Después de esta pausa, el terapeuta levanta al paciente con suavidad. En ocasiones, pueden quedar algunos otolitos todavía en la rama común de los conductos posterior y anterior, lo que puede arrastrar la endolinfa de estos dos conductos asociados. Esto se manifiesta por un nistagmo vertical inferior, en ocasiones con un componente horizontal que bate hacia el oído enfermo y un vértigo vertical. El médico debe prever esta posibilidad manteniendo una mano detrás de la cabeza. Durante 48 horas adicionales, el paciente tiene una sensación de flotar y una cierta inestabilidad, que se debería a la caída de los últimos restos de otolitos sobre la mácula utricular, que es un órgano sensible a la gravedad [20] . El gesto rápido y firme con aceleración y finalización un poco brusca sobre la camilla (desaceleración) puede agravar una cervicalgia en un anciano con cervicoartrosis. 8 Maniobra de sedimentación inspirada en la técnica de Epley [21] (Fig. 9) Se puede realizar si se cuenta con una camilla con plano inclinado o «asador giratorio» en declive a 30◦ . Las canalolitiasis se desplazan por el efecto de la gravedad. Se debe liberar el conducto posterior (derecho, por ejemplo), haciendo que los otolitos se deslicen hacia la posición más declive hasta la salida del conducto. La posición de partida es la que ha permitido evidenciar el nistagmo y el vértigo: paciente sentado en decúbito lateral derecho, con las piernas colgando frente al terapeuta. El médico pide al paciente que se extienda en la camilla, permaneciendo en decúbito lateral derecho. Se coloca a la cabeza del paciente manteniendo ésta en la posición de partida. El terapeuta inclina el hemiplano de la camilla 30◦ hacia el suelo, aumentando la inclinación lateral del tronco del paciente y manteniendo la cabeza en la prolongación EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 del cuerpo. Los otolitos se deslizan de nuevo hacia el lugar más declive del conducto, lo que puede provocar un nuevo nistagmo, que siempre es rotatorio. Después de la desaparición del nistagmo, los otolitos están situados en el nuevo punto más declive y el médico hace que el paciente realice media vuelta, pasando la nariz por el cénit. Los otolitos vuelven a deslizarse hacia el punto más declive. El médico observa la reaparición del nistagmo y advierte al paciente, que percibe un vértigo. Cuando se realiza la media vuelta, el paciente se encuentra en decúbito contralateral izquierdo. Durante la maniobra, la velocidad de rotación es lenta (un minuto), que es el tiempo necesario para que los otolitos se deslicen hacia la parte más declive. A continuación, el paciente se inmoviliza con el ala nasal en contacto con la camilla. El médico sube entonces el hemiplano de la camilla a la horizontal. El paciente mantiene esta posición alrededor de 5 minutos para permitir que las litiasis terminen la sedimentación. Durante este tiempo, pueden aparecer un vértigo y un nistagmo. El paciente debe mantener la posición con la nariz hacia abajo. Se debe haber advertido al paciente previamente de esta posibilidad. Hasta el momento, se cree que la aparición de un nistagmo, igual al de la maniobra diagnóstica, acompañado de un vértigo rotatorio del mismo sentido señalaría la salida de los otolitos del conducto: esto se denominó vértigo y nistagmo liberatorios. El valor predictivo del éxito de la maniobra es menor. Después de esta pausa, el terapeuta levanta al paciente con suavidad. En ocasiones, pueden quedar algunos otolitos todavía en la rama común de los conductos posterior y anterior, lo que arrastra la endolinfa de estos dos conductos y se asocia a un nistagmo vertical y un vértigo en dicha dirección. El médico debe prever esta posibilidad manteniendo una mano detrás de la cabeza. Durante 48 horas más, el paciente nota una sensación de flotar y una cierta inestabilidad aparece tras la maniobra terapéutica. Se debería al retorno de los últimos restos otolíticos a la mácula utricular, que es un órgano sensible a la gravedad [20] . • Una ventaja de esta maniobra es que, al ser más lenta, protege a los pacientes ancianos con cervicoartrosis. No se realiza ningún movimiento rápido ni aceleraciones potencialmente iatrogénicas. Además, su sencillez permite que la realice el paciente sin supervisión por el médico. • El inconveniente es que, según la hipótesis de una amalgama de otolitos, de pueden producir fracasos de la maniobra inspirada en la técnica de Epley. Esta amalgama estaría formada por otolitos unidos entre sí por proteínas más o menos adhesivas. Si se palpa suavemente con un punzón romo, se desprende para transformarse en una especie de barro. Un movimiento demasiado lento no permitiría que se desprenda. Por tanto, Epley propuso colocar un vibrador o un diapasón de tono grave (125 Hz) sobre la mastoides, con la intención de desprender los otolitos de las paredes del conducto semicircular. La maniobra clásica de Semont y Toupet consiste en un movimiento más rápido y más firme con una aceleración «sin brusquedad». Variante de la maniobra inspirada en la técnica de Epley (Fig. 10) Se realiza si no se dispone de una camilla con plano inclinado: «asador giratorio con la cabeza colgando fuera de la camilla». Hay que compensar la ausencia de plano inclinado con una posición de la cabeza sobresaliendo del borde de la camilla y una inclinación lateral, seguida de una extensión cervical. La posición de partida es la que ha permitido evidenciar el nistagmo y el vértigo: paciente sentado en decúbito lateral derecho, con las piernas colgando frente al terapeuta. El médico pide al paciente que se extienda en la camilla, EMC - Kinesiterapia - Medicina física manteniéndose en decúbito lateral derecho, con la cabeza y los hombros fuera del borde de la camilla. El médico se coloca a la cabeza del paciente, manteniendo ésta en la misma posición de partida. El terapeuta deja la cabeza colgando 45◦ hacia el suelo en inclinación lateral. Los otolitos se deslizan de nuevo hacia el lugar más declive del conducto, lo que provoca un nuevo nistagmo, que siempre es rotatorio. Después de la desaparición del nistagmo, los otolitos están situados en el nuevo punto más declive y el médico hace que el paciente realice media vuelta, pasando la nariz por el cénit, pero con la cabeza colgando fuera de la camilla. Esto requiere una extensión cervical. Durante este movimiento, los otolitos vuelven a deslizarse hacia el punto más declive. El médico observa la reaparición del nistagmo y advierte al paciente, que nota el vértigo (si existe cervicoartrosis, se limitan un poco las amplitudes). Cuando se realiza la media vuelta, el paciente siempre tiene la cabeza colgando, pero se sitúa en decúbito contralateral izquierdo. Durante la maniobra, la velocidad de rotación es lenta (1-2 minutos), que es el tiempo necesario para que los otolitos se deslicen hacia la parte más declive. Gracias a que los hombros quedan fuera de la camilla, se puede descender el miembro superior izquierdo y dejarlo colgando sin que obstaculice la media vuelta. A continuación, el paciente gira por completo los hombros sobre la camilla y la cabeza en la prolongación del cuerpo, para quedar inmóvil con el ala nasal izquierda en contacto con la camilla durante 5-7 minutos, que es el tiempo necesario para lograr la sedimentación. Después, para levantar al paciente, el médico mantiene una mano por detrás de la cabeza y también le advierte de la posible aparición de un vértigo vertical por la caída de los últimos otolitos a la rama común de los conductos posterior y anterior. Elección de la técnica Dependiendo del tipo de paciente (anciano o no, con o sin cervicalgia artrósica) y del material del que se disponga (camilla con hemiplano reclinable o no), estas tres técnicas guían al médico. Para los estudiantes, la visualización de vídeos en internet y la repetición de las maniobras controladas por un docente experimentado, en personas sanas, evitan los errores y permiten ahorrar tiempo a la hora de dominar estas maniobras prácticas. Vértigo posicional paroxístico benigno del conducto horizontal Es menos frecuente (10% de los VPPB). La maniobra de provocación es una rotación lateral de la cabeza a 45◦ hacia arriba en decúbito. En este caso, el nistagmo es horizontal (respecto a la cabeza en el plano de los ojos). Sin embargo, el sentido del nistagmo puede variar (debe recordarse que, por convención, el sentido [horizontal u otro] es el lado hacia el que el nistagmo bate con rapidez [derecha o izquierda] y la sensación de rotación es la de la fase rápida del nistagmo). El sentido del nistagmo puede ser geótropo (hacia la tierra) y, por tanto, hacia abajo (otolitos lejos de la ampolla), y supone el 7% de los VPPB, o, por el contrario, ageótropo (hacia el cielo) (otolitos en la ampolla = cupulolitiasis), que supone el 3% de los VPPB. Vértigo posicional paroxístico benigno del conducto horizontal geótropo Diagnóstico La posición que provoca el vértigo es siempre la misma: decúbito lateral con la cabeza girada 45◦ hacia arriba. 9 E – 26-099-A-10 Vértigo posicional paroxístico benigno A Figura 10. Otra maniobra terapéutica de sedimentación inspirada en la técnica de Epley (siempre en el conducto posterior derecho) de tipo «asador giratorio con la cabeza sobresaliendo fuera de la camilla», es útil cuando no se tiene una camilla con un plano inclinado. Las imágenes permiten seguir la progresión de las litiasis hacia la parte más declive, haciendo corresponder la posición de la cabeza con la situación del conducto posterior derecho (obsérvese el paso de la Figura 10C a la Figura 10D: en la Figura 10C, el conducto posterior se ve por su parte medial, las litiasis se alejan de la ampolla deslizándose de izquierda a derecha hacia la parte más declive. En la Figura 10D, el conducto posterior se ve por su parte lateral y las litiasis se alejan siempre de la ampolla, pero en la foto, se deslizan de la derecha a la izquierda, siempre hacia la parte más declive). B C D 10 EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 Figura 10. (continuación). E F G H Parecería que los otolitos desplazados por la gravedad forzasen a la endolinfa desde la porción posterior del conducto hacia delante, lo que aumentaría la corriente endolinfática hacia la ampolla. Esta corriente ampulípeta es excitadora en el conducto lateral del lado sobre el que está acostado el paciente. Provoca una sensación de rotación hacia abajo, con una estimulación de los músculos recto medial homolateral al sentido de la rotación y recto EMC - Kinesiterapia - Medicina física lateral contralateral. La latencia del nistagmo puede ser de hasta 10 segundos. Suele ser más corta en el lado afectado, porque en esa posición, los otolitos apenas tienen que recorrer un cuarto de vuelta desde la porción posterior del conducto hasta la zona más declive. Después, se levanta al paciente a la posición sentada y se observa la ausencia de nistagmo, porque los otolitos no tienen una pendiente por la que deslizarse por el conducto horizontal en 11 E – 26-099-A-10 Vértigo posicional paroxístico benigno posición horizontal. A continuación, se inclina al paciente en decúbito lateral con la cabeza elevada 45◦ hacia el lado contrario; el vértigo cambia de sentido, manteniéndose geótropo; dura más tiempo. En esta posición, se puede suponer que las litiasis, para regresar hasta la zona más declive (hacia la salida), tienen que recorrer casi media vuelta, lo que explica la mayor duración del nistagmo cuando la cabeza está girada hacia el lado sano. Maniobra terapéutica de sedimentación de tipo «asador giratorio» del VPPB del conducto horizontal geótropo La maniobra se parece a las propuestas terapéuticas anteriores (M. Toupet [22] , según Lempert [23] y De la Meilleure [24] ). La posición de partida es la que ha desencadenado el nistagmo y el vértigo menos prolongado (correspondiente al lado afectado). El médico solicita al paciente que se extienda en decúbito lateral de este lado (p. ej., derecho) y se sitúa a la cabeza del paciente, manteniendo ésta en la misma posición de partida. Los autores de este artículo prefieren elevar el plano de la camilla 30◦ . El médico acompaña la maniobra lenta de rotación de la cabeza y del cuerpo simultáneamente, a lo largo de 180◦ en el eje mayor del tronco, pasando la nariz del paciente por el cénit, porque, como ya se ha comentado, las canalolitiasis parecen desplazarse por el efecto de la gravedad y quedar en la porción baja del conducto. La maniobra se realiza despacio, en alrededor de 1 minuto para dejar tiempo a que los otolitos se deslicen al fondo del conducto en la parte más baja, lo que provoca un nistagmo horizontal geótropo. Cuando la maniobra se termina, se deja todavía al paciente inmóvil durante 5 minutos en la posición final, con el ala nasal en contacto con la camilla de exploración. Esto verticaliza por completo la porción final del conducto horizontal y completa la sedimentación. Después de esta etapa de pausa, se levanta al paciente con precaución. La maniobra del VPPB del conducto horizontal geótropo suele ser más eficaz que la de la forma ageótropa, porque parece que en este caso, las litiasis están lejos de la ampolla y cerca de la salida. La maniobra es poco peligrosa; en teoría, simplemente se deja que la gravedad ejerza su efecto. El paciente puede repetir por sí mismo la maniobra del asador giratorio en su casa varias veces, hasta lograr la evacuación de todas las litiasis. En el peor de los casos, la maniobra no es eficaz. Si esta maniobra terapéutica fracasa, es posible que la litiasis esté encajada en el conducto. Existe la posibilidad de que una maniobra de propulsión (aceleración seguida de frenado brusco) sea más eficaz. La ventaja del sillón de Thomas Richard-Vitton es innegable. El equipo otoneurológico de Estrasburgo ha propuesto la técnica del «volteo» en posición extendida sobre una sábana, de la que se tira bruscamente y que gira al paciente más deprisa. En esta maniobra la camilla debe estar apoyada contra una pared segura. Vértigo posicional paroxístico benigno horizontal ageótropo o cupulolitiásico Diagnóstico En la exploración física, se observa que durante el vértigo rotatorio, la sacudida rápida del nistagmo se dirige hacia arriba cuando el paciente está en decúbito lateral con la cabeza a 45◦ hacia arriba. En este caso, se supone que existe una cupulolitiasis, es decir, que la mayoría de los otolitos están atrapados en la ampolla y se escapan lentamente de ésta durante la maniobra provocadora, creando una corriente ampulífuga inhibidora en el conducto lateral homolateral al lado declive, lo que provocaría una sensación de rotación hacia arriba. La duración 12 del nistagmo puede ser larga, con la cabeza girada hacia el lado afectado, de hasta un minuto y medio, incluso mucho más. Después, se levanta al paciente a la posición sentada y se observa la ausencia de nistagmo, porque los otolitos no tienen una pendiente por la que deslizarse a la ampolla del conducto horizontal en posición horizontal. Después, se inclina al paciente en decúbito lateral con la cabeza elevada 45◦ hacia el lado contrario; el vértigo cambia de sentido, manteniéndose geótropo; dura más tiempo. En esta posición, puede suponerse que la mayoría de los otolitos que ya están en la ampolla, una vez que contactan con el cinocilio, no provocan más corriente endolinfática, lo que explicaría la menor duración del nistagmo con la cabeza girada hacia el lado sano. Maniobra terapéutica de sedimentación lenta La maniobra terapéutica de sedimentación lenta consiste en dormir dos noches seguidas sobre el lado afectado, para provocar la salida lenta, pero segura, de los otolitos de la ampolla y convertir la cupulolitiasis en canalolitiasis, que a continuación se trata como tal. Vértigo posicional paroxístico benigno del conducto anterior o superior Diagnóstico Este cuadro es muy raro (1%), incluso excepcional. Durante mucho tiempo se ha confundido con una posible afectación central, pero con unas características claras de afectación periférica; el vértigo es posicional y paroxístico. Se inhibe por la fijación de la mirada y no existe ningún otro signo neurológico central (cerebeloso, extrapiramidal o piramidal, etc.) ni ORL (acúfenos, hipoacusia, etc.). La maniobra provocadora es una basculación de la cabeza en el plano del conducto anterior. Por ejemplo, al inclinarse hacia delante (para atarse los zapatos), se percibe la aparición de un vértigo vertical. La canalolitiasis produciría una corriente ampulífuga excitadora para los músculos recto superior homolateral y oblicuo inferior contralateral, con relajación de los antagonistas; esto provocaría un nistagmo vertical inferior y torsional [11] . La escasa frecuencia de este vértigo se debe sin duda a que la situación del conducto presenta una dificultad anatómica para que lleguen los otolitos; se observa en ocasiones como elemento residual después de haber tratado uno por uno los dos primeros conductos. Maniobras terapéuticas Son motivo de una cierta controversia. El paso del decúbito supino a la posición sentada parece basarse en el mismo principio, pero en el plano sagital. El paciente se sitúa extendido en decúbito supino, con la cabeza en extensión, incluso sobresaliendo de la camilla. Después de que desaparezca el nistagmo vertical, cuando los otolitos se han deslizado hacia la posición más declive, el médico acompaña lentamente la disminución de la extensión y después la posición neutra (la cabeza ya no sobresale de la camilla) y, por último, la elevación lenta (en unos 5 minutos) hasta la posición sentada vertical. El paciente permanece en esta posición más o menos 10 minutos para lograr la sedimentación. El sillón de Thomas Richard-Vitton es especialmente útil para este caso, y el de Philippe Lorin está específicamente pensado para esta forma clínica. EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 30° 1 2 A 3 30° 1 2 3 30° B Figura 11. Plano de los conductos semicirculares verticales: posterior y superior. La misma posición desencadena un vértigo posicional paroxístico benigno (VPPB) del conducto posterior izquierdo o un VPPB del conducto superior derecho. 1 a 3: posiciones sucesivas que se deben adoptar. Discusión El plano del conducto anterior no es totalmente sagital, sino que está orientado a 30◦ en sentido lateral (de atrás hacia delante), por lo que visto desde arriba, el conducto semicircular anterior derecho es coplanar con el conducto posterior izquierdo. Esto podría plantear a primera vista un problema diagnóstico y, por tanto, terapéutico. Sin embargo, esto no ocurre, porque la solución procede de la diferencia de los nistagmos. Cuando se afecta el conducto posterior contralateral izquierdo, el nistagmo es rotatorio superior horario, mientras que si se afecta el conducto semicircular anterior derecho, el nistagmo es vertical inferior, con un componente torsional antihorario (Fig. 11). Puntos clave relacionados con las características benignas del vértigo posicional paroxístico benigno Aunque un médico experimentado puede realizar el diagnóstico y el tratamiento de todos estos VPPB observando los nistagmos a simple vista, es difícil para el principiante, que puede confundirse ante la angustia del paciente vertiginoso y no observar con claridad las características del nistagmo. En este caso, hay que comprobar cinco elementos importantes: • la ausencia de otros signos neurológicos centrales; • la ausencia de otros signos ORL; • la asociación clara del vértigo con un cambio de posición de la cabeza en el espacio (posicional); • el concepto de paroxismo: tras una sensación intensa, el vértigo se atenúa y casi desaparece en un minuto y medio como máximo en una situación estrictamente inmóvil, aunque reaparece como un nuevo episodio paroxístico durante otro cambio de posición; EMC - Kinesiterapia - Medicina física • el vértigo se inhibe por la fijación de la mirada sobre un punto, por lo que, a priori, es de origen periférico. Estos cinco puntos muestran el carácter benigno del vértigo. En este caso, un médico principiante tiene un 89% de posibilidades de curar un VPPB con una maniobra que trate el conducto posterior, aunque no esté seguro del carácter rotatorio del nistagmo. Con independencia de cuál sea la maniobra de proyección o de sedimentación, el tratamiento no es peligroso. Lo peor que puede pasar es que el paciente no se cure. Evidentemente, la utilización de cámaras de videonistagmoscopia (cámara de vídeo infrarroja miniaturizada, montada en unas gafas) simplifica la observación del nistagmo [19, 25] . Es una ayuda considerable para el diagnóstico. Otros tratamientos Tratamiento por habituación vestibular Puede ser útil en ocasiones Durante el entrenamiento vestibular, el paciente realiza muchas veces los movimientos que provocan el vértigo. Mediante la habituación (fenómeno de memorización central), el paciente percibe el vértigo cada vez con menos intensidad [26, 27] . Tratamiento farmacológico Hasta el momento, ningún tratamiento ha demostrado ser eficaz, tanto con fines curativos como preventivos. Tratamiento quirúrgico Puede realizarse mediante neurotomía vestibular del nervio del conducto semicircular posterior (Fig. 2) [28] o por obliteración del conducto con cera [6, 29, 30] en los casos excepcionales recidivantes y refractarios a las maniobras (menos del 0,1% de los casos). 13 E – 26-099-A-10 Vértigo posicional paroxístico benigno Pronóstico La maniobra terapéutica permite curar a más del 84% de los pacientes [20] . En el 63% de los casos, la crisis es única [12] . El riesgo medio para todos los pacientes es de sufrir 2,2 accesos en tres años. No hay datos que permitan predecir la recidiva. La recidiva del VPPB se produce en el mismo lado en el 95% de los casos. La crisis duele durar menos de 10 días. La maniobra tiene la misma eficacia en las recidivas que en el primer episodio (84%) [12] . Un tercio de los pacientes con crisis de VPPB también tienen sensaciones de inestabilidad. La mitad de los pacientes han percibido ilusiones espontáneas de rotación durante menos de un segundo [12] . La maniobra trata el episodio agudo de vértigo rotatorio, pero lamentablemente no previene el riesgo de recidiva. Es el tratamiento del vértigo y no de las sensaciones de desequilibrio. Puede suceder que durante 1-2 días después de realizar la maniobra terapéutica existan sensaciones de inestabilidad, sobre todo al levantarse de la cama, como el mal del desembarco al descender de un barco [31] . Por lo general, estos fenómenos desaparecen de forma espontánea. Si persisten, un tratamiento mediante rehabilitación vestibular es rápidamente eficaz. Si el vértigo persiste con los movimientos de la cabeza y, sobre todo, al darse la vuelta en la cama, es posible que sea un fracaso o una recidiva; es adecuado repetir la maniobra terapéutica para reconsiderar el problema. Formas clínicas Sólo un tercio de los VPPB se presentan con el cuadro clásico y completo [11] . Más del 50% de los VPPB presentan un cuadro incompleto, porque enseguida se produce la habituación y se exploran en una fase tardía (cuando los trastornos mecánicos comienzan a desaparecer o el sistema nervioso central se adapta al trastorno mecánico). En el 3% de los casos, se produce en el mismo lado que una neuritis vestibular (síndrome de Lindsay-Hemenway); en el 1% aparece en el mismo lado que una auténtica enfermedad de Ménière; en el 5% de los casos, se debe a un traumatismo craneal o a una desaceleración brusca por un latigazo cervical, caída u otro movimiento violento; en el 2% de los casos, es consecuencia de una cirugía otológica o de un encamamiento prolongado. El VPPB presenta una relación innegable con el sexo femenino (dos veces más frecuente que en varones); existen auténticos VPPB premenstruales [32] , lo que plantea el problema de la influencia hormonal del VPPB y del metabolismo cálcico de los otolitos [33] . También existen formas múltiples [12] , en el 3% de los casos, que pueden confundir al médico. Puede ser una doble afectación del conducto posterior derecho e izquierdo o por afectaciones mixtas (un conducto posterior y uno horizontal homolateral) e incluso triples (conducto horizontal de un lado o del otro y los dos conductos posteriores, por ejemplo). Las maniobras terapéuticas se realizan en cada conducto individualmente, comenzando por el horizontal y después los posteriores, para terminar por el vertical, si es preciso. Las formas discretas, en las que el vértigo se cura espontáneamente, se diagnostican sólo con la anamnesis. Vértigo posicional paroxístico benigno del síndrome de Lindsay-Hemenway En el 3% de los casos, el VPPB forma parte de un cuadro de neuritis vestibular, lo que constituye el síndrome de Lindsay-Hemenway. Este cuadro, descrito en 1956 [34] , asocia un primer vértigo rotatorio intenso debido a una neuritis vestibular, seguida en un segundo tiempo de un 14 VPPB homolateral (síndrome de VPPB posneuritis). La etiología suele ser isquémica por un trastorno circulatorio a nivel de la arteria vestibular anterior. Esta arteria irriga los conductos semicirculares: horizontal y vertical, así como el utrículo, que pierde sus otolitos. Éstos con recuperados por el conducto posterior indemne, que provoca en un segundo tiempo el VPPB clásico del conducto posterior [35] . Vértigo posicional paroxístico benigno bilateral El 2% de los vértigos paroxísticos benignos son bilaterales. La afectación del conducto semicircular posterior puede ser bilateral, sobre todo después de un traumatismo, o en ancianos. En estos casos, el paciente suele sufrir muchas molestias por su vértigo, que se desencadena en muchas posiciones de la cabeza. El médico provoca el vértigo y el nistagmo rotatorio geótropo tanto en la posición de Dix-Hallpike derecha como izquierda, con inversión del nistagmo al volver al ortostatismo. Las maniobras se realizan en cada lado sucesivamente [11, 12] . Diagnóstico diferencial Determinar con certeza si un vértigo posicional es de origen periférico o central es una de las cuestiones más difíciles que se ha planteado desde los primeros tiempos de la otoneurología. Fístula laberíntica Es otra afectación del laberinto bien conocida, pero mucho menos frecuente. La fuga de líquido laberíntico por una fístula congénita o secundaria a un traumatismo, una intervención quirúrgica o un colesteatoma puede causar sensaciones vertiginosas con los movimientos de la cabeza, lo que puede hacer pensar en un VPPB: El vértigo y el nistagmo posicional no tienen a priori características claramente previsibles. La cronicidad, la ausencia de características del VPPB del conducto posterior y horizontal, la hipovalencia vestibular son datos sugestivos; un nistagmo espontáneo, un signo de la fístula (muy infrecuente), un acúfeno unilateral y la hipoacusia fluctuante pueden agravarse con los esfuerzos físicos. El signo más elocuente es el vértigo durante un esfuerzo físico, con la cabeza inmóvil y la glotis cerrada, como destapar una botella, aflojar una tapa, arrancar cualquier cosa, el esfuerzo de defecación (muy sugestivo) y la maniobra de Valsalva. Las pruebas de imagen respaldan el diagnóstico y, en ocasiones, muestran el éxito terapéutico de la obliteración quirúrgica sistemática de ambas ventanas (redonda y oval) en el fondo del oído medio, aclarando la situación. El paciente queda así curado sin estar seguro retrospectivamente del diagnóstico de fistula. Déficit vestibular Con independencia de su etiología, se puede acompañar de un nistagmo posicional cuando el paciente se acuesta del lado de su déficit. Si persiste un nistagmo espontáneo, puede tratarse de un refuerzo de su intensidad en esta posición. Modificación de la densidad relativa de la cúpula respecto a la endolinfa Puede provocar un nistagmo posicional con vértigo. El efecto del alcohol es muy conocido. El efecto patológico de la macroglobulinemia (enfermedad de Waldenström) EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 lo es menos, al igual que el efecto experimental del agua pesada o el efecto iatrogénico de la toma de glicerol para la prueba de reversibilidad del síndrome de Ménière en la audiometría. Vértigo posicional invalidante Este cuadro, descrito por Jannetta et al, en 1982 [36] , como consecuencia de un conflicto vasculonervioso en el ángulo pontocerebeloso, ha suscitado polémicas y controversias [37] . En ocasiones, este conflicto simula la semiología del síndrome de Ménière. Se debe insistir en el aspecto retrococlear de los potenciales provocados auditivos del tronco del encéfalo. El clonazepam debería disminuir los síntomas. Se deben realizar unas pruebas de imagen detalladas y técnicamente perfectas con vistas a una intervención quirúrgica, en un paciente con un cuadro realmente invalidante y no sólo fóbico. Afectación central Es, sin duda, más infrecuente que la afectación laberíntica, pero queda la duda de si puede pasarse por alto incluso con las pruebas de imagen más sensibles. En la actualidad, hay varios cuadros que son clásicos. Es innegable que un accidente vascular del cerebelo o un tumor como un hemangioblastoma cerebeloso [37, 38] puede provocar un cuadro clínico (afortunadamente infrecuente) de vértigo posicional en el que los signos cerebelosos pueden ser discretos. La presencia de un nistagmo posicional sin vértigo, la dirección constante (y sobre todo vertical inferior) [7, 18, 39] del nistagmo, el mantenimiento de la intensidad del éste a pesar de la fijación visual, la ausencia de inversión del nistagmo al volver al ortostatismo y la ausencia de habituación son otros criterios que sugieren una afectación central [12] . El nistagmo posicional vertical inferior se observa en lesiones bien documentadas del nódulo cerebeloso [37, 38] o en malformaciones de Arnold-Chiari [7] . Un nistagmo posicional sin vértigo intenso, mantenido pese a la fijación visual, es típico de una lesión bulbar o del vestibulocerebelo. Los nistagmos posicionales con vértigo, que se acompañan de desequilibrio, suelen tener una intensidad muy marcada, sobre todo en los niños [40] . La topografía más típica es la porción dorsal del piso del IV ventrículo. Puede tratarse de un tumor, un hematoma o un síndrome de Wallenberg. La compensación es lenta, durante varios días o semanas. Los otros elementos de la exploración otoneurológica suelen ser clarificadores. Sin embargo, suele suceder que, en afecciones tan frecuentes como la esclerosis múltiple, el vértigo posicional sea un auténtico VPPB [41–43] . El análisis cuidadoso del nistagmo permite establecer la diferencia. El rasgo distintivo suele ser la presencia de un nistagmo vertical superior en la mirada de frente, en posición sentada [38, 42] . Los argumentos que deben hacer dudar de la naturaleza benigna del vértigo posicional [38] son los siguientes: • el nistagmo posicional no se acompaña de vértigo; • el nistagmo no sigue la regla de los VPPB posterior, horizontal y vertical, con inversión del sentido en la posición con la cabeza invertida; • una ataxia intensa; • vómitos en escopetazo; • cefalea; • signos centrales en la exploración física y la videonistagmografía. Insuficiencia vertebrobasilar Se ha convertido en una causa infrecuente de vértigo posicional (menos del 0,1%) [44] . El vértigo se desencadena por los movimientos de rotación de la cabeza, lo más freEMC - Kinesiterapia - Medicina física cuente al acostarse, y provocan una isquemia transitoria por disminución del flujo sanguíneo de la arteria vertebral. El vértigo puede aparecer con latencia, pero dura mientras la posición se mantiene. La sensación vertiginosa se acompaña de trastornos visuales, que se describen como centelleos, manchas de luz en el campo visual, oscurecimiento y cefalea. Vértigo de origen cervical El auténtico vértigo rotatorio de origen cervical no parece existir [7, 45] . En cambio, los trastornos del equilibrio pueden ser la consecuencia de una perturbación de las vías propioceptivas de los músculos antigravitatorios [45] . La mielopatía cervicoartrósica provoca trastornos del equilibrio en lugar de vértigo. Vértigo «de las alturas» La impresión desagradable que se puede sentir al aproximarse al borde de un acantilado es un mecanismo diferente al del VPPB, aunque también se debe a una percepción errónea del cerebro. Al pasear por el campo, la mirada se acostumbra a percibir que los objetos se aproximan a una cierta velocidad. Cuando se mira a lo lejos el mar, la velocidad de aproximación de los objetos (las olas o un barco, por ejemplo), es diferente y no es habitual. En tal caso, el cerebro pierde sus referencias y no sabe estimar el espacio, lo que provoca angustia. El paciente tiene entonces la impresión de verse «atraído» hacia el vacío, pero no tiene nistagmo. Superar la impresión vertiginosa en este caso consiste en mirar los elementos cercanos para recuperar las referencias habituales y, después, con el entrenamiento, acostumbrarse a este tipo de entorno. Polémicas sin resolver por completo Autorrealización de la maniobra terapéutica Los pacientes pueden aprender a realizar por sí mismos las maniobras terapéuticas. El consenso profesional al respecto está divido. Tres estudios han evaluado la eficacia de la realización de las maniobras terapéuticas por el propio paciente. Un estudio ha demostrado una ligera ventaja de la realización por el propio paciente de la maniobra en su domicilio, después de una primera vez efectuada por el médico en la consulta [46] . La realización por el paciente en su domicilio de las maniobras de Epley parece más eficaces que las de Brandt-Daroff [31] (el 64% de mejoría frente a sólo el 23%, respectivamente) [47] . Otro estudio ha demostrado un 95% de resolución del nistagmo posicional una semana después del tratamiento realizado con la maniobra de Epley, en comparación con el 58% de los pacientes que realizaron por sí mismos una maniobra de Sémont modificada (p < 0,001) [48] . No se han publicado estudios comparativos que permitan establecer recomendaciones sobre la comparación de los tratamientos efectuados por el paciente y los realizados en la consulta. En los pacientes motivados, las maniobras terapéuticas realizadas en el domicilio pueden ser una alternativa razonable. Restricciones posterapéuticas Dos estudios comparativos han demostrado la misma tasa de éxito tanto si se proponen como si no algunas restricciones de actividad, posiciones posterapéuticas o un collarín cervical [49–54] . En dos estudios centrados en la 15 E – 26-099-A-10 Vértigo posicional paroxístico benigno utilidad de las restricciones posterapéuticas tras las maniobras de Epley no se ha encontrado una utilidad especial de estas restricciones [55, 56] . En conclusión, ningún estudio ha confirmado la utilidad de estas restricciones posteriores a las maniobras. Conclusión Por tanto, hay que estar muy atento a la hora de determinar las características del vértigo y del nistagmo posicional para afinar el diagnóstico y no pasar por alto una afección neurológica grave, que puede detectarse en su fase inicial. En cuanto se diagnóstica un VPPB, se puede tratar inmediatamente con una maniobra, lo que cura al paciente y confirma el diagnóstico, incluso en las formas más difíciles de diagnosticar. Ante la mínima duda, es esencial consultar con un especialista ORL o neurólogo. Agradecimientos: Los autores del artículo expresan su agradecimiento a Paul Toupet por sus dibujos, así como a Flore Buraux, Paul Toupet y Medy Allam por sus fotografías y vídeos. Bibliografía [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12] [13] [14] [15] [16] [17] 16 Bàràny R. Diagnose von Krankheitserscheinungen im Bereiche des Otolithenapparatus. Acta Otolaryngol 1921;2:434–7. Nylén CO. Positional nystagmus. J Laryngol Otol 1950;6:295–318. Dix M, Hallpike C. The pathology, symptomatology and diagnosis of certain common disorders of the vestibular system. Am J Otorhinolaryngol 1952;61:987–1016. Schuknecht H. Cupulolithiasis. Arch Otolaryngol 1968;90:765–78. Epley J. The canalith repositioning procedure: for treatment of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 1992;107:399–404. Parnes LS, McClure JA. Posterior semi-circular canal occlusion for intractable BPPV. Ann Otol Rhinol Laryngol 1990;99:330–4. Brandt T. Vertigo: its multisensory syndromes. En: Conomy JP, Swash M, editores. Clinical medicine and the nervous system. New York: Springer-Verlag; 1990, 345 p. Toupet M, Rothoft JM, Brémaud des Ouillères L. Plaintes vertigineuses : présentation habituelle en médecine de ville et aspects concrets de la prise en charge. Rev Geriatr 2002;27:1–10. Toupet M, Rothoft JM, Brémaud des Ouillères L. Prise en charge des plaintes vertigineuses en ORL de ville. Rev Soc ORL 2004;82:57–63. Mizukoshi K, Watanabe Y, Shohjaku H, Okubo J, Watanabe I. Epidemiological studies on benign paroxysmal positional vertigo in Japan. Acta Otolaryngol Suppl 1988;447:67–72. Bronstein AM. Vestibular reflexes and positional manoeuvres. J Neurol Neurosurg Psychiatry 2003;74:289–93. Toupet M. Évolution à long terme de 168 vertiges paroxystiques positionnels bénins, traités par la manœuvre. Cah ORL 1995;30:425–30. Lopez-Escamez JA, Gamiz MJ, Fernandez-Perez A, Gomez-Finana M, Sanchez-Canez I. Impact of treatment on health- related quality of life in patients with posterior canal benign paroxysmal positional vertigo. Otol Neurotol 2003;24:637–41. Berthoz A. Le sens du mouvement. Paris: Odile Jacob; 199746. Yagi T, Ushio K. Nystagmus in benign paroxysmal positional vertigo: a three-component analysis. Acta Otolaryngol Suppl 1995;520:238–40. Otsuka K, Suzuki M, Furuya M. Model experiment of benign paroxysmal positional vertigo mechanism using the whole membranous labyrinth. Acta Otolaryngol 2003;123:515–8. House MG, Honrubia V. Theoretical models for the mechanisms of benign paroxysmal positional vertigo. Audiol Neurootol 2003;2:91–9. [18] Baloh RW, Yue Q, Jacobson KM, Honrubia V. Persistent direction-changing positional nystagmus: another variant of benign positional nystagmus? Neurology 1995;45: 1297–301. [19] Toupet M. Vidéonystagmographie en pratique de ville. Lettre ORL 1994;174:18–20. [20] Toupet M, Semont A. La physiothérapie du vertige paroxystique bénin. XIXe Symposium d’ENG de langue française, Genève, 1-3 mars 1985. Paris: Ipsen publishing; 1985. p. 21–7. [21] Wolf JS, Boyev KP, Manokey BJ, Mattox DE. Success of the modified Epley maneuver in treating benign paroxysmal positional vertigo. Laryngoscope 1999;109:900–3. [22] Toupet M. Vertiges positionnels paroxystiques bénins. EMC (Elsevier Masson SAS, Paris), Neurologie, 17-018-A-10, 2005. [23] Lempert T, Tiel-Wilck K. A positional maneuver for treatment of horizontal-canal benign positional vertigo. Laryngoscope 1996;106:476–8. [24] de la Meilleure G, Dehane I, Depondt M, Damman W, Crevits L, Vanhooren G. Benign paroxysmal positional vertigo of the horizontal canal. J Neurol Neurosurg Psychiatry 1996;60:68–71. [25] Toupet M, Lasserre MH, Laccourreye H. Nystagmus et vertige paroxystique bénin. Ann Otolaryngol Chir Cervicofac 1982;99:7–14. [26] Herdman S, Tusa R, Zee D, Proctor L, Mattox D. Single treatment approaches to benign paroxysmal positional vertigo. Arch Otolaryngol Head Neck Surg 1993;119:450–4. [27] Norré ME, de Weedt W. La rééducation des vertigineux par habituation. Cah ORL 1980;15:197–303. [28] Di Girolamo S, Paludetti G, Briglia G, Cosenza A, Santarelli R, Di Nardo W. Postural control in benign paroxysmal positional vertigo before and after recovery. Acta Otolaryngol 1998;118:289–93. [29] Gacek R. Le concept de la cupulolithiase. XIXe symposium d’ENG de langue française, Genève, 1-3 mars 1985. Paris: Ipsen publishing; 1985. p. 18–9. [30] Parnes LS. Update on posterior canal occlusion for benign paroxysmal positional vertigo. Otolaryngol Clin North Am 1996;29:333–42. [31] Brandt T, Daroff R. Physical therapy for benign paroxysmal positional vertigo. Arch Otolaryngol 1980;106:484–5. [32] Parnes LS. Diagnosis and management of benign paroxysmal positional vertigo. CMAJ 2003;169:681–93. [33] Toupet M, Toupet F, Ohresser M, Caudal A. Les vertiges du para menstrum. Rev ONO 1995;32:5–15. [34] Lindsay JR, Hemenway WG. Postural vertigo due to universal sudden partial loss of vestibular fonction. Ann Otolaryngol Chir Cervicofac 1965;74:264–70. [35] Toupet M, Piketty B. 39 cas de syndrome de LindsayHemenway : association d’une névrite vestibulaire et d’un vertige paroxystique positionnel bénin du même côté. Cah ORL 1995;30:445–9. [36] Jannetta PJ, Möller MB, Möller AR. Disabling positional vertigo. N Engl J Med 1984;310:1700–5. [37] Bensimon JL, Toupet M. Présomption de boucles vasculaires de l’angle pontocérébelleux : de l’image pathologique à la présomption de conflit vasculonerveux cochléovestibulaire. Cah ORL 1996;31:107–14. [38] Toupet M. Bensimon JL. Conduite à tenir devant les vertiges positionnels paroxystiques bénins atypiques. Symposium ORL, Paris, 12 mars 2005. [39] Buttner U, Brandt T, Helmchen C. The direction of nystagmus is important for the diagnosis of central paroxysmal positioning nystagmus (cPPV). Neuroophthalmology 1999;21:97–104. [40] Kattah JC, Kolsky MP, Luessenhop AJ. Positional vertigo and cerebellar vermis. Neurology 1984;34:527–9. [41] Zilstorff K, Thomsen J, Johnsen NJ. Positional nystagmus of persistent type. En: Hood JD, editor. Vestibular mechanisms in health and disease, VIe extraordinary meeting of the Bàràny society. London: Academic Press; 1978. p. 211–69. [42] Frohman EM, Kramer PD, Dewey RB, Kramer L, Frohman TC. Benign paroxysmal positional vertigo in multiple sclerosis: diagnosis, pathophysiology and therapeutic techniques. Mult Scler 2003;9:250–5. EMC - Kinesiterapia - Medicina física Vértigo posicional paroxístico benigno E – 26-099-A-10 [43] Fischer A, Gresty M, Chambers B, Rudge P. Primary position upbeating nystagmus: a variety of central positional nystagmus. Brain 1983;106:949–64. [44] Amarenco P. Corrélations cliniques et IRM dans les vertiges d’origine vasculaire. En: Berthoz A, Vidal PP, editores. Noyaux vestibulaires et vertiges. Paris: Arnette Blackwell; 1993. p. 191–210. [45] Wilmouth G, Toupet M, Jousselin JM. Examen de la charnière sous-occipitale des patients présentant un vertige positionnel paroxystique bénin. Rev Med Orthop 1997;48:23–7. [46] Radtke A, Neuhauser H, von Brevern M. A modified Epley’s procedure for self treatment of benign paroxysmal positional vertigo. Neurology 1999;53:1358–60. [47] Radtke A, von Brevern M, Tiel-Wilck K, Mainz-Perchalla A, Neuhauser H, Lempert T. Self treatment of benign paroxysmal positional vertigo: Semont manoeuvre vs Epley. Neurology 2004;63:150–2. [48] von Brevern M, Seelig T, Radtke A. Short term efficacy of Epley’s manoeuvre: a double-blind randomised trial. J Neurol Neurosurg Psychiatry 2006;77:980–2. [49] Toupet M, Codognola S. Vertige paroxystique positionnel bénin. Optimisation de sa physiothérapie. Rev ONO 1988;1:25–33. [50] Cohen HS, Kimball KT. Effectiveness of treatments of benign paroxysmal positional vertigo of posterior canal. Otol Neurotol 2005;26:1034–40. [51] Froehling DA, Bowen JM, Mohr DN. The canalith repositioning procedure for the treatment of benign paroxysmal positional vertigo: a ramdomized controlled trial. May Clin Proc 2000;75:695–700. [52] Lynn S, Pool A, Rose D. Randomized trial for the canalith repositioning procedure. Otolaryngol Head Neck Surg 1995;113:712–20. [53] Yimtae K, Srirompotong S, Sae-Seaw P. A randomized trial for the canalith repositioning procedure. Laryngoscope 2003;113:828–32. [54] Massoud EA, Ireland DJ. Post-treatment instructions in nonsurgical management of benign paroxysmal positional vertigo. J Otolaryngol 1996;25:121–5. [55] Roberts RA, Gans RE, deBoodt JL. Treatment of benign paroxysmal positional vertigo: necessity of postmaneuver patient restrictions. J Am Acad Audiol 2005;16: 357–66. [56] Cakir BO, Ercan I, Cakir ZA. Efficacy of postural restriction in treating benign paroxysmal positional vertigo. Arch Otolaryngol Head Neck Surg 2006;132:501–5. M. Toupet, Ancien assistant des Hôpitaux, assistant des Universités ([email protected]). Centre d’explorations fonctionnelles otoneurologiques, 10, rue Falguière, 75015 Paris, France. C. Bouchot, Masseur-kinésithérapeute, enseignant. 40, rue Rieussec, 78220 Viroflay, France. F. Buraux, Masseur-kinésithérapeute. 11, allée des Bouleaux, 78700 Conflans-Sainte-Honorine, France. Cualquier referencia a este artículo debe incluir la mención del artículo: Toupet M, Bouchot C, Buraux F. Vértigo posicional paroxístico benigno. EMC - Kinesiterapia - Medicina física 2015;36(1):1-17 [Artículo E – 26-099-A-10]. Disponibles en www.em-consulte.com/es Algoritmos Ilustraciones complementarias EMC - Kinesiterapia - Medicina física Videos/ Animaciones Aspectos legales Información al paciente Informaciones complementarias Autoevaluación Caso clinico 17