En la Tabla 2 - El Médico Interactivo, Diario Electrónico de la Sanidad
Anuncio
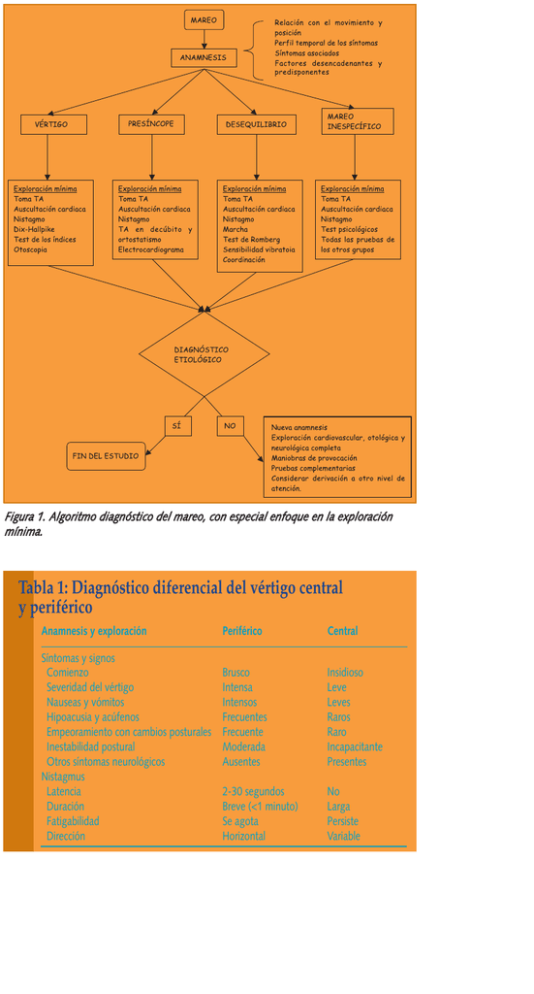
Figura 1. Algoritmo diagnóstico del mareo, con especial enfoque en la exploración mínima. Tabla 1: Diagnóstico diferencial del vértigo central y periférico Anamnesis y exploración Síntomas y signos Comienzo Severidad del vértigo Nauseas y vómitos Hipoacusia y acúfenos Empeoramiento con cambios posturales Inestabilidad postural Otros síntomas neurológicos Nistagmus Latencia Duración Fatigabilidad Dirección Periférico Central Brusco Intensa Intensos Frecuentes Frecuente Moderada Ausentes Insidioso Leve Leves Raros Raro Incapacitante Presentes 2-30 segundos Breve (<1 minuto) Se agota Horizontal No Larga Persiste Variable Con el paciente sentado, el cuello extendido y girado alrededor de 45 grados hacia el lado del oído que se va a explorar, se coloca al paciente rápidamente en posición de supino con la cabeza colgada sobre el eje de la camilla. Se mantiene al paciente en esta posición unos 30 segundos o hasta que se produzca el nistagmo. El paciente es vuelto a colocar sentado en la posición inicial otros 30 segundos y se observa si se produce nistagmo. La maniobra se repite con la cabeza girada al otro lado. El nistagmo suele aparecer con una latencia de pocos segundos, entre 5 y 15, y suele durar menos de treinta. Si repetimos la maniobra del lado positivo la intensidad y la duración del nistagmo tiende a disminuir. Figura 2. Maniobra Dix-Hallpike para el oído izquierdo. Tabla 2: Medicación utilizada en el tratamiento del vértigo Fármaco Antihistamínicos Dimenhidrinato Meclizina Prometazina Ciclizina Benzodiazepinas Diazepam Lorazepam Anticolinérgicos Escopolamina Neurolépticos Tietilperazina (fenotiazina) Sulpiride Calcioantagonistas Flunarizina Cinarazina Betahistina Antieméticos Metoclopramida Dosis 25-50 mg/6 h. 25-50 mg/6-8 h. 25-50 mg/8-12 h. 25-50 mg/6-8 h. 5-10 mg/8-24 h. 1-2 mg/6-8 h. 0,3-0,6 mg/24 h. 6,5 mg/8-12 h. 50-100 mg/8 h. 5 mg/24 h. 75 mg/12 h. 8 mg/8 h. 5 mg/6-8 h. Con el paciente sentado en la camilla de exploración se le gira la cabeza 45 grados a la derecha (al lado afecto). El médico sosteniendo la cabeza del paciente le coloca rápidamente en posición de decúbito supino con la cabeza colgando un ángulo de 20 grados sobre el eje de la mesa de exploración (Como en la maniobra de Hallpike). El médico espera a que ceda el vértigo y el nistagmo y entonces debe girar la cabeza 90 grados hacia la izquierda y mantener esta posición 30 segundos. Finalizados estos, el médico gira otra vez la cabeza otros 90 grados adicionales mientras el paciente rota su cuerpo 90 grados en la misma posición. El paciente permanece en esta posición otros 30 segundos. Posteriormente el paciente vuelve a la posición de sentado. Si es el lado izquierdo el afectado la maniobra se realizaría con los movimientos inversos. Tras la maniobra se aconseja que el enfermo durante 24-48 horas mantenga la cabeza elevada por encima de 45º. Figura 3. Maniobra de Epley para la afectación de oído derecho. Posición 1 Posición 4 Posición 2 Posición 3 El paciente sentado en el borde de la cama con las piernas colgando hacia fuera se tumba rápidamente hacia un lado y espera hasta que el vértigo provocado desaparezca para volver a sentarse. Una vez sentado espera otra vez hasta que disminuya el vértigo y se tumba hacia el otro lado repitiendo la maniobra anterior. Esta secuencia se debe repetir de 10 a 20 veces en tres sesiones diarias hasta que el paciente se encuentre totalmente libre de síntomas. Figura 4. Maniobra de Brandt-Daroff. Tabla 3: Medicamentos más habituales causantes de mareo Grupo Mecanismo Bloqueantes alfa1 adrenérgicos Bloqueantes beta adrenérgicos Bloqueantes de los canales del calcio Diuréticos Vasodilatadores Aminoglicósidos Antidepresivos Antimicóticos Antiepilépticos Antiparkinsonianos Narcóticos Antidiabéticos orales e insulina Antiarrítmicos Aspirina Hipnóticos y tranquilizantes Relajantes musculares Hipotensión ortostática Bradicardia e hipotensión Hipotensión, vasodilatación Depleción de volumen, ototoxicidad Hipotensión, vasodilatación Ototoxicidad Hipotensión ortostática Hipotensión ortostática Hipotensión ortostática Hipotensión ortostática Depresión del SNC Hipoglucemia Arritmia Ototoxicidad Depresión del SNC Depresión del SNC Tabla 4: Características del servicio de atención al mareo Participación intensa del paciente. Grandes expectativas de atención. Fugacidad del servicio. Asimetría de la información. Intangibilidad del servicio. Originalidad del productor. Inseparabilidad diagnostico-consumo- satisfacción. Paciente con mareo Médico de A.P. Evaluación inicial Estratificación de riesgos Anmanesis Exloración física • General • Neurológica • ORL Medios de apoyo Laboratorio EKG Esfingomanómetro Otoscopio etc. Mareo filiado Sí No Sí Grave Grave No No Urgencias Consulta externa ORL Consulta neurología Consulta cardiología Consulta psiquiatría Consulta M. Interna Urgencias hospitalarias Sí Tratamiento en A.P. No Sí Médico de A.P. Vértigo periférico ORL Vértigo central Desequilibrio Neurólogo Figura 5. Flujograma del proceso mareo en A.P. Presíncope Mareo psicógeno Cardiólogo Psiquiatra