Dra. Silvina Arredondo
Anuncio

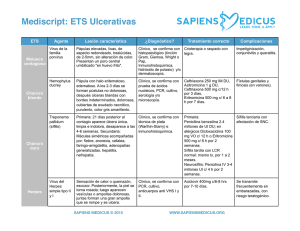
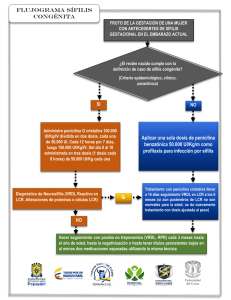
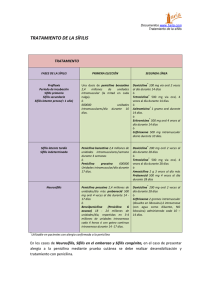
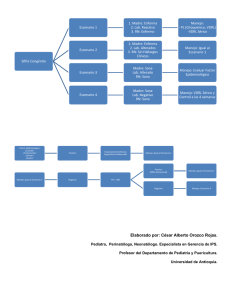
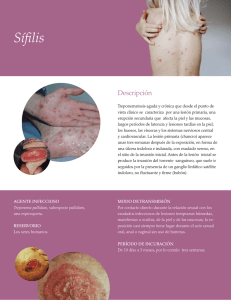
its Silvina Arredondo HERPES GENITAL •Seroprevalencia del 20% aprox en la población general •Incubación 2-12 días (media 4) prodromos de quemazón, eritema y dolor. • Luego vesículas que se ulceran, posteriormente aparece la costra y se completa el ciclo 14-21 días. • Muchas veces acompañadas de síntomas sistémicos. Fiebre, cefalea, mialgias, malestar general, astenia. •Las recurrencias o recidivas suelen ser menos sintomaticas y graves que la primoinfección, resolviendo en menos tiempo La gran mayoría de personas seropositivas eliminan episódicamente durante años partículas virales a través del tracto genital, siendo potenciales transmisores de la enfermedad incluso en ausencia de lesiones cutáneas. El 80-90% de personas con evidencia serológica de infección por VHS-2 desconocen haber presentado herpes genital. Muchos no han presentado nunca síntomas y en otros casos los síntomas han sido leves o atípicos y no han requerido asistencia médica o no se han diagnosticado. Sospechar Sospecha ante lesiones recurrentes (eritema, fisuras, vesículas y erosiones) con sensación de ardor. Diagnóstico: •Clínico •Citodiagnóstico, sensibilidad 60%, no discrimina HSV-1, HSV-2, o VZV. •Detección Ag de proteínas del virus •Cultivo •PCR •Serología Tratamiento: Primoinfección: ACICLOVIR 400 mg c/8 hs x 7-10 días. VALACICLOVIR 1 gr c/12 hs x 7-10 días. FAMCICLOVIR 250 mg c/8 hs x 7-10 días. Recurrencias: ACICLOVIR 400 c/8 x 5 días 800 c/12 x 5 días 800 c/8 x 2 días V.O . VALACICLOVIR 500 C/12 x 3 días 1 gr/día x 5 días FAMCICLOVIR 125 c/12 hs x 5 días 1 gr c/12 hs 1 día. Más de 6 episodios en 1 año o si lo pide el paciente, se puede indicar “tratamiento supresor”. La dosis recomendada puede ser modificada según presencia de síntomas o intercurrencias durante el tratamiento. •ACICLOVIR 400 mg c/12 hs x día. •VALACICLOVIR 500 mg-1 gr/día. •FAMCICLOVIR 250 mg/día. Ante una infección diseminada compromiso de varios órganos (SNC, hígado, pulmón, etc) se indicará tratamiento endovenoso. ACICLOVIR/GANCICLOVIR/VALACICLOVIR 5-10 mg/kg/día c/8 hs x 10 días. Casos especiales: HIV suelen presentar episodios más prolongados, con más dolor, ulceraciones más profundas. Alta eliminación viral (HSV/HIV) por las lesiones. Dosis mayores y hasta mejoría de las lesiones. Embarazo: (aciclovir es categoría C) Ante la presencia de lesiones activas se puede indicar a partir de la semana 36, previene infección perinatal, rebrotes. ACICLOVIR 400 mg c/8 hs x 7-10 días. En recurrencias se puede usar x 5 días. Herpes Neonatal: compromiso del SNC 20-25 mg/kg x 21 días. Compromiso cutaneomucoso, x 14 días. Sifilis • Sistémica • Ausencia de inmunidad natural • Sífilis temprana • Sífilis tardía fenómenos inflamatorios fenómenos degenerativos • Período de incubación: •Temprana 10 a 90 días • Período primario: 1 a 6 semanas temprana • Período secundario: 2 •Tardía a 10 semanas • Período latente: 1 a más de 40 años • Período tardío sintomático primaria secundaria latente latente tardía terciaria PRUEBAS DIAGNÓSTICAS DE LABORATORIO Directa: M.O. de campo oscuro, IF. Tipos de pruebas serológicas: *No treponémicas ( miden Ac. contra Ag lipídicos): VDRL, RPR *Treponémicas ( miden Ac. contra constituyentes antigénicos del treponema) FTA – abs MHA – T.p o TPHA VDRL falsas positivas colagenopatías enfermedades infecciosas neoplasias ADIV embarazo VDRL falsas negativas fenómeno de prozona inmunocomprometidos (<50 CD4) muy temprano** VDRL reactiva : cicatriz serológica VDRL • Se torna reactiva 10 a 15 días después de la aparición del chancro. • Máxima expresión durante el período secundario. • Pierde sensibilidad al avanzar la enfermedad (Sífilis Tardía). • En presencia de lesiones sospechosas de Sífilis con VDRL N.R sospechar fenómeno de prozona, debido al exceso de Ac. • VDRL en LCR, mantiene alta sensibilidad y especificidad, no hay falsos reactivos “VDRL REACTIVA EN LCR es siempre NEUROSÍFILIS” VDRL es útil para el diagnóstico inicial y para el control postratamiento FTA-abs: Es la prueba más sensible, se hace reactiva de 5 a 7 días de aparecido el chancro. Mantiene alta sensibilidad durante toda la evolución de la enfermedad. MHA-Tp: Es menos sensible que la FTA-abs, solo en el periodo primario, se hace reactiva 15 días después de aparecido el chancro. Mantiene alta sensibilidad durante toda la evolución de la enfermedad. Las pruebas treponémicas se mantienen reactivas de por vida. Sifilis Secundaria • Adenopatías generalizadas (85%) • Sínt. constitucionales (70%) cefalea - Tº - faringitis - laringitis mialgias - artralgias - osteítis anorexia - pérdida de peso – caquexia • SNC asintomático: (8-40%) sintomático: Meningitis aguda Sífilis meningovascular c ocular y/o auditivo Tratamiento: Sifilis primaria, secundaria y latente temprana(< 1 año de evolución) •PENICILINA G BENZATINICA 2.400.000 U, I.M. 3 DOSIS (1 por semana). •DOXICICLINA 100 mg c/12 hs x 20 días •TETRACICLINA 2 gr/día x 20 días •CEFTRIAXONE 1 gr/ día IM x 10 días Tratamiento epidemiológico: PENICILINA BENZATINICA IM 2.400.000 X 1 (contactos asintomáticos con VDRL NR) Sífilis tardía. Tratamiento Latente > 1 año, desconocida o terciaria • Hospedador normal: Penicilina G benzatínica, IM (2.4 millones de unidades por semana.) • Alérgicos a Penicilina: Doxiciclina 100 mg, oral, 2 v/día o Tetraciclina 500 mg, oral, 4 v/d, durante 4 semanas. • VIH: Se debe descartar neurosífilis realizando PL previo a instaurar tratamiento. Si se descarta neurosífilis el tratamiento es igual al del hospedador normal. con Penicilina benzatínica; en caso de confirmar el diagnóstico debe tratarse como tal. • Alérgicos a Penicilina: se recomienda desensibilizar. • Embarazadas: desensibilizar si son alérgicas a Penicilina. Tratamiento de la sífilis en pacientes HIV (+) •Igual que hospedador normal. •Alérgicos a Penicilina: desensibilizar •Con neurolúes temprana: Penicilina cristalina 18-24 millones/día, IV en infusión permanente x 10 días Tratamiento de la sífilis en pacientes embarazadas •Tratamiento clásico con Penicilina benzatínica durante los primeros 7 meses. • Alérgicas a Penicilina: desensibilizar. • Durante el último mes de embarazo o ante amenaza de parto prematuro que se administrará PENICILINA G SODICA por vía intravenosa 1,5 a 2 millones cada 4hs. durante 14 días Sífilis precoz (1ª y 2ª) Sífilis serológica temprana Sífilis tardía 30% > 95 % 80% Control y seguimiento: Sífilis primaria, secundaria y serológica temprana: 3, 6 y 12 meses Sífilis latente tardía: 6, 12 y 24 meses. Paciente VIH (+): 3, 6, 9, 12 y 24 meses. Neurosífilis: 6, 12 y 24 meses. LCR : eventualmente c/ 6 meses hasta los 2 años. Retratamiento: 1. Reinfección 2. Persistencia o recurrencia de síntomas y signos 3. Aumento en 4 veces los títulos de VDRL (2 diluciones) 4. Falla en el descenso de 4 veces los títulos. títulos Tratamiento de los contactos: contactos evaluar y tratar todos los contactos del caso. • con chancro 3 meses previos • Lesiones de secundarismo, 6 meses previos • 1 año en lues latente temprana. Chancro blando (chancroide) Lesión ulcerativa genital, provocada por H. ducreyii. Raro en nuestro país. P. incubación: 1-3 dias, aparece una vesiculo/pústula que se ulcera, dolorosa, disemina por contigüidad. En general múltiples lesiones. Sucias y con “olor” característico. Adenopatía inguinal supurativa, varias bocas fistulosas, dolorosa, adherida a planos profundos. Las mujeres pueden ser portadoras Diagnostico: aislamiento del agente de la secreción de la lesión. Tto: Puede ser necesario drenaje del contenido de los ganglios. AZITROMICINA 1 gr U.D. CEFTRIAXONA I.M. 250 mg U.D. CIPROFLOXACINA v.O. 500 mg c/12 hs x 3 dias ERITROMICINA V.O. 500 mg. c/8 hs x 7 días. En pacientes HIV igual tto Embarazo y lactancia: ERITROMICINA Linfogranuloma venéreo: • Causado por Chlamydia trachomatis, (L1,l2,l3 BIO) •P. incubación: ± 3 semanas •Lesión primaria Eritema, ulceración simil chancro, indolora y fugaz, luego conglomerado de ganglios regionales adheridos entre si y a planos superficiales, que pueden drenar por múltiples orificios. •Diagnóstico: cultivo del material del ganglio, Histopatologia, PCR, Serología especifica. Tratamiento: DOXICICLINA 100 mg C/12 hs x 21 días. ERITROMICINA 500 mg c/6 hs x 21 días AZITROMICINA 1 gr/ semana x 3 semanas HIV: idem Embarazo y lactancia: ERITROMICINA. Granuloma (donovanosis) Inguinal •K. granulomatis. EB 2-3 meses de incubación. Dificil de cultivar. Dx: cuerpos de Donovan en las biopsias. Cursa con úlceras indoloras, sin adenopatías regionales. Tratamiento: DOXICICLINA 100 mg C/12 hs x 21 días. ERITROMICINA 500 mg c/6 hs x 21 días AZITROMICINA 1 gr/semana x 3 semanas CIPROFLOXACINA 750mg c/12 hs x 21 días TMS/SMX 160/800 mg c/12 hs x 21 días HIV: a veces es necesario asociar Ags. Embarazo y lactancia: ERITROMICINA. Todas las parejas sexuales de 90 días previos deben controlarse. Secreciones Genitales: Causadas por múltiples agentes con afinidad por el epitelio de las mucosas. En general por asociación de más de 1 agente. Presentándose habitualmente como uretritis. Algunos agentes por su tropismo pueden causar enfermedad a distancia. Faringitis, artritis, uveítis. Clinica: material purulento o turbio, disuria, dolor abdominal bajo, dolores articulares. Por su etiologia se clasifican en UG y UNG. Uretritis gonocócica • Tratamientos de elección (uno de los siguientes) Cefixima 400 mg dosis única V.O. Ceftriaxona 125- 250 mg “ “ “ “ I.M. Cliprofloxacina 500 mg V.O.* Ofloxacino 400 mg V.O. Azitromicina 1- 2 gr “ “ “ V.O. Doxiciclina 100 mg dosis c/12 hs por 7 días • Tratamientos alternativos (uno de los siguientes) Cefotaxima 500 mg-1gr IM, UD Cefoxitina 2 gr. UD I.M. Norfloxacina 800 mg UD V.O. Casos especiales: Por 48 hs, continuar 1. Gonococia diseminada: con cefixime 400 CEFTRIAXONA 1 gr/día I.M. mg c/12 hs hasta CEFOTAXIME 1 gr/día E.V. mejoría clínica, ±7 días. 2. Gonococia y embarazo: CEFTRIAXONA 250 mg. I.M. UD 3. Conjuntivitis gonococica: CEFTRIAXONA 250 mg. I.M. UD Uretritis no gonococica •Principalmente C. trachomatis, Ureaplasma urealiticum y Mycoplasma genitalium. Azitromicina 1 gr oral en dosis única Doxiciclina 100 mg c/12 hs durante 7 días Eritromicina base 500 mg orales c/6 hs X 7 días Eritromicina etilsuccinato 800 mg orales, c/6 hs X 7 días Ofloxacina 300 mg orales c/12 hs durante 7 días La Trichomona vaginalis, causante de uretritis, colpitis, vaginitis, dispareunia, debe ser cubierto con METRONIDAZOL 2 gr. U.D. En caso de embarazo podrá ser indicado despues de la semana 36 (es clase B). Seguimiento del paciente: 1. Indicar abstención de mantener RS hasta 1 semana después de iniciado el tratamiento. 2. Solicitar el “combo serológico” 3. En caso de UG debe volver a control 3-7 días de terminado el tratamiento, UNG entre 7-14 días para realizar cultivos y comprobar curación clínica. 4. Uretritis persistente o recurrente: igual regimen inicial. Vaginosis bacteriana: (*no se trata a la pareja) METRONIDAZOL 500 mg c/12 hs x 7 días METRONIDAZOL gel al 0,75%, todas las noches x 5 días, 5 gr CLINDAMICINA crema 2% 5 gr, todas las noches x 5 días. Embarazo: CLINDAMICINA V.O. 300 C/12 hs x 7 días. Candidiasis Vulvovaginal: fluconazol 150 mg U.D. Cotrimazol , miconazol,nistatina Enfermedad Inflamatoria Pélvica La enfermedad inflamatoria pélvica (EIP) es causa de una importante morbilidad en todo el mundo y tiene como última consecuencia una elevada tasa de infertilidad. Se desconocen las cifras de incidencia y prevalencia en nuestra población y no existen datos fiables en otros países . Sospechar cuando hay: - Dolor abdominal bajo, hipogastrio - Dolor a la movilización del cuello - Fiebre - Aumento del flujo vaginal -Aumento de la VSG. -Absceso pelviano a la palpación bimanual. Criterios diagnósticos: -Tº> 38,3ºC -Demostración microbiológica de infección por N. gonorrhoeae o C. trachomatis. - Ecografía intravaginal que demuestre trompas engrosadas y/o con líquido dentro o fuera de las mismas TODA MUJER SEXUALMENTE ACTIVA CON ESTOS CRITERIOS + SÍNTOMAS DEBE RECIBIR TRATAMIENTO. TRATAMIENTO Debe cubrir gonococo, chlamydia, anaerobios, G(-) y algunos estreptococos 1- Leve: ambulatorio •CEFTRIAXONA 250 mg I.M. U.D. + DOXICICLINA 100 mg c/12 hs V.O. x 14 días •CEFOXITINA 2 gr. I.M. U.D + DOXICICLINA 100 mg c/12 hs V.O. x 14 días ASOCIADO O NO A METRONIDAZOL 500 MG C/12 hs X 14 días. 2- Moderado/grave (internación) •CEFOXITINA 2 gr. I.M. U.D + DOXICICLINA 100 mg c/12 hs V.O. x 14 días •CLINDAMICINA 900 mg E.V. c/8 hs+ GENTAMICINA 2 mg/kg/día E.V./I.M. c/8 hs x 14 días. •AMPICILINA/SULBACTAM 3 gr E.V. c/6 hs+ DOXICICLINA 100 mg c/12 hs V.O. x 14 días. Resolución quirúrgica en casos refractarios al tto ATB, o absceso tubo-ovárico. EIP y embarazo: CLINDAMICINA + GENTAMICINA. TE para los contactos, cubriendo gonococo y clamidia. Verrugas Genitales: condilomas acuminados Causada por varios tipos de HPV. Pueden presentarse como eritema mucoso, acetoblanco positivo con puntillado vascular, pápulas y vegetaciones. Sospechar: Balanitis recurrentes, pacientes con múltiples parejas o antecedentes de otras ITS, contacto de personas con HPV, lesiones papulares o verrugosas en mucosas. Dx: examen físico, evaluar siempre cavidad oral. Genitoscopia, citología exfoliativa, biopsia ciertos casos. Tratamiento de Verrugas genitales externas Aplicado por el paciente: -Imiquimod crema 5 %, aplicándolo 3 veces por semana por la noche, días alternos y durante 16 semanas. -5 fluoruracilo aplicado semanalmente x 3 semanas. Aplicado por el médico - Cirugía: electrocoagulación, Láser, escisión. - Crioterapia con nitrógeno líquido. - Acido tricloroacético 80-90% aplicación semanal -Podofilina 25-30% -Interferon alfa-2b. Tto de los contactos HPV/HIV Hay un aumento de eliminación viral de ambos virus Mayor posibilidad de transformación carcinomatosa Embarazo: tto local con acido tricloroacético, crioterapia, cirugia convencional y láser. Soluciones de continuidad: •Erosiones y úlceras genitales •Vesículas •Verrugas Uretritis Secreciones Genitales Vaginosis Adenopatías Inguinales vulvovaginitis Conclusiones I: Soluciones de continuidad: erosiones y vesículas recurrentes: tratar y educar para herpes. Si en 7 días no mejora, tratar como sífilis. Erosión única: tratar para sífilis. Si en 7 días no mejora tratar para chancro blando. Secreciones Genitales: edema vulvar o flujo grumoso: blanco adherente, tratar para cándida. Riesgo ITS: tratar para gonococo, chlamydia, y tricomoniasis. Sin riesgo ITS: tratar para vaginosis CONCLUSIONES, ALGUNAS Las ITS siguen en aumento, asi que: SIEMPRE RECOMENDAR USO DE PRESERVATIVO EL TTO ES DE QUIEN CONSULTA Y SUS PAREJAS SEXUALES. SIEMPRE EVALUAR CAVIDAD BUCAL. SIEMPRE COMBO SEROLÓGICO Recordar: Dificultad del diagnostico de certeza (etiológico) no nos debe limitar el acceso al tto. ACABÓ, AL FIN MUCHAS GRACIAS