documento PDF
Anuncio

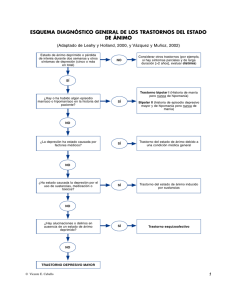
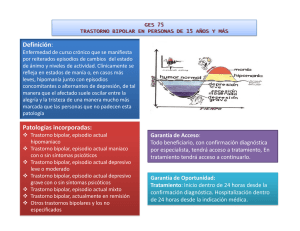
DETECCIÓN TEMPRANA DE LA DEPRESIÓN Dr. Humberto Mesones Definiciones: Depresión es como se llama a un conjunto de estados de ánimo, que pueden ser normales reacciones psicológicas a sucesos biográficos, diversos cuadros clínicos por enfermedades somáticas o traumatismos y, más precisamente, trastornos afectivos reconocidos como patológicos por criterios diagnósticos aceptados por las clasificaciones internacionales. La CIE y la DSM en sus versiones actuales (10ª y IVª) han optado explícitamente por una descripción ateórica de síntomas, que deben estar presentes durante un espacio mínimo de tiempo. Las discusiones causales y etiológicas quedan para el ámbito científico, facilitando las investigaciones epidemiológicas y la valoración de los resultados terapéuticos. Prevalencia es la cifra de enfermos que están sufriendo en una determinada población durante el presente o durante un período acotado de tiempo. La OMS afirma que las depresiones en el mundo alcanzan el 22% de la población, y de ellos solo un 40% son tratados en Europa, en otros continentes el acceso a la atención especializada es mucho menor. La edad de comienzo es un dato que está en constante discusión debida a la falta de fundamentos para categorizar síntomas fácilmente atribuibles a otros trastornos. La hipótesis catecolamínica de la depresión justifica considerar como equivalentes depresivos o condición premórbida a los trastornos alimentarios (bulimia y anorexia, los déficit atencionales, las crisis de pánico y las fobias, las enuresis, y los episodios de angustia con llanto frecuentes en los adolescentes y los niños). Desde un enfoque fisiopatológico se insiste en la precocidad de las depresiones, mientras que los cuadros depresivos clásicos son de aparición más bien tardía (30 – 35 años). La depresión en los ancianos también resulta polémica cuando se intenta asignar causalidad a la involución o a las enfermedades somáticas. La prevalencia en este grupo etareo varía, según los autores entre un 11 y un 45 %, siendo la mayoría de los estudios más confiables coincidentes en 21 a 23 %. Otros datos similares que arrojan los estudios epidemiológicos nos permiten afirmar que: a) la patología más frecuente en el mundo (y más discapacitante) es la depresión, b) menos de la mitad de los afectados son tratados, c) más de la mitad de los enfermos no es diagnosticado y no recurre a los servicios de salud, d) muchos de los que sí piden ayuda no reciben una atención especializada y eficaz, e) la detección de esta patología requiere una mejor formación de los médicos generales y un llamado de atención sobre la gravedad de estos cuadros, f) detección precoz debe lograrse con campañas de educación para la salud dirigidas a la población en general. Formas de comienzo Insidiosa o bruscamente aparecen los síntomas más frecuentes: apatía, astenia, abulia, anorexia, amnesia. La partícula “a” utilizada como prefijo negativo por nuestros colegas griegos señala la pérdida de energía y vitalidad característica del trastorno típico. Si hay restos para luchar contra estas manifestaciones aparecen reacciones de ansiedad o angustia, mecanismos defensivos insuficientes como las obsesiones y fobias, pérdidas del control con irritabilidad y agresión. i La gravedad se puntúa de 1 a 4, y depende de la agudeza de los síntomas o la aparición de complicaciones como delirio o conductas suicidas. Se debe pesquisar la historia de episodios previos, generalmente ocurridos en épocas del año relacionadas con los cambios de estación. Caso clínico: Adela N.G., 36 a., casada. Una hija de 10 a. “Los médicos que me han visto hasta ahora decían que yo no tenía nada, pero no me encuentro bien. Desde hace dos años tengo molestias digestivas, desgano, falta de interés por mi casa, no tengo ganas de hacer las cosas, siempre llego tarde a todo porque no puedo empezar. Yo quiero hacer las cosas pero no puedo. Me duró nueve meses sin que consultara ningún médico, después fui a uno conocido que me dijo que sería debilidad. Después, a los cinco o seis meses, empeoré nuevamente, pero ahora era siempre llanto y echarme la culpa de todas las cosas. Mi marido es muy bueno conmigo pero yo no le correspondo. Me curaron y ahora, dos años después, he vuelto a caer otra vez”. En esta última recaída han vuelto las molestias digestivas vagas, que ya aparecieron en la primera, pero han aparecido unas ideas obsesivas, sobrevaloradas, en relación con la limpieza y el orden de mi casa. Todo tiene que estar demasiado limpio, en su sitio, con orden. Le falta tiempo para hacer todo lo que quisiera en esta línea, pero está muy desganada, “se me une un día con otro, no me da tiempo a tener las cosas como es debido, parece como si no pudiera terminar, siempre me queda la impresión por dentro de que algo falta … Estoy más triste que antes, muchos días, al verme haciendo tantas cosas y viendo que me falta tiempo, me pongo a llorar … Se me ha metido en la cabeza la obsesión de quitarme la vida, yo así no puedo seguir”. ii Formas clínicas Las dos clasificaciones utilizadas mundialmente son la DSM (Manual Diagnóstico de Enfermedades) y la CIE (Clasificación Internacional de Enfermedades), que han consensuado los criterios y equiparado sus códigos alfanuméricos. La definición que han expuesto los autores hace referencia a un enfoque descriptivo, fenomenológico, que evita las polémicas doctrinales sobre etiología y fisiopatología. Se siguen oponiendo razones de diverso peso y muchas de ellas se tienen en cuenta para las revisiones (Vª y 11ª respectivamente) que ya están a punto de publicarse. De cualquier manera en ambas se hallan detallados los síntomas y las formas de presentación y evolución de los distintos cuadros clínicos. Esto permite orientar los tratamientos, comparar los resultados y prever las fases cíclicas típicas de la mayor parte de estos trastornos. Si se desconocen los síntomas iniciales y no se pregunta por los antecedentes familiares es difícil un diagnóstico precoz y un oportuno tratamiento específico. Cuando se hace el diagnóstico de ciclotimia se está pronosticando los ciclos recurrentes futuros y alertando al paciente y sus familiares sobre la recaída periódica. Desde las primeras descripciones registradas en el corpus hipocraticum ya se destacan las fases depresivas estacionales. Determinar el grado de intensidad con que se presentan los síntomas, para clasificar el trastorno como leve .1, moderado .2, o grave .3 y en remisión parcial .4 o total .5, es un ejercicio práctico que debe acumular experiencia en el detalle de los síntomas. Sin ese aprendizaje disciplinado pueden pasar desapercibidos los comienzos. Ambas clasificaciones recurren a describir en forma multiaxial los componentes secundarios o coexistentes con el diagnóstico principal, motivo de la consulta, que se anotará en el eje I. El eje II nos permite subrayar el telón de fondo sobre el que se proyecta el trastorno clínico: retraso mental o trastorno de la personalidad. Eje III incluye las enfermedades médicas. Eje IV está previsto para recoger datos sobre problemas psicosociales y ambientales que afecten al paciente. El eje V evalúa la actividad y la adaptación social y laboral. Sistematizar esta recogida de información hace más difícil que se pasen por alto los numerosos factores que condicionan la patología psiquiátrica y resaltan, deforman o enmascaran los síntomas principales, interfieren con los tratamientos y alteran los resultados. “El sistema multiaxial promueve la aplicación del modelo biopsicosocial en clínica, enseñanza e investigación” iii Codificación en DSM IV Y CIE 10ª F30 Episodio maníaco F30.0 Hipomanía F30.1 Manía sin síntomas psicóticos F30.2 Manía con síntomas psicóticos F30.8 Otros episodios maníacos F30.9 Episodio maníaco sin especificación F31 Trastorno bipolar F31.0 Trastorno bipolar, episodio actual hipomaníaco F31.1 Trastorno bipolar, episodio actual maníaco sin síntomas psicóticos F31.2 Trastorno bipolar, episodio actual maníaco con síntomas psicóticos F31.3 Trastorno bipolar, episodio actual depresivo leve o moderado F31.30 sin síntomas somáticos F31.31 con síntomas somáticos F31.4 Trastorno bipolar, episodio actual depresivo grave sin síntomas psicóticos F31.5 Trastorno bipolar, episodio actual depresivo grave con síntomas psicóticos F31.6 Trastorno bipolar, episodio actual mixto F31.7 Trastorno bipolar,actualmente en remisión F31.8 Otros trastornos bipolares F31.9 Trastorno bipolar sin especificación F32 Episodios depresivos F32.0 Episodio depresivo leve F32.00 sin síntomas somáticos F32.01 con síntomas somáticos F32.1 Episodio depresivo moderado F32.10 sin síntomas somáticos F32.11 con síntomas somáticos F32.2 Episodio depresivo grave sin síntomas psicóticos F32.3 Episodio depresivo grave con síntomas psicóticos F32.8 Otros episodios depresivos F32.9 Episodio depresivo sin especificación F33 Trastorno depresivo recurrente F33.0 Trastorno depresivo recurrente, episodio actual leve F33.00 sin síntomas somáticos F33.01 con síntomas somáticos F33.1 Trastorno depresivo recurrente, episodio actual moderado F33.10 sin síntomas somáticos F33.11 con síntomas somáticos F33.2 Trastorno depresivo recurrente, episodio actual grave sin síntomas psicóticos F33.3 Trastorno depresivo recurrente, episodio actual grave con síntomas psicóticos F33.4 Trastorno depresivo recurrente actualmente en remisión F33.8 Otros trastornos depresivos recurrentes F33.9 Trastorno depresivo recurrente sin especificación F34 Trastornos del humor (afectivos) persistentes F34.0 Ciclotimia F34.1 Distimia F34.8 Otros trastornos del humor (afectivos) persistentes F34.9 Trastorno del humor (afectivo) persistente sin especificación F38 Otros trastornos del humor (afectivos) F38.0 Otros trastornos del humor (afectivos) aislados F38.00 episodio de trastorno del humor (afectivo) mixto F38.1 Otros trastornos del humor (afectivos) recurrentes F38.10 trastorno depresivo breve recurrente F38.8 Otros trastornos del humor (afectivos) F39 Trastorno del humor (afectivo) sin especificación “Kraepelin estableció el diagnóstico de psicosis maníaco-depresiva sobre la triada sintomática siguiente: Melancolía: tristeza, inhibición del pensamiento, inhibición psicomotora. Manía: alegría, fuga de ideas, exaltación psico-motora”. iv La depresión se ordena alrededor de estos fundamentos patognomónicos, incluso en la configuración de los temas fóbicos, obsesivos o delirantes. El deprimido elige un delirio de culpa, de ruina o de enfermedad, que revelan las tres angustias primordiales del hombre. López Ibor advierte que la angustia puede estar disimulada y hacer pensar que son delirios primarios, pero sólo aparentemente. Pasamos a la descripción de los síntomas que deben estar presentes para poder diagnosticar los trastornos depresivos según las clasificaciones en uso: Episodio depresivo mayor Presencia de cinco o más de los siguientes síntomas, durante un período de dos semanas, uno de los cuales debe ser (1) estado de ánimo depresivo y otro (2) pérdida del interés o de la capacidad para el placer. (1)Estado de ánimo depresivo la mayor parte del día, casi todos los días, subjetivamente u observado por otros. En niños y adolescentes puede presentarse como irritabilidad. (2)Disminución del interés o de la capacidad para el placer en todas o casi todas las actividades, la mayor parte del día, casi todos los días (subjetivamente u objetivamente). (3)Pérdida importante de peso o aumento de más del 5% del peso corporal. (4)Trastornos del sueño, (insomnio o hipersomnia). (5)Agitación o enlentecimiento psicomotores observables por los demás. (6)Fatiga o pérdida de energía. (7)Sentimientos de culpa o inutilidad excesivos o inapropiados (pueden ser delirantes). (8)Disminución de la capacidad para pensar o concentrarse, o indecisión (subjetiva u observable por terceros). (9)Pensamientos recurrentes de muerte, ideación suicida recurrente, con o sin plan específico para suicidarse. A. Los síntomas no cumplen los criterios para un episodio mixto. B. Los síntomas provocan malestar clínicamente significativo o deterioro social, laboral o de otras áreas de la actividad del individuo. C. Los síntomas no se deben a la acción de drogas o enfermedades. D. Los síntomas no se explican mejor por un duelo, persisten más de dos meses o se caracterizan por una acusada incapacidad funcional, preocupación mórbida de inutilidad, ideación suicida, síntomas psicóticos o enlentecimiento psicomotor. Los casos leves se codifican evaluando que hay pocos o ningún síntoma además de los necesarios para realizar el diagnóstico. Los síntomas provocan sólo una ligera incapacidad laboral o social. v Hay que estar atentos a los episodios depresivos que se desencadenan post parto y son frecuentes. Las formas atípicas son especialmente frecuentes en los adolescentes. En ancianos puede faltar el humor depresivo pero la anhedonia está siempre presente (“ya no quiero ver ni a los nietos!”). Se destacan las cogniciones depresivas. Presentan frecuentes preocupaciones somáticas, quejándose exageradamente de dolor y cansancio. Dificultades en la memoria subjetiva y pseudodemencia, con estados de obnubilación. Insomnio real o subjetivo. Cuadros de agitación. Pensamientos suicidas expresados menos frecuentemente. Suicidio consumado más frecuentemente. vi Caso clínico: O.I., 85 años, 5 hijos, 20 nietos, 2 bisnietos. Hace seis años queda viudo después de una larga enfermedad de su mujer que lo deja agotado y debe ser internado por una semana. Desde entonces está deprimido y angustiado. Después de una carrera militar completa inicia una empresa exitosa y trabajan con él dos de sus hijos. Presenta insomnio medio, cefaleas frecuentes y parestesias en extremidades inferiores. No tiene motivos para seguir viviendo. “ … no doctor, mis amigos ya murieron. … Ahora mis mejores amigos son mis hijos”. Ante el elogio del médico por su suerte ejemplar cambia su gesto y se sorprende ante el nuevo enfoque de su realidad. El dosaje de neurotransmisores muestra los siguientes resultados: Feniletilamina 34 mcg/d (normal 130 a 450); Adrenalina 0,49 (n 1,20); Noradrenalina 14,4 (n 20 a 40); Dopamina 125 (n 170 a 220). Lo que justifica el aporte de aminas biógenas precursoras, antidepresivos y ansiolíticos que logran rápidamente la remisión. Especificaciones clínicas El manual de criterios diagnósticos insiste en detallar la gravedad, la forma evolutiva, las remisiones o la caída en la cronicidad. Estos datos se pueden codificar en cuarto quinto lugar, o dejarlos asentados en la historia clínica. Criterios de inclusión La experiencia clínica en estudios multicéntricos aconsejó aceptar algunas categorías que no cumplen todas las pautas exigibles; por ejemplo, los trastornos depresivos recurrentes leves que por su frecuencia merecen más atención. Se han codificado los trastornos mixtos ansioso-depresivos F 41.2 y F 41.3, así como F 43 y F 44 (trastornos de adaptación y trastornos disociativos mixtos) pero son cuestionados por su cercanía a las depresiones. El tema de los criterios diagnósticos y de inclusión o exclusión de cuadros clínicos en las categorías codificadas está abierto y queda bajo la responsabilidad del especialista, que en caso de duda hará explícitos sus motivos. En los trastornos del humor y afectividad el signo fundamental es la alteración del ánimo, que suele acompañarse de la disminución del nivel de la vitalidad y de la actividad. “…los síntomas que aquí se llaman somáticos se podrían haber llamado también melancólicos, vitales, biológicos o endógenomorfos … Es de esperar que su inclusión dé lugar a una valoración crítica amplia de la utilidad de identificarla por separado”. vii Los actos autoagresivos (frecuentemente excesos con la medicación indicada) deben codificarse en otro capítulo. F 32 Episodios depresivos incluye: Depresión psicógena, Depresión reactiva y Depresión mayor. F 32.0 Episodio depresivo leve, F 32.1 moderado, F 32.2 grave sin síntomas psicóticos incluye: Episodios depresivos aislados, Melancolía y Depresión vital. F 32.3 Episodio depresivo grave con síntomas psicóticos incluye: Depresión mayor con síntomas psicóticos, Depresión psicótica, Psicosis depresiva psicógena y Psicosis depresiva reactiva. F 32.8 Otros episodios depresivos incluye: Depresión atípica y Episodios aislados de depresión enmascarada. F 33 Trastorno depresivo recurrente está codificado para incluir las formas evolutivas caracterizadas por la repetición de los episodios ya descritos en F 32. F 34 Trastornos del humor persistentes establece una categoría que incluye el Trastorno de personalidad afectiva, quitándole el calificativo de crónicos. Criterios de exclusión Las exclusiones se basan en signos y síntomas que han aconsejado correr el cuadro clínico a otro nivel del código o se ha estimado pertinente crear una codificación especial. Comorbilidad Se han estudiado las frecuentes depresiones asociadas a enfermedades somáticas y se estudian las posibles causas de la comorbilidad. Hay quien defiende que la depresión predispone al enfermar orgánico general, otros proponen el camino inverso justificado por las pérdidas existenciales que origina la patología (pérdida de la independencia, pérdida del control, pérdida de la movilidad, pérdida del rol) con riesgo de perder la vida. Todos destacan que hay indudablemente una interacción y el médico debe atender a la totalidad de la persona. viii Más polémica despiertan las comorbilidades cuando hacen referencia a cuadros psiquiátricos, ya que es muy posible que se trate de la misma alteración fisiopatológica con una forma sintomática diferente. Se han distinguido como entidades distintas de la depresión a las formas con marcada ansiedad, los ataques de pánico, las fobias sociales y un largo etcétera que depende de la buena fortuna y habilidad expositiva del que las propone ix . Son cuadros clínicos que responden al mismo trastorno de base y modifican apenas la dosificación relativa de los psicofármacos específicos. La psicoterapia también puede dejarse llevar por una semiología variada y rica en atribución de causales. Evolución Típicamente los trastornos afectivos presentan una periodicidad regular, habitualmente estacional, más comúnmente en primavera o primavera y otoño. Pueden aparecer cada tres años o todos los meses (cicladores rápidos), o en otras épocas del año, pero son las formas atípicas. Estadísticamente predominan los cuadros monopolares depresivos, en segundo lugar están los bipolares con fases maníacas o hipomaníacas previas o posteriores y solo en tercer puesto se ven monopolares maníacos. No prestar atención a la forma evolutiva habitual en cada paciente puede provocar inoportunos mantenimientos de una medicación indicada para otra fase (mantenimiento de antidepresivos en una forma bipolar que ha pasado a la sintomatología maníaca). También se puede creer que el final de una fase se ha debido al buen resultado del tratamiento psicoterapéutico o farmacológico. Tratamiento Se puede hablar de tratamientos, ya que no hay uno solo que garantice la remisión del cuadro clínico sin la colaboración de toda la panoplia terapéutica. Además se debe prestar atención al estado clínico general que puede estar incidiendo negativamente en la evolución y la respuesta a la medicación específica. Durante mucho tiempo se careció de evidencias científicas acerca de las alteraciones en el metabolismo del sistema nervioso que son el trasfondo presente siempre en estas disfunciones. La demostración de agotamientos biológicos, repercusiones estructurales y hormonales en situaciones de riesgo, stress o traumas permite actuar eficazmente corrigiendo los desequilibrios y logrando la remisión sintomática. x Por ahora la acción psicoterapéutica sobre estos mecanismos biológicos, pese a estar observada, no puede dirigirse con precisión y se ve su eficacia a largo plazo talvez por lograr incidir sobre sistemas defensivos psicológicos que también al aprenderse quedan impresos en la memoria celular. La base del tratamiento es la medicación antidepresiva que consta de numerosos tipos de drogas destinadas a corregir la alteración metabólica que ocasiona el cuadro. Hay inhibidores de las monoaminooxidasas (tricíclicos o IMAO propiamente dichos), inhibidores de la recaptación de neurotransmisores, más o menos específicos, analépticos y precursores amínicos. Debiera ser innecesario subrayar que la depresión requiere tratamiento antidepresivo, pero en la práctica se encuentran muchos casos tratados con medicación sintomática enfocada a los componentes secundarios de la semiología. No está mal agregar ansiolíticos, neurolépticos o antirrecurrenciales siempre que no se descuide lo principal. Los métodos de estimulación eléctrica se han perfeccionado y siguen siendo de elección en los casos graves con riesgo de la vida. Muchos ginecólogos se oponen a las drogas durante el embarazo y está demostrado que no producen ningún daño al embrión. Los cuidados y el apoyo psicoterapéutico resultan imprescindibles para un mejor control de la evolución y contribuyen a la detección precoz de los episodios siguientes. De los modelos psicoterapéuticos más utilizados se destacan por su eficacia demostrada las psicoterapias cognitivo-conductuales y las psicoterapias interpersonales. xi Numerosos estudios llevados a cabo con rigor científico demuestran las ventajas de estos enfoques junto con los tratamientos farmacológicos y biológicos. xii BIBLIOGRAFIA • • • • • i Cía, A. H. Ansiedad, Estrés, Pánico, Fobias. Est. Sigma, Buenos Aires, 1994 Rojas E. Aspectos clínicos de la depresión. Ed. Paz Montalvo. Madrid, 1982. Pág. 36. iii DSM IV. Breviario. Criterios diagnósticos. Masson Ed. Barcelona, 1995. pág.37 iv López Ibor, J.J. Las Neurosis como Enfermedades del Ánimo. Gredos, Madrid, 1966. pág. 156 v DSM IV Criterios Diagnósticos. ii • • • • • • • vi Katona, C.; Livingston, G. Depresión comórbida en ancianos. Martin Dunitz Ltd. Lundbeck, 1998. vii Descripciones Clínicas y Pautas para el Diagnóstico. Documento borrador utilizado en los trabajos preparatorios del capítulo V (F) de la CIE 10ª. Pág. 143. viii Insua, J.A.; Musacchio de Zan, A. Psicología Médica, Psicosemiología y Psicopatología. Akadia Editorial, Buenos Aires, 2006, pág. 457. ix López Ibor, J.J., o.cit., pág. 174 x Márquez López Mato, Andrea; Bordalejo, Daniela. Estrés agudo y crónico: Depresión y ansiedad. En Tratado de Psiquiatría de Marchant,N. y Monchablón, A. Asoc. Arg. de Psiquiatras, Grupo Guía. Buenos Aires, 2005. Pág. 261. xi Kirszman, D.; Pagés, S. y Salgueiro, Ma del C. Psicoterapia de la depresión. En Tratado de Psiquiatría, de Marchant, N. y Monchablón, A., Asoc. Arg. de Psiquiatría, Grupo Guía. Buenos Aires, 2005. Pág. 1073. xii Florenzano U., R., Evaluación de efectividad de las psicoterapias. En La Psicoterapia, de Mesones, H. Ed. Ananké, Buenos Aires, 2004. Pág. 369.