descenso anatómico
Anuncio

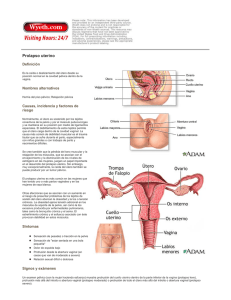
rx | prolapso Prolapso de los órganos pélvicos Descenso anatómico Notables avances en cirugía pélvica resuelven hoy los trastornos severos de prolapso pélvico que afectan seriamente la calidad de vida de la mujer, sobre todo después de la menopausia. Un diagnóstico exhaustivo es esencial en la elección de la opción reparadora / María Cristina Sanhueza Junto al aumento de la expectativa de vida en las mujeres, crece también la incidencia de prolapso de sus órganos pélvicos (POP): trastorno caracterizado por el descenso y protrusión (proyección) del útero, la vejiga, la uretra o el recto a través de puntos débiles de las paredes del canal vaginal. El descenso de estos órganos –similar a una hernia– es provocado por el daño o la pérdida de firmeza de los músculos y tejidos ligamentosos (piso pélvico) que envuelven y sujetan los sistemas genital, urinario y rectal. La principal causa del debilitamiento del piso pélvico son los partos vaginales difíciles –múltiples o de bebés muy grandes–, que con frecuencia provocan lesiones permanentes en los músculos y ligamentos de soporte pélvico. De allí que, en ocasiones, el POP se registre también en mujeres jóvenes. “Cada parto aumenta en 1,5% la probabilidad de que más adelante se presente un prolapso”, advierte Vicente Bosque, ginecólogo de la Policlínica Metropolitana y del Centro Médico Docente La Trinidad. Otras causas, precisa el especialista, son la edad avanzada de la paciente –pues los tejidos de sostén envejecen–, la menopausia –porque disminuyen los niveles de estrógenos que otorgan firmeza a músculos y ligamentos–, el consumo de tabaco y algunas condiciones que incrementan la presión del piso pélvico, como la obesidad, la tos y el estreñimiento crónicos y el levantamiento de cargas pesadas. El POP también es frecuente, apunta Bosque, en mujeres que han sido sometidas a una intervención de histerectomía (extirpación del útero) y en casos 26+SALUD de factor genético o debilidad muscular heredada (historia familiar de prolapsos). Tipología del desplazamiento El grado de severidad del prolapso (de I a IV) es determinado mediante pruebas clínicas, de acuerdo al nivel de caída del órgano comprometido y del daño que revele la pared vaginal. El prolapso puede tener un descenso leve, que sólo puede ser observado por el médico; o severo, con eversión total de la vagina y el útero (similar a un guante volteado). Dependiendo del órgano involucrado en el desplazamiento y la zona vaginal de descenso, el prolapso se clasifica en cuatro tipos: • Anterior o cistocele. Es el más frecuente y consiste en el descenso de la vejiga a través de la pared anterior vaginal. • Posterior o rectocele. En este caso el recto desciende hacia la parte posterior de la vagina. También puede ocurrir un prolapso rectal a través del ano. • Apical. Se reconocen dos modalidades: 1) Histerocele. Es el descenso del útero hacia el interior de la vagina. Cuando el desplazamiento es total, el cuello del órgano puede llegar a aparecer por la vulva. 2) Prolapso total de cúpula vaginal. Se da en pacientes a las que se les ha practicado una histerectomía (extracción del útero). • Enterocele o intestinal. Es muy poco frecuente y ocurre cuando el intestino delgado desciende por la pared posterior alta de la vagina. prolapso | rx El prolapso pélvico tiene una mayor incidencia en mujeres de entre 45 y 70 años Señales inquietantes Para el diagnóstico del prolapso se practica una evaluación exhaustiva del piso pélvico, en la que interviene un equipo multidisciplinario –ginecólogos, coloproctólogos, sexólogos, urólogos y fisioterapeutas– para abordar en forma integral a la paciente. Aunque es una enfermedad que no amenaza la vida, el POP afecta psicológica y fisiológicamente a la mujer. En algunos casos, la puede conducir a la depresión, la ansiedad, el aislamiento social y la pérdida de autoestima. Bosque apunta que el cuadro posee un aura vergonzosa y humillante que lleva a la paciente a ocultar por pudor su problema –incluso ante su esposo y sus hijos– y a demorar la consulta médica, dificultando así el diagnóstico oportuno. “Como a menudo el prolapso está asociado a incontinencia urinaria y, a veces, fecal, la paciente se priva de salir a tomar un café con las amigas o asistir a cualquier otro compromiso social, así como de ir al gimnasio o sacar al parque a sus nietos”. Además, la irritación de los tejidos puede producir inflamación abdominal, dolor y flujo en la mujer, convirtiéndola en esclava de las toallas sanitarias o de los pañales, con riesgo de infecciones vaginales y olores molestos. Otros síntomas comunes son: • Dolor y sensación de peso en el bajo vientre. • Sensación de bulto en la vagina, que produce molestia al caminar y dificulta las relaciones sexuales. 27+SALUD rx | prolapso Cuando el prolapso es leve, los especialistas recomiendan los ejercicios de Kegel para tratar la afección • Estreñimiento, con trastorno en la defecación (en algunos casos de rectocele muy desarrollado, la paciente debe presionar con sus dedos para impulsar la evacuación). • Incontinencia de orina, gases o heces. • Ampliación de la abertura vaginal, lo cual puede causar insatisfacción sexual, infecciones y resequedad de la mucosa. Opciones reparadoras Cuando el prolapso es severo y compromete seriamente la calidad de vida de la mujer, los especialistas recomiendan la intervención quirúrgica. Existen dos procedimientos que permiten restaurar la anatomía para que los órganos pélvicos vuelvan a su sitio original: la cirugía con malla y la cirugía clásica. Si bien algunos especialistas se inclinan por una u otra opción, Bosque advierte que “como cada procedimiento tiene sus pros y contras, es fundamental hacer una exhaustiva evaluación preoperatoria para decidir el sistema de intervención”. Suspensión con malla Utilizada hoy en intervenciones por vía vaginal de mínima invasión para suspender los órganos pélvicos, la malla sintética (prótesis de propileno) es, para algunos especialistas, el hallazgo más importante en la historia de la cirugía pélvica. Bosque señala que esta técnica tiene ciertas ventajas sobre la cirugía clásica, que utiliza los propios tejidos de la paciente. “A menudo debilitados, esos tejidos funcionan como un chinchorro vencido”, subraya el ginecólogo. La malla es sujetada mediante pequeñas incisiones intravaginales y con la ayuda de agujas especiales que facilitan la precisión. Si bien en una sola intervención quirúrgica se pueden corregir todos los prolapsos que se encuentren, cada uno exige una malla específica, de modo que se pueden usar individuales o combinadas, si el caso es complejo. Bosque observa que los prolapsos tienen su punto de partida en el fondo de la vagina (compartimento apical). Si se opera sin proteger esa zona con una malla, habrá 76% de probabilidades de recidiva (reaparición). En cuanto al prolapso total de la cúpula vaginal –frecuente después de una histerectomía–, el especialista indica que la malla se puede instalar tanto por laparoscopia, a través del ombligo, como por vía vaginal. Según el ginecólogo, a diferencia de la clásica, esta cirugía tiene baja probabilidad de recidiva (6%). Ade- Tonificación muscular Para reducir el riesgo de prolapso, los ginecólogos recomiendan reforzar el piso pélvico antes y después del parto con los conocidos ejercicios de Kegel, que consisten en contraer y relajar los músculos de la zona varias veces al día, como si se estuviera interrumpiendo el flujo de orina durante la micción. Estos ejercicios también se recomiendan cuando el prolapso es muy leve, con la advertencia de que es necesaria la constancia en su ejecución, pues los resultados se aprecian a largo plazo. Figueira indica que en la Unidad de Rehabilitación del Hospital Clínico Universitario, los fisioterapeutas enseñan a las pacientes a contraer los músculos de la vagina sin usar los abdominales –como debe ser– con biofeedback: la conexión mediante electrodos a un monitor les permite ver en pantalla un color determinado que les indica si lo están haciendo bien o no. 28+SALUD prolapso | rx más, restaura totalmente la incontinencia urinaria y fecal. Otra de sus ventajas es que requiere poco tiempo de quirófano y de hospitalización. Bosque agrega que “la herida es mínima, el sangramiento es insignificante, hay menos dolor postoperatorio, la incidencia de infecciones es muy baja y el tiempo de recuperación en casa es mucho menor”. Esta cirugía está contraindicada en quienes planifican salir embarazadas o tienen antecedentes de rechazo a tejidos sintéticos. Cirugía clásica Lina Figueira, gineco-obstetra del Centro Clínico Profesional Caracas y docente del Curso de Ampliación de Disfunción y Cirugía Reconstructiva de Piso Pélvico del Hospital Clínico Universitario, expone que con las modificaciones y avances tecnológicos que previenen la recidiva –un riesgo que le restó crédito durante años–, la cirugía clásica gana nuevamente su espacio en el tratamiento quirúrgico del prolapso. La operación consiste en reparar con suturas de absorción retardada el tejido dañado en la pared de la vagina, para que los órganos vuelvan a su lugar. Si hay incontinencia urinaria por esfuerzo, frecuente en casos de prolapso anterior, el urólogo se encarga de los estudios urodinámicos necesarios que permiten resolver el problema. Si se presenta intususcepción –pliegue del intestino dentro de sí mismo– participa en la operación el servicio de coloproctología. Según la especialista, la cirugía vaginal clásica es el procedimiento quirúrgico más seguro para la paciente y evita la posibilidad de rechazo orgánico del material sintético. Figueira señala que hoy ya no se hacen cortes de tejido como antes, que implicaban el acortamiento de la vagina y posteriores dificultades en las relaciones sexuales. Además, “el uso de material de sutura ideal, con técnicas quirúrgicas adecuadas, la reparación específica de cada uno de los defectos del piso pélvico y los cuidados postope- Cada parto aumenta en 1,5% la probabilidad de que más adelante se presente un prolapso ratorios han reducido notablemente la probabilidad de recidiva”, subraya la gineco-obstetra. Figueira relata que en los centros hospitalarios se reciben frecuentemente pacientes con prolapso severo de útero y vejiga. Si son muy ancianas, se procede a la extracción del útero y cierre u obliteración de la vagina. Cuando se trata de mujeres de 60 años, viudas o solas, que no desean tener nuevamente marido y solicitan la obliteración, el especialista evalúa el caso y llega a un acuerdo con la paciente. • F u e n t e s c o n s u lta d a s º Vicente Bosque, ginecólogo y especialista en cirugía ginecológica mínimamente invasiva del piso pélvico. Policlínica Metropolitana / Centro Médico Docente La Trinidad. º Lina Figueira, gineco-obstetra. Centro Clínico Profesional Caracas y Unidad de Disfunción / Cirugía Reconstructiva de Piso Pélvico del Hospital Clínico Universitario. 29+SALUD