Procedimiento de Reanimacion Cardiopulmonar
Anuncio

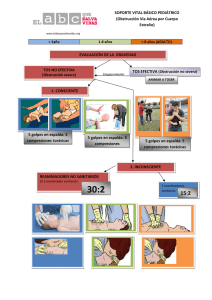
SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 1. OBJETIVO: Establecer las orientaciones procedimentales para la Reanimación Cardiopulmonar avanzada Pediátrica, basadas en las evidencias médicas actuales y en las recomendaciones nacionales e internacionales disponibles para mejorar la calidad y Seguridad de la atención otorgada en el Hospital Regional de Arica “Dr. Juan Noé Crevani” (HJNC). 2. ALCANCE: Este Procedimiento y sus orientaciones deberá ser conocido y aplicado por todos los médicos y enfermeras(os) de las unidades clínicas de atención cerrada y ambulatoria dependientes del CR Gestión Clínica Infantil. 3. RESPONSABILIDADES: Responsable ejecución. Médicos, Enfermeras(os) clínicos y Técnico paramédicos, serán responsables de ejecutar las actividades descritas en el presente Procedimiento (según corresponda). Responsabilidad del encargado. Médico Jefe del CR Gestión Clínica Infantil, será responsable de velar por el estricto conocimiento y cumplimiento del documento, como también, de efectuar y proponer las modificaciones que en la práctica se precise. Responsable del monitoreo y evaluación: Encargado de Calidad del CR Gestión Clínica Infantil, será responsable de contar con el documento en su correspondiente carpeta de calidad, lograr su difusión y permitir el acceso de todos los funcionarios a su contenido. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 1 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 4. TERMINOS Y DEFINICIONES PCR: Paro Cardiorrespiratorio, vía final común de condiciones y enfermedades graves. Causa más frecuente pediátrica: secundaria (IRA, asfixia por inmersión, BRN, SMSI, TEC, Politraumatismos, sofocación por cuerpo extraño, intoxicación por gases o fármacos, etc. Excepcionalmente se encuentra causa primaria (5-15%, como FV). Sobrevida: extrahospitalaria: 10%. A nivel intrahospitalario aumenta en forma variable. REANIMACIÓN PEDIÁTRICA: Puede ser básica (RBP) o avanzada (RPA). Aplicación de evaluaciones y conductas secuenciales con el propósito de sostener o restablecer la ventilación y circulación efectiva en una paciente en PCR. AHA: American Heart Association. AAP: Asociación Americana de Pediatría. LOE: Level of evidence (nivel de evidencia científica) (anexo 2) FiO2: Fracción Inspirada de Oxígeno. SatO2: Saturación de Oxígeno, FC: Frecuencia Cardiaca. LPM: Latidos por minuto. CPAP: Presión Positiva Continua. PIP: Presión Inspiratoria Positiva PEEP: Presión positiva del final de la espiración UCI: Unidad de Cuidados Intensivos TET: Tubo endotraqueal. 5. REFERENCIAS. American Heart Association: PALS, BLS.2005-2008-2010 DOI: 10.1161/CIRCULATION AHA.105.166573 Circulation 2005;112;167-187; originally published online Nov 28, 2005;Part 12: Pediatric Advanced Life Support. Part 11: Pediatric Basic Life Support, DOI: 10.1161/CIRCULATIONAHA.105.166572 Circulation 2005;112;156-166; originally published online Nov 28, 2005; Cerda M, Paris E. “Urgencias y Cuidados Intensivos en Pediatría”. Edit. Mediterráneo.2006. Base de datos Cochrane, 2010. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 2 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 6. DESARROLLO. 6.1. Modo Operativo/ Descripción. REANIMACIÓN CARDIOPULMONAR BÁSICA 1. Constatar situación de PCR: Ausencia de respiración, pulso y latidos cardíacos. 2. Iniciar secuencia A-B-C, pero actualmente se hace énfasis en cambiar a C-A-B (2010). Esto basado en: Las Guías de la AHA de 2010 para RCP y ACE recomiendan cambiar la secuencia de los pasos de SVB/BLS de A-B-C (vía aérea, respiración, compresiones torácicas)] a C-A-B (compresiones torácicas, vía aérea, respiración)] en adultos, niños y lactantes (excepto los recién nacidos). Las compresiones torácicas se pueden iniciar casi inmediatamente, mientras que colocar bien la cabeza y conseguir un sello para dar la respiración de boca a boca o la ventilación de rescate con bolsa-mascarilla lleva más tiempo. El retraso en el inicio de las compresiones se puede reducir si hay 2 reanimadores: uno empieza con las compresiones torácicas y el otro abre la vía aérea y está preparado para ventilar en cuanto el primero haya completado el primer grupo de 30 compresiones torácicas. Tanto si hay uno como si hay varios reanimadores, empezar la RCP con compresiones torácicas asegura que la víctima reciba pronto esta intervención crítica, y cualquier retraso de la ventilación de rescate será breve. 3. VÍA AÉREA PERMEABLE Y VENTILACIÓN: Paciente en decúbito supino, sobre superficie lisa y firme. Manejo cuidadoso de columna cervical. Se ha eliminado de la secuencia de RCP la indicación de “Observar, escuchar y sentir la respiración”. Tras aplicar 30 compresiones, el reanimador único abre la vía aérea de la víctima y aplica 2 ventilaciones (modificación 2010). En caso de lesión cervical, movilizar cabeza y cuello en bloque, traccionando mandíbula hacia delante. Si hay respiración: dejar en posición de recuperación. Si no hay respiración: Iniciar ventilación artificial: BOCA A BOCA, BOCA A BOCANARIZ o BOCA A NARIZ (en el lactante). Insuflación: lenta, aproximadamente 1 a 1,5 segundos. El volumen de aire a insuflar es el que normalmente expande el tórax del niño durante la respiración. Las insuflaciones deben ser lentas, para evitar la distensión gástrica. Si lo anterior no resulta: reposicionar la cabeza, si aun así no resulta, sospechar obstrucción de la vía aérea y actuar en consecuencia. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 3 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 4. CIRCULACIÓN. Buscar signos de circulación y pulsos. LACTANTE: Pulso braquial. NIÑO: Pulso Carotídeo. Si hay pulso SIN respiración: mantener frecuencia ventilatoria 20/min hasta respiración espontánea o hasta 1 minuto. Si además no hay pulso, iniciar masaje cardíaco COORDINADO con ventilación artificial. COORDINACIÓN MASAJE – VENTILACIÓN: Relación compresiones / ventilaciones 30 15 / / 2 2 = 1 reanimador = 2 reanimadores Masaje cardíaco en escolares >8 años: Usar método del adulto. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 4 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 ALGORITMO REANIMACION PEDIATRICA BÁSICA Estimular y verificar respuesta Permeabilizar vía aérea Levantar la cabeza e inclinar el mentón (tracción de la mandíbula) Comprobar la respiración Mirar, escuchar y sentir Si respira, dejar en oposición de recuperación No respira SI Respiración Proporcionar dos respiraciones efectivas Si el tórax no se eleva: Reposicionar vía aérea Reintentar Ventilación Si no hay éxito: Manejar como obstrucción de la vía aérea Evaluar signos de circulación (movimientos, pulsos) No demorar más de 10 seg NO Comprimir el Tórax 1 reanimador = 30 compresiones por 2 ventilaciones 2 reanimadores = 15 compresiones por 2 ventilaciones 100 compresiones Continuar RCP Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 5 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 Una profundidad de las compresiones de al menos 2 pulgadas, 5 cm, en adultos y de al menos un tercio del diámetro torácico anteroposterior en lactantes y niños (aproximadamente 1,5 pulgadas, 4 cm, en lactantes y 2 pulgadas, 5 cm, en niños). Se debe tener en cuenta que ya no se utiliza el rango de 1½ a 2 pulgadas (de 4 a 5 cm) en adultos, y que la profundidad absoluta especificada para niños y lactantes es mayor que la que figura en las versiones anteriores de las Guías de la AHA para RCP y ACE. La frecuencia de compresión torácica debe ser de 100/min. REANIMACIÓN CARDIOPULMONAR AVANZADA EN PEDIATRÍA Continuación de la Reanimación Cardiocerebropulmonar. Nivel hospitalario. Requiere insumos, equipamiento y personal entrenado con definición de roles y funciones. 1 operador: vía aérea + dirección de la secuencia en maniobras y drogas (médico). 1 ó más operadores: masaje cardíaco (relevos-Técnicos paramédicos). 1 operador: preparación de drogas (enfermera). 1 operador: Tiempo (paramédico). El que no hace nada, “estorba”. 1. VÍA AÉREA Y VENTILACIÓN. Aporte de O2 en la más alta concentración posible (100%). A través de Ambú, TET o Máscara laríngea según sea el caso. No olvidar el empleo de cánula orofaríngea, sobretodo en el paciente que se encuentra inconciente y que ventila espontáneamente. No usar la maniobra de rotación al momento de instalarla. Elegir la interfaz más adecuada. La bolsa autoinflable puedes ser conectada a TET o a mascarilla. Previo a intubación con TET, ventilar con ambú y O2 100%, no más de 30”, y sin permitir que la FC caiga a <60/min y/o SatHb caiga a niveles inaceptables. Previo a intubación: aspirar. Equipamiento: Cánula, laringoscopio (hojas rectas y curvas) y TET de diferente tamaño, sonda aspiración. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 6 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 Si el operador carece de experiencia, y lográndose ventilación con Ambú satisfactoria, se puede “esperar” la intubación por alguien más entrenado. TUBOS ENDOTRAQUEALES Neonatos muy prematuros o de bajo peso: 2, 2.5, 3 mm. Recién nacidos a término y lactantes menores de 6 meses: 3.5 mm. Lactante entre 6 meses y 1 año: 4 mm. Mayores de 1 año se usa la fórmula: ∞ TET= 4 + (edad en años / 4). 2. CIRCULACIÓN. Accesos Vasculares, dependiendo de la situación: Vía Periférica, Acceso Vascular Central, Osteoclisis. Disponer del “stock crítico de drogas” en carro de Paro, el cual debe ser revisado periódicamente. Toda droga administrada por vía periférica, debe ser seguida por bolo de 5-10 ml de solución fisiológica. Plazo para considerar Osteoclisis: 3 intentos de VVP o 90 segundos. OSTEOCLISIS Sitio: 2cm por abajo y dentro de la tuberosidad anterior de la tibia en su cara interna. Otros sitios. Fémur distal, maléolo medial, espina ilíaca anterosuperior, zonas distales de radio y cúbito. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 7 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 3 VOLUMEN Y DROGAS: Usar Cristaloides (Solución Fisiológica – Ringer lactato). Dosis: 20ml/kg/dosis Hasta 60 ml/kg durante la 1ª hora. Si hay shock hemorrágico, considerar reemplazo con sangre, ante refractariedad a cristaloides. Ante hipoglicemia sospechada o confirmada, usar 0,5 a 1 g/kg de peso. La monitorización es esencial. Las arritmias más frecuentes son secundarias a hipoxia, bradicardia o asistolia (aproximadamente 80%). Puede haber hasta 15% de FV o TV. DROGAS ADRENALINA: La droga de elección en PCR. Efectos alfa y beta (aumenta FC, F y Contractilidad, aumenta Pº) Es la elección en PCR infantil (asistolía – bradicardia). Dosis: 0.01 mg/kg/dosis IV – IO y 0,1 mg/kg ET. Repetir dosis cada 3 – 5 minutos en PCR que no responde (0,1-0,2 mg/kg). i.v./i.o.: 0,01 mg/kg (1:10 000: 0,1 ml/kg) Tubo endotraqueal: 0,1 mg/kg (1:1000: 0,1 ml/kg) ATROPINA: Vagolítico. Indicación en Bradicardia por Bloqueo AV. Dosis: 0,02/mg/kg (mín/máx=0,1/1mg/kg). se puede repetir cada 5 minutos con máximo de 1 mg (niños) y 2 mg (adolescentes). ADENOSINA: Droga de elección en la TSV. Bloqueo conducción a nivel de ndo AV. Dosis=0,1 mg/kg IV. Aumentar a 0,2 mg/kg. Sólo si hay estabilidad de la hemodinamia. BICARBONATO: Uso controversial, por riesgo de acidosis paradójica. Considerar la administración, cuando el shock va asociado a acidosis metabólica grave documentada. Dosis= 1mg/kg/dosis IV o IO. Se recomienda uso en: Hipercaliemia sintomática, hipermagnesemia, sobredosis de antidepresivos tricíclicos o sobredosis de Bloqs canales de calcio Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 8 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 CALCIO: Recomendado en el tto de la hipocalcemia, hipercaliemia hipermagnesemia, sobredosis de bloqs de canales de calcio. Dosis: 5-7 mg/kg de Ca elemental. Formas: cloruro- gluconato. documentada, LIDOCAÍNA: Tratamiento de ritmos ectópicos ventriculares. FV o TV: dosis= 1mg/kg (alternativa). DESFIBRILACIÓN Y CARDIOVERSIÓN (DEA) El uso precoz mejora de manera significativa la sobrevida de individuos que colapsan por FV o TV. Se debe utilizar en: Todo paciente mayor de 1 año que colapsa brusca e inesperadamente. Las guías actuales consideran la desfibrilación en el lactante menor (2010). Para intentar desfibrilar a niños de entre 1 y 8 años de edad usando un DEA, el reanimador debe emplear un sistema de atenuación de la descarga para dosis pediátricas, si dispone de uno. Si el reanimador practica la RCP a un niño que ha sufrido un paro cardíaco y no dispone de un DEA con un sistema de atenuación de la descarga para dosis pediátricas, debe emplear un DEA estándar. En lactantes (menores de 1 año) es preferible utilizar un desfibrilador manual. Si no se dispone de un desfibrilador manual, sería conveniente utilizar un DEA con un sistema de atenuación pediátrico. Si ninguno de ellos está disponible, puede utilizarse un DEA sin un sistema de atenuación de dosis. Todo paciente con alteraciones del ritmo cardíaco, enfermedad coronaria o malformaciones cardíacas. En el momento del colapso debe utilizarse de manera inmediata, incluso antes de la RBP. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 9 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 ALGORITMO DE REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA Reanimación Básica: Evaluar y mantener ABC, dar oxígeno, conectar a monitor desfibrilador Evaluar ritmo cardiaco, ECG No FV/TV (incluye asistolia y paro sin FV/TV Durante RCP Adrenalina iv/io: 0,01 mg/Kg it: 0,1 mg/Kg Intento/verificación: Intubación traqueal y acceso vascular Comprobar: Posición y contacto de electrodos y paletas. Continuar RCP, hasta por 3 minutos Administrar: Adrenalina c/ 3 a 5 minutos (considerar altas dosis para la segunda y siguientes dosis). Considerar medicamentos alternativos: Vasopresores Antiarritmicos Alcalinizantes Identificar y tratar la causa: Taponamiento cardiaco Neumotórax a tensión Tromboembolismo pulmonar Toxinas, drogas, Intoxicación Hipotermia Hipovolemia Hiper, hipocaliemia, Alteraciones metabólicas Hipoxemia Intentar desfibrilación Hasta 3 veces, si es necesario Iniciar 2 J/Kg, 2 a 4 J/Kg, 4 J/Kg. Adrenalia: Iv/io: 0,01 mg/Kg It: 0,1 mg/Kg Desfibrilar con 4 J/Kg (dentro de 30 a 60 seg después de cada medicamento). Secuencia: RCP medicamento schock – schock-schock y repetir. Antiarrítmicos: Amiodarona: 5 mg/Kg iv/io o Lidocaina: 1 mg/ Kg iv/io. Magnesio: 25 a 30 mg/ kg iv/io para hipomagnesemia o torsión de puntas (máx. 2 g) Desfibrilar con 4 J/kg (en los 30 a 60 seg. después de cada medicamento). Secuencia RCPmedicamento schockschock-schock y repetir. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 10 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL Maniobra ACTIVAR Número de respuesta a emergencias (reanimador único) VÍA AÉREA BUENA RESPIRACION Inicial PES: Respiraciones de rescate sin compresiones torácicas PES: Respiraciones de rescate para RCP com dispositivo avanzado para la vía aérea SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA Adultos Niños Lactantes Reanimador lego: > 8 años PES: Adolescentes y mayores Reanimadores legos: 1 a 8 años PES: 1 año a adolescentes Menos de 1 año de edad Activar cuando se encuentre a la víctima sin respuesta PES: si existe La posibilidad de um paro por asfixia, llamar trás 5 ciclos (2 minutos) de RCP Activar después de 5 ciclos de RCP En caso de colapso súbito con testigos, Activar trás verificar que La víctima no responde Inclinación de la cabeza - elevación del mentón (PES: em caso de sospechar traumatismo, utilizar la tracción de mandíbula) 2 respiraciones a un segundo por respiración 10 a 12 respiraciones por minuto (aproximadamente 1 respiración cada 5 a 6 segundos) 2 respiraciones efectivas de 1 segundo por respiración 12 a 20 respiraciones por minuto (Aproximadamente 1 respiración cada 3 a 5 segundos) 8 a 10 respiraciones por minuto, aproximadamente 1 respiración cada 6 a 8 segundos. Obstrucción de la via aérea por un cuerpo extraño Compresiones abdominales rápidas Palmadas en la espalda y compresiones con los dedos en el centro del tórax CIRCULACION PES: Verificar el pulso: ( < 10 s) Carotideo (El PES puede utilizar el pulso femoral en niños) Braquial o femoral Puntos de referencia para La compresión Centro del pecho, entre los pezones Justo debajo de La línea de los pezones Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 11 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 Adultos Niños Lactantes Reanimador lego: > 8 años PES: Adolescentes y mayores Reanimadores legos : 1 a 8 años PES 1 año a adolescentes Menos de 1 año de edad Método de compresión Comprimir fuerte y rápido Permitir que el pecho regrese completamente a su posición original 2 manos: base de La palma de 1 mano y la otra encima 2 manos: base de La palma de 1 mano y La otra encima ó 1 mano: Base de la palma de una sola mano 1 reanimador: 2 dedos PES, 2 reanimadores. 2 pulgares con las manos alrededor del pecho Profundidad de compresión 4 a 5 cm (1,5 a 2 pulgadas) Maniobra Frecuencia de compresión Relación compresión-ventilación Aproximadamente entre 1/3 y ½ del diámetro de anteroposterior del tórax Aproximadamente 100 por minuto 30-2 (1 ó 2 reanimadores) 30:2 (Reanimador único) PES: 15:2 (2 reanimadores) DESFIBRILACIÓN DEA Usar parches (electrodos adhesivos) para adultos. No usar parches ni sistema pediátrico. PES: Fuera del hospital se pueden administrar 5 ciclos/2 minutos de RCP antes de La descarga Si La respuesta tarda >4 a 5 minutos y el paro no tuvo testigos PES: Usar El DEA em cuanto este disponible em los casos de colapso súbito y em El hospital Todos: Tras unos dos minutos de RCP (fuera del hospital). Usar parches o sistemas pediátricos, si están disponibles, en niños de 1 a 8 años. Si no es así, usar DEA y parches para adultos No se recomienda para lactantes < 1 año de edad Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 12 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 TENER PRESENTE QUE: La frontera entre RCP pediátrica y RCP del adulto es ahora el comienzo de la pubertad (y no la edad de 8 años). Si se encuentra solo debe adaptar la secuencia de acciones (Cadena de Supervivencia) a la causa más probable de paro en víctimas de todas las edades: “Primero llame” (ACTIVACION DEL CODIGO AZUL), consiga el Desfibrilador (o DEA) y regrese a comenzar la RCP y aplicar el DEA en todos los adultos; y en el niño con un síncope presenciado fuera del hospital y en el niño electrocutado. “Primero RCP” (2 minutos o 5/10 ciclos de compresiones y ventilaciones) antes de activar el número de emergencias médicas en lactantes o niños (Si se encuentra solo); y en víctimas de cualquier edad con probable paro hipóxico o en situaciones en que el intervalo entre la activación de la emergencia y la llegada del DEA es > 4 min. La apertura de la vía aérea es la máxima prioridad. En caso de trauma, intente la maniobra de tracción mandibular sin extensión de la cabeza pero si fracasa, no insista: use la maniobra de hiperextensión y elevación del mentón, incluso en la víctima con trauma. En menos de 10 segundos, verifique si un adulto inconsciente tiene respiración normal, o si un niño/lactante inconsciente simplemente respira o no respira. TENER PRESENTE LA ACTUAL RECOMENDACIÓN DEL CAMBIO ABC A CAB. Antes de brindar cada ventilación artificial, respire normalmente (no es necesaria una inhalación profunda). Cada ventilación debe durar 1 segundo (y no 1,5 a 2 seg.) y debe lograr que se eleve el tórax. Si el pecho de la víctima no se eleva con la primera ventilación, corrija la maniobra (vuelva a abrir la vía aérea) y ventile nuevamente. En menos de 10 segundos verifique si hay pulso. Practique compresiones torácicas si la frecuencia cardíaca del lactante o niño es < 60 lpm con signos de mala perfusión pese a una efectiva ventilación de rescate. Administre compresiones torácicas a una frecuencia apropiada (MÍNIMO: 100 por minuto) y una profundidad apropiada (1/2 a 1/3 del diámetro torácico). Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 13 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 Permita que el pecho retorne a la posición normal tras cada compresión. La relación compresión/relajación debe ser 1:1. Limitar al máximo las interrupciones en las compresiones torácicas (sólo para permitir el análisis-descarga del DEA o por razones de seguridad). Si la víctima que no responde tiene pulso pero no respira, administre solamente respiración de rescate sin compresiones: 10-12 por minuto en adultos (una cada 5 a 6 segundos) y 12-20 por minuto en lactantes y niños (una cada 3 a 5 segundos). Relación compresiones/ventilaciones = 30:2, en todas las edades, si es reanimador único; y en los adultos, si son 2 reanimadores. Relación compresiones/ventilaciones = 15:2 en lactantes o en niños, si son 2 reanimadores. En el niño, puede usar tanto la técnica de una mano como la de dos manos para realizar la compresión torácica, en el centro del pecho entre las tetillas. En el lactante, comprima con dos dedos sobre el esternón, justo por debajo de las tetillas. Durante la RCP practicada por dos reanimadores, la técnica de 2 pulgares debe además “ordeñar o exprimir” el tórax con el resto de los dedos. Cuando 2 ó más reanimadores participan en una RCP, deben turnarse en las compresiones torácicas cada 2 minutos. La desfibrilación inmediata se recomienda en todos los casos de síncope presenciado en >1 año. En cambio, se recomienda “Primero RCP” en todas las situaciones en que el intervalo colapso/llegada del DEA es >4 minutos y en los niños >1 año hasta la pubertad con síncope no presenciado. Cuando utilice un DEA administre una sola descarga seguida inmediatamente por RCP, comenzando con las compresiones torácicas. La verificación del pulso se hará cada 2 minutos o cada 5 ciclos de compresiones/ventilaciones (o cada 10 ciclos en el caso de RCP entre 1 año y la pubertad con 2 reanimadores). Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 14 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 DESFIBRILACIÓN: sólo una descarga, seguida inmediatamente por RCP comenzando con las compresiones, sin buscar el pulso. La secuencia será: analizar, descargar, RCP 2 minutos, analizar, descargar, RCP 2 minutos. Es aceptable utilizar una dosis inicial de 2 a 4 J/kg para la desfibrilación, pero para simplificar la enseñanza puede utilizarse una dosis inicial de 2 J/kg. En el caso de una FV refractaria, es razonable aumentar la dosis. Los niveles de energía subsiguientes deben ser de al menos 4 J/kg, e incluso se pueden contemplar niveles de energía más altos, pero sin xceder los 10 J/kg o la dosis máxima para un adulto. Realizar compresiones mientras se carga el desfibrilador. Administrar los fármacos durante la RCP que precede o que sigue a la descarga. El momento de administrar el fármaco no es tan importante como la necesidad de minimizar las interrupciones de las compresiones torácicas. Los reanimadores deben preparar la dosis del fármaco antes del momento de verificar el ritmo, para administrarla lo más pronto posible tras verificarlo. No se recomienda la administración sistemática de altas dosis de adrenalina. Se pone menos énfasis en la lidocaína, aunque se puede usar en la FV/TV sin pulso si no se dispone de amiodarona. Post-reanimación: considerar la inducción de hipotermia (32° a 34°C durante 12 a 24 hrs.) si el niño continua comatoso. 6.2. PROCEDIMIENTO Indicadores de Monitoreo y Evaluación. N. A. Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 15 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 6.3. Flujograma: Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 16 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 7. REGISTROS N. A. 8. ANEXOS N. A. 9. DISTRIBUCIÓN. Dirección. Subdirección de Atención Cerrada y Apoyo Clínico. CR Gestión Clínica Infantil (Pediatría). CR Urgencia y Atención Prehospitalaria. Oficina de Asesoría Jurídica. Oficina de calidad y seguridad del paciente. 10. MODIFICACIONES Párrafo que se modifica Página Fecha Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 17 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl SERVICIO DE SALUD ARICA Y PARINACOTA HOSPITAL REGIONAL “DR. JUAN NOE CREVANI.” CENTRO DE RESPONSABILIDAD GESTION CLINICA INFANTIL PROCEDIMIENTO REANIMACION CARDIOPULMONAR AVANZADA PEDIATRICA SGC HJNC GCINF P N° 001 Fecha Última Revisión: Julio 2012 Próxima Revisión: Julio 2017 Versión 1 Versiones impresas de este documento, son No Controladas y sólo para usarse como referencia. Pág. 18 of 18 La versión vigente se encuentra en intranet del Hospital www.hjnc.cl