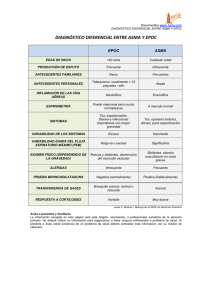
1 presentacion - Generalitat Valenciana
Anuncio

ENFERMEDAD PULMONAR OBSTRUCTIVA (EPOC) Guía de Actuación Clínica en A. P. AUTORES Jose Ignacio Sánchez González Médico de Familia. Centro de Salud Fuente San Luis. Valencia Eduardo González Costan Médico Especialista en Neumología. La Fe. Valencia Ana Jorro Llagaria Diplomada Universitaria en Enfermería. Centro de Salud Fuente San Luis. Valencia Nuria Mallen Navarro Residente de tercer año de Medicina Familiar y Comunitaria Centro de Salud Fuente San Luis. Valencia 1. INTRODUCCIÓN Desde 1964 mas de 2000 trabajos de investigación han puesto de manifiesto la evidencia epidemiológica que del 80-90% de las muertes atribuidas al EPOC son debidas al tabaco. Esta dilatada experiencia ha permitido estimar con suficiente seguridad el riesgo relativo de muerte por EPOC para fumadores, desde el 8,75% al 9,65% para hombres y de 7,4 al 10,4% para mujeres, comparados con no fumadores en relación directa con intensidad y duración de la exposición El tabaquismo es el factor más importante en el desarrollo de la EPOC; tan sólo el 3,5% de estos enfermos no son fumadores. El abandono del tabaco y, en fases avanzadas, la oxigenoterapia, son las únicas intervenciones que han demostrado ser eficaces para modificar el curso de la enfermedad. La EPOC es la patología crónica respiratoria más habitual en las consultas de atención primaria y de neumología. Los resultados del estudio epidemiológico IBERPOC, publicados en 1999, evidencian una prevalencia de la EPOC en España del 9% en sujetos entre 40-69 años de edad y del 23% en varones entre 60-69 años. Con respecto a la Comunidad Valenciana los datos obtenidos por Brotons muestran una limitación al flujo aéreo del 6,4%. En la cartera de servicios de la Conselleria de Sanidad de la Generalitat Valenciana la prevalencia del EPOC oscila entre un 4% y 7%. El interés actual por la EPOC reside en que es una patología potencialmente prevenible con un alta prevalencia, sin tratamiento curativo y que ocasiona un alto gasto económico y social. En la población general, el término EPOC no genera el temor que producen otros términos, como el cáncer, a pesar de que en los estadios avanzados la morbilidad y el deterioro de la calidad de vida es importante. 1 2. DEFINICIÓN Y FORMAS CLÍNICAS La EPOC se define por la presencia de una obstrucción crónica al flujo aéreo demostrada mediante espirometría forzada, debida a bronquitis crónica y/o enfisema pulmonar. Las denominaciones OCFA (Obstrucción Crónica al Flujo Aéreo) y LCFA (Limitación Crónica al Flujo Aéreo) incluyen a la EPOC, pero no son términos equivalentes ya que engloban también a otros procesos (asma persistente, bronquiectasias...), con un trastorno funcional común. En la tabla 1 se muestran las definiciones de EPOC propuestas por diferentes sociedades científicas. Las dos formas clínicas incluidas en la EPOC, la bronquitis crónica y él enfisema pulmonar, casi nunca se manifiestan de forma pura, sino que suelen coexistir en la mayoría de los pacientes. La bronquitis crónica se define por criterios clínicos y se caracteriza por la presencia de tos productiva crónica al menos durante tres meses al año, dos o más años consecutivos, siempre que se hayan descartado otras causas de tos crónica. El enfisema pulmonar se define por criterios anatomopatológicos y sé caracteriza por el agrandamiento anormal y permanente del espacio aéreo distal al bronquiolo terminal, acompañado por destrucción de las paredes alveolares, sin fibrosis previa. En la práctica se llega al diagnóstico a través de los síntomas y signos clínicos, las pruebas funcionales respiratorias y la exploración radiológica. 2 3. FACTORES DE RIESGO Se han identificado varios factores de riesgo relacionados con el desarrollo de la EPOC (tabla 2). El tabaquismo es el más importante. FACTORES DE RIESGO DE LA EPOC (tabla2) 3.1. TABAQUISMO Los datos clínicos, epidemiológicos y experimentales demuestran una fuerte asociación entre tabaco y EPOC, aunque sólo un 15% de los fumadores desarrollan la enfermedad (fumadores susceptibles). Actualmente se sugiere que la hiperreactividad bronquial y la atopia pueden contribuir a que los fumadores desarrollen EPOC. El clásico trabajo de Fletcher mostró claramente la relación entre él tabaquismo y el deterioro de la función pulmonar. Figura.1.Relación entre tabaquismo y función pulmonar según modelo de Fletcher. Existe una relación directa entre el riesgo de desarrollar la enfermedad y el número de cigarrillos consumidos, aunque no se ha podido establecer una relación dosis-respuesta entre los diferentes componentes del humo del tabaco y la EPOC. No existe ninguna prueba para saber que fumadores presentarán una disminución de su FEV1 de forma rápida. Los fumadores de puros y pipa desarrollan la enfermedad con mayor frecuencia que los no fumadores, aunque menos que los fumadores de cigarrillos. El humo del tabaco ambiental (fumador pasivo) podría facilitar el desarrollo de EPOC, no solo por acción directa, sino también por su acción promotora de una mayor frecuencia de infecciones respiratorias, especialmente en la infancia. El 3 estudio de Sherril muestra, en 1661 niños seguidos desde los 9 a los 15 años, peor evolución de la función pulmonar en los hijos de fumadores. Figura.1.Relación entre tabaquismo y función pulmonar según modelo de Fletcher. 3.2. FACTORES GENÉTICOS Se ha podido establecer una relación entre las personas con un fenotipo homocigoto ZZ y el déficit de alfa1-antitripsina. Los pacientes que tienen una concentración de esta proteína en suero inferior a 50 mg/dl tienen un riesgo superior al 80% de desarrollar enfisema. Se debe sospechar este trastorno en pacientes con EPOC jóvenes, sobre todo si no son fumadores. Pero la incidencia de este fenotipo es muy baja (4/100000) 3.3. EXPOSICIÓN A AGENTES DE ORIGEN LABORAL Es difícil asociar la exposición a ciertos agentes con el desarrollo de la EPOC. Algunos estudios longitudinales han demostrado un descenso del FEV1 mayor entre los trabajadores expuestos al polvo del carbón y otros minerales. Existe una relación directa entre síntomas respiratorios y años de exposición. 3.4. CONTAMINACIÓN ATMOSFÉRICA En personas no fumadoras se ha observado una relación entre niveles de contaminación, síntomas respiratorios y agudizaciones, aunque el papel de la contaminación como factor etiológico de la EPOC no se ha podido establecer. 4 3.5. INFECCIONES RESPIRATORIAS EN LA INFANCIA No se ha podido demostrar la asociación de ciertas enfermedades infecciosas en la infancia (especialmente por virus respiratorio sincitial) y la disminución patológica del FEV1 en la edad adulta. 4. DIAGNÓSTICO Debe sospecharse una EPOC en pacientes con historia de tabaquismo que a partir de la quinta década de la vida presentan criterios de bronquitis crónica, infecciones respiratorias recurrentes y disnea progresiva. Es necesario demostrar un patrón espirométrico obstructivo para confirmar el diagnóstico. 4.1.- ANAMNESIS Los aspectos que deben interrogarse son: 4.1.1. ANTECEDENTES: • Antecedentes familiares: déficit de a1-antitripsina • Antecedentes personales: – Tabaquismo – Atopia – Historia ocupacional – Inicio y evolución de los síntomas. – Tratamientos previos – Agudizaciones e ingresos hospitalarios – Limitación de la actividad habitual por disnea – Trastornos del sueño – Patologías asociadas 4.1.2 SÍNTOMAS La tos es un síntoma habitual en la bronquitis crónica y suele ser productiva. Es necesario preguntar al paciente sobre las características del esputo. En la bronquitis crónica éste suele ser abundante y mucoide; en el enfisema normalmente es escaso. El cambio de color o de sus características debe ser siempre evaluado. La aparición de esputo hemoptoico obliga a descartar otros procesos (fundamentalmente neoplasias), aunque puede presentarse en el curso de la EPOC. 5 La disnea se define como la sensación subjetiva de respirar con dificultad. Suele ser progresiva y cuando aparece existe ya una limitación moderada o grave al flujo aéreo. En los pacientes con enfisema la disnea puede ser el primer síntoma. La determinación del grado de disnea facilita el control del tratamiento y la evolución de la enfermedad. Existen diferentes escalas estandarizadas, como la propuesta en la tabla 3, que es práctica y sencilla. ESCALA DE VALORACION DE LA DISNEA (tabla 3) 4.2.- EXPLORACION FISICA 4.2.1 INSPECCION Los aspectos más importantes que deben tenerse en cuenta son: – Aspecto general – Coloración de la piel y mucosas – Inspección de las extremidades – Presencia de tos, taquipnea, ruidos bronquiales – Disnea a pequeños esfuerzos – Utilización de los músculos respiratorios accesorios – Presencia de adenopatias 4.2.2 AUSCULTACIÓN RESPIRATORIA Suele ser normal en estadios leves o moderados de la enfermedad. Es característica la aparición de roncus y sibilancias en las agudizaciones. En ocasiones pueden aparecer crepitantes. En el enfisema existe una espiración alargada e hipofonesis. 6 4.3.- PRUEBAS FUNCIONALES RESPIRATORIAS 4.3.1-ESPIROMETRÍA FORZADA (Anexo I) Es una prueba imprescindible en el diagnóstico y la valoración del EPOC. Permite detectar la disfunción ventilatoria incluso en fases iniciales y controlar la respuesta al tratamiento. El FEV1 es el mejor predictor de la expectativa de vida, de la tolerancia al ejercicio y del riesgo operatorio. Para el seguimiento de los enfermos con EPOC sé aconseja la realización periódica de la espirometría; recomendamos efectuarla cada 2 años como mínimo y con más frecuencia si aparecen cambios clínicos significativos. La técnica de la espirometría requiere unas condiciones que garanticen su calidad para que los resultados tengan valor clínico.(Anexo I) La espirometría se representa gráficamente mediante dos tipos de curvas: la de volumen/tiempo y la de flujo/volumen. Los parámetros de mayor utilidad clínica que se extraen de estas curvas son: • Capacidad vital forzada (FVC): volumen de aire expulsado durante la espiración forzada. Es un indicador de la capacidad pulmonar y se expresa en litros. • Volumen máximo espirado en el primer segundo (FEV1 o VEMS): volumen de aire expulsado en el primer segundo de la maniobra de espiración forzada. • Porcentaje FEV1 /FVC. • Flujo espiratorio forzado entre el 25% y el 75% de la FCV (FEF25-75): refleja el vaciado de las vías aéreas pequeñas y es independiente del esfuerzo realizado. • Flujo espiratorio máximo (FEM) o Peak expiratory flow: corresponde al flujo máximo conseguido durante la maniobra de espiración forzada. Es muy dependiente del esfuerzo. PATRONES ESPIROMÉTRICOS La interpretación de la espirometría como normal o anormal es más compleja de lo que en un principio pueda parecer. Se entiende como normalidad el resultado estadístico del estudio de una población sana, e intentamos valorar una posible anomalía del paciente comparando sus resultados con los que obtendría en la muestra utilizada para hallar los valores teóricos alguien de su misma estatura, edad y sexo. Se consideran como valores normales de los parámetros de la espirometría los comprendidos entre el 80% y el 120% de los valores de referencia, exceptuando el cociente FEV1/FVC que es normal cuando esta entre el 70-80%. 7 • PATRÓN NORMAL. Se considera normal aquel patrón cuya FVC y FEV1 es superior al 80% y el cociente FEV1/FVC esta por encima del 70%. • PATRÓN OBSTRUCTIVO. Principalmente aparece una disminución de los flujos espiratorios, por lo tanto la reducción del FEV1 (< 80%) es proporcionalmente mayor que la reducción de la FVC, con lo que el cociente FEV1/ FVC está disminuido (<70%). • PATRÓN RESTRICTIVO. Fundamentalmente se produce una disminución del volumen pulmonar, con lo cual la FVC estará mas disminuida que el FEV1 y, por tanto, el cociente FEV1 / FVC es del 70% o superior. Tiene que acompañarse además de otros datos clínicos indicativos de enfermedad restrictiva para establecer un diagnóstico fundado de la misma. • PATRÓN MIXTO. No siempre es fácil interpretar los resultados obtenidos, pues a medida que avanza la enfermedad obstructiva se produce una disminución significativa de la FVC, lo que puede hacer creer en un patrón restrictivo. Sin embargo, esto puede ser debido a que el espirómetro no mide la espiración durante el tiempo suficiente. En los casos en que se obtiene una FVC y FEV1 por debajo del 80% junto con un FEV1 / FVC <70%, se habla de un patrón mixto. PAUTAS PARA LA INTERPRETACIÓN DE LOS VALORES ESPIROMÉTRICOS FVC FEV1 FEV1/ FVC Normal 80-120% 80-120% 70-80% Obstructivo No ≤ 80% < 80% < 70% Restrictivo < 80% No < 80% ≥ 70% Mixto < 80% < 80% < 70 % 4.3.2 PRUEBA BRONCODILATADORA (PBD). Consiste en la repetición de la espirometría forzada a los 15 minutos de haber administrado un fármaco beta-2 adrenérgico de corta duración inhalado y a dosis terapéuticas. Se considera positiva si el FEV1 mejora un 12% respecto al valor basal y es superior en 200 ml en valores absolutos. Se calcula según la fórmula siguiente: PBD= 8 FEV1 post - FEV1 pre ——————————— x100 (FEV1 post + FEV1 pre)/2 Una PBD negativa no significa que no deba prescribirse un tratamiento broncodilatador. 4.3.3 REGISTRO DEL FLUJO ESPIRATORIO MÁXIMO (RFEM). (Anexo II) Los pacientes con EPOC no presentan una variabilidad significativa del FEM por lo que su medida no es de utilidad para el diagnóstico y el seguimiento de la enfermedad. Puede ser de ayuda para el diagnóstico diferencial con el asma. 4.3.4 MEDICIÓN DE LOS VOLÚMENES ESTÁTICOS. La EPOC está asociada a un incremento del volumen residual (VR) y de la capacidad pulmonar total (CPT). Este aumento de volumen se conoce como hiperinsuflación y tiene como consecuencia la sobrecarga de la mecánica pulmonar y de la musculatura respiratoria. La CPT, el VR y la capacidad residual funcional (CRF) son parámetros estáticos y no pueden determinarse mediante la espirometría forzada, precisando técnicas más complejas como la pletismografía pulmonar o la dilución de gases inertes (como el helio). 4.3.5 TEST DE DIFUSIÓN O TEST DE TRANSFERENCIA DE MONÓXIDO DE CARBONO (DLCO). Esta prueba informa básicamente sobre la superficie alveolo-capilar disponible para el intercambio de gases. Está disminuido en el enfisema y tiene valor pronóstico en los enfermos con fibrosis pulmonar y en la valoración preoperatoria del riesgo quirúrgico de la cirugía de tórax. La determinación de los volúmenes pulmonares y de la difusión puede completar el estudio inicial en el paciente con EPOC y es muy útil si se sospecha la existencia de un componente restrictivo asociado. Para el seguimiento y control del paciente con EPOC es suficiente con la espirometría. 4.4. PRUEBAS RADIOLOGICAS 4.4.1 RADIOGRAFÍA DE TÓRAX. Se debe solicitar en cualquier paciente con una limitación crónica al flujo aéreo para la valoración inicial y para descartar complicaciones Criterios para realizar un rx de tórax en pacientes con EPOC: • Valoración inicial/diagnóstico diferencial • Disnea inexplicada de origen brusco (especialmente en pacientes con bullas para descartar neumotorax). • Cambio en el patrón de la tos, especialmente en los fumadores, por la sospecha de neoplasia pulmonar. 9 • Esputo hemoptoico: aunque la bronquitis crónica es la causa mas frecuente, se han de descartar otros procesos como la tuberculosis o la neoplasia pulmonar. • Sospecha de neumonía. En la EPOC la radiografía suele ser normal, y en algunos casos se pueden encontrar signos sugestivos como el engrosamiento de las paredes bronquiales y la acentuación de las líneas broncovasculares. La radiografía puede sugerir un enfisema si se observa una hiperinsuflación (aumento del espacio aéreo retroesternal y aplanamiento de los diafragmas) y bullas. Sólo detecta el 50% de los enfisemas severos, nunca grados leves. En los pacientes con hipertensión pulmonar se puede objetivar un déficit vascular periférico y un aumento de tamaño de la arteria pulmonar. 4.4.2.TOMOGRAFÍA AXIAL COMPUTARIZADA (TAC). No es una exploración rutinaria. Es muy útil para el diagnóstico y clasificación del enfisema y de las bronquiectasias, así como para el estudio prequirúrgico de resección de bullas. 4.5. ANALITICA 4.5.1 HEMOGRAMA. Sirve para objetivar una poliglobulia secundaria a la hipoxia crónica, una leucocitosis con neutrofilia que sugiere patología infecciosa, sin olvidar que puede existir leucocitosis en fumadores importantes y durante el tratamiento con esteroides.. 4.5.2 BIOQUÍMICA. Puede ayudar en la valoración del estado nutricional (determinaciones de transferrina, albúmina y proteínas totales). También es útil el proteinograma en el estudio inicial de un paciente con enfisema ante la sospecha de déficit de alfa1-antitripsina (disminución de la banda correspondiente a las alfa-globulinas). 4.6. ELECTROCARDIOGRAMA y ECOCARDIOGRAMA El electrocardiograma (ECG) es de ayuda diagnóstica en el paciente con EPOC cuando se sospecha cor pulmonale, o en presencia de arritmias cardiacas. El ecocardiograma-doppler permite un mejor estudio del paciente con cor pulmonale. 4.7. GASOMETRÍA ARTERIAL Es fundamental para completar la valoración de la gravedad del paciente con EPOC. Se precisa para el diagnóstico de la insuficiencia respiratoria y para la indi- 10 cación y el control de la oxigenoterapia domiciliaria. Indicaciones para la realización de la gasometría arterial: • FEV1 por debajo de 1 litro. • Disnea moderada o grave. • Signos de hipertensión pulmonar. • Hematocrito superior a 55%. • Insuficiencia cardiaca congestiva. • Evidencia de cor pulmonale. A medida que la enfermedad progresa, la primera alteración gasométrica que se produce es la hipoxemia, y puede aparecer posteriormente hipercapnia. 4.8. PULSIOXIMETRÍA (Anexo III) Es una prueba no invasiva que sirve para medir la saturación de oxígeno de la sangre arterial mediante un sensor transcutáneo. Permite estimar la presencia de hipoxemia, evaluar la gravedad de las situaciones de urgencia y el seguimiento de la oxigenoterapia domiciliaria. Una saturación de oxígeno inferior al 92% es indicación para la realización de una gasometría arterial. La pulsioximetría puede ser una exploración muy útil en atención primaria, aunque nunca sustituye a la gasometría arterial. 4.9. PRUEBAS DE ESFUERZO Se utiliza el denominado 12 MD (distancia recorrida en 12 minutos); consiste en indicar al paciente que camine por terreno llano a paso normal durante 12 minutos, deteniéndose si está fatigado. Su utilidad reside en la comparación de la distancia recorrida en pruebas sucesivas. Se ha comprobado que es igualmente válido medir la distancia recorrida en 6 minutos (6 MD). Este tipo de prueba es útil en la valoración de la capacidad laboral y en el seguimiento y control de la respuesta a medidas terapéuticas diversas. 5. ALGORITMO DIAGNÓSTICO El algoritmo de la figura.2 es una propuesta para racionalizar el proceso diagnóstico, siempre a partir de una historia sugestiva y unos signos y síntomas compatibles. La espirometría forzada es la exploración complementaria fundamental. 11 Fig 2: Algoritmo diagnóstico 6. CLASIFICACIÓN La clasificación clínica diferencia las dos formas de presentación denominadas “sopladores rosados” o EPOC tipo A, cuando predomina el enfisema y “azules abotargados” o EPOC tipo B, cuando predomina la bronquitis crónica (tabla 4). Características de las formas clínicas de la EPOC (tabla 4) 12 Dado que la mayoría de los pacientes presentan características mixtas, esta clasificación resulta poco práctica. Actualmente se recomienda clasificar según la gravedad. Por todo ello, el grupo español de trabajo para el manejo del enfermo con EPOC propone la clasificación que se muestra en la tabla 5. Clasificación de la EPOC según SEPAR (tabla 5) 7. DIAGNÓSTICO DIFERENCIAL Los signos y síntomas de la EPOC son poco específicos y pueden presentarse en otras enfermedades; las más frecuentes se muestran a continuación: 13 Enfermedades que cursan con limitación crónica al flujo aéreo • Asma • Bronquiectasias • Bronquiolitis obliterante Otras enfermedades que cursan con signos y síntomas sugestivos de EPOC • Insuficiencia cardíaca. • Neoplasia pulmonar. • Tuberculosis pulmonar. • Neumoconiosis. • Sarcoidosis. • Fibrosis pulmonar. El diagnóstico diferencial entre EPOC y asma puede ser difícil en pacientes asmáticos muy evolucionados, por lo que en ocasiones es útil valorar la respuesta a corticoides orales o inhalados. En la tabla 6 se señalan las características diferenciales entre ambos procesos. (Tabla 6) Características diferenciales entre asma y EPOC 14 8. TRATAMIENTO El tratamiento debe ir encaminado, en la medida de lo posible, a mejorar la función pulmonar y la calidad de vida: una correcta intervención terapéutica, con el consejo antitabaco como aspecto más importante, puede minimizar la progresión de la enfermedad. Asimismo son recomendables otras medidas generales: – Fomentar el ejercicio físico. – Aconsejar una dieta equilibrada y mantener un peso adecuado. – Evitar el consumo de alcohol. – Utilizar con precaución los fármacos depresores del centro respiratorio. Las benzodiacepinas no están contraindicadas en la EPOC leve o moderada, pero sí en casos severos. Los fármacos con efecto hipnótico más seguros son los antihistamínicos sedantes, el clometiazol y fármacos antipsicóticos como el haloperidol. Limitar la utilización de los beta-bloqueantes, ya que pueden empeorar la obstrucción y facilitar las exacerbaciones. Incluiremos en cada apartado el grado de evidencia de las recomendaciones según The COPD booklet. New Zealand Guidelines Group. Esta clasificación incluye los siguientes apartados: NIVEL A: Existe buena evidencia que justifica que la actividad sea recomendada. Evidencia obtenida de ensayos clínicos aleatorizados controlados. NIVEL B: Existe suficiente evidencia para que la actividad sea recomendada. Evidencia obtenida de estudios experimentales caso-control o cohortes. NIVEL C: Existe pobre evidencia para que la actividad sea recomendada. Evidencia basada en estudios descriptivos y opiniones de expertos. CONSEJO ANTITABACO Dejar de fumar es prioritario para el paciente con EPOC. Es la medida terapéutica más importante en todos los grados de la enfermedad. La velocidad de disminución del FEV1 en los pacientes que dejan de fumar se aproxima a la de los no fumadores. Estos beneficios se consiguen incluso en edades avanzadas y siempre son mayores cuanto más precoz sea el abandono. (Anexo IV) El abandono del tabaquismo es la medida terapéutica más importante en el manejo del paciente EPOC .(A) 15 VACUNA ANTIGRIPAL Se recomienda administrarla cada año en otoño. Aunque su efecto protector puede ser menor en la vejez que en la juventud, las complicaciones serias y la mortalidad se reducen en un 50% en las personas con EPOC. Mientras que los beneficios de la vacuna de la gripe han sido demostrados en pacientes mayores de 65 años (B), no se han realizado trabajos científicos específicos para el EPOC. Sin embargo, la vacunación anual en pacientes con enfermedad obstructiva está recomendada en todas las Guías Clínicas conocidas (C). VACUNA ANTINEUMOCÓCICA Contiene los antígenos capsulares responsables de la mayoría de las bacteriemias por neumococo en nuestro medio. La eficacia global en inmunocompetentes es aproximadamente del 60% aunque en mayores de 65 años es menor del 50%. Se recomienda revacunar a los pacientes cada 5 años ya que los anticuerpos se mantienen entre 3 y 5 años, aunque es un tema controvertido. Actualmente en la Comunidad Valenciana se oferta para los grupos de riesgo, disponiendo de la misma en los equipos de Atención Primaria. Actualmente, el papel de la vacuna antineumocócica en el EPOC está por demostrar, pero probablemente está indicada en casos seleccionados. TRATAMIENTO FARMACOLÓGICO El tratamiento farmacológico de la EPOC pretende aliviar los síntomas, mantener y en ocasiones mejorar la función pulmonar y disminuir la frecuencia de exacerbaciones. No se debe olvidar que el abandono del hábito tabáquico y la oxigenoterapia son las únicas medidas que han demostrado aumentar la esperanza de vida de estos pacientes. 16 La elección de los fármacos debe hacerse en relación con la gravedad de la enfermedad y con la tolerancia y respuesta de cada paciente a ellos. La vía de elección es la inhalatoria, siempre que sea posible. El gráfico es una propuesta para un tratamiento escalonado de la EPOC. 8.1. BRONCODILATADORES Actúan relajando la musculatura lisa bronquial y, aunque no hay evidencias que su uso continuado modifique la evolución de la enfermedad ni mejore de forma sustancial la función respiratoria en todos los pacientes, éstos pueden apreciar una mejoría en los síntomas y en la calidad de vida. BETA-2 ADRENÉRGICOS DE ACCIÓN CORTA Se utilizan por vía inhalatoria. Su acción se inicia a los pocos minutos de la administración, el efecto máximo se obtiene a los 15-30 minutos y se mantiene 45 horas. Los más utilizados son el salbutamol y la terbutalina. Los broncodilatadores de acción corta deben indicarse a demanda, para el alivio sintomático de la EPOC, antes que a dosis regulares (A). Dosis mayores de 800 mcgr/día de salbutamol (o equivalente) están asociadas con mayores efectos secundarios y disminución de la curva dosis-respuesta (A). BETA-2 ADRENÉRGICOS DE ACCIÓN LARGA Se pueden utilizar por vía inhalada (salmeterol y formoterol) y por vía oral (bambuterol y formas retardadas de salbutamol y terbutalina). No existen evidencias que mejoren la función pulmonar ni la evolución de la enfermedad, pero pueden ser útiles en casos en que predominen los síntomas nocturnos y para reducir el número de inhalaciones diarias. Los estudios actuales no han demostrado la seguridad y tolerancia a largo plazo de estos fármacos en la EPOC (B). Sin embargo, la administración de salmeterol a dosis de 50 mcgr dos veces al día mejora de manera importante la calidad de vida en estos pacientes. Estos beneficios no se han demostrados con salmeterol a dosis de 100 mcgr dos veces al día (A). 8.2. ANTICOLINERGICOS En España está comercializado el bromuro de ipratropio en forma inhalada. Su inicio de acción es mas lento que el de los b2 adrenérgicos de vida media corta, con un pico máximo a los 30-90 minutos y un efecto que se mantiene 4-6 horas. Tiene escasos efectos secundarios y no produce tolerancia ni descenso del FEV1, por lo que pueden ser de elección como tratamiento de fondo. También esta disponible asociado a salbutamol. Está en periodo de comercialización el bromuro de tiotropio inhalado, de vida media más prolongada (12 horas) y mayor potencia de acción. 17 La mayoría de estudios muestran que el bromuro de ipatropio es tan efectivo en su broncodilatadora como los B2 agonistas. Puede utilizarse en monoterapia a dosis máximas o bien a dosis mínimas con otro B2 agonista también a bajas dosis (A). 8.3. METILXANTINAS La más utilizada es la teofilina retardada por vía oral. Broncodilatadores de menor potencia que los anteriores y con numerosos efectos secundarios e interacciones. Pueden ser útiles en EPOC con predominio de síntomas nocturnos y en pacientes que no realizan bien las técnicas de inhalación. Estrecho margen terapeútico que obliga a realización de teofilinemias periódicamente. Se recomienda monitorizar la teofilinemia al inicio del tratamiento, si no se obtiene el efecto deseado, al modificar las dosis y posteriormente cada 6-12 meses. Como ya hemos comentado pueden producir numerosos efectos secundarios, debido a su estrecho margen terapéutico, pero también se ha demostrado que pueden producirlos utilizándolos dentro del margen terapéutico (B). 8.4. CORTICOIDES Su efectividad debe evaluarse individualmente. Si el enfermo no mejora con tratamiento broncodilatador adecuado a dosis plenas, se realizará una prueba terapéutica con 0,4-0,6 mg/kg/día de prednisona por vía oral durante 2 semanas y se revaluará al paciente con criterios clínicos y espirométricos. Se deben considerar los efectos secundarios cuando se opte por un tratamiento prolongado, utilizando la mínima dosis necesaria y preferiblemente en días alternos. La vía inhalatoria podría minimizar los efectos adversos pero su utilidad no ha sido establecida. En las exacerbaciones el uso empírico de corticoides orales o parenteral es a menudo beneficioso. Por vía oral los más utilizados son la prednisona y la metilprednisolona, por vía parenteral la metilprednisolona y la hidrocortisona y por vía inhalatoria disponemos de la beclometasona, la budesonida y la fluticasona. Frecuentemente los pacientes con EPOC mantienen tratamientos con corticoides orales o inhalados, sin evidencia científica de sus beneficios. Sólo el 25% de los EPOC muestran una respuesta terapéutica a los esteroides orales o inhalados (A). Mientras que los sujetos con test broncodilatador positivo pueden tener con mayor probabilidad una respuesta positiva a los corticoides, un test broncodilatador negativo no predice la respuesta a esteroides (A). Según The Global Initiative for Chronic Obstructive Lung Disease (GOLD), los tratamientos a largo plazo con glucocorticoides orales no están recomendados en el EPOC (A). Respecto a los glucocorticoides inhalados, su prescripción estaría indicada en EPOC sintomáticos con respuesta documentada a los esteroides mediante espirometría, FEV1<50% del valor basal y exacerbaciones de repetición que requieran tratamiento con antibióticos y glucocorticoides orales (A). 18 8.5. MUCOLÍTICOS Aunque algunos pacientes manifiestan mejoría subjetiva con estos agentes, su eficacia no ha sido demostrada. No hay evidencia de su influencia en la función pulmonar. Según la evidencia científica, el uso indiscriminado y rutinario de estos agentes no debe ser recomendado. Por otra parte los agentes antioxidantes, como la NAcetil-cisteína han demostrado reducir el número de exacerbaciones y podrías tener un papel importante en el tratamiento de pacientes con exacerbaciones recurrentes (A). 8.6. OTROS FÁRMACOS • La terapia con alfa1-antitripsina sólo está indicada en pacientes jóvenes no fumadores con un déficit severo de esta enzima asociado a enfisema. • Los estimulantes respiratorios son fármacos con un papel aún no bien establecido. El doxapran, utilizado en las exacerbaciones, no ha demostrado ser superior a las medidas actuales. El bismesilato de almitrina puede aumentar la presión de oxígeno, pero presenta efectos secundarios importantes y la mejoría de la supervivencia es inferior a la obtenida con la oxigenoterapia. Con las actuales evidencias, estos fármacos no están recomendados en los pacientes con EPOC. 8.6.1. SISTEMAS DE INHALACIÓN (Anexo V) La vía inhalatoria es de elección para la administración de muchos de los fármacos utilizados en la EPOC, ya que así realizan su efecto terapéutico directamente en la vía aérea, precisándose menos dosis y apareciendo menos efectos secundarios. Esta forma de administración requiere un correcto adiestramiento, aspecto básico de la educación sanitaria de los pacientes con EPOC. Para ello es preciso explicar al paciente las ventajas de la vía inhalada, enseñar el uso de la técnica en las consultas de medicina y de enfermería, así como comprobar de forma periódica que se utiliza adecuadamente. En el momento de escoger el sistema de inhalación deben tenerse en cuenta las características del inhalador (tamaño, maniobras necesarias, resistencia, posibilidad de control de dosis...) y las del paciente (edad, grado de comprensión y de habilidad, nivel económico, uso previo de inhaladores..). Resulta útil la elección del sistema junto al propio paciente, hecho que puede motivarlo a su uso correcto y a un buen cumplimiento del tratamiento. 8.6.2 OXIGENOTERAPIA CRÓNICA DOMICILIARIA (OCD) La OCD ha demostrado aumentar la supervivencia y mejorar la calidad de vida de los pacientes con EPOC avanzada. Está indicada en la insuficiencia respiratoria crónica, en la hipoxemia durante el sueño y en la inducida por el ejercicio. La prescripción debe realizarla el neumólogo. (Anexo VI) 19 La OCD mejora la supervivencia en pacientes EPOC con hipoxemia crónica cuando se utiliza un mínimo de 15 horas al día (A). La OCD requiere el abandono del tabaquismo por motivos de eficacia (C) y seguridad. 8.6.3.REHABILITACIÓN PULMONAR Pretende mejorar la calidad de vida de estos pacientes ayudándoles a conseguir la máxima capacidad física, psíquica y social posibles para poder realizar, de forma independiente, las actividades básicas de su vida cotidiana. Un meta-análisis de rehabilitación pulmonar ha demostrado una mejora significativa en tolerancia al ejercicio, disnea y valoración global de su enfermedad (A). 8.6.4. EXACERBACIONES Las agudizaciones se definen como un agravamiento de la situación basal del paciente, caracterizada fundamentalmente por aumento de la disnea, acompañada o no de otros síntomas y signos como aumento de la tos, aumento de la cantidad y purulencia del esputo, aumento de la temperatura corporal, aumento de los ruidos espiratorios, etc. 8.6.4.1.CAUSAS DE LAS AGUDIZACIONES Las causas más frecuentes son: - Infecciones respiratorias: son las responsables del 50% de las agudizaciones. Los gérmenes más frecuentes son: H. Influenzae, S. Pneumoniae, Moraxella catarrhalis, Mycoplasma pneumoniae, Chlamydia pneumoniae y los virus. Un tercio de estas infecciones son víricas. - Disfunciones cardíacas: insuficiencia cardiaca, arritmias. - Alteraciones respiratorias: neumotorax, tromboembolismo pulmonar, neumonías. - Reflujo gastroesofágico y/o aspiración. - Factores ambientales: humos, niebla, alergenos. - No cumplimentación del tratamiento. - Medicación inadecuada: hipnóticos, tranquilizantes, beta-bloqueantes, etc. - Déficit de nutrición y/o fatiga de los músculos respiratorios. 8.6.4.2. CRITERIOS DE GRAVEDAD Se considera una agudización como grave cuando exista: - Cianosis intensa - Disnea de mínimos esfuerzos. - Obnubilación y/o clínica neurológica. - Respiración paradójica. - Frecuencia respiratoria superior a 25 respiraciones por minuto. - Frecuencia cardiaca superior a 110 latidos/minuto. 20 - EPOC grave. La asociación de uno o más criterios de gravedad justifican su remisión urgente a un centro hospitalario 8.6.4.3. TRATAMIENTO DE LAS AGUDIZACIONES 1. TRATAMIENTO DE LA DISFUNCION RESPIRATORIA A) Agudizaciones sin criterios de gravedad - Aumentar la dosis de beta2-adrenérgicos inhalados de acción rápida. - Aumentar la dosis de bromuro de ipratropio inhalado. - Valorar la posibilidad de corticoides orales, 30-40 mg/día durante 7-10 días. B) Agudizaciones con criterios de gravedad Mientras el enfermo es trasladado al hospital: - Oxigenoterapia al 24% con mascarilla. - Beta2-adrenérgicos inhalados de acción rápida (máximo de 20 a 30 inhalaciones). - Corticoides orales o parenterales. 2. TRATAMIENTO CON ANTIBIÓTICOS Los antibióticos se emplean masivamente en los pacientes con agudizaciones de su EPOC. Pensamos que deberíamos abandonar esta idea y utilizarlos analizando individualmente cada caso. Los antibióticos se deberían usar: 1. Cuando se cumplen los tres criterios de Anthonisen ( aumento de la disnea, aumento del volumen del esputo, aumento de la purulencia del esputo). Si se dan dos de los criterios anteriores habría que realizar una valoración individualizada (utilizar antibióticos sí EPOC grave, más de 4 exacerbaciones al año, edad avanzada). Si se da un solo criterio no deberíamos usarlos. 2. Cuando exista insuficiencia respiratoria. 3. Cuando haya fiebre y se haya descartado la existencia de otras patologías Los antibióticos más utilizados son: 1. Aminopenicilinas con inhibidores de betalactamasas. 21 Son eficaces frente a Haemophilus influenzae y Moraxella catarrhalis, pero existen problemas frente a Streptococcus pneumoniae resistente a penicilina. Habitualmente se emplea Amoxicilina-clavulánico y Ampicilina-sulbactan. 2. Cefalosporinas de segunda y tercera generación. Son antibióticos muy útiles, especialmente la cefuroxima (segunda generación) y la cefodoxima (tercera generación) por vía oral, pues las otras cefalosporinas orales no son activas frente a S. Pneumoniae resistente a penicilina. La ceftriaxona y la cefotaxima por vía parenteral son activas frente al H. Influenzae, M. Catarrhalis y S. Pneumoniae. Habitualmente se emplea cefuroxima axetilo 3. Macrólidos. La eritromicina es eficaz frente a M. Catarrhalis, pero existen resistencias con respecto al S. Pneumoniae y al H. Influenzae. Los nuevos macrólidos son más eficaces que la eritromicina frente al H. Influenzae. Los macrólidos son muy activos frente a gérmenes atípicos (Mycoplasma pneumoniae y Chlamydia pneumoniae). Habitualmente se emplean: - Eritromicina - Claritromicina - Azitromicina . 4. Quinolonas. No son de primera elección, pues el S. Pneumoniae tiene altas tasas de resistencias frente a las quinolonas. Son de utilidad en infecciones producidas por gérmenes Gram negativos, en pacientes con bronquiectasias y múltiples ingresos. Actualmente tenemos en el mercado las nuevas quinolonas: levofloxacino y moxifloxacino. En resumen, para las agudizaciones que requieran el uso de antibióticos, recomendamos: Amoxicina-ácido clavulánico 500-875 mg/8h/oral/7-10 días. Cefuroxima axetilo 500-1000 mg/12 h/oral/7-10 días. Eritromicina 500 mg/6h/oral/7-10 días. Claritromicina 250-500 mg/12 h/oral/7 días. Azitromicina 500 mg/24 h/oral/3 días. 22 En caso de utilizar las nuevas quinolonas, las dosis en las reagudizaciones serían: Levofloxacino 500 mg/24 h/5 días. Moxifloxacino 400 mg/24 h/5 días. 8.6.5. COMPLICACIONES 8.6.5.1 INSUFICIENCIA RESPIRATORIA CRÓNICA Se define por la existencia, de forma mantenida, de una hipoxemia arterial (PaO2 inferior a 60 mmHg) con o sin hipercapnia (PaCO2 superior a 45 mmHg), a pesar de un tratamiento correcto. La causa más frecuente es la alteración de la relación ventilación/perfusión. La oxigenoterapia a largo plazo es el único tratamiento que ha demostrado aumentar la supervivencia en pacientes con EPOC hipoxémicos, además de mejorar la morbilidad y la calidad de vida. 8.6.5.2. COR PULMONALE La hipertensión arterial pulmonar (HTP), el cor pulmonale y el fallo del ventrículo derecho son complicaciones graves de la EPOC. El cor pulmonale se define como una dilatación y/o hipertrofia del ventrículo derecho secundaria a una sobrecarga debida a enfermedades pulmonares, y cuyo denominador común es la HTP (definida como el aumento de la presión en la arteria pulmonar). La presencia de insuficiencia cardiaca no es necesaria para el diagnóstico, aunque en muchas ocasiones su existencia hace pensar en esta complicación. El diagnóstico de cor pulmonale se basa en la clínica, la exploración física, la radiología, el ECG y la ecocardiografía. El tratamiento consiste en: • Reducir la ingesta de sal. • Oxigenoterapia, cuando se cumplan los criterios gasométricos. • Diuréticos. Deben manejarse con precaución para no provocar una excesiva deplección de líquidos que pueda reducir la precarga y empeorar el fallo. • Digital. Su uso es controvertido. No debe usarse para el fallo cardiaco derecho. Puede ser útil en el fallo cardiaco izquierdo y en presencia de fibrilación auricular. 8.6.5.3. PRONÓSTICO En los siguientes puntos se resumen los factores pronósticos más importantes en relación a la EPOC: 23 • El hábito tabáquico está estrechamente relacionado con la disminución de la función pulmonar y empeora el pronóstico. • El FEV1 es el parámetro que mejor predice el pronóstico de la EPOC. Cuanto menor sea el FEV1 y/o mayor sea su disminución anual, el paciente tendrá peor pronóstico. En un enfermo con un FEV1 en torno a 1000 ml la supervivencia a los 5 años es del 66% (si no existen complicaciones añadidas). • Los enfermos con una capacidad pulmonar total aumentada y/o una disminución de la capacidad de transferencia de CO tienen peor pronóstico. La existencia de cor pulmonale y el aumento de la presión en la arteria pulmonar, sobre todo en mayores de 65 años, es un factor de mal pronóstico. Otros factores de mal pronóstico son el déficit de alfa-1-antitripsina, la malnutrición, la mala percepción de la disnea, la edad avanzada y la frecuencia cardíaca en reposo elevada. 8.6.5.4. PROPUESTAS ORGANIZATIVAS La atención al paciente con EPOC incorpora tareas de diagnóstico, tratamiento y educación sanitaria. Para ello es necesario fijar por anticipado los objetivos generales y específicos, las actividades a realizar y la evaluación de estos objetivos y actividades. 8.6.5.5. TRABAJO EN EQUIPO En la atención al paciente con EPOC están implicados los profesionales médicos y de enfermería. En la tabla 7 se sugiere el nivel de responsabilidad de cada profesional. (Tabla 7) Actividades y grado de responsabilidad 24 8.6.5.6. FORMACIÓN CONTINUADA La formación de todos los profesionales implicados es un requisito prioritario para la atención correcta a estos pacientes. Una adecuada relación entre los profesionales del equipo y otros especialistas puede contribuir a este fin. 8.6.5.7. PROGRAMACIÓN DE LAS VISITAS La programación permite planificar mejor las actividades. Diferenciamos entre visitas de inicio y de seguimiento. Actividades iniciales: • Diagnóstico: espirometría, niveles de gravedad y registros. • Plan de tratamiento individualizado. • Educación sanitaria: – Información acerca de la enfermedad. – Consejo antitabaco. – Enseñar el uso de los inhaladores. – Reconocer el empeoramiento de los síntomas. – Orientar sobre la dieta, la actividad física.... – Valorar la calidad de vida y los aspectos psicosociales. Actividades de seguimiento: • Consejo antitabaco. • Valorar los signos y los síntomas. • Detectar las complicaciones. • Valorar las exploraciones complementarias. • Valorar el cumplimiento del tratamiento. • Detectar los efectos adversos del tratamiento. • Verificar la técnica de uso de los inhaladores. • Evaluar la calidad de vida y los aspectos psicosociales. La frecuencia debe individualizarse y es recomendable realizar como mínimo una revisión anual a todos los pacientes con EPOC. 8.6.5.8. DOTACIÓN DE MATERIAL PARA LAS CONSULTAS • Sistemas de inhalación e inhaladores sin principio activo para adiestramiento. • Material educativo: folletos, libros, vídeos. • Espirómetro: idealmente en el centro de salud, o fácilmente accesible. • Material de urgencias: fármacos, cámaras de inhalación, equipo de reanimación cardiopulmonar, oxígeno... 25 9. CRITERIOS DE INTERCONSULTA / DERIVACIÓN Dependerán de la experiencia del Equipo de Atención Primaria en el manejo de la EPOC. Preferiblemente deben estar consensuados. Señalamos, a modo orientativo, los siguientes: Consulta al neumólogo: – Dudas en el diagnóstico o tratamiento. – Indicación de la oxigenoterapia domiciliaria. – Diagnóstico de enfisema en personas menores de 45 años. – Mala respuesta a un tratamiento correcto. Remisión a servicios de urgencias: – Agudizaciones con criterios de gravedad. Consulta y coordinación con los servicios de rehabilitación pulmonar: – Existencia de indicaciones para programas de rehabilitación pulmonar. 10. CRITERIOS DE CONTROL Es difícil precisar cuándo se encuentra controlado un enfermo de EPOC, pero se pueden considerar como criterios de buen control los siguientes: * Abandono del habito tabaquico. – Utilización correcta de la medicación y del oxígeno, si precisa. – Mantenimiento del peso adecuado. – Hematocrito menor del 55% – Pa O2 > 70mmHg o la mejor PaO2 posible dentro de cada estadío. – Mínimos ingresos hospitalarios. Idealmente sin necesidad de ingresos. 11. BIBLIOGRAFIA 1. AERIS, Guías de Actuación en Patología Respiratoria: Patología Respiratoria Obstructiva. Madrid 2000. Ed. LUZAN 5 S.A. 2. American Association for Respiratory Care. Clinical practice guideline: spirometry, 1996 Update. Respir Care 1996; 41 (7): 629-636. 26 3. American Thoracic Society. Standardización of spirometry 1994 update. Am J Respir Crit Care Med 1995; 152(3): 1107-1136. 4. Calatrava JM, et al. Alteraciones de la Función Ventilatoria. Pruebas de Función Respiratoria. Medicine (6ª edición); 22: 967-976. 5. Carrera M y Togores B. Pruebas Funcionales Respiratorias. Medicine (7ª edición); 42: 1805-1812. 6. Cordoba Garcia R., Lou Arnal S. Métodos diagnósticos en la consulta del médico de familia. Harcourt Brace 1998; 221-236. 7. Domingo Morera J.A. Utilización e interpretación de las pruebas ventilatorias en Atención Primaria. Medicina Integral 1999, vol.33, nº 2, 111-122. 8. Farreras Rozman. Tratado de Medicina Interna. Editorial Doyma. Barcelona. 1997. 9. Grupo de Respiratorio. Osakidetza. Servicio Vasco de Salud. Protocolo de EPOC. Gasteiz. Enero 2000. 10. GRSVMFyC. Recomendaciones de la SVMFyC sobre Espirometrías en Atención Primaria. Junio 1999. 11. Gulsvik A, Pirozynski M, Mihaescu T, Antoniu S, Ng A, Keong W, Chovan L. et al. Global strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease (GOLD). April 2001. 12. Recomendaciones SEMFyC: Asma. Editorial EdiDe. Barcelona. 1996. 13. Recomendaciones SEPAR. Normativa para la Espirometría Forzada. Ediciones Doyma Barcelona 1998. 14. Sanchís J., Sobradillo Peña V.; Molina París J. Aspectos Prácticos Neumológicos en Atención Primaria. Publicaciones Permanyer. Barcelona 1996. 15. SEMFyC. Programas Básicos de Salud: Epoc. Ediciones Doyma. Madrid 1999. 16. SEMFyC y SEPAR. Recomendaciones para la Atención del Paciente con Asma. 17. The COPD Booklet. Guidelines to Best Practice for Management of Stable COPD. COPD Board, Nothern Region, Guideline Development Group. 1999. 18. Trigueros Carrero J. A. y cols. Habilidades en Patología Infecciosa Respiratoria. Sociedad Española de Medicina General. 1998. 27 12. ANEXOS (validos también para la guía del Asma) ANEXO I ESPIROMETRIA REPRESENTACIÓN GRÁFICA Convencionalmente el registro espirométrico se representa de dos formas: - Gráfica volumen/tiempo: más antigua y de fácil interpretación. - Gráfica flujo/volumen: de interpretación compleja pero más informativa, clínica y técnicamente, por lo que se considera de elección. Curva volumen/tiempo: Al inicio deberá producir una deflexión neta, brusca, el curso dibujará una curva de concavidad hacia arriba siempre suave sin rectificaciones, y la finalización deberá ser asintótica y no perpendicular o brusca (gráfica 1 a). Curva flujo/volumen: Esta curva se obtiene de un volumen espiratorio forzado, que por un lado recoge en abscisas el volumen y en ordenadas el flujo. Tiene una primera zona en la que el sujeto espira con toda su fuerza, es la correspondiente al PERF. Después aparecen los flujos espiratorios forzados, caracterizándose por un descenso suave, terminando la curva de forma lenta y asintótica (gráfica 1 b). Gráfica 1. Curvas volumen/tiempo y flujo/volumen. (Tomado de Sanchís. 1996) INDICACIONES DE LA ESPIROMETRÍA Las principales indicaciones de la espirometría incluyen: 1. Detección y evaluación de la disfunción pulmonar. 28 2. Cribaje de individuos con riesgo de enfermedad pulmonar (fumadores, trabajadores con ocupación de riesgo). 3. Detección de fumadores de riesgo (aquellos que experimentan una pérdida anual del FEV1 importante y que, con el paso del tiempo, les conducirá a una obstrucción de grado más o menos severo). 4. Control evolutivo de enfermedades crónicas (respiratorias, neuromusculares, insuficiencia cardiaca…). 5. Monitorización de la respuesta terapéutica (broncodilatadores, corticoides…). 6. Determinación del riesgo operatorio. 7. Localización de la obstrucción según la gráfica-curva de flujo-volumen. 8. Valoración de la incapacidad laboral. 9. Estudios epidemiológicos de prevalencia, de efectos ambientales y ocupacionales. CONTRAINDICACIONES, LIMITACIONES Y PRECAUCIONES DE LA ESPIROMETRIA. * La imposibilidad mental o física para realizar correctamente una maniobra espiratoria forzada. Esta circunstancia se da con mayor frecuencia en pacientes de edad avanzada, y en niños menores de 6 años que no alcanzan a comprender las maniobras. * Situaciones en las que una hiperpresión torácica puede representar riesgo: el dolor torácico intenso, neumotórax, hemoptisis franca, angor inestable, desprendimiento de retina, cirugía ocular, torácica o abdominal reciente, aneurisma torácico, abdominal o cerebral, deben tenerse en cuenta para contraindicar la espirometría. * Las secreciones bronquiales abundantes, la traqueotomía (la mal cuidada), los problemas y lesiones bucales (labio leporino), parálisis faciales, las náuseas por introducción de la boquilla y otras situaciones, son impedimentos relativos. * En pacientes con infección respiratoria, hepatitis C y VIH + se deben emplear boquillas desechables, filtro bacteriano de resistencia al flujo aéreo adecuadamente baja y completa desinfección de las partes del aparato expuestas. COMPLICACIONES DE LA ESPIROMETRÍA Aunque la espirometría es una técnica segura pueden aparecer ocasionalmente algunas complicaciones. Las más importantes son: 1. Neumotórax. 2. Aumento de la presión intracraneal. 3. Síncope y mareo. 29 4. Dolor torácico. 5. Tos paroxística. 6. Broncoespasmo. TECNICA ESPIROMETRICA Por ser la espirometría una técnica dependiente del esfuerzo, la interacción del paciente con el profesional sanitario es crucial para el desarrollo correcto de la prueba. La validez de los resultados de la espirometría puede verse comprometida por unas insuficientes instrucciones dadas al paciente, debidas a la falta de entrenamiento del técnico. La técnica espirométrica se realizara de la siguiente manera: 1- Tener en cuenta las enfermedades relevantes (ver contraindicaciones). 2- Comprobar la medicación actual, la dosis, y la hora en que fue tomada por última vez. 3. - Evitar la administración previa de broncodilatadores de acción rápida 6h. antes y 24h. los de larga duración. Las teofilinas retirarlas 18h. antes. Suprimir el tabaco de 3-4h. antes, el café 1 h. antes, y el ejercicio vigoroso al menos en los 30 min. anteriores. Al concertar la cita dar las instrucciones por escrito. 4.- Introducir talla, peso, edad, sexo y raza del paciente, para los valores de referencia. En enfermos con deformidad torácica acentuada se medirá la envergadura (con los brazos extendidos, distancia entre la punta del tercer dedo de una mano hasta la contraria) en lugar de la talla. 5. - Sentar al paciente con la espalda vertical y ambos pies apoyados en el suelo. Los valores de FEV1 y de FVC son levemente superiores en posición sentada que en posición de pie. Además la posición sentada es preferible debido a los cambios en la presión sanguínea que se producen durante la medición del FEV1 y la FVC, los cuales pueden causar sensación de vértigo o incluso pérdida de conciencia en casos extremos. 6.- Hacer que el paciente se afloje o se quite toda la ropa que le oprima. Las dentaduras postizas, a menos que estén mal fijadas y puedan soltarse y obstruir el flujo aéreo, no deben retirarse, ya que entonces los labios y mejillas pierden capacidad de soporte, lo cual provoca el escape de aire a través de la boca. 7.- Explicar el test al paciente. Mostrarle como funciona el espirómetro. Remarcar la importancia de evitar el escape de aire a través de la boquilla o la nariz. Incidir en lo fundamental que es realizar una inspiración verdaderamente al máximo “no se puede espirar si antes no se ha inspirado”. 30 Las explicaciones previas tienen como objeto conseguir las condiciones de reposo, tranquilidad y concentración adecuadas para lograr la máxima colaboración y mínimas molestias para el paciente. 8. - Colocar la pinza nasal y asegurarse de que no existe escape de aire. 9.- Cuando el paciente llega al final de una espiración normal se le dice rápidamente que “realice una inspiración lenta y profunda... tan profunda como pueda”. Hacer que el paciente sostenga el esfuerzo de inspiración momentáneamente, pero no por más de uno o dos segundos, para permitir que disminuya el efecto de expansión de los pulmones hasta el TLC (capacidad pulmonar total). 10.- En este instante, decirle al paciente, “póngase la boquilla entre los dientes sin morderla y cierre los labios fuertemente alrededor de ésta. Ahora sople... tan fuerte y rápido como pueda”. Continuar animando al paciente para que sople más. No es necesario gritar. Un esfuerzo excesivo tiende a exagerar la compresión dinámica, puede ocasionar cierta variabilidad en los flujos medios espiratorios o puede simplemente exagerar la fatiga. 11.-El paciente tiene tendencia a echarse hacia delante, doblando la espalda, a medida que realiza la espiración forzada. No está permitido, no sólo porque la saliva gotea en la boquilla, lo cual es antihigiénico, sino también porque la presión a la que están sometidas las vías aéreas principales intratorácicas sufren cambios a medida que el cuello se flexiona progresivamente. Para evitarlo el técnico apoyara su mano en el hombro del paciente. 12.- El esfuerzo espiratorio debe mantenerse durante más de 6 segundos. 13.- Observar en el paciente los signos de vértigo, dolor, fatiga o malestar. 14.- Repetir el test hasta que obtengamos tres espirogramas técnicamente satisfactorios. Si no se obtienen 3 buenas maniobras en 8 intentos es mejor dejarlo. 15. - Para obtener una buena espirometría el técnico vigilará de manera especial que el esfuerzo haya sido máximo y el comienzo bueno. El espirograma de la FVC debe ser una exhalación suave, continua y sin interrupciones. Los esfuerzos no deben contener tos, maniobras de Valsalva (cierre de la glotis), pausas con o sin re-inspiración, ni escapes. 16.- El valor más alto de FVC o de FEV1 de las tres curvas aceptables no debe sobrepasar al siguiente en más de 200 ml. 17.- Limpiar con agua y jabón, y a ser posible, esterilizar semanalmente conos, rejillas y neumotacómetro. En caso de espirómetros húmedos cambiar y limpiar los tubos cada 2-3 días. Utilizar boquillas desechables. En los pacientes potencialmente contagiosos, realizar la prueba a última hora del día y proceder seguidamente con una limpieza a fondo. 31 ERRORES MAS FRECUENTES EN LA ESPIROMETRÍA. APARATO: - Falta de calibración - Limpieza deficiente de las rejillas del neumotacómetro. - Introducir datos incorrectos sobre talla, edad, raza o sexo del paciente. PACIENTE: - Falta de colaboración. - Insuficientes instrucciones previas (medicación broncodilatadora, características de la maniobra), excesiva ansiedad y rigidez, postura corporal inclinada, no bien sentado y erecto. MANIOBRA: Se trata de maniobras máximas, en las que el paciente se cansa al realizarlas repetidamente y en las que la actitud del personal que las dirige ha de ser de rigor y exigencia. - Comienzo indeciso. - Maniobra incompleta con final súbito e insuficiente. - Cierre de glotis por excesiva tensión emocional del paciente. - Obstrucción lingual o dental, o mordedura de la boquilla. - Espiración irregular, entrecortada. - Esfuerzo no máximo. Es fundamental que junto al resultado de la espirometría se haga constar el nivel de cooperación del paciente y la valoración acerca del grado de corrección conseguido en la realización de las pruebas. OPERADOR: - Falta de formación y experiencia del técnico. - Falta de inspección de la curva espirométrica durante la maniobra. - Insuficiente energía en las órdenes de comienzo y persistencia en la continuación de la maniobra. MANTENIMIENTO Y LIMPIEZA El mantenimiento se llevará a cabo de acuerdo con las instrucciones proporcionadas por el fabricante. Deberá dedicarse especial atención a la limpieza de las partes expuestas a la respiración del paciente (el espirómetro esta en contacto con la vía respiratoria de cada paciente). Las boquillas deben ser de utilización individual, preferiblemente, aunque no necesariamente desechables. Se realizará un lavado cuidadoso periódico de tubos y conexiones, o del cabezal de flujo del neumotacó32 metro, con agua y detergente. Después del lavado es recomendable aclarar con agua destilada para evitar el depósito de sales y secar con un secador doméstico. La sospecha de contaminación microbiana exige el uso de antisépticos en solución o procedimientos de esterilización más complejos. Los circuitos diariamente después de su uso conviene desensamblarlos y airearlos. Las pinzas para ocluir las fosas nasales deben cambiarse o lavarse las almohadillas que se ponen en contacto con la piel. CONTROL DE CALIDAD Es imprescindible su correcta realización para estar seguros de la fiabilidad de nuestros resultados, debemos tener garantías de que los cambios apreciados no se deban a variaciones técnicas o del aparato, sino a verdaderos cambios de la condición fisiopatológica del paciente. La calibración de los aparatos deberá hacerse de forma regular, preferentemente diaria antes de realizar las pruebas, y se desarrolla utilizando una jeringa hermética de 3 litros de capacidad, que se inyectará al menos 3 veces a unos flujos que oscilen entre 2 y 12 L/s (una embolada que dure aproximadamente 1 segundo, otra de 6 segundos y una tercera con una duración entre 1 y 6 segundos). Los límites de tolerancia para una calibración aceptable son, como máximo, del ± 3% del volumen conocido; así, para una jeringa de calibración de 3 L el rango máximo aceptable es una medición entre 2,91 y 3,09L. Otro método de calibración menos utilizado, aunque importante es el del descompresor explosivo. Se trata de un aparato que libera de modo súbito un volumen de aire determinado con lo que genera un flujo conocido además del volumen, lo que permite calibrar ambos aspectos. Se recomienda llevar un libro de mantenimiento en el que anotar el registro escrito de la calibración periódica, así como de las incidencias de funcionamiento del aparato. ANEXO II MEDIDOR DE PICO FLUJO (PEAK-FLOW METER) Una de las características de las enfermedades pulmonares que cursan con limitación al flujo aéreo, es la variabilidad circadiana de dicha obstrucción. En condiciones fisiológicas el tono de los bronquios, al igual que otras funciones y constantes orgánicas, están sujetas a variaciones en sus valores de forma rítmica a lo largo de las 24 horas del día. Los procesos que se manifiestan con aumento de la reactividad bronquial cursan con una exageración del ritmo circadiano fisiológico. Es muy importante tener en cuenta la pobre percepción subjetiva de los pacientes con OCFA, ya que frecuentemente el grado de obstrucción no se correlaciona con la intensidad de la clínica y ello supone un riesgo potencial en su actividad diaria y en la adecuación del tratamiento por parte del profesional. 33 El medidor de pico flujo es un aparato cilíndrico de material plástico de unos 15 cm de longitud por 5 cm de diámetro. Uno de los extremos posee una abertura donde se coloca uno de los extremos a través de la cual sopla el paciente. A lo largo de la pared existe una ranura longitudinal graduada por la que sale el aire espirado. En el interior contiene un embolo, sostenido por un eje, que empuja un indicador externo que se mueve a través de la ranura graduada. Cuando sopla el paciente se aprecia el movimiento del indicador desplazándose hasta alcanzar el flujo máximo. FLUJO ESPIRATORIO PICO (PEF) O FLUJO ESPIRATORIO MAXIMO (FEM) El PEF es el máximo flujo que se alcanza durante la espiración forzada, y se obtiene realizando una espiración brusca y rápida tras una inspiración máxima. El PEF alterado es un índice de obstrucción siempre y cuando la técnica se realice correctamente, el cual se correlaciona bien con el FEV1, pero no puede sustituirlo ya que el FEM es muy dependiente del esfuerzo y tiene una variabilidad superior al FEV1 que es el parámetro más útil para valorar el grado de obstrucción. TECNICA DE MEDICION DEL PEF La medición del PEF es sencilla y el paciente puede aprenderlo rápidamente. Para la correcta realización deben seguirse las siguientes indicaciones: 1.- El paciente puede estar de pie o sentado (nunca en decúbito y preferiblemente de pie), siendo aconsejable que se realice en la misma posición cada medición. 2.- Comprobar que el indicador externo se encuentre en la posición inicial y que los dedos no obstaculicen su desplazamiento a través de la ranura. 3.- Hacer una inspiración máxima y a continuación colocar la boquilla en la boca (manteniendo el aparato en paralelo con el suelo), de modo que los labios la sellen completamente. 4.- Realizar una espiración forzada, brusca y rápida que no debe ser mantenida. 5.- Al terminar el proceso apuntar la medida y colocar el indicador en la posición 0. 6.- Repetir la maniobra 3 veces en las mismas condiciones, y tomar como valor el mejor de los 3 resultados obtenidos. 7.- Trasladar el resultado a las gráficas daba por el clínico, en cuyo eje de ordenadas esta el PEF expresado en litros/minuto, y en el de abscisas las horas y los días en que se realiza la prueba. Así mismo se debe anotar la utilización de medicación suplementaria y aparición de tos. 8.- Retirar la boquilla del aparato y limpiarla. 34 La periodicidad de la revolución puede variar en función de la situación del enfermo y del objetivo de la prueba, aunque por regla general se realizan 2 o 4 determinaciones al día (8 y 20 horas ó 6,12,18 y 24 h). ERRORES MAS FRECUENTES 1. Mala posición del enfermo. 2. No poner el indicador a cero. 3. Mala posición del aparato. 4. Soplar con poca fuerza. 5. Hacer movimientos guturales o toser mientras se sopla. 6. Problemas técnicos del aparato: enclavamiento del embolo, rotura del muelle, etc. 7. Poner obstáculos que impidan el desplazamiento del indicador (ej: coger mal el aparato poniendo el dedo sobre la ranura). MANTENIMIENTO Y LIMPIEZA DEL APARATO El medidor de flujo pico puede utilizarse durante meses, admitiendo hasta más de 4000 usos, siendo aconsejable comprobar periódicamente la exactitud mediante aparatos estándar. El mantenimiento es sencillo, se recomienda la limpieza periódica de las boquillas y el aparato cada dos semanas con detergentes antisépticos para evitar la colonización por hongos. VENTAJAS Y LIMITACIONES DEL APARATO Ventajas Aparato pequeño, portátil y de fácil manejo. Limitaciones Depende del esfuerzo y de la técnica de realización, por ello es menos valorable en algunos niños pequeños y en ancianos. No mide la función de las vías de pequeño calibre. Es necesario la limpieza de las boquillas después de cada uso o utilizarlas desechables. La posible descalibración y colonización por hongos si no se cuida correctamente, hacen recomendable su recambio periódico. Existe variabilidad entre los diferentes aparatos. En resumen los dos inconvenientes de esta prueba son: 35 1. La mala realización de la prueba por parte del enfermo, por depender del esfuerzo. 2. La incorrecta anotación por parte del enfermo de los resultados. INDICACIONES En la consulta: 1. Observar el grado de obstrucción bronquial. 2. Valorar la reversibilidad con beta-adrenergicos inhalados de corta duración. 3. Valorar la respuesta al tratamiento. 4. Test de carrera libre. Para el paciente: 1. El registro domiciliario se realizara habitualmente dos veces al día (matutina y vespertina). 2. Autocontrol del asma y ajuste del tratamiento farmacológico. 3. Detectar descensos del PEF que indiquen un rápido empeoramiento del asma. 4. Objetivar descensos del PEF relacionados con factores desencadenantes, como el frío, ejercicio, factores ambientales y laborales, etc. 5. Ayudar al diagnóstico de asma ocupacional: registro del PEF a lo largo de un periodo mínimo de 15 días en el trabajo y durante 2 semanas libres de exposición. VALORES DE LA NORMALIDAD Los valores predictivos del PEF son poco sensibles a los cambios en relación con la edad y talla. Los valores máximos se producen entre los 30 y 35 años, pero la variación total entre los 18 y 85 años no es mayor del 30%. Se determinan por la talla, edad y sexo, pero se recomienda como valor de referencia la mejor marca obtenida por el paciente en fase no crítica ( la mejor marca personal). El descenso del PEF superior al 20% es orientativo de obstrucción. ANEXO III PULSIOSIMETRIA La pulsioximetría es un método no invasivo que permite medir indirectamente el porcentaje de saturación de la hemoglobina oxigenada (Hb02) en los vasos pulsátiles. 36 CONCEPTOS FISIOPATOLÓGICOS 1. El contenido de oxígeno (02), define el volumen de oxígeno presente en 100 mL de sangre (mL/dL). La mayor parte de este 02 está combinado con la hemoglobina y el resto está disuelto en el plasma. El oxígeno disuelto en plasma representa en condiciones reales el 3% del total de 02 transportado y es la forma en la que el 02 puede intercambiarse a nivel tisular. Esta presión parcial de oxígeno (P02) se considera que debe ser en condiciones normales al nivel del mar, superior a 80 mmHg. Para su determinación en sangre arterial (Pa02) se hace necesaria la práctica de una gasometría arterial. Cuando la hemoglobina está unida al oxígeno ésta recibe el nombre de oxihemoglobina (Hb02). Supone el 97% restante del 02 transportado. En una persona sana y a nivel del mar la saturación arterial de la hemoglobina (Sa02) debería ser superior al 95%. Se determina mediante técnicas espectrofotométricas (base de la pulsioximetría) capaces de estimar la cantidad de oxi y desoxihemoglobina presentes en la sangre arterial. 2. La curva de disociación de la hemoglobina se produce con la exposición de la sangre a valores atmosféricos de PO2 crecientes con tensiones de oxígeno de 1 a 100 mm Hg. Esto determina una saturación cada vez mayor de la oxihemoglobina hasta que, finalmente, casi toda la hemoglobina está saturada con oxígeno. 3. La tensión arterial de oxígeno (PaO2) aceptable a nivel del mar y respirando aire ambiente son: 37 Cuando los valores de Pa02 (respirando aire ambiente y a nivel del mar) son inferiores a 80 mmHg se habla de hipoxemia arterial y cuando están por debajo de 60 mmHg de insuficiencia respiratoria. La cifra de Pa02 de 60 mmHg no es aleatoria . Se debe a la forma sigmoidea de la curva de disociación de la oxihemoglobina. A partir del punto de inflexión de la curva que corresponde precisamente a valores de Pa02 de 60 mmHg y Sa02 de 90%, pequeños descensos de la Pa02 suponen disminuciones importantes de la Sa02, con aparición de importantes complicaciones arritmias, encefalopatía... 4. La saturación arterial de O2 (SaO2) para el adulto en relación con la PaO2 son: Como ya hemos explicado existe una relación no lineal, pero predecible entre la presión sanguínea de oxígeno y la saturación arterial de oxihemoglobina. FIABILIDAD Y LIMITACIONES DE LA PULSIOXIMETRÍA Como ya se ha comentado los aparatos actuales son muy fiables cuando el paciente presenta saturaciones superiores al 80%. Esto no limita su utilidad en atención primaria ya que todo paciente con menos del 80% de saturación tienen una situación funcional muy inestable.. Existen una serie de situaciones, que pueden presentarse como factores de lectura errónea de la saturación de 02: • Hemoglobinas anormales: la carboxihemoglobinemia (COHb) y la metahemoglobinemia (MetHB) absorben longitudes de onda similares a la oxihemoglobina. • Mala perfusión periférica: la reducción de la onda de pulso, produce una dificultades de detección de la señal. • Anemia severa: la pulsioximetría es fiable con valores muy bajos de Hb, hasta 5 mg/dl, para causar lecturas falsas. • Movimiento: puede producir un error de la señal de forma similar al observado con el pulso inadecuado. • Luz ambiental intensa: el fotodetector no es específico, por lo que la luz demasiado intensa puede causar lecturas incorrectas. 38 • Color de piel y laca de uñas: existen estudios que parecen demostrar que en pacientes de raza negra las mediciones de la pulsioximetría son menos precisas. Las uñas pintadas y uñas postizas no son recomendables. • Ictericia: la cantidad anormalmente alta de bilirrubina en sangre (hasta 20 mg/dl) no interfiere con la lectura de la saturación de 02. • Situaciones de hiperoxia: esto, no resta calidad a la pulsioximetría como método de monitorización en asistencia primaria. UTILIDAD EN ATENCIÓN PRIMARIA 1. Situaciones de urgencia. El pulsioxímetro es una herramieta de fiabilidad probada en el diagnóstico, valoración de la gravedad y respuesta al tratamiento de los pacientes en situación de hipoxia aguda o agravamiento de una hipoxia crónica. Los pacientes con saturaciones iniciales superiores al 95% no precisan ninguna actuación desde el punto de vista de su situación respiratoria. Los pacientes con saturaciones entre 90 y 95% requieren tratamiento inmediato y monitorización de la respuesta al mismo. Como se ha comentado antes el punto crítico que debe dar la señal de alarma es el de saturaciones inferiores al 95% (Pa02 80); inferiores al 90% (Pa02 60) cuando existe patología pulmonar crónica previa). Cuando la saturación cae por debajo del 90% en adultos, la hipoxia debe ser corregida inmediatamente y los pacientes, si están siendo atendidos en atención primaria, remitidos con urgencia al hospital de referencia con aporte suplementario de 02 durante el transporte. La aplicación de la pulsioximetría en el manejo de la reagudización clínicamente grave del paciente EPOC o asmático, hace recomendable siempre una valoración mas adecuada de su estado gasométrico, con determinación de Pa02, PaCO2 y pH. 2. Paciente con Oxígenoterapia Crónica Domiciliaria (OCD) La OCD está indicada en pacientes con EPOC demostrada, en situación clínica estable y respirando aire ambiente presentan una Pa02 inferior a 55 mmHg o cuando, en presencia de concentraciones de Pa02 comprendidas entre 55 y 60 mmHg, existan indicios de repercusión de la hipoxemia a nivel orgánico. Según la bibliografía consultada existe consenso sobre la falta de consistencia de la pulsioximetría como sustituto de la gasometría arterial en la indicación de la prescripción inicial de OCD. Sin embargo la Sa02 determinada por oximetría se correlaciona con la co-oximetría medida en sangre arterial, siendo un buen método para el control de la hipoxemia y ajuste del flujo de oxígeno a administrar. 39 3. Monitorización de la Sa02 durante el sueño. Pacientes con EPOC: los pacientes que son hipoxémicos mientras están despiertos, también tienen muchas probabilidades de serlo durante el sueño. Si no concurren otras causas que justifiquen las alteraciones respiratoria durante el sueño (SAOS), la administración de oxigenoterapia nocturna corregirá la hipoxemia durante este periodo. La monitorización oximétrica continua durante el sueño permite una prescripción precisa de los suplementos de 02, evitando situaciones de hipoxemia. Diagnóstico de SAOS: La utilización de sistemas de monitorización de la Sa02 han demostrado una buena correlación con la polisomnografía para la detección de apneas del sueño. Existen además estudios que postulan que la monitorización por pulsioximetría nocturna domiciliaria tiene una sensibilidad del 98.2% y una especificidad del 47.7%, lo que la convertirían a priori en una buena prueba de diagnóstico y cribaje de SAOS. ANEXO IV CONSEJO ANTITABAQUICO (Consultar Guía de Actuación Clínica) ANEXO V SISTEMAS DE INHALACION FORMAS DE ADMINISTRACIÓN DE LOS FÁRMACOS INHALADOS La vía inhalatoria es de elección para la administración de la mayoría de los fármacos ya que al aplicarlos directamente a las vías aéreas se logra, con dosis más bajas, el mismo efecto terapéutico y menos efectos secundarios que utilizando otras vías. (tabla 1) Esta forma de administración requiere un correcto adiestramiento, aspecto básico de la educación sanitaria del paciente. Para ello es preciso explicar al paciente las ventajas de la vía inhalatoria, enseñar la técnica en las consultas y comprobar de forma periódica que se utiliza adecuadamente. Diversos estudios demuestran que alrededor del 70% de los pacientes no utilizan de forma adecuada los sistemas de inhalación y que su uso por el personal sanitario es también deficiente. Es básico que los profesionales dominen correctamente las técnicas. Tabla 1 DIFERENCIAS ENTRE LA VÍA ORAL Y LA INHALADA 40 En la tabla 2 se exponen los diferentes sistemas de inhalación de los que se dispone en el mercado español. En la tabla 4 están recogidas las ventajas e inconvenientes de los diferentes sistemas de inhalación. Tabla 2 . SISTEMAS DE INHALACIÓN INHALADORES EN CARTUCHO PRESURIZADO (ICP). Es un dispositivo para la administración de fármacos en aerosol, que emite una dosis fija de fármaco en cada presurización. Las preparaciones farmacológicas se encuentran en forma de polvo micronizado disuelto o suspendido en uno o varios propelentes y aditivos (tabla 3). Los aditivos pueden causar algunos efectos no deseados como son: tos, irritación faríngea, disfonia, incluso broncoconstricción. Tabla 3. ADITIVOS DE LOS INHALADORES EN CARTUCHO PRESURIZADO Conservantes (los más comunes son el EDTA y los sulfitos) Propelentes (antes CFC, que van siendo substituidos por HFA) Surfactantes (lecitina de soja, trioleato de sorbitan, ácido oleico) Cosolventes (el más usado es el alcohol) Edulcorantes (los más frecuentes son el mentol y la sacarina) INSTRUCCIONES DE USO PARA ICP • Colocarse de pie o sentado para permitir la máxima expansión torácica. • Destapar el inhalador, ponerlo en posición vertical (en forma de “L”) y agitar suavemente para homogeneizar la solución, sujetándolo entre los dedos índice (arriba) y pulgar (abajo). 41 • Efectuar una espiración completa colocar el inhalador en la boca, sellando la salida del aerosol con los labios. • Inspirar lentamente por la boca evitando que la lengua interfiera la salida del medicamento. • Una vez iniciada la inspiración, presionar el aerosol (una sola vez) mientras se sigue inspirando profundamente. Es muy importante realizar la pulsación del inhalador después de haber iniciado la inspiración. • Retirar el inhalador de la boca, mantener la inspiración durante diez segundos para facilitar la sedimentación del fármaco en el árbol bronquial y expulsar el aire lentamente. • Si se precisan nuevas dosis de este u otro inhalador, esperar un mínimo de treinta segundos entre cada inhalación. • Tapar el inhalador y enjuagar la boca al finalizar las inhalaciones. ICP ACTIVADOS POR ASPIRACIÓN Para intentar mejorar la difícil coordinación entre la pulsación y la inspiración de los ICP convencionales, se han comercializado el Autohaler (Novahaler ®) y el Sistema Activado por la Aspiración (Olfex bucal®). En España sólo están comercializados con corticoides lo cual limita su uso ya que es aconsejable su administración con cámara de inhalación. INSTRUCCIONES DE USO PARA ICP ACTIVADOS POR ASPIRACIÓN. Ponerse de pie o sentado para permitir la máxima expansión torácica. • Quitar la tapa y poner el Autohaler ® en posición vertical. • Agitarlo y levantar la palanca. • Efectuar una espiración completa y acoplar la boquilla entre los labios. • Inspirar lenta y sostenidamente, teniendo cuidado de no tapar con la mano la rejilla inferior. • Mantener durante diez segundos la inspiración y espirar lentamente. • Bajar la palanca. • Tapar el Autohaler. • Enjuagar la boca. El inhalador activado por aspiración (Olfex Bucal ®) no dispone de palanca, quedando activado al abrir la tapa. El resto de pasos a seguir son los mismos. CÁMARAS DE INHALACIÓN. Son dispositivos diseñados para mejorar el rendimiento de los ICP. Las más recomendables tienen un volumen de aproximadamente 750 ml. y disponen de una 42 válvula unidireccional que se abre con la inspiración, permitiendo el paso de las partículas pequeñas del fármaco que están en suspensión en su interior. Las partículas más grandes que se depositarían en la orofaringe y en las vías aéreas superiores impactan en las paredes de la cámara. Para lactantes y niños pequeños existen cámaras de menor volumen con mascarilla facial y con 2 válvulas para flujos bajos . Las camaras que hay en el mercado español son: Sin mascarilla: Volumatic ®, Nebuhaler ®, Dynahaler ®, Aerochamber ®, Inhalventus ®, Fisonair ®, Aeroscopic ® y Ribuject ®.Con mascarilla: -Infantil: Aerochamber ®, Babyhaler ®, Aeroscopic ® y Nebuchamber®Adultos: Aerochamber ® y Aeroscopic ®. INSTRUCCIONES DE USO DE LAS CÁMARAS DE INHALACIÓN • Colocarse de pie o sentado para permitir la máxima expansión torácica y destapar el inhalador y agitarlo. • Acoplar el inhalador en el orificio de la cámara en posición vertical ( en forma de “L”) y realizar una espiración completa. • Ajustar los labios a la boquilla de la cámara, efectuar una pulsación e inspirar lenta y profundamente. • Retirar la cámara de la boca, aguantar la inspiración durante diez segundos y expulsar el aire lentamente. • Si se precisa más de una dosis del mismo fármaco se admite realizar dostres pulsaciones para una misma inhalación. • Retirar el ICP, taparlo y enjuagar la boca al finalizar la inhalación. • Las cámaras deben limpiarse periódicamente con agua y jabón. • Los niños pequeños y los ancianos pueden respirar a volumen corriente 46 veces. INHALADORES DE POLVO SECO. Sistemas unidosis Permiten administrar dosis individuales de fármaco en forma de polvo seco contenido en cápsulas que deben perforarse para su inhalación. Son los sistemas que necesitan flujos más altos. Necesitan ser cargados dosis a dosis y en algunos sistemas es difícil la perforación de la cápsula, pero normalmente, en adultos, el sistema resulta sencillo y bien aceptado por los pacientes. En general son sensibles a la humedad. Están disponibles en el mercado: Spinhaler ®, Inhalator Ingelheim ®, Inhalador Frenal ® y Aerolizer ®. 43 INSTRUCCIONES DE USO PARA EL SISTEMA UNIDOSIS DE POLVO SECO • Ponerse de pie o sentado para permitir la máxima expansión torácica. • Abrir el sistema de inhalación y colocarlo en posición vertical. • Introducir una cápsula. • Cerrar el sistema de inhalación. • Apretar varias veces el perforador. • Espirar profundamente manteniendo el sistema alejado de la boca. • Colocar la boquilla entre los labios e inspirar profunda y sostenidamente. • Limpiar el sistema. • Tapar el inhalador y enjuagar la boca. Sistemas multidosis. Se dispone de tres sistemas: Turbuhaler ® (terbutalina, budesonida y formoterol) Easyhaler ® (Beclometasona) y Accuhaler® (salmeterol, fluticasona o ambos asociados) INSTRUCCIONES DE USO DEL TURBUHALER ® • Ponerse de pie o sentado para permitir la máxima expansión torácica. • Retirar la tapa que cubre el inhalador, manteniéndolo en posición vertical. • Girar la base primero hacia la derecha y, a continuación, hacia la izquierda (posición original). Tras dicho movimiento se oirá un “clik”. • Espirar profundamente manteniendo el inhalador alejado de la boca. • Colocar la boquilla entre los labios, inspirar profunda y sostenidamente. • Mantener durante diez segundos la inspiración y a continuación espirar lentamente. • Tapar el inhalador y enjuagarse la boca al finalizar la inhalación. • Cuando aparece una marca roja en el indicador quedan veinte dosis. INSTRUCCIONES DE USO DEL ACCUHALER ® • Ponerse de pie o sentado para permitir la máxima expansión torácica. • Abrir el inhalador retirando la carcasa externa. • Deslizar la palanca hasta el tope: el inhalador está listo para poder ser utilizado. • Espirar profundamente manteniendo el inhalador alejado de la boca. 44 • Colocar la boquilla en los labios, inspirar profunda y sostenidamente. • Apartar el inhalador de la boca, mantener la inspiración durante diez segundos y espirar lentamente. • Cerrar el inhalador y enjuagarse la boca al finalizar la inhalación. • El dispositivo contiene un marcador con el número de dosis restantes. INSTRUCCIONES DE USO DEL EASYHALER ® • Ponerse de pie o sentado para permitir la máxima expansión torácica. • Quitar la tapa de la boquilla. • Agitar ligeramente el inhalador, ponerlo en posición vertical (en forma de “L”), sujetándolo con los dedos (indice arriba y pulgar abajo). • Presionar el pulsador, un “clic” confirma que la dosis está cargada. • Espirar profundamente manteniendo el inhalador alejado de la boca. • Colocar la boquilla en la boca e inspirar profunda y sostenidamente. • Mantener durante 10 segundos la inspiración y a continuación espirar lentamente. • Tapar el inhalador enjuagando la boca al finalizar la inhalación. • El dispositivo contiene un marcador con el número de dosis restantes. NEBULIZADORES Son aparatos que producen una nube de pequeñas microgotas que contienen el fármaco que es inhalado a través de una máscara o de una pieza bucal. Su prescripción domiciliaria no está indicada ya que su uso por parte de algunos enfermos puede aumentar las expectativas de resolver las crisis y retrasar la solicitud de ayuda médica. Además otros sistemas como los ICP acoplados a cámaras, con o sin mascarilla, tienen igual efectividad, menos efectos secundarios y un menor coste. Pueden ser útiles en servicios de urgencias para el tratamiento de las crisis graves 45 VENTAJAS E INCONVENIENTES DE LOS SISTEMAS DE INHALACIÓN. Tabla 4 46 ELECCIÓN DEL SISTEMA DE INHALACIÓN. La elección del sistema de inhalación tiene gran importancia ya que puede condicionar la adherencia al tratamiento. Todos los sistemas hasta aquí comentados son eficaces si se utilizan correctamente. Para escoger uno de ellos se debe tener en cuenta las características de cada inhalador, con sus ventajas e inconvenientes y las características del paciente (tablas 5, 6 y 7). Es importante que el paciente participe en la elección del sistema cuando ello sea posible, teniendo en cuenta sus habilidades, sus conocimientos previos, su actividad cotidiana y su preferencia estética. Esta colaboración puede ayudar a la autoresponsabilización y cumplimiento del tratamiento. Tabla 5. Factores que intervienen en la elección del sistema de inhalación Tabla 6. Elección del sistema de inhalación según la edad del paciente 47 Tabla 7. Elección del inhalador en situaciones especiales Tabla 8. Compatibilidad entre cámaras de inhalación y los icp disponibles en el mercado 48 ANEXO VI OXIGENOTERAPIA DOMICILIARIA Los beneficios de la OD: Incrementa la supervivencia Previene la aparición de policitermia secundaria Disminuye la presión de la arteria pulmonar Mejora la insuficiencia cardiaca debida a cor pulmonale Mejora el rendimiento durante el ejercicio y las actividades cotidianas Mejora las funciones neuropsiquicas Disminuye el número de ingresos hospitalarios sólo se obtienen cuando la administración de oxígeno se mantiene un mínimo de 15 horas diarias que incluyan preferentemente las horas de sueño. Los pacientes con hipoxia inducida por el esfuerzo pueden beneficiarse de un suplemento de oxígeno para reducir la disnea y mejorar la tolerancia al ejercicio. INDICACIÓN El objetivo de la OD es mantener una presión de oxígeno (PaO2) por encima de 60 mmHg y una saturación de oxígeno superior al 90%. Sólo puede indicarse en situación clínica estable y a partir de los resultados de una gasometría arterial, que se debe solicitar en todo paciente con EPOC que presente algunas de las circunstancias reseñadas en el apartado de gasometría arterial. Al prescribir OD el paciente deberá cumplir las premisas: Obstrucción crónica al flujo aéreo Supresión del tabaquismo. Tratamiento médico correcto. Situación clínica estable en los últimos 3 meses. Actitud colaboradora del paciente. Los criterios de indicación de la OD: Pacientes con una PO2 basal inferior a 55mmHg Pacientes con una PO2 basal entre 55 y 59 mmHg que presentan alguna de las siguientes situaciones: Hipertensión arterial pulmonar Hematocrito superior a 55% Insuficiencia cardiaca congestiva. Evidencia de cor pulmonale. Trastornos del ritmo cardiaco. 49 Las contraindicaciones: Tabaquismo activo. Falta de apoyo familiar y/o condiciones inadecuadas de la vivienda. Alcoholismo. Rechazo por parte del paciente. Enfermedades de pronóstico fatal a corto plazo. FORMAS DE SUMINISTRO Los factores a tener en cuenta son la movilidad del paciente y la posibilidad de uso fuera del domicilio. Bombonas a presión.La capacidad es de 30, 12 y 6 litros de volumen de agua. Su elevado peso y la necesidad de recambio frecuente son sus principales inconvenientes. Concentrador de O2. Da independencia al enfermo en cuanto al suministro de oxígeno y dispone de ruedas para su transporte en el domicilio, pero requiere algunos cuidados. Sus inconvenientes son: • Necesidad de fuente eléctrica, con un consumo elevado. • Muy ruidoso. • Pesa más de 50 kilos. • Precisa revisión mensual para comprobar que la concentración de oxígeno es del 90%. Oxígeno líquido. El recipiente es de 30 litros, dura de 8 a 10 días. A partir del recipiente se pueden cargar pequeños envases portátiles de 2 ó 3 kg que proporcionan una autonomía de unas 8 horas. Es un sistema silencioso, de autonomía muy superior a la del oxígeno gaseoso, pero éste se evapora y es caro. En resumen, el sistema con más inconvenientes es la bombona de oxígeno debido a su peso y a la necesidad de recambio periódico. La base de suministro de oxígeno debería ser el concentrador y considerar el oxígeno líquido para los pacientes que mantienen una movilidadaceptable. FORMAS DE ADMINISTRACIÓN Gafas nasales. Es el sistema más habitual para administrar la OD. Consisten en dos cánulas de 1 cm que se introducen en las fosas nasales. Son cómodas y permiten comer, toser o hablar sin dejar de recibir oxígeno. Si el paciente presenta sobreinfección respiratoria con obstrucción nasal, este sistema debe sustituirse por una mascarilla. 50 Las gafas hay que cambiarlas periódicamente, ya que con el uso el plástico se endurece y puede producir ulceraciones nasales. Se deben limpiar y esterilizar cada día Tabla 33. Catéter transtraqueal. Se administra el oxígeno directamente en la tráquea a través de un catéter de 1,7 mm de diámetro. Ventajas: • Permite reducir el flujo de oxígeno en un 50%. • Aconsejable en pacientes que precisan flujos altos de oxígeno (más de 4 litros/minuto). • Aumenta la autonomía al aumentar la duración del oxígeno. Inconvenientes: • Procedimiento traumático. • Riesgo de hemoptisis, infecciones y obstrucción por secreciones. • Riesgo de enfisema subcutáneo. • Necesidad de recambio y mantenimiento. • Contraindicado en caso de broncorrea importante. Mascarillas con efecto Venturi. Permiten una mayor fracción inspirada de oxígeno (FiO2), pero no se recomiendan habitualmente por su peor tolerancia y por su precio más elevado. MECANISMOS AHORRADORES DE OXÍGENO Suministran el oxígeno sólo al inicio de la fase inspiratoria, evitando el gasto excesivo de oxígeno durante la espiración. ANEXO VII REHABILITACION PULMONAR No existe un perfil idóneo del paciente candidato a la rehabilitación pulmonar. Aunque cualquier enfermo con EPOC podría beneficiarse, podemos considerar prioritario incluir pacientes con un grado de afectación moderada en fase estable que, a pesar de un tratamiento farmacológico adecuado, presenten: • Síntomas respiratorios importantes. • Numerosas visitas a urgencias o ingresos hospitalarios. • Limitación para realizar las actividades de la vida diaria. • Deterioro importante de su calidad de vida. • Actitud positiva y colaboradora. 51 Educación del paciente y su familia La participación activa del paciente en el tratamiento y control de su enfermedad es actualmente el principal objetivo de la educación sanitaria. Debe elaborarse con el un plan de cuidados que consiga los siguientes objetivos: • Adecuar los hábitos de vida a las necesidades de salud. • Conseguir el cumplimiento del tratamiento. • Detectar precozmente las agudizaciones. • Instruir en los autocuidados. La elaboración de este plan debe adaptarse a las características de cada paciente (edad, nivel cultural y funcional, etc.). Nutrición Los pacientes con una EPOC presentan frecuentes alteraciones del hábito corporal. Se calcula que más del 25% de los pacientes con EPOC severa están malnutridos. La obesidad empeora la función ventilatoria, pero el problema nutricional más importante es la pérdida de peso en el paciente enfisematoso avanzado. El estado nutricional se asocia a la alteración de la función pulmonar. Estos pacientes responden peor a la hipoxia y presentan mayor predisposición a infecciones pulmonares por alteración de la inmunidad humoral y celular. De todos los parámetros nutricionales, el índice de masa corporal (IMC=Peso en Kg/talla en metros2) es el que guarda mayor relación con el FEV1. La intervención está dirigida a normalizar el peso y mejorar el estado nutricional. Deben aconsejarse comidas poco abundantes y frecuentes, evitando alimentos que precisen una masticación enérgica y prolongada. Los hidratos de carbono aumentan la producción de CO2, por lo que conviene intentar una dieta normocalórica, con un 40-50% en forma de glúcidos y un 40-45% de lípidos. La cantidad de proteínas aconsejada es de 1 g/Kg/día Fisioterapia Respiratoria Incluye básicamente dos tipos de técnicas: – Técnicas de acondicionamiento y regulación del patrón respiratorio (reeducación). – Técnicas de drenaje bronquial. Pretenden mejorar el transporte mucociliar movilizando las secrecciones. Aumenta así el volumen de expectoración diario y disminuyen las resistencias de la vía aérea, mejorando la función pulmonar. 52 Técnicas de entrenamiento al esfuerzo Los pacientes con EPOC disminuyen progresivamente su actividad física, sobre todo por miedo a la disnea, por lo que lentamente van perdiendo resistencia al esfuerzo. Estas técnicas pretenden conseguir una capacidad de ejercicio suficiente, de forma que el paciente tenga autonomía para realizar actividades sencillas como vestirse, caminar o comer. Cualquier programa de entrenamiento debe iniciarse con el paciente estabilizado. Los beneficios del entrenamiento desaparecen poco después de abandonarlo, por lo que antes de iniciar este tipo de terapia se debe comprobar que el paciente y su familia están suficientemente motivados para continuar de forma regular estas actividades. Estas técnicas se basan en los siguientes procedimientos: • Entrenamiento físico general. El entrenamiento no modifica la enfermedad de base, ni mejora el intercambio de gases, pero disminuye las necesidades ventilatorias y la frecuencia cardiaca para un determinado esfuerzo. De esta forma se consigue realizar el mismo esfuerzo con menos disnea. • Entrenamiento de la musculatura ventilatoria. Pretende aumentar la fuerza y la resistencia para evitar el fallo de bomba ventilatoria por fatiga muscular. • Entrenamiento de las extremidades superiores. Algunos pacientes con EPOC refieren disnea intensa en actividades diarias que aparentemente precisan un esfuerzo poco importante de los músculos de los miembros superiores (asearse, levantar objetos, etc.). Se ha confirmado la utilidad de este tipo de entrenamiento, sobre todo con programas que incluyan ejercicios sin apoyo de los brazos. Readaptación psicosocial La percepción por parte del paciente de sus limitaciones genera un sentimiento de baja autoestima que pone en peligro su posición ante la familia y la sociedad. Por ello, el apoyo y la intervención psicosocial se consideran actualmente componentes importantes de la rehabilitación pulmonar. Consiste en realizar diversas tareas orientadas a potenciar la independencia personal. Incluye técnicas de entrenamiento al esfuerzo, de ahorro energético y de adaptación de actividades. Deben evitarse movimientos innecesarios, realizando las actividades despacio y descansando con frecuencia, sin planificar demasiadas simultáneamente. Pueden utilizarse sistemas mecánicos si es posible y normas que simplifiquen el trabajo o actividades como vestirse, comer, subir escaleras, etc. Los consejos deben individualizarse, de forma que cada paciente sea entrenado en las actividades que realiza habitualmente y que le aseguren una vida social satisfactoria. 53 Beneficios y Limitaciones Los beneficios de un programa integral y multidisciplinario de rehabilitación respiratoria en un paciente con EPOC son innegables. Entre ellos tenemos la mejoría en la capacidad para realizar actividades cotidianas, aumento de la tolerancia al esfuerzo, mejoría de los aspectos psicológicos al disminuir el grado de ansiedad y depresión, reducción de los síntomas respiratorios y del número e intensidad de las agudizaciones, reducción del número y días de hospitalización, mejorando por todo ello la calidad de vida del paciente. Las limitaciones que encontramos son, principalmente, la dificultad para conseguir resultados objetivos en la cuantificación de la disnea y los cambios mínimos o nulos obtenidos en las pruebas funcionales respiratorias debido a que suelen ser enfermos con una función pulmonar alterada irreversiblemente. Sería conveniente la aplicación sistemática de cuestionarios de calidad de vida para poder cuantificar los beneficios mencionados anteriormente. Asimismo, son programas que conllevan un alto coste inicial, aunque correctamente planteados han demostrado su eficiencia. Por último, mencionar que los beneficios alcanzados disminuyen rápidamente al terminar el periodo de intervención, por lo que es imprescindible un correcto seguimiento y, sobre todo, una total colaboración por parte del paciente y su familia. 54 EPOC La SEPAR define a la EPOC como el proceso caracterizado por un descenso de los flujos espiratorios que no cambian de manera notable durante periodos de varios meses de tratamiento. Su principal factor etiológico es el tabaquismo DIAGNÓSTICO Debe sospecharse una EPOC en pacientes con historia de tabaquismo que a partir de la quinta década de la vida presentan criterios de bronquitis crónica, infecciones respiratorias recurrentes y disnea progresiva. Es necesario demostrar un patrón espirométrico obstructivo con test broncodilatador negativo para confirmar el diagnóstico (ver algoritmo diagnóstico). La radiografía de tórax y el hemograma son necesarios en la valoración inicial del paciente con EPOC. Se debe solicitar ECG ante sospecha de cor pulmonale o arritmias. La gasometría arterial esta indicada en EPOC avanzados para valorar la existencia de insuficiencia respiratoria y en la indicación de oxigenoterapia. Otras pruebas complementarias aunque pueden ser útiles son de prescripción más limitada. Algoritmo diagnóstico Clasificación según la gravedad TRATAMIENTO DE LA EPOC Tratamiento no farmacológico El tratamiento debe ir encaminado, en la medida de lo posible, a mejorar la función pulmonar y la calidad de vida. Algunas medidas generales como fomentar el ejercicio físico, aconsejar una dieta equilibrada y mantener un peso adecuado, evitar el consumo de alcohol y limitar la utilización de depresores del centro respiratorio y beta-bloqueantes, son recomendables Consejo antitabaco: es la medida terapéutica más importante en todos los grados de la enfermedad. Es junto a la oxigenoterapia la única medida que ha demostrado aumentar la esperanza de vida de estos pacientes. Vacuna antigripal: se recomienda administrarla cada año en otoño Vacuna antineumocócica: actualmente, el papel de la vacuna antineumocócica en el EPOC está por demostrar, pero probablemente está indicada en casos seleccionados. Tratamiento farmacológico Pretende aliviar los síntomas, mantener y en ocasiones mejorar la función pulmonar y disminuir la frecuencia de exacerbaciones. El gráfico es una propuesta para un tratamiento escalonado de la EPOC. Oxigenoterapia crónica domiciliaria (OCD): (ver anexo VI) Rehabilitación pulmonar (ver anexo VII) TRATAMIENTO DE LAS EXACERBACIONES Se basa por una parte en el tratamiento de la disfunción respiratoria mediante incremento de las dosis de broncodilatadores, valorar pautas de corticoides, oxigenoterapia y derivación al hospital. La otra faceta importante del tratamiento es la antibioterapia indicada cuando se cumplen 2 o más criterios de Anthonisen; los antibióticos más utilizados son amoxicilina clavulánico, cefuroxima axetil, macrólidos y quinolonas. SEGUIMIENTO • Consejo antitabaco. • Valorar los signos y los síntomas. • Detectar las complicaciones. • Valorar las exploraciones complementarias. • Valorar el cumplimiento del tratamiento. • Detectar los efectos adversos del tratamiento. • Verificar la técnica de uso de los inhaladores. • Evaluar la calidad de vida y los aspectos psicosociales CRITERIOS DE INTERCONSULTA/DERIVACIÓN Consulta al neumólogo: • Dudas en el diagnóstico o tratamiento. • Indicación de la oxigenoterapia domiciliaria. • Diagnóstico de enfisema en personas menores de 45 años. • Mala respuesta a un tratamiento correcto. Remisión a servicios de urgencias: • Agudizaciones con criterios de gravedad. Consulta con los servicios de rehabilitación pulmonar: • Existencia de indicaciones para programas de rehabilitación pulmonar.