TER tratamiento .qxd
Anuncio

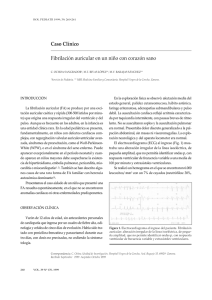
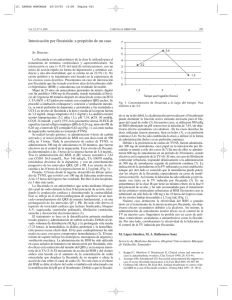
TERAPÉUTICA Tratamiento de la fibrilación auricular P. Cano García y C. Aldudo Avilés Centro de Salud Espronceda. Área 7. Madrid. España. L a fibrilación auricular (FA) es la arritmia más frecuente en la práctica clínica. Es la causa principal de episodios embólicos, el 75%1 de los cuales son accidentes cerebrovasculares. Aunque con frecuencia aparece en pacientes con cardiopatía, en un 30% no es posible detectar patología cardíaca de base. La FA puede ser asintomática o sintomática2. En los pacientes asintomáticos la duración de la FA puede ser desconocida. En la mayoría de los casos, la FA es sintomática y se caracteriza por la aparición de palpitaciones, dolor torácico, disnea de esfuerzo y mareo. Desde el punto de vista electrocardiográfico se caracteriza por la ausencia de ondas P antes del complejo QRS, que son sustituidas por pequeñas oscilaciones de la línea basal isoeléctrica, denominadas ondas f (fig. 1). Según la Sociedad Europea de Cardiología, la FA se clasifica en función de la forma de presentación3. 1. FA recurrente: episodios de FA intercalados con períodos de ritmo sinusal. – Autolimitada o paroxística: dura menos de 48 h y revierte espontáneamente. – Persistente: dura más de 48 h y no revierte espontáneamente, sino que revierte con cardioversión farmacológica o eléctrica. 2. FA permanente, establecida o crónica. Se caracteriza por el ritmo estable en FA y es imposible o no está indicado restablecer el ritmo sinusal. 3. De comienzo o descubrimiento recientes (primer episodio de FA sintomática o primera vez que se diagnostica una FA asintomática). El diagnóstico se establece mediante la historia clínica, la exploración física y el electrocardiograma. Se debe realizar analítica que incluya hemograma, glucosa, colesterol total, colesterol ligado a lipoproteínas de alta densidad, triglicéridos, urea, creatinina e iones (sodio, potasio y calcio). La función tiroidea se debe evaluar siempre que sea una FA de comienzo reciente, con respuesta ventricular rápida o antes de iniciar el tratamiento con amiodarona. El ecocardiograma es necesario siempre. Se podría obviar en una primera crisis autolimitada sin que exista la sospecha de patología cardíaca de base4. TRATAMIENTO DE LA FIBRILACIÓN AURICULAR El objetivo fundamental es intentar restaurar el ritmo sinusal3. Se consideran candidatos a la cardioversión todos los pacientes con FA recurrente, de inicio o descubrimiento recientes, pero se llevará a cabo siempre que sea posible. Se puede hacer cardioversión farmacológica o eléctrica. La cardioversión eléctrica está indicada de forma urgente cuando haya (331) Figura 1 Desde el punto de vista electrocardiográfico, la fibrilación auricular se caracteriza por ritmo irregular, ausencia de ondas P y presencia de ondas f. deterioro hemodinámico y de forma electiva cuando falle la cardioversión farmacológica5. En el tratamiento farmacológico de la FA hay tres estrategias: 1. Tratamiento farmacológico agudo intravenoso para la conversión de la FA a ritmo sinusal. 2. Prevención farmacológica de las recurrencias de la FA paroxística y de la FA persistente poscardioversión. 3. Control de la frecuencia ventricular durante el episodio de FA paroxística o durante la FA persistente o permanente. CARDIOVERSIÓN ELECTIVA (fig. 2) Se realiza en las primeras 48 h desde el inicio del episodio de FA. No se asocia a riesgo aumentado de embolias, por lo que no es necesario anticoagular al paciente antes de llevarla a cabo. Los fármacos de elección son los antiarrítmicos del grupo IC (flecainida y propafenona), aunque se puede utilizar otro tipo de antiarrítmicos3. Digoxina No se ha demostrado que sea más eficaz que el placebo, por lo que no está indicada3. Fármacos antiarrítmicos del grupo IA (quinidina, procainamida y disopiramida) Uso limitado por el riesgo elevado de proarritmias (torsade de pointes). La quinidina produce un aumento de la respuesta ventricular, por lo que es necesario asociar fármacos que disminuyan la conducción en el nodo auriculoventricular3. Fármacos antiarrítmicos del grupo IC (flecainida y propafenona) Son los fármacos de elección en la cardioversión de la FA en pacientes sin cardiopatía estructural. Durante su uso se debe monitorizar la duraJANO 27 JUNIO-3 JULIO 2003. VOL. LXV N.º 1.483 61 Tratamiento de la fibrilación auricular P. Cano García y C. Aldudo Avilés TERAPÉUTICA cos de elección los antiarrítmicos del grupo IA (propafenona y flecainida) y los antiarrítmicos del grupo III (amiodarona y sotalol)3. FA recurrente FA de comienzo reciente FA de descubrimiento reciente Propafenona y flecainida La pauta de propafenona es de 150 mg cada 8 h, y la de flecainida, de 100 mg cada 12 h. Están indicadas en pacientes que carecen de cardiopatía orgánica. Se deben asociar a fármacos que controlen la respuesta ventricular (bloqueadores beta o antagonistas del calcio)3. Evolución 48 horas Amiodarona Sí No Cardioversión farmacológica sc: flecainida/propafenona cc: amiodarona Control de la respuesta ventricular (digoxina, bloqueadores beta, verapamilo) ACO Evaluar 2-24 h 3 semanas Se utilizan 200 mg al día. Está indicada en pacientes con IAM, insuficiencia cardíaca o disfunción ventricular izquierda. A pesar de ser un fármaco muy eficaz, su uso está limitado por los numerosos efectos secundarios, como la oftalmopatía, la fibrosis pulmonar y/o hepática y las alteraciones tiroideas6. Sotalol CV eléctrica externa Persiste FA Ritmo sinusal CV eléctrica externa Persiste FA Ritmo sinusal Individualizar Seguimiento + ACO 4 semanas Seguimiento Pacientes jóvenes Muy sintomáticos Perfil de eficacia Pacientes mayores FA de larga evolución Asintomáticos Perfil de baja eficacia Amiodarona + CV externa En enfisema /obesidad: CV interna También puede utilizarse en pacientes con FA sin patología orgánica o en FA con hipertensión arterial. No obstante, el uso de sotalol puede producir QT largo y arritmias letales secundarias, por lo que su uso es muy restringido3. CONTROL DE LA RESPUESTA VENTRICULAR Se benefician de este tratamiento los pacientes con FA autolimitada porque controla la respuesta ventricular durante los episodios paroxísticos, así como los pacientes con FA persistente con respuesta ventricular rápida y los que presentan FA crónica o permanente. Se considera aceptable una frecuencia cardíaca inferior a 90 lat/min en reposo y menor de 110 lat/min con el ejercicio moderado. La digoxina, a dosis de 0,25 mg al día, es la primera opción de tratamiento, fundamentalmente en la FA asociada a insuficiencia cardíaca. Este fármaco suele utilizarse asociado a bloqueadores beta (atenolol, 50-100 mg al día) o antagonistas del calcio (verapamilo, 240-360 mg al día)3. Control de la frecuencia ventricular + tratamiento antitrombótico TRATAMIENTO ANTITROMBÓTICO Figura 2 Algoritmo de decisión en la fibrilación auricular (FA). SC: sin cardiopatía; CC: con cardiopatía; CV: cardioversión; ACO: anticoagulación oral. ción del QRS, y la administración de los fármacos deberá suspenderse si el QRS se ensancha más de un 50%. Se deben utilizar 600 mg de propafenona en una sola carga o 300 mg de flecainida también en bolo. Fármacos antiarrítmico del grupo III (sotalol, amiodarona, ibutilide y dofetilide) La amiodarona se utiliza en el tratamiento de la FA de inicio reciente, generalmente en pacientes con infarto agudo de miocardio (IAM) o disfunción ventricular izquierda. Se administra a dosis de 5 mg/kg de peso diluidos en 10-20 ml de suero glucosado al 5% en bolo de 3-5 min, en casos de urgencia vital, o 5 mg/kg de peso diluidos en suero glucosado al 5% a una concentración nunca superior a 0,06 mg/ml a pasar en 20-120 min6. PREVENCIÓN DE LAS RECURRENCIAS Se recomienda en pacientes con FA recurrente con episodios frecuentes y sobre todo si son clínicamente mal toleradas. Son fárma62 JANO 27 JUNIO-3 JULIO 2003. VOL. LXV N.º 1.483 Uno de los principales objetivos del tratamiento de la FA es la prevención de las complicaciones tromboembólicas. Según los datos del estudio de Framingham, el riesgo embólico aumenta 5,6 veces en la FA no reumática y 17,6 veces en la FA reumática respecto a la población sin FA7. Debido al alto riesgo tromboembólico de la FA reumática, es indicación absoluta de anticoagulación, manteniendo un INR entre 3 y 4. El problema surge con la FA no reumática. En cuanto a este tipo de FA, hay 5 estudios (BAATAF, CAFA, SPINAF, AFASAK, SPAF)3 que demuestran que el tipo de FA, paroxística o crónica, no afecta al riesgo embólico, pero parece que sí es mayor al inicio de la FA, durante el primer año y después de la cardioversión. El consenso de la Atrial Fibrillation Investigation/American College of Chest Physician (AFI/ACCP)7 estratifica el riesgo de embolia en pacientes con FA. Se establecen tres grupos de riesgo: – Riesgo alto (6%/año): son pacientes con FA que presentan uno o más de los siguientes factores: hipertensión arterial, diabetes mellitus, ictus o accidentes isquémicos transitorios previos, cardiopatía estructural coexistente (valvular, isquémica o insuficiencia cardíaca congestiva) y aurícula izquierda mayor de 55 mm. (332) TERAPÉUTICA Tratamiento de la fibrilación auricular P. Cano García y C. Aldudo Avilés TABLA I Recomendaciones de prevención primaria del ictus en la fibrilación auricular (FA)7 Grupo de riesgo FA aislada, sin FR y edad inferior a 60 años Bajo riesgo Riesgo moderado Riesgo alto ≤ 75 años ≥ 75 años Terapia recomendada Alternativas Ninguna AAS (300 mg/día) AAS o ACO AAS (300 mg/día) ACO, INR 1,6-3 – ACO, INR 2,5 (2-3) ACO, INR 2,5 (2-3) o ACO, INR 2 (1,6-2,5) AAS si ACO contraindicada AAS si ACO contraindicada FR: factores de riesgo; AAS: ácido acetilsalicílico; ACO: anticoagulantes orales. – Riesgo moderado (2%/año): edad mayor o igual a 65 años sin factores de riesgo. – Riesgo bajo (1%/año): edad menor de 65 años sin factores de riesgo. Según esta estratificación, se han emitido unas recomendaciones de prevención primaria del ictus en la FA. Se resumen básicamente en antiagregar a pacientes con bajo riesgo, antiagregar o anticoagular a pacientes con riesgo moderado y anticoagular a pacientes con riesgo alto (tabla I)7. En los pacientes que van a ser sometidos a cardioversión y presentan una FA de más de 48 h de evolución, está indicada la anticoagulación con dicumarínicos (INR 2-3) durante 3 semanas antes y 4 semanas después de la fecha de la cardioversión7. TRATAMIENTO QUIRÚRGICO DE LA FIBRILACIÓN AURICULAR Existe una serie de técnicas quirúrgicas para el tratamiento de la FA, como el desfibrilador implantable auricular o la ablación del nodo auriculoventricular asociada a implantación de marcapasos. En esta línea existen varias opciones en fase de investigación3. Bibliografía 1. Petersen P, Godtfredsen J. Embolic complications in paroxysmal atrial fibrillation. Stroke 1986;17:622-9. 2. Page RL, Wilkinson WE, Clair WK, McCarthy EA, Pritchett EL. Asynthomatic arrytmias in patients with synthomatic paroxysmal atrial. Circulation 1994;89: 224-7. 3. Almendral Garrote J, Martín Huerta E, Medina Moreno O, Peinado Peinado R, et al. Guías de práctica clínica de la Sociedad Española de Cardiología en arritmias cardíacas. Rev Esp Cardiol 2001;54:307-67. 4. Pérez Álvarez L, Ricoy Martínez E. Guía clínica de manejo de la fibrilación auricular. Guías clínicas de la Sociedad Española de Medicina Familiar y Comunitaria 2001;1(5). 5. Van Gelder IC, Crinjs HJ, Van Gilts WH, Vermer R, Liek. Prediction of uneventful cardioversion and manteinance of sinus rhythm from direct current electrical cardioversion of chronic atrial fibrillation and flutter. Am J Cardiol 1999; 68:41-6. 6. Martino E, Bartalena L, Bogazzi F, Braverman LE. The effects of amiodarone on the thyroid. Endocrine Rev 2001;22:240-54. 7. Ruiz-Giménez N, González Ruano P, Suárez C. Abordaje del accidente cerebrovascular. Información Terapéutica del Sistema Nacional de Salud 2002; 26:96-115.