Tema 67 HISTIOCITOSIS DE CÉLULAS DE LANGERHANS
Anuncio
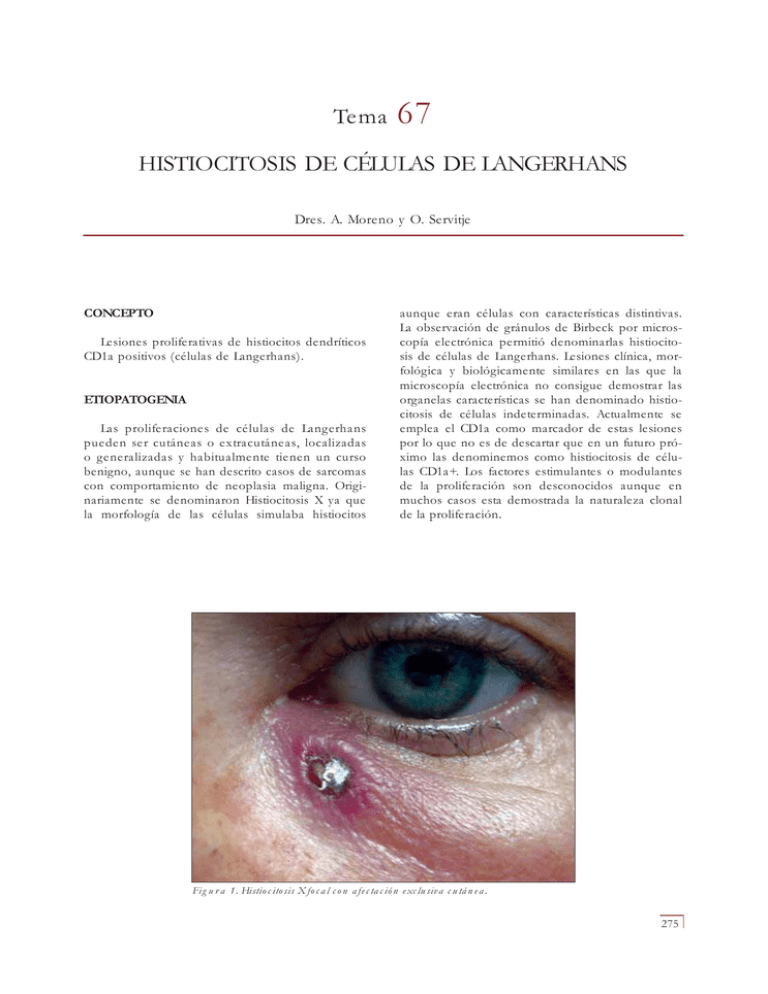
Tema 67 HISTIOCITOSIS DE CÉLULAS DE LANGERHANS Dres. A. Moreno y O. Servitje CONCEPTO Lesiones proliferativas de histiocitos dendríticos CD1a positivos (células de Langerhans). ETIOPATOGENIA Las proliferaciones de células de Langerhans pueden ser cutáneas o extracutáneas, localizadas o generalizadas y habitualmente tienen un curso benigno, aunque se han descrito casos de sarcomas con comportamiento de neoplasia maligna. Originariamente se denominaron Histiocitosis X ya que la morfología de las células simulaba histiocitos aunque eran células con características distintivas. La observación de gránulos de Birbeck por microscopía electrónica permitió denominarlas histiocitosis de células de Langerhans. Lesiones clínica, morfológica y biológicamente similares en las que la microscopía electrónica no consigue demostrar las organelas características se han denominado histiocitosis de células indeterminadas. Actualmente se emplea el CD1a como marcador de estas lesiones por lo que no es de descartar que en un futuro próximo las denominemos como histiocitosis de células CD1a+. Los factores estimulantes o modulantes de la proliferación son desconocidos aunque en muchos casos esta demostrada la naturaleza clonal de la proliferación. Figura 1. Histiocitosis X focal con afectación exclusiva cutánea. 275 Dermatología: Correlación clínico-patológica Figura 2. Letterer-Siwe. Biopsia de una lesión en la forma infantil de la enfermedad. Histiocitosis dérmica con extensión y colonización de la epidermis. Figura 3. Infiltración dérmica en la Histiocitosis X. Células de citoplasmas amplios eosinofílicos con nucleos arriñonados característicos. CLASIFICACIÓN DESCRIPCIÓN CLÍNICA - Las formas agudas diseminadas se presentan habitualmente en niños de menos de 1 año y raramente en niños mayores o adultos. Tiene lesiones cutáneas en el 80% de los casos. Habitualmente hay Forma aguda diseminada (Letterer-Siwe). Formas crónica multifocal. Formas crónicas focales. Formas autoinvolutivas. 276 Histiocitosis de células de Langerhans Figura 4. Histiocitosis X. Positividad de las células de Langerhans dérmicas al CD1a. Figura 5. Histiocitosis X. Imagen de microscopía electrónica donde se observan los gránulos de Birbeck sintomatología sistémica y afectación visceral grave. La presencia de lesiones óseas y cutáneas es un marcador de buen pronóstico mientras que la presencia de lesiones viscerales implica mala evolución. Las lesiones son petequias o múltiples peque- ñas pápulas recubiertas por costras con una distribución y aspecto parecido a dermatitis seborreica. Las formas multifocales aparecen en niños mayores y se caracterizan por el predominio de lesiones óseas. La asociación con diabetes insípida y exoftalmos constituye la tríada característica de la 277 Dermatología: Correlación clínico-patológica enfermedad de Hand-Schüller-Christian aunque en la mayoría de los pacientes no esté presente. La incidencia de afectación visceral es menor y solo hay lesiones cutáneas en una tercera parte de los casos. Las lesiones cutáneas consisten en nódulos y placas que tienden a ulcerarse (Fig. 1), erupción papulosa con costra superficial y, ocasionalmente, lesiones de aspecto xántico con coloración amarillenta. Las formas crónicas focales son lesiones únicas o en pequeño número. Lo más frecuente es la afectación ósea. Las lesiones cutáneas son de nuevo pápulas o pequeños nódulos. Hay una variante infantil con pápulas cutáneas sin afectación visceral. Las formas congénitas autoinvolutivas aparecen en el nacimiento o a las pocas semanas de vida y muestran una evolución que tiende a la desaparición espontánea de las lesiones. Clínicamente las lesiones son nódulos. La aparición de lesiones congénitas en forma no nodular sino diseminada ha de hacer sospechar una forma aguda diseminada no autoinvolutiva. CLAVES CLÍNICAS DIAGNÓSTICAS - Forma aguda diseminada. Afectación cutánea 80%. Lesiones diseminadas petequias o pequeñas pápulas. - Formas crónicas. Afectación cutánea 30%. Placas y nódulos, pápulas con costra o lesiones xánticas. - Forma congénita autoinvolutiva. Al nacimiento. Nódulos. dermis pero no es infrecuente una discreta afectación de la epidermis de superficie (Fig. 2). Las células muestran un patrón inmunohistoquimio particular que las diferencia de otras proliferaciones de células histiocitarias y que se caracteriza por la positividad citoplasmática difusa a la proteína S-100 y al CD1a (Fig. 4). El estudio con microscopía electrónica revela los gránulos de Birbeck característicos en forma de raqueta (Fig. 5). Lesiones de idéntica morfología si gránulos de Birbeck demostrables se han denominado histiocitosis de células indeterminadas. Independientemente de la morfología de las lesiones clínicas y del tipo de enfermedad, el aspecto histológico es similar. Hay, sin embargo, diferencias menores. Lesiones constituidas prácticamente en exclusiva por células CD1a+ son más habituales en las formas agudas diseminadas mientras que la presencia de una reacción acompañante que incluye eosinófilos prominentes o la presencia de lesiones xánticas es más común en las formas crónicas. En general, la apariencia microscópica de las lesiones no permite predecir la existencia de componente visceral asociado ni el comportamiento biológico de la enfermedad. La variante autoinvolutiva es indistinguibles microscópica e inmunohistoquímicamente aunque se han descrito alteraciones ultraestructurales más o menos específicas. CLAVES DEL DIAGNÓSTICO HISTOLÓGICO - Células de hábito histiocitario de citoplasmas amplios y núcleos arriñonados o hendidos. - Positividad a S-100 y cd1a. - Gránulos de Birbeck en microscopía electrónica. DESCRIPCIÓN HISTOLÓGICA TRATAMIENTO El criterio más importante para el diagnóstico es la identificación de la célula proliferante. Se trata de células de hábito histiocitario de citoplasmas amplios levemente eosinófilos que muestran núcleos indentados o arriñonados característicos (Fig. 3) y se acompañan de celularidad linfoide con predominio de linfocitos y eosinófilos, formando una lesión pseudotumoral dérmica. No hay atipia nuclear ni mitosis. Las lesiones suelen estar confinadas a la 278 Las formas crónicas localizadas se manejan en general de forma bastante conservadora. Puede recurrirse a la cirugía o radioterapia o una actitud de “esperar y ver”. Las formas agresivas de la infancia o adulto precisan tratamiento sistémico con corticoides quimio o radioterapia, individualizando cada caso en particular.