tl-161 púrpura trombocitopénica trombótica
Anuncio

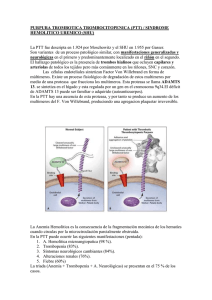
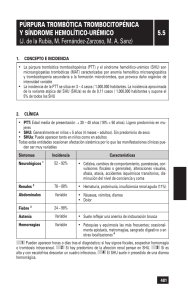
PÚRPURA TROMBOCITOPÉNICA TROMBÓTICA: PRESENTACIÓN DE DOS CASOS CLÍNICOS. Hernández Francisco1, Torres María T2, Flores Yorman2 1: Médico Internista y Adjunto al Servicio de Medicina Interna I del Servicio Autónomo Hospital Central de Maracay. 2: Residentes de Postgrado de Medicina Interna del Servicio Autónomo Hospital Central de Maracay. La púrpura trombocitopénica trombótica (PTT) se caracteriza por la presencia de anemia hemolítica microangiopática, trombocitopenia, manifestaciones neurológicas remitentes, trastornos renales y fiebre. Se considera una entidad rara, con una incidencia estimada de entre 2–10 casos por millón de habitantes. Se observa un predominio en el sexo femenino y, exceptuando las formas congénitas, suele aparecer entre la tercera y la cuarta década, siendo rara en mayores de 70 años, con una mortalidad que alcanzaba alrededor del 90% antes de la introducción del tratamiento con recambio plasmático. Caso 1: paciente femenina de 58 años de edad, quien inicia enfermedad actual dos meses previos al ingreso, cuando presenta astenia e hiporexia, concomitante equimosis no traumáticas en miembros superiores y palidez cutáneomucosa generalizada, acude a facultativo quien evidencia anemia microcítica e hipocrómica y trombocitopenia severa y la refiere a la consulta de Hematología, donde realizan Frotis de sangre periférica evidenciando fragmentación globular, esquistocitos, microesferocitos/reticulocitos 29% y serie plaquetaria disminuida, con LDH elevada (1978 UI/dl), Coombs directo negativo, deterioro de la función renal y ecosonogrma abdominal que reporta Nefritis grado I bilateral, plantea diagnóstico de PTT y refiere al Servicio de Medicina Interna del Hospital Central de Maracay, donde ingresa y se inicia tratamiento con esteroides sistémicos y plasma fresco congelado, evidenciando mejoría clínica y parámetros hematológicos, siendo egresada 14 días posterior a su hospitalización. Caso 2: paciente masculino de 39 años de edad, sin antecedentes patológicos conocidos, quien inicia enfermedad actual 1 mes previo al ingreso, cuando presenta dolor en región lumbar de carácter opresivo de moderada intensidad que no acalmia con analgésicos, concomitante tinte ictérico generalizado leve y fiebre continua cuantificada en 38,5°C, por lo que acude a centro de la localidad donde permanece hospitalizado durante 6 días y en vista de persistir sintomatología y asociarse tos seca y disnea es trasladado a Centro Privado, donde en vista de anemia normocítica normocrómica y trombocitopenia, refieren al Hospital Central de Maracay bajo el planteamiento de un Síndrome Ictérico-febril. Durante su estancia, se descartan causas infecciosas de esta entidad y se solicita valoración por Hematología, quienes realizan frotis de sangre periférica donde evidencian gran fragmentación globular con normoblastemia, esquistocitos y eritroblantos 10%, compatibles con anemia microangiopatica, asociado a Coombs directo negativo, LDH elevada, por lo que plantean diagnóstico de PTT, e inician terapia con esteroides sistémicos y transfusión de Plasma Fresco Congelado, evolucionando lentamente hacia la mejoría, por lo que se plantea iniciar ciclos de plasmaféresis con ascenso satisfactorio del contaje plaquetario y remisión de la sintomatología descrita. En ese contexto, se realiza revisión de la literatura y se describen los criterios clínicos para el diagnóstico de la PTT.