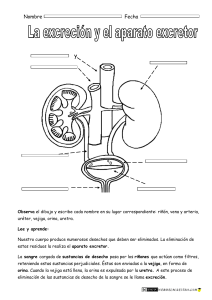
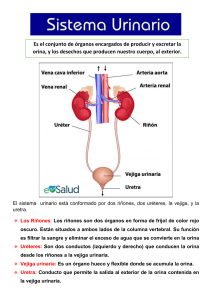
UNIVERSIDAD CATÓLICA DE SANTIAGO DE GUAYAQUIL FACULTAD DE CIENCIAS MÉDICAS CARRERA DE ENFERMERÍA “SAN VICENTE DE PAÚL” TEMA: Proceso de atención de Enfermería en pacientes con alteraciones del tracto urinario. Noviembre 2017. AUTOR/A: …………………….. …………………… ………………………… ………………………… …………………………… Tutoría Docente : Lic. Dr. . …. …. Guayaquil - Ecuador 2017 INDICE Indice ...................................................................................................................... 2 Resumen ................................................................................................................ 4 Introducción ............................................................................................................ 5 1. Objetivos .......................................................................................................... 6 1.1. Objetivo general ........................................................................................... 6 1.2. Objetivos específicos .................................................................................... 6 2. Fundamentación teórica ................................................................................ 7 2.1. Anatomía y fisiología del sistema urinario ................................................ 7 2.2. Los riñones situación y principales relaciones anatómicas .......................... 7 2.3. Inervación e irrigación .................................................................................. 8 2.4. Morfología externa ........................................................................................ 8 2.5. Morfologia interna: seno, parénquima renal (corteza y médula) y vascularización ....................................................................................................... 9 2.6. Vías urinarias infrarrenales: cálices y pelvis renal ........................................ 9 2.7. Uréteres, vejiga y uretra ............................................................................. 10 2.8. Proceso de atención de enfermería ............................................................ 12 2.8.1. Etapas del proceso de atención de enfermería ......................................... 12 2.8.2. Valoración del patrón eliminación por margory gordon ............................. 13 2.8.3. Valoración de la necesidad de eliminación por virginia henderson ..... 14 2.8.4. Importancia de la eliminación urinaria ........................................................ 14 2.8.5. Intervenciones de enfermería .................................................................... 15 2.9. Generalidades sobre la infección urinaria .................................................. 16 2.9.1. Infección de vías urinarias en la mujer .................................................... 16 2.9.2. Infección de vías urinarias en el hombre ................................................. 16 2.9.3. Infección de vías urinarias en ancianos internados en instituciones ....... 16 2.10. Patologías más frecuentes en el tracto urinario ................................ 18 2.10.1. Cistitis .................................................................................................. 18 2.11. Pielonefritis.............................................................................................. 20 2.12. Prostatitis ................................................................................................ 24 2.13. Hipertrofia prostática benigna ................................................................. 25 2.14. Litiasis ..................................................................................................... 27 2.15. Cuidados preoperatorio de enfermería.................................................... 28 2.16. Diagnósticos de enfermería ( nanda) ...................................................... 29 3. Conclusiones ................................................................................................. 34 Bibliografía ........................................................................................................... 35 RESUMEN Las alteraciones en el tracto urinario son muy comunes en la comunidad y en el ámbito hospitalarios, tanto así, que la Infección del Tracto Urinario (ITU) es la más común de las infecciones nosocomiales que se producen en el entorno de la atención especializada. En esta investigación fundamentales de las alteraciones en el aplicación se abordan los aspectos sistema urinario sobre todo en la del proceso de atención de Enfermería. Así mismo se establece la relevancia clínica que representa el trastorno del aparato urinario como factor de riesgo de padecer una infección urinaria y destacar la importancia de los cuidados de enfermería en la prevención de dichas alteraciones. Se exponen posibles diagnósticos de enfermería fundamentados en la relación metodológica NANDA – NOC – NIC, a fin de facilitar una mejor actuación profesional organizada, homogénea, individualizada e integral. INTRODUCCIÓN La ciencia de la Enfermería se basa en un amplio sistema de teorías. El Proceso de Atención de Enfermería, es el método, mediante el cual se aplica este sistema a la práctica enfermera. Se trata de un enfoque deliberativo para la resolución de problemas que exige habilidades cognitivas, técnicas e interpersonales y va dirigido a cubrir las necesidades del usuario, del sistema familiar o comunitario (1). Actualmente, el Proceso de Atención de Enfermería (P.A.E) es considerado como un método científico que posibilita al enfermero/a realizar planes de cuidados en forma directa e individualizada, de manera racional, lógica y sistemática; considerada como la base del ejercicio de la profesión, por ser la aplicación del método científico en la práctica asistencial, en donde radica su importancia. El instrumento además de repercutir sobre la profesión, también lo hace sobre el vínculo paciente-enfermero, al brindarles varias ventajas, entre ellas, asegurar la calidad de los cuidados, proporcionar la base para el control operativo, el medio para coordinar y hacer investigación en Enfermería, debido a que, las enfermeras/os emplean el pensamiento crítico; logrando así la satisfacción profesional, comprometiendo a los usuarios en el cuidado de su salud y sobre todo brindan una atención holística e individualizada, lo que reduce el porcentaje de errores, facilita la comunicación; el planteamiento de objetivos claros, la autonomía, el crecimiento y la consideración profesional que ha pasado de ser un arte a una ciencia (2). Una buena práctica en los cuidados de enfermería es esencial para la disminución de los problemas en el tracto urinario, adecuando los cuidados a las características individuales de las personas con un rigor metodológico y con una perfecta sincronización con el resto de profesionales del equipo, a fin de garantizar la mejor práctica, minimizando la incidencia de las patologías del tracto urinario, a fin de evitar los factores de riesgo y mejorar las condiciones de vida y de salud (2) . 1. Objetivos 1.1. ⁻ Objetivo general Describir el proceso de atención de enfermería en pacientes con alteraciones en el tracto urinario. 1.2. Objetivos específicos - Describir las etapas del proceso de atención de enfermería en pacientes con alteraciones en el tracto urinario. - Compilar información acerca de anatomía y fisiología del tracto urinario. - Compilar información basada en diagnósticos , resultados esperados e evidencia científica intervenciones de pacientes con alteraciones en el tracto urinario acerca de enfermería en 2. Fundamentación Teórica 2.1. Anatomía y fisiología del sistema urinario El sistema urinario es el conjunto de órganos que participan en la formación y evacuación de la orina. Está constituido por dos riñones, órganos densos productores de la orina, de los que surgen sendas pelvis renales como un ancho conducto excretor que al estrecharse se denomina uréter, a través de ambos uréteres la orina alcanza la vejiga urinaria donde se acumula, finalmente a través de un único conducto, la uretra, la orina se dirige hacia el meato urinario y el exterior del cuerpo (3). Los riñones filtran la sangre y producen la orina, que varia en cantidad y composición, para mantener el medio interno constante en composición y volumen, es decir para mantener la homeostasis sanguínea. Concretamente, los riñones regulan el volumen de agua, la concentración iónica y la acidez (equilibrio ácido base y pH) de la sangre y fluidos corporales, además regulan la presión arterial, eliminan residuos hidrosolubles del cuerpo, producen hormonas y participan en el mantenimiento de la glucemia, en los estados de ayuno (3). 2.2. Los riñones situación y principales relaciones anatómicas Los riñones están situados en el abdomen a ambos lados de la región dorsolumbar de la columna vertebral, aproximadamente entre la 12ª vértebra dorsal y la 3ª vértebra lumbar, situándose el derecho en un plano inferior al izquierdo, debido a la presencia del hígado (3). La cara posterior de cada riñón se apoya en la pared abdominal posterior formada por los músculos posas mayor, cuadrado de los lomos y transverso del abdomen de cada lado, su cara anterior está recubierta por el peritoneo, de ahí que se consideren órganos retroperitoneales. A través de la membrana peritoneal, los riñones se relacionan con los órganos intraabdominales vecinos (3). El riñón derecho se relaciona con la vena cava inferior, la segunda porción del duodeno, el hígado y el ángulo hepático del colon, con los dos últimos a través del peritoneo. El riñón izquierdo se relaciona con la arteria aorta abdominal, el estómago, el páncreas, el ángulo esplénico del colon y el bazo. El polo superior de cada riñón está cubierto por la glándula suprarrenal correspondiente, que queda inmersa en la cápsula adiposa (3). 2.3. Inervación e irrigación La inervación de ambos riñones corre a cargo de los nervios renales que se originan en el ganglio celíaco, estructura nerviosa del sistema nervioso autónomo simpático situada sobre la arteria aorta abdominal, a ambos lados del tronco arterial celíaco, justo por debajo del diafragma. Los nervios renales forman el plexo renal que penetra en los riñones acompañando a las arterias renales, la mayoría son vasomotores (inervan vasos sanguíneos), de manera que regulan el flujo sanguíneo renal (3). La irrigación de los riñones es muy abundante en relación a su peso y se debe a la función de depuración sanguínea que éstos realizan; las arterias renales derecha e izquierda son ramas de la arteria aorta abdominal, de la cual se originan a nivel de la primera vértebra lumbar, al penetrar por el hilio renal forman parte del pedículo renal (ver hilio renal). Ambas arterias aseguran un aporte de sangre de unos 1200 ml por minuto, en reposo, volumen que representa entre un 20 y 25 % del gasto cardíaco en reposo. El retorno venoso de los riñones se produce a través de las venas renales derecha e izquierda que drenan a la vena cava inferior (3). 2.4. Morfología externa Los riñones son de color rojizo, tienen forma de habichuela, en el adulto pesan entre 130 g y 150 g cada uno y miden unos 11cm. (de largo) x 7cm. (de ancho) x 3cm. (de espesor). En cada riñón se distingue un polo superior y uno inferior; dos caras, la anterior y la posterior; dos bordes, el externo o lateral convexo y el medial o interno cóncavo que presenta en su porción central el hilio renal, éste es una ranura por donde entran y salen nervios, vasos linfáticos, vasos arteriovenosos y la pelvis renal, estos últimos constituyen el pedículo renal que se dispone de la siguiente forma, de delante a atrás: vena renal, arteria renal y pelvis renal. Envolviendo íntimamente al parénquima renal se encuentra primero la cápsula fibrosa, por fuera de ésta se encuentra la cápsula adiposa y aún más externamente se sitúa la aponeurosis renal (4). 2.5. Morfologia interna: seno, parénquima renal (corteza y médula) y vascularización En un corte frontal del riñón observamos dos elementos bien diferenciados: una cavidad llamada seno renal, cuyo orificio es el hilio renal y el tejido llamado parénquima renal, que a su vez presenta dos zonas de distinto aspecto y coloración: la corteza renal lisa y rojiza, en la periferia y la médula renal de color marrón, situada entre la corteza y el seno renal (4). El seno renal es la cavidad del riñón que se forma a continuación del hilio renal, contiene las arterias y venas renales segmentarias e interlobulares, los ramos nerviosos principales del plexo renal y las vías urinarias intrarrenales (ver vías urinarias): los cálices renales menores y mayores y la pelvis renal, todos ellos rodeados de tejido graso que contribuye a inmovilizar dichas estructuras (3). El parénquima renal es la parte del riñón que asegura sus funciones, está constituido por las nefronas, cada una con una porción en la corteza y otra en la medula renal (3). La corteza renal es la zona del parénquima situada inmediatamente por debajo de la cápsula fibrosa, tiene un aspecto liso, rojizo y un espesor aproximado de 1cm., se prolonga entre las pirámides formando las columnas de Bertin. En la corteza y las columnas se disponen los corpúsculos renales y los conductos contorneados de las nefronas (ver las nefronas), además de los vasos sanguíneos más finos (4). La médula renal es de color marrón y textura estriada, consta de 8 a 18 estructuras cónicas, las llamadas pirámides renales o de Malpighi, cuyos vértices, dirigidos hacia el seno renal, se denominan papilas (3). 2.6. Vías urinarias infrarrenales: cálices y pelvis renal Son el conjunto de canales excretores que conducen la orina definitiva desde su salida del parénquima renal hasta el exterior del riñón: los cálices menores y mayores, la pelvis renal (5). Los cálices menores son unas estructuras visibles macroscópicamente, en forma de copa, situados en el seno renal. Recogen la orina procedente de los conductos papilares que desembocan en la papila renal (vértice agujereado de cada pirámide medular). En cada riñón hay tantos cálices menores como pirámides, es decir entre 8 y 18 aproximadamente (5). Los cálices mayores, en número de 2 a 3 por riñón, conducen la orina de los cálices menores a la pelvis renal. La pelvis renal se forma por la reunión de los cálices mayores, es un reservorio con capacidad para 4-8 cm3 de orina, tiene actividad contráctil que contribuye al avance de la orina hacia el exterior. La pelvis renal tiene una porción intrarrenal, situada en el seno renal y una porción extrarrenal, a partir del hilio, que se hace progresivamente más estrecha hasta continuarse con el uréter (4) . 2.7. Uréteres, vejiga y uretra Son los uréteres, la vejiga urinaria, la uretra: La pelvis renal de cada riñón se continua con el uréter correspondiente éstos son dos finos conductos músculo membranosos (entre 4 y 7 mm de diámetro), retroperitoneales, que terminan en la base de la vejiga urinaria, dibujando un trayecto de entre 25 a 30 cm., con una porción abdominal y una pelviana (5). En su trayecto abdominal, los uréteres descienden verticalmente, apoyados sobre la pared muscular abdominal posterior (a lo largo del músculo Psoas), recubiertos por el peritoneo. Al penetrar en la cavidad pélvica, cruzan los vasos ilíacos comunes iniciándose su trayecto pélvico. A continuación, en el hombre, los uréteres pasan por debajo de los conductos deferentes, mientas que en la mujer lo hacen por debajo de las arterias uterinas (4). Finalmente los dos uréteres llegan al fondo vesical donde se abocan, atraviesan la pared vesical siguiendo un trayecto oblicuo de arriba abajo y de fuera adentro. Este trayecto explica la ausencia de reflujo vesicoureteral cuando la vejiga está llena, y se puede considerar una verdadera válvula fisiológica. La pared de los uréteres consta de tres capas: la mucosa, que recubre la luz del tubo, la muscular intermedia, compuesta por células musculares lisas con actividad contráctil y la serosa externa constituida a base de fibras conjuntivas (5). La vejiga urinaria es un órgano muscular hueco situado en la cavidad pélvica, es un reservorio de orina con capacidad máxima fisiológica de hasta 800 ml, aunque en determinadas patologías puede exceder bastante este volumen. Cuando está vacía, la vejiga adopta una forma triangular de base ancha situada hacia atrás y hacia abajo, el fundus, el cuerpo vesical se estrecha hacia delante coincidiendo en su borde anterior con el borde superior de la sínfisis púbica. La cara superior (sobre la cual se apoya el útero en la mujer) es ligeramente cóncava, a no ser que contenga un gran volumen de orina (700cl aprox.), en cuyo caso, la cara superior forma una cúpula que sobrepasa la sínfisis púbica (5). En el fundus vesical hay tres orificios, los dos ureterales, separados por unos 4-5 cm. y el orificio uretral, punto de partida de la uretra, los tres delimitan un espacio triangular denominado trígono vesical (4). La capa muscular de la pared vesical está constituida por una potente red de fibras musculares lisas, músculo detrusor, que permiten una contracción uniforme de este órgano. La capa muscular está revestida interiormente por la mucosa y submucosa. El orificio uretral y el inicio de la uretra están rodeados por dos esfínteres: uno de control involuntario formado por haces del músculo pubovesical y otro de control voluntario formado por fibras del músculo transverso profundo del periné que forma parte del diafragma urogenital (5). La uretra femenina es un conducto de unos 3-4 cm. de longitud destinado exclusivamente a conducir la orina. Nace en la cara inferior de la vejiga, desciende describiendo un trayecto ligeramente cóncavo hacia delante, entre la sínfisis púbica por delante y la pared vaginal por detrás, desemboca en el meato uretral externo de la vulva, entre el clítoris por delante y el orificio vaginal por detrás. Poco antes del meato, la uretra atraviesa el músculo transverso profundo del periné que constituye su esfínter externo, de control voluntario (5). La uretra masculina tiene una longitud de entre 20-25 cm repartidos en varios segmentos: (1) uretra prostática, segmento de unos 3-4cm de longitud y 1cm de diámetro que atraviesa la próstata. (2) uretra membranosa de 1cm aprox. de longitud, que atraviesa el músculo transverso profundo del periné, el esfínter voluntario del conducto. (3) uretra esponjosa, que se dispone a todo lo largo del cuerpo esponjoso del pene, hasta el meato uretral. 2.8. Proceso de atención de enfermería El Proceso Atención de Enfermería (PAE) es un término que se aplica en un sistema de intervenciones propias de enfermería para el cuidado de la salud del individuo familia y comunidad, implica el uso del método científico para la identificación de las necesidades. El (PAE) lo integran 5 etapas: valoración, diagnóstico, planificación, ejecución y evaluación, como todo método, sus etapas son sucesivas y se relacionan entre sí (6). Aunque el estudio o análisis de cada una de las etapas se hace de forma independiente, tiene un carácter metodológico, ya que en la puesta en práctica, ninguna es ajena a las demás, por el contrario se relacionan de manera directa, su ejecución permite la integridad de los cuidados, cubrir los intereses y necesidades que el usuario manifiesta para el cuidado de su salud (6). Es un método flexible adaptable y aplicable en todas las situaciones en el proceso de pérdida de la salud o en el mantenimiento de la misma. Proporciona un enfoque intencional, sistemático y organizado de la práctica, incluye la identificación de signos y síntomas para integrar su valoración, el diagnostico de problemas y necesidades, la planificación y la administración de los cuidados, así como la evaluación de los resultados (7) 2.8.1. Etapas del proceso de atención de enfermería El proceso de atención de enfermería suele tener una serie de etapas, entre las que podemos destacar las siguientes: Valoración En esta etapa se realiza inicialmente una recogida de datos en relación al paciente para conocer su situación. Las fuentes de información para la obtención de datos suelen ser las siguientes: el historial médico del paciente, el propio paciente, su familia o alguna persona relacionada con él. Esta información va a ser la base para la toma de decisiones que se lleve a cabo posteriormente (8). Diagnóstico.- en esta etapa se llega a una conclusión en base a la valoración desde el punto de vista de la enfermería de los datos llevada a cabo en la fase anterior. El diagnóstico de enfermería puede ser distinto del diagnóstico médico (8). Planeación.- En esta tercera fase, una vez valorada la información proveniente de las diversas fuentes anteriormente mencionadas y elaborado un diagnóstico de enfermería se establecen los cuidados de enfermería que se van a realizar (8). Ejecución.- Esta etapa es decisiva dentro del proceso de atención de enfermería y supone la puesta en práctica de las decisiones que se hayan tomado en la etapa anterior, es decir, se ejecutan los cuidados que se ha decidido aplicar. En esta fase es muy importante la recogida de datos para poder valorarlos en la fase siguiente (8). Evaluación.- En la fase de evaluación, una vez aplicados los cuidados al paciente, se determina si el estado del paciente se corresponde con los resultados que se esperaban. En esta fase del proceso se valora si la evolución es correcta o se deben introducir cambios en las decisiones tomadas (8). La evaluación requiere el examen de varios aspectos como: el examen físico del paciente, el análisis del historial clínico y la entrevista con el paciente, entre otros(8). 2.8.2. Valoración del patrón eliminación por Margory Gordon ¿ Qué valora ? Describe las funciones excretoras intestinal, urinaria y de la piel ¿ Cómo se valora? Intestinal: Consistencia, regularidad, dolor al defecar, sangre en heces, uso de laxantes, presencia de ostomías, incontinencia. Urinaria: Micciones/día, características de la orina, problemas de micción, sistemas de ayuda (absorbentes, colectores, sondas, urostomías), incontinencias Cutánea: Sudoración copiosa Resultado del patrón: El patrón está alterado si: ⁻ Intestinal: existe estreñimiento, incontinencia, diarrea, flatulencia, o la persona precisa sistemas de ayuda (laxantes, enemas, ostomías). ⁻ Urinario: si presenta incontinencias, retención, disuria, nicturia, poliuria, polaquiuria o utiliza sistemas de ayuda (absorventes, colector, sondas o urostomías) ⁻ Si sudación excesiva (9) 2.8.3. Valoración de la necesidad de eliminación por Virginia Henderson Esta se define como la necesidad que tiene el organismo de deshacerse de las sustancias perjudiciales e inútiles que resultan del metabolismo. La excreción de deshechos se produce principalmente por la orina y las heces y también a través de la transpiración, respiración pulmonar y la menstruación. Tiene una gran importancia para la vida ya que con ella mantenemos el equilibrio de líquidos y sustancias del medio interno, y al eliminar las sustancias de deshecho mantenemos un funcionamiento adecuado de los diferentes órganos (9). 2.8.4. Importancia de la eliminación urinaria Filtra la sangre a través del riñón de sustancias innecesarias tales como la urea exceso de agua, electrolitos, glucosa, aminoácidos, ácido úrico y creatinina manteniendo así el equilibrio. Esta sustancia eliminada es la orina (9). Factores que influyen en la satisfacción de la necesidad de eliminar. Los factores que influencian la satisfacción de las necesidades permiten identificar los valores adecuados en su satisfacción desde la unicidad de la persona. Estos factores son biofisiológicos, que hacen referencia a las condiciones genéticas de la persona y al funcionamiento de sus aparatos o sistemas u órganos de acuerdo con su edad, etapa de desarrollo y estado general de salud. Los psicológicos que se refieren a sentimientos, pensamientos, emociones, inteligencia, memoria, psicomotricidad, nivel de conciencia, sensopercepción y habilidades individuales y de relación, y finalmente los factores socioculturales que se refieren al entorno físico de la persona y a los aspectos socioculturales de este entorno que están influenciando a la persona. El entorno sociocultural incluye lo relativo a los valores y normas que proporciona la familia, escuela, las leyes (9). Características de la orina. Parámetros Color Amarillo, ámbar. Turbidez Clara. Densidad 1005 a 1025. Acidez. Proteínas. 4,8 a 7,5 Ninguna. Niño: 500 a 1200ml/día. Adulto : 1200 a 1400ml/día. Niño:4-5 veces/día. Adulto: 5-6 veces/día. Persona mayor: 6-8 veces/día. Cantidad Frecuencia Normales. 2.8.5. Intervenciones de enfermería 1.-Vigilar y asistir al paciente en esta necesidad proporcionándole orinal o cómodo , respetando su individualidad. 2.-Proporcionar un ambiente agradable en el servicio o sala. 3.-Vigilar las características de las evacuaciones de acuerdo al código de las mismas vigilar la presencia de sangre , pus o parásitos. 4.-Vigilar las características de la orina en frecuencia, cantidad, color y olor 5.- Vigilar la presencia de sangre, pus y otras substancias en la orina. 7.- Realizar un test en orina con tirilla reactiva. 8.- Tomar muestras para laboratorio como son examen general de orina. Urocultivo, depuración de creatinina o gonadotropinas . 9.- Instalar y vigilar su funcionamiento de la sonda vesical. 10.- Participar en la instalación de la sonda supra - púbica . 11.- Cambio de pañal . 12.- Aplicar medicamentos diuréticos, antibióticos y laxantes antiparasitarios 13.- Aplicar enema evacuante. 14.-Vigilancia y manejo de estomas , colocación de bolsa de colostomía 16.-Toma de muestra para coproparasitoscopico, amiba en fresco, coprocultivo 17.- Vigilar la presencia y características del vómito 18.- Vigilar la presencia y características del sangrado trasvaginal 19.- Realizar la medición de la orina, calcular la cantidad de evacuación en mililitros, calcular las perdidas insensibles del sudor y respiración medir los drenes y succión gástrica. . 20.- Realizar el control de líquidos hacer un balance de estos 21.- Aplicar la diálisis peritoneal 22.- Realizar la hemodiálisis (10) 2.9. Generalidades sobre la infección urinaria La infección urinaria es una de las enfermedades infecciosas más frecuentes y la patología más común del tracto urinario. Se define como la colonización microbiana de cualquier parte del tracto urinario. Las infecciones del tracto urinario abarcan un espectro de entidades clínicas y patológicas que comprometen diversas regiones del tracto urinario. Cada entidad se comporta diferente la una de la otra (11). 2.9.1. Infección de vías urinarias en la mujer Su incidencia es mayor en la mujer, debido a lo corto de la uretra femenina y su proximidad anatómica con la vagina y el recto. El primer paso en la patogenia en las infecciones del tracto urinario en la mujer es la colonización bacteriana de la uretra y la vagina, además la atrofia del epitelio uretral, con el envejecimiento disminuye la fuerza del chorro urinario y por lo tanto disminuye la eficacia del lavado de bacterias con la micción (11). 2.9.2. Infección de vías urinarias en el hombre La longitud de la uretra en el hombre, su distancia desde el recto y las propiedades bactericidas del líquido prostático por lo general protegen contra dichas infecciones, así pues, estas son menos frecuentes en el hombre y cuando ocurren indican una anormalidad funcional o estructural del aparato genito urinario (11). 2.9.3. Infección de vías urinarias en ancianos internados en instituciones En los mayores de 65 años, la incidencia se puede deber a cambios en la función vesical y del suelo pélvico, disminución de las defensas inmunológicas y crecimiento y obstrucción prostática. Los factores que contribuyen a las infecciones en dicha población son: Gran frecuencia de enfermedades crónicas. Uso constante de agentes antimicrobianos. Presencia de úlceras por presión infectadas. Inmovilidad y vaciamiento incompleto de la vejiga (11). Factores protectores de la vejiga Efectos de antiadherencia mediados por las células de la vejiga. ⁻ GAG: (glucosaminoglucano). Factor de antiadherencia. Ejerce un efecto de protección no específico contra bacterias. La GAG atrae moléculas de agua y se forma una barrera de agua que sirve como capa de defensa entre la vejiga y la orina. ⁻ El flujo urinario que realiza un barrido de gérmenes. ⁻ Capacidad que tiene la vejiga de vaciar completamente la orina sin dejar residuo. ⁻ Actividad antimicrobiana de la orina por su alta osmolaridad, elevada concentración de la úrea, ácidos orgánicos, pH bajo y su efecto de dilución. La vejiga normal está capacitada para desalojar por si misma gran cantidad de bacterias a los 2 días de haberse introducido; para que suceda la infección, la bacteria debe llegar a la vejiga, atacar y colonizar el epitelio de las vías urinarias para ser lavada por la micción, evadir los mecanismos de defensa del huésped e iniciar la inflamación (12) . Etiología La mayoría de las infecciones del tracto urinario se originan por vía ascendente a partir del reservorio constituido por la flora fecal del tubo digestivo, un número excesivo de bacterias fecales a nivel de la mucosa vaginal y la uretra. Está asociado con un incremento en la susceptibilidad a las infecciones del tracto urinario. Microorganismos como staphylococcus saprophyticus y streptococcus fecalis, los hongos (cándida), las mycobacterias y los virus, son también agentes causales de infección urinaria (12). E. Coli: responsable del 60 - 90 % de las infecciones urinarias adquiridas en la comunidad y del 50 % de las infecciones adquiridas intrahospitalariamente. El otro gran % es producido por bacterias oportunistas. Sus flagelos le dan movilidad para ascender por el tracto urinario. La producción de endotoxinas inhibe la peristalsis uretral y por lo tanto el flujo urinario, lo cual favorece el ascenso bacteriano y la lesión rena (12) l. Proteus mirabilis: es mas frecuente en los hombres, tiene predilección por el tracto urinario superior. Es móvil, posee fimbrias y produce ureasa, la cual desdobla la urea y produce amonio, creando una orina alcalina. Klebsiella, enterobacter y serratia: son infecciones mas frecuentes en medios hospitalarios y en pacientes sometidos a instrumentación o con sondas uretrales (12). 2.10. Patologías más frecuentes en el tracto urinario 2.10.1. Cistitis Es una inflamación de la vejiga urinaria, causada con mayor frecuencia por infección ascendente de la uretra (13). Etiología Puede deberse por flujo urinario retrógrado de la uretra hacia la vejiga (uretrovesical), contaminación fecal o uso de catéter o cistoscopia, es más común en mujeres que en varones (13). La inflamación uretral puede deberse a un irritante químico, los productos que pueden irritar con más frecuencia son los productos higiénicos femeninos perfumados, compresas sanitarias, pomadas, espermicidas y baños de burbuja. Fisiopatología Cuando los mo patógenos invaden las vías urinarias se producen diversos cambios en la micción, la vejiga se irrita y pierde parte de su capacidad de llenado, esta irritación reduce los efectos antiadherentes de la mucosa y permite la colonización bacteriana al alterarse la capacidad de llenado, la vejiga pierde la elasticidad, con el avance de la inflamación (13). Signos y síntomas ⁻ Poliuria, urgencia miccional, ⁻ Tenesmo urinario que consiste en: micciones poco abundantes acompañadas de deseo constante de orinar, si los llegan al cuello vesical y uretra puede producirse disuria, hematuria, polaquiuria, nicturia, dolor suprapúbico y pélvico, orina turbia y maloliente. ⁻ A la exploración física, el dolor en la zona hipogástrica puede ser el único hallazgo (13). Medios diagnósticos ⁻ Parcial de orina: donde se evidencia bacteriuria y piuria. ⁻ Urocultivo: que mostrará el germen causal. ⁻ No se requieren estudios radiográficos o invasivos a no ser que se sospeche un factor anatómico o funcional precipitante o agravante. Se utiliza cistoscopia en casos de estenosis uretral. Laboratorio: cuadro hemático completo. Tratamiento ⁻ En infecciones no complicadas una terapia de una sola dosis o de 3 días, es suficiente. ⁻ Dosis única: amoxicilina 3 gr. O trimetoprin sulfa 320 mg- 1600 mg con una ⁻ Efectividad del 85 a 100 %. ⁻ Cuando es complicado existen factores de riesgo, si se trata de un hombre la duración debe ser de 7 días o más. ⁻ Pacientes sépticos o con intolerancia a la vía oral, recibirán inicialmente por vía endovenosa. ⁻ Una buena hidratación para favorecer la diuresis por su efecto de barrido. ⁻ Paciente con vida sexual activa se deben dar instrucciones como: miccionar antes e inmediatamente después de la relación sexual (13). Actividades de enfermería ⁻ Cuidados para el hogar ⁻ Explicar al paciente la necesidad de completar el tratamiento prescrito, tomar ⁻ Exactamente las dosis indicadas y volver para realizarse un análisis. ⁻ Recomendar al paciente que beba gran cantidad de agua. Aproximadamente 8 vasos diarios. ⁻ Evitar el desodorante vaginal, baños de burbujas u otras sustancias irritantes ⁻ Como jabones fuertes o perfumados en la zona perineal y si utilizan diafragmas ⁻ Para evitar embarazo, es recomendable cambiar a otro método anticonceptivo. ⁻ Después de defecar las mujeres se deben limpiar de adelante hacia atrás para no contaminar la entrada de la uretra con restos fecales. ⁻ Miccionar al primer signo de necesidad y no demorar la micción y orinar como mínimo cada 3 horas. ⁻ Explicar al paciente cuales son los síntomas de infección urinaria: disuria, orina mal oliente, poliuria, urgencia, escozor al orinar y buscar asistencia médica inmediata. ⁻ Explicar al paciente la forma correcta de recoger la muestra de orina y asegurarse de que haya comprendido. ⁻ Orinar antes y después de la relación sexual. ⁻ No cruzar las piernas. ⁻ No usar ropa apretada. ⁻ Usar papel higiénico blanco. ⁻ Evitar el té, café, bebidas bicarbonatadas, alcohol, que irritan la vejiga. ⁻ Evitar la ropa interior de nylon y utilizar solo prendas de algodón para impedir ⁻ Que se forme un entorno húmedo y caliente (13). 2.11. Pielonefritis Infección aguda del parénquima y la pelvis renal que compromete uno o ambos riñones (13). Pielonefritis aguda (desarrollo súbito de inflamación renal). Súbita o severa. Los síntomas aparecen, cambian o empeoran rápidamente. Las bacterias llegan a la vejiga por la uretra y ascienden hacia el riñón (13). La pielonefritis por lo general es secundaria a reflujo ureterovesical, en el cual una válvula incompetente permite a la orina regresar (reflujo) a los uréteres. Entre otras causas se encuentran: obstrucción de las vías urinarias (que aumenta la susceptibilidad de los riñones a la infeccion), tumores de la vejiga, estenosis, hiperplasia prostática benigna y cálculos renales (13). Signos y síntomas Escalofrío, fiebre, dolor lumbar, bacteriuria y piuria, nauseas, vómito y diarrea, frecuente dolor en flancos, diaforesis, orina turbia y olor fétido, malestar general, orina hematúrica, síntomas urinario bajos: polaquiuria, disuria, urgencia urinaria y tenesmo vesical (13). Dolor de localización epigástrica subcostal o hacia la base del hemitórax lo que obliga al diagnóstico diferencial con apendicitis, colecistitis, pancreatitis o proceso neumónico (13). ⁻ Hematuria en la fase aguda. ⁻ Las manifestaciones suelen remitir con el tratamiento en 48 a 72 horas. ⁻ Casos severos: shock séptico y falla renal. ⁻ Al examen físico: paciente sudoroso, taquicárdico, dolor a la percusión en uno o ⁻ Ambos ángulos costo vertebrales, con desviación de la columna y esto produce ⁻ Espasmo lumbar. ⁻ Valoración abdominal: resistencia muscular, se palpa riñón crecido y doloroso, ⁻ Distensión abdominal y disminución de los ruidos peristálticos. ⁻ En casos extremos se presenta esplenomegalia, hipotensión, oliguria y shock. Medios diagnósticos ⁻ Hemograma: leucocitosis, con predominio de polimorfonucleares neutrófilos y desviación a la izquierda. ⁻ Casos severos: anemia y sedimento elevado. ⁻ Citoquímico de orina: orina turbia, olor fecaloide o a pescado descompuesto, cuando es por infecciones por colibacilos, u olor amoniacal si es proteus. ⁻ Urocultivo: muestra germen causal de la infección, el e . Coli más de 10 . 5 bacterias por ml, es frecuentemente el hallazgo. ⁻ Pruebas de función renal: normales. ⁻ Proteina c reactiva elevada: la proteína c-reactiva es un tipo especial de proteína producida por el hígado que sólo está presente durante episodios de inflamación aguda. A pesar de que este no es un examen específico, sí da un indicio general de la presencia de una inflamación aguda (13). Estudios radiográficos Se hacen en: pobre respuesta a la terapia microbiana después de 5 - 6 días de Tratamiento para descartar absceso renal, o perirenal, insuficiencia renal severa, descartar obstrucción uretral, pacientes diabéticos (necrosis papilar o pielonefritis enfisematosa: ocurre en pacientes de edad avanzada, usualmente diabéticos, aparece como una pielonefritis severa que no se resuelve en 2 o 3 días de tratamiento). En el estudio radiológico, se descubre la presencia de gas intraparenquimatoso que se genera por la fermentación de glucosa en el tejido necrótico infectado. E. Coli, es el organismo etiológico más común. La radiografía simple de abdomen muestra burbujas de gas en el parénquima renal) (13). Radiografía simple de abdomen: sirve para valorar estructuras macroscópicas del tracto urinario, para determinar tamaño, simetría, forma y localización de riñones, uréteres y vejiga. Para visualizar cálculos calcificado o tumores. Es un procedimiento indoloro, se debe retirar al paciente todo objeto metálico (13). Tomografía simple renal: método de elección para detectar anomalías como Tumores renales, obstrucciones y agrandamiento de nódulos linfáticos. Los cortes radiológicos pueden identificar el sitio de extensión de lesiones renales. La imagen se puede mejorar con la administración de un medio de contraste yodado (13). Cuidados: ⁻ Obtener el consentimiento informado. ⁻ Averiguar si el paciente tiene antecedentes alérgicos al medio de contraste en caso de que este vaya a ser utilizado. ⁻ Indicar al paciente que debe guardar la posición indicada y mantenerse inmóvil. ⁻ Asegurar la disponibilidad del medio de contraste y canalizar vena. ⁻ Estar alerta a reacciones alérgicas al medio de contraste. ⁻ Indicar al paciente que debe guardar ayuno de 4 a 6 horas previas. ⁻ Colocar enemas evacuantes la noche anterior al examen. ⁻ Comprobar que el paciente esté bien hidratado. ⁻ Administrar abundantes líquidos para eliminar el medio de contraste. Más de 8 vasos. Urografía excretora: es una radiografía con medio de contraste que favorece la Observación de los riñones, la pelvis renal, uréteres y vejiga, mediante la administración Endovenosa de un medio de contraste radiopaco que es filtrado y excretado por el riñón Y sus estructuras. La visualización se hace cuando se excreta el medio de contraste Yodado, las placas radiográficas se toman a intervalos prefijados de 5 – 10 – 15 minutos Después de la inyección del medio de contraste, con el objeto de visualizar las estructuras al paso de este. Permite diagnosticar malformaciones y obstrucciones y Proporciona información sobre la función renal (13). Contraindicaciones: alergias al medio de contraste yodado y a mariscos, insuficiencia renal, deshidratación severa. Intervenciones de enfermería en paciente con alteraciones urinarias ⁻ Realizar control de signos vitales cada 2 horas. ⁻ Canalizar vena para la administración de lev. ⁻ Evaluar signos de infección y enseñar al paciente a reconocerlos: fiebre, ⁻ Disuria, características anormales de la orina (color, olor, cantidad), escalofríos. ⁻ Control de líquidos ingeridos y eliminados. ⁻ Si tiene sonda vesical, evaluar las características de la orina eliminada y manipularla con una técnica aséptica adecuada. ⁻ Administrar los antibióticos formulados por el médico. ⁻ Estimular al paciente para que tenga una adecuada ingesta de líquidos. 8 vasos/ día. ⁻ Recolección de muestras de orina y sangre para exámenes de laboratorio, y evaluar resultados. ⁻ Pesar al paciente diariamente. ⁻ Evaluar signos de edema. ⁻ Dieta en horarios indicados. ⁻ Enseñar al paciente los signos y síntomas de infección en la pielonefritis, en caso de que estos aparezcan, debe acudir al centro de salud más cercano. ⁻ Enseñar al paciente la importancia de no hacer caso omiso de la urgencia urinaria, aun cuando presente disuria, ya que si lo hace agravará la infección existente. ⁻ Enseñar al paciente la importancia de tomar los medicamentos a la hora, dosis prescritas por el médico para lograr la recuperación. ⁻ Ingerir un vaso de agua cada hora. ⁻ Dieta en horarios adecuados. ⁻ Cuidados iguales a cistitis (13). 2.12. Prostatitis Es la inflamación de la próstata por microorganismos patógenos, como bacterias hongos o mycoplasmas u otros factores, incluida estenosis uretral o hipertrofia prostática. Por lo general, los microorganismos llegan a la próstata desde la uretra se clasifican en bacteriana o abacteriana de acuerdo con la presencia o ausencia de MO en el líquido prostático (13). La prostatitis bacteriana crónica debe sospecharse en todo hombre con historia de infección urinaria recidivante sin anomalía urológica y de mediana edad. Se hace entonces: Cultivo de secreción de la glándula que no se haya contaminado con la flora bacteriana de la uretra distal, para esto: ⁻ Muestra de 10 ml de orina del comienzo de la micción (muestra uretral). ⁻ Otra de 10 ml de la mitad del chorro (muestra vesical) ⁻ Tercera muestra (secreción prostática) Mediante el masaje: Muestra después de realizar el masaje. El diagnóstico se establece cuando en el cultivo de la tercera muestra es 10 veces superior al recuento de las dos primeras (13). Signos y síntomas: ⁻ Incontinencia ⁻ Dolor en la pelvis ⁻ Dolor o ardor al orinar o defecar ⁻ Hematuria ⁻ Malestar general ⁻ Salida de secreciones por el pene ⁻ Pérdida de interés sexual, impotencia o erecciones o eyaculaciones dolorosas. ⁻ Escalofríos, fiebre o calor en el área perineal, mialgias y artralgias. ⁻ Dolor con el movimiento intestinal. ⁻ Dolor lumbar ⁻ Al examen rectal: Próstata dolorosa, caliente y tumefacta. ⁻ Polaquiuria ⁻ Disminución fuerza del chorro (13). Complicaciones: Absceso prostático, bacteremia, shock séptico 2.13. Hipertrofia prostática benigna La glándula prostática tiene la forma de una nuez, y es parte del sistema reproductor masculino. A medida que avanza la edad, la glándula prostática puede aumentar su tamaño. Esta situación se conoce como hipertrofia prostática benigna (HPB). La HPB no es un cáncer, pero puede provocar problemas de salud, como infecciones urinarias, lesiones renales y vesicales. La próstata se agranda, en sentido ascendente hacia la vejiga y obstruye el chorro de orina, al comprimir el orificio del cuello de dicho órgano (13). La HPB es el trastorno patológico mas frecuente en ancianos la segunda causa Principal de cirugía en pacientes mayores de 60 años (13). Causas.- Las células de la próstata poseen receptores sensibles a la testosterona y a los estrógenos, cuando el equilibrio varía por la edad este desequilibrio estimula la producción de factores de crecimiento celular originando el progresivo aumento de tamaño de la glándula que puede ser variable dependiendo de otros factores(13). Otros factores predisponentes al aumento del tamaño de la próstata son la existencia, en personas mayores de 70 años, de obesidad, hipertensión, intolerancia a los hidratos de carbono por resistencia a la insulina y alteraciones en las grasas de la sangre. En estos casos el volumen prostático es cuatro veces superior y más rápido que en personas de la misma edad sin estos factores añadidos (13). Signos y síntomas ⁻ Urgencia para orinar pero no es capaz. ⁻ Chorro se debilita y orina por gotas. ⁻ Hay globo vesical ⁻ Ardor ⁻ Poliuria ⁻ Malestares perineales ⁻ Fatiga ⁻ Pérdida de peso ⁻ Malestares epigástricos ⁻ Nauseas, vomito anorexia ⁻ Nicturia ⁻ Retardo en la aparición del chorro (vacilación) ⁻ Chorro intermitente Medios diagnósticos En primer lugar el medico le hará una serie de preguntas sobre la frecuencia con la que orina y si ha tenido algún problema relacionado con ello últimamente. Laboratorio ⁻ Hemograma completo ⁻ Nitrógeno ureico ⁻ Parcial de orina. ⁻ Creatinina ⁻ Prueba de antígeno prostático específico: este análisis de sangre puede ayudar al médico a descartar la presencia de una HPB o un Ca de próstata, capaz también de provocar un aumento del tamaño de la glándula. Medios diagnósticos ⁻ Rx simple de abdomen ⁻ Ecografía rectal ⁻ Cistoscopia Cuidados previos al procedimiento: ⁻ Obtener consentimiento informado. ⁻ Explicar el procedimiento al paciente. ⁻ Debe estimularse al paciente a que ingiera una gran cantidad de líquidos (8 vasos) durante varias horas antes del procedimiento, con lo cual se asegura un flujo continuo de orina en caso de que se deban recoger muestras, a la vez que se permite evitar la multiplicación de bacterias que puedan introducirse durante el procedimiento (13). ⁻ Si se toman radiografías durante el procedimiento es necesario hacer una preparación intestinal: enema o laxante antes de la prueba. ⁻ Administrar sedantes y analgésicos según prescripción médica. ⁻ Que no elimine hasta después del examen. ⁻ Canalizar vena por si se necesita acceso venoso en caso de una complicación (13). 2.14. Litiasis La litiasis renal, también denominada urolitiasis o nefrolitiasis es una enfermedad causada por la presencia de cálculos o piedras en el interior de los riñones o de las vías urinarias (uréteres, vejiga). Signos y síntomas La manifestación clínica más frecuente es el dolor tipo cólico, aunque una litiasis puede pasar asintomática e incluso llegar al daño de una unidad renal irreversible sin dar ningún tipo de síntoma (13). ⁻ Cólico nefrítico. Al salir los cálculos del riñón producen un taponamiento de la salida de orina del riñón produciéndose un dolor intenso, que aparece en la zona renal (lumbar ó espalda baja) y se irradia hacia el abdomen anterior hacia los genitales. ⁻ Es un dolor intermitente que no se alivia y se asocia a nauseas, vómitos, sudoración y sensación de hinchazón abdominal. No suele dar fiebre. ⁻ Dolor lumbar. Es un dolor persistente y menos intenso en la zona lumbar. ⁻ Hematuria: Se produce por las lesiones que produce el cálculo en su paso por las estructuras del riñón (13). ⁻ Paciente agitado, nervioso, no encuentra alivio en ninguna posición, hay deshidratación, sudoración y palidez. ⁻ En signos de infección hay fiebre, escalofrío, disuria. ⁻ Cuando hay obstrucción puede haber oliguria o anuria (13). 2.15. Cuidados preoperatorio de enfermería ⁻ Obtener el consentimiento informado ⁻ Explicarle el procedimiento al paciente ⁻ Tomar SV y registrarlos ⁻ Valoración del estado nutricional. ⁻ Colocar enema con el fin de limpiar intestinos (para evitar estasis fecal, ⁻ descomprimir las asas intestinales y disminuir la frecuencia de íleo postoperatorio). ⁻ Hidratación adecuada para la excreción de orina en el transoperatorio y así prevenir la hipovolemia durante la cirugía. ⁻ Analgesia según prescripción médica, normalmente con narcóticos. ⁻ Administrarla con regularidad y no solamente cuando el paciente refiera dolor. ⁻ Aumentar la ingesta de líquidos 10 vasos /día para conservar una diuresis ⁻ adecuada para el peso corporal y la pérdida de líquidos. ⁻ Colar la orina en busca del cálculo. ⁻ Canalizar vena en miembro superior. ⁻ Colocar SNG en caso de nauseas y vómito. ⁻ Tomar laboratorios PO, CH, pruebas cruzadas, pruebas de función renal, hemoclasificación. – colocar vendajes en miembros inferiores. ⁻ Enviar al paciente con bata (13). 2.16. Diagnósticos de Enfermería ( NANDA) Necesidad 3: Eliminación. NANDA: (00011) Estreñimiento R/C deterioro neurológico M/P Aumento de la presión intraabdominal. NOC: (0501) Eliminación intestinal. Indicadores: (50110) Estreñimiento. Escala desde grave hasta ninguno: (50112) Facilidad de eliminación de las heces. Escala desde gravemente comprometido hasta no comprometido: NIC: (0450) Manejo de estreñimiento/impactación fecal. Actividades: ⁻ Vigilar la aparición de signos y síntomas de estreñimiento. ⁻ Vigilar la aparición de signos y síntomas de impactación fecal. ⁻ Comprobar las defecaciones, incluyendo frecuencia, consistencia, forma, volumen y color. ⁻ Vigilar la existencia de peristaltismo. ⁻ Consultar con el médico acerca de aumento/disminución de la frecuencia del peristaltismo. ⁻ Fomentar el aumento de la ingesta de líquidos. ⁻ Instruir al paciente/familia acerca de la dieta rica en fibra. ⁻ Instruir al paciente/familia sobre la relación entre dieta, ejercicio y la ingesta de líquidos para el estreñimiento/impactación fecal. ⁻ Aconsejar al paciente que consulte con un médico si el estreñimiento o la impactación fecal persisten. ⁻ Informar al paciente acerca del procedimiento manual de desimpactación, si fuera necesario. ⁻ Administrar irrigación 2 veces por semana (14). NANDA: (00016) Deterioro de la eliminación urinaria R/C infección del tracto urinario M/P incontinencia urinaria y retención urinaria. NOC: (0503) Eliminación urinaria. Indicadores: (50209) Vacía la vejiga completamente (50211) Pérdidas de orina al aumentar la presión abdominal (50214) Infección del tracto urinario. Escala desde gravemente comprometido a no comprometido: 5. NIC: (590) Manejo de la eliminación urinaria: Actividades: ⁻ Monitorizar la eliminación urinaria, incluyendo la frecuencia, consistencia, olor, volumen y color, según corresponda. ⁻ Observar si hay signos y síntomas de retención urinaria. ⁻ Explicar al paciente los signos y síntomas de infección del tracto urinario. ⁻ Obtener una muestra a mitad de la micción para el análisis de orina, según corresponda. ⁻ Remitir al médico si se producen signos y síntomas de infección del tracto urinario. ⁻ Enseñar al paciente a beber 250 ml de líquido con las comidas, entre las comidas y al anochecer. ⁻ Ayudar al paciente con el desarrollo de la rutina de ir al baño. ⁻ Enseñar al paciente a vaciar la vejiga para evitar el residuo vesical. ⁻ Enseñar al paciente a observar los signos y síntomas de infección del tracto urinario (14). NIC: (1804) Ayuda con el autocuidado: micción/defecación: Actividades: ⁻ Instaurar un programa de eliminación, cada 3-4 horas antes de que aparezca tenesmo vesical. Por la noche antes de acostarse y a mitad de noche. ⁻ Instaurar idas al baño, a demanda cuando exista tenesmo vesical. Proporcionar dispositivos de ayuda (catéter externo), sondas urinarias para sondaje vesical intermitente. ⁻ Controlar la integridad cutánea del estoma del paciente (14). NIC: (0610) Cuidados de la incontinencia urinaria: Actividades: ⁻ Identificar las causas multifactoriales que producen incontinencia, en este caso vejiga neurógena. ⁻ Explicar la etiología del problema y el fundamento de las acciones. ⁻ Monitorizar la eliminación urinaria, incluyendo la frecuencia, consistencia , ⁻ olor, volumen y color. Por si existen retención urinaria, oliguria por fallo renal, color turbio de la orina que puede indicar bacteriuria. ⁻ Limpiar la urostomía a intervalos regulares con Clorexhidina al 0´05%. ⁻ Enseñar al paciente a beber de 2 a 3 litros de líquido al día. ⁻ Limitar la ingestión de productos irritantes para la vejiga (refrescos de cola, café, té y chocolate). ⁻ Obtener muestras de orina para un cultivo y antibiograma, si es necesario. ⁻ Monitorizar los hábitos intestinales (14). NIC: (0620) Cuidados de la retención urinaria: Actividades: ⁻ Monitorizar los efectos de los fármacos prescritos, anticolinérgicos ⁻ Proporcionar tiempo suficiente para el vaciado de la vejiga (10 minutos). ⁻ Realizar la maniobra de Credé (presión manual sobre la vejiga para ayudar a eliminar la orina), si es necesario. ⁻ Monitorizar las entradas y salidas. ⁻ Enseñar modos de evitar el estreñimiento o la impactación fecal. ⁻ Monitorizar el grado de distensión vesical mediante la palpación y percusión. ⁻ Ayudar con las micciones a intervalos regulares. ⁻ Utilizar el sondaje intermitente (14). NIC: (0582) Sondaje vesical: intermitente: Actividades: ⁻ Realizar una valoración urinaria exhaustiva, centrándose en las causas de la incontinencia (p. ej., diuresis, patrón de eliminación urinaria y problemas urinarios anteriores). ⁻ Proporcionar una habitación privada tranquila para el procedimiento. ⁻ Utilizar una técnica limpia o estéril para el sondaje. ⁻ Programar la frecuencia del sondaje para mantener una producción de 300 ml o menos en los adultos. Sondaje cada 3 horas o antes de que aparezca distensión vesical. ⁻ Establecer un programa de sondaje basado en las necesidades individuales. Lavado vesical una vez al día introduciendo un mínimo de 180 ml. Sondaje antes de acostarse para aguantar toda la noche o levantarse una vez por la noche. Cabecero elevado 30-45º para evitar el reflujo vesicoureteral. ⁻ Realizar un urocultivo cuando aparezcan síntomas y signos de infección. ⁻ Llevar un registro del programa de sondaje, ingesta de líquidos y diuresis. ⁻ Explicar al paciente/familia los signos y síntomas de infección del tracto urinario. ⁻ Monitorizar el color, olor y claridad de la orina (14). NANDA: (00004) Riesgo de infección R/C procedimiento invasivo. NOC: (0702) Estado inmune. Indicadores: (70201) Infecciones recurrentes. Escala desde grave hasta ninguno: 5 NIC: (6550) Protección contra las infecciones: Actividades: ⁻ Observar los signos y síntomas de infección sistémica y localizada. ⁻ Observar la vulnerabilidad del paciente a las infecciones. ⁻ Vigilar el recuento absoluto de granulocitos, el recuento de leucocitos y la fórmula leucocitaria. ⁻ Evitar el contacto estrecho entre las mascotas y los huéspedes inmunodeprimidos. ⁻ Analizar todas las visitas por si padecen enfermedades transmisibles. ⁻ Mantener la asepsia para el paciente de riesgo. ⁻ Proporcionar los cuidados adecuados a la piel en las zonas edematosas. ⁻ Fomentar la ingesta adecuada de líquidos. ⁻ Fomentar el descanso. ⁻ Observar si hay cambios en el nivel de vitalidad o malestar ⁻ Fomentar un aumento de la movilidad y la realización de ejercicio, pero evitar el esfuerzo físico intenso debido a la sintomatología alérgica que refiere. ⁻ Utilizar los antibióticos con sensatez. ⁻ No administrar un tratamiento con antibióticos para las infecciones virales. ⁻ Instruir al paciente y a la familia acerca de las diferencias entre infecciones virales y bacterianas. ⁻ Instruir al paciente y a la familia acerca de los signos y síntomas de infección y cuándo debe informar de ellos al profesional sanitario. ⁻ Enseñar al paciente y a la familia a evitar infecciones. ⁻ Garantizar la seguridad del agua mediante hipercloración e hipercalentamiento. ⁻ Notificar la sospecha de infecciones al personal de control de infecciones. ⁻ Notificar los resultados de cultivos positivos al personal de control de infecciones (14). 3. Conclusiones ⁻ Dentro del proceso de atención de enfermería destaca la educación para la salud que desarrolla el profesional de enfermería para el mantenimiento adecuado de los cuidados en el entorno familiar, por lo que hay que marcar unas directrices para un plan de acción homogéneo y coordinado que sirva para motivar y adiestrar al paciente y familia en sus autocuidados, papel fundamental de la enfermera para prevenir problemas en el tracto urinario. ⁻ Es preciso mejorar el afrontamiento a la nueva situación de salud considerando las características específicas de cada persona con un plan de cuidados de enfermería individualizado, a fin de conseguir el éxito terapéutico del cuidado integral. Bibliografía 1. Perez F. http://scielo.isciii.es. [Online].; 2015 [cited 2017 Noviembre 23. Available from: http://scielo.isciii.es/scielo.php?pid=S113212962015000100001&script=sci_arttext&tlng=pt. 2. Enfermería actual. Metodología de enfermeria. [Online].; 2014 [cited 2017 Noviembre 23. Available from: http://enfermeriaactual.com/metodologiapae/. 3. Cutillas Arroyo B. https://www.infermeravirtual.com. [Online].; 2015 [cited 2017 Noviembre 29. Available from: https://www.infermeravirtual.com/files/media/file/103/Sistema%20urinario.pd f? 4. Torres M. www. academia.edu. [Online].; 2015 [cited 2017 Noviembre 23. Available from: http://www.academia.edu/download/37000698/MANUAL_alumnos.pdf. 5. Castillo Guerra F, González Carmona EG. Nefrostomía percutánea en el manejo del paciente obstruido. [Online].; 2012 [cited 2017 Diciembre 2. Available from: www.revactamedicacentro.sld.cu/index.php/amc/article/download/492/659. 6. Gayosso Isla E, Sánchez Moreno C. https://www.uaeh.edu.mx/scige/boletin/icsa/n1/m3.html. [Online].; 2015 [cited 2017 Diciembre 2. Available from: https://www.uaeh.edu.mx/scige/boletin/icsa/n1/m3.html. 7. Guevara Y. Revista informacion. [Online].; 2017 [cited 2017 Noviembre 30. Available from: http://www.revinfcientifica.sld.cu/index.php/ric/article/view/19/1035. 8. Reina G. https://www.universidadviu.es. [Online].; 2017 [cited 2017 Diciembre 2. Available from: https://www.universidadviu.es/procesoatencion-enfermeria-concepto-etapas/. 9. Chávez Alaña G. www.repositorio.utmachala.edu.ec. [Online].; 2017 [cited 2017 Noviembre 22. Available from: http://repositorio.utmachala.edu.ec/bitstream/48000/9898/1/CHAVEZ%20AL A%C3%91A%20DANIELA%20ELIZABETH.pdf. 10. Ibarra A. Necesidad de Eliminación. [Online].; 2015 [cited 2017 Noviembre 23. Available from: https://groups.google.com/forum/#!forum/eccpn. 11. Alvarez L. www.medigraphic.com. [Online].; 2017 [cited 2017 Noviembre 30. Available from: http://www.medigraphic.com/pdfs/multimed/mul2016/mul166g.pdf. 12. Biblioteca de EE.UU. Pielografía intravenosa. [Online].; 2016 [cited 2017 Noviembre 30. Available from: https://medlineplus.gov/spanish/ency/article/003782.htm. 13. Asociación Española de urología. http://www.aeu.es. [Online].; 2016 [cited 2017 Diciembre 2. Available from: http://www.aeu.es/UserFiles/Guia28.pdf. 14. AENTDE. www.aentde.com. [Online].; 2016 [cited 2016 Diciembre 2. Available from: https://www.google.com.ec/url?sa=t&rct=j&q=&esrc=s&source=web&cd=2& cad=rja&uact=8&ved=0ahUKEwjw_pTRjfHXAhVscd8KHSmCDXAQFggrMA E&url=https%3A%2F%2Fbiblioteca.ucm.es%2Fdata%2Fcont%2Fmedia%2F www%2Fpag21364%2FGuia%2520NNN%2520Consult%2520Planes.pdf&usg=AOvVaw. 15. Álvarez Suarez JL. Manual de valoracion de patrones funcionales Asturias; 2012.