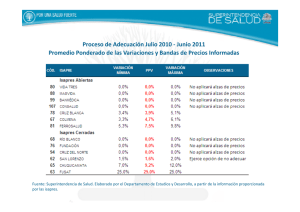
INTRODUCCION Identificamos que una de las mayores problemáticas de la sociedad chilena actual está situada en la exclusión social, específicamente en la calidad de vida relacionada con la salud en donde se hace énfasis en las personas que se ven afectadas por diversas condiciones de vulnerabilidad, según las prioridades de las políticas públicas: mujeres, infancia y adulto mayor. Describiremos las distinciones existentes en el sistema de salud chileno el cual está estructurado sobre dos subsectores principales: el sector público (que atiende al 70% de la población del país) y el sector privado (que acoge al 30% aprox.) Las causas a esta problemática las presentaremos por medio de ejemplos, gráficos, encuestas, opiniones personales e investigación a organismos de salud. PROBLEMAS QUE EXISTEN EN LOS SISTEMAS DE SALUD EN CHILE DILEMAS Y DEBILIDADES DEL SISTEMA DE SALUD CHILENO - Listas de espera muy largas. Personas que han muerto por la larga espera de ser operadas. Escasez de medicamentos y alto costo. Falta de horas de atención primaria. Bajo alcance de exámenes preventivos (pocos y de alto costo). Congestión en urgencias. Amplias deudas para los hospitales y para las personas. El dilema general para los sistemas de salud en Chile es el bajo énfasis que existe en la salud pública ya que hay muy poca organización, además de los pocos recursos que acompañan a este. Por otro lado, también acompaña el descontento y desconfianza que hay por parte de los chilenos hacia todo tipo de institución del estado, sobre todo el miedo que se le tiene a enfermar, debido a que estar enfermo trae consigo una baja en la productividad en el trabajo, lo que significa a ojos de toda la clase media y pobre, la falta de dinero para cubrir los gastos básicos de cada hogar. Un punto que también causa el descontento en la sociedad es la gran brecha que hay entre el sistema de salud público (FONASA) y el privado (ISAPRE), ya que existe una gran relación entre calidad y precio, cuando la salud de por sí, es una necesidad básica, no un lujo. A continuación expondré una tabla comparativa para recalcar las grandes diferencias entre los sistemas de salud Chilenos. FONASA - Existe afiliación inmediata. ISAPRES - Requiere de un contrato y de una afiliación. - Modalidad MAI servicio público. - Planes de atención personalizados. - No hay pago por consultas. - Hay un copago por parte del estado y por los impuestos. - Se realiza un pago previo del 25% mínimo de la cobertura total de la consulta. - La atención se basa en la cantidad de - La atención se clasifica según los ingresos dinero que se paga. de cada familia. - Hay un historial según las enfermedades - No se toma en cuenta el historial médico previas del cliente. del paciente. - Se emiten licencias según el criterio de - Se necesita permiso de la COMPIN para cada clínica y aquella también determina su que se logren emitir licencias. duración. Se dice que un sistema de salud integrado y democrático se articula en torno al principio de la solidaridad, en el que el flujo de recursos y de subsidios estatales va desde los más sanos hacia los más enfermos y desde los más ricos a los más pobres. Sin embargo, se puede apreciar en diversos aspectos que este principio ha chocado con la estructura y los intereses de la salud privada en Chile, como ocurre por ejemplo con el VIH/SIDA y las enfermedades crónicas del adulto mayor. Otros ejemplos en este tema, lo tenemos fácilmente en la mujer y la infancia, grupos que están objetivamente más proclives a la enfermedad, pero que no tienen las compensaciones legítimas que una sociedad moderna y dinámica debiera de proveerles. Uno de los casos mas ilustrativos de esta condición se encuentra en el segmento que se encuentra mas excluido de la sociedad y de los beneficios económicos del desarrollo y del progreso nacional, cual es la mujer mapuche que vive en sectores rurales comparada con una mujer que vive en comunas de la Región Metropolitana como Providencia o Las Condes, este segmento presenta un nivel de desarrollo significativamente muy inferior y desigual. ENCUESTA REVELA QUE EL 58% DE LOS CHILENOS SE SIENTE DESPROTEGIDO EN SALUD Un claro ejemplo de esta desigualdad que existe en la calidad del sistema de salud está en el sondeo realizado por la U. Andrés Bello, en 2010, en donde se muestra que la percepción se ha centrado junto con un alto temor a enfermarse. En donde el 58% de los chilenos reconoce como desprotegido, cuando se les consulta por la sensación de seguridad que les brinda su plan de salud. En cambio, en su otro extremo apenas un 20% se declara satisfecho y conforme con su cobertura. La desprotección que siente la mayoría de la población, además, se debe considerablemente dependiendo del sistema de salud en el que se encuentren. Pues las personas de Fonasa son las que se sienten más desprotegidas con su plan (67%), en comparación con los usuarios de Isapres (28%). “Las personas asocian la protección con que sus problemas de salud sean atendidos y resueltos. Entonces, cuando se sienten desprotegidas es por dos razones: en el sistema público, porque no son atendidas oportunamente, y en el privado, porque puede resultar extremadamente cara la solución”, afirma el director del Instituto de Salud Pública de la U. Andrés Bello, Héctor Sánchez. Alejandra Benítez, investigadora del Centro de Estudios Públicos (CEP), afirma que en Fonasa "existe una baja percepción de la calidad de la atención, mientras que en las isapres, el precio que paga cada persona hará que el servicio al que puedan acceder sea distinto. Se ve que es más baja la desprotección en isapres y más alta en Fonasa, pero de todos modos casi un tercio en isapres dice no sentirse protegido". (Explicación del gráfico y ejemplo de la mamá de Addis relacionado con el temor a enfermase) PROBLEMAS Y DESAFÍOS DEL SISTEMA DE SALUD CHILENO La inequidad en el financiamiento y en el acceso de los chilenos a los servicios de salud (como fue expuesto anteriormente). Mantener dos sistemas de salud estancos que segregan a la población: por ingresos y condición de salud. Teniendo en cuenta que un sistema de salud debe regir los siguientes principios: Ser un sistema integrado de tipo mixto, que se rija por los principios de la Seguridad Social, y en el cual se integren complementariamente el sector público y privado. Ser más equitativo para todos los chilenos: con financiamiento público (aporte fiscal), de los trabajadores (cotizaciones obligatorias y voluntarias). Ser moderno y eficiente en el subsistema público y privado (eficiencia macro en la asignación de recursos y micro en la gestión de los mismos). Cambiar su foco desde lo curativo a lo preventivo (evitar que la población enferme y que los crónicos se descompensen). Transformar sus modelos de atención para adaptarse al nuevo perfil epidemiológico y aumentar eficiencia clínica (Gestión Clínica). Cambiar el modelo de competencia desde un sistema de precio y servicio a uno en que prime la costo-efectividad de soluciones con participación de riesgos entre seguros y prestadores (público y privado). Sistema público: Asume 4 funciones muy claras que son fundamentales para el desarrollo del sistema de salud en su conjunto: Definición de políticas; Regulación en sus diferentes ámbitos; Financiamiento y Prestación de servicios de salud. La calidad y su acreditación son factores esenciales en el ámbito prestador público y privado a partir de las garantías exigibles (GES), debe ser objeto de una fuerte fiscalización y control, y con un transparente sistema de indicadores de calidad, que incluya a los medicamentos, insumos y prótesis. Lograr mayores niveles de eficiencia es posible y se debe obtener mediante adecuados modelos de gestión de pacientes con riesgo, gestión clínica y gestión administrativa. Sistema privado: Este debe formar parte de un Sistema de Seguridad Social en Salud y dejar de ser un compartimento estanco. Los principios esenciales de la Seguridad Social que se deben respetar son a lo menos los siguientes: No selección al ingreso, visión de largo plazo, garantizar un nivel de beneficios (Un plan garantizado); libre movilidad de sus afiliados, término de períodos de carencia y preexistencias; regulación y fijación de los precios mediante un sistema técnicamente validado y un organismo público de carácter técnico independiente; transparencia para los afiliados con arancel único y un comparador electrónico de la cobertura efectiva de las prestaciones; participar activamente en las políticas de salud pública. El foco de este subsistema debe estar centrado en el bienestar del paciente y en la recuperación de su salud al menor costo posible. Debe estar abierto a transformaciones que permitan su adecuación a las nuevas demandas de la población y eliminar aquellas barreras que impiden una relación transparente con sus afiliados y justa en el corto mediano y largo plazo. PROPUESTAS Y SOLUCIONES A LARGO PLAZO La gente no quiere que las isapre desaparezcan, lo que sí desean es que sean reformadas. Las cifras del grafico presentado muestran que "si se resuelven solo los problemas de las isapres, se producirá un traslado de personas desde Fonasa y ese riesgo podría provocar dese- quilibrios financieros importantes, que deberían ser absorbidos con un mayor gasto fiscal. Así, reformar las isapres debe ir acompañado de un proceso de modernización de Fonasa. Es imprescindible una reforma al sistema conjunto. Hay que lograr que ambos se parezcan, funcionen con la misma lógica". Estos modelos posibles de implementar probablemente puedan resolver los problemas identificados para avanzar gradualmente a un sistema de salud solidario y equitativo. PROPUESTAS Y SOLUCIONES DE CORTO PLAZO DEFINICIÓN DE CONCEPTOS Son cuatro garantías exigibles por ley para las personas afiliadas al Fonasa y a las isapres: 1) Acceso, 2) Oportunidad, 3) Protección financiera y 4) Calidad. En donde tanto FONASA como ISAPRES deben garantizar su otorgamiento. Se denomina “compartimento estanco” a aquellos lugares delimitados que están aislados completamente del resto, independientes y sin vinculación alguna. El término “calidad de vida” es una caracterización global que integra una variedad de factores en el ámbito de la salud y la enfermedad, tales como funcionamiento físico, síntomas de la enfermedad y/o del tratamiento, interacciones sociales y laborales, parámetros psicológicos, estado de ánimo, etc, aspectos que evidentemente requieren de una evaluación mediante metodologías de investigación e intervención mixtas, tanto cuantitativas como cualitativas Las Preexistencias corresponden a cualquier enfermedad, patología o condición de salud que haya sido conocida por el afiliado y diagnosticada médicamente con anterioridad a la suscripción del contrato. Indicador de variaciones de costos de salud: es un indicador de costos objetivo basado en una metodología no cuestionable confeccionado por un organismo estatal o entidad independiente. Modelo basado en atención de calidad y gestión de costos: Por la parte de calidad debe existir una fuerte sistematización y fiscalización de la calidad. En costos se debe disponer de facultades para desarrollar modelos eficientes en términos de costos, más posibilidades de negociación o convenios entre aseguradoras, prestadores médicos y clínicos. Arancel Único: Por esta parte que entregue mayor transparencia y competencia a la industria y un mecanismo donde existan menos planes o más sencillos. Nuevo Fondo de Compensación: Este fondo debería ser financiado tanto por el Estado como por el sistema privado de salud por lo que debe ser justo y transparente. Preexistencias: Corresponden a cualquier enfermedad, patología o condición de salud que haya sido conocida por el afiliado y diagnosticada médicamente con anterioridad a la suscripción del contrato de seguro o a la incorporación del o la beneficiario/a, en su caso. CONCLUSIONES Estos problemas y desafíos actuales que están presentes en el sistema de salud chileno deben mejorarse porque según la organización mundial de la salud (OMS), la salud es la condición de todo ser vivo que goza de un absoluto bienestar tanto a nivel físico como a nivel mental y social. Entonces, si a todos nos duele igual, la salud debe ser igual para todos. Porque la salud es un derecho.