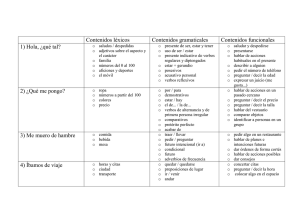
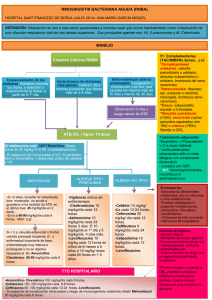
INTERROGATORIO EN MEDICINA: INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ Vesícula. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. Dr. Arturo A. Faieta E. Cardiólogo [email protected] INSUFICIENCIA CARDIACA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente masculino de 70 años de edad, consulta por DIFICULTAD PARA RESPIRAR. PREGUNTAS RELACIONADAS CON EL CASO: • ¿Desde cuándo tiene la Dificultad para respirar? ¿Tiene algún antecedente de enfermedad cardiaca o Respiratoria? ¿Fiebre, tos, Flema, Palpitaciones, edema, dolor en el pecho, “piticos en el pecho”, aumento de volumen abdominal? ¿En qué tiempo se instaló su dificultad para respirar, fue brusco o fue progresivo? ¿Se asfixia cuando se acuesta y mejora al sentarse, duerme con varias almohadas o sentado? ¿En las noches se tiene que levantar para “buscar aire“, y al levantarse mejora? ¿Se asfixia cuando realiza una actividad física y mejora cuando descansa? ¿Es la primera vez que lo presenta o lo ha presentado anteriormente, que tratamiento le indicaron? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ Vesícula. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Refiere ser HIPERTENSO y DIABETICO Tipo 2, sufrió INFARTO DEL MIOCARDIO hace 3 años, con control y tratamiento irregular. Refiere que la Disnea comenzó hace unos 4 meses. Inicialmente al caminar unas 4 cuadras. Ahora se cansa caminando menos. En las noches se ahoga cuando duerme y se tiene que levantar de la cama y mejora. Refiere Palpitaciones y edema en MsIs. EF: Paciente disneico con FR de 25x’, con tiraje intercostal, PVY ingurgitado. Crepitantes en bases pulmonares. Ápex desplazado. RsCsRs taquicárdicos 120x’, 3er ruido izquierdo en ritmo de galope. TA=170/100mmhg. Edema + Fóvea en ambas piernas. Dx: 1) Insuficiencia Cardíaca Congestiva Global. 2) Cardiopatía Isquémica Crónica. Estudios que se deben realizar: 1º LABORATORIO: Hemograma, Perfil Lipídico, Urea y Creatinina, electrolitos séricos, Glicemia. BNP o NT-Pro-BNP elevado → IC (Indica ↑ PDFVI). 2º Electrocardiograma. 3º Rx Tórax PA. 4º Ecocardiograma. CONDUCTA: EN LA EMERGENCIA TRATAMIENTO AL EGRESAR 1.- HOSPITALIZAR. 2.- Solicitar evaluación urgente por Cardiología. 3.- Dieta Hiposódica, con Restricción Hídrica. 4.- Oxígeno hasta saturar más de 94% 5.- DIURETICO DE ASA: Furosemida 40 IV OD o BID. 6.- NITROGLICERINA: en infusión contínua a través de BIC. La Dosis se ajusta de acuerdo a PA. 7.- Si está taquicárdico o en Fibrilación Auricular con RVR → Digitalización Rápida. 8.- Si está Hipotenso → No dar ni Diurético ni Nitroglicerina. Administrar Dopamina para subir la PA + Dobutamina para contrarrestar el aumento de la presión en cuña que provoca la Dopamina. A su egreso: Explicarle que la causa de su descompensación fue la irregularidad de su Tto, que es necesario que controle el consumo de sal y líquidos, que debe caminar al menos 5 veces/sem y seguir sus controles médicos regulares. Que el incumplimiento del Tto puede provocar un Edema pulmonar que puede poner en riesgo su vida. Tto: 1.- Digoxina 0,25 mg diario (Si está en fibrilación auricular o hay disfunción sistólica). 2.- Un Inhibidor de la ECA (Enalapril). Alternativa un ARA2. 3.- Un Bloqueante B-Adrenérgico (Carvedilol o Bisoprolol). El Atenolol NO SIRVE. 4.- Un diurético de ASA: Furosemida VO 5.- Espironolactona. Como tiene un antecedente de Infarto debe tomar además: 6.- Aspirina 7.- Una Estatina (Atorvastatina) 8.- EDUCACION: Dieta Hiposódica, restringir los líquidos, control de peso diario (si aumenta está reteniendo líquido) y actividad física aeróbica. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: DISNEA: • DISNEA: Es un síntoma. Lo expresa el paciente. • TAQUIPNEA: Es un signo. Lo observa el médico. DISNEA x EPOC: • Fumador. • > 45 años. • Altura de la laringe respecto escotadura supraesternal > 4 cm. La ausencia de estos criterios descarta el Dx de EPOC. DISNEA POR ICC (↑ DE LA PDFVI): • Taquicardia. • Hipotensión Arterial. • Ingurgitación Yugular. • Reflujo H-Y (Hay que mantener la compresión en el HD Por al menos 30 segundos). • 3R izquierdo. • Presencia de crepitantes. • Edema en MsIs. • RX TORAX PA: Redistribución del flujo sanguíneo Hacia los vértices. • < 2 CRITERIOS descarta la posibilidad de PDFVI aumentada. • 2 o + CRITERIOS indican que la probabilidad de que la Disnea sea originada por IC es > 90%. GASES ARTERIALES Y OXIMETRÍA DE PULSO EN LA EVALUACION DE LA DISNEA: • GASES ARTERIALES: Es impráctico en el departamento de emergencias. Además no aproxima la causa de la disnea. • OXIMETRIA DE PULSO: Es práctico. Se usa más en el departamento de emergencias. (HIPOXEMIA). Oximetría de pulso (SaO₂ < 94% » Pa0₂ < 70 mmhg: Excepción a esta regla es la Intoxicación con CO. En la intoxicación con CO la SaO₂ suele estar normal o casi normal (generalmente > 85%) con Metahemoglobinemia, y no mejora con O₂. PERLA 1: La ausencia de signos de EPOC e IC + RX Tórax Normal plantea los siguientes Dx: ▪ Embolismo Pulmonar. ▪ Neumonía en pacientes inmunocomprometidos (Pneumocystis jirovecii) (25% de las neumonías por P. jirovecii la RX es normal). ▪ Obstrucción vía aérea superior. ▪ Cuerpo extraño. ▪ Anemia. ▪ Acidosis Metabólica. PERLA 2: Si además el ECG es normal descarta el diagnóstico de EP. PERLA 3: Paciente con Disnea +: REFERIR: • Posterior a la estabilización al: ▪ Neumonólogo: EPOC, Neumopatía restrictiva. ▪ Cardiólogo: ICC, Pacientes con Valvulopatías. ▪ Toxicólogo: Intoxicación con Monóxido de Carbono HOSPITALIZAR: • Disnea con: ▪ Alteración de los gases arteriales. ▪ Sospecha de embolismo pulmonar. ▪ Debido a Inhalación de CO. PREGUNTAS ESENCIALES EN DISNEA: ● TIEMPO DE INSTALACION: • Disnea de instalación Aguda → Infecciones, IC aguda (EAP), EP, Neumotórax, Cuerpo extraño, Infarto del miocardio en el diabético (sin dolor torácico, la disnea es variante de Angina). • Disnea de instalación progresiva → IC, EPOC, Neumopatía Restrictiva, Neoplasia. ● DESENCADENANTES: • Disnea: que se desencadena o suele empeorar con el decúbito y mejora al sentarse, o Disnea paroxística Nocturna → IC. • Disnea que se desencadena con el ejercicio y alivia con el reposo → Asma o Insuficiencia Cardiaca. • Disnea que sigue ritmo circadiano o Estacional → Asma Bronquial (Empeora en la madrugada y en Verano). ● CONCOMITANTES: • Disnea asociado a palpitaciones → Arritmias, Anemia. • Disnea asociado a Dolor Torácico → Síndrome Coronario, Pleuroneumonía, EP. • Disnea asociado a Edema en MsIs → IC. • Disnea con sibilancia unilateral: Cuerpo extraño por debajo de Tráquea. ● POSICION QUE ADOPTA: • Duerme sentado, rechaza acostarse → IC. • Disnea + Posición trípodes: Indica inminente obstrucción de las vías aéreas. 1º Epiglotitis. 2º Cuerpo extraño. 3º Crisis severa de asma Bronquial. ● OTRAS: • Disnea con Signo de Kussmaul → Acidosis Metabólica. • Disnea en persona ansiosa → Causas psicogénicas • Dímero-D elevado → Sugiere EP. • BNP o NT-Pro-BNP elevado → IC (↑ PDFVI). Dr. Arturo A. Faieta E. Cardiólogo [email protected] INSUFICIENCIA CARDIACA: CLASIFICACION DE LA IC SEGÚN… CLASE FUNCIONAL (NYHA): La insuficiencia cardiaca es un Síndrome Clínico caracterizado por la incapacidad del corazón de mantener el GC para cumplir las demandas metabólicas corporales, aun con las presiones de llenado diastólico normales o casi normal. CF I: Sin síntomas. Signo-Síntomas Clásicos: • Disnea • Edema. No siempre están presentes ambos, pero si debe estar presente al menos uno. los habituales. CRITERIOS DE FRAMINGHAM DIAGNOSTICO INSUFICIENCIA CARDIACA: CRITERIOS MAYORES CF II: Sintomatología (básicamente disnea) con los esfuerzos habituales. CF III: Sintomatología (básicamente disnea) con esfuerzos menores a CF IV: Sintomatología en reposo. FEVI: .- Reducida (<40%) .- Preservada (>50%) 41-49% = Indeterminado TEMPORALIDAD: .- Aguda: Causa identificable que ocurrió agudamente y provocó los síntomas de ICC (Ej: Rotura de un músculo papilar, Flail Mitral). CRITERIOS MENORES 1.- DPN u Ortopnea. 1.- Disnea de Esfuerzo. 2.- Estertores Húmedos Bilaterales. 2.- Tos nocturna. 3.- Edema Agudo Pulmonar. 3.- Derrame Pleural. 4.- Ingurgitación Hepato-Yugular. 4.- Hepatomegalia Congestiva. 5.- PVC > 16 cm de H2O. 5.- Edema bimaleolar. 6.- Ritmo-galope (Taquicardia + 3R) 6.- FC > 120x’ 7.- RX TORAX: Cardiomegalia. 7.- Pérdida > de 4,5 kg en 5 días en .- Crónica: Paciente con Cardiopatía (con Fracción de eyección Deprimida o Preservada) que hace síntomas de ICC. SINTOMATOLOGIA: .- Izquierda .- Derecha respuesta al tratamiento para IC. En el Dx de la IC. • La DPN y la Ortopnea tienen un mayor peso que la Disnea de Esfuerzo y Estudios que se deben realizar: 1º LABORATORIO: Hemograma, Perfil Lipídico, Urea y Creatinina, Glicemia. Electrolitos séricos, BNP o NT-Pro-BNP elevado. 2º Electrocardiograma. 3º Rx Tórax PA. 4º Ecocardiograma. • El ↑ de la PVC tiene mayor peso que el edema. Dx: 2 Criterios Mayores o 1 Criterio Mayor + 2 Criterios Menores. Dudas en el DX (clínico, ECG, RX)? ↓ BNP / Pro BNP BNP < 100 pg/mL Pro-BNP < 400 pg/ml BNP=100-400 pg/mL Pro-BNP=400-2000 pg/mL Dx. Improbable Dx. Incierto Dx. Probable. (Excluye el Dx) •Buscar otras opciones BNP > 400 pg/mL Pro-BNP > 2000 pg/mL (Sensibilidad = 97%) • Ecocardiograma Para confirmar o no • Ecocardiograma Para confirmar • Otros exámenes Según sospecha El BNP / Pro-BNP se liberan bajo 2 condiciones: BNP y Pro-BNP A su egreso: 1.- Digoxina 0,25 mg diario (Si está en fibrilación auricular o hay disfunción sistólica). 2.- Inhibidor de la ECA (Enalapril, como alternativa → ARA2). 3.- Bloq B-Adrenérgico (Carvedilol o Bisoprolol). Atenolol NO SIRVE. 4.- Un diurético de ASA: Furosemida VO (Temporalmente) 5.- Espironolactona. Con antecedente de Infarto debe tomar además: 6.- Aspirina 7.- Una Estatina (Atorvastatina) • ↑ Presión Intracardiaca. • Dilatación Cardiaca. De acuerdo a esto la medición del CONDUCTA: En la Emergencia: 1.- Dieta Hiposódica, con Restricción Hídrica. 2.- Oxígeno hasta saturar más de 94% 3.- DIURETICO DE ASA: Furosemida 40 IV OD o BID. 4.- NITROGLICERINA en infusión contínua a través de BIC. Dosis se ajusta de acuerdo a Presión Arterial. 5.- Si está taquicárdico o en Fibrilación Auricular con RVR → Digitalización Rápida. 6.- Si está Hipotenso → No dar ni Diurético ni NTG. Administrar Dopamina para subir la PA + Dobutamina para contrarrestar el ↑ de la presión en cuña que provoca la Dopamina. es un complemento al Dx clínico de la IC, y el grado de incremento va a reflejar el grado de Disfunción miocárdica. 8.- EDUCACION: Dieta Hiposódica, restringir los líquidos, control de peso diario (si aumenta está reteniendo líquido) y actividad física aeróbica. Dr. Arturo A. Faieta E. Cardiólogo [email protected] ANEMIA FERROPENICA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 25ª de edad, consulta por CANSANCIO, DECAIMIENTO y SOMNOLENCIA. Viene a consulta referida. Trae un Hemograma Hemograma: HB=10 g/dl (VR=12-16) HCTO=30% (VN=36-47%) VCM=90 (VN=80-100) HCM=29 (VN=27-31) CHCM=33 (VN=33-37) Leuc=5090 42% de segmentados, 49% de Linfocitos y 4% de Eosinófilos. Plaquetas=253.000. PREGUNTAS RELACIONADAS CON EL CASO: • ¿Desde cuándo siente el cansancio? ¿Todo esto ha sido lento o de instalación rápida? ¿Cómo es el cansancio, como una asfixia o como un decaimiento? ¿El cansancio que refiere se relaciona con la actividad física, con alguna posición en especial, se presenta cuando duerme en la noche que la obliga levantarse? ¿Ha oído piticos en el pecho? ¿Se le hinchan las piernas, siente palpitaciones? ¿Acidez, reflujo GE?, ¿Vómitos con sangre, evacuaciones negras, evacuaciones con sangre, algún sangrado? ¿Orina con sangre? ¿Sus menstruaciones son abundantes, cuantos días dura? ¿Ha notado caída del pelo o uñas quebradizas? ¿Come carnes o es vegetariana? ¿Ha notado palidez? ¿Toma Aspirina o un Anticoagulante Oral? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Femenina de 25 años de edad, sin antecedentes mórbidos. Consulta por Cansancio desde hace 5 meses. Mucho sueño. Refiere que se le está cayendo el pelo, y las uñas se le han puesto quebradizas. Ella refiere que sigue una dieta Vegetariana desde hace unos meses. Niega Hematemesis, melenas, hematoquesia y hematuria, pero refiere que sus menstruaciones son muy abundantes desde hace 6 meses, y antes duraba 4 días ahora 6 días. Ella consultó al SAPU, le pidieron un Hemograma, pero como había mucha gente decidió venir acá. Dx: 1) Síndrome Anémico. 2) Anemia Normocítica (Probablemente Ferropénica). Estudios que se deben realizar: LAB: Cinética del Hierro: Hierro sérico, Ferritina, Transferrina y Capacidad de fijación total del Hierro. En la anemia Ferropénica la Ferritina es < 15 ng/ml. Además se debe solicitar estudios de acuerdo al interrogatorio (En caso de hematemesis → EDA. En caso de hematoquesia → EDB, En este caso en particular en donde el Sangrado Menstrual es Abundante → Evaluación Ginecológica) CONDUCTA: 1● Hierro Oral (Sulfato Ferroso) hasta normalizar la Ferritina. Sulfato Ferroso 1 Comp c/8Hrs (200mg), puede sentir sabor metálico en la boca, heces negras u obscurecidas, estreñimiento, acidez, dolor abdominal, si siente mucha molestia puede volver para buscar solución alternativa al tratamiento. El hierro requiere un medio ácido para su absorción por lo que se recomienda darlo en ayunas acompañado de jugos cítricos. Contraindicados los antiácidos y Prazoles. Duración del tto: 3-6 meses. A los 4 días de tto ↑ reticulocitos. Al 7mo día empieza a ↑ el Hcto. A las 3-6 semanas se normaliza el Hcto. A los 3-6 meses se normaliza Ferritina. 2● Se deriva al Ginecólogo. 3● Como es Vegetariana: Derivar al Nutricionista para que planifique una dieta vegetariana que aporte los nutrientes esenciales. ¿ALGUNA DUDA, ALGO MAS QUE QUIERA DECIRME? Dr. Arturo A. Faieta E. Cardiólogo [email protected] ANEMIA FERROPENICA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 34ª de edad. Trae unos exámenes de laboratorio. Quiere que usted se los lea. Hemograma: HB=9,8 g/dl (VR=12-16) HCTO=33% (VN=36-47%) VCM=74 (VN=80-100) HCM=28 (VN=27-31) CHCM=31 (VN=33-37) GR=3MM (VN>4MM) Leuc=10.300 Plaquetas=200.000 (VN=150.000 – 400.000). Frotis: ANISOCITOSIS y ESTOMATOCITOS. Fe Sérico=42 ug/dL (VN=50-150 ug/dl). Capacidad de Saturación de la Transferrina=600 ug/dl (VN=250-450 ug/dl) Indice de Saturación de la Transferrina=10% (VN=28-35%) PREGUNTAS RELACIONADAS CON EL CASO: • ¿Se cansa fácil, o más fácil que antes? ¿Si refiere cansancio, se relaciona con la actividad física, con alguna posición en especial, se presenta cuando duerme en la noche que la obliga levantarse? ¿Ha oído piticos en el pecho? ¿Se le hinchan las piernas, siente palpitaciones? ¿Acidez, reflujo GE?, ¿Vómitos con sangre, evacuaciones negras, evacuaciones con sangre, algún sangrado? ¿Orina con sangre? ¿Sus menstruaciones son abundantes, cuantos días dura? ¿Ha notado caída del pelo o uñas quebradizas? ¿Come carnes o es vegetariana? ¿Ha notado palidez? ¿Toma Aspirina o un Anticoagulante Oral? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Femenina de 30 años de edad sin antecedentes mórbidos, VEGETARIANA desde hace 10 años. Consume proteína vegetal y legumbres. No sigue tratamiento farmacológico alguno. No fuma. Bebe OH ocasionalmente. No tiene pareja sexual. No toma ACO. Ciclo menstrual de 30 días con 5 días de sangrado abundante, especialmente en los últimos meses. Refiere que el cansancio ha sido de instalación lenta, paulatina, se acompaña de palpitaciones y somnolencia. Sus familiares la han notado pálida. Las uñas se han vuelto quebradizas, el pelo tiende a caerse. Ha bajado 4 kg de peso en los últimos 4 meses. EF: BsCsGs, hidratada, buen llenado capilar. Piel adelgazada y seca. Coiloniquia, pelo quebradizo, estomatitis angular, mucosas pálidas. Pulmonar Normal. RsCsRs Soplo eyectivo sistólico. Abdomen Normal. Tacto Rectal normal. Dx: 1) Síndrome Anémico. 2) Anemia Ferropénica. HABLANDO CON LA PACIENTE: Explicarle que se trata de una anemia por déficit de hierro. El principal causante es el SANGRADO MENSTRUAL el cual es abundante en usted. Sin embargo su condición de Vegetariana pudiera estar contribuyendo al déficit de Hierro, por tanto la voy a Derivar al Nutricionista para que le planifique una dieta. Le voy a indicar Hierro bajo la Forma de Sulfato Ferroso 200 mg acompañado de alguna bebida cítrica 2 o 3 veces al día por al menos 3 a 6 meses, tiempo en que se reponen las reservas de Ferritina. No usar Bloqueadores de la Bomba de Protones ni antiácidos ya que para su mejor absorción el hierro requiere un medio ácido. Usted necesita además EVALUACIÓN POR GINECOLOGÍA para que evalúe porqué el sangrado menstrual es abundante, descartar Mioma y explorar algún tratamiento que pueda disminuir el sangrado. Si corrigiendo todos estos factores hay recaída se debe descartar TRASTORNOS DE ABSORCIÓN DEL HIERRO (Se absorbe en el duodeno) y realizar exploraciones gastroenterológica en búsqueda de sangrado oculto. Duración del tto: 3-6 meses. A los 4 días de tto ↑ reticulocitos. Al 7mo día empieza a ↑ el Hcto. A las 3-6 semanas se normaliza el Hcto. A los 3-6 meses se normaliza Ferritina. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] ANEMIAS NO HEMOLITICAS: ANEMIA = ↓ MASA de GR circulantes saludables. Mecanismos de las Anemias: 1) Inadecuada Producción de GR x la Médula Ósea (MO) • Insuficiencia Medular • Defectos intrínsecos en síntesis de GR y • Hipovitaminosis. 2) Pérdida de sangre (Hemorragias). 3) Destrucción prematura (Hemólisis). El diagnóstico de anemia se hace con la hemoglobina: ● Hombres: <13 ● Mujeres: <12 ● Embarazadas: <11 ● Niños: < Percentil 10th-edad Indice Reticulocitario = % Reticulocitos x (Hcto pt /Hcto normal) Factor de corrección según Hcto (45%=1 35%=1,5 25%=2 15%=2,5) CLASIFICACION DE LAS ANEMIAS SEGÚN EL MECANISMO QUE LA PRODUZCA: REGENERATIVAS IR > 2 (tiene muchos reticulocitos). Son solo 2 anemias: Hemolíticas. Anemia x hemorragia Aguda ARREGENERATIVA IR < 2 (son todas las demás anemias): Anemia Ferropénica, Anemia por enfermedades crónicas, Cáncer, Déficit de B12 y B9, Hemorragias crónicas (ya que producen Ferropenia) CLASIFICACION DE LAS ANEMIAS SEGÚN el VCM ANEMIAS MICROCITICAS ANEMIAS MACROCITICAS (+%-90% de las anemias) GR pequeño (VCM < 80 fL). MEGALOBLASTICAS (90% de las A. Macrocíticas) y NO MEGALOBLASTICAS. GR grandes (VCM > 100 fL). CLASICA: Anemia Ferropénica. Causas +% de anemia Microcítica: mnemotecnia TAILS (Talasemia, Anemia de enfermedades crónicas (etapa avanzada), Iron: Déficit de hierro* (es la +% → investigar pérdida de sangre), x Lead (Plomo) Envenenamiento y la Sideroblástica. *El déficit de Hierro puede cursar con VCM normal en etapa iniciales o cuando hay déficit de Folato, ya que el Déficit de Folato tiende a la macrocitosis. Causas menos frecuentes: Deficiencia de Vit C, B6, Cobre, mielofibrosis 1ria, L. Hodgkin, Ca Célula Renal. DEFICIENCIA DE HIERRO: Es la causa +% en el mundo, en especial en mujeres que menstrúa. Causas: ▪ Sangrados (+%). ▪ Desbalance (Requerimiento > Ingesta → Embarazo. ▪ Patología GI (↓ absorción). Dx: Se solicita la Cinética del Hierro: Fe < 50 (VR=50-150). Ferritina < 15 ng/ml. Capacidad de Sat Transferrina=>450 ug/dl (VN=250-450 ug/dl) Indice de Saturación de la Transferrina=<30% (VN=28-35%) Anisocitosis (En Enf. inflamatoria la Ferritina tiene a elevarse y tener anemia por déficit de Hierro con ferritina normal). Tto: Hierro Oral (Sulfato Ferroso) hasta normalizar la Ferritina. Oscurece deposiciones. El hierro requiere un medio ácido para su absorción por lo que se recomienda darlo en ayunas acompañado de jugos cítricos. Contraindicados los antiácidos y Prazoles. Duración del tto: 3-6 meses. A los 4 días de tto ↑ reticulocitos. Al 7mo día empieza a ↑ el Hcto. A las 3-6 semanas se normaliza el Hcto. A los 3-6 meses se normaliza Ferritina. ANEMIA SIDEROBLASTICA: Desorden en la síntesis de Hb x atrapamiento del Fe en las mitocondrias de GR nucleados. Causa Hereditaria: Defecto sintetasa Ac. Aminolevulínico o anormal metabolismo B6. Adquirida: Drogas: Isoniazida, Cloranfenicol, Otros: OH, Plomo. Dx: Fe alto, Ferritina NORMAL, Sat. Transferrina muy alto. Test de mancha azul de Prusia → Anillos Sideroblásticos. Tto: Omitir el medicamento. Tratar envenenamiento por plomo. Algunos pueden requerir Piridoxina. TALASEMIA: Origen Genético. A diferencia de la Anemia Ferropénica en las Talasemias hay ISOCITOSIS (GR del mismo tamaño) con Indice de Dispersión Eritrocitarios normal) Y perfil de hierro NORMAL. En la Anemia Ferropénica hay ANISOCITOSIS con aumento del Índice de Dispersión Eritrocitaria). Alfa talasemia: desde que nace. Beta talasemia: después de los 3 m (antes tiene Hb fetal). ANEMIAS NORMOCITICAS CLASICAS: LAS MEGALOBLASTICAS Déficit de Cobalamina (Vit B₁₂) y Folato (Vit B₉) Ellas representan el 95% de las anemias macrocíticas… o artefacto debido a aglutinación de GR. LAS NO MEGALOBLASTICAS: Por OH, Reticulocitosis, hepatopatía, hipoT4. DEFICIENCIA DE VIT B₁₂ (COBALAMINA): .El déficit de VitB12 conlleva a anormalidades HEMATOLOGICAS y NEUROLOGICAS. La Vit B₁₂ está presente en productos animales y en pequeñas cantidades en productos vegetales. Al llegar al estómago requiere un medio ácido (Ac. Hidroclórico) para ser extraído de los alimentos. Una vez extraído requiere protección del medio ácido (se une a la Proteína-R. Unida a la proteína R llega al ambiente alcalino duodenal en donde las enzimas pancreáticas degradan a la Proteína-R. Acá la Vit B12 se une al Factor Intrínseco (FI) producido en la mucosa gástrica. Así unido al FI llega al Íleo en donde se absorbe. Para absorberse requiere calcio. El Ca lo aporta el Páncreas. El Óxido Nítrico inactiva a la Vit B₁₂. Por tanto para que la Vit-B12 se absorba requiere indemnidad de la mucosa gástrica, páncreas e íleo. Causa +%: • Autoinmune (+%): ANEMIA PERNICIOSA: ocurre x Producción Ac anti-FI (50-70% DLC pero muy específico) o Ac anti células parietales del estómago (90% DLC pero poco específico), que provoca producción defectuosa del FI. • Gástricas: Gastrectomía parcial o total, Atrofia de la mucosa gástrica → (Aclorhidria). • Páncreas: Pancreatitis crónica, Fibrosis cystica. • Íleon: Enfermedad de Crohn, Resección Ileal. • Óxido Nítrico: Uso indiscriminado x Odontólogos. • Fármacos: Uso indiscriminado inhibidores Bomba H+ (Prazoles) y antiácidos. • Déficit Nutricional: MUY RARO (Vegetarianos Estrictos). Clínica: Glositis de Hunter (característico): Atrofia Lingual (Lengua rojiza, lisa y brillante), Diarrea y Signos Neurológicos del Cordón Posterior y haz espino-cerebeloso de la médula espinal (Vete PePe), trastornos reflejos y de la marcha, y la llamada “Demencia por Déficit B12”). LAB: • ↓ SEVERA de la Hb (hasta 3 gr/dl) con ↑ VCM. Puede haber PANCITOPENIA. • ↑ Homocisteína (al igual que en el déficit de Folato) • ↑ Sérico y Urinario de AC METILMALÓNICO (a diferencia del déficit de Folato). Vit B₁₂ < 200 → Déficit. Vit B₁₂ 200-400 → Dudoso (recurrir a niveles del Ac. Metilmalónico) DEFICIENCIA DE FOLATO (Vit B9): Anemia indistinguible de la del déficit B12.En contraste con del déficit de B12, el déficit de Folato: • Se desarrolla rápidamente. • Es frecuente por déficit nutricional (El Folato se encuentra en Vegetales verdes y algunas frutas). • Se absorbe en Duodeno y Yeyuno. • AC. METILMALÓNICO ES NORMAL. Y al igual que el déficit de Vit B12, La Homocisteína está elevada (la Vit B12 y El folato ayuda a convertir la Homocisteína en Metionina). • No produce St Neurológicos. • El déficit de B12 y Folato suele coexistir, y en muchos casos con déficit de Hierro. Tto: Vitamina B12 + Folatos por vía IM (en anemia perniciosa) o por vía oral (en vegetarianos). Si el paciente sigue tto con Sulfas se sospecha el déficit de Folatos. Cuando no es por déficit nutricional El tto debe ser de por vida. La administración solo de Folato habiendo déficit de Vit B12 → Precipita cuadro neurológico. Evitar los IBP. Dr. Arturo A. Faieta E. Cardiólogo [email protected] GR volumen normal (VCM 80-100 fL). • Es la clásica Anemia de enfermedades crónicas (AEC). • La AEC suele ser Normocítica y con menor frecuencia Microcítica, y siempre Normocrómica (CHCM Normal). • Esta anemia generalmente es leve a moderada generalmente moderada (Hb 9-11 gr/dl) a diferencia de las Anemias Megaloblásticas. En las Enfermedades crónicas: 1.- Se liberan CITOQUINAS INFLAMATORIAS que ejercen efecto inhibitorio sobre la MO. 2.- ↑ la HEPCIDINA HEPÁTICA, la cual secuestra hierro y ↓ su absorción. En consecuencia: • Hb moderadamente baja. • Fe BAJO. • Ferritina normal o alta (a diferencia de la Anemia Ferropénica). Tto: Tratar la EC. Esta anemia no responde al Fe. DIFERENCIAS ENTRE ANEMIA FERROPENICA Y (ANEMIA DE ENFERMEDADES CRONICAS y LA SIDEROBLASTICA): Hierro Ferritina Capacidad de Saturación de la Transferrina Indice Saturación de la transferrina Anemia Ferropénica Anemia por enfermedades crónicas o Anemia Sideroblástica. ↓ ↓↓ ↑↑ ↓↓↓ No↑ No↑ ↓ ↑ En las anemias SIDEROBLASTICAS y en las ANEMIAS POR ENFERMEDADES CRONICAS, hay Hierro, pero estás SECUESTRADO: 1. En la Sideroblástica secuestrado por las mitocondrias de los GR nucleados. 2. En las anemia por EC secuestrada por la Hepcidina Hepática. Causas más frecuentes de Anemias: • Anemia → Ferropénica. • En Niños → Ferropénica. • En mujeres jóvenes → Ferropénica (menstruación). • En el embarazo: → Ferropénica. • En adultos mayores → Anemia de enfermedades crónicas (NN). • En pacientes con IRC → Déficit relativo de EPO - También una mala utilización del Fierro. • En HipoT4, Hepatopatías y en Alcohólicos → Macrocítica (No Megaloblástica). Estudio etiológico de anemia ferropénica en mujer en edad fértil - No estudiarla solo tratarla - Se pide perfil de hierro para controlar la respuesta al tratamiento: se busca normalizar la Ferritina (Refleja los depósitos de hierro). DIFERENCIAS ENTRE ANEMIA MEGALOBLASTICA POR DEFICIT DE B12 y FOLATO Anemia Megaloblástica x Déficit de Anemia Megaloblástica x Déficit de B₁₂ Folato Velocidad de Desarrollo Déficit Nutricional Lugar de Absorción Homocisteína Ac. Metilmalónico St Neurológicos Lenta Raro (solo en vegetariano) Vit B₁₂ en íleon. ↑ ↑ Presentes Rápida Frecuente Folato en Duodeno y Yeyuno ↑ N Ausentes TRATAMIENTO DE: • Anemia Ferropénica → Sulfato Ferroso 200 mg c/8hrs hasta normalizar Ferritina (3 a 6 meses), corresponde a 40mg de Hierro elemental por dosis. Darlo en ayunas, con líquidos cítricos o vitamina C (acidificadores del medio gástrico). • Anemia de IRC → Eritropoyetina EPO: objetivo Hcto >30% o Hb >10 - Antes de darle EPO, Tratar SIEMPRE PRIMERO el déficit de Hierro. Es decir la EPO se debe dar después de 3-6 meses de tratamiento con Sulfato Ferroso. • Anemia Ferropénica en IRC → Hierro endovenoso en casos severos - Tratar siempre primero el Hierro. Objetivos: 1) Ferritina >100 con Sat. >20% o 2) Ferritina >400. • Anemia de enfermedades crónicas → Tratar la causa, habitualmente no baja de Hcto 30-35% - Lo grave no es la anemia, sino la enfermedad crónica que tiene detrás. No responde al Hierro. • Anemia en el Embarazo → Hierro. • Anemia en Niños → Hierro. Se debe tener en cuenta que la anemia es fisiológica entre los 2 - 6 meses, pero con Hb > 9. Si es mayor a 6 meses se asume como FERROPENICA. ANEMIA APLASICA: TRIADA: ① Pancitopenia, ② Hipocelularidad Medular. ③ Ausencia de una enfermedad que lo justifique. CRITERIO DE SEVERIDAD: ▪ Celularidad MO < 25% del esperado + 2 de los siguientes: ▪ Reticulocitos < 1%. ▪ Neutrófilo < 500 ▪ Plaquetas < 20.000 CAUSAS: Idiopática (+% de las Adquiridas). Drogas (Cloranfenicol, Sulfas). Infecciones Virales (VHA, VEB, CMV, VIH, Parvovirus B19), Toxinas, Radiaciones y Autoinmune. Tto: < 40 años → Células madres hematopoyéticas. > 40 años → Corticosteroides + Ciclosporina. DETERMINAR ETIOLOGÍA DE PANCITOPENIA: Biopsia de medula ósea. La Bx MO puede mostrar muchas cosas distintas: • Blastos: Leucemia. • Cel. Plasmáticas: Mieloma Múltiple. • Fibras: Mielofibrosis (es un tipo de mieloptisis y también es uno de los Síndromes Mieloproliferativos). • Células de carcinoma: Mieloptisis. • Células algo displásicas: Mielodisplasia. • Nada, es decir médula vacía: Aplasia, es autoinmune o por fármacos. Toda PANCITOPENIA amerita BIOPSIA DE MEDULA OSEA. Dr. Arturo A. Faieta E. Cardiólogo [email protected] LUPUS ERITEMATOSO SISTEMICO: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 30 años de edad consulta por clínica de 8 meses de evolución dado por: FATIGA, FIEBRE BAJA y ARTRALGIAS. Ha consultado en varias ocasiones y trae unos exámenes de laboratorio. Hemograma: HB=12,5 g/dl (VR=12-16) HCTO=38,2% (VN=36-47%) VCM=90 (VN=80-100) HCM=29 (VN=27-31) CHCM=33 (VN=33-37) Leuc=5090 42% de segmentados, 49% de Linfocitos y 4% de Eosinófilos. Plaquetas=253.000. Otros: ANA (+) Ac Anti DNA (+) Ac anti Sm (+) Factor Reumatoideo (+). Perfil Tiroideo Normal. PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con esto? Dígame ¿Ha notado una especie de erupción cutánea rojiza en la cara, en las mejillas, alrededor de la nariz? ¿Esas manchas le molestan cuando se expone a la luz solar? ¿Ha observado lesiones redondeadas descamativas en la piel? ¿Caída del pelo, uñas quebradizas? ¿Ha notado ulceraciones en la boca? ¿Convulsiones, le han dicho que ha tenido un comportamiento extraño? ¿Refiere dolor articular, se le han inflamado las articulaciones o es solo dolor? ¿Ha perdido peso? ¿Fiebre? ¿Dolor torácico que aumenta cuando se acuesta y alivia al sentarse, Palpitaciones, Tope inspiratorio? ¿Le han dicho que está más pálida? ¿Cambios en la orina, ha orinado rojizo? ¿Ha expectorado con sangre? ¿Ha notado cambios de coloración de sus dedos cuando los expone a Agua Fría? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HTA. ▪ Vesícula. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Femenina de 30 años de edad sin antecedentes mórbidos. Desde hace 8 meses presenta Fatiga, fiebre baja, en ocasiones aisladas, pérdida de peso (Aproximadamente 5 kg de peso en 8 meses) a pesar de tener el apetito conservado. Ha presentado Fotofobia, dolor articular de las manos y nota manchas roja en la cara cerca de la nariz, sobre todo cuando se expone al sol. Ha notado caída de pelo de las cejas. Ha observado cambio de coloración de sus dedos cuando los mete en agua caliente. Entre sus antecedentes familiares madre es portadora de Artritis Reumatoide e Hipotiroidismo. Dx: 1) Lupus Eritematoso Sistémico. CONDUCTA: Explicarle que el Lupus es una enfermedad crónica, autoinmune, que requiere tto continuo que si no lo cumple puede tornarse potencialmente grave. Por lo cual con sus exámenes y la sospecha clínica la voy a DERIVAR AL ESPECIALISTA en este caso para que culminen los estudios de rigor. Deben hacerle una profunda evaluación renal y algunas otras pruebas especializadas. Le recomiendo por ahora PARACETAMOL 1 gr VO c/8h para los dolores articulares y le recomiendo que evite exponerse a la luz solar. Información a tener en cuenta: EL REUMATOLOGO INDICARA: 1) 2) 3) 4) CORTICOIDES (Prednisona) + UN AHORRADOR DE ESTOS (Azatioprina, Leflunomide). Si él LES es Severo, cursa con Anemia Hemolítica o GN Lúpica Severa→ Pulsos de Metilprednisolona IV + INMUNOSUPRESORES: (Ciclofosfamida o Mofetil), en especial si hay rápido deterioro de la función renal. Voy a solicitar Examen de orina, y funcionalismo renal, en caso de Proteinuria le indicaré un IECA o ARA2, para enlentecer la progresión de la enfermedad renal. Evitar la luz solar (de 10am a 4pm). ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA (LES): ● Enfermedad sistémica inflamatoria de causa desconocida, con una gran variedad de presentación y varios períodos de exacerbación y remisión ● Presencia de ANA+. ● Los pacientes con LES ene un mayor riesgo CV y de Neoplasias (especialmente Linfomas), y un mayor riesgo de infecciones y osteoporosis (por el tto) CRITERIOS DIAGNOSTICOS: Se deben cumplir 4 de los siguientes 11 criterios: Dermatológico: ● Rash Malar (en alas de mariposa) Serosas: ● (Pleuritis o Pericarditis) ● Fotosensibilidad. Hematológicas: ● Anemia Hemolítica autoinmune, Leucopenia (< 3.000), Linfopenia (<1.000), Trombocitopenia (<100.000). ● Lupus Discoide (Lesiones Psoriasis símil). Renal: ● Glomerulonefritis: Proteinuria, Hematuria, IR ● Úlceras oro-faríngeas no dolorosas. Inmunológico: ● ANA+ Articular: ● Artritis no erosiva. No deformante. Neuropsiquiátrico: ● Psicosis, convulsiones, ACV, Meningitis aséptica. Otras Inmunológicas: ● ▪Ac anti DNA nativo, ▪Ac anti Smith, ▪Hipocomplementemia (↓ C3 y C4). ▪Ac antifosfolípidos para Ig M-G, VDRL falso+, ▪Anticoagulante lúpico (+). FIEBRE: Él LES como tal puede provocar Fiebre. Pero la Fiebre puede ser por infección si coincide con Leucocitosis. DERMATOLÓGICAS: Eritema malar que se exacerba con la luz solar. El Lupus Discoide afecta cara, cuero cabelludo y extremidades) ARTICULAR: Artritis no erosiva, no deformante. Puede ocurrir necrosis avascular ósea (cabeza de fémur, platillo tibial, hueso navicular). Afecta cualquier articulación (+% la de las manos), pero NO AFECTA COLUMNA VERTEBRAL. CARDIACO: Pancarditis, aterosclerosis coronaria acelerada, vasculitis coronaria (hay una asociación entre él LES y enfermedad arterial coronaria precoz). Enfermedades CV → Principal causa de muerte en él LES. PULMONAR: Pleuritis, derrame pleural, HAP, Pneumonitis, disfunción diafragmática. Hemorragia alveolar (Recordar que él LES es una de las 5 causas de síndrome Pulmón-Riñón. (Las otras: Goodpasture, PAM, Churg Strauss y Wegener) NEUROPSIQUIATRICO: Alteraciones cognitivas, convulsiones, neuropatías craneales, psicosis. Como la Psicosis puede ser consecuencia de la terapia con Corticoides. Si se ↑ dosis del Corticoide, mejora, se concluye que la Psicosis es debida a manifestaciones psiquiátricas del LES y no al esteroide. RENAL: Alteraciones renales en él LES: 1.- Mesangial (no requiere terapia agresiva). 2.- GN focal. 3.- GN membranosa. 4.- GN proliferativa Difusa (requiere altas dosis de Esteroide y Ciclofosfamida). 5.- Nefritis intersticial. 6.- Trombosis de vena renal con Síndrome Nefrótico. En caso de proteinuria, sea cual sea la enfermedad renal → IECA. LES y EMBARAZO: Mujer con LES que se embaraza tiene alto riesgo de aborto espontáneo, y el aborto puede hacer que aflore él LES. Si él LES aflora durante el embarazo, debe ser tratado con Esteroides. Por la transferencia pasiva de anticuerpos a través de la barrera placentaria el niño nacerá con Leucopenia y Trombocitopenia transitoria, puede presentar lesiones cutáneas transitorias y BAV Completo. LAB: ● Anemia Hemolítica (Coombs+). ● Leucopenia (lo cual no predispone a infecciones). ● Púrpura Trombocitopénica Idiopática (la cual puede ser la 1era manifestación del LES). ● Hipocomplementemia, ↓ C3 y C4 y CH50 (Hipocomplementemia con Ac Anti-DNA+ es indicador de enfermedad renal). ● VDRL falso + (Reacción cruzada con el Ac Antifosfolipídico). ● Marcador sensible: ANA+ > 1/40 (Hasta 1/40 es normal). Todo paciente con LES debe tener ANA+, pero no todo ANA+ es LES, poco específico. ● Marcador Específico: Anti DNA de 2 hebras - Anti Sm (anti Smith). Marcador actividad lúpica - 1º COMPLEMENTO → BAJO, entre + bajo está + activo. 2º Títulos Anti-DNA de doble hebra: cuando están altos son de peor pronóstico Tto: 1) 2) 3) 4) CORTICOIDES (Prednisona) + un ahorrador de estos (Azatioprina, Leflunomide). Si él LES es Severo, cursa con Anemia Hemolítica o GN Lúpica Severa→ Pulsos de Metilprednisolona IV + INMUNOSUPRESORES: (Ciclofosfamida o Mofetil), en especial si hay rápido deterioro de la función renal. en caso de Proteinuria le indicaré un IECA o ARA2, para enlentecer la progresión de la enfermedad renal. Evitar la luz solar (de 10am a 4pm) FACTORES DE MAL PRONÓSTICOS EN LES: - 1º Agresividad: IR o compromiso pulmonar – 2º Niños y hombres – 3º Anti DNA 2h+ LUPUS INDUCIDO POR DROGAS: Villanos: Fuertes → Hidralazina (5-10% de quienes la toman) y Procainamida (15-25%). A los 2 años de tratamiento con Procainamida todos tiene ANA (+). Ambas drogas comparten una amina primaria que es acetilada en el hígado por la N-Acetiltransferasa. Es por eso que el LID se ve más en acetiladores lentos. Clínica: ● St. +% ARTRALGIA y POLIARTRITIS (80% DLC). ● Malestar general en 40% DLC. ● Manifestaciones pleuro-pulmonar 30%. ● Pericardi s (20%). ● SNC y Renal (casi no se afecta) LAB: Marcadores + importantes: Ac anti histona - Ac anti DNA de 1 hebra. A diferencia del LES: ▪ Los pacientes con LID tiene Ac anti-DNA+ con menor frecuencia, C3 y C4 es normal. Tto: OMITIR LA DROGA. AINES y en ocasiones Esteroide (bajas dosis). Dr. Arturo A. Faieta E. Cardiólogo [email protected] INFECCION URINARIA BAJA (Cistitis Aguda): ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 20 años de edad consulta por clínica de molestias para orinar de 24 horas de evolución. No trae exámenes ni estudios PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con esto? ¿Ha tenido alguna enfermedad Renal? ¿Tiene alguna otra molestia al orinar, le arde o le duele para orinar? ¿Orina más seguido de lo normal, tiene ganas de seguir orinando después de terminar, se despierta en las noches para orinar, Cuántas veces?, ¿Nota algún cambio en la orina como estar más oscura, olor diferente? ¿Fiebre, náuseas-vómitos, dolor abdominal bajo (watita), dolor en la región lumbar? ¿Lleva vida sexual activa, tuvo relaciones sexuales antes del cuadro? ¿Cambia con frecuencia de pareja sexual, nueva pareja sexual? ¿Es primera vez que tiene este problema, o ha sido recurrente? ¿Alguna vez le han diagnosticado problemas en las vías urinarias como cálculos, quistes? ¿Tiene prolapso genital? ¿Toma Corticoides? ¿Cómo se limpia cuando defeca de adelante hacia atrás o al contrario? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Femenina de 20 años de edad sin antecedentes mórbidos. Desde hace 24 horas ha venido sintiendo molestia en hipogastrio con disuria, Polaquiuria y urgencia miccional. Nota la orina más oscura de lo normal. No hay tenido fiebre, náuseas ni vómitos. Ella refiere inicio reciente en sus actividades sexuales Dx: 1) Infección del Tracto Urinario Bajo (Cistitis). Explicarle a la paciente: Infección urinaria baja o cistitis, la cual es frecuente en las mujeres por su disposición genital y su corta uretra. Explicarle que la gran mayoría de estas infecciones es causada por una bacteria llamada E. Coli, y la misma proviene del tracto gastrointestinal, por lo que es necesario tomar en cuenta al momento de limpiarse luego de defecar que se limpie en sentido desde adelante hacia atrás y no al contrario para evitar contaminar la región urogenital externa. Le voy a solicitar un Examen de Orina y Urocultivo con Antibiograma. Voy a comenzar con ATB y al tener los resultados del cultivo y ATB veré si es necesario cambiar el tratamiento. NO ES NECESARIO DERIVAR. Tto: 1er Línea: .- Nitrofurantoina: 100 mg VO c/12h x 5d o .- TMP-SMX 160/800 mg: VO c/12h x 3d 2da Línea: .- Quinolona (Ciprofloxacina o Levofloxacina) 500 mg VO c/12h x 3d. Contraindicado en el embarazo (afecta Cartílagos de crecimiento) o .- B-Lactámico (Amoxicilina + Ac. Clavulánico, Cefadroxilo) por 3-5 días. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] INFECCION URINARIA ALTA (Pielonefritis Aguda): ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 30 años de edad consulta por clínica de Fiebre, Vómitos Abundantes y Dolor Lumbar. PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con esto? ¿Ha tenido alguna enfermedad Renal? ¿Tiene alguna otra molestia al orinar, le arde o le duele para orinar? ¿Orina más seguido de lo normal, tiene ganas de seguir orinando después de terminar, se despierta en las noches para orinar?, ¿Nota algún cambio en la orina como estar más oscura, olor diferente? ¿Me dijo que ha tenido Fiebre, es con escalofríos? ¿Vómitos, Cuantas veces ha vomitado, todo lo que ingiere lo vomita, Qué vomita, alimentos, bilis, caca? ¿Siente sed, el volumen urinario ha bajado? ¿El dolor lumbar es continuo, es cólico, hacia donde se irradia, hacia los genitales, hacia la espalda? ¿Lleva vida sexual activa, tuvo relaciones sexuales antes del cuadro, Cambia con frecuencia de pareja sexual? ¿Es primera vez que tiene este problema, o ha sido recurrente? ¿Alguna vez le han diagnosticado problemas en las vías urinarias como cálculos, quistes? ¿Tiene prolapso genital? ¿Toma Corticoides? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Femenina de 30 años de edad sin antecedentes mórbidos. Desde hace 24 horas ha venido sintiendo Fiebre con escalofríos, con Vómitos en varias oportunidades, no tolera la vía oral. Siente sed intensa y refiere que el volumen de orina ha disminuido. Además refiere dolor abdominal que se irradia hacia flancos y genitales. Tiene una pareja sexual estable. Días previos a esta sintomatología presentó ardor y dolor para orinar (Disuria) y deseos frecuentes de orinar con urgencia miccional (Polaquiuria). Es la primera vez que presenta este problema. Dx: 1) Infección del Tracto Urinario Alto (Pielonefritis Aguda). Explicarle a la paciente: Sospecho que usted tiene una infección urinaria alta (Pielonefritis). Hay infecciones urinarias bajas y altas. Las bajas afectan la vejiga urinaria y las altas afectan los riñones, por tanto estas son de mayor cuidado. Es bastante probable por lo que usted me dice, que haya empezado con una infección baja y luego haya ascendido. Debo dejarla hospitalizada ya que NO TOLERA LA VIA ORAL y además presenta signos de deshidratación. Voy a solicitar un Examen de orina para evaluar el sedimento urinario y le pediré un Urocultivo con Antibiograma. Comenzaré con antibiótico de acuerdo al germen más frecuente que produce esta infección y al llegar los resultados del cultivo con el antibiograma veré si se continúa con el mismo tratamiento o se cambia. Si no hay mejoría en 72 horas solicitaré Uro-TAC o US Abdominal para descartar alteraciones anatómicas. Tto: Tratamiento Intrahospitalario: ● Ceftriaxona: 1 gr EV c/24h o ● Ciprofloxacina: 400 mg EV cada 12 horas. Cuando se haya controlado la emesis (Intolerancia Oral) y el paciente esté hidratado SE EGRESA CON EL SIGUIENTE TTO: ● Ciprofloxacina: 500 mg VO c/12 completar 10 días o ● Levofloxacina: 750 mg VO c/24h completar 10 días. RESPUESTA A TRATAMIENTO: Éxito o fracaso al tratamiento se observa en 48 horas. Si no hay mejoría, se debe repetir Examen de Orina y Urocultivo (Si ya se tenía antes del tto). Realizar Uro-TAC o US Renal. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR?? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: DISURIA: =Diuresis Dolorosa. INFECCION DEL TRACTO URINARIO: Causas: Criterios de ITU: HOMBRES Jóvenes MUJERES Mayores En todos los grupos la causa +% → Infección de Tracto Urinario. ETIOLOGIA: 80% → E. coli, 10-15% GRAM(-) → (Klebsiella, Proteus) y 3-5% Gram (+) → (S. Aureus, Enterococo). Otros: Cándida. ▪ Cistitis (50-60% DLC) en especial en mujeres sexualmente activas, con Flujo ▪ Uretritis ▪ Prostatitis vaginal. ▪ Pielonefritis ▪ ETS • En mujeres, en especial en las sexualmente activas y con Flujo Vaginal, la DISURIA es sinónimo de CISTITIS. Si no hay flujo vaginal la probabilidad es significativamente menor. ▪ Clinica + Examen de Orina (sugerente) + UROCULTIVO (Definitivo) → (Unidad Formadora de Colonias… UFC). EXAMEN SEDIMENTO ORINA UROCULTIVO (Sugerente) (Definitivo) • PIOCITOS y/o LEUCOCITOS: > 10 ul o > 5-6 x campo de 40X. Muestra con Recolector de Orina >100.000 UFC • BACTERIAS: Bacterias en cantidad moderada o abundante. Muestra por Sondaje > 10.000 UFC • NITRITOS EN ORINA: Bacterias Uropatógenas convierten los Nitratos en Nitritos. Por tanto la presencia de Nitritos sugiere ITU. Muestra por Punción Suprapúbica Solo > 1 UFC • En la cistitis además de Disuria, puede provocar Polaquiuria, Urgencia ● ITU No complicado: El que ocurre en personas sanas y no Miccional, Hematuria, dolor abdominal bajo y en ocasiones fiebre (la embarazadas. fiebre está siempre presente en la Pielonefritis pero no siempre en la ● ITU Complicado (↑ riesgo de falla de tto y resultados adversos): Cistitis). Son las que ocurren en personas con Alteraciones anatómicas y • La Pielonefritis cursa con Fiebre alta + escalofríos, dolor en flanco, puño percusión lumbar (+), náuseas y vómitos. Se han descrito FACTORES DE RIESGO para Pielonefritis: funcionales en el árbol urinario o en personas con enfermedades metabólicas: Alteraciones Anatómicas: Uropatías obstructivas a cualquier • Mujer sexualmente activa (18-49 años) con > 3 relaciones nivel (Litiasis, quistes, tumores), Riñón único, Riñón Poliquístico, sexuales por semana, en especial con nuevo compañero sexual y presencia de catéteres o Stent en vías urinarias, Nefrotostomía. uso reciente de espermaticida. Alteraciones Funcionales: ERC, Reflujo Vesico-Ureteral, Vejiga • Alteraciones estructurales: Neurogénica. ▪ Riñón poliquístico. Otros: DM, tratamiento inmunosupresor. ▪ Nefrolitiasis. ▪ Vejiga Neurogénica. ▪ Prolapso Genital. Etiología: E. Coli 80%, Gram (-) 10-15% (Klebsiella, Proteus), Gram (+) 3-5% (S. Aureus, Enterococo). Otros: Cándida. ▪ Reflujo Vesico-Ureteral. • ITU Reciente. Vías de Infección: • Diabetes Mellitus. 1) Retrógrada (por reflujo Vesico-Ureteral). • Inmunosupresión. 2) Hematógena: Bacteremia y Fungemia. 3) Linfática: Desde el tracto GI. PERLA: Infección Urinaria durante el embarazo 4) Directa: Cirugía o traumatismo. ↑ El riesgo de Preeclampsia. Dx: • El Dx de la Cistitis es clínico. El Examen de orina puede ser normal. Incluso el Urocultivo también. Los estudios han demostrado que los Las ITU pueden ser ● ALTAS (afecta Riñón y Pelvis renal → PIELONEFRITIS) y ● BAJAS (por debajo de la Pelvis Renal → CISTITIS). ATB son útiles en mujeres con clínica de cistitis y examen de orina normal. • IMÁGENES: Útiles en la búsqueda de alteraciones estructurales: Absceso perirrenal, Hidronefrosis, Litiasis. TAC es el mejor método. Dr. Arturo A. Faieta E. Cardiólogo [email protected] ITU BAJA ITU ALTA Clínica Disuria, Polaquiuria… con o sin Urgencia miccional, dolor suprapúbico, hematuria Fiebre alta con escalofríos, dolor en flanco, puño percusión lumbar (+), náuseas y vómitos. Dx. Clínica, Hemograma y Ex. De Orina. El cultivo es requerido en los casos complicados. Clinica, Hemograma, Ex. De Orina, Cultivos y Antibiograma y reactantes de fase aguda. Tto Ambulatorio (casos no complicados) 1er Línea: .- Nitrofurantoina: 100 mg VO BID x 5d. .- TMP-SMX 160/800 mg: VO BID x 3d 2da Línea: .- Quinolona (Ciprofloxacina o Levofloxacina) x 3d. Contraindicado en el embarazo (afecta Cartílagos de crecimiento) .- B-Lactámico (Amoxicilina + Ac. Clavulánico, Cefadroxilo) por 3-5 días. .- Ciprofloxacina: 500 mg VO c/12 x 10-14d o .- Levofloxacina: 750 mg VO c/24h x 10-14d. Igual que en los casos ambulatorios pero con esquemas más prolongados (7 días). Considerar S. Aureus y Bacilos Gram (-) en la terapia: En orden de preferencia: .- Ceftriaxona: 1 gr EV c/24h. .- Ciprofloxacina: 400 mg EV cada 12 horas (contraindicado en el embarazo). .- Ampicilina: 1 gr EV cada 6 horas + Gentamicina: 3-5 mg/kg EV c/8h Tto Intrahospitalario (casos complicados) Quinolonas contraindicado en el embarazo. EN EMBARAZADAS: Esquema de 14 días con: .- Ampicilina o Amoxicilina. .- Amoxicilina + Ac. Clavulánico. .- Ceftriaxona CASOS GRAVES Y EMBARAZO: B-Lactámico (Ceftriaxona) o Aminoglucósido (Gentamicina). CRITERIOS DE HOSPITALIZACION (PIELONEFRITIS): • Hipotensión Arterial, Taquicardia. • Nauseas, Vómitos (Intolerancia Oral). • CEG. • Dolor persistente. • Incapacidad o intolerancia para ATB VO. • Ancianas, inmunodeprimidos, Embarazadas. RESPUESTA A TRATAMIENTO: Éxito o fracaso al tratamiento se observa en 48 horas. Si no hay mejoría, se debe repetir Examen de Orina y Urocultivo. Realizar Uro-TAC o US Renal. Dr. Arturo A. Faieta E. Cardiólogo [email protected] ACV ISQUEMICO: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 70ª, traído porque amaneció con Dificultad para Hablar, no responde coherentemente y no moviliza Brazo y Pierna derecha. Es la 1era vez que lo presenta. Fue llevado al Servicio de urgencias de su hospital donde le realizan TAC. Es traído para Reevaluación. TRAE TAC CEREBRAL SIN CONTRASTE: NORMAL. PREGUNTAS RELACIONADAS CON EL CASO: ¿Cuántas horas tiene que comenzó el cuadro clínico? ¿Se instaló brusca o progresivamente? ¿Convulsionó, movimientos extraños en los miembros o en la cara? ¿Puede precisar si perdió el estado de consciencia o cuando despertó ya estaba así? ¿Náuseas, vómitos? ¿Relajó esfínteres? ¿Se ha quejado de dolor de cabeza? ¿Rigidez del cuello? ¿Puede decirme si se venía quejando de palpitaciones? ¿No había presentado con anterioridad adormecimiento transitorio en miembros? ¿Toma algún medicamento como la ASPIRINA o ANTICOAGULANTE? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE O FAMILIARES: Paciente masculino de 70 años de edad con antecedentes de HTA, DM2, Fumador Crónico (40 paquetes de cigarrillos por año), con controles regulares. Sigue tratamiento con Losartan, Amlodipina, Metformina y Aspirina. Padres fue Hipertenso y la Madre Diabética. No puede precisar qué tiempo tiene con el problema ya que al amanecer lo encontraron en ese estado (ya van 2 horas). No reconoce a nadie. Niega síntomas y antecedentes neurológicos. Niega palpitaciones o arritmias previas. EF: Paciente hemodinámicamente estable. TA=170/90mmhg. FC=82x’ RsCsRs sin soplos. Pulsos arteriales disminuidos en MsIs. Dx: 1) ACV Isquémico Agudo en Hemisferio Cerebral Izquierdo en evolución. Explicarle al paciente o su familiar: Explicarle que se trata de un ACV en evolución. Que la TAC Cerebral es normal, por lo que probablemente es isquémico (Los hemorrágicos se observan aún en TAC precoces) y aún no ha habido tiempo de que “el ACV Isquémico aparezca en la TAC”. Voy a solicitar la Interconsulta con Neurología y voy a realizar de inmediato un Electrocardiograma y una Resonancia Magnética Cerebral con Difusión en búsqueda de zonas de penumbra (a riesgo isquémico), para que neurología evalúe la posibilidad de Terapia Trombolítica con rTPA. Le haré las siguientes indicaciones: EN LA EMERGENCIA 1º HOSPITALIZAR y Solicitar evaluación urgente por Neurología, Glicemia urgente. Hemograma, Urea y creatinina y ECG. 2º Régimen 0. Fluidoterapia mientras esté en régimen 0 (sol 0.9%) 3º Oxígeno hasta saturar más de 94%. 4º Aspirina 100 mg VO OD. 5º Atorvastatina 80 mg VO OD. Sol 0,9% a 30 gotas por minuto. 6º NO BAJAR TENSION ARTERIAL. Captopril 25 mg SC solo si la TA > 180/100mmhg. Inicialmente se deja sin antihipertensivos. Evitar que la TA descienda de 160/90 mmhg en las 1era 48h. 7º En la evolución intrahospitalaria, el curso clínico nos irá guiando para la reintroducción de tratamiento antiHTA e Hipoglicemiante oral. 8º Estando hospitalizado solicitar Perfil Lipídico. Glicemias seriadas. Despistaje de fuentes Embolígenas: Dúplex Carotideo, Holter ECG y Ecocardiograma. Rx Tórax PA ya que es fumador. TRATAMIENTO AL EGRESAR 1º Antihipertensivo: 1era opción un IECA o ARA2 ya que es diabético. Agregar un Calcio Antagonista si no hay control 2º Hipoglicemiante oral (Metformina). 3º ASA 100 mg VO OD. 4º Atorvastatina 80 mg VO OD. 5º Terapia de Rehabilitación. 6º Dieta por nutricionista. 7º DEBE DEJAR DE FUMAR. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] ACV ISQUEMICO REVISIÓN DEL TEMA: ACV HEMORRAGICO 1º CARDIOEMBOLICO: (+%). Causas: Fib Aur, Estenosis Mo, Estenosis Ao, Válvulas protésicas, IM apical < 6 sem, Trombo intracavitario, Foramen Oval Permeable, Placas en Aorta Tx Ascendente. 40% es de origen desconocido. Se instala bruscamente, déficit neurológico definitivo muy precozmente. Se puede transformar en hemorrágico (raro). Tto: Anticoagulación C l í n i c a 2º NO CARDIOEMBOLICO: Instalación progresiva Tto: Antiagregante Plaq + Estatina. 2.a) ATEROTROMBOTICO: Suele originarse en estrecheces carotidea ateromatosa (FR: >65 años, HTA, Dislipidemia, Tabaquismo, DM). 2.b) LACUNAR: Lipohialinosis y microateromas en arterias intracraneales. Afecta Art. Cerebral Media. Suele afectar Cápsula Interna, Tálamo, Protuberancia y puente. Suele durar pocos días. 2.c) HIPERVISCOCIDAD: Poliglobulia (Hcto>50%), Trombocitosis (Plaq >1.000.000 gr/dl), Leucocitosis (>150.000 mg/dl), ACO, Mieloma Múltiple, Embarazo, Puerperio. 2.d) OTROS: Disección arterial, Displasia FM, Anemia Falciforme, Síndrome Antifosfolipídico. D x T t o HEM. SUB-ARACNOIDEA .- Causa +% TCE. FR para ACV Hemorrágico: .- Edad > 65ª. .- HTA. .- Raza (+% en negros). .- Uso de ACO. .- Adicciones: OH, Drogas y Anfetaminas. .- De las NO-TRAUMATICAS la +% es ruptura de Aneurisma (80%). .-OTRAS: Igual al ACV HEM. Causas: .- HTA (+%) .- Angiopatía Amiloide 2da causas +%. (Se ve en ancianos y suelen recidivar). .- MAV. .- Uso de ACO. .- Coagulopatía. .- Trombosis Venosa. .- Ca: Pulmón, Riñón, Tiroides, melanoma, Coriocarcinoma. CLINICA: .- Cefalea Holocranea MUY INTENSA. .- Rigidez de nuca (Post-6h). .- Náuseas y Vómitos. .-Deterioro de sensorio. .- Convulsiones 20%. Angiopatía Amiloidea Cerebral: Hemorragias lobares múltiples en pacientes de más de 65 años, que no sean hipertensos y sin otro mecanismo presente (por ejemplo el uso de ACO o de drogas ilícitas). Localización: PERIFERICA: ganglios basales y tálamo (55%), lobar (30%), cerebeloso y pontino (15%). En el caso de un hematoma lobar, aun cuando el paciente sea hipertenso, se deben descartar otras posibles patogenias, antes de rotularla como hipertensiva. .- 1er Estudio: TAC s/contraste. .- Mejor Estudio: RMN cerebral con Difusión Perfusión: Permite visualizar imagen de penumbra (no necrótica) potencialmente rescatable con trombolisis. .-Búsqueda de fuentes Embólicas: Ecocardiograma, Dúplex Carotídeo, Holter-ECG. .-Para el ACV Lacunar: RMN .- TAC s/contraste. En los subagudo y crónico el coeficiente de atenuación baja y se hace difícil diferenciarlo del parénquima normal. .- Trombolisis con rTPA ▪ < de 3 horas EV (hasta 4.5 horas según MINSAL) ▪ 3-6 horas: intra arterial. .- Aspirina. (A partir de las 24 hr… prevención 2ria) Si Recurre la isquemia agregar Dipiridamol o cambiar a Clopidogrel. Si es alérgico la ASA → Clopidogrel. NO DAR JUNTAS ASA + CLOPIDOGREL EN LA PREVENCION 2ria DEL ACV ISQUEMICO. Esta indicación es sólo en Cardiopatía Isquémica, no en los ACV. Se puede asociar el Dipiridamol a la ASA si hay recurrencia, pero no el Clopidogrel. El Clopidogrel sería una alternativa. .- Heparina: Contraindicado. Por cada ACV Isquémico que salva produce 1 hemorragia intracerebral (x trasformación hemorrágica). .- Estatina: Prevención 2ria en los NO-CARDIOEMBOLICOS. .- Descenso lento y muy vigilado, CON MIEDO, de la PA (< 220/120 mm/hg con Captopril). .- Manejo de FR y búsqueda de fuentes embolígenas. .- Control estricto y muy vigilado de la PA (PA< 170/110mmhg) preferible% con NTS. .- Tratamiento igual que ACV hemorrágico. .- No trombolizar, No ASA ni Heparina. .- Cirugía de carácter urgente. (Clamp o Coil para cerrar posible aneurisma). TIA: No trombolizar. SE TROMBOLIZÓ SOLO. .-Angiografía 4V: si se sospecha Aneurisma o MAV. .- Eventual cirugía: 1º Hidrocefalia. 2º HTEC. 3º Cuando se está enclavando. 1er: TAC s/contraste. 2do: Si TAC es normal y hay fuerte sospecha → Punción Lumbar. Con la PL buscamos xantocromía (HB en LCR = hemorragia antigua y no es traumática). 3ero: AngioRMN: si se sospecha Aneurisma. .- Nimodipina para prevención del vaso espasmo, que es la complicación más frecuente, generalmente observada los días siguientes. .- Cierre de Aneurisma vía transcateter: 1º Si sangró. 2º No ha sangrado pero > 10mm. ENCLAVAMIENTO: ▪ Uncus temporal o transtentorial: compromiso de conciencia + compromiso del 3°par (Anisocoria, ptosis, estrabismo). ▪ Amígdalas cerebelosas, foramen magno: compromiso de conciencia + hemiparesia, depresión respiratoria o coma, ya que se comprime el bulbo (centro respiratorio). .- TIA (ACV Isquémico Transitorio): Déficit neurológico temporal (<24 horas) pero que suele no exceder 1-2 horas. Cuando Sg-St duran > 24 horas ACV Isquémico secuelar. .- 1/3 TIA hacen ACV Isq. Secuelar. APOPLEJÍA HIPOFISIARIA. Cuadro clínico: cefalea muy intensa, vómitos, compromiso quiasma (hemianopsia bilateral), compromiso de pares craneales. Diplopía. Luego compromiso de conciencia. Tto: corticoides y realizar neuroimagen. Tratar eventual el edema cerebral. Dr. Arturo A. Faieta E. Cardiólogo [email protected] CETOACIDOSIS DIABETICA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 22ª, sin aparentes antecedentes mórbidos. Es traído Somnoliento y Bradipsíquico. PREGUNTAS RELACIONADAS CON EL CASO: 3 causas de Somnolencia y Bradipsiquia: Neurológicas, Psíquicas y Metabólicas. ¿Desde cuándo esta con esto? ¿Es diabético o epiléptico? ¿Ha tenido fiebre, náuseas, vómitos o diarrea?, ¿Algún traumatismo en la cabeza, alguna caída? ¿Toma medicamentos para dormir? ¿Depresión, intento de suicidio? ¿Comió algo fuera de casa o de procedencia dudosa?, ¿Notó alguna pérdida de peso en este tiempo?, ¿Come más que antes y sigue con hambre, tiene más sed de lo usual?, ¿Orina más y más seguido de lo normal?, ¿Se siente más cansado o sudoroso?, ¿Antecedente de alguna infección reciente? ¿Ha ingerido alcohol en abundancia? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ Artritis. ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE O FAMILIARES: Paciente masculino de 22 años de edad sin antecedentes mórbidos conocidos, fumador de 1-2 cigarrillos por día, no consume drogas pero si OH ocasionalmente. Es estudiante de Ingeniería y desde hace 2 semanas siente cansancio fácil y con poca energía. Refiere desde hace 2 días dolor abdominal. Los compañeros de estudio lo notan lento al hablar y se duerme fácil en las clases. Ha bajado cerca de 5 kg de peso. En los últimos días ha sentido mucha sed y hambre, orina muy seguido y abundante. Ha sentido náuseas. No ha vomitado. EF: TA=95/50 mmhg FC=100x’ Sa02=98% (FiO2 Ambiental). FR=22x’ GLICEMIA CAPILAR=430 mg/dl. Está Bradipsiquico, soporoso, orientado y atento. Está sudoroso, con los ojos hundidos, mucosas secas. Pulmonar: Taquipneico. Cardiaco. RsCsRs taquicárdicos. Abdomen: RHA+, dolor abdominal difuso que aumenta con la palpación. Dx: 1) Cetoacidosis Diabética. Explicarle al paciente o su familiar: Explicarle que se le está detectando una DIABETES probablemente tipo 1 (insulino-dependiente). Debe quedar hospitalizado y se va a iniciar tratamiento urgente. 1º HIDRATACIÓN: Sol 0,9% 10-20 mL/kp/hora (1-1,5 lt/h), con control del Sodio quien dictará las pautas de la Fluidoterapia sucesiva. 2º INSULINA: Bolus inicial=0,1 U/kp y continuar una infusión continua de 0,1 U/kg/hr (a través de Bomba de infusión Continua). Precaución con el uso de insulina si el Potasio está bajo. Corregir primero y rápidamente el Potasio. 3º POTASIO: 20-30 mEq de KCL por cada litro de volumen infundido. (La hidratación y la insulina bajan el Potasio). 4º BICARBONATO DE SODIO: Sólo si el PH < 7.0. Si PH > 7.0 no dar Bicarbonato se corre el riesgo de acidosis paradójica en el SNC. 5º LAB: Hemograma, Glicemia, Gases arteriales, electrolitos séricos, urea, creatinina. Osmolaridad plasmática. Cetonas en sangre y orina. 6º Llamar al especialista (Internista y Endocrinólogo) para el manejo intrahospitalario. El PH, HCO3 y Anión GAP nos ayuda a clasificar la gravedad de la CAD: LEVE MODERADO SEVERA PH 7.25-7.30 7.0-7.24 < 7.0 HCO3 15-18 10-14 <10 Anión GAP >10 >12 >12 CRITERIOS DE RESOLUCIÓN de la CAD: ● Glicemia < 200 gr/dl + 2 de los siguientes criterios: • PH > 7,3 • HCO3 > 15 mEq/lt. • Anión GAP < 12. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: CETOACIDOSIS DIABETICA Y COMA HIPEROSMOLAR HIPERGLICEMICO: CETOACIDOSIS DIABETICA COMA HIPEROSMOLAR HIPERGLICEMICO Hiperglicemia + Acidosis Metabólica + Aumento de Cetonas Hiperglicemia + Hiperosmolaridad + Deshidratación / sin Cetoacidosis Mortalidad 1-5% Mortalidad 5-20% Déficit absoluto de Insulina +% en DM1 Déficit relativo de Insulina +% en DM2 + (Aumento de las hormonas de contrarregulación (Glucagón, Cortisol, Catecolaminas y H. de crecimiento) Etiología Desencadenantes Infección, Cirugías, suspensión de tto-Insulina, Pancreatitis, IM, ACV, Drogas Anamnesis Tiempo de evolución Ex. Físico común a ambos Puede presentarse historia de Poliuria, Polidipsia, Pérdida de peso, Vómitos, fatigabilidad. Agudo (< 24 horas) Días a semanas. Taquicardia, HipoTA, Deterioro del Edo de consciencia (desde somnolencia hasta coma). Puede haber hipotermia. En ambos habrá deshidratación siendo GRAVE EN EL COMA HIPEROSMOLAR. Ex. Físico no común en ambos Aliento a Cetona, Respiración de Kussmaul, Dolor abdominal difuso (a CAD es una causa de ABDOMEN AGUDO MÉDICO) DESHIDRATACION GRAVE. Puede haber signos neurológicos focales (Hemianopsia y hemiparesia) y Convulsiones (focales o generalizada) que remiten con el tratamiento. LABORATORIO Glicemia >250 gr/dl PH < 7,30 Bicarbonato de Sodio < 18 Anión GAP > 10-12 Cetonas en Sangre y Orina: Positivo Osmolaridad Plasmática Variable Glicemia >600 gr/dl PH > 7,30 Bicarbonato de Sodio > 18 Anión GAP Variable Cetonas en Sangre y Orina: Puede existir (No-Significativa) Osmolaridad Plasmática > 320 mOsm/lt Anión GAP: [Na – (Cl + HCO3)] VR=7-9 mEq/lt OSMOLARIDAD: (2Na + BUN/2,8 + Glicemia/18) VR=275-290 mOsm/lt. DEFICIT DE AGUA: AGUA IDEAL (peso x 0,6) – AGUA REAL [AGUA IDEAL x 300 (Osmolaridad ideal) / Osmolaridad Real (2Na + BUN/2,8 + Glicemia/18] TRATAMIENTO: HIDRATACION • Depende de la hemodinamia y de patologías concomitantes como ICC e IRC. El objetivo es corregir la mitad del déficit de agua calculado en 12-24 horas. • Iniciar con Sol 0,9% 10-20 mL/kg/hr (1-1,5 lt/hr). Luego la velocidad de infusión y el tipo de solución dependerá del grado de Deshidratación y de la Natremia. • Si el Sodio está normal o alto se opta por sol 0,45%, si está bajo por sol 0,9%, en ambos casos a dosis de 4-14 mL/kg/hr. META: CAD: Glicemia < 200 gr/dl CHH: Glicemia < 300 gr/dl • Al lograr la Meta pasar a Sol. Glucosada al 5% + 4gr de NaCl y 2gr de KCl (100-200mL/hr) INSULINA • Bolus inicial=0,1 U/kp y continuar una infusión continua de 0,1 U/kg/hr (a través de Bomba de infusión Continua). • Si la glicemia baja 50-75 gr/dl en la 1era hora continuar con la infusión tal cual. Si no baja administrar un Bolus de Insulina (0,14 U/kg) y continuar con la infusión insulínica tal cual. META: CAD: Glicemia < 200 gr/dl CHH: Glicemia < 300 gr/dl • Al lograr meta bajar infusión a 0,02-0,05 U/kg/hr paralelo al inicio de la sol glucosada 5% (ver arriba) POTASIO HCO3 • ❶ La terapia con insulina, ❷ la corrección de la acidosis y ❸ la expansión de volumen ↓ K+ sérico. Para evitar la Hipokalemia se debe: mantener niveles séricos de K+ entre 4-5 mEq, el cual se logra con la administración de 20-30 mEq de KCL por cada litro de volumen infundido. (1 gr de KCL = 13,4 mEq) • BICARBONATO NO SE USA EN EL COMA HIPERGLICEMICO HIPEROSMOLAR, solo en la CAD, Y SOLO SI EL PH ES < 7,0. • La acidosis puede provocar: Disfunción sistólica del VI, vasodilatación cerebral, coma y complicaciones GI. • Si el PH > 7,0, NO CORREGIR CON BICARBONATO! Se correría el riesgo de Hipokalemia, disminución de la captación de 02 por los tejidos, edema cerebral y desarrollo de acidosis paradójica en el SNC. CRITERIOS DE RESOLUCIÓN: CAD: ● Glicemia < 200 gr/dl + 2 de los siguientes criterios: • PH > 7,3 • HCO3 > 15 mEq/lt. • Anión GAP < 12. CHH: ● Glicemia < 300 gr/dL + • Normalización de la Osmolaridad Plasmática (275-290 mOsm/l) y • Recuperación del Edo. Mental. PD: El PH, HCO3 y Anión GAP nos ayuda a clasificar la gravedad de la CAD: LEVE MODERADO SEVERA PH 7.25-7.3 7.0-7.24 < 7.0 HCO3 15-18 10-14 <10 Anión GAP >10 >12 >12 Dr. Arturo A. Faieta E. Cardiólogo [email protected] DISLIPIDEMIA e HIPERGLICEMIA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 50 años de edad. Acude preocupada porque los exámenes de Laboratorio solicitados en el control CV están alterados. LO QUE TRAE: PA=128/78mmhg FC=74x’ Temp=37,4°C HGT (Hemoglucotest)=99 IMC=24 HB=12 gr/dl HCTO=37% Leuc=9.000 x mm3 Plaq=180.000 x mm3 CT=280 mg/dl TG=290 mg/dl HDL-C=60 mg/dl LDL-C=140 mg/dl GLIC= 124 mg/dl Creat=1,3 mg/dl Na=140 mEq/L K=4,8 mEq/L Cloro=10 mEq/L TSH=3,6 PREGUNTAS RELACIONADAS CON EL CASO: ¿Ha tenido antes el colesterol y glicemia elevados? ¿Es la 1era vez? ¿Siente mareos? ¿Sed, orina frecuente, siente más hambre que antes? ¿Disnea? ¿Dolor u opresión torácica con los esfuerzos? ¿Dolor o calambres en las piernas cuando camina? ¿Adormecimiento o disminución transitoria de la FM en alguna parte del cuerpo? ACÁ LO MAS IMPORTANTE ES EL INTERROGATORIO REMOTO. AMBAS CONDICIONES PUDIERAN SER ASINTOMÁTICA INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Paciente Femenina de 50 años de edad, casada, tiene 3 hijos, trabaja como asistente social en un hospital. Es Hipertensa en tratamiento con Losartan 50 mg VO BID. Consume ASA 100 mg VO OD. Colecistectomía hace 5 años. Padres diabéticos, y su madre sufrió preinfarto hace 1 año (a la edad de 71 años). No fuma. OH ocasionalmente (social). No consume drogas. Niega alergias. No hace ejercicios. No sigue ningún régimen o dieta especial. Dx: 1) Dislipidemia Mixta. 2) Hiperglicemia. Explicarle a la paciente: Sus exámenes muestran DISLIPIDEMIA MIXTA y Glicemia el Borde del límite de lo normal. No tiene Hipotiroidismo (TSH=3,6) Aunque lo ideal es una Glicemia menor de 100 gr/dl, el criterio para diagnosticar diabetes es la determinación de 2 glicemias en ayunas por encima de 126 gr/dl en días distintos o una Anormal Curva de Tolerancia a la Glucosa. Sus padres son diabéticos, y usted tiene un elevado riesgo de ser diabética. Tiene un buen índice de masa corporal (24) y no sigue dieta alguna. Al analizar su perfil de riesgo, el mismo es MODERADO, usted es HIPERTENSA y lleva una vida SEDENTARIA. El plan a seguir será el siguiente: 1º Debe realizarse una curva de Tolerancia a la glucosa, ECG. 2º La derivaré al Nutricionista. Debe comenzar modificando sus hábitos y estilo de vida: ● Dieta Hiposódica: eso significa no solo que debe limitar el empleo de sal en las comidas, sino evitar el consumo de comidas saladas de por sí como el pescado salado, quesos y embutidos salados, etc. ● Dieta Hipograsa: Reducir al máximo las grasas saturadas y grasas Trans. ● Dieta Hipoglucídica: No solo es útil para bajar los niveles de glicemia, sino que es útil para bajar los niveles de triglicéridos. Debe limitar o eliminar el empleo de azúcar refinada, sustituirla por otra forma endulzante más saludable, eliminar los refrescos gaseosos y el consumo de dulces (más allá de un compromiso social). ● Ejercicio Físico Aeróbico: Debe comenzar a realizar ejercicio físico aeróbico. Como usted tiene 50 años y otros factores de riesgo Cardiovascular la voy a derivar a Cardiología para que le realicen una Prueba de Esfuerzo antes de comenzar la rutina de ejercicios físico. 3º Si la CTG resulta normal, y por tener un Perfil de Riesgo CV Moderado iniciaremos con Estatina (se privilegia la reducción del LDL-C con una meta < 100 gr/dl) aparte del cambio de estilo de vida, y debe volver en 6 a 8 semanas con exámenes de LAB control. Si la CTG es anormal iniciaremos además de la Estatina con Metformina. Posibles RAM (Reacciones Adversas de los Medicamentos): Estatina: Dolores musculares. Metformina: Dispepsia, diarrea (Suele ser transitorios). ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] OBESIDAD y DISLIPIDEMIA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 50 años de edad. Acude a consulta con exámenes de Laboratorio realizados en su empresa como control preventivo. LO QUE TRAE: PA=130/78mmhg FC=80x’ Temp=37°C CT=300 mg/dl TG=150 mg/dl HDL-C=30 mg/dl LDL-C=180 mg/dl GLIC= 94 mg/dl PREGUNTAS RELACIONADAS CON EL CASO: ¿Primera vez que le encuentran alto el Colesterol? ¿Siente mareos? ¿Disnea? ¿Dolor u opresión torácica con los esfuerzos? ¿Dolor o calambres en las piernas cuando camina? ¿Ha sentido adormecimiento, hormigueo o pérdida de la sensibilidad de alguna parte de su cuerpo? ¿Ronca en las noches, se queda en los ronquidos, sueño durante el día? ¿Se le hinchan las piernas? ACÁ LO MAS IMPORTANTE ES EL INTERROGATORIO REMOTO. AMBAS CONDICIONES PUDIERAN SER ASINTOMÁTICA INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTAS DEL PACIENTE: Paciente Masculino de 50 años de edad consulta por unos exámenes de laboratorio que se le ordenaron de rutina en su trabajo, donde se muestra HIPERCOLESTEROLEMIA SEVERA. Es fumador de cerca 30 paquetes de cigarrillos al año, OH moderado, los fines de semana. Obesidad mórbida (IMC=50) y lleva una vida sedentaria. Refiere edema en MsIs a predominio vespertino, disnea cuando camina unas 5 cuadras y siente dolor en las piernas tipo calambre cuando camina, aliviando al detenerse. Ronca mucho en las noches y durante el día está somnoliento. Niega precordalgia. Su padre falleció de IM a los 55 años de edad y su madre está postrada por un ACV secuelar desde hace 5 años, cuando tenía 60 años Dx: 1) Dislipidemia (Hipercolesterolemia). 2) Obesidad. 3) Tabaquismo. 4) Enfermedad Arterial Periférica con Claudicación Intermitente. Explicarle a la paciente: Usted no solo tiene el colesterol elevado, lo cual fue la causa de que lo derivaran desde la empresa en donde trabaja para acá. Usted además es Obeso, Sedentario y Fumador, Su padre murió precozmente de un infarto y su madre ha quedado precozmente postrada por una enfermedad cerebrovascular. El hecho de que las piernas le duelan cuando camina sugiere que usted tiene una enfermedad arterial periférica, la cual es un marcador indirecto de enfermedad arterial coronaria, o de alto riesgo de tener además enfermedad arterial coronaria. Se impone desde ya que modifique su estilo y hábitos de vida. El plan a seguir será el siguiente: 1º Debe realizarse otros exámenes de laboratorio: Glicemia, Hemoglobina Glicosilada, Insulina basal y post-pandrial, funcionalismo renal y ácido úrico. ECG. Le voy a examinar para determina el índice Tobillo-Brazo y si este es anormal solicitaré un Dúplex arterial en MsIs. 2º DEBE DEJAR DE FUMAR. Yo lo puedo ayudar con fármacos que le pueden ayudar a dejar este terrible hábito. 3º Lo derivaré al Nutricionista. Usted necesita una dieta Hipocalórica, baja en grasas saturadas. Debe evitar las grasas Trans. Debe limitar el uso de sodio y azúcar refinada. 3º Debe realizar Ejercicio Físico Aeróbico: Como usted tiene 50 años y varios factores de riesgo Cardiovascular. Lo voy a derivar a Cardiología para que le realicen una Prueba de Esfuerzo antes de comenzar la rutina de ejercicios físico. Debemos conocer su acondicionamiento cardiovascular y descartar enfermedad arterial coronaria. 4º Le indicaré una ESTATINA para tratar su colesterol elevado y si demuestro enfermedad arterial periférica le agregaré al tratamiento ASPIRINA. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] SINDROME METABOLICO: PERFIL LIPIDICO VALORES REFERENCIALES: Dr. Arturo A. Faieta E. Cardiólogo [email protected] DOLOR ABDOMINAL: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 24 años de edad consulta por DOLOR ABDOMINAL. PREGUNTAS RELACIONADAS CON EL CASO: ALICIA DR: A: Aparición posterior a la ingesta de una empanada de queso frita. L: Localizado en la boca del estómago e HD. I: intensidad moderada a severa (8 escala de 10). C: Características: El dolor viene y va pero se mantiene durante 4 h. C: Concomitante importante → Náuseas y vómitos (Para colecistitis). Niega Fiebre. I: Irradiación hacia la espalda y hombro derecho. A: le dieron antiespasmódico en la casa pero el dolor continúa. D: Duración: es constante, pero alivia parcialmente con antiespasmódico. R: Recidiva: Recuerda que hace 8 meses presentó cuadro similar pero de breve duración posterior a la ingesta de carne de cochino. INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal (USO DE ESTROGENOS). Antec, G-O solo de importancia (MULTIPARIDAD). ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Vesícula. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ Cáncer, ▪ Artritis. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ RESPUESTA DEL PACIENTE: Paciente Femenina de 24 años de edad sin antecedentes mórbidos. No toma medicamentos. Niega alergias. Nunca ha sido intervenida quirúrgicamente. Bebe OH ocasionalmente (Social). No consume drogas. No sigue dieta. Trota todos los días 1 hora. Su madre fue operada de la Vesícula hace 10 años cuando tenía 45 años de edad. EF: PA=150/90mmhg. FC=95x’ FR=18x’ Temp=39°C. RsCsGs, hidratada, bien perfundida. Quejumbrosa. Cardiopulmonar Normal. Abdomen blando depresible sensible a la palpación de epigastrio e HD. RsHsAs presentes. No hay hepatomegalia ni esplenomegalia. Blumberg (-). Tacto Rectal: Esfínter tónico. No se palpan masas. No hay sangre. Dx: 1) Cólico Biliar. PLAN A SEGUIR: 1º Hemograma, perfil hepático, INR, TP, Glicemia, Amilasemia y Lipasas. (Aunque la sospecha inicial es Cólico Biliar, siempre en el diagnóstico diferencial está la Pancreatitis). 2º US Abdominal: Determinante para aclarar el Dx. 3º La dejaremos en observación con Régimen 0 hasta aclarar las dudas. Le indicaré Solución Fisiológica y METAMIZOL para el dolor. 4º METOCLORPRAMIDA si hay náuseas y vómitos. 5º De acuerdo a los resultados veré si es necesario solicitar interconsulta con Gastroenterología y Hospitalización. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] LUMBAGO: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Manuel, Masculino de 45 años de edad, agricultor, consulta por DOLOR LUMBAR. PREGUNTAS RELACIONADAS CON EL CASO: Agotar el ALICIA DR. En el interrogatorio se debe tratar de diferenciar si se trata de un Lumbago Mecánico o un Lumbago No-Mecánico (No Mecánico = Generalmente inflamatorio, infeccioso o neoplásico): QUE PREGUNTAR ● ¿Desde cuándo tiene el dolor? ¿El dolor se presentó bruscamente o QUE SOSPECHAR. ▪ Reciente (< de 4 sem) de presentación brusca → Mecánico. insidiosamente? ▪ Remoto (> 3 m) de Presentación insidiosa e intermitente → No Mecánico ● ¿Ha realizado un esfuerzo físico no acostumbrado, indebido? ¿Ha recibido ▪ SI → Lumbago mecánico. algún golpe, ha sufrido alguna caída? ▪ NO → Lumbago No Mecánico ● ¿Cuándo realiza una actividad física, cuando moviliza la espalda, el dolor ▪ ↑ o se desencadena con la actividad física y alivia con el reposo → mecánico. aumenta o alivia? ¿Cómo se comporta el dolor con el reposo? ▪ ↑ o se desencadena con el reposo y alivia con la actividad física → No Mecánico. ● ¿Rigidez matutina? ▪ Sí, pero dura poco, menos de 30 minutos → Lumbago mecánico. ▪ Sí y suele durar mucho (> de 1 h) → Lumbago No Mecánico ● ¿Hay déficit Neurológico: hormigueo (parestesias) o de pérdida de la ▪ SI → Lumbago mecánico (Radicular). sensibilidad? ▪ No → Lumbago No Mecánico ● ¿El dolor se ha acompañado de síntomas sistémico (Fiebre, artralgias, pérdida ▪ NO → Lumbago mecánico. de peso, dolor abdominal, rectorragia, pulsatilidad abdominal, síntomas ▪ SI → Lumbago No Mecánico urinarios, cambios en los hábitos intestinales, acidez, etc) AFINANDO EL DIAGNOSTICO: ● Paciente de entre 20-55 años, dolor en región lumbosacra, nalgas y muslos, el dolor tiene características mecánicas variando con la actividad y en el tiempo y buen estado general de la persona afectada. Generalmente el paciente realizó → Origen muscular. LUMBALGIA COMÚN un Esfuerzo intenso no acostumbrado. ● 1) Dolor Lumbar irradiado hacia el Miembro inferior, pero el dolor en el MI es mayor que el dolor lumbar. La irradiación del dolor llega hasta los dedos del pie, se acompaña de parestesias y trastornos sensitivos en la misma → Origen Radicular. COMPRESIÓN RADICULAR. distribución del dolor con Lassegue (+). ● < de 20ª y > 50ª, → Incrementa el riesgo de ENFERMEDAD SISTÉMICA Y DE FRACTURAS. ● Historia de Cáncer. → Pensar en Mt. ● Pérdida de peso. → CÁNCER, INFECCIÓN Y ENFERMEDADES ENDOCRINAS. ● Fiebre → INFECCIÓN: de vías urinarias, de órganos pélvicos y estructuras Retroperitoneales shigelosis, salmonelosis, etc. ● Dolor lumbar irradiado hacia genitales → LITIASIS EN VÍAS URINARIAS (Renal o ureteral) ● Traumatismo reciente. → Pensar en FISURA, FRACTURA. ● Déficit neuromotor súbito con pérdida del control de esfínteres, o de la fuerza → Sospecha de síndrome de cauda equina o LESIÓN MEDULAR, Secundaria a de las extremidades inferiores, Alteraciones de la sensibilidad. lesión traumatológica u oncológica Dr. Arturo A. Faieta E. Cardiólogo [email protected] INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Manuel tiene 45 años de edad, es agricultor. Es Hipertenso en tratamiento con Enalapril 10 mg VO BID, y está bien controlado. No consume otro tipo de medicamento. Niega alergias. No fuma. Bebe OH ocasionalmente. No consume drogas. Desconoce antecedentes familiares. El refiere dolor en región lumbar de 4 días de evolución, de inicio brusco, intenso (8/10), que se irradia hacia ambos muslos. Niega traumatismo, pero refiere que estuvo cargando sacos de tierra durante toda la mañana en que comenzó el dolor. El dolor alivia parcialmente con paracetamol, con el reposo y con masajes con pomadas de AINEs. Niega hormigueos. Niega pérdida de la sensibilidad. No ha tenido fiebre, no ha bajado de peso y niega problemas para orinar, defecar y cambios en los hábitos miccionales e intestinales. EF: TA=120/80 mmhg. FC=78x’ FR=18x’ Temp=37º. BsCsGs, Fascie de dolor. Cardiaco: RsCsRs Soplo eyectivo 2/6, Abdomen blando depresible, no doloroso. REGION LUMBAR: Dolor espontáneo y a la palpación. Paresia (-), Lasegue (-), Tepe (-). Limitación moderada de la flexión de la columna. Dx: 1) Lumbago Mecánico Agudo. 1. a.- Lumbago Común PLAN A SEGUIR: 1º Reposo relativo no reposo absoluto, evitar esfuerzos. 2º Calor local x 30 minutos TID. 3º PARACETAMOL 1g c/8 h x 5 días. 4º Educación: Una vez controlado el cuadro agudo → Ejercicio, fortalecer musculatura, bajar de peso. 5º Dado a ser un cuadro auto limitado y relacionado con el esfuerzo físico sin ningún síntoma llamativo o de alarma no requiere ningún examen ni derivación a especialista por el momento. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] EPOC: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 55 años de edad. Consulta por DISNEA. PREGUNTAS RELACIONADAS CON EL CASO: • ¿Desde cuándo tiene la Dificultad para respirar? ¿Usted es conocido por alguna enfermedad Broncopulmonar? ¿FUMA, TIENE UN TRABAJO CON EXPOSICION A PARTICULAS COMO POLVO U OTRAS? ¿Fiebre, tos, Flema (de qué color, cantidad), “Piticos en el pecho”, Palpitaciones, edema, dolor en el pecho? ¿En qué tiempo se instaló su dificultad para respirar, fue brusco o fue progresivo? ¿Se asfixia cuando se acuesta y mejora al sentarse, duerme con varias almohadas o sentado? ¿En las noches se tiene que levantar para “buscar aire“, y al levantarse mejora? ¿Se asfixia cuando realiza una actividad física y mejora cuando descansa? ¿Es la primera vez que lo presenta o lo ha presentado anteriormente, que tratamiento le indicaron? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 55 años de edad fumador de 20 cigarrillos al día desde hace más de 30 años. Niega otro antecedente. Padre es Hipertenso. Madre diabética. Su esposa también fuma. Consulta por Disnea progresiva, Fatigabilidad y tos con expectoración blanquecina, especialmente en horas de la mañana desde hace alrededor de 1 año. El refiere esta sintomatología día a día y en estos momentos está resfriado. EF: Paciente con disnea leve, con sibilantes finos espiratorios bilaterales. Dedos en palillos de tambor. Dx: 1) Síndrome Obstructivo Bronquial. 1. a.- EPOC descompensado. CONDUCTA: 1º Para confirmar el dx necesito solicitarle Rx de tórax AP (TAC si sospecho Ca) descartar TBC, hemograma, gases arteriales, ecocardiograma. 2º Espirometría: obstructivo VEF1/CVF menor a 70% y no mejora post broncodilatador, VEF1 da severidad: leve >80, moderado 80-50, severo 5030, muy severo <30. 3º Le indicaré un inhalador BROMURO DE IPRATROPIO (21ugr/Disparo hasta 2 Puff c/8 hrs al día o SOS, alguna vez ha utilizado uno? Le enseño como utilizarlo: con AEROCAMARA, agita el inhalador y ponerlo en la boquilla, exhale completamente antes de inhalarse, dar Puff, inhale lentamente, hasta insuflar sus pulmones, aguante respiración por 10 seg, espere un minuto y repetir. 4º Es imperativo que DEJE DE FUMAR ya que agrava el cuadro. 5º Vacuna de la Influenza anual. 6º Si pregunta por la vacuna antipneumocócicas se le dice que está indicada cada 5ª en > 65ª ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] EPOC: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 72ª de edad. Consulta por DISNEA PROGRESIVA. PREGUNTAS RELACIONADAS CON EL CASO: • ¿Desde cuándo tiene la Dificultad para respirar? ¿Usted es conocido por alguna enfermedad Broncopulmonar? ¿FUMAS, TIENE UN TRABAJO CON EXPOSICION A PARTICULAS COMO POLVO U OTRAS? ¿Fiebre, tos, Flema (de qué color, cantidad), “Piticos en el pecho”, Palpitaciones, edema, dolor en el pecho? ¿En qué tiempo se instaló su dificultad para respirar, fue brusco o fue progresivo? ¿Se asfixia cuando se acuesta y mejora al sentarse, duerme con varias almohadas o sentado? ¿En las noches se tiene que levantar para “buscar aire“, y al levantarse mejora? ¿Se asfixia cuando realiza una actividad física y mejora cuando descansa? ¿Es la primera vez que lo presenta o lo ha presentado anteriormente, que tratamiento le indicaron? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 72ª de edad, fumador de 20 cigarrillos por día desde hace 40 años. Durante su niñez estuvo expuesto a humo de leña. Refiere disnea progresiva desde hace aproximadamente 1 año. La disnea es cada vez con menor esfuerzo, que lo obliga a caminar muy lento. Dice que desde hace varios meses tiene tos con expectoración, lo cual se lo atribuye al cigarrillo. En el último año ha tenido que hospitalizarse por enfermedades respiratorias, en una ocasión en invierno. Refiere que ha bajado de peso. Niega edema en MsIs. Niega dolor torácico. EF: PA=120/83mmhg FC=85x’ FR=22x’ Sa02=90% Temp=37º Cardiaco: normal. Pulmonar: Tórax en tonel, con uso de musculatura intercostal en forma leve. Sin disnea. MV globalmente disminuido, crepitantes bilaterales, difusos, espiración prolongada. Abdomen excavado. Normal. ESPIROMETRIA: CVF=58% VEF1=38% VEF1/CVF=0,65 Dx: 1) Síndrome Obstructivo Bronquial. 1. a.- EPOC. CONDUCTA: 1º Para confirmar el dx necesito solicitarle Rx de tórax AP. Descartar TBC, hemograma, gases arteriales, ecocardiograma. 2º Espirometría: obstructivo VEF1/CVF menor a 70% y no mejora post broncodilatador, VEF1 da severidad: leve >80, moderado 80-50, severo 5030, muy severo <30. 3º Le indicaré un inhalador BROMURO DE IPRATROPIO (21ugr/Disparo hasta 2 Puff c/8 hrs al día o SOS, alguna vez ha utilizado uno? Le enseño como utilizarlo: con AEROCAMARA, agita el inhalador y ponerlo en la boquilla, exhale completamente antes de inhalarse, dar Puff, inhale lentamente, hasta insuflar sus pulmones, aguante respiración por 10 seg, espere un minuto y repetir. 4º Es imperativo que DEJE DE FUMAR ya que agrava el cuadro. 5º Vacuna de la Influenza anual. 6º Si pregunta por la vacuna antipneumocócicas se le dice que está indicada cada 5ª en > 65ª ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: EPOC: • Enfermedad crónica, inflamatoria, NO REVERSIBLE, asociado a factores medio-ambientales, genéticos y enfermedades respiratorias en la infancia. • Incluye (Bronquitis, Enfisema Pulmonar y Bronquiectasias), siendo las 2 primeras las más prevalentes. Etiología: 1º La principal causa es el TABAQUISMO. El riesgo es mayor con el tabaco que con el cigarrillo y pipa. Provoca enfisema CENTROLOBULAR en lóbulos superiores 2º DEFICIENCIA HEREDITARIA DE LA ALFA-1 ANTITRIPSINA. Produce enfisema PANLOBULAR en lóbulos inferiores. Se trata de una enfermedad autosómica recesiva. La Alfa-1 Antitripsina es una Glicoproteína secretoria que inhibe enzimas proteolíticas, protegiendo de esta manera a los pulmones de los efectos del enfisema. Ella es producida en el hígado, pero no logra salir de esta manera: • Si no sale del hígado se acumula → CIRROSIS HEPATICA. • Sí no llega a los pulmones → ENFISEMA PULMONAR. 3º Ocupacional. • Clínica: Tos, disnea, sibilancia y “EXPECTORACION”. La expectoración es más abundante en la Bronquitis Crónica. Es escasa en el Enfisema. La bronquitis crónica se caracteriza porque se presentan al menos 2 episodios de tos y expectoración por al menos 3 meses, 2 veces en el lapso de 2 años. En los estadios finales de la enfermedad se presentaran síntomas propios de Hipertensión arterial Pulmonar y CorPulmonale, siendo las infecciones muy frecuentes y desencadenadora de descompensación bronquial. • Dx: Clínico, con RX Tórax mostrando engrosamiento de las paredes bronquiales y signos de atrapamiento de aire en el enfisema pulmonar. ESPIROMETRIA: Relación VEF₁ / CVF < 80%, que no revierte o revierte < 12% con Broncodilatadores. DISNEA x EPOC: • Fumador. • > 45 años. SEVERIDAD (Clasificación de GOLD): BAJO RIESGO SEVERIDAD VEF₁ GOLD 1 (Leve) >80% ALTO RIESGO GOLD 2 (Moderada) 50-80% GOLD 3 (Severa) 30-50% GOLD 4 (muy severa <30% TRATAMIENTO: ❶ Anticolinérgico de acción corta (Ipratropio) (1era línea) (1) Con/sin B2 Agonista de acción corta. ↓ ❷ Anticolinérgico de acción prolongada (Tiotropio) (1era línea) (2) Con/sin B2 Agonista de acción prolongada. ↓ ❷ + Corticosteroides inhalados. (3) • Teofilina es opcional los pasos (3) si no hay mejoría con B2 agonista + Antimuscarínico. • Moduladores de Leukotrienos (NO SE USA EN EL EPOC) OXIGENO DOMICILIARIO x 15 horas: Con mucha precaución 02 al 24% (2 lt/min) aunque tenga hipoxemia (Riesgo de ENCEFALOPATIA HIPERCARBICA) a) PaO₂ <55mmhg o SaO2 <88%: TODOS. b) PaO₂ 55-60mmhg SOLO SI el EPOC se asocia a HAP, ICC Derecha (Cor-Pulmonale) o Poliglobulia VACUNA: Influenza a todos. Neumococo en > 65 años, jóvenes con comorbilidades o VEF₁<40%. ESTEROIDES: Es más efectivo en la bronquitis que en el enfisema pulmonar. Dr. Arturo A. Faieta E. Cardiólogo [email protected] Puede haber un caso de un paciente que traiga una Espirometría para que el médico le informe el hallazgo. ESPIROMETRIA: Relación VEF₁ / CVF <80% >80% VEF₁ Normal CVF Reducido (<80%) Reducido (<80%) CVF Normal Obstructivo Leve Obstructivo Normal VEF₁ Reducido (<80%) Patrón Mixto Normal Restrictivo Normal VEF₁/CVF: 55% VEF₁: 50% CVF: 92% Mejora con broncodilatadores .- Patrón obstructivo que mejora con broncodilatadores – Asma. VEF₁/CVF: 45% VEF₁: 30% CVF: 51% NO mejora con broncodilatador. .- Patrón obstructivo que no mejora con broncodilatadores – EPOC. En este caso el EPOC es MUY SEVERO (VEF₁ = 30% o menos) - CVF disminuido por retención de aire VEF₁/CVF: 75% VEF₁: 45% CVF: 48% NO mejora con broncodilatador .- Patrón restrictivo o Neumotórax, neumonía, fibrosis, ATL VEF₁/CVF: 30% VEF₁: 40% CVF: 85% NO mejora con broncodilatador. .- Patrón obstructivo que no mejora con broncodilatadores – EPOC. En este caso el EPOC es severo (VEF₁ entre 30% y 50%). ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] . INSUFICIENCIA RENAL CRONICA Etapa IV: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 68 años de edad, Diabético insulino-dependiente desde hace 10 años con mal control metabólico. Acude al Centro de Salud por Cansancio de larga data. En la anamnesis refiere que seguía control por un problema renal, pero que se perdió de referido control. PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con estos síntomas? ¿Qué otros síntomas ha sentido aparte del cansancio? ¿Se cansa con los mínimos esfuerzos, se le hinchan las piernas, se tiene que levantar en las noches buscando aire en forma desesperada? ¿Ha notado “Hinchazón” de la cara, sobretodo cando se levanta en la mañana? ¿Picazón en todo el cuerpo? ¿Ha tenido dolor en el pecho? ¿Cómo está su volumen urinario, ha notado que orina una cantidad menor que antes? ¿Ha notado cambios en su orina: con espuma, más oscura, más concentrada, de olor distinto? ¿Fiebre, Acidez, nauseas, vómitos, pérdida del apetito, Pérdida de peso, desgano, somnolencia? ¿Ha sentido dolor abdominal, dolor en región lumbar? ¿Le han dicho que su piel está más pálida o se ha puesto como de color marrón? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 68 años de edad HIPERTENSO y DIABETICO usuario de insulina desde hace 10 años con mal control metabólico. El cansancio no tiene aparente gatillante. Es Jubilado, no trabaja, no fuma, no ingiere OH, Duerme y se alimenta bien. En el interrogatorio refiere menor volumen urinario, que la orina le sale con espuma, que amanece con la cara hinchada y siente sueño durante el día. Se siente desganado, sin ánimo de hacer sus actividades cotidianas. En su último control médico hace 2 años le dijeron que tenía una IRC etapa III. LAB: HB=10 Hcto…31 Glicemia=118 Urea=72 Creat=2,2 Depuración de Creatinina=24 ml/min Dx: 1) Insuficiencia Renal Crónica Estadio IV. CONDUCTA: SOLICITAR 1º Solicitamos Hemograma (Evaluar si hay anemia), Urea y Creatinina, Excreción urinaria de sodio y Creatinina, Relación Albúmina/Creatinina, Perfil lipídico, Glicemia y electrolitos séricos. 2º US Renal. (Patología AUGE) PREVENIR LA PROGRESION .- Controlar: .- HTA (TA<130/80mmhg. Si Proteinuria >1 gr/d la meta debe ser menor de 125/75mmhg). .- DM (HbA1 < 7%), .- Dislipidemia. .- Hiperuricemia .- Enlentecer la progresión (IECA o ARA2). Contraindicado si: 1. Hiperkalemia. 2. VFG<30 mL/min). Si está en Diálisis no se contraindica. .- Restringir sal y proteínas animal (0.8-1 gr/kg/d). Derivar al Nutricionista. .- Evitar sustancias nefrotóxicas (ATB Aminoglucósidos, Medio de contraste, AINEs, etc.). TRATAR LAS COMPLICACIONES ANEMIA: Eritropoyetina: Sí Hb < 10 gr/dl o Hcto < 30% Meta: Hcto > 30% (al lograrlo suspender EPO). Hb > 10 gr/dl. Nunca exceder 13 gr/dl. Hierro: Meta: Ferritina > 400 o > de 100 pero con saturación de la transferrina del 20%. La EPO se inicia una vez corregida la Ferropenia HIPERPARATIROIDISMO SECUNDARIO: Quelantes del Fósforo: ▪ Ca x P = 40-55 → Carbonato de Calcio. ▪ Ca x P > 55 → Quelantes Sintéticos. TRATAR: si fuera el caso: Hiperkalemia, Acidosis metabólica, Síndrome Urémico. DIALISIS: Si la VFG<10 mL/min (<15 en diabéticos) FACTORES DE PROGRESION DE LA ENFERMEDAD RENAL CRONICA: Proteinuria, Hiperlipidemia, Hiperfosfatemia, Acidosis metabólica, HTA y mal control metabólico (glicemia). SI EL PACIENTE ESTÁ EN ESTADIO IV, SE LE APLICA LA VACUNA CONTRA LA HEPATITIS B Y SE DERIVA A NEFROLOGÍA. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] INSUFICIENCIA RENAL CRONICA Etapa IV: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 65 años de edad, Diabético tipo 2 insulino-Requiriente de larga data. Viene a control y trae resultados de exámenes de LAB. LAB: Glicemia=89 HbA1=6,8 UN=12 Creatinina=1,8 Depuración de creatinina=38 (último control hace 2 años=35). Sodio=135 Potasio=4,0 Cloro=98 Examen de Orina: Normal a excepción de Microalbuminuria (+++) PREGUNTAS RELACIONADAS CON EL CASO: ¿Cómo se ha sentido? ¿Se cansa con los mínimos esfuerzos, se le hinchan las piernas, se tiene que levantar en las noches buscando aire en forma desesperada? ¿Ha notado “Hinchazón” de la cara, sobretodo cando se levanta en la mañana? ¿Picazón en todo el cuerpo? ¿Ha tenido dolor en el pecho? ¿Cómo está su volumen urinario, ha notado que orina una cantidad menor que antes? ¿Ha notado cambios en su orina: con espuma, más oscura, más concentrada, de olor distinto? ¿Fiebre, Acidez, nauseas, vómitos, pérdida del apetito, Pérdida de peso, desgano, somnolencia? ¿Ha sentido dolor abdominal, dolor en región lumbar? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 65 años de edad HIPERTENSO y DIABETICO usuario de insulina de larga data. Asintomático. Niega cambios en la orina. Niega edemas. En línea general refiere sentirse “muy bien”. TA=115/70 mmhg. Sigue tratamiento con ASA 100 mg VO OD, Nitrendipino 20 mg VO OD Metformina 850 mg/d e Insulina NPH=12 Ud SC OD en la noche. Dx: 1) Insuficiencia Renal Crónica Estadio III. (Patología AUGE) ORIENTACION DEL PACIENTE: Explicarle al paciente: “Su enfermedad está estable. Que la depuración de creatinina se ha mantenido igual a la determinación realizada hace 2 años. Igualmente sigue con MICROALBUMINURIA, es decir está perdiendo proteína por la orina lo que me obliga cambiar el tratamiento antihipertensivo, quitarle el Nitrendipino por un IECA o ARA2, buscando enlentecer o retardar la progresión de la enfermedad Renal. Además no es conveniente que tome ASA. No le veo el beneficio, al contrario puede ser perjudicial para sus riñones. Es bueno recordarle que debe continuar con su dieta Hiposódica, Hipoglucídica de protección Renal. Su enfermedad Renal está estable y se ha mantenido estable. Es necesario para que continúe esta estabilidad que mantenga un estricto control de la Presión Arterial y de la Glicemia. Sin embargo debe mantener sus controles ya que puede progresar. Si esto ocurre lo referiré a Nefrología” ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: Insuficiencia Renal CRONICA: Es un síndrome multifactorial caracterizado por un deterioro gradual, progresivo e IRREVERSIBLE de la función de la NEFRONA, la cual se va a manifestar con CAIDA DE LA VELOCIDAD DE FILTRACION GLOMERULAR (VFG). VFG = Velocidad de Filtración Glomerular = Clearence de Creatinina. REALMENTE: La Tasa de FG es < a la Depuración de creatinina, ya que parte de la creatinina que se excreta por orina no pasa por el glomérulo, sino que es filtrada a través de los túbulos Renales, por lo que la Depuración sobreestima un poco la tasa de FR. CAUSA MAS FRECUENTE: DM, luego le sigue HTA. En niños es el Riñón Poliquístico. DIAGNOSTICO: (VFG < 60 ml/min) x (más de 3 meses) + Daño anatómico (US) o Histológico (Biopsia) de los riñones. Fórmula de Cockcroft-Gault: CrCl = (140 – edad) x Peso en kg x 0,85 (solo en mujeres) (VN > 90 ml/min) 72 x Creatinina Sérica ESTADIOS DE LA ENFERMEDAD RENAL CRONICA: ESTADIO VFG o CrCl (mL/min) HALLAZGOS CONCEPTO CLAVE I >90 II 60-89 Hay Daño Renal* con disminución leve de la VFG. III 30-59 VFG moderadamente disminuida. Empiezan los primeros hallazgos: desnutrición, HVI, anemia, hipocalcemia (trastornos de absorción). Hay daño Renal*, pero la VFG está conservada. Paciente ASINTOMATICO IV V 15-29 <15 Hallazgos inespecíficos VFG severamente disminuida. Se encontrará Acidosis, Hiperfosfemia Hipocalcemia, Hiperkalemia, Anemia, Hipertrigliceridemia, Se debe aplicar la vacuna contra la Hepatitis B y derivar a Nefrología. Hallazgos propios de IRC Estado terminal. Diálisis o Trasplante renal. SINDROME UREMICO *Daño Renal= Presencia de marcadores de daño renal (Albuminuria, Proteinuria) o Estudio de imágenes anormal. MANIFESTACIONES CLINICAS DE LA ENFERMEDAD RENAL CRONICA (depende del Estadio): Anemia, HTA, alteración del metabolismo óseo-mineral, malnutrición, Disfunción inmunológica, enfermedad CV, complicaciones hemorrágicas, Neuropatías, edemas, trastornos electrolíticos, Hiperkalemia, Hiperfosfatemia, Hipocalcemia, Pericarditis. TRATAMIENTO DE LA ENFERMEDAD RENAL CRONICA: PREVENIR LA PROGRESION TRATAR LAS COMPLICACIONES .- Controlar: .- HTA (TA<130/80mmhg. Si Proteinuria >1 gr/d la meta debe ser menor de 125/75mmhg). .- DM (HbA1 < 7%), .- Dislipidemia. .- Hiperuricemia .- Enlentecer la progresión (IECA o ARA2). Contraindicado si: 1. Hiperkalemia. 2. VFG<30 mL/min). Si está en Diálisis no se contraindica. ANEMIA: Eritropoyetina: Sí Hb < 10 gr/dl o Hcto < 30% Meta: Hcto > 30% (al lograrlo suspender EPO). Hb > 10 gr/dl. Nunca exceder 13 gr/dl. Hierro: Meta: Ferritina > 400 o > de 100 pero con saturación de la transferrina del 20%. La EPO se inicia una vez corregida la Ferropenia .- Restringir sal y proteínas animal (0.8-1 gr/kg/d). HIPERPARATIROIDISMO SECUNDARIO: Quelantes del Fósforo: ▪ Ca x P = 40-55 → Carbonato de Calcio. ▪ Ca x P > 55 → Quelantes Sintéticos. .- Evitar sustancias nefrotóxicas (ATB Aminoglucósidos, Medio de contraste, AINEs, etc.). TRATAR: si fuera el caso: Hiperkalemia, Acidosis metabólica, Síndrome Urémico. DIALISIS: Si la VFG<10 mL/min (<15 en diabéticos) FACTORES DE PROGRESION DE LA ENFERMEDAD RENAL CRONICA: Proteinuria, Hiperlipidemia, Hiperfosfatemia, Acidosis metabólica, HTA y mal control metabólico (glicemia). Dr. Arturo A. Faieta E. Cardiólogo [email protected] HIPERTIROIDISMO: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 30 años de edad. Consulta por ANSIEDAD, PERDIDA DE PESO Y TAQUICARDIA. PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con esto? ¿Tiene algún antecedente de enfermedad tiroidea? ¿Intolerancia al calor o Intolerancia al frío? ¿Refiere que ha perdido peso, como está su apetito, conservado o disminuido? ¿Siente taquicardia, tiene algún desencadenante o la tiene casi permanente? ¿Se siente nerviosa, ansiosa, le tiemblan las manos, sudoración de las manos? ¿Le han tomado la presión arterial? ¿Ha notado cambio en el hábito intestinal, va más seguido al baño para defecar? ¿Ha notado cambios en sus ojos, ha notado que le sobresalen más, en su cuello ha notado aumento de volumen, se le hinchan las piernas? ¿Cómo están sus menstruaciones, igual, sangra más o sangra menos? ¿Ha tomado últimamente Amiodarona o Litio? ¿Ha sido sometida a radiaciones? ¿En la familia algún miembro cercano con problemas de tiroides, cáncer de tiroides? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 30ª de edad, sin antecedentes mórbidos. Consulta por cuadro de ansiedad, le cuesta mantenerse quieta y en ocasiones siente depresión. Ha bajado 7 kg de peso en 3 meses a pesar de mantener su apetito. Le cuesta conciliar el sueño, se siente “acelerada” y temblorosa, las manos le sudan con facilidad. Dx: 1) Hipertiroidismo. CONDUCTA: 1º Solicitaré: TSH y T4L. 2º Si se confirma mi sospecha de que usted tiene un Hipertiroidismo le solicitaré: a) Los Anticuerpos antireceptor de TSH (Ac-TR-Ab), US Tiroideo y Gammagrafía tiroidea para descartar una enfermedad que se llama Enfermedad de Grave Basedow, la cual es la principal causa de Hipertiroidismo. Esta enfermedad se produce porque su organismo produce unos Anticuerpos que actúan sobre su tiroides y esta deja de obedecer las órdenes emanadas desde el cerebro, específicamente desde la hipófisis. 3º Si se confirma mi sospecha iniciaré tratamiento con METIMAZOL para bajar los niveles de Hormona Tiroidea y PROPRANOLOL que es útil para los síntomas de taquicardia, nerviosismo y sudoración que son síntomas por descarga adrenérgica propio de su enfermedad. El Propranolol también ayuda a la conversión hormonal colaborando en la disminución de los niveles de hormona tiroidea. 4º La voy a Derivar al Endocrinólogo para que evalúe la necesidad de iniciar tratamiento con IODO RADIOACTIVO 131. 5º En mi experiencia los pacientes siempre me preguntan si es necesario una cirugía. Y le digo a usted lo mismo, la cirugía es opcional. Hay que esperar respuesta al tratamiento. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] TIROIDES: HIPOTIROIDISMO 1rio HIPERTIROIDISMO 1rio Clínica: Intolerancia al frío, Bradipsiquia, Bradicardia, HTA diastólica, Hipotermia, Constipación, Mixedema, ↓ del apetito con ↑ de peso, Oligo-amenorrea, Síndrome del túnel carpiano. Clínica: Intolerancia al calor, Hiperactividad, Taquicardia, HTA sistólica, ↑ del número de evacuaciones, ↑ del apetito con ↓ de peso, Oligomenorrea. Puede haber fibrilación auricular. LAB: LAB: 1º Pido TSH (debe estar elevada). Si tengo alta sospecha: ↓ 2º Pido T4L (la cual debe estar baja). No se pide la T4 Total ya que esta puede ser modificada por la Tiroglobulina (Globulina Transportadora de la Hormona Tiroidea) (TGB). Hipotiroidismo 1rio = ↑ TSH y ↓T4L Tto: LEVOTIROXINA: 1,6 ug/Kg. Iniciar con menor dosis en adultos y cardiópatas. Evaluar c/6 semanas con TSH y se hacen los ajustes. META: TSH entre 0,4-4,0 ug TSH < 0,4 → Bajar dosis de Levotiroxina TSH > 4,0 → Subir dosis de Levotiroxina META EN EL EMBARAZO: TSH 0,4-2,5 ug Causas: 1.- Tiroiditis Crónica Autoinmune de Hashimoto, ↑TSH ↓T4L Es la causa +% de Hipotiroidismo en regiones en donde no hay déficit de Iodo. Se caracteriza x Bocio difuso, irregular y pseudonodular que se asocia a Ac Antiperoxidasa (APO) elevado. Dx: 1º ↑ APO. 2º ↑ TSH con ↓ T4L 3º Ac Antitiroglobulina (ATG) normal. Tto: Levotiroxina: 2.- Hipotiroidismo sub-clínico: ↑TSH con ↔T4L Dx: Niveles de TSH elevada con T4L normal. ↓ En estos casos pedir PERFIL LIPÍDICO, si está alterado es probable que sea HipoT4 subclínico y se debe tratar. Tto: del Hipotiroidismo subclínico es con Levotiroxina solo si se cumplen las siguientes condiciones: (Las “5D”) DeDiDe Demencia, Depresión, Dislipidemia, Después de embarazarse o Demasiada alta la TSH (>10 ug) NOTA 1: Sí TSH=Normal y T4 Total elevada, debo pedir la TGB, la cual probablemente estará elevada y es la causa de la T4 total alta. La TGB no afecta la T4L. Si TSH=Normal y T3 elevada: Aporte exógeno de T3. La T4 estará normal ya que la T3 no retroalimenta la TSH HIPOTIROIDISMO 1rio: → TIROTROFINA (TSH). ALTA. BOCIO DIFUSO → TIROTROFINA (TSH). Suele estar elevada. 1º Pido TSH (debe estar baja). Si tengo alta sospecha: ↓ 2º Pido T3 y T4L (Las cuales deben estar altas). No se pide la T4 Total ya que esta puede ser modificada por la Tiroglobulina (TGB). Hipertiroidismo 1rio = ↓ TSH y ↑ T4L y T3 3º Ecografía + Cintigrafía con Iodo Radiactivo si se confirma y la clínica no es propia de la E. Graves Basedow. Tto: Metimazol o Propiltiuracilo (PTU). Evaluar c/6 semanas con TSH y se hacen los ajustes. META: TSH entre 0,4-4,0 ug TSH < 0,4 → Subir la dosis del Metimazol TSH > 4,0 → Bajar dosis del Metimazol META EN EL EMBARAZO: TSH 0,4-2,5 ug Causas: 1.- Enfermedad de Graves-Basedow (causa +% de Hipertiroidismo) Autoinmune (Ac -TR-Ab) que estimulan los receptores tiroideos de TSH sin control hipofisario). TRIADA: Hipertiroidismo, Exoftalmo y Edema pretibial. Dx: 1º Presencia de Ac antireceptor de TSH (Ac-TR-Ab) S: 95% E: 99%. 2º Pueden estar ↑ otros Ac antitiroideos (ATG o APO), S: 85% pero poco específico. Tto: 1º 1era elección Iodo Radiactivo 131 (Siempre ha sido + efectivo), pero antes Iniciar con Propiltiouracilo (PTU) + Propranolol por un tiempo antes de aplicarlo 2º Cirugía es opcional. 3º Embarazo + GB: Solo PTU. No dar B-Bloq. NOTA: Exoftalmo sin Graves-Basedow → Pseudotumor orbitario. En niños → Celulitis periorbitaria. 2.- Bocio Hipertiroideo Uninodular (Adenoma Tóxico) o Multinodular (Enfermedad de Plummer): Producción hormonal menor que el GB por lo que el Hipertiroidismo es menos intenso. NO CURSA CON EXOFTALMO. Son nódulos calientes (captan todo el Iodo administrado como trazador). Dx: 1º TSH. 2º Ecografía + Cintigrafía con Iodo Radiactivo. Tto: Uninodular: 1era elección Iodo Radiactivo. 2da elección: Cirugía. Multinodular: Iodo Radiactivo o Cirugía (igual) Menos frecuentes: 3.- Tiroiditis Subaguda Granulomatosa de Quervain (Tiroides muy sensible): Idiopática. Probable origen viral asociado a APO. Símil a cuadro gripal-febril. Bocio doloroso, difuso, hipersensible al tacto. Dolor en región cervical. Hipertiroidismo transitorio (autolimitado). Puede destruir tejido tiroideo y evolucionar a Tiroiditis de Hashimoto con HipoT4. Dx: 1º ↓ TSH con ↑ T4L y T3. 2º Fiebre + VSG elevada. Tto: AINEs. Esteroides es opcional. Si está Hipertiroideo agregar Propranolol MAS NADA. NUNCA INDICAR DROGAS ANTITIROIDEAS (PTU o Metimazol), ni Iodo ya q evolucionan hacia el HipoT4. Ella SE AUTOLIMITA 4.- Hipertiroidismo Subclínico: Dx: Niveles de TSH ↓ o suprimida con T4L y T3 ↔. Tto: Suele no ameritar tratamiento a menos que TSH < 0,1. Dr. Arturo A. Faieta E. Cardiólogo [email protected] NAC: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 70 años de edad, Diabético Insulino-Requiriente en tratamiento con Metformina e Insulina, consulta por clínica de 5 días de evolución caracterizado por Tos y Dificultad para Respirar con los esfuerzos que ha ido aumentando de intensidad. PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con esto? ¿Tiene algún antecedente de enfermedad Broncopulmonar? ¿La tos se acompaña de expectoración, flema, de qué color? ¿Fiebre, dolor en el pecho puntada de costado, tope respiratorio, Piticos en el pecho? ¿Escalofríos? ¿Los síntomas empeoran en la noche? ¿Ha tenido algún cuadro gripal reciente? ¿Fuma? ¿Ha escupido sangre? ¿Pérdida de peso? ¿Se le hinchan las piernas? ¿Algún familiar que viva con usted con los mismos síntomas? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Vesícula. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 70ª de edad con clínica de 3 días de evolución dado por tos con expectoración verdosa (los días anteriores había sido blanquecina). Ha sentido fiebre, pero no se ha tomado la temperatura. Dolor puntada de costado cuando tose. Su hija y un nieto que viven con el paciente están refriados y la hija toma ATB. EF: Paciente taquipneico, FR=25x’ PA=100/25mmhg. Taquicárdico, FC=102x’ Temperatura=38,7oC con crepitantes en base derecha. RsCsRs taquicárdicos. Abdomen blando depresible sin dolor ni megalias. Buenos pulsos Arteriales periféricos. Se solicita: RX Tórax PA, Hemograma Reactante de fase aguda (VSG y PCR), Urea y creatinina. Dx: 1) Neumonía Adquirida en la Comunidad ATS II. CONDUCTA: TRATAMIENTO AMBULATORIO 1º AMOXICILINA CON AC CLAVULÁNICO: Cada 12 horas por al menos 7 días. 2º A los 7 días debe volver a control. Se le debe realiza hemograma y Rx Tórax PA control. 3º Se le debe explicar que no requiere hospitalización, que aproximadamente en 2 horas debe desaparecer la fiebre pero que debe completar el tratamiento. Debe tomar abundante líquido, guardar reposo y tener Paracetamol en casa para bajar la fiebre o calmar el dolor puntada de costado. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] NAC: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 65 años de edad, consulta por fiebre hasta 39oC, tos y dificultad para respirar. La paciente es traída por sus familiares desorientada, Taquipneica (FR=24x’) e Hipotensa (TA=80/58 mmhg). PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo esta con esto? ¿Tiene algún antecedente de enfermedad Broncopulmonar? ¿La tos se acompaña de expectoración, flema, de qué color? ¿Fiebre, dolor en el pecho puntada de costado, tope respiratorio, Piticos en el pecho? ¿Escalofríos? ¿Los síntomas empeoran en la noche? ¿Ha tenido algún cuadro gripal reciente? ¿Fuma? ¿Ha escupido sangre? ¿Pérdida de peso? ¿Se le hinchan las piernas? ¿Algún familiar que viva con usted con los mismos síntomas? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL FAMILIAR: Paciente desorientada. Familiares refieren que ella tiene el antecedente de Bronquitis a repetición. Es diabética e Hipertensa. Hay un antecedente poco claro de tuberculosis en la infancia. No fuma. No bebe OH. No consume drogas. Hace 15 días comenzó con tos seca que fue progresando en intensidad haciendo productiva en los últimos días. Refiere fiebre y mareos. Hace 3 días la tos se hizo más intensa y empezó a presentar disnea. En la madrugada de hoy despierta por la tos, sudando profusamente y preguntando por su hija. Su esposo le mide la temperatura en 39oC y decide traerla. Se solicita: RX Tórax PA, Hemograma Reactante de fase aguda (VSG y PCR), Urea y creatinina. Dx: 1) Neumonía Adquirida en la Comunidad ATS III. CONDUCTA: HOSPITALIZACION. 1º CEFTRIAXONA: 2 gr IV cada 24 horas. 2º Hidratación con solución 0,9%. 3º Oxigeno hasta lograr una Sa02 mayor de 94%. 4º Solicitar citología, Gram, cultivo y antibiograma de esputo. 5º De acuerdo a los resultados se debe evaluar si se asocia un segundo ATB (un Macrólido o una Fluoroquinolona). 6º Llamaré al Neumonólogo para que continúe con su manejo. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: NEUMONIA: EPIDEMIOLOGÍA: Las enfermedades respiratorias constituyen la 3era causa de muerte en Chile. La 1era son las enfermedades Cardiovasculares seguidas por las neoplasias. DEFINICIONES DE NEUMONIA: NEUMONIA ADQUIRIDA EN LA COMUNIDAD (NAC) ● Adquirida antes de acudir al Hospital o manifestada en las 1era 48 horas de estar hospitalizado. Microorganismos más frecuentes: En orden de prevalencia: Estreptococo Pneumoniae, Virus respiratorios, Corinebacterium pneumoniae, Legionella pneumophila, Bacilos Gram (-). S. aureus, H. influenza. Ancianos: H. influenza. Diabéticos: Neumonía Neumocócica Bacterémica. EPOC: H. influenza, M. catarralis, Neumonía Neumocócica Bacterémica. Bronquiectasias: P. aeruginosa. EVALUACION DE GRAVEDAD: Factores de Riesgo: 1.- Edad > 65ª. 2.- Enfermedades preexistentes: Cardiopatía coronaria, ICC, ACV secuelar, EPOC, DM, IRC, Hepatopatía crónica, Alcoholismo, Desnutrición, Inmunodeficiencia, Neoplasia. 3.- Comorbilidades descompensadas: ICC, DM, EPOC, IRC. 4.- Estado mental alterado: Confusión, somnolencia, coma. 5.- HipoTA: < 90/60mmhg. 6.- FC > 120x’ 7.- FR > 20x’ 8.- Hipoxemia: SaO2 < 90% FiO2 ambiente 9.- RX: Neumonía multilobular o bilateral, Presencia de cavitación, Derrame pleural. 10.- Bajo nivel social y pobre adherencia al tto. • RIESGO BAJO: 0 FR, tratamiento ambulatorio y Mortalidad <1-2% • RIESGO INTERMEDIO: 1 FR, tratamiento ambulatorio u Hospitalización. Mortalidad 5-15% • RIESGO ALTO: > 2 FR, Hospitalizar. Mortalidad 20-50%. SCORE DE GRAVEDAD: CURB-65 de la Sociedad Británica de Tórax y validado en Chile : C: Consciencia comprometida Urea: BUN >20 mg/dl Respiración: FR > 30x Blood: PAS<90mm o PAD<60mmhg 65: > 65 años de edad NEUMONIA NOSOCOMIAL Y POR BRONCOASPIRACION NEUMONIA NOSOCOMIAL • Se manifiesta 48 hr posterior a hospitalización: ▪ Precoz: < 4 días: Gérmenes comunitarios. ▪ Tardía: > 4 días: Gérmenes nosocomiales (peor pronóstico). Microorganismos más frecuentes: (PEKA-S) Bacilos Gram (-):→ Pseudomona aeruginosa. E. coli. Klebsiella pneumoniae. Acinetobacter baumannii. Bacilos Gram (+): S. aureus NEUMONIA x BRONCOASPIRACION: Aspiración de secreciones provenientes de la nasofaringe u orofaringe que logran llegar a las vías respiratorias bajas. Condiciones predisponentes: .- TRASTORNOS DE CONSCIENCIA: Alcoholismo, convulsiones, ACV, Anestesia. .- RUPTURA DE BARRERAS: Intubación endotraqueal, Sonda nasogástrica, Endoscopia superior, Broncoscopia, alteración del reflejo de la tos. .- DISFAGIA: Por desórdenes esofágicos. .- ENFERMEDADES NEUROLOGICAS Esclerosis múltiple, Parkinson, Miastenia Gravis. Microorganismos más frecuentes: ANAEROBIOS y Estreptococos. TTO NEUMONIA ASPIRATIVA: • Hospitalizado: Ceftriaxona + Clindamicina o Metronidazol (anaerobios). • Ambulatorio: → Moxifloxacino + Amoxicilina-Ac.Clavulónico. En alérgicos a la PN → Moxifloxacino + Clindamicina. NEUMONITIS QUIMICA: Aspiración de sustancias tóxicas para la vía respiratoria baja. Por Ej. Acido Gástrico. No de criterios y pronóstico: 0= Mort 1% 1-2= Mort 8%. Con 2 criterios se considera grave. Hospitalizar 3-4= Mort=34%. Dr. Arturo A. Faieta E. Cardiólogo [email protected] TRATAMIENTO: NEUMONIA ADQUIRIDA EN LA COMUNIDAD o la ASOCIADA A CUIDADOS DE SALUD: CLASIFICACION ATS (American Thoracic Society) Microorganismos más frecuentes: En orden de prevalencia: Estreptococo Pneumoniae, Virus respiratorios, Corinebacterium pneumoniae, Legionella pneumophila, Bacilos Gram (-). S. aureus, H. influenza. Ancianos: H. influenza. Diabéticos: Neumonía Neumocócica Bacterémica. EPOC: H. influenza, M. catarralis, NNB. Bronquiectasias: P. aeruginosa. Se Sospecha de PSEUDOMONAS, sí: ATS I ATS II ATS III ATS IV <65ª, sin FR. >65ª c/s Comorbilidades Manejo ambulatorio Manejo ambulatorio Cualquier edad con criterios de gravedad intermedio hospitalizado en sala de cuidados generales. REQUIEREN OXIGENO PERO NO VENTILACION MECANICA 1º AMOXICILINA: 1 gr VO c/8 hr; …..o 2º Claritromicina: 500 mg VO c/12 hr ….o 1º AMOXI-CLAVULÁNICO: (Augmentin, Fulgram) 500 o 875/125mg VO c/12 hr; ….o 2º Claritromicina: 500 mg VO c/12 hr ….o 3º Levofloxacina: 750 mg VO c/24 hr 3º Levofloxacina: 750 mg VO c/24 hr x 7-10 días; x 7-10 días; 1º CEFTRIAXONA: (Rocephin) 2 g/día o CEFOTAXIMA (Claforan) 1-2 gr c/8hr X 10-14 días REQUIEREN VENTILACION MECANICA. 1º CEFTRIAXONA: (Rocephin) 2 g/día o CEFOTAXIMA (Claforan) 2 gr c/8h X 10-14 días (OPCIONAL) En caso de sospecha de infección x microrganismo atípico (Mycoplasma, Clamidia o Legionella) o si hay fracaso del tto con agentes B-Lactámicos. En ATS IV es obligatorio asociar: Se pudiera asociar a un 1era opción un MACRÓLIDO o 2da opción una FLUOROQUINOLONA 2º Claritromicina: 500 mg VO c/12 hr o Levofloxacina: 750 – 1.000 mg VIV c/24 hr o Moxifloxacino: 400 mg VIV c/24 hr. 1º Hay daño pulmonar, 2º Fibrosis quística, 3º Tto crónico con corticoides, 4º hospitalización reciente, uso reciente de ATB de amplio espectro x+ 7 días. Cualquier edad con criterios de gravedad alto, en UCI. 1era opción un MACRÓLIDO o 2da opción una FLUOROQUINOLONA CEFALOSPORINA con acción antipseudomonas: Ceftazidima (Fortum) (3G) 1 gr c/8hr o 2gr c/12hr o Cefepime (Fourmax) (4G) 1 gr c/8hr o 2gr c/12hr (Obligatorio) Asociar: una QUINOLONA con acción respiratoria Levofloxacina …o Moxifloxacino (O) CARBAPENEMICO con acción antipseudomonas: 2º Claritromicina: 500 mg VO c/12 hr o Levofloxacina: 750 – 1.000 mg VIV c/24 hr o Moxifloxacino: 400 mg VIV c/24 hr. Imipenem (Zienam) 1 gr c/6-8hr o Meropenem (Meronem) 500mg o 1gr c/8hr NEUMONIA NOSOCOMIAL: Microorganismos +%: Bacilos Gram (-): PEKA-S: Pseudomonas aeruginosa, Echirichia coli, Klebsiella pneumoniae, Acinetobacter baumannii. Bacilos Gram (+): S. aureus NEUMONIA NOSOCOMIAL PRECOZ NEUMONIA NOSOCOMIAL TARDIA (1eros 4 días) Sospechar gérmenes de la comunidad (Después del 4to días) Sospechar gérmenes Resistentes en especial PSEUDOMONA. VANCOMICINA o LINEZOLID + uno de los siguientes 4 grupo. Se trata como un ATS IV CEFALOSPORINA de 3G (Ceftriaxona) (Rocephin) 2 g/día + QUINOLONA Levofloxacina: 750 – 1.000 mg VIV c/24 hr Moxifloxacino: 400 mg VIV c/24 hr. CEFALOSPORINA antipseudomonas: BETALACTAMICO Con inhibidor de B-Lactamasa QUINOLONA antipseudomonas CARBAPENEMICO Antipseudomonas Ceftazidima (Fortum) (3G) 1 gr c/8hr o 2gr c/12hr o Cefepime (Fourmax) (4G) 1 gr c/8hr o 2gr c/12hr Piperacilina 4g/Tazobactan 0,5g (Tazocin o Zitax) 4/0,5 gr EV c/8h Ciprofloxacina o Levofloxacina Imipenem (Zienam) 1 gr c/6-8hr o Meropenem (Meronem) 500mg o 1gr c/8hr NEUMONIA ASPIRATIVA: Microorganismos más frecuentes: Anaerobios y Estreptococos. Ceftriaxona 2 gr IV diario + Clindamicina 600 mg IV cada 8 horas o Metronidazol. TTO a su Egreso: Moxifloxacino + Amoxicilina-Ac. Clavulánico O Moxifloxacino + Clindamicina Dr. Arturo A. Faieta E. Cardiólogo [email protected] ANEMIA CRONICA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 45 años de edad, con antecedentes de Dislipidemia. Está en tratamiento dietético con Nutricionista quien le detecta ANEMIA (Hb=11,9 gr/dl), motivo por el cual refiere. PREGUNTAS RELACIONADAS CON EL CASO: • ¿Siente cansancio, desgano, sin ánimo de realizar su trabajo? ¿Todo esto ha sido lento o de instalación rápida? ¿Cómo es el cansancio, como una asfixia o como un decaimiento? ¿El cansancio que refiere se relaciona con la actividad física, con alguna posición en especial, se presenta cuando duerme en la noche que la obliga levantarse? ¿Ha oído piticos en el pecho? ¿Se le hinchan las piernas, siente palpitaciones? ¿Acidez, reflujo GE, Vómitos con sangre, evacuaciones negras, evacuaciones con sangre, algún sangrado? ¿Orina con sangre? ¿Come carnes o es vegetariana, Se alimenta bien? ¿Ha notado palidez, Se lo han dicho? ¿Uñas quebradizas, caída del cabello? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 45ª de edad, casado con 2 hijos y una hija. El sigue control con Nutricionista por sobrepeso y dislipidemia. Tratamiento con Atorvastatina. Refiere sentirse “normal”. Sigue dieta, y en ocasiones no se alimenta bien en el trabajo para evitar comer comida no saludable. Dice que su familia si le ha mencionado que lo han notado pálido y el refiere que ha venido presentando cansancio, desgano para sus actividades laborales y cotidianas. Dice que desde que toma la Atorvastatina ha “empeorado de la Gastritis”. Refiere acidez y reflujo GE. Niega hematemesis, melenas, hematoquezia y hematuria. Ha tenido náuseas y vómitos pero sin sangre. Fuma poco. Su trabajo es estresante. OH fines de semana. Toma mucho AINEs por un dolor de cabeza de larga data, el cual se lo atribuye al stress laboral. Dx: 1) Anemia Crónica. CONDUCTA: 1º Realizar un HEMOGRAMA COMPLETO para encasillar la Anemia. Es una anemia leve. Se debe solicitar FUNCIONALISMO RENAL por consumo sin control de AINEs. TRANSAMINASAS por uso de Estatinas. Además la CINÉTICA DEL HIERRO, examen de orina y examen de heces con búsqueda de sangre oculta. 2º Se debe DERIVAR al Gastroenterólogo y Neurólogo ya que refiere síntomas gástricos crónicos compatibles con una enfermedad ulceropéptica con reflujo GE, Y CEFALEA. 3º Se debe aconsejar evitar el uso de AINEs, ya que estos pueden provocar sangrado de la mucosa gástrica, algunas veces imperceptibles en las heces en forma macroscópica, pero que a la larga anemizan. Además el uso indiscriminado, sin control médico de los AINEs puede provocar afectación Renal que también puede anemizar. 4º Se debe insistir en una alimentación balanceada. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] ARTROSIS: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 65 años de edad, quien consulta por dolor de rodillas que ha aumentado en los últimos meses y Le ha venido provocando limitaciones funcionales. PREGUNTAS RELACIONADAS CON EL CASO: ALICIA DR Dígame: ¿El dolor se acompaña de rigidez articular matutina, cuánto dura la rigidez, más o menos de 30 minutos? ¿Aparte del dolor en la rodilla ha notado aumento del volumen de las rodillas, calor o enrojecimiento? ¿Le suenan las rodillas, como una crepitación? ¿Solo las rodillas o ha sentido los mismos síntomas en otras articulaciones? ¿Ha sentido hormigueo, pérdida o disminución de la sensibilidad? ¿El ejercicio, subir o bajar escaleras, exacerba o alivia el dolor? ¿Con el reposo alivia el dolor? ¿Ha tenido dolores musculares o dolor de cabeza? ¿Ha notado lesiones en la piel?, Fotosensibilidad? ¿Síntomas renales, hematuria? ¿Trastornos de conducta? ¿Convulsiones? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Femenina de 65 años de edad, casada, Diabética tipo 2 en tratamiento con Metformina. Obesa. Consulta porque desde unos años viene presentando molestias en las rodillas, 1ero en la derecha desde hace 5ª y luego la izquierda desde hace 3ª. El dolor se ha venido intensificando, empeora cuando camina, sube o baja escaleras y alivia con el reposo. En las mañanas presenta rigidez de ambas rodillas que dura menos de 30 minutos. La rigidez alivia si empieza a caminar. Ha notado aumento del volumen de sus rodillas, como que se estuvieran deformando. Niega afectación de otras articulaciones. La paciente quiere que le “infiltren” las rodillas para que desaparezca el dolor. EF: fijarse si lo pasan en sobre. (Articulación de la rodilla simétrica, normotérmica, maniobras de choque rotuliano, exploración de los ligamentos laterales (interno y externo), signo del cajón, prueba de McMurray y de Apley, maniobra de Strasser: Negativas. Destaca crujido articular a la movilización y limitación leve a la flexión). ● Revisar si trae: LAB. Hemograma, VHS, VDRL. ● Revisar si trae RX: Solicitar RX de rodilla AP (disminución espacio articular, Osteofitos, esclerosis subcondral), Dx: 1) Artrosis (Gonartrosis). (Enfermedad AUGE) CONDUCTA: 1º LAB: Hemograma, PCR, RA Test, ANA, Urea y creatinina, Glicemia, perfil lipídico, Examen de Orina. 2º Rx de ambas rodillas AP y de perfil. 3º Derivar al NUTRICIONISTA, para que le planifique una dieta hipocalórica para que baje de peso. 4º Debe realizar sesiones cortas de caminatas, en vez de una larga. Debe evitar subir y bajar escaleras. Si su dormitorio está en un segundo piso en la casa debe habilitar una habitación en planta baja. Algunos casos deben ser referidos a Kinesioterapia. 5º TRATAMIENTO FARMACOLOGICO: Paracetamol 500 mg VO QID o 1gr TID. Máximos 4 gr diarios. Si los síntomas persisten se debe escalar (AINEs, Tramadol) Se ha visto beneficios con la Glucosamina / Condrointina. 6º EXPLICARLE: La ARTROSIS es una enfermedad degenerativa articular de evolución crónica caracterizada por daño al cartílago y los tejidos periarticulares. Es una enfermedad GES. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] REVISION DEL TEMA: ARTROSIS: ● Es la enfermedad reumática más frecuente, y está fuertemente asociado con la edad. Mecanismo FP de la Artrosis 1º PROCESO MECÁNICO (Carga) que lesiona el cartílago. ↓ 2º PROCESO BIOQUIMICO: Falla en los procesos de reparación del cartílago para poder compensar la lesión. ↓ 3º PROLIFERACIÓN ÓSEA (Formación de OSTEOFITOS) tratando de ocupar los espacios del cartílago dañado. CLINICA: a) Dolor “profundo” con el uso articular y alivia con el reposo. Con el progreso de la enfermedad el dolor se presenta en reposo. El dolor se origina del tejido que circunda el cartílago (estos no tienen inervación). b) Rigidez articular en especial en la mañana (<30min), y como no es una enfermedad inflamatoria, la rigidez es menor que en la AR. c) Puede haber Sinovitis. Aunque la Artrosis no es una enfermedad inflamatoria en origen, los procesos de intento de reparación pueden provocar inflamación local leve (Hipertrofia la membrana sinovial). d) Nódulos de Heberden (en articulaciones IF distales) y Nódulos de Bouchard (en la IF proximales). e) Con la cronicidad: Crepitación a la movilización articular y deformidad articular. CLASIFICACION DE LAS ARTROSIS: PRIMARIA (Idiopática) SECUNDARIA ▪ Afecta: Articulaciones de las manos (IF proximal y distal, articulación Carpometacarpiana (base del pulgar), Columna, Cadera y Rodillas. ▪ NUNCA AFECTA: Hombros, codos, tobillos, unión Metacarpofalángicas ni del lado ulnar de la muñeca. ▪ La Artrosis IF distal suele ser la primera expresión y es más frecuente en mujeres, con predisposición familiar. ▪ La Artrosis erosiva solo afecta IF proximal y distal. ▪ DISH (Hiperostosis Esquelética Idiopática Difusa) es una variante de la Artrosis 1ria que afecta la columna conectando 4 o más vértebras preservando el espacio interdiscal vertebral. La mayoría son obesos y el 60% son diabéticos. Debe ser distinguida de la Espondilitis Anquilosante. Se sospecha Artrosis 2ria en 4 escenarios: 1) Presentación < 40 a. 2) Que afecte articulaciones no habituales (Hombros, codos, tobillos, unión Metacarpofalángicas, lado ulnar de la muñeca). 3) Presencia de síntomas constitucionales. 4) ↑ de reactantes de fase aguda (VSG, PCR). La causa +% de las 2rias → Traumatismo. Otras causas: Genéticas, hormonales, Inflamatorias, RADIOLOGÍA: a) b) c) d) e) Disminución de los espacios articulares. Presencia de Osteofitos (es el signos + sensible) Geodas (espacios quísticos en el hueso subcondral) Esclerosis subcondral. Deformidad Articular. TRATAMIENTO: TRATAMIENTO POR ETAPAS, ADITIVO: FISIOTERAPIA + REDUCCION DE PESO (en Artrosis de rodillas) + 1º Paracetamol c/8 hr (no hay inflamación inicial). Dosis máxima = 4 gr / día ↓ 2º AINES COX2 o COX1 (si son cox1 se dejan con omeprazol). Es terapia de rescate (inflamación), nunca permanente. ↓ 3º Opioides → Tramadol. ↓ 4º Infiltración con corticoides o infiltración con ácido hialurónico. ↓ 5º Cirugía (Prótesis o Artrodesis) DIARREA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] Paciente Femenina de 55 años de edad, consulta por DIARREA desde hace 24 horas. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Cuántas veces ha ido al baño? ¿La diarrea se acompaña de alimentos, sangre, moco, pus, grasa? ¿Es fétida, Ha observado restos de alimentos en la diarrea? ¿Ha tenido fiebre, escalofríos? ¿Cuándo termina de defecar siente como que no vació completo el intestino, siente como unas pulsaciones en el ano? ¿Qué comió ayer o antes de ayer, comió en la calle, comió ensalada crudas o algún otro alimento crudo en la calle? ¿Ha viajado fuera del país recientemente? ¿Ha bajado de peso? ¿Ha tenido dolor abdominal, distensión abdominal? ¿En su familia hay otros miembros con los mismos síntomas, o usted trabaja con personas que han tenido los mismos síntomas? ¿HA ESTADO O ESTUVO EN TRATAMIENTO CON ANTIBIOTICOS EN FECHA RECIENTE? ¿Ha sentido mayor sed a la habitual, ha bajado el volumen de orina, siente la mucosa oral seca? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ Artritis. ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Femenina de 56 años de edad, casada, sin antecedentes mórbidos. Trabaja en un asilo de ancianos. Ha presentado más de 5 evacuaciones líquidas desde ayer. La diarrea ha tenido sangre, moco y pus. Ha sentido dolor abdominal transitorio. Un vómito. Siente que cada vez que va a l baño le queda la sensación de que no lo ha botado todo. Y que necesita defecar más. Ha sentido fiebre, pero no se ha tomado la temperatura. Hace 4 días comió en la calle pollo con ensaladas surtidas y papas fritas. En el asilo en donde trabaja 2 abuelitos han tenido el mismo cuadro clínico. Ha sentido sed y ha notado disminución en el volumen urinario. Dx: 1) Síndrome Diarreico Agudo (<15 días). CONDUCTA: 1º Tranquilizar: Es una enfermedad muy común, con muchas causas. No es grave. Lo más importante para el tratamiento en este caso es la hidratación y seguir el tratamiento al pie de la letra. Hay que confirmar el diagnóstico (solo en caso de requerirlo Ej. VIH) 2º Exámenes Hemograma, glicemia, examen parasitológico seriado en heces, perfil hepático, sangre oculta en heces, coprocultivo. 3º Si el paciente es VIH (+): Pedir VDRL, carga viral, recuento de CD4, IgM VHA, Ag VHB superficie, IgM VHB Core, anticuerpos totales VHC, protrombina) y confirma por ISP (Instituto de Salud Pública). 4º Tratamiento farmacológico y no farmacológico: ▪ Dieta sin residuos (blanda, blanca, baja en fibras y grasas, en pocas cantidades y más frecuente). ▪ Sales de rehidratación (SRO 90) a libre demanda ± 2 L. ▪ Ciprofloxacino 500 mg/12h/5 días. ▪ Probióticos: 1 capsula/8h/3 días. 5º Seguimiento. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? REVISION DEL TEMA: 1º DIARREAS INFECCIOSAS: INDICACIONES DE ATB EMPIRICO EN DIARREA: Dr. Arturo A. Faieta E. Cardiólogo [email protected] Clínica +%: Diarrea con (HipoTA, Fiebre y dolor abdominal). Dx: Examen de Heces: Leucocitos → Invasión Bacteriana a la mucosa intestinal. Sangre → Disentería. Agente causal → Coprocultivo. Giardia → Test de Elisa (Ag). Tto: No importa la etiología: 1. Paciente está Febril, Hipotenso y con Dolor abdominal, debe ser hospitalizado e hidratado, y se debe iniciar ATB → (Ciprofloxacina) 2. La Disentería por si sola obliga a usar ATB → (Ciprofloxacina) aun sin contar con paraclínicos, excepto si se sospecha que la disentería es por E. coli por el riesgo de desencadenar un SUH. 3. Paralelamente se hará los exámenes que se tengan que hacer. Pero lo 1ro es garantizar la vida del paciente. Causas de Diarrea: ▪ VIRALES: 1º Rotavirus del grupo A, Luego: Adenovirus, Astrovirus, Calicivirus. • Fiebre > 48 hr (en adultos). • Dolor abdominal. • Sangre en heces (disentería) • Diarrea del viajero. • Contexto de un Brote (ejemplo Salmonella/ Shigella). ↓↓↓ El mejor tto empírico es la CIPROFLOXACINA o la combinación de Otra FLUORQUINOLONA + METRONIDAZOL. 2º DIARREAS ASOCIADAS A ATB: O ENTEROCOLITIS PSEUDOMEMBRANOSA POR ATB: ▪ Clostridium difficile (30%, siempre descartarlo). ▪ Antibióticos: En general cualquier antibiótico puede condicionar a la génesis de diarrea por Clostridium difficile, aunque es más factible con los de amplio espectro: Clindamicina (+%), Quinolonas y Cefalosporinas (Menos la Vancomicina ya que no atraviesas la pared intestinal). Los IBP pueden condicionar infecciones por Clostridium. ▪ BACTERIANAS: 1º Salmonella. Luego Shigella, Campylobacter, Yersinia y E. coli. ▪ PARASITARIAS: 1º Giardia lambia. Causas de DISENTERIA: ▪ BACTERIANAS: • 1º Shigella. • Escherichia coli Enteroinvasora. • Escherichia coli Enterohemorrágica (tiene riesgo de SUH). • Patogénesis: Posterior a tto con ATB se altera la flora bacteriana colónica y crece el Clostridium difficile, que libera una toxina muy citotóxica → Necrosis epitelial y exudación. (Pseudomembrana). • Clínica: Fiebre, dolor abdominal y diarreas disentérica, 1-6 semanas después de tto con ATB. ▪ PARASITARIAS: Entamoeba histolítica. • Dx: 1º De la toxina A y B del Clostridium en las heces (ELISA) y más sensible aun Reacción de Cadena de Polimerasa. 2º • Sigmoidoscopia muestra pseudomembrana y friabilidad. ▪ NO INFECCIOSA: EII • Complicaciones: Perforación y Megacolon. DIARREA AGUDA < 14 DÍAS: ▪ 1º → VIRUS: Rotavirus, Adenovirus, Astrovirus, Calicivirus. ▪ 2º → BACTERIAS: E. Coli. DIARREA CRÓNICA > 4 SEMANAS: ▪ 1º → Causas funcionales: SII y diarrea funcional. ▪ Otras: SMAI, EII, Giardiasis. DISENTERÍA: En Adultos: Todas deben tratarse con ATB → (Ciprofloxacina). Amebiasis: Metronidazol. Giardiasis: Tinidazol (elección).También responde a Metronidazol DIARREA FEBRIL: En Adultos: Con fiebre > 48 horas → (Ciprofloxacina). CÓLERA: •Tetraciclina – Doxyciclina + Hidratación EV. Tto: Diarrea x ATB: Toxina de Clostridium (+) → 1º Metronidazol VO. 2º Si hay recaída (30% DLC) REPETIMOS, volver a indicar Metronidazol VO (puede funcionar EV pero se prefiere VO) 3º Si falla, ahora si CAMBIAMOS → Vancomicina VO, (La Vancomicina NO funciona EV (no atraviesa la pared intestinal). Toxina de Clostridium (-) → TRATAMIENTO IGUAL al Toxina (+). Las toxinas tienen baja sensibilidad y la negatividad no descarta el Clostridium. La Clínica es lo + importante. Indicaciones de la Vancomicina: ▪ x EL FARMACO: Falló el Metronidazol. ▪ x LA BACTERIA: Clostridium es resistente al Metronidazol. ▪ x EL PACIENTE: Paciente es alérgico o no tolera el Metronidazol. Otros: ▪ Gestantes, y niños < 10 años. ▪ Pacientes críticamente enfermos. DIARREA POR CAMPILOBACTER: • Macrólido. Algunas horas después de un cumpleaños un grupo de niños de 5 años inician cuadro de vómitos, malestar abdominal y luego diarrea acuosa. Intoxicación alimentaria x Enterotoxina S. aureus (es a las pocas horas de la ingesta). La Salmonella no typhi es con fiebre a las 24-48 hrs. 3º DIARREAS NO INFECCIOSAS o FUNCIONALES: INTOLERANCIA A LA LACTOSA (SINDROME CARCINOIDE) SIND. DEL INTESTINO IRRITABLE (SII) MALA ABSORCION DE AC. BILIARES Dr. Arturo A. Faieta E. Cardiólogo [email protected] Diarrea “Ácida”, Diarreas Osmótica INTOLERANCIA A LA LACTOSA: FP: La LACTOSA es desdoblada en el intestino en GLUCOSA y GALACTOSA, las cuales se absorben en el Intestino Delgado (ID). La enzima responsable de este desdoblamiento es la LACTASA. Lactasa ↓ LACTOSA Glucosa + Galactosa. ← Bacterias en Colon Ac. Láctico + H+ → Diarrea “ácida” (↓PH) El déficit de Lactasa hace que la Lactosa no se desdoble, y como no se absorbe en el ID, llega al Colon donde es fermentada por bacterias formando Ácido Láctico y liberando H+ provocando una DIARREA PH BAJO y un incremento de la motilidad abdominal. Estos pacientes NO TOLERAN LOS LACTEOS. Clínica: Distensión abdominal y gases. NUNCA Sangre ni leucocitos en heces, ni ↓ de peso. Dx: ▪ PH de las heces < 6.0 ▪ ↑ Osmolalidad de las Heces (aumenta por la presencia de Lactosa). ▪ La glicemia aumenta poco posterior a la ingesta de Lactosa. ↑ < 20 mg/dL El Dx se corrobora con mejoría de la Diarrea al eliminar la Lactosa de la Dieta. La mejoría es CASI INMEDIATA (24-48 hr) a diferencia de la Enfermedad Celiaca en quienes la mejoría lleva semanas, posterior a la suspensión del Gluten de la dieta. Tto: 1º Dieta sin lactosa. 2º Si no mejora → se indica suplementos de la Lactasa. (Triptófano → Serotonina) SINDROME CARCINOIDE: Dolor Abdominal recurrente asociado a Cambios en la Fx y consistencia de las Deposiciones SII: El Síndrome Carcinoide es un Tumor del Sistema Neuroendocrino: Localización: • Apéndice vermicularis y en el Íleo (los +%), • Bronquios y Gónadas. Clínica: En este síndrome el TRIPTÓFANO de la dieta es convertido a: Serotonina: Diarrea acuosa, Cólicos abdominal, náuseas y vómito. Histamina y Niacina: Flushing, taquicardia, hipotensión. Bradiquininas y Corticotropina. Cuando el tumor está en el INTESTINO inicialmente no da muchos síntomas, ya que la Serotonina producida sufre un 1er paso por el hígado quien se encarga de metabolizarla. Y no es hasta que el tumor tiene un volumen considerable que produce mucha serotonina que rebasa la capacidad hepática de metabolizarla, cuando la sintomatología se hace floridas (cuando esto ocurre ya ha ocurrido metástasis). Sin embargo si el Tu Carcinoide está en los BRONQUIOS los síntomas aparecen precozmente ya que la Serotonina producida acá es liberada directamente a la sangre (No hace 1er paso hepático). No necesariamente hay Mt. Otras Manifestaciones: ▪ Fibrosis Endocárdica del hemicardio derecho por la constante exposición a la Serotonina: .- Insuficiencia Tricuspídea por retracción de los velos valvulares. .- Estenosis Valvular Pulmonar. Es un Sind. Doloroso de etiología desconocida que ocurre x la probable interacción de Factores Psíquicos e Intestinales. Característica: ↑ de la Fx peristáltica. Clínica: 1º Constipación o Diarrea, o Ambos en forma alternada. Pero TODOS MANIFIESTAN DOLOR ABDOMINAL RECURRENTE. 2º Cuando cursan con constipación pueden presentar deposiciones caprinas (heces en bolitas). 3º No hay síntomas nocturnos. 4º La diarrea es sin sangre ni leucocitos. Puede haber moco. No hay síntomas constitucionales, no hay pérdida de peso, anorexia o anemia. La mayoría de quienes sufren este Síndrome son mujeres que sufrieron abusos en la niñez, o Personas ansiosas con componente depresivo. Dx: ▪ CRITERIOS DE ROMA IV: DOLOR ABDOMINAL RECURRENTE (al menos un día a la semana en los últimos tres meses relacionado con dos o más de los siguientes criterios) 1.- Con la defecación. 2.- Con cambios en la Fx de las deposiciones. 3.- Con cambios en la Consistencia de las deposiciones. *Estos criterios deben cumplirse al menos durante los últimos tres meses y los síntomas deben haberse iniciado como mínimo seis meses antes. Esteatorrea Las SALES BILIARES se secretan por la bilis, llegan al intestino y ayudan a la digestión de los ácidos grasos en su recorrido por el intestino delgado. En situaciones normales, la llegada de sales biliares en el colon es inferior al 5%, mientras el porcentaje restante (95%) realiza la misma circulación unas 5-6 veces al día (Circulación Enterohepática). La malabsorción significa que más del 5% de sales biliares llegan al colon, lo que produce diarrea crónica. La mala absorción de los ácidos biliares puede ser causada por: 1.- Enfermedad o Resección Ileal. 2.- Colecistectomía. 3.- Idiopática. Resección Limitada: (< de 100 cm de ID): Acá los ácidos Biliares mal absorbidos entran en exceso al colon, lo irritan y provocan una diarrea secretoria con pocas grasas (que no se pudo absorber). Pero como la resección fue limitada se mantiene parcialmente la circulación Enterohepática. El hígado logra compensar esta mala absorción produciendo más bilis (EXCESO DE ACIDOS BILIARES), que será necesaria para la absorción de las grasas pero que agravaría la diarrea, porque si bien es cierto que el hígado con esta sobreproducción logra la absorción de los ácidos grados, también es cierto que mayor cantidad de ácidos biliares van a llegar al colon. Tto: Colestiramida: es un fármaco que se une al EXCESO (no a todos) de ácidos biliares formando con ellos complejos insolubles que son eliminados con las heces. También son útiles en la idiopática y post colecistectomía. Es decir LA COLESTIRAMIDA es útil en las 3 causas de mala absorción de Ácidos Biliares. Dx: ▪ ↑del ácido 5-Hidroxi-indol-acético. Resección Extensa (> 100 cm de ID): La mala absorción de bilis es severa y se interrumpe la circulación Enterohepática. Esto limita la síntesis de bilis y el hígado no puede compensar. Poca bilis en el ID proximal NO ES SUFICIENTE para que se absorban las grasas y se produce una ESTEATORREA. Las vitaminas liposolubles (ADEK) disminuyen su absorción. Se producen además cálculos de calcio en los riñones y alargamiento del tiempo de protrombina. Tto: Médico: Octreotide (análogo de la Somatostatina) → Controla la Diarrea. Qx: • Si el tumor está localizado (sin Mt) lo cual es raro, pero es + probable cuando el Tu está en Bronquios (SE RESECA) • Si hay obstrucción intestinal (crecimiento del Tu carcinoide intestinal). Se debe excluir: Intolerancia a la Lactosa, EII, Enfermedad Celíaca, Síndrome Carcinoides, Giardiasis y alteraciones anatómicas intestinales. Tto: ●.- Dieta alta en Fibras. Tto: Dieta baja en grasas. NO DAR ●.- Si hay diarrea → Antidiarreico: Loperamida o COLESTIRAMIDA, empeora el cuadro porque Difenoxilato. disminuye la concentración de ácidos biliares ●.- Antiespasmódicos si no responde a la dieta necesarios para la absorción de los ácidos alta en fibras. grasos y empeora la Esteatorrea. ●.- Fármacos: EFECTOS ANTICOLINERGICOS (Trimebutina y ADT) → relaja la musculatura lisa intestinal. ADT son además útiles en pts ansiososdepresivos. ALIMENTOS RICOS EN TRIPTOFANO: El Triptófano es un aa esencial. ▪ Carne (sobre todo pavo y pollo) y pescado azul (salmón, atún…). ▪ Huevos, sobre todo en la yema. ▪ Lácteos. ▪ Plátano, banana, piña, aguacate y ciruela. ▪ Berros, espinacas, remolacha, zanahoria, apio, alfalfa, brócoli, dátiles. ▪ Frutos secos. ▪ Chocolate negro. ▪ Cereales (en especial integrales, arroz y avena) los cuales aumentan la secreción de insulina que favorece la transformación de triptófano en serotonina. ▪ Legumbres (garbanzos, lentejas, habas, soja…). ▪ Levadura de cerveza. MENINGITIS: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] Paciente masculino de 18 años de edad, consulta por FIEBRE, CEG Y CEFALEA. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Desde cuándo esta con esto? ¿La cefalea es intensa, pulsátil, Holocranea o hemicránea? ¿Fotofobia, Fonofobia? ¿Ha tenido náuseas, vómitos, los vómitos son explosivos? ¿Le duele el cuello, ha tenido rigidez de la nuca? ¿Ha convulsionado? ¿Ha notado algunas manchas en la piel? ¿Diarrea, cambios en la orina? ¿Tos, flema, disnea? ¿Ha comido algo fuera de lo normal? ¿Ha estado enfermo recientemente de alguna enfermedad como Sarampión, Varicela, Papera, Tuberculosis, Sinusitis, Otitis? ¿Ha recibido golpes en la cabeza? ¿Hacinamiento en su hogar? ¿Ha estado cerca de alguna persona con Meningitis, o con fiebre y manchas en la piel? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente Masculino de 18 años de edad, estudiante del 1er año de Ingeniería, es traído por un amigo por Fiebre que no baja fácilmente con Paracetamol. Refiere cefalea que se intensifica con la luz y sonidos fuertes, le duele el cuello cuando lo mueve. Ha tenido náuseas y vómitos en 2 oportunidades, pero no han sido explosivos. Niega alguna enfermedad infecciosa reciente. Niega diarrea, niega cambios en la orina, niega tos, flema y manchas en la piel. Fuma y bebe OH fines de semana. Niega VIH. EF: Paciente en RsCsGs, con CEG, bien hidratado y perfundido. TA=105/60mmhg, FC=110x’ FR=30x’ Sa02=96% Temp=39oC. Hay rigidez de Nuca con Signos de Kernig y Brudzinski (+). NEUROLOGICO: Paciente irritable, letárgico, Responde al interrogatorio. Pupilas reactivas. No hay signos de Hipertensión Endocraneana. Revisar si traen LAB. (Hemograma, VHS, PCR, hemocultivo, glicemia, TAC descartar HTEC y PL). Dx: 1) Meningitis Aguda. CONDUCTA: 1º Explicarle al Paciente Y Familiares: Sospecho que tiene una Meningitis. Le voy a realizar primero una TAC Cerebral para descartar que no tiene HIPERTENSION ENDOCRANEANA, ya que necesito realizar una Punción Lumbar, para extraerle Líquido de la columna para poder realizarle unos análisis. Es necesario determinar el agente causal, y si es bacteriano, a que antibiótico es sensible. No se preocupe es un procedimiento rutinario en estos caso. Se le colocará anestesia local en la zona por donde vamos a introducir una aguja. Extraemos el líquido de la columna e inmediatamente sacamos la aguja. Sólo que después no deberá levantarse de la cama o usar almohadas por 24 horas para evitar dolores fuertes de cabeza. DEBE QUEDAR HOSPITALIZADO. ● INDICACIONES: 1º Reposo absoluto, Régimen cero, Aislamiento. 2º Hidratación: SF 1000cc EV. 3º Ceftriaxona 2g EV c/24h + Vancomicina 1g EV c/12hrs. 4º Dexametasona 4mg EV c/8hrs. 5º En casos de convulsiones le indicaré Anticonvulsivante. 6º Indicar a los familiares que avisen de inmediato si convulsiona u observan deterioro de Estado de Consciencia. 7º Paracetamol si presenta fiebre. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? INFECCIONES DEL SNC: MENINGITIS BACTERIANA MENINGITIS TBC MENINGITIS VIRAL ENCEFALITIS VIRAL Dr. Arturo A. Faieta E. Cardiólogo [email protected] ABSCESO CEREBRAL BACTERIANO RN NIÑOS ADULTOS ▪1º Streptococo grupo B (Agalactiae) ▪1º Neumococo ▪Meningococo ▪H. Influenza. ▪E. Coli ▪1º Neumococo ▪.Meningococo 3era edad y Embarazo ▪1º Neumococo ▪Meningococo Post-Qx y TEC Abierto ▪Listeria (Bacilo Gram+) ▪ E. Coli Criptococo ▪1ºEnterovirus ▪ Herpética (grave) ▪1ºEnterovirus ▪ Herpética (grave). ▪ 1º Anaerobio: No dar Clindamicina, no atraviesa BHE. Dar Metronidazol. ▪Virus de la Rabia ▪ 2º Neumococo. ▪ PCR para VHS tipo 1 y 2. El mejor estudio diagnóstico es (RNM-TAC con contraste). ▪ 1º S. aureus ▪ Pseudomonas LCR: TIPO DE CELULAS No de CELULAS GLUCOSA (gr/dL) PROTEINAS (mg/dl) LAS BACTERIAS: LOS VIRUS: Ampicilina + Cefotaxima + Esteroides PMN ↑↑ (> 1.000) ↓ (< 40) Gluc LCR / Glicemia < 35% ↑↑ > 100 (VN=50-60%) 1. Comen mucha azúcar (por lo que la bajan). 2. Producen muchas células (por tanta energía x consumir azúcar). 3. No comen Proteínas (entonces siempre estarán altas). .- MN ↑ > 10 Normal > 40 ↑poco > 40 ▪ PL sale viral o hemorrágica. Criptococo = +: - PL con tinta china: levaduras capsuladas. ▪ TAC o RNM: Lesiones lóbulo temporal. Ampicilina + Gentamicina + Esteroides Ceftriaxona + Esteroides (discutible). En ancianos agregar Ampicilina (Hay Ceftriaxona + Ampicilina + Esteroides La clínica del absceso cerebral es la misma triada de la de los Tumores Cerebrales (de una L.O.E.): Convulsiones +, Focalización Neurológica y signos de HEC) 1. NO comen azúcar (por lo que hay azúcar, es Normal). 2. Producen pocas células (No tienen energía x NO consumir azúcar). 3. Comen Proteínas, pero poca (entonces hay, pero poca). Ceftriaxona + Vancomicina + Esteroides o .- MN ↑(> 100) ↓ (< 40) ↑↑ > 100 + Fiebre. ▪Tto anti-TBC + ▪Esteroides No Herpética: tto Sintomático ambulatorio. Drenaje QX + Cefotaxima + Metronidazol. Herpética: Aciclovir IV Vancomicina es opcional La PNC puede servir a dosis alta. que cubrir Listeria). Clindamicina no sirve (NO atraviesa BHE) ↓ En su Lugar: METRONIDAZOL Post-Qx y TCE: Vancomicina + Ceftazidima. PORQUE LOS ESTEROIDES EN LA MENINGITIS: Al desinflamar las meninges mejora la permeabilidad de la BHE para ser atravesada por los ATB ABSCESO PARAMENINGEO. LCR igual al Viral pero a predominio de PMN (PMN / >10 / Normal / >40). Los ABSCESOS PARA MENINGEOS se localizan en las adyacencias de las meninges. Incluyen: • Los abscesos cerebrales. • El empiema subdural. • Los abscesos Cerebrales y Espinales epidurales. ETIOLOGIA Estas infecciones se presentan en el contexto de una infección contigua de los senos paranasales, oído medio o después de operaciones neurológicas. MENINGITIS: El mejor estudio diagnóstico es el Estudio del LCR (PL). Antes de esto se debe hacer TAC para descartar HEC (Hipertensión Endocraneana). Recordar que si no se puede hacer el TAC o si muestra HEC, se trata como si fuera bacteriana. PERLA¹ Los Lactantes con Meningitis podrían no tener los signos de Kernig y/o Brudzinski, pero si ABOMBAMIENTO DE FONTANELAS. SIGNO DE KERNIG: Flexión de la cadera 90º, al extenderla ocurre dolor → Irritación Meníngea (Es inconsistente). SIGNO DE BRUDZINSKI: Flexión involuntaria de la rodilla y cadera luego de la flexión pasiva del cuello (mejor que el Kernig) PERLA² Meningitis + compromiso de Lóbulo temporal (i.e., Convulsión focal, TAC, RMN y EEG) → Meningitis Viral x Herpes Simple. PERLA³ Meningitis + Cambios en el Status Mental = ENCEFALITIS. ● INFECCIONES MENINGOCÓCICAS A REPETICIÓN: 1. Inmunodeficiencias por DÉFICIT DE COMPLEMENTO (x meningococo en general, es lo típico). 2. Déficit de Ac y asplenia (que se comporta como déficit de Ac). 3. Por déficit IgG o subclases de IgG. 4. Causas Infecciosas: Capsulados: neumococo, menigococo, H. influenza. MENINGITIS • Diplococo G + o Cocos G + → Neumococo • Diplococo G - → Meningococo • Coco G- → Haemophilus influenza • Bacilo G+ → Listeria • Cocos G + Qx o TEC abierto → Staphilococo • Bacilo G- → E. coli. • Gram – en TEC abierto → Pseudomona. • Proteínas → aumentadas en todas. • Glucosa → bajas en bacterias y TBC. NODULO TIROIDEO BENIGNO ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 46 Paciente femenina de 40ª de edad DIABETICA TIPO 2. Decidió hacerse un “Chequeo General”. Cuando es examinada por el médico general este notó una probable tumoración en lóbulo derecho de la Tiroides. El médico quien la atendió Solicitó US Tiroideo y Perfil Tiroideo, los cuales trae. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Tiene alguna otra molestia como cansancio o fatiga? ¿No tolera el frío o el calor, o le es indiferente? ¿Cómo está su ánimo, se deprime, tarda en reaccionar cuando le preguntan algo? ¿Ha notado que sus uñas se han vuelto quebradizas y caída del cabello? ¿Cómo está su apetito, igual, ha aumentado o disminuido, ha observado aumento de peso a pesar de que ha disminuido el apetito? ¿Siente dolores musculares, dolor en los antebrazos? ¿Cambios en el hábito intestinal, estreñimiento? ¿Hinchazón alrededor de los ojos? ¿Ha sentido aumento de volumen del cuello? ¿Ha notado su voz más ronca? ¿Hay cambio en sus menstruaciones? ¿Toma Amiodarona, Litio? ¿Ha sido sometida a radiaciones? ¿En la familia algún miembro cercano con problemas de tiroides, cáncer de tiroides? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente refiere Intolerancia al frío, aumento de peso a pesar de que ha notado disminución de su apetito. Refiere que sus uñas se han vuelto quebradizas y en las mañanas nota cabellos en la cama. Se cansa fácil. Ella se jactaba que sus reglas eran muy regulares y ahora ha cambiado, regla menos y le tarda en llegar. Hace 2 semanas se hizo un test de embarazo, porque como no le llegaba la regla creía que podía estar embarazada. Ha estado estítica por “primera vez en su vida”. Niega antecedentes familiares de cáncer y enfermedad tiroidea. No fuma. LAB: TSH=7.0 mUI/L T3= 1,8 ng/mL T4L=0.3 ng/dL (Si no lo trae solicitarlo) US TIROIDEO: Nódulo solitario Hiperecogénico de 8 mm de diámetro, de bordes regulares, con halo Hipoecogénico fino y presencia de microcalcificaciones en su interior, sin flujo intranodular. (Si no lo trae solicitarlo) Dx: 1) Nódulo Hipotiroideo Benigno. CONDUCTA: 1º Explicarle al Paciente: Que por las características del nódulo es Benigno. Que comenzará con tratamiento con LEVOTIROXINA a razón de 1,5 ugr / kp / OD. Que este medicamento debe tomarse con el estómago vacío, por tanto se lo indicaré en ayunas. Debe evitar tomarlo con Inhibidores de la Bomba de Protones (Prazoles), Calcio o Hierro, ya que pueden interferir en su absorción. El próximo control será en 6 semanas. Debe traer control de TSH y T4L. Se le ajustará las dosis acorde a como estén esos valores. Decirle que no amerita realización de Biopsia de tiroides ya que esta se hace cuando el nódulo es > de 10 mm, o que sea de menor tamaño (5 a 10 mm) pero con factores de riesgo para Cáncer de Tiroides (Por ejemplo: Antecedentes familiares, antecedente de sometimiento a radiaciones, Que el nódulo muestre crecimiento rápido, o que tenga aumento del tamaño de los ganglios del cuello). ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? NODULO TIROIDEO ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 47 Paciente femenina de 40ª de edad, en un “Chequeo General”, cuando es examinada por el médico general este notó una tumoración en lóbulo derecho de la Tiroides. Solicitó US Tiroideo y Perfil Tiroideo. El Perfil Tiroideo fue Normal pero el US mostró un Nódulo Hipoecogénico de 20x20x10mm vascularizado, de bordes irregulares con microcalcificaciones en su interior. La paciente está asintomática pero MUY ANGUSTIADA. Una tía materna con lo mismo resultó ser Cáncer de tiroides al igual que una vecina. Ella teme tener lo mismo. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Tiene alguna otra molestia como cansancio o fatiga? ¿No tolera el frío o el calor, o le es indiferente? ¿Cómo está su ánimo, se deprime, tarda en reaccionar cuando le preguntan algo? ¿Ha notado que sus uñas se han vuelto quebradizas y caída del cabello? ¿Cómo está su apetito, igual, ha aumentado o disminuido, ha observado aumento de peso a pesar de que ha disminuido el apetito? ¿Siente dolores musculares, dolor en los antebrazos? ¿Cambios en el hábito intestinal, estreñimiento? ¿Hinchazón alrededor de los ojos? ¿Ha sentido aumento de volumen del cuello? ¿Ha notado su voz más ronca? ¿Hay cambio en sus menstruaciones? ¿Toma Amiodarona, Litio? ¿Ha sido sometida a radiaciones? ¿En la familia algún miembro cercano con problemas de tiroides, cáncer de tiroides? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. Dx: 1) Nódulo Eutiroideo. Conversación con la Paciente: Señora no se angustie, hasta ahora tenemos los resultados de un estudio de imágenes que muestra un nódulo con bordes irregulares, y aparentemente localizado. Veo en sus exámenes que el TSH está normal (por tanto no hay hipo ni hipertiroidismo). El nódulo es > 10mm lo que obliga a la realización de una Biopsia. La Biopsia la vamos a realizar con una aguja muy fina y prácticamente no sentirás dolor. Se debe tomar varias muestras. Que hallazgo podemos esperar: Que sea Benigno, sospecho o Maligno. Si es Benigno, TODO PARECE INDICAR QUE LO ES, haremos seguimiento con US y TSH c/ 6-12 meses. Si resultara Maligno, es posible que esté localizado o no. Para eso debemos Etapificar con TAC y Cintigrama con Iodo Radioactivo. Si es maligno, de acuerdo a la histología más frecuente se derivara al cirujano oncólogo quien procederá probablemente a una Tiroidectomía total, sacará algunos ganglios y aplicara Iodo o Quimioterapia de acuerdo a la Histología que reporte la Biopsia. Luego seguirás en tratamiento con Hormonas Tiroideas y le haremos seguimiento con exámenes de acuerdo a la histología del tumor. No se angustie. Usted no ha presentado síntomas. Es probable que sea benigno. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 48 REVISION DEL TEMA: MANEJO DEL PACIENTE CON NODULO TIROIDEO Nódulo Tiroideo (Determinación de TSH) ↙ TSH N o ↑ ↓ US TIROIDEO + Cintigrafía con Iodo Radiactivo ↘ ↙ Con criterios* Nódulo Frío ↓ Seguimiento ↓ PAFF Nódulo Quístico Cá de Tiroides ↘ PAAF? < de 5 mm Con FR para TSH ↓ US TIROIDEO + Sin Criterios De 5 a 10 mm ↘ ↙ ↙ > 10 mm ↓ ↓ PAFF Observar No se estudia Guiado x ECO (Seguimiento) ↘ Nódulo Caliente ↙ Seguimiento ↓ Observar ↓ Tto HiperT4 o PAFF FACTORES DE RIESGO DE Ca de Tiroides: RT cervical, Ca. tiroides familiar, crecimiento rápido (especialmente bajo Levotiroxina), adenopatía regionales, metástasis a distancia, etc ↓ ↓ ↓ ↓ ↓ No Dx Cáncer Sospechosa Benigna ↓ ↓ ↓ ↓ REPETIR TIROIDECTOMIA TOTAL (Caracterizar Histología) Observar c/ 6-12 meses *Criterios de PAAF: Nódulo > de 10 mm, o de 5-10mm con factores de riesgo para Ca de Tiroides. ENFERMEDAD ULCERO PEPTICA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 49 Paciente Masculino de 40ª de edad, consulta por ACIDEZ Y DOLOR RETROESTERNAL. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Desde cuándo siente ese malestar? ¿El dolor que siente lo desencadena la actividad física, o es espontáneo? ¿El dolor se irradia hacia alguna parte, el cuello, la espalda, miembro superior? ¿Cuándo tiene el dolor siente palpitaciones o disnea? ¿Ha notado que algo le alivie el dolor cuando lo tiene? ¿Siente que devuelve un líquido ácido o amargo hacia la boca, se le llena la boca de un líquido amargo? ¿Cuándo come siente dolor en la boca del estómago? ¿Náuseas, vómito, ha vomitado con sangre? ¿Ha notado distención abdominal? ¿Ha defecado negro como petróleo, ha notado palidez en su piel? ¿Pérdida de peso? ¿Se cansa fácil? ¿Ha estado tomando Aspirina o algún otro AINE? ¿Qué trabaja, mucho stress en el trabajo, toma mucho café, toma mucho OH? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente niega antecedentes mórbidos de importancias. Apendicectomizado hace 15 años. Amigdalectomizado hace 30 años. Niega alergias. Niega tratamiento médico. Fuma cerca de 10 cigarrillos diarios desde hace 20 años. Bebe OH ocasionalmente. Niega consumo de drogas. Niega antecedente de familiares de importancia. Trabaja como diseñador gráfico. Niega stress laboral. Hace 3 meses comienza con molestias GI, expresado con acidez, reflujo y distención abdominal intermitente, asociado a comidas hipercalórica. Niega melenas y sangrado. No ha perdido peso. Niega que el dolor se desencadene con los esfuerzos. Hace 1 mes acudió al consultorio y le solicitaron una EDA, y hoy trae los resultados. EDA: Gastritis Crónica Atrófica. Test de Ureasa (+). Dx: 1) Gastritis Crónica Atrófica. CONDUCTA: HABLAR CON EL PACIENTE: Su problema es una Gastritis crónica Atrófica la cual debemos tratar, ya que pudiera con el tiempo generar células malignas. La Gastritis Crónica Atrófica es un factor de riesgo para Ca Gástrico. Además en este tipo de gastritis se ve comprometido la absorción de ciertas Vitaminas como la Vit B12 por el déficit de un Factor llamado Factor intrínseco, pudiendo ocasionar Anemia (Anemia Megaloblástica). Y vemos además en el estudio que le hicieron Test de Ureasa (+), es decir usted tiene una Bacteria en el Estómago llamada Helicobacter Pyloric, que hay que erradicar ya que también se ha asociado a Ulcera Gástrica y Malignidad. Es necesario además, que abandone el hábito tabáquico. 1º AMOXICILINA 1 g c/12 + CLARITROMICINA 500 mg c/12 x 14 días (para erradicar el Helicobacter Pyloric). 2º Un bloqueador de la Bomba de Protones por al menos 2 meses, si hay acidez. 3º Le voy a solicitar unos exámenes de laboratorio adicionales: Hemograma: Si hay anemia Macrocítica (es un tipo de anemia que se puede ver en la gastritis atrófica) le solicitaré Niveles de gastrina, Anticuerpo anti Factor Intrínseco y Niveles de Ácido Metilmalónico para descartar una Anemia Llamada Anemia Perniciosa. Si los resultados demuestran esta anemia, debe recibir Vitamina B12 de por vida, y mientras tome el Omeprazol se le administrará intramuscularmente, ya que el Omeprazol interfiere en su absorción. Luego la indicaré Vía Oral. 4º Como le dije debe dejar de fumar, debe evitar automedicarse en especial AINEs, no se acueste inmediatamente después de comer. 5º Lo voy a Derivar al Nutricionista para que le planifique una Dieta. Mientras tanto evite las comidas muy condimentadas, uso de picantes, comidas muy calientes, bebidas muy frías, evite pimienta, alcohol, comidas grasosas, jugos ácido, Bebidas gaseosas, etc. 6º Debe volver en 1 MES. Le repetiremos la EDA en 8 meses. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? ENFERMEDAD ULCERO PEPTICA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 50 Paciente Masculino de 40ª de edad, consulta por ACIDEZ Y DOLOR RETROESTERNAL. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Desde cuándo siente ese malestar? ¿El dolor que siente lo desencadena la actividad física, o es espontáneo? ¿El dolor se irradia hacia alguna parte, el cuello, la espalda, miembro superior? ¿Cuándo tiene el dolor siente palpitaciones o disnea? ¿Ha notado que algo le alivie el dolor cuando lo tiene? ¿Siente que devuelve un líquido ácido o amargo hacia la boca, se le llena la boca de un líquido amargo? ¿Cuándo come siente dolor en la boca del estómago? ¿Náuseas, vómito, ha vomitado con sangre? ¿Ha notado distención abdominal? ¿Ha defecado negro como petróleo, ha notado palidez en su piel? ¿Pérdida de peso? ¿Se cansa fácil? ¿Ha estado tomando Aspirina o algún otro AINE? ¿Qué trabaja, mucho stress en el trabajo, toma mucho café, toma mucho OH? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ Artritis. ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente niega antecedentes mórbidos de importancias. Apendicectomizado hace 15 años. Amigdalectomizado hace 30 años. Niega alergias. Niega tratamiento médico. Fuma cerca de 10 cigarrillos diarios desde hace 20 años. Bebe OH ocasionalmente. Niega consumo de drogas. Niega antecedente de familiares de importancia. Trabaja como diseñador gráfico. Niega stress laboral. Hace 3 meses comienza con molestias GI, expresado con acidez, reflujo y distención abdominal intermitente, asociado a comidas hipercalórica. Niega melenas y sangrado. No ha perdido peso. Niega que el dolor se desencadene con los esfuerzos. Hace 1 mes acudió al consultorio y le solicitaron una EDA, y hoy trae los resultados. SI EL PACIENTE NO DICE NADA, PREGUNTARLE SI LE REALIZARON LA ENDOSCOPIA. EDA: Ulcera Gástrica. Test de Ureasa (+). Dx: 1) Ulcera Gástrica. CONDUCTA: HABLAR CON EL PACIENTE: Su problema es una ULCERA GASTRICA, la cual debemos tratar, ya que pudiera complicarse con perforación. Y vemos además en el estudio que le hicieron Test de Ureasa (+), es decir usted tiene una Bacteria en el Estómago llamada Helicobacter Pyloric, que hay que erradicar ya que no solo se asocia con Ulcera Gástrica, sino con Malignidad. Es necesario además, que abandone el hábito tabáquico. 1º AMOXICILINA 1 g c/12 + CLARITROMICINA 500 mg c/12 x 14 días (para erradicar el Helicobacter Pyloric). 2º Un bloqueador de la Bomba de Protones (OMEPRAZOL) por al menos 3 meses. 3º LAB: Hemograma, Urea, creatinina. 4º Como le dije debe dejar de fumar, debe evitar automedicarse en especial AINEs, no se acueste inmediatamente después de comer. 5º Lo voy a Derivar al Nutricionista para que le planifique una Dieta. Mientras tanto Evite períodos prolongados de ayuno. Trate de hacer las 3 comidas habituales y 2 colaciones, una a media mañana y otra a media tarde. Evite las comidas muy condimentadas, uso de picantes, comidas muy calientes, bebidas muy frías, evite pimienta, alcohol, comidas grasosas, jugos ácido, Bebidas gaseosas, etc. 6º Debe volver en 1 mes. Le repetiremos la EDA en 8 meses. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? REVISION DEL TEMA: ENFERMEDAD ULCERO-PEPTICA (EUP) GASTRITIS Dr. Arturo A. Faieta E. Cardiólogo [email protected] 51 Causas: 1º Helicobacter Pylori. 2º AINEs. 3º Ca Gástrico. 4º Sind. Zollinger-Ellison (SZE). 5º Ulceras de Stress: Quemaduras, traumas. 6º Enfermedad de Crohn Tabaco, OH y Esteroides NO PROVOCAN úlceras. Pero Hacen que retarde su cicatrización. Tipos:: Tipo A (Aclorhídrica): (Afecta Cuerpo y Fundus. Respeta el Antro). Causas: Atrofia de la mucosa gástrica. Se asocia a la Anemia Perniciosa (Déficit del Factor Intrínseco → Déficit de Vit B12). Ulceras múltiples → +% AINEs Tipo B: (+%) hay Hipersecreción ácida; (Afecta Antro) Causas: Igual al de la EUP y Se agrega el OH como causal. Clínica: Inespecífica. Se acepta: U. Gástrica → dolor al comer (por eso ↓ de peso). U. Duodenal → Alivia al comer. Las úlceras no provocan sensibilidad abdominal a menos que se perforen. Clínica: Inespecífica. Epigastralgia, nauseas, vómitos. En las erosivas: Sangrado que puede ser asintomático (hematemesis y melenas). Signos de alarma: (Son 4) AD-PerSa ▪ Anemia. ▪ Disfagia. ▪ Pérdida de Peso. ▪ Sangre en Heces. Dx: Dx úlcera péptica: EDA (endoscopia digestiva alta). Se acepta que: <45-55ª sin Sg de alarma: Tto directo con IBP o Antagonista H2. Si persisten los St → EDA >45-55ª o Sg de alarma → EDA (Directo). Sospecha de ulcera perforada: Rx simple de abdomen de pie → (neumoperitoneo) Dx H. Pylori: SEROLOGÍA: Muy Sensible pero Poco Específico. SEROLOGIA (-) → no tiene la enfermedad). SEROLOGIA (+) → no es capaz de diferenciar entre infección antigua o nueva). BIOPSIA: Sensible y Especifica y permite además hacer despistaje para Cáncer. Toda UG se biopsia (4% de las UG son Cáncer). Dx: Tipo A: ▪ ↑ Gastrina. Cuando: ↓ Ácido ↑ Gastrina ↑ Acido ↓ Gastrina Excepto SZE, en donde ambos están ↑ Y las claves Dx de una Anemia Perniciosa): ▪ ↓ Niveles de VitB12, ▪ ↑ Ac. Metilmalónico ▪ Ac anti FI (+) y ▪ Ac anti células parietales (+) TIPO B: igual a EUP, incluido Despistaje para H. Pylori. Test del ALIENTO o Test de UREASA (Urea-Respiración)*: Permite diferenciar entre infección vieja y nueva, y erradicación post-Tto. Tto: El Tto se basa en la Erradicación del H. Pylori + IBP. Tto: TIPO A: 1.- Suplementos de VitB12 + Folato de por vida si es por anemia perniciosa. 2.- Evitar los IBP (↓ absorción de VitB12). 1era elección (3 fármacos): AmCLA (Efectividad en + de 90% de los pts) • Amoxicilina 1 g c/12 x 14 días. • Claritromicina 500 mg c/12 x 14 días. • IBP (Cualquiera) x algunos meses. TIPO B: Igual a la EUP. Si falla en la erradicación: Alternativa 1 (4 fármacos): • Bismuto.• Metronidazol.• Amoxicilina.• IBP TIPS: TIPO A: Se asocia con Carcinoide Gástrico y mayor riesgo de ADC gástrico. Si es alérgico a la PNC: Alternativa 2 (4 fármacos) • Bismuto. • Metronidazol. • Tetraciclina.• IBP. TIPO B: Se asocia con Ulcera gástrica y Duodenal, ADC Gástrico y Linfoma de MALT. Si el Helicobacter fue erradicado y la úlcera persiste, recurre o empeora → Investigar por Síndrome Zollinger-Ellison. Ulcera gástrica: por AINEs → IBP x 1 mes. Suspender AINE (si no se puede suspender, se deja con IBP a permanencia) + Erradicar H. Pylori. Tto Qx: • Ulcera sangrante no resuelta por EDA. • Perforación. • Ulcera refractaria. • Ulcera estenótica Tracto de salida gástrico. HTA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 55ª de edad, consulta por ELEVACION TENSIONAL. Ha acudido en varias veces al Consultorio por el mismo motivo. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 52 PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Desde cuándo viene presentando elevación tensional? ¿Qué siente cuando le sube la Presión Arterial? ¿Los padres son Hipertensos, hermanos Hipertensos? ¿Le gusta comer salado? ¿Dolor torácico, disnea, edema en MsIs, Adormecimiento u hormigueos en el cuerpo? ¿Ha tenido problemas renales? ¿Qué trabaja, stress laboral? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente niega antecedentes mórbidos de importancias. Apendicectomizado hace 10. Cirugía de reparación de Comunicación Interventricular en la infancia. Niega alergias. Fumador desde la edad de 20 años, cerca de 15 cigarrillos al día, pero los fines de semana fuma más cuando ingiere OH. Lleva una vida sedentaria y ha venido aumentando de peso. Come salado, no sigue dieta alguna. Madre y un hermano son Hipertensos. Padre fue Hipertenso, falleció de un IM a la edad de 58 años. Refiere cefalea y mareos cuando se le sube le Presión Arterial. Se la bajan con Captopril. EF: TA=170/100mmhg FC=80x’ FR=12x’ Sa02=97%. Peso=90kg Talla=1,70. IMC=31 Dx: 1) HTA Sistémica Esencial. CONDUCTA: HABLAR CON EL PACIENTE: La HTA es una enfermedad hereditaria, lo cual no podemos modificar. Sin embargo hay factores que condicionan también la elevación de la presión arterial los cuales se pueden modificar cambiando sus hábitos: 1º Debe comer bajo de sal, debe eliminar las comidas saladas de por sí, eliminar las comidas chatarras. 2º Debe bajar de peso, esto se logra con una dieta Hipocalórica y con la realización de ejercicio físico aeróbico. 3º Debe dejar de fumar, componente del humo que inhala cuando fuma producen reducción transitoria de las arterias y elevan la presión arterial. El no seguir esas recomendaciones lo expone complicaciones cardiovasculares precoces. Su padre falleció precozmente de un IM. La HTA no se cura. Es una enfermedad crónica, controlable. Voy a seguir con usted el siguiente plan de trabajo: 1º ANTIHIPERTENSIVO: Le voy a indica un Inhibidor de la ECA. 2º Lo voy a Derivar al Nutricionista para que le elabore una dieta. 3º Debe volver en 3 semanas con: LAB: Hemograma, Urea, creatinina, Examen de orina, perfil lipídico, glicemia, Ac.Urico. ECG. Por su edad y tener varios factores de riesgo, antes de comenzar con una rutina de ejercicio le voy a solicitar un Test de Esfuerzo. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? REVISION DEL TEMA: HTA ESENCIAL Dr. Arturo A. Faieta E. Cardiólogo [email protected] 53 Reciente en el año 2017, la ACC/AHA propuso una nueva clasificación de la HTA, en donde se deja tácitamente establecido que toda persona con: TA SISTOLICA > a 130mmhg y/o TA DIASTOLICA > 80 mmhg Debe ser considerada HIPERTENSA. Las guías anteriores establecía límites superiores a estos: 140 y/o 90mmhg. TRATAMIENTO: MEDIDAS NO FARMACOLOGICAS: Todo paciente Hipertenso, vaya o no a recibir tratamiento farmacológico debe ser aconsejado para que materialice un cambio en el estilo de vida que incluya: ▪ Dieta Saludable: • Dieta DASH. Logra ↓ TA 8-14 mmhg. ▪ Restringir el consumo de sodio: Logra ↓ TA 2-8 mmhg. Además el consumo elevado de sodio limita la eficacia de algunos antihipertensivos (diuréticos, IECAs y ARA2) • No + de 3 gr de Sodio / día o ▪ Limitar el consumo de OH: Logra ↓ TA 3-4mmhg • Hombres: No + de 2 tragos / día (30 mL) • Mujeres: No + de 1 trago / día. ▪ Realizar ejercicio físico aeróbico. Logra ↓ TA 4-9 mmhg • Caminar 30 minutos al menos 5 días a la semana. ▪ Reducir de peso o mantener peso ideal. Logra ↓ TA 15-20 mmhg por cada 10 kg de peso que logre reducir. • IMC normal (18-25 mmhg) ▪ No fumar. Aparte de que el hábito tabáquico constituye un factor de riesgo independiente de Enfermedad vascular en cualquier órgano, su consumo eleva transitoriamente la TA. MEDIDAS FARMACOLOGICAS: SEGÚN LA EDAD: .- JÓVENES (< 55 años): • (IECA o ARA2 y/o Bloqueantes Beta-Adrenérgicos) .- MAYORES (>55 años) • (Calcio Antagonistas Tiazídicos) RAZA: .- NEGRA: • (Calcio Antagonistas Tiazídicos). Dihidropiridínicos y/o Diuréticos Dihidropiridínicos y/o Diuréticos ENFERMEDAD CONCOMITANTE: .- NEFROPATIA / DIABETES: • El tratamiento debe incluir siempre un IECA o ARA2. .- ENFERMEDAD ARTERIAL CORONARIA: • Se debe plantear tratamiento con Bloqueantes B-Adrenérgico, IECA o ARA2. .- CARDIOPATIA DILATADA: • El tratamiento debe incluir siempre: Bloqueante B-Adrenérgico, IECA o ARA2, Si no hay control agregar Espironolactona con o sin diurético tiazídico o de ASA. Si se requiere de tratamiento adicional agregar Amlodipina. INFARTO AGUDO DEL MIOCARDIO CON ELEVACION DEL ST ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 45ª de edad, consulta por DISCONFORT TORACICO OPRESIVO DE FUERTE INTENSIDAD acompañado de sudoración. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 54 PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Cuántas horas tiene con el dolor? ¿Dónde se localiza, hacia donde se irradia? ¿Intensidad, del 1 al 10? ¿De qué se acompaña, disnea, palpitaciones, sudoración, náuseas, vómitos? ¿En los últimos días venía sintiendo alguna molestia en el pecho? ¿Tomó algo para el dolor, le calmó? ¿Fuma, consume cocaína o pasta de cocaína? ¿Qué trabaja, stress laboral? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente niega antecedentes mórbidos de importancias. Fumador, 10 cigarrillos al día desde hace 30 años. Su padre falleció de IM agudo a los 50ª de edad. Trabaja como conductor de autobús. El dolor comenzó a las 6am cuando subía unas escaleras. El dolor es de carácter opresivo, de fuerte intensidad 10/10, irradiado a la cara anterior del cuello y MS izquierdo, se acompaña de disnea, sudoración fría y profusa y ha presentado 2 emesis. No alivió con el reposo. EF: Paciente en RsCsGs, muy ansioso, preocupado, pálido, frío, sudoroso. MV AsHsTs sin agregados. RsCsRs hipofonéticos sin soplos. Pulsos arteriales periféricos disminuidos de amplitud. TA=150/90mmhg. FC=120x’ FR=24x’. ECG: Supradesnivel ST en D2, D3 y AVF. Dx: 1) Infarto Agudo del Miocardio Inferior con elevación del ST. CONDUCTA: 1º Hablar con los familiar sobre el cuadro clínico y los riesgos inminentes de complicaciones. Explicarle que hay una arteria coronaria obstruida por un trombo, pero en vista de que consultó a tiempo, solo 3 horas con los síntomas, se le informa que está dentro de la VENTANA TROMBOLITICA por lo que se le administrará rTPA, un medicamento que pudiera “destapar” la arteria obstruida, pero que hay riesgos de sangrado. 2º Paralelamente: ASA 300 mg masticados stat, Clopidogrel 300 mg VO stat y Atorvastatina 80 mg VO stat. 3º Oxígeno húmedo, solo si hay hipoxemia (Sa02 < 94%). Si no hay hipoxemia no se le da oxígeno. 4º Monitoreo CV continuo, con un equipo Cardiovector-Desfibrilador. 5º Nitroglicerina en infusión intravenosa a través de Bomba de infusión contínua. 6º Solicitar de inmediato marcadores de necrosis miocárdica (Troponina T cuantificada, Creatinin Kinasa), hemograma, urea y creatinina, electrolitos séricos. No se deben esperar resultados de laboratorio para iniciar el tratamiento. 7º Régimen cero. 8º Se deja con solución 0,9%. 9º Se repetirá el electrocardiograma a los 90 minutos para evaluar si reperfundió (Descenso del SD-ST mayor del 70%). 10º Se llama al Cardiólogo para que continúe con el manejo del paciente. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? REVISION DEL TEMA SINDROME CORONARIO AGUDO: Dr. Arturo A. Faieta E. Cardiólogo [email protected] 55 • SÍNDROME CORONARIO AGUDO: Se origina por la obstrucción total o subtotal de una arteria coronaria, debido a la disrupción de una placa de ateroma que genera un trombo que cubre parcial o totalmente la luz de la arteria. Las características de la placa suele ser: Placas de ateroma no significativas con alto contenido lipídico, ubicada en sitios de mayor fuerza de roce (Fuerza de cizallamiento). Rara vez el SCA ocurre por un aumento de la demanda con una obstrucción arterial coronaria fija o por espasmos sostenidos sobre referida obstrucción. ▪ SCASEST: Generalmente resulta de la consecuencia de una obstrucción coronaria subtotal. • Enzimas normales → Angina Inestable. • Enzimas Elevadas → IM NO-Q ▪SCACEST: Obstrucción coronaria total, que conduce a una lesión miocárdica transmural. CLASIFICACION ELECTROCARDIOGRAFICA DEL SINDROME CORONARIO AGUDO: EL ECG: ID-ST (> 0,5 mm) o Inversión simétrica de las ondas T (> 2 mm), en al menos 2 o más derivaciones. En el 50% de los pacientes con SCASET el ECG puede ser normal o con cambios mínimos o inespecíficos. BIOMARCADORES: Los de mayor sensibilidad y especificidad son CKMB y Troponina I. Ambas se elevan precozmente. La Troponina dura más tiempo en sangre. TRATAMIENTO: OXIGENO Y ANSIOLITICO: El mejor ansiolítico= LA MORFINA. BLOQUEANTE BETA-ADRENERGICO: Deben recibirlos todos los pacientes si no hay contraindicaciones. Fármaco de elección para ↓ la demanda de O₂ ya que disminuye el doble producto (TA x FC). ASA: Deben recibirlos todos los pacientes si no hay contraindicaciones. ↓ El riesgo de progresión a IMCEST. CLOPIDOGREL: Deben recibirlos junto, con la ASA, todos los pacientes excepto aquellos que se piense pueda ir CABG (Cirugía de By Pass). Prasugrel y Ticagrelor son alternativas al Clopidogrel. ANTICOAGULACION (TERAPIA ANTITROMBINA): Deben recibirlos todos los pacientes, por 72 horas, si no hay contraindicaciones. Al igual que la ASA, ↓ el riesgo de progresión a IMCEST. NITROGLICERINA: Si persiste la Angina de pecho a pesar del tto. INHIBIDOR DE LA GIIb-IIIa PLAQUETARIO: TIROFIBAN O EPTIFIBATIDE EN: • Pacientes de alto riesgo según el Score TIMI, en especial si es diabético. • Pacientes que va a PCI. BLOQUEADORES DE LOS CANALES DE CALCIO: SIND.CORONARIO AGUDO SIN ELEVACION DEL ST SCASEST: ANGINA INESTABLE e IM-SIN ELEVACION DEL ST. Ambas condiciones clínicas se presentan de la misma manera y la estrategia de tratamiento es la misma para ambos. ¿Las diferencias?: .- En el IM hay elevación de los marcadores de necrosis miocárdica (Preferiblemente CK-MB y Troponina I) y en la AI no se elevan. Se debe esperar 12 a 18 horas del inicio del dolor para determinar si hubo o no elevación de los marcadores. .- El IM tiene un ligero peor pronóstico que la AI. SIND.CORONARIO AGUDO CON ELEVACION ST SCASEST: • Diltiazem (preferiblemente) o Verapamilo (menos recomendado) deben ser usado en pacientes que no toleren los Bloqueantes BAdrenérgicos. • Contraindicados en pacientes con DISFUNCION SISTOLICA. • Si el paciente tiene disfunción sistólica y está Hipertenso usar Amlodipina, fármaco con efecto antianginoso comparable con el Diltiazem. TERAPIA TROMBOLITICA: Contraindicado en el SCASEST. Aumenta el riesgo de complicaciones (por hemorragias) y aumenta la mortalidad. Porque la TERAPIA FIBRINOLITICA no es efectiva en el SCASEST? El SCASEST confiere menos riesgos de complicaciones y menor mortalidad que el SCACEST. Por tanto aunque el trombo es el mismo (pero sin oclusión total) el riesgo de hemorragia y sus complicaciones es mayor que el beneficio de la terapia. TRATAMIENTO: 1º Reposo y administración de Morfina (ejerce efecto analgésico y ansiolítico). Dr. Arturo A. Faieta E. Cardiólogo [email protected] 56 Cuando la oclusión coronaria es total ocurre el IMCEST. Si la arteria no es abierta la necrosis ocurre en 3 horas. 30% de los pacientes con IM fallecen antes de llegar al Hospital. Actualmente con los avances en el tratamiento la mortalidad por IM tratado está alrededor del 5-10%. 3º Betabloqueante IV (en bolus lento) SÓLO SI el paciente está Hipertenso). 4º Nitroglicerina: Infusión IV SOLO SI el paciente está Hipertenso y con dolor en el pecho. CRITERIOS: 1º DOLOR: Opresión retroesternal de fuerte intensidad irradiado a región mandibular, hombros, espalda, codos y aun a las muñecas. Duración > 20 minutos, no alivia con nitratos. Suele acompañarse de ansiedad, diaforesis, nauseas, vómitos. 2º ECG: 2 criterios: a.- SD-ST > 1 mm en al menos 2 derivaciones contiguas de los miembros o > 2mm en al menos 2 derivaciones contiguas en precordiales. b.- Paciente con la clínica arriba descrita + BCRIHH. Localización del IM: • Pared Septal: V1 y V2: Arteria probablemente responsable: Descendente Anterior. • Pared Anterior: V3 y V4: Arteria probablemente responsable: Descendente Anterior. • Pared Lateral: V5, V6, D1 y AVL: Arteria probablemente responsable: Circunfleja. • Pared inferior: D2, D3 y AVF: Arteria probablemente responsable: Coronaria Derecha. • Ventrículo Derecho: Elevación ST en pared inferior + elevación ST en derivaciones derechas (V3R y V4R). Arteria probablemente responsable: Origen de la Coronaria Derecha. • Infarto de segmentos inferobasales (posterior): ID-ST en V1 a V3 (imagen especular) con T (+) + elevación ST en derivaciones posteriores (V7 a V9). Arteria probablemente responsable: Coronaria Derecha o la Circunfleja, la que sea dominante. • Lesión de tronco coronario izquierdo o enfermedad de tres vasos: Infradesnivel ST en al menos 8 derivaciones con elevación del ST en AVR y/o V1. 3º BIOMARCADORES: No se requiere para el Dx (pero si para corroborarlo), por tanto se prescinde ellos para iniciar el tratamiento. Los biomarcadores de mayor S y E son la CK-MB y Troponina I. MARCADORES DE NECROSIS MIOCARDICA: Inicio 2-3 hr Pico 6-12 hr Normaliza 24-48 hr CK-MB: V: Útil en el DX de Reinfarto en fase aguda o subaguda D: Poca especificidad y Desciende muy rápido. 4-6 hr 12-24 hr 2-3 días TROPONINA (El mejor marcador) V: Asciende rápido y se sostiene varios días. D: Ninguna 4-6 hr MIOGLOBINA V: Se eleva muy precozmente. D: Poco especifica. 2º CARGA: ASPIRINA 300 mg masticados, Clopidogrel 300 mg VO y Atorvastatina 80 mg VO. 5º Oxígeno SOLO SI está hipoxémico (Sa02 < 94%). Si no está hipoxémico aumenta los efectos adversos. TERAPIA DE REPERFUSION: La reperfusión Coronaria es la medida más efectiva en el tratamiento del IM agudo cuando el paciente se presenta en las 1eras 3 horas de iniciado el IM, NO HAY DIFERENCIA ENTRE LA FIBRINOLISIS y la PCI. Después de la 3era hora post-IM la PCI es superior. La coronaria se puede reperfundir empleando 3 métodos: • Farmacológico: 1º opción: t-PA 2º opción: Estreptoquinasa (en centros que no cuenten con t-PA). • No-Farmacológico: • PCI: ACTP + STENT (Preferiblemente medicado, para evitar el riesgo de reestenosis). • Cirugía: CABG. ANTICOAGULACION: Heparina de bajo peso molecular posterior a la fibrinólisis. Criterios de Reperfusión Coronaria con la Fibrinólisis: CLINICO: • Alivio de la Angina sin dar analgésicos opioides ni nitratos. ECG: • Descenso del segmento ST mayor del 50% a los 90 minutos posterior a la Fibrinólisis (Es el criterio de mayor especificidad). ENZIMATICO: • Pico enzimático precoz. A su egreso: 1º ASA: En todos. Permanente. 2º BLOQUEADORES B-ADRENERGICOS: En todos, Permanente. 3º INHIBIDORES DE LA ECA: En todos Permanente. Se deben iniciar después de las 24 horas de haber ocurrido el IM. ARA 2: Solo como alternativa en pacientes que no toleran los IECAs. NUNCA JUNTOS. 4º ESTATINA: Atorvastatina, permanente. 5º CLOPIDOGREL: En todos por 14 días. Si se coloca un Stent darlo por 1 año. 6º MODIFICAR ESTILO DE VIDA( Dejar de fumar, Dieta, ejercicio aeróbico) 12-24 hr 7-10 días PANCREATITIS AGUDA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 57 Paciente Masculino de 45ª de edad, consulta por DOLOR ABDOMINAL INTENSO. PREGUNTAS RELACIONADAS CON EL CASO: Agotar el ALICIA DR. Dígame: A: ¿Cómo empezó el dolor, súbita o paulatinamente, Que hacía cuando empezó el dolor? L: ¿Dónde duele, Me puede señalar específicamente en donde duele? I: Intensidad del 1 al 10. Ha ido aumentando, disminuyendo o ha estado estático, C: Características del dolor: Es cólico, es permanente, es difuso, en barra. C: ¿De qué se acompaña, nauseas, vómitos, Diarrea, cambios en el color de la orina, heces, ardor para orinar, distensión abdominal? I: ¿Hacia dónde se irradia? A: ¿Calma, con qué calma, con cambio de posición, analgesia, con las comidas? D: ¿Cuánto le dura el dolor? R: ¿Ha identificado algún desencadenante del dolor, algo que provoque recidiva?. INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente refiere que se despertó hoy en la mañana con el dolor. El dolor es intenso, escala 8/10, se localiza en todo el abdomen pero lo siente con mayor intensidad en la parte alta y se irradia hacia la espalda en barra. Se ha acompañado de náuseas y vómito. Niega fiebre, cambios en la orina y heces. Refiere que anteriormente había sentido algo parecido pero menos intenso después de algunas comidas grasosas. EF: Paciente en RsCsGs, pálido, sudoroso, obesidad abdominal, dolor a la palpación abdominal difusa, mayor en Epigastrio e Hipocondrio izquierdo. No hay signos de irritación peritoneal. TA=110/70mmhg. FC=95x’ FR=19x’ LAB: HB=15 Leucocitos=15.000 PCR=20 Glicemia=250 Amilasemia=500 BT=2,5 BD=2,0 Gamma Glutamil Transferasa=8 TGO=49 TGP=25 Fosfatasa Alcalina=230 Creatinina=1,0 BUN=20 Sodio=142 Potasio=4,1 Cloro=98 ECG: Normal. Dx: 1) Pancreatitis Aguda. CONDUCTA: 1º Hablar con los familiar sobre la gravedad del cuadro clínico y los riesgos inminentes de complicaciones. Explicarle que el Tratamiento de esta enfermedad debe realizarse en una UNIDAD DE CUIDADOS INTENSIVOS. Explicarle que no hay tratamiento específico. 2º Solicitar Lipasas (más específica que la amilasa)., US Abdominal y TAC 3º Régimen 0: Colocar SNG si hay distensión Abdominal o el paciente presenta Náuseas y Vómitos recurrentes. 4º Hidratación Parenteral: Solución 0,9%. Es la medida más importante en el tratamiento. 5º Analgesia AINES (Naproxeno-Ibuprofeno). Si es alérgico → Paracetamol. Contraindicado la MORFINA → Aumenta el tono del esfínter de Oddi. 6º Solicitar de inmediato marcadores de necrosis miocárdica (Troponina T cuantificada, Creatinin Kinasa), hemograma, urea y creatinina, electrolitos séricos. No se deben esperar resultados de laboratorio para iniciar el tratamiento. 7º Si hay Hipertrigliceridemia: ▪ Tg > 500 → iniciar Fibratos de inmediato. 8º SOLICITAR: US Abdominal y TAC Abdominal (Una vez estabilizado el paciente) 9º ATB: Contra Gram (-): Imipenem o Meropenem, solo si la Pancreatitis es Necrohemorrágica. O si hemocultivo es (+). 10º CIRUGIA: En casos de que TAC muestre complicaciones ❶ Abscesos o ❷ Necrosis infectada, o si se desarrolla ❸ Pseudoquiste sintomático ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? PANCREATITIS AGUDA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 58 Paciente Masculino de 40ª de edad, sin antecedentes mórbidos. Consulta por DOLOR ABDOMINAL posterior a Transgresión dietética y alcohólica. PREGUNTAS RELACIONADAS CON EL CASO: Agotar el ALICIA DR. Dígame: A: ¿Cómo empezó el dolor, súbita o paulatinamente, Que hacía cuando empezó el dolor? L: ¿Dónde duele, Me puede señalar específicamente en donde duele? I: Intensidad del 1 al 10. Ha ido aumentando, disminuyendo o ha estado estático, C: Características del dolor: Es cólico, es permanente, es difuso, en barra. C: ¿De qué se acompaña, nauseas, vómitos, Diarrea, cambios en el color de la orina, heces, ardor para orinar, distensión abdominal? I: ¿Hacia dónde se irradia? A: ¿Calma, con qué calma, con cambio de posición, analgesia, con las comidas? D: ¿Cuánto le dura el dolor? R: ¿Ha identificado algún desencadenante del dolor, algo que provoque recidiva?. INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosa (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal (USO DE ESTROGENOS). Antec, G-O solo de importancia (MULTIPARIDAD). ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Vesícula. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ Cáncer, ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, GRASAS, FRITURAS, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ RESPUESTA DEL PACIENTE: Paciente fumador. Dolor abdominal de inicio brusco, en epigastrio y en ambos hipocondrios, irradiado al dorso y acompañado de vómitos alimentarios. EF: Paciente en RsCsGs, pálido, sudoroso, quejumbroso. PA=110/0mmhg. FC=100x’ Temperatura=38 (axilar). Deshidratado, Escleras ictéricas. Lengua Saburral. Cardiopulmonar: Normal. ABDOMEN: Distendido, depresible, es sensible a la palpación en epigastrio e hipocondrios, con leve resistencia muscular difusa pero más notoria en hemiabdomen superior. No se palpa vesícula Biliar. No se logra palpar hígado ni bazo. Dx: 1) Pancreatitis Aguda. ¿Cuál ES EL DIAGNÓSTICO MÁS PROBABLE? Pancreatitis Aguda o Colecisto-Pancreatitis. ¿Qué ELEMENTOS DE LOS DESCRITOS EN LA HISTORIAS LE SUGIEREN EL DIAGNÓSTICO PLANTEADO? 1º Transgresión Dietética y Alcohólica. 2º Dolor abdominal agudo en hemiabdomen superior. 3º Abdomen distendido con sensibilidad en epigastrio e hipocondrios con leve resistencia muscular difusa pero más notoria en hemiabdomen superior. 4º Taquicardia y Fiebre. ¿EN EL PERIODO DE OBSERVACION EN EL SERVICIO DE URGENCIAS QUE EXÁMENES LE SOLICITARIA Y CON QUE FIN? PARA EL DIAGNOSTICO: Amilasas y Lipasas. PARA EVALUAR LA GRAVEDAD: Hemograma, BUN, Creatinina, Glicemia, Calcemia, Electrolitos plasmáticos. PARA EVALUAR ETIOLOGIA: US Abdominal. ¿QUE SIGNO BUSCARIA PARA APOYAR EL DIAGNOSTICO, Y NO DESCRITO EN LAS HISTORIA CLINICA? Signo de Mayo-Robson: dolor a la palpación del ángulo costo lumbar posterior izquierdo ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? REVISION DEL TEMA Dr. Arturo A. Faieta E. Cardiólogo [email protected] 59 PANCREATITIS AGUDA: (La Autodigestión Pancreática). Inflamación del páncreas. Todo comienza con la activación de la TRIPSINA, luego la Fosfolipasa A2 y las Elastasas. Las enzimas (Amilasas, Lipasas y Proteasas) no pueden salir del páncreas. Hay un obstrucción impidiendo a su salida hacia el intestino, entonces se activan dentro del páncreas e inicia un proceso de AUTODIGESTIÓN PANCREÁTICAS. Puede ser: • Pancreatitis Leve (80%): EDEMATOSA → Tto Médico. • Pancreatitis Grave (20%): NECROHEMORRAGICA → Tto Qx. • Pancreatitis Supurativa: ABSCESO PANCREATICO. → Tto Qx. Causas: Dx: 1º Lipasa (muy sensible y específica) Lo normal es entre 10-60, pero sobre 180 UI/L (3X) hace el diagnóstico de pancreatitis. 2º Amilasa: muy sensible pero poco específica (Se eleva en patologías congénitas, parotiditis, Obstrucción intestinal, etc). Las amilasas pueden estar normal cuando hay asociado HIPERTRIGLICERIDEMIA SEVERA Ambas Lipasas y Amilasas se hacen diagnóstica de Pancreatitis cuando ↑ 3X por encima de lo normal. 3º Imagen para pancreatitis aguda → TAC de abdomen con contraste. 1º Biliar (Pancreatitis con ↑ 3x las transaminasas = Litiasis Biliar). 2º Alcohólica (El OH produce espasmos del Esfínter de Oddi) 3º Metabólicas: ▪ HiperTG (Tg>1.000). ▪ Hiperparatiroidismo (HiperCa++). 4º Embarazo (x ↑ de estrógenos que produce espasmo del esfínter de Oddi, IR) 5º Otras: Virales, Parasitaria (Áscaris), Secuela de enfermedad autoinmune (LES y Sjögren). Clínica: • Dolor medio epigástrico, sensibilidad abdominal, náuseas y vómito. El dolor se irradia hacia la espalda. • Cuando la Pancreatitis es severa puede simular un Shock séptico (Fiebre, HipoTA, Distress Respiratorio, leucocitosis y rigidez abdominal). Signos de Pancreatitis Necrotizante: Sg de CULLEN: Descoloración o Equimosis PERIUMBILICAL → Hemoperitoneo. Sg de GREY TURNER: Descoloración o Equimosis en FLANCOS → Catabolismo de la Hb. Tto: No hay tratamiento específico. 1º Dieta Absoluta. SNG si hay Íleo, náuseas y vómitos. La SNG no acorta la Historia Natural de la Pancreatitis Aguda. 2º Hidratación parenteral. Hidratación intensa IV es la medida más importante en el manejo de la Pancreatitis aguda. 3º Analgesia AINES (Naproxeno-Ibuprofeno). Si es alérgico → Paracetamol. Contraindicado la MORFINA → Aumenta el tono del esfínter de Oddi. OH, Estrógenos y Morfina → Aumenta el tono del esfínter de Oddi. 4º ATB para Gram (-) SOLO en Pancreatitis Necrohemorrágica Meropenem o Imipenem (Aumenta la sobrevida) → 5º Si hay Hipertrigliceridemia: ▪ Tg > 500 → iniciar Fibratos de inmediato. ▪ Tg > 1.000 → hospitalización e iniciar Fibratos. La Hipertrigliceridemia puede enmascarar la hiperamilasemia. Manejo extra en pancreatitis aguda: El único manejo extra en la Pancreatitis es Determinar la necesidad de ATB o Cirugía. 1º Hemocultivos y eventualmente cultivo de la zona de necrosis (por punción). Si hay colección pedir punción y el cultivo. Complicaciones: (Se sospecha x Fiebre, dolor abdominal e Hiperamilasemia persistente) • Flegmón pancreático. • Pseudoquiste (2-4 semanas después – Sin Fiebre). • Absceso pancreático (2-4 sem después + Fiebre). • Serositis: Ascitis - Derrame Pleural (Trasudado alto en amilasa). • Tx de vena esplénica (Pensar cuando hay várices gástrica, pero no esofágicas). 2º Indicación quirúrgica: En casos de ❶ Abscesos o ❷ Necrosis infectada, o si se desarrolla ❸ Pseudoquiste sintomático (dolor, fístula, ruptura). Deben intervenirse quirúrgicamente los Pseudoquistes 666: Sintomáticos → 6tomático. Grandes → > 6 cm Que perduran en el tiempo → > 6 semanas. El drenaje de un pseudoquiste puede ser por ❶ Punción (hacia afuera), ❷ endoscopia (hacia el estómago) o ❸ Qx (hacia el Tracto GI). Dr. Arturo A. Faieta E. Cardiólogo [email protected] 60 CRITERIOS DE BALTHAZAR SEGÚN TAC Criterios pronósticos en PANCREATITIS AGUDA NO-BILIAR: Criterios de Ranson: Puntaje Mortalidad 0-2 2% 3-4 15% 5-6 40% >7 100% Dr. Arturo A. Faieta E. Cardiólogo [email protected] 61 FACTORES DE RIESGO CARDIOVASCULAR ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 63ª de edad, acude para mostrar unos exámenes de Laboratorio y pesquisa de Presión Arterial. ASINTOMATICO ACTUAL. PREGUNTAS RELACIONADAS CON EL CASO: Aunque un paciente con múltiples factores de Riesgo CV pudiera estar “Estar Asintomático” se le deben hacer preguntas directas con el fin de realizar Despistaje de Isquemia. ▪ ¿Ha sentido dolor torácico espontáneo o con los esfuerzos? ¿El dolor es opresivo, se irradia? ▪ Disnea de reposo, con los esfuerzos. Disnea Paroxística Nocturna. ▪ ¿Dolor en Miembros Inferiores o Calambres cuando camina? ¿Si siente dolor o calambres, alivia con el reposo? ▪ ¿Ha sentido parestesias, adormecimiento inexplicable o disminución de la sensibilidad de alguna parte del cuerpo? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente 63 años, casado con 2 hijos, trabaja como chofer de taxi. Niega enfermedad crónica ni consume medicamentos. Niega cirugía, Niega alergias. Su padre falleció de INFARTO AGUDO DEL MIOCARDIO a la edad de 53 años, su madre falleció de cáncer de mama a los 68ª. Es FUMADOR de cerca 20 cigarrillos al día desde la edad de 16ª (37 años). Trabaja todo el día en su taxi, de lunes a sábado. No hace ejercicio. No hace dieta. Está obeso y no le da importancia. Hace 3 semanas consultó al SAPU por una herida cortante accidental. Lo suturaron y le encontraron PA elevada (174/110mmhg). Es referido. LAB: Colesterol = 280 mg/dl Triglicéridos = 290 mg/dl LDL-C = 140 mg/dl HDL-C = 30 mg/dl Glicemia = 99 mg/dl Creatinina = 1,3 mg/dl Depuración de Creatinina = 58 ml/min Hb = 14 gr/dl Hcto = 43% Leucocitos = 9.000 Plaquetas = 180.000 TSH = 3, Electrolitos = Normales. Dx: 1) Alto Riesgo Cardiovascular. ANALISIS DEL CASO: RIESGO CARDIOVASCULAR MODERADO ● HTA (174/110 mmhg) (HTA refractaria = Riesgo Alto, por tanto es moderada) ● LDL-C = 140 mg/dl (> de 190 mg/dl = Riesgo Alto, por tanto es moderada) ● Depuración de Creatinina baja = 58 mL/min (< 45 mL/min = Riesgo Alto, por tanto es moderado) ● Tabaquismo. CONTRIBUYEN: • Obesidad, Sedentarismo, HDL-C baja. ¿TIENE ALGUN FACTOR QUE INCREMENTE UNA CATEGORÍA? SI: ● Padre falleció prematuramente de IM (Tenía < de 55ª) por tanto El Riesgo sube una Categoría. Si en el análisis del riesgo (a la izquierda) resultó Moderado, entonces se sube a la categoría de RIESGO ALTO. COMO MANEJAMOS ESTE PACIENTE: 1º CONTROL TENSIONAL: Paciente con múltiples factores de riesgo CV con disminución de la Depuración de la creatinina (NEFROPATIA ESTADIO 3). Se impone indica un IECA o un ARA2 Medicamentos que retardan la progresión de la enfermedad Renal. META → TA < 130/80 mmhg. Si luego de un tiempo prudencial con el tratamiento (4 semanas) no se logra la Meta se debe agregar un Antagonista de Calcio (Amlodipina). 2º BAJAR EL LDL-C: Como se estimó el riesgo en Alto. META → LDL-C < 70 gr/dl. Ha veces no es posible. En tal caso se debe lograr bajar el LDL-C al menos en un 50% con respecto al valor basal. El medicamento → ESTATINA de acción Potente (ATORVASTATINA o ROSUVASTATINA). 3º Debe abandonar de inmediato el HÁBITO TABÁQUICO. Debe limitar el OH. Si no toma OH, no incentivarlo. 4º Se debe derivar al Nutricionista para que planifique una DIETA Hipocalórica, Hiposódica (3 a 5 gr de NaCl diario) e hipograsa (Alta en grasas insaturadas, baja en grasas saturadas y sin grasas Trans). 5º Como lleva una vida sedentaria, y tiene múltiples Factores de Riesgo Cardiovascular se debe Derivar al Cardiólogo para la realización de una Prueba de Esfuerzo para despistaje de coronariopatía con el fin de iniciar un programa de EJERCICIO FÍSICO AEROBICO. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 62 ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 63 PREVENCION CARDIOVASCULAR: PREVENCION PRIMARIA FACTORES DE RIESGOS QUE SE PUEDAN MODIFICAR para disminuir el riesgo de un Evento Coronario Agudo. Entre las medidas tenemos manejar: ▪ HTA ▪ Tabaquismo. ▪ Dislipidemia. ▪ Sedentarismo. ▪ Diabetes / Síndrome Metabólico. ▪ Alcoholismo. ▪ ASA HTA: Por cada ↓ De 1mmhg de la PAD → ↓ 2-3% riesgo de IM PREVENCION SECUNDARIA Lo primero es controlar los factores de riesgo independientes: • Dejar de Fumar. • Control de TA. • Manejo de la dislipidemia, e independientemente de esta el uso de ESTATINAS. ▪ La Estatina ↓ el riesgo de un nuevo CV más allá del esperado por su efectos sobre la progresión de la aterosclerosis, posiblemente debido a sus propiedades “ancillary” que conlleva a la estabilización de la placa de ateroma rica en lípidos y por ende de alto riesgo de accidentarse. ▪ Las Estatinas: TABAQUISMO: • Duplica el Riesgo de Cardiopatía Isquémica. • ↑ la mortalidad en un 50%. • El riesgo de Cardiopatía Isquémica en los exfumadores se iguala a la de los No-Fumadores a los 3 años de haber abandonado el hábito. DISLIPIDEMIA: ↓ De 1% del CT → ↓ 2-3% riesgo de CI. ACTIVIDAD FISICA: • La actividad física aeróbica ↓ el riesgo de IM en un 35-55%. DIABETES: • La tasa de mortalidad por CI es 2-3 mayor en hombres y 3- veces mayor en mujeres diabéticos que en hombres y mujeres sin diabetes. SINDROME METABOLICO: • ↑ 2-3 veces el riesgo de mortalidad CV. ALCOHOL: • El abuso en la ingesta de OH ↑ riesgo de CI, pero el consumo moderado lo disminuye. ASA: • Debe ser indicado preventivamente, en pacientes con bajo riesgo de sangrado, en: ▪ No diabéticos con Riesgo Absoluto > 15% en 10 años. ▪ Diabéticos con Riesgo Absoluto > 10% en 10 años. • ↓ 30% la mortalidad global. • ↓ 42% la mortalidad por cardiopatía isquémica si el CT es > 220 mg/dl. • ↓ 24% la mortalidad por cardiopatía isquémica si el CT es < 220 mg/dl. OTRAS INDICACIONES DE LAS ESTATINAS: • Paciente con ENFERMEDAD ARTERIAL CORONARIA o con los siguientes FR (DM2, Enfermedad Arterial Periférica o con múltiples FR que confieran un riesgo absoluto > 10% de evento coronario a los 10 años) que tengan un LDL-C > 100 mg/dl, y cuya meta debe ser un LDLA < 70 mg/dl. • Paciente SIN ENFERMEDAD ARTERIAL CORONARIA pero con 2 o más FR para enfermedad arterial coronaria con LDL-C > 130 mg/dl. • Todo paciente con LDL-C > 160 mg/dl aun sin factores de riesgo coronario. OTRAS MEDIDAS PARA LA PREVENCION SECUNDARIA: • Manejo del Síndrome Metabólico. • Manejo de la Hipertrigliceridemia y bajo HDL-C. • Dieta baja en grasas saturadas. • Bajar de peso. • Práctica de Ejercicio Físico aeróbico. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 64 FIBRILACION AURICULAR ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente femenina de 75ª de edad. Acudió a consulta por Palpitaciones. Le hicieron un ECG, y ante los hallazgos es referida. ESTA ASINTOMATICA. PREGUNTAS RELACIONADAS CON EL CASO: ¿Primera vez que le hacen un ECG? ¿Cuantas horas tiene que comenzaron los síntomas? ¿Ha sentido palpitaciones, disnea, dolor torácico, edema en MsIs, aumento de volumen abdominal? ¿Ha presentado ACV, disminución transitoria de la fuerza muscular o de la sensibilidad de alguna parte del cuerpo? ¿Ha tomado algún tratamiento? ¿Ha sufrido de la Tiroides? ¿Asmática, Epótica, fumadora o exfumadora? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente de 75 años de edad, no es Hipertensa ni diabética (aunque reconoce que en los últimos 5ª no se ha realizado un chequeo médico). No fuma. No bebe OH. No toma medicamentos. Niega ACV, IM. Niega embolismo pulmonar. Niega Cardiopatía. Refiere palpitaciones en los últimos días, pero niega disnea y precordalgia. Es autosuficiente. Va 3 veces a la semana a clases de gimnasia. EF: Hemodinámicamente estable. PA=120/78mmhg FC=75x’ FR=18x’ Sa02=95% T=37⁰C Hidratada, llenado capilar en 2 seg. PVY No Ingurgitado. RsCsAs 1R variable. No soplos. MV AsHsTs sin agregados. Abdomen blando depresible no doloroso, no hepatomegalia. No edemas. He aquí su Electrocardiograma: ◦ Dx: 1) Fibrilación Auricular. CONDUCTA: Explicarle que tiene una arritmia que no amerita hospitalización. Qué le vamos a solicitar unos EXÁMENES DE LABORATORIO para un despistaje inicial (Hemograma, urea, creatinina, Perfil lipídico, glicemia, ácido úrico, TP, TPT, INR, Pruebas de tiroides, Electrolitos séricos) y RX TORAX PA. Que es una arritmia con alto riesgo de provocar “TROMBOSIS” y de provocar INSUFICIENCIA CARDIACA. La trombosis la provoca por el desarrollo de “coágulos” dentro del corazón que luego de desprenden sin aviso previo por lo que se le indicará un ANTICOAGULANTE ORAL, y para evitar que se acelere y pueda provocar insuficiencia cardiaca se debe controlar la Frecuencia Cardiaca con un BLOQUEADOR BETA-ADRENÉRGICO, el cual se comenzará con dosis baja. Informarle que no conocemos desde cuando tiene la arritmia y no sabemos si es permanente o si hay alguna posibilidad de revertirla, por lo que se Derivará al Cardiólogo para que haga los estudios respectivos (Ecocardiograma y Holter ECG) y así evaluar si hay posibilidad de revertirla a ritmo normal. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 65 . ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? CRITERIOS PARA ANTICOAGULACION EN LA FIBRILACION AURICULAR Y RIESGO DE SANGRADO CON EL USO DE TACO (CHA2DS2-VASc) Parámetros Clínicos y Puntuación (Max = 9 ptos) (HA1-2S-BLED1-2): Parámetros Clínicos Puntuación (Max = 9 ptos) C C ongestive ICC/ Disf .Sistólica 1 H HTA No controlada (>160mmhg) 1 H HTA 1 A1-2 Alteración Función Renal (Diálisis, trasplante o Creatinina > 2,6) y/o Hepática (Cirrosis, Bilirrubina>2x o Transaminasas >3x del VN) 1 y/o 1 A2 Age ≥ 75 años 2 S Stroke (ACV) 1 D Diabetes Mellitus 1 B Bleeding (Sangrado) 1 S2 Stroke (ACV / TIA) 2 L Lábil INR 1 V Vascular Disease ‡ 1 E Elderly > 65 años 1 A Age 65-75 años 1 D1-2 Drug (Antiplaquetario, AINEs) y/o Alcohol (> 8 tragos/semanal) 1 Sexo Femenino S 1 ‡ Vascular Disease (IM previo, Enfermedad Vascular Periférica, Placa Aórtica) (CHA2DS2-VASc) Evalúa riesgo de Tromboembolismo en pacientes con Fibrilación Auricular. 1) 2) 3) 0 Puntos = Tratamiento con ASA. 1 Punto = Tratamiento con ASA o con ACO. ≥ 2 Puntos = Obliga al tratamiento con ACO. (HAS-BLED) Evalúa riesgo de Sangramiento con el empleo de ACO. Dr. Arturo A. Faieta E. Cardiólogo [email protected] y/o 1 66 TROMBOEMBOLISMO PULMONAR ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Usted está de guardia en el Hospital y le solicitan una evaluación de una Puérpera Inmediata de 30ª de edad, en su 2do día post-Cesareada que resultó sin complicaciones. Solicitan su interconsulta por Disnea de aparición súbita acompañado de Dolor torácico y expectoración hemoptoica. PREGUNTAS RELACIONADAS CON EL CASO: ¿Cómo comenzó, súbita o paulatinamente? ¿Ha notado coloración morada en sus manos? ¿Cómo es el dolor, como puntada de costado – Pleurítico, se irradia, alivia con cambio de posición? ¿Notó aumento de volumen y dolor en las piernas al final del embarazo? ¿Cumplió con levantarse y deambular precozmente después del parto? ¿Tiene algún antecedente de enfermedad hematológica? ¿Alguna enfermedad inmunológica como Lupus, Artritis, etc? ¿Algún familiar cercano ha tenido problemas de trombosis? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente de 30 años de edad, disneica y preocupada por la salud de su bebé RN. Niega antecedentes mórbidos. Fumadora hasta salir embarazada de 2 cigarrillos por día. No consume OH ni drogas. Hace una hora se levantó de la cama y presentó disnea súbita acompañado de dolor torácico, posteriormente tos con expectoración hemoptoica. Nunca le había pasado. No recuerda antecedentes familiares para trombosis. Niega molestias en las piernas. EF: PA=110/70mmhg SaO2=97% FC=107x’ FR=24x’ Temperatura=37⁰C. Vigil, orientada, Taquipneica, MV AsHsTs sin agregados. RsCsRs sin soplos ni RsBsTs. Extremidades inferiores sin alteraciones. Dx: 1) Embolismo Pulmonar Agudo. COMO MANEJAMOS ESTE PACIENTE: 1º INICIAR OXIGENO y ANTICOAGULACION PARENTERAL: Heparina de Bajo Peso Molecular. La sola sospecha clínica impone esta medida terapéutica. 2º SOLICITAR: Electrocardiograma, RX Tórax PA y AngioTAC Pulmonar. 3º LAB: Hemograma, Dímero-D, BNP, Urea y Creatinina, TP, TPT, INR. 4º Traslado a UCI: Monitoreo hemodinámico. 5º Protección Gástrica. 6º Medidas antitrombóticas en las piernas (medias Antitrombóticas). 7º Manejo por intensivista. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 67 SÍNDROME NEFRÍTICO ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 28ª de edad. Consulta porque presenta Orina “COLOR DEL TE o COCA-COLA” desde hace 20 días. PREGUNTAS RELACIONADAS CON EL CASO: ¿Ha tenido fiebre? ¿Siente ardor o dolor para orinar? ¿Urgencias miccional? ¿El volumen urinario ha disminuido? ¿Se levanta en la noche a orinar varias veces? Dígame ¿Se hincha, se le hinchan las piernas? ¿Amanece con la cara hinchada, los párpados hinchados? ¿Ha sufrido de infección reciente, amigdalitis reciente? ¿Qué tiempo tiene que tuvo la amigdalitis? ¿Se la trataron con antibiótico? ¿Ha sufrido de alguna enfermedad autoinmune como Lupus, Artritis, etc? ¿Cefalea Pulsátil? ¿Ha tomado recientemente aspirina o algún TACO? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente de 28 años de edad, SIN ANTECEDENTES MÓRBIDOS. Niega disuria, niega fiebre. La orina es color Coca-Cola desde que inicia la micción. No toma tratamiento. Ha notado disminución del volumen urinario. Ha notado que se está hinchando, inicialmente empezó hinchándose la cara, luego los pies, y eso nunca le había pasado antes. Refiere que hace 3 semanas presentó una amigdalitis aguda y no le indicaron Antibióticos. EF: PA=160/108mmhg SaO2=94% FC=55x’ FR=18x’ Temperatura=37⁰C. Hidratado. Llenado capilar en 2 segundos. Fascie abotagada, edema palpebral. PVY Ingurgitado. RsCsRs sin soplos. MV AsHsTs s/a Abdomen blando depresible no megalias. Puño percusión lumbar (-). Edema bi-maleolar. He aquí su Examen de Orina: MACROSCOPICO: Color: Pardo, Aspecto: Claro, QUIMICA: Glucosa (-), Cetonas (-), Sangre +++, Proteínas +++, Nitritos (-), Leucocitos (-) SEDIMENTO: Eritrocitos > 20 x Campo. Leucocitos x Campo. No se observan cristales. Presencia de Cilindros hemáticos, células epiteliales escasas. No se observan bacterias. Presencia de GR dismórficos. Relación Proteinuria / Albuminuria = 1,8. Dx: 1) Síndrome Nefrítico. COMO MANEJAMOS ESTE PACIENTE: 1º COMPLEMENTAR PRUEBAS DE LABORATORIO: .- Hipocomplementemia (↓ C3 y C4) y ASTO en pacientes con GN Post-Estreptocócica). 2º Dieta Hiposódica. 3º Antihipertensivos (IECA o ARA2). 4º Diuréticos de ASA si hay edema. 5º Corticoides o Inmunosupresores (ciclofosfamida, Clorambuzil, Ciclosporina) en caso de sospecha de GN rápidamente progresiva. 6º Hemodiálisis si evoluciona hacia la IR. 7º Hay que explicarle que aun habiendo usado ATB cuando presentó las amigdalitis, también hubiera habido riesgo de la Glomerulonefritis. 8º Explicarle que aunque es una enfermedad que puede tener resolución completa, pudiera complicarse y evolucionar hacia la Insuficiencia Renal. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 68 REVISION DEL TEMA: S. NEFRITICO Etiopatogenia Etología S. NEFROTICO Inflamación Glomerular con Infiltración de leucocitos y alteración de la PERMEABILIDAD CAPILAR que permite: 1) HEMATURIA, con hematíes dismórficos y cilindros hemáticos. TRIADA: 1. Hematuria dismórfica. 2. HTA. 3. Edema. Alteración de la PERMEABILIDAD GLOMERULAR que permite: EN NIÑOS: .- GN Post-Estreptocócica, .- Síndrome Urémico Hemolítico (Anemia Hemolítica - Diarrea). .- Nefropatía por IgA (Berger y Purpura de Henoch-Schonlein). a) Enf. Berger: Nefropatía por IgA. Cursa con hematuria aislada sin S. Nefrítico. b) Enf. Henoch-Schonlein: Nefropatía por IgA dentro del contexto de ser una enfermedad sistémica y si produce S. Nefrítico EN NIÑOS: .- GN con cambios mínimos o NEFROSIS LIPOIDEA (+%). Microscopia óptica normal. Microscopía electrónica: Pérdida o fusión de Pedicelo. EN ADULTOS: .- GN rápidamente progresiva [causa +% Vasculitis (Wegener), pero también se observa en LES]. Evoluciona rápidamente a la IR. Le dice crescéntica por hallazgo histológico de Media Luna. .- GN membranoproliferativa tipo I y II. .- Síndrome de Goodpasture. .- INFECCIONES: VIRALES: MN, CMV, Sarampión, Papera, HIV, Hepatitis B y C BACTERIANA: EBSA, Sífilis, Neumonía por Klebsiella, Fiebre tifoidea. Cuadro Clínico El cuadro clínico suele presentarse entre 1 a 6 semanas después del cuadro infeccioso, con período de latencia de 7-10 post infección faríngea y hasta 3 semanas post-impétigo. .- EDEMA leve (solo en 5% DLC puede alcanzar niveles de nefrótico). .- HTA. .- HEMATURIA, con cilindros hemáticos y hematíes dismórficos en orina. .- En algunos casos IRA. Algunas pruebas diagnósticas Tratamiento Biopsia Renal ? 1) 2) PROTEINURIA intensa (> de 3,5 gr / día) con HIPOALBUMINEMIA (< 3 gr/dl)+ Hiperlipidemia con LIPIDURIA. EN ADOLESCENTES: GN Focal o Segmentaria EN ADULTOS: .- Glomerulopatía Membranosa o Extramembranosa fuertemente asociada a Diabetes (+ frecuente). .- LES (Puede producir Glomerulonefritis rápidamente progresiva). .- Amiloidosis. .- Mielomas. .- Nefropatía por rechazo crónico. .- VIRUS: Hepatitis B y C, HIV. .- FARMACOS: ASA, Mercurio, Penicilamina, sales de oro, Captopril (GN Membranosa). Las Glomerulopatías por fármacos no producen inflamación, es decir NO SON GLOMERULONEFRITIS. .- EDEMA generalizado en especial en zonas de declive y peripalpebral. .- HIPOALBUMINEMIA (< 3gr/dl), .- Elevado riesgo de TROMBOSIS (a mayor proteinuria mayor riesgo de trombosis en especial trombosis de vena renal y TVP), .- Puede producir IRA e IRC, .- Dislipidemia mixta + LIPIDURIA (con cilindros grasos, cruces de malta y cuerpos ovalados), .- INFECCIONES: Riesgo aumentado de infecciones (Peritonitis por estreptococo BHemolítico, Celulitis). .- ALTERACIONES TIROIDEAS: T3 y T4 bajas con T4L y TSH normales (eutiroideo). .- Puede haber HTA, no siempre. SINTOMAS TARDIOS: Convulsiones, Náusea y vómitos, Disminución de la agudeza mental, somnolencia, confusión, Tendencia a formar hematomas o sangrado, Dolor en el flanco abdominal, Tos, Disnea y Ortopnea. .- Hipocomplementemia (Disminución de C3 y C4) y ASTO en pacientes con GN Post-Estreptocócica). .- ANA, C3 y C4: LES. .- Electroforesis de proteínas: Mieloma, Amiloidosis. .- VDRL (Sífilis) GN Membranosa. .- Hepatitis B y C: GN Membranosa y membranoproliferativa. .- Crioglobulina: (Púrpura no trombocitopénica) .- Diuréticos: ASA y/o Tiazídicos. .- Antihipertensivos. .- IECA o ARA2. .- Diuréticos si hay edema. .- Dieta Hipoproteica (0,8-1 gr/kp/día) .- Dieta Hiposódica. .- Albúmina. .- Corticoides o Inmunosupresores (ciclofosfamida, Clorambuzil, Ciclosporina) en .- Estatinas. caso de sospecha de GN rápidamente progresiva. .- ASA en caso de proteinuria intensa. .- Hemodiálisis. .- Heparina - ACO en caso de Trombosis de vena renal o TVP. .- Solo si hay dudas diagnósticas o se sospeche GN rápidamente progresiva. Albuminuria Proteinuria Normal < 30 mg/día Normal < 300 mg/día Microscopio óptico Microalbuminuria=30-300mg/día Proteinuria No-Nefrótica=300-3.000 mg/día Macroalbuminuria > 300 mg/día Proteinuria Nefrótica > 3.000 mg/día MICROSCOPIA OPTICA e INMUNOFLUORESCENCIA en la GN: Inmunofluorescencia Presencia de Glóbulos Blancos en el glomérulo: GN DIFUSA Se ven medias lunas: GN CRESCENTICA o GNRP Engrosamiento del mesangio: GN MESANGIOCAPILAR: Patrón linear: Enfermedad x anticuerpo anti Membrana Basal: Solo renal o Goodpasture (riñón-pulmón) Brilla para IgG: LES, GNPE. Para IgA: Berger y Púrpura de Henoch-Schonlein No Brilla (Pauci-Inmune): GNRP x Vasculitis (Wegener, Poliangeitis microscópica .. PAM) y Churg-Strauss) NEFROPATÍA DM2 INICIAL - se pide microalbuminuria, albuminuria de 24 hr, si esta positiva, tiene nefropatía diabética inicial. – Microalbuminuria= de 30-300 Macroalbuminuria= >300 (Si la Proteinuria está en rango nefrótico → GN Membranosa). TTO: a) Manejo de la HTA con IECA en particular en la fase inicial, importante. b) Manejar DM (Hba1c 7%) sirve, pero tratar la HTA tiene mayor impacto. c) Es más importante en la nefropatía por DM2 centrarse en el Manejo de la HTA y luego control metabólico. d) Un diabético con creatinina >1,5 tiene contraindicado los hipoglicemiantes orales, dar insulina. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 69 STATUS CONVULSIVO ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 43ª de edad. Ingresa a la emergencia CONVULSIONANDO. PREGUNTAS RELACIONADAS CON EL CASO: ¿Primera vez que convulsiona, o ha convulsionado otras veces? ¿Es epiléptico? ¿Si es epiléptico, que tratamiento toma y en que dosis? ¿Abandonó el Tratamiento? ¿Sigue controles regulares? ¿Consume alcohol con frecuencia? ¿Fuma, Consume cocaína? ¿Ha tenido fiebre, dolor de cabeza, rigidez en el cuello? INTERROGATORIO REMOTO SOLO SI ES REQUERIDO EN LA ESTACION: ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HTA. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Vesícula. ▪ Cáncer, ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ Artritis. ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE O DEL PARAMEDICO O DEL FAMILIAR: Paciente es alcohólico y epiléptico, en situación de calle. No sigue control regular. No cumple con el tratamiento que alguna vez le indicaron. Frecuentemente es llevado en ese estado. Mientras lo traían convulsionó varias veces en la ambulancia, sin recuperar el estado de consciencia. EF: PA=145/98mmhg FC=110x’ FR=28x’ Sa02=88% Temp=37º Convulsionando. Dx: 1) Status Convulsivo (Con Riesgo Vital). MANEJO DE ESTE PACIENTE: 1º) Colocar 0XÍGENO alto flujo a través de mascarilla, Realizar de inmediato HEMOGLUCOTEST y ordenar LAB: Hemograma, urea, creatinina y Electrolitos Séricos. 2º) Paralelamente iniciar Tto en la emergencia y solicitar cupo en Terapia Intensiva para manejo posterior. TIAMINA: 100 mg IV + Glucosa 50%. + LORAZEPAM BOLUS: iniciar con 1-2 mg IV hasta un máximo de 0,1 mg/kg/stat REPETIR EN 5 MINUTOS si no Yugula la convulsión FENITOINA Agregar ↙ o ↘ o BOLUS: 15-20 mg/kg. … continuar con INFUSIÓN 110-150mg/hora x 12-24 horas y continuar con: DOSIS: 5-7 mg/kg/día IV dividido c/8h. ACIDO VALPROICO BOLUS: 15-20 mg/kg… continuar con INFUSIÓN: 10mg/kg/min en 6 horas y continuar con: DOSIS:15-20 mg/kg/día IV dividido c/ 8h SI NO CEDE: Administrar Fenobarbital IV SI NO CEDE: Inducir coma farmacológico con Tiopental, Midazolam o Propofol e INTUBAR. Status Convulsivos: Convulsión > 30’ o ausencia de resolución completa de la consciencia entre crisis. Puede ser Generalizada o Parcial. 50% de los status epilépticos ocurren en pacientes epilépticos. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 70 CRISIS ASMATICA SEVERA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 19ª de edad, es traído a la emergencia SEVERAMENTE DISNEICO E INCONSCIENTE. PREGUNTAS RELACIONADAS CON EL CASO: ¿Desde cuándo está en esa condición? ¿Es asmático? ¿Ha tenido crisis asmática similar a esta, ha sido hospitalizado anteriormente, ha sido intubado anteriormente? ¿Sigue control y tratamiento regular? ¿Qué tratamiento sigue en casa? ¿Ha tenido fiebre, escalofríos, rinorrea, sinusitis, tos con expectoración recientemente? ¿Se venía “asfixiando” en días previos? ¿Está tomando algún medicamento Bloqueador Beta adrenérgico, Antialérgicos con efectos Anticolinérgico (antigripales)? ¿DENTRO DE LA CASA: Fuman, cocinan con leña, guardan detergentes u otras sustancias con olores fuertes? ¿Reflujo gastroesofágico? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL FAMILIAR: Paciente de 19 años de edad, asmático, quien había abandonado los controles y el tratamiento. Se negaba a usar el tratamiento a pesar que desde hace varios días venía presentando “Dificultad para Respirar”. Hoy en la mañana no se quiso levantar de la cama. Su madre cuando regresó del trabajo lo encuentra confuso, incoherente y desorientado. Además en varias oportunidades se puso agitado. Hace un año estuvo hospitalizado por una crisis parecida, pero menos grave que esta. Niega alergias. EF: PA=90/50mmhg. FC=58x’ FR=22x’ Sa02=85% (Ambiental). Temperatura=37º. Glasgow=11 ptos. Tórax: Tiraje intercostal, respiración paradójica, SILENCIO AUSCULTATORIO. RsCsRs sin soplos ni RsBsTs. Abdominal: Normal. Dx: 1) Crisis Asmática Severa (Con Riesgo Vital). MANEJO DE ESTE PACIENTE: 1º) Colocar OXÍGENO alto flujo a través de mascarilla y solicitar de inmediato exámenes de LAB: Hemograma, urea, creatinina, Oximetría de pulso, Gases arteriales y Electrolitos Séricos. 2º) Paralelamente iniciar Tto en la emergencia y solicitar cupo en Terapia Intensiva para manejo posterior. INDICACIONES: 1. OXÍGENO al 100% por mascarilla de alto flujo o para saturar más de 92%. 2. SALBUTAMOL: Nebulización: 1cc en 3 cc SF c/20 min x 3 veces 3. DEXAMETASONA: 4mg EV en bolo (10cc SF) 4. BROMURO DE IPRATROPIO: Nebulización: 500 mcg c/20 min x 3 veces. 5. SULFATO DE MAGNESIO indicado en caso de PEF <30%. Dosis 2gr EV en 20 min. Contraindicado en IRC. 6. Colocar vía para aporte de liq con SF 7. Monitoreo cardiaco y respiratorio. 8. Solicitar RX tórax una vez estabilizado a paciente para realizar dx diferencial. 9. Trasladar a UCI • A DIFERENCIA DEL EPOC: En crisis asmática: NO se usan ATB rutinariamente y SI O2 a mayores FiO2 ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 71 Revisión del Tema: ASMA BRONQUIAL: CONTRIBUYEN AL ASMA AIR-SMOG ASMA BRONQUIAL A: Alergias. • Enfermedad inflamatoria, REVERSIBLE, con componente genético e influencia medio- I: Infecciones, Irritantes. ambiental: (El ejercicio físico, el frío, las infecciones y los irritantes respiratorios como detergentes la pueden desencadenar). R: Rinosinusitis. S: Smoking. • Clínica: Tos, disnea, sibilancia y “PECHO APRETADO”. NO CURSA CON EXPECTORACION. M: Medicamentos*. • Dx: TEST DE UTILIDAD EN ASMATICOS: Espirometría: cuadro obstructivo que mejora con salbutamol - VEF1/CVF < 80%: O: Ocupación. G: Reflujo Gastro-esofágico. • Metacolina o Histamina ↓20% el VEF₁ (Criterio Dx) (No realizar en muy sintomáticos) • Broncodilatadores ↑ 12% o 200 mL del VEF₁ (Criterio de Reversibilidad). *Bloqueantes Beta adrenérgicos, Algunos antialérgicos con efecto anticolinérgico, que secan las secreciones bronquiales. ▪ Determinar FEP (Flujo Espiratorio Pico), Eosinófilos en Sangre, ▪ Cuando el FEP y el examen físico son normales, la Espirometría pierde sensibilidad. CLASIFICACION DE LA SEVERIDAD Y TRATAMIENTO DEL ASMA BRONQUIAL. Clase SINTOMAS DIURNOS SINTOMAS NOCTURNOS* INTERMITENTE Hasta 2X x semana Hasta 2X x mes PERSISTENTE > 2X x semana sin llegar a ser diaria > 2X x mes sin llegar a ser > 1X semanal >80% > 1X x semana. 60-79% Leve Diaria. F. PULMONAR VEF o FEP B2 Agonista Acción corta de rescate (Solo S.O.S.) B2 Ag AC de rescate (solo S.O.S.) + Corticoides inhalado (dosis baja) B2 Ag AC de rescate (Solo S.O.S.) + Corticoides inhalado (dosis baja) + Moderada Severa TRATAMIENTO B2 Ag acción Prolongada + Antagonistas Receptores de Leucotrienos Continua. Actividades limitadas. Fx exacerbaciones Frecuente <60% B2 Ag AC de rescate (Solo S.O.S.) + Corticoides inhalado (dosis ALTA) + B2 Ag acción Prolongada + Antagonistas Receptores de Leucotrienos + Corticoides Oral * Los síntomas nocturnos son reflejo de inadecuado control. ASMA = INFLAMACIÓN: Es por esto que el Corticosteroides es la piedra angular del tratamiento. Los B2 Agonistas de Acción prolongada (Salmeterol y Formoterol): Se deben usar solo si ya el paciente recibe Corticosteroides inhalados. CRISIS ASMATICA TRATAMIENTO CRITERIOS DE HOSPITALIZACION • OXIGENO (1° fármaco), para saturar 93% (sin miedo). • Crisis que no responde • SALBUTAMOL: Nebulización. • Agotamiento muscular. • CORTICOIDES VO o EV cuando está muy agitado. • Insuficiencia respiratoria • A DIFERENCIA DEL EPOC: En crisis asmática • Antecedentes de ventilación mecánica previa o paro NO se usan ATB y SI O2 a mayores FiO2 Agonistas B2 acción corta: Salbutamol, Fenoterol. Albuterol Esteroides inhalados: Bunesonide, Fluticasone. • Si estaba usando corticoides orales en la casa • Caso social. Agonista B2 acción prolongada: Salmeterol, Formoterol. Esteroides Oral: Prednisona, deflaxacort. SEGUIMIENTO DEL ASMA: CLINICA + FEP. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 72 ASMA BRONQUIAL EPOC Etiopatogenia .- Inflamatoria, REVERSIBLE, que obedece a factores hereditarios, medio ambientales (Incluido stress, Frío, infecciones y ejercicio) .- Inflamatoria, IRREVERSIBLE, que obedece a factores hereditarios, medio ambientales y de la infancia. Clínica .- Tos, Disnea, Sibilancia, Pecho Apretado, SIN EXPECTORACION .- Tos, Disnea, Sibilancia, CON EXPECTORACION. Test TEST DE METACOLINA o HISTAMINA: ↓20% el VEF₁ BRONCODILATADORES: ↑ 20% o 200 mL del VEF₁ TEST DE METACOLINA o HISTAMINA: SIN EFECTO. BRONCODILATADORES: ↔ o ↑ < 15% o 200 mL el VEF₁ Tratamiento ❶ B2 Agonista de acción corta S.O.S. (1) ↓ ❶ + ❷ → Corticosteroides Inhalados (baja dosis) (2) ↓ ❶ + ❷ + ❸ → B2 Agonista de acción prolongada. (3) ↓ ↑ Dosis de Corticosteroides inhalados (Bajas dosis → Altas dosis) (4) ↓ ❶ + Corticosteroides VO. (5) • No se usa los Anticolinérgicos. • Teofilina es opcional los pasos (3 y 4) • Moduladores de Leukotrienos en los pasos (2,3 y 4) ❶ Anticolinérgico de acción corta (1era línea) (1) con/sin B2 Agonista de acción corta. ↓ ❷ Anticolinérgico de acción prolongada (1era línea) (2) con/sin B2 Agonista de acción prolongada. ↓ ❷ + Corticosteroides inhalados. (3) • Teofilina es opcional los pasos (3) si no hay mejoría con B2 agonista + Antimuscarínico. • Moduladores de Leukotrienos (NO SE USA EN EL EPOC) Oxígeno Sin restricción. Tiene restricción: 02 al 24% (sólo 2 l/min) para saturar en un 88-92% si: a) PaO₂ <55mmhg o SaO2 <88%: TODOS. b) PaO₂ 55-60mmhg o SaO2 <88% SOLO SI el EPOC se asocia a HAP, ICC Derecha (Cor-Pulmonale) o Poliglobulia Contraindicado si: a) PaCo2 > 60-65mmhg. b) PaCo2 > 45 mmhg con Encefalopatía Hipercápnica. c) Hipercapnia muy severa. Antibióticos .- No es necesario .- En exacerbaciones con Tos + Expectoración purulenta, aun con RX tórax sin infiltrados. Opciones: a. Macrólido (Azitromicina, Claritromicina). b. Quinolonas: (Moxifloxacino y Levofloxacina). c. Cefalosporina de 2da y 3era generación d. Ampicilina + Ac. Clavulánico. Inmunización No requiere. 1.- ANTIHEMOFILUS: Anual. 2.- ANTINEUMOCOCO: C/5 años. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 73 SINDROME DE APNEA - HIPOPNEA OBSTRUCTIVA DEL SUEÑO (SAHOS) ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 45ª de edad, Obeso Mórbido, camionero, consulta por CEFALEA MATUTINA. PREGUNTAS RELACIONADAS CON EL CASO: Agotar el ALICIA DR. A ¿Desde cuándo viene presentando cefalea? L: ¿Es pulsátil o Difusa, Holocranea o Hemicránea? I: ¿Intensidad del 1 al 10? C: ¿De qué se acompaña, náuseas, visión borrosa, Fotofobia, Fonofobia, Sensibilidad en cuero cabelludo, palpitaciones, sudoración, parestesias, disminución de la fuerza muscular en alguna parte del cuerpo, Se queda dormido en el día, se ha quedado dormido mientras maneja, etc? I: ¿Cuándo tiene el dolor de cabeza siente que se irradia hacia otra parte, cuello hombros, cara? A: ¿Con qué alivia, ha identificado algún factor que la alivie, o busca alivio con fármacos? D: ¿Cuánto dura el dolor? R: ¿Ha notado que algo la desencadene? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente de 45 años, camionero, sedentario, refiere que el dolor de cabeza es poco intenso (4 de la escala 1 a 10), como un cansancio que siente en las sienes (se toca las sienes con ambas manos), como una pesadez sobre los ojos. Niega otro concomitante (fiebre, nauseas, vómito, déficit neurológico). Refiere que cuando no trabaja (fines de semana y vacaciones) no lo siente. Alivia poco con el Paracetamol. También ha notado que el dolor alivia cuando duerme la siesta en las tardes. Refiere además que todos los días se siente cansado y con poca energía para empezar el día. Ha veces ha cabeceado cuando está manejando. Toma café. No consume drogas. Refiere que ronca mucho en las noches, hasta el punto que despierta a su esposa, quien refiere que a veces tiene que despertarlo en las noches porque dice que “deja de respirar”. EF: PA=155/89mmhg. FC=70x’ FR=15x’ Sa02=95% (Ambiental) IMC: 41. BsCsGs, leve micrognatia, cuello corto y voluminoso. CP: Normal. Abdominal: Obesidad abdominal. Neurológico: Normal. Buenos pulsos arteriales. Dx: 1) Síndrome de Apnea-Hipopnea Obstructiva del sueño. ORIENTACION: En estos casos es importante la ORIENTACION DEL PACIENTE. “Usted está obeso y presentando el llamado Síndrome de ApneaHipopnea Obstructiva del Sueño (SAHOS). Esto le está generando problemas de salud. En primer lugar el DOLOR DE CABEZA que viene sintiendo es ocasionado por disminución del aporte de Oxígeno al cerebro en el momento de la apnea del sueño, por eso es que cuando despierta siente dolor de cabeza. Además la SOMNOLENCIA que usted está presentando durante el día es consecuencia de la Apnea. No puedo afirmar que la HIPERTENSION ARTERIAL sea consecuencia de la Apnea, es posible que usted sea Hipertenso, incluso la obesidad sube la Presión Arterial, pero si informarle que en las personas con Apnea del Sueño se hace más difícil su control, de hecho el SAHOS es causa de Hipertensión Arterial Refractaria, es decir Hipertensión difícil de controlar con Dieta y Medicamentos. Además debo informarle que las personas que sufren de SAHOS tienen mayor riesgo de sufrir un evento Cardio o Cerebrovascular. Por su obesidad mórbida usted tiene además mayor riesgo de Resistencia a la Insulina, Diabetes y Dislipidemia. ¿QUE DEBEMOS HACER CON USTED?: 1º Voy a solicitar un estudio que se llama POLISOMNOGRAFÍA para confirmar el Dx. Además le voy a pedir unos exámenes de laboratorio para profundizar su perfil de riesgo CV: Hemograma, Perfil lipídico, urea, creatinina, Curva de tolerancia a la glucosa, HOMA, Ácido Úrico, Ex. de orina. 2º Debe, desde ya, comenzar con una dieta baja en calorías y baja en sodio, para tal efecto lo voy a DERIVAR AL NUTRICIONISTA. 3º Lo voy a DERIVAR A CARDIOLOGÍA x 2 razones: 1ero: porque está manejando cifras tensionales elevadas y en 2do lugar porque usted necesita un plan de ejercicio físico aeróbico, y como usted lleva una vida sedentaria, es necesario realizar previamente una Prueba de Esfuerzo para evaluar su grado de acondicionamiento cardiovascular y descartar enfermedad arterial coronaria. 4º Vuelva cuando le hagan la Polisomnografía. Si confirma el diagnóstico lo voy a referir al especialista para que le indique el tratamiento con CPAP, un aparato que se usa para tratar este problema ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 74 CEFALEA ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 24 años de edad. Consulta por CEFALEA. PREGUNTAS RELACIONADAS CON EL CASO: Agotar el ALICIA DR. A ¿Desde cuándo viene presentando cefalea? L: ¿Es pulsátil o Difusa, Holocranea o Hemicránea? I: ¿Intensidad de la escala 1 al 10? C: ¿De qué se acompaña, náuseas, visión borrosa, Fotofobia, Fonofobia, Sensibilidad en cuero cabelludo, palpitaciones, sudoración, parestesias, disminución de la fuerza muscular en alguna parte del cuerpo, se queda dormida en el día, etc? ¿Ante de que le dé el dolor de cabeza, ha notado algunos síntomas, ve luces, estrellitas, etc? I: ¿Cuándo tiene el dolor de cabeza siente que se irradia hacia otra parte, cuello hombros, cara? A: ¿Con qué alivia, ha identificado algún factor que la alivie, o busca alivio con fármacos? ¿Ha tomado Migranol? D: ¿Cuánto dura el dolor? ¿Cuántas veces lo presenta en el mes? R: ¿Ha notado que algo la desencadene, Algún alimento, olor, estrés, menstruación, Ejercicio, etc? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente de 24 años de edad. Refiere dolor de Cabeza recurrente, muy intensos, casi incapacitante que no le permite ir a la Universidad. Refiere que este síntoma empezó desde que se desarrolló, pero últimamente se han vuelto más frecuentes (2 a 3 veces al mes), y siempre cuando se estresa y cuando tiene la menstruación. Refieren que alivia con el Paracetamol. El dolor de cabeza es precedido con visión de luces, es hemicránea y se acompaña de náuseas y vómitos, Foto y Fonofobia. Hay una Historia Familiar de Migraña. EF: BsCsGs, ansiosa, PA=114/70mmhg FC=70x’. Examen físico normal. Dx: 1) Cefalea Migrañosa con Auras. ORIENTACION: En estos casos es importante la ORIENTACION DEL PACIENTE. “Su dolor de cabeza es por Migraña, una enfermedad con componente hereditario pero con importante desencadenante Medio-Ambiental. Usted debe identificar los llamados FACTORES GATILLANTES, es decir aquellas cosas o situaciones que le desencadena el dolor de cabeza, y debe evitarlos (Alimentos, estrés, etc). Por ahora le voy a indicar: 1º PARACETAMOL: 1 gr VO /8 hrs x 5 días en horario y complementamos con AINE si no mejora. Apenas inicie el dolor o el aura (síntomas) que anticipa a la crisis, se debe tomar los analgésicos (Mientras antes se tomen, se logra mejor efecto analgésico.) 2º En caso de no tener mejoría con esto, el próximo control en 1 semana podríamos iniciar tto profiláctico como AMITRIPTILINA nocturna. 3º Mantener una dieta equilibrada: ● Evitar alimentos como chocolate, te, alimentos enlatados o en conservas. ● Evitar alcohol y tabaco. ● Evitar ayuno prolongado. ● Respetar horarios de sueño (dormir mínimo 7-8 hrs, no dormir en exceso, no acostarse tarde.) 4º DURANTE LA CRISIS: ● Evitar factores ambientales como ruidos, luz, ejercicios tales subir escalera u otros esfuerzos. ● Aislarse de todos estos factores, en un ambiente tranquilo y dormir. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 75 Revisión del tema: CEFALEAS Y NEURALGIAS: CEFALEA DIAGNOSTICO TRATAMIENTO .- Detectar, tratar y evitar factores desencadenantes. .- Inicio en la infancia y adolescencia (nunca después de 50 años). MIGRAÑA Criterios Dx: 1) 2 de 4: Hemicránea, Pulsátil, Moderada a fuerte intensidad, agrava con el ejercicio 2) Durante el dolor: Nauseas, Vómitos, Fotofobia, Fonofobia. 3) Auras (20% DLC) → Escotomas centellantes (CLASICO) Gatillos: OH, Algunos quesos, Glutamato Monosódico, Chocolate. CEFALEA TENSIONAL CEFALEA RACIMOSA O HISTAMINÉRGICA .- Cefalea casi diaria relacionada con Stress. .- Más frecuentes en mujeres 4:1. .- Episódica: < 15 episodios/m .- Crónica:> 15 episodios/mes. Criterios Dx: 1) Cefalea bilateral, opresiva, leve intensidad, no se agrava con la actividad física. 2) No se acompaña de nauseas, vómitos, fotofobia ni Fonofobia. 3) No es precedida por auras .- Inicio 20-40 años. Criterios Dx: 1) Dolor orbitario unilateral muy intenso. Se puede presentar al levantarse y caminar (muy sugestivo). 2) SIGNOS ASOCIADOS (Ipsilateral): Lagrimeo, inyección conjuntival, Miosis, Signo de Horton (ptosis palpebral), rinorrea, salivación. 3) Duración de la crisis: 30-120min. 4) Frecuencia: Varios episodios al día o semana. 5) Intervalo intercrisis: meses – años. .- AGUDO: AINEs, Paracetamol, Corticoesteroides (no siempre), Ergotamínicos y Triptanes (Sumatriptan). .- CRONICO (PROFILAXIS): Flunarizina (Bloq de Calcio), AD Tricíclicos, Ac. Valproico, ISRS, Propranolol. Profilaxis: cuando se presentan al menos 2 episodios por mes. .- AGUDO: AINEs, Paracetamol, Relajantes musculares. (No se da Ergotamínicos ni Triptanes) .- CRONICO (PROFILAXIS): Flunarizina (Bloq de Calcio), AD Tricíclicos, Ac. Valproico, ISRS. (No se da Propranolol) Profilaxis: cuando se presentan al menos 2 episodios por semana. AGUDO: .- Oxígeno 100%. .- Triptanes (Sumatriptan). .- CRONICO (PROFILAXIS): Flunarizina (Bloq de Calcio), El Litio puede ser útil OTROS .- Dolor facial UNILATERAL, paroxístico, intenso, siguiendo trayecto de una o de varias de las ramas del Nervio Trigémino: ojo, nariz, boca, oído. NO AFECTA LA SENSIBILIDAD. .- Duración 20-30s, alivia y puede recidivar pocos minutos después. .- Edad de inicio: 6ta-7ma década de la vida. NEURALGIA DEL TRIGÉMINO NEURALGIA DEL GLOSOFARÍNGEO NEURALGIA DE ARNOLD .- ES UN DOLOR CON FACTORES DESENCADENANTES que pueden ser incluso triviales: tocarse ciertas ÁREAS GATILLOS de la piel o mucosa de la cara (al afeitarse, cepillarse, masticar, etc.). CARBAMAZEPINA: En dosis increscendo. Comenzar con 200 mg/d, con incremento quincenal de la dosis hasta alcanzar 600-800 mg/d. o ANTIDEPRESIVOS TRICICLICOS (Amitriptilina) Si falla se debe agregar: GABAPENTINA o PREGABALINA. NT Primario: Neuralgia esencial. Estudio por imágenes son normales. NT Secundario: a LOE en fosa posterior, media o base del cráneo, Enfermedades desmielinizantes (Esclerosis Múltiple), Inflamación. Se sospecha en pacientes < 50 años de edad. Los Estudios con imágenes son anormales. Cuando es secundario el dolor es BILATERAL y PERMANENTE, y predomina la rama oftálmica. .- 100 veces <% que la Neuralgia del trigémino .- Dolor intenso e intermitente en base de la lengua, garganta, CAE, y suele acompañarse de Bradicardia, Hipotensión Arterial, Síncope y Convulsiones. .- También puede haber gatillo. Se puede desencadenar por algún estímulo (ingesta de alimentos dulces, calientes o fríos). En la NT Secundaria: igual tratamiento + abordar causa de base que la provoca. CARBAMAZEPINA: En dosis increscendo. Comenzar con 200 mg/d, con incremento quincenal de la dosis hasta alcanzar 600-800 mg/d. o ANTIDEPRESIVOS TRICICLICOS (Amitriptilina) Es la NEURALGIA DE LOS NERVIOS OCCIPITALES: dolor severo continuo o intermitente que ocupa desde la parte posterior del cuello hasta la frente. Está provocada por la irritación o inflamación de los nervios occipitales, que consisten en dos nervios (menor y mayor). El dolor puede empezar desde la base del cráneo, pasar por nuca y extenderse hasta detrás de los ojos. Así como en la parte posterior, los laterales de la cabeza y la zona frontal. Sin embargo, estos nervios no llegan a la cara ni a los oídos. Estos nervios dan sensibilidad al cuero cabelludo por lo que puede acompañarse de hipersensibilidad en el cuero cabelludo. TTO: Igual a la Neuralgia del Glosofaríngeo Cefalea por abuso de Ergotamínicos: Retirar Ergotamínicos bajo tratamiento analgésico (AINES o tramadol). Dr. Arturo A. Faieta E. Cardiólogo [email protected] 76 DAÑO HEPATICO CRONICO ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente femenina de 50 años de edad, HIPERTENSA y DIABETICA tipo 2, con antecedente de tabaquismo crónico (Aproximadamente 12 paquetes de cigarrillos/año) consulta por clínica de 3 meses de evolución caracterizado por Fatigabilidad Importante, Disnea de Moderados Esfuerzos, Edema en Extremidades Inferiores. PREGUNTAS RELACIONADAS CON EL CASO: ¿Cómo comenzó todo? ¿En las noches duerme con varias almohadas, se ve obligado a pararse desesperado por dificultad para respirar y mejora cuando se sienta o se para? ¿Palpitaciones, Dolor torácico? ¿Ha tenido aumento de volumen abdominal? ¿Ha notado coloración amarillenta en la piel? ¿De qué color orina, de qué color son las heces? ¿Ha presentado vómitos con sangre, evacuaciones negras? ¿Sangra fácil, epistaxis, Metrorragia? ¿Ha perdido peso? ¿Fiebre? ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Ha tenido Hepatitis. Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. (Las estatinas deben preguntarse acá). ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Problemas Hepáticos. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 50 años de edad, HIPERTENSA y DIABETICA tipo 2, con antecedente de tabaquismo crónico (Aproximadamente 12 paquetes de cigarrillos/año) consulta por clínica de 3 meses de evolución caracterizado por Fatigabilidad Importante, Disnea de Moderados Esfuerzos, Edema en Extremidades Inferiores, Aparente Coloración amarillenta de piel, Equimosis espontánea y aumento de volumen abdominal. Refiere evacuación negruzca hace 7 días, pero ya defeca de color normal. EF: Telangiectasias Maxilares, Enflaquecida, Ictericia de piel y mucosas, algo lenta. Abdomen globuloso, onda ascítica, hígado no palpable. Edema en MsIs (1+). Trae los siguientes exámenes de LAB: Glicemia=158 mg/dl, Nitrógeno Ureico=17 mg/dl, Creatinina=0,9 mg/dl, CT=138 mg/dL, Albúmina=3,1 gr/dL, BT=2 mg/dL, TGO=22mg/dL, TGP=17 mg/dL, FA= 98 mg/dL, TP=48% INTERPRETACION DE LOS RESULTADOS: Cuadro clínico crónico con Disnea a moderados esfuerzos y Edema en MsIs, con ascitis y Telangiectasia con urea y creatinina normal (Descarta IR), pero con Hipoalbuminemia, Hígado pequeño (descarta ICC Derecha), Equimosis con TP prolongado (48%), Tinte sospechoso de ser ictérico con Bilirrubina total ligeramente elevada. Todo hace pensar que estamos ante un DAÑO HEPATICO CRONICO. Dx: 1) Daño Hepático Crónico. Ante esto buscar las CAUSAS DE DAÑO HEPÁTICO CRÓNICO para orientar nuestro Interrogatorio: • Alcoholismo,• Hepatitis virales crónicas (Principalmente por VHC), • Esteatosis hepática no alcohólica (NASH) • Enfermedades metabólicas hepáticas hereditarias: (Hemocromatosis , Enfermedad de Wilson, Déficit de Alfa-1 Antitripsina, Fibrosis Quística, etc.),• Hepatitis autoinmune, • Cirrosis biliares (Cirrosis biliar 1ria, Colangitis Escler osante 1ria, Colangiopatía Autoinmune),• Cirrosis cardiaca (Ej.: ICC Derecha), • Otras (Medicamentos, infecciones, enfermedades granulomatosas, etc.), • Cirrosis criptogénicas. EXAMENES COMPLEMENTARIO: El punto + importante para la BUSQUEDA DE LA CAUSA: ● Serología para Hepatitis (Descartar antecedente de Hepatitis o de Hepatitis crónica Ag-HBs (+) x más de 6m + IgM anti-HBs (-) o Ac IgM anti VHC (+) + PCR elevada), ● Transaminasas, ● ANA (+), ASMA (anti músculo liso) (+), Anti-LKM-1 (+) (Ac antiMicrosomales de riñón e hígado) para descartar Hepatitis Autoinmune. ● AMA (Ac antimitocondriales) (Positivo en la Cirrosis Biliar 1ria y Negativo junto con ANCA (+) EN LA Colangitis Esclerosante 1ria), ● Ferritina y Hierro aumentados en la Hemocromatosis. ● Ceruloplasmina baja con cobre elevado en la Enfermedad de Wilson. ● Determinar los títulos de Alfa-1 Antitripsina Baja en el síndrome por déficit de Alfa-1 Antitripsina. ESTUDIOS: ● US Hepático y de vías biliares (ayuda en diagnóstico de casi todas las patologías que producen Daño hepático crónico. Es particularmente importante para descartar NASH, enfermedad que no tiene un marcador bioquímico específico. ● Biopsia de vías Biliares para el Dx de Cirrosis Biliar 1ria (Algunas veces no es necesario) y Colangio RMN para el Dx de Colangitis Esclerosante 1ria. ● Endoscopia Digestiva Alta para evaluar presencia de várices esofágica en caso de sangrado. COMPLICACIONES POSIBLES DEL DAÑO HEPATICO CRONICO QUE DEBEN INFORMARSE AL PACIENTE: ● Ascitis. ● Peritonitis bacteriana Espontanea (PBE), ● Encefalopatía hepática, ● HDA x Várices esofágicas, ● Síndrome Hepatorrenal, ● Síndrome Hepato Pulmonar, ● Carcinoma hepatocelular DERIVAR… Dr. Arturo A. Faieta E. Cardiólogo [email protected] 77 EXAMEN DE MEDICINA PREVENTIVA DEL ADULTO (EMPA) ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Masculino de 25 años de edad acude porque quiere hacerse un “chequeo médico”. No había consultado antes por temor a los costos. INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. El EMPA es un examen médico que se puede realizar cada año y es gratuito por ser GES como una medida para la detección precoz de las enfermedades más prevalentes en el país como son: ● HTA (Toma de la Presión Arterial). ● Alcoholismo: CRITERIOS: 1º • Deseo intenso a consumir alcohol; 2º • Disminución de la ● DM (Glicemia en ayunas, CTG si fuere necesario). capacidad para controlar el consumo de alcohol. 3º • Síntomas somáticos de un síndrome de ● Dislipidemia (Perfil lipídico) abstinencia. 4º• Tolerancia al OH. 5º • Abandono progresivo de otras fuentes de placer o ● Obesidad (IMC > 30), Peso, talla, Indice cintura/cadera ● Sífilis (VDRL). ● TBC (PPG y BK de esputo). ● Despistaje del Ca de CU (Papanicolaou). ● Despistaje del Ca de mamas (Mamografía). diversiones, a causa del consumo de alcohol. 6º • Persistencia en el consumo de alcohol a pesar de sus evidentes consecuencias perjudiciales. ● Tabaquismo: CRITERIOS: 1º • Hábito con una mayor cantidad o durante un periodo más largo del que la persona se había propuesto. 2º • Deseo persistente de usar nicotina o uno o más intentos fracasados por abandonar el consumo o controlarlo. 3º • Una cantidad significativa de tiempo destinada a actividades relacionadas con conseguir tabaco o consumirlo. 4º• Presencia de abstinencia al suspenderlo. 5º • Disminución o abandono de actividades sociales, recreativas, deportivas o laborales, debido al consumo de tabaco. 6º • Persistencia del consumo pese a conocer los riesgos del tabaco. 7º •Aumento significativo (mayor al 50%) de la cantidad de nicotina consumida para conseguir el efecto deseado, o disminución del efecto al mantener la misma cantidad. 8º• El consumo de tabaco reduce o evita los síntomas de privación ● Explica que debe volver al control al tener los resultados para evaluar necesidad de tratamiento. ● Explica que la frecuencia del control depende de los resultados de los exámenes Dr. Arturo A. Faieta E. Cardiólogo [email protected] 78 DIARREA DEL INMUNOCOMPROMETIDO: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Masculino de 32ª de edad, consulta por DIARREA de 3 meses de evolución, sin otro síntoma. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Cuántas veces va al baño en el día, cual es el volumen de las evacuaciones? ¿La diarrea se acompaña de restos alimenticios, sangre, moco, pus, grasa? ¿Es fétida? ¿Ha tenido fiebre, escalofríos, náuseas, vómitos? ¿Cuándo termina de defecar siente como que no vació completo el intestino, siente como unas pulsaciones, un pujo en el ano? ¿Qué comió ayer o antes de ayer, comió en la calle, comió ensalada crudas o algún otro alimento crudo en la calle? ¿Ha viajado fuera del país recientemente? ¿Ha tenido dolor abdominal, distensión abdominal? ¿En su familia hay otros miembros con los mismos síntomas, o usted trabaja con personas que han tenido los mismos síntomas? ¿HA ESTADO O ESTUVO EN TRATAMIENTO CON ANTIBIOTICOS EN FECHA RECIENTE? ¿Ha bajado de peso? ¿Relaciones sexuales riesgosas, número de parejas sexuales, cambia con frecuencia las parejas sexuales, sexo anal, usa preservativos, drogas, comparte agujas con otros? ¿Ha sentido mayor sed a la habitual, ha bajado el volumen de orina, siente la mucosa oral seca? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente masculino de 32 años de edad. Pareciera incómodo en la consulta. Niega antecedentes mórbidos, no usa medicamentos ni ha tenido cirugías. Va al baño unas 5 veces al día, escaso volumen, sin sensación de que tuviera deseos de hace más y no puede, tampoco presenta la sensación de evacuación incompleta. La consistencia de la diarrea es líquida, niega sangre y moco. Niega náuseas y vómitos. La diarrea es constante y no relacionada con ingesta de alimentos. Niega dolor abdominal. No ha viajado al exterior. Ha bajado cerca de 10 kg de peso, y ha tenido sensación febril nocturna no cuantificada. Mantiene relaciones heterosexuales sin protección con múltiples parejas al mes LAB: El médico se lo debe pedir…. HIV (+) Dx: 1) Diarrea del Inmunocomprometido. CONDUCTA: 1º Tranquilizar: Tratar de comunicarle logrando vínculo de confianza el diagnóstico. 2º Terapia Antirretroviral: Indica necesidad de iniciar terapia antiretroviral. 3º Prevención a otros: Hay que persuadirlo sobre la necesidad de uso de preservativo o de abstinencia y de contactar para el despistaje de sus parejas sexuales. 4º LAB: Carga Viral, CD4, VDRL y serología para hepatitis B y C. 5º Instituto de Salud Pública de Chile: Se le informa al paciente la necesidad de confirmar el diagnóstico en el ISP de Chile. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 79 RESISTENCIA A LA INSULINA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 35ª de edad. Consulta derivada de la Nutricionista por lo hallazgos en el examen de LABORATORIO. LAB: HOMA-IR = 4,5 (VR<2,5) TTGO: Glicemia en Ayunas=115 mg/dl Glicemia Post-Pandrial=130 mg/dl PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Ha tenido algún síntoma como sed, aumento de la frecuencia de orina, mayor apetito? ¿Ha venido aumentando de peso últimamente? ¿Mareos? ¿Dolor torácico, disnea? ¿Dolor o calambres en las piernas cuando camina? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 35 años de edad, obesa, sin antecedentes mórbidos, con una cesárea hace 10 años. Madre es diabética Insulino-Requiriente. Usuaria de Anticonceptivos orales. No fuma, no bebe OH y no consume drogas. Niega alergias. Totalmente asintomática. Ella acudió al Nutricionista con la finalidad de que le indicaran una dieta para bajar de peso. La nutricionista le solicita HOMA y una curva de tolerancia oral a la glucosa y la refiere acá por hallazgos anormales. EF: Estable. PA=125/85mmhg FC=65x’ IMC=37 Cintura=124cm. Resto del EF normal. Dx: 1) Insulinoresistencia. CONDUCTA: Acá lo más importante es EDUCACION y ORIENTACION: “Bien señora, lo primero es su Obesidad. Usted tiene un IMC de 37 lo cual corresponde a una Obesidad de 2do grado con importante Obesidad abdominal. Cuando el tejido grado se acumula en el abdomen hace que los receptores en donde actúa la insulina, para que ella pueda regular los niveles de glucosa, sean más resistentes a la acción de ella, por tanto para mantener aceptable los niveles de azúcar, se requiere de mayor cantidad de insulina. Como la cantidad de insulina para toda la vida viene determinada genéticamente, mientras usted gasta más insulina corre mayor riesgo de desarrollar DM en un tiempo más corto. Su madre es diabética y el riesgo de que usted sea diabética es mayor que el de las personas cuya madre no es diabética. La obesidad aumenta ese riesgo”. Esto nos obliga a: 1º DIETA: Ya inició la dieta y seguimiento con su Nutricionista. Debe continuar. La dieta ayuda a bajar de peso junto con el ejercicio. Debe comer bajo de sal, evitar la azúcar refinada (o limitar su uso), aumentar el consumo de frutas y vegetales y disminuir el consumo de grasas saturadas, y eliminar el consumo de grasas Trans, y debe realizar 3 comidas a su hora y 2 colaciones. 2º EJERCICIO FISICO AERÓBICO: Caminar a un ritmo cada vez mayor. Su cuerpo habla y le irá diciendo el ritmo de sus caminatas. El ritmo debe ser lo suficientemente rápido que usted pueda caminar sin sentir falta de aire y pueda hablar sin jadear. Se recomienda caminar 5 días a la semana y la meta es lograr caminar unos 20 km semanales a una velocidad 5 km por hora. Eso se logrará con su constancia en el tiempo. Al caminar se usan los músculos del muslo, los cuales albergan la mayor cantidad de receptores de la insulina, sensibilizándolos. 3º FARMACO: METFORMINA: Este medicamento hace los receptores en donde actúa la insulina, más sensible, provocando que con menor gasto de insulina se pueda regular adecuadamente los niveles de glucosa en sangre. Retardaría así la aparición de la diabetes. Además la Metformina ha demostrado que baja los niveles de triglicéridos y sube los niveles de HDL-C, alteraciones frecuentes en los pacientes con Insulinoresistencia. 4º OTROS EXAMENES: Le voy a solicitar otros exámenes de LAB: Perfil lipídico, Insulina Basal, funcionalismo renal, Ácido úrico, examen de orina, TSH, T4 Libre, un ECG. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 80 DIABETES MELLITUS MAL CONTROLADA: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 59ª de edad. Consulta para mostrar un examen de laboratorio que le indicaron 3 semanas. LAB: HBA1c = 10,1% PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Ha tenido algún síntoma como sed, aumento de la frecuencia de orina, mayor apetito? ¿Ha venido perdiendo peso últimamente? ¿Mareos? ¿Dolor torácico, disnea? ¿Dolor o calambres en las piernas cuando camina? ¿Ha acudido a urgencias por subidas o bajadas de azúcar? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. HABITOS – TRABAJO - HOGAR EX. FUNCIONAL TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 59 años de edad, conocida DIABÉTICA desde hace 8 meses, en control regular, y tratamiento regular con Metformina 850 mg VO TID. No fuma, no bebe OH y no consume drogas. Niega alergias. Totalmente asintomática. Se muestra frustrada y preocupada por los resultados de la HBA1c. EF: Estable. PA=125/85mmhg FC=65x’ IMC=28 Resto del EF normal. Dx: 1) Diabetes Mellitus tipo 2 No controlada. CONDUCTA: Acá lo más importante es EDUCACION y ORIENTACION: “Bien señora, siendo usted diabética con controles y tratamiento regular, tener una HBA1c > de 7% indica que no hay control metabólico. Esto impone revisar su estilo de vida. Debe chequear su dieta, realizar ejercicio físico aeróbico y es necesario realizar unos exámenes de laboratorio con el fin de realizar un despistaje de otros factores de riesgo. Se debe complementar el tratamiento con Insulina y mantener la Metformina. Los estudios han demostrado que cuando los niveles de HBA1c persisten elevados hay un mayor riesgo de complicaciones: Retinopatía, nefropatía y arteriopatía diabética y complicaciones cardiovasculares. Con el uso de insulina puede presentar hipoglicemias por lo cual es importante saber reconocerlas (tenga siempre un caramelo a mano) y tratarlas adecuadamente, lipodistrofia que es una alteración en la piel donde se inyecte que se evita rotando el sitio de inyección siempre, y un aumento de peso por lo cual tener más control sobre la dieta correcta y ejercicios adecuados nos ayudan en esto. 1º DIETA: Debe comer bajo de sal, evitar la azúcar refinada (o limitar su uso), aumentar el consumo de frutas y vegetales y disminuir el consumo de grasas saturadas, y eliminar el consumo de grasas Trans. Debe realizar sus 3 comidas a su hora y complementar con 2 colaciones, una a media mañana y otra a media tarde. 2º EJERCICIO FISICO AERÓBICO: Caminar a un ritmo cada vez mayor. Su cuerpo habla y le irá diciendo el ritmo de sus caminatas. El ritmo debe ser lo suficientemente rápido que usted pueda caminar sin sentir falta de aire y pueda hablar sin jadear. Se recomienda caminar 5 días a la semana y la meta es lograr caminar unos 20 km semanales a una velocidad 5 km por hora. Eso se logrará con su constancia en el tiempo. Al caminar se usan los músculos del muslo, los cuales albergan la mayor cantidad de receptores de la insulina, sensibilizándolos. 3º FARMACO: Se mantiene la Metformina, y como la HBA1c es > de 9% se recurre directamente a la insulina y no a un segundo Hipoglicemiante oral (Se agrega Insulina NPH a las 11pm). Se comienza con una dosis de 0,1 mg / kp / SC, y se va a ir ajustando de acuerdo a los controles de glicemia. Si la HBA1c hubiera sido entre 7-9% se hubiera preferido agregar un 2do Hipoglicemiante Oral antes de iniciar la Insulina. 4º OTROS: LAB: Perfil lipídico, Insulina Basal, funcionalismo renal, Ácido úrico, examen de orina, TSH, T4 Libre, un ECG. 5º HEMOGLUCOTEST: Debe tener en casa un equipo para la determinación de la glicemia capilar. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 81 DIABETES MELLITUS EN DEBUT: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 23ª de edad. Consulta para mostrar un examen de laboratorio que le indicaron. LAB: HGT = 208 PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Ha tenido algún síntoma como sed, aumento de la frecuencia de orina?. ¿Se levanta a orinar en las noches, mayor apetito? ¿Ha venido perdiendo peso últimamente? ¿Mareos? ¿Dolor torácico, disnea? ¿Dolor o calambres en las piernas cuando camina? ¿Ha acudido a urgencias por subidas o bajadas de azúcar? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 23 años de edad, sin antecedentes mórbidos, madre y una hermana son diabéticas tipo 2. Ella está asintomática y decidió realizarse un HGT por sus antecedentes familiares resultado en 208. Se somete a dieta y ejercicio y en 2 meses logra bajar 3 kg de peso. Se vuelve a realizar el HGT y resultó en 222. Ante esto decide realizarse un TTGO: Glicemia en ayunas=128 Glicemia post carga de glucosa=208 y HBA1c = 7,8%. EF: Estable. PA=125/85mmhg FC=65x’ IMC=28 Resto del EF normal. Dx: 1) Diabetes Mellitus tipo 2 en debut. CONDUCTA: “Usted a pesar de su edad, cumple con los criterios para ser catalogada como DIABETICA. El diagnostico de diabetes se basa en los siguientes criterios: 1º 2 glicemias en ayunas en días distinto > de 126 mg/dl, 2º 1 glicemia > de 200 mg/dl en cualquier momento acompañado de síntomas propios de la diabetes (Polidipsia, Poliuria y Polifagia) o 3º un TTGO anormal (Glicemia a las 2 horas post carga de 75 gr de glucosa >200 mg/dl. El tratamiento se basa en la triada: Dieta, ejercicio aeróbico y Fármaco”. 1º DIETA: Debe comer bajo de sal, evitar la azúcar refinada (o limitar su uso), aumentar el consumo de frutas y vegetales y disminuir el consumo de grasas saturadas, y eliminar el consumo de grasas Trans. Debe realizar sus 3 comidas a su hora y complementar con 2 colaciones, una a media mañana y otra a media tarde. 2º EJERCICIO FISICO AERÓBICO: Caminar a un ritmo cada vez mayor. Su cuerpo habla y le irá diciendo el ritmo de sus caminatas. El ritmo debe ser lo suficientemente rápido que usted pueda caminar sin sentir falta de aire y pueda hablar sin jadear. Se recomienda caminar 5 días a la semana y la meta es lograr caminar unos 20 km semanales a una velocidad 5 km por hora. Eso se logrará con su constancia en el tiempo. Al caminar se usan los músculos del muslo, los cuales albergan la mayor cantidad de receptores de la insulina, sensibilizándolos. 3º FARMACO: Se inicia con Metformina. Se inicia con 1 gr diario y se ajusta de acuerdo a los controles. 4º OTROS EXAMENES: Le voy a solicitar otros exámenes de LAB: Perfil lipídico, Insulina Basal, funcionalismo renal, Ácido úrico, examen de orina, TSH, T4 Libre, un ECG. 5º HEMOGLUCOTEST: Debe tener en casa un equipo para la determinación de la glicemia capilar. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 82 REVISION DEL TEMA: DIABETES MELLITUS CRITERIOS DIAGNOSTICOS: 1.- Glicemia > 200 gr/dl a) En cualquier momento en paciente con síntomas clásicos de Hiperglicemia (poliuria, polidipsia, polifagia y pérdida de peso) b) 2 horas posteriores a carga de 75 gr de glucosa en la PTOG. 2.- Glicemia > 126 gr/dl en ayunas y preferiblemente en 2 días distintos. 3.- HBA1 > 6,5% documentado en 2 ocasiones (No validado en Chile). Persona sin DM, sin síntoma de hiperglicemia. Se hace una Glicemia en ayunas: a) < 100 Normal. b) 100-125 → CTGO → >200/2h = DM c) > 126- → Se repite → > 126 = DM TIPOS DE DIABETES (4 tipos): 1.- DM1: Destrucción autoinmune de las Células Beta-Pancreáticas. No hay secreción de insulina. 2.- DM2: Hay disminución progresiva de la secreción de la insulina asociado a aumento de la Resistencia periférica a la insulina (SRI = Es un Síndrome Genético exacerbado por la Obesidad y por Hormonas contrareguladoras). 3.- DIABETES GESTACIONAL: observada por 1era vez en la gestación. 4.- DIABETES 2ria a: ● Medicamentos: Corticoides, VIH, Quimioterápico. ● Defectos en el páncreas exocrino (Pancreatitis, Ca pancreático, Fibrosis quística del páncreas). ● Genético: Síndrome de Down. DIABETES MELLITUS GESTACIONAL: a) Síntomas clásicos de Hiperglicemia + Glicemia en ayunas > 200 gr/dl b) Glicemia > 140 gr/dl post 75 gr de glucosa. c) 2 glicemia en ayunas > 105 gr/dl Tto: Dietas + Ejercicios +/- Insulina DIAGNOSTICO DE RESISTENCIA A LA INSULINA (SRI): Indice HOMA: (Glicemia x Insulinemia) > 2,6 = Resistencia a la Insulina. 405 Tto SRI: Dieta + Ejercicios + Metformina (Glitazona si no tolera la Metformina). INTOLERANCIA A LA GLUCOSA: ● Glicemia 2 horas post 75 gr de glucosa 140-199 gr/dl Tto: Igual al SRI. METAS DEL TRATAMIENTO DE LA DIABETES: ▪ HBA1 < 7% (<8% en adultos mayores). ▪ Glicemia en ayunas 70- 130 gr/dl. ▪ Glicemia Pre-Pandrial < 130 g/dL. ▪ Glicemia Post-Pandrial < 180 g/dL con normalización a las 3 horas. ▪ PA < 140/80mmhg. ▪ CT < 200 gr/dl y TG < 150 gr/dl. ▪ LDL-C < 90 gr/dl (< 70 → Cardiopatía Isquémica). ▪ HDL-C > 40 gr/dl en hombres y >50 gr/dl en mujeres. MODY (Maturity Onset Diabetes of the Young): En un tipo de diabetes TIPO 2 muy parecida a la que se observa en los adultos, pero se observa en: ▪ Jóvenes delgados < 25 años. ▪ Trasmisión Autosómica Dominante (al menos en las últimas 3 generaciones). ▪ No requiere precozmente insulina. ▪ Ausencia de Anticuerpos. ▪ Péptido C normal. LADA: (Diabetes Autoinmune Latente Del Adulto): Es un tipo de Diabetes tipo 1 que suele presentarse: ▪ Personas después de los 25 años. ▪ Inicialmente se comporta como DM2 en personas NO-OBESAS, y es tratada inicialmente con hipoglicemiante orales. ▪ El requerimiento de insulina va siendo gradual. ▪ Ac anti insulina y anti islotes (+) y Péptido C bajos. ▪ Tto: Igual que un DM1. NEUROPATÍA DIABÉTICA: Dx clínico. Lo característico es la afectación DISTAL. (Tipos): • Neuropatía simétrica distal, pierde sensibilidad (+%). Tto: Control metabólico. Cuidar los pies. • Neuropatía Amiotrófica. Tto: Insulina • Neuropatía dolorosa. Tto: Insulina + AD tricíclicos • Neuropatía Sensitiva en guante y calcetín. MONONEUROPATÍA DIABÉTICA (Nervio). • Túnel Carpiano. • III par (en nervio craneal). Perla: Parálisis del IV y VI par es x TRAUMA La parálisis del III par es por DM2. Ceguera En Chile (3) -1º Catarata -2º Glaucoma. 3º Retinopatía diabética. Hemorragia Vítrea 1º Hemorragia de un vaso de neoformación, 2º Retinopatía diabética proliferativa. Tto: Cuidar el otro ojo. Pudiera → Vitrectomia Dx Retinopatía diabética: Fondo de ojo. Tto: Proliferativa y Edema Macular: Fotocoagulación No Proliferativa: Control metabólico. Dx Pie diabético: clínico. Tto: Sin compromiso óseo → ATB (Ceftriaxona + Cloxacilina + Metronidazol) Con compromiso óseo → ATB + Amputación. Evaluar tratamiento de pie diabético ▪ Radiografía ▪ Cintigrafía. ▪ RMN (es la de elección) compromiso óseo. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 83 MANEJO DE LA DIABETES TIPO 2 PACIENTES ESTABLES PACIENTES INESTABLES Y HOSPITALIZADOS: Dieta + Insulina Cristalina Dieta + Dieta Ejercicios + METFORMINA + Ejercicios + METFORMINA Si está contraindicada la Metformina: Inh DPP4 o Glitazona SiSulfonilurea, está contraindicada la Metformina: Sulfonilurea, Inh DPP4 o Glitazona 3 meses (HBA1) <7% Al lograr control 7-9% >9% También deben recibir Insulina: ▪ Si cursa con enfermedad intercurrente (Infecciones, Infarto, cirugía). ▪ Recibe Hiperglicemiantes (Corticoides, Inmunosupresores). ▪ No tolera Hipoglicemiantes orales, están contraindicados* o estos no han logrado control. ▪ Embarazo – Lactancia. ▪ Cetoacidosis y Coma Hiperglicémico Hiperosmolar. Dieta + Ejercicios + METFORMINA + SULFONILUREA Si está contraindicada la Sulfonilureas: Inh DPP4 o Glitazona o Glinida 3 – 6 meses (HBA1) <7% * Contraindicaciones de HGO (Indicaciones de Insulina) 7-9% >9% Dieta + Ejercicios + METFORMINA (suspender HGO distinto a Metformina) Agregar INSULINA NPH 11 pm ▪ Creatinina mayor a 1,5. ▪ Insuficiencia cardiaca severa. ▪ Daño hepático crónico. ▪ HbA1C mayor a 9%. ▪ Cualquier Glicemias mayor a 400. ▪ Desnutrición calórica / Bajo peso. ▪ Cetoacidosis diabética. ▪ Daño órgano blanco (neuropatías dolorosa y Amiotrófica) 3 – 6 meses (HBA1) <7% >7% Dieta + Ejercicios + METFORMINA + INSULINA NPH SC BID o TID (0,5-1 U/Kg/día) CONTINUAR TRATAMIENTO BID: 2/3 am y 1/3 pm TID: Ayunas, pre-almuerzo y 11pm 3 – 6 meses (HBA1) <7% >7% Esquema Intensivo con ANALOGOS DE LA INSULINA guiado por determinación de Glicemias en ayunas y PP, con o sin METFORMINA IMPORTANTE: Antes de escalar a la siguiente etapa en este diagrama de flujo el medicamento que venía recibiendo el paciente debe haber alcanzado la dosis máxima (Para la Metformina 850 o 1.000 mg VO TID – Para la Glibenclamida 10 mg VO BID) Dr. Arturo A. Faieta E. Cardiólogo [email protected] 84 SINDROME DEL INTESTINO IRRITABLE: ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 27ª de edad. Consulta por DOLOR ABDOMINAL intermitente desde hace 7 meses. PREGUNTAS RELACIONADAS CON EL CASO: Agotar el ALICIA DR. Dígame: A ¿Aparición hace 7 meses, es permanente o intermitente? L ¿Localización, difusa, o duele más en un área determinada? I ¿Dígame la intensidad en la escala del 1 al 10)? C ¿Características del dolor, tipo Cólico, constante, Duele cuando defeca? ¿Ha tenido estos síntomas en la noche o solo de día? C ¿Qué otros síntomas, diarrea, constipación, heces en peloticas tipo caprino? I ¿Hacia dónde se irradia? A ¿Con qué calma? D ¿Cuánto le dura las crisis cuando la tiene? A ¿Ha identificado algún factor que lo desencadene, por ejemplo, dolor abdominal cuando defeca, cuando se estresa, cuando cambia de frecuencia de las defecaciones, cuando cambia la consistencia de las heces? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ HTA. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 27 años de edad, sin antecedentes mórbidos. Ella refiere dolor abdominal desde hace 7 meses. El dolor es intermitente. Ha acudido varias veces a la emergencia y le indican antiespasmódico y la mandan para su casa. Nunca le han realizado examen de heces. Refiere que cuando estaba en su infancia sufrió maltrato físico de su padrastro, por lo que ella es nerviosa. Refiere que los síntomas los presenta generalmente cuando defeca y cuando se pone nerviosa. Cambia con facilidad de hábitos intestinales, pasando de diarrea a constipación. Cuando está constipada las heces salen como pelotitas. Cuando tiene diarrea la misma es sin moco, sin sangre, sin pus, sin grasas. No recuerda haber presentado esta sintomatología en la noche. Dx: 1) Síndrome del Intestino Irritable. CONDUCTA: “Su cuadro clínico se debe a inflamación básicamente del cólon. Suele verse en mujeres que han sufrido traumas en la infancia y en personas que padecen importante estrés. Los síntomas suelen aparecer solo en el día y lo más característico es que el dolor seas recurrente y asociado con la defecación, cambios en la frecuencia de las deposiciones y en la consistencia de las heces”. Tto: ●. - Dieta alta en Fibras. ●. - SI HAY DIARREA → Antidiarreico: LOPERAMIDA o Difenoxilato. ●. - SI HAY CONSTIPACIÓN y no responde a la dieta alta en fibras → TEGASEROD Agonista de los receptores Serotoninérgico del tracto GI (Es muy costoso). ●. - MANEJO DEL DOLOR: → Fármacos: EFECTOS ANTICOLINERGICOS (TRIMEBUTINA Y/O ANTIDEPRESIVO TRICICLICO) → relaja la musculatura lisa intestinal. ADT son además útiles en pts ansiosos-depresivos. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 85 REVISION DEL TEMA: SINDROME DEL INTESTINO IRRITABLE. Es un Sind. Doloroso de etiología desconocida que ocurre x la probable interacción de Factores Psíquicos e Intestinales. Característica: ↑ de la Fx peristáltica. Clínica: 1º Constipación o Diarrea, o Ambos en forma alternada. Pero TODOS MANIFIESTAN DOLOR ABDOMINAL RECURRENTE. 2º Cuando cursan con constipación pueden presentar deposiciones caprinas (heces en bolitas). 3º No hay síntomas nocturnos. 4º La diarrea es sin sangre ni leucocitos ni pus ni grasa. Puede haber moco. No hay síntomas constitucionales, no hay pérdida de peso, anorexia o anemia. La mayoría de quienes sufren este Síndrome son mujeres que sufrieron abusos en la niñez, o Personas ansiosas con componente depresivo. Dx: ▪ CRITERIOS DE ROMA IV: DOLOR ABDOMINAL RECURRENTE (al menos un día a la semana en los últimos tres meses relacionado con dos o más de los siguientes criterios) 1.- Con la defecación. 2.- Con cambios en la Fx de las deposiciones. 3.- Con cambios en la Consistencia de las deposiciones. *Estos criterios deben cumplirse al menos durante los últimos tres meses y los síntomas deben haberse iniciado como mínimo seis meses antes. Se debe excluir: Intolerancia a la Lactosa, EII, Enfermedad Celíaca, Síndrome Carcinoides, Giardiasis y alteraciones anatómicas intestinales. Tto: ●. - Dieta alta en Fibras. ●. - SI HAY DIARREA → Antidiarreico: LOPERAMIDA o Difenoxilato. ●. - SI HAY CONSTIPACIÓN y no responde a la dieta alta en fibras → TEGASEROD Agonista de los receptores Serotoninérgico del tracto GI (Es muy costoso). ●. - MANEJO DEL DOLOR: → Fármacos: EFECTOS ANTICOLINERGICOS (TRIMEBUTINA Y/O ANTIDEPRESIVO TRICICLICO) → relaja la musculatura lisa intestinal. ADT son además útiles en pts ansiosos-depresivos. Dr. Arturo A. Faieta E. Cardiólogo [email protected] 86 TUBERCULOSIS ● Buenas, soy El Dr. Gregory House Hoy lo voy atender, dígame su Nombre, su edad, cuál es su Previsión, y ¿en qué le puedo servir? Paciente Femenina de 27ª de edad. Su esposo está enfermo de Tuberculosis. Los síntomas los tienen desde hace 4 semanas, pero fue hace 15 días cuando se lo diagnosticaron. Ella teme estar contaminada. Se realizó BK de esputo y PPD. PREGUNTAS RELACIONADAS CON EL CASO: Dígame: ¿Ha tenido fiebre, febrículas? ¿Ha tenido tos, expectoración hemoptoica? ¿Disnea? ¿Dolor torácico? ¿Cómo está su apetito? ¿Ha bajado de peso? ¿Escalofríos? ¿Sudoración nocturna? INTERROGATORIO REMOTO ANTEC. PERSONALES A. FAMILIARES HABITOS – TRABAJO - HOGAR EX. FUNCIONAL ▪ Algún ANTECEDENTE DE IMPORTANCIA: Cardiovascular, HTA, Trombosis, Asma, TIROIDES, Epilepsia, algún problema metabólico, DIABETES, Dislipidemia, Ácido Úrico. GÁSTRICO, Hepático, Vesícula, colon. Cáncer. Enf. Infecto-Contagiosas: (TBC, Sífilis, HIV, Hepatitis) Preguntar x Heredables: TAFIL da SUEÑO Se debe preguntar por síntomas no referido en su motivo de consulta: ▪ EN MUJERES: Ciclo Menstrual o Menopausia. Tto hormonal. Antec, G-O solo de importancia. ▪ Infarto en padres (a qué edad). ▪ DM, Dislipidemia. ▪ PERSONALIDAD: Ansiedad, Depresión. ▪ Cualquier antecedente (+) preguntar de inmediato si sigue control médico y Tto regular. ▪ ALERGIAS. A medicamentos, alimentos. Algún medicamento que le ha caído mal (Reacción Adversa) ▪ HOSPITALIZACIONES PREVIAS. ▪ Qx: Cirugías previas, complicaciones Qx. ▪ HTA. ▪ Vesícula. ▪ Cáncer, ▪ Artritis. ▪ HABITOS TOXICOS: ▪ TABAQUISMO: Cantidad, cuantos años. Si lo dejó, ¿Por qué? ▪ OH ▪Drogas. ▪ HABITOS ALIMENTARIOS: Come salado, uso de azúcar refinada, dulces, grasas, frituras, cantidad de agua que consume, Refrescos gaseosos, Carnes rojas vs Pescado, Frutas, vegetales y cereales. ▪ ACTIVIDAD FISICA: Ejercicio / Sedentario. Cuando hace ejercicio al aire libre usa protector solar ▪ ¿QUÉ TRABAJA? Stress laboral. Trabaja con contaminantes (Polvo, químicos) ▪ ¿Con quién vive, Como es la relación conyugal Cuántas horas duerme? ¿RONCA, APNEA DEL SUEÑO? Su casa es sólida, con todos los servicios. ▪ Disnea, precordalgia, palpitaciones, Edema, claudicación. ▪ Tos, expectoración. ▪ Acidez, Reflujo GE, Llenura postprandial, Cambios en el hábito intestinal, Hematoquesia, Pérdida de peso. ▪ Micciones, características. En los hombres → Puja para orinar, Nicturia. Disfunción Eréctil. ▪ Artritis. ▪ RESPUESTA DEL PACIENTE: Paciente femenina de 27 años de edad, sin antecedentes mórbidos. Su esposo es enfermero en un hospital y actualmente convaleciente de tuberculosis. Sigue tratamiento. Niega sintomatología. No ha tenido fiebre. No siente malestar general. No ha perdido peso. No fuma, no toma OH ni consume drogas. Niega tos, niega hemoptisis. EF: Clínicamente estable, TA=120/70mmhg. FC=85x’ FR=1x’ Cardiopulmonar: Normal. LAB: BK de esputo (-). PPD (+) 12mm Dx: 1) Tuberculosis Latente (Contacto de Tuberculosis). CONDUCTA: “Usted debe ser considerada Contacto (+) en vista de que su BK de esputo es (-) no amerita tratamiento completo. Como el PPD (+) debe recibir terapia preventiva con ISONIACIDA. Si no responde se le debe indicar Rifampicina. Se debe solicitar Rx Tórax, Hemograma, reactante de fase aguda, urea, creatinina. Preguntar si hay otro contacto en la familia. QUIMIOPROFILAXIS (ACTUALMENTE SE LE DICE TRATAMIENTO DE TBC LATENTE): El objetivo es reducir el riesgo de enfermar. ESQUEMA: Solo ISONIACIDA (Mayor eficacia) x 9 meses + Vit B6. Si es alérgico a la Isoniacida → RIFAMPICINA x 4 meses. ¿ALGUNA DUDA, ALGO MAS QUE ME QUIERA DECIR? Dr. Arturo A. Faieta E. Cardiólogo [email protected] 87 REVISION DEL TEMA: TUBERCULOSIS: Enfermedad I-C, producida por el Bacilo de Koch, perteneciente al género Mycobacterium que se caracteriza por: 1) Lento crecimiento (que hace que los cultivos demoren entre 30-60 días) 2) Latencia a PH bajo y ambiente con baja tensión de oxígeno (Medio ACIDO-HIPOXICO). MECANISMO DE TRANSMISION: a través de gotitas aerosolizadas de 1-5 micras. Una vez que las secreciones se expelen se evapora el contenido acuoso permaneciendo un pequeño residuo sólido (el núcleo goticular), en estos núcleos se encuentran los bacilos, que pueden mantenerse y transportarse por el aire durante un largo período de tiempo. FACTORES DE RIESGO: VIH, Neoplasias sólidas, Enfermedades pulmonares crónicas (EPOC, Fibrosis, Silicosis), Uso de inmunosupresores, Hemodiálisis, Receptores de trasplantes, DM2, Bajo peso corporal, Algunas cirugías intestinales (Gastrectomía, Shunt Yeyuno-ileal). CLINICA: Evolución insidiosa e inespecífica, Fiebre a predominio vespertino, malestar general, disminución de peso, sudoración nocturna, además de clínica específica según el órgano afectado: • TBC Pulmonar: +%. Tos seca o productiva, expectoración, hemoptisis, en casos avanzados disnea y dolor torácico. • TBC Pleural: Fiebre, dolor torácico pleurítico, tos seca, deterioro del Edo general, pérdida de peso y disnea progresiva. • TBC Ganglionar: Adenopatía indolora, bien delimitada Cervical y Supraclavicular (ESCRÓFULA... Lesión +% después de la pulmonar). Con la progresión signos inflamatorio y fistulización con drenaje de material caseoso. Debe sospecharse VIH u otra Inmunodeficiencia. • TBC Osteoarticular: Afecta más frecuentemente la columna. Luego cadera y rodillas. • TBC Genitourinaria: Disuria, Polaquiuria, Hematuria asociado a piuria con urocultivo (-). En mujeres dolor pélvico y alteraciones menstruales. En hombres Orquitis y Prostatitis. • TBC Miliar: es +% en pacientes con VIH. Diseminación hematógena, pérdida de peso, anorexia, fiebre, sudoración nocturna. • TBC del S.N.C: TRIADA: Hipercaptación de contraste en meninges basales, Hidrocefalia e infarto vasculares. La presencia de Tuberculoma se asocia a convulsiones y signos de focalización. • OTROS LUGARES menos frecuentes: Pericardio, Laringe (suele asociarse a TBC pulmonar), Cutánea, GI. DIAGNOSTICO: • INFECCION LATENTE: Son personas infectadas por el M. Tuberculoso y no presentan síntomas ni signos ni RX sugestivo de enfermedad activa. Tienen un riesgo de un 5% de desarrollar la enfermedad activa. Los pacientes con infecciones latentes tienen menos riesgos de reinfección ante nuevas exposiciones que los pacientes con TBC activa. • ENFERMEDAD ACTIVA: Signos, síntomas y hallazgos radiológicos presentes. El GOLD STANDARD para el diagnóstico es el CULTIVO. También se puede realizar la microscopia del esputo (BK de Esputo). ESTUDIOS: 1) BACILOSCOPIA (BK de esputo): Consiste en la observación directa del Mycobacterium. Sólo es detectable si existen 5.000 a 10.000 bacilos/mL en la muestra (Tinción Ziehl Neelsen o la Fluorescencia de auramina y rodamina). Sensibilidad del 50% para esputo, y menor aun para otras secreciones. Es el examen ideal en el seguimiento para evaluar efectividad del tratamiento. 2) CULTIVO: GOLD STANDARD para el diagnóstico. Es capaz de detectar desde 10-100 bacilo/mL, además de la identificación de la especie y el estudio de sensibilidad a ATB. INCONVENIENTE: Resultados en 30-60 días. 3) PRUEBA INTRADERMICA DE TUBERCULINA (PPD): Evalúa el estado de sensibilización que ocurre al existir contacto de una persona con el Mycobacterium (respuesta inmune tipo celular retardada). La prueba consiste en la inyección intradérmica (OJO… no subcutánea) del Derivado Purificado del antígeno proteico tuberculino (PPD) y se mide el diámetro transversal de la induración a las 72 hr. NO PERMITE DISTIGUIR ENTRE INFECCION Y ENFERMEDAD. 0-4 mm No reactor .- No infectados o falsos negativos 5-9 mm Reactores DEBILES .- Infectados por M. Tuberculoso (Infección Latente). .- Reacción cruzada o Vacunados con la BCG 10-14 mm Reactores FRANCOS .- Infectados por M. Tuberculoso (infección latente) o Enfermos de TBC (Infección activa) .- Reacción cruzada o Vacunados con la BCG >15mm Reactores INTENSOS .- Infectados por M. Tuberculoso o Enfermos de TBC, No hay otra alternativa con > 15mm 4) INTERFERON GAMMA EN SANGRE: Mide la liberación del interferón Gamma por los linfocitos al exponerlos al Ag propio del Bacilo de Koch. A diferencia del PPD NO DA (+) EN VACUNADOS. 5) REACCION DE POLIMERASA EN CADENA: Permite el Dx rápido (< de 72 hr) en muestras con mínimo inóculo y detecta precozmente la presencia de mutaciones genéticas que conlleva a la resistencia a fármacos. ALTO COSTO. 6) HISTOLOGIA: Biopsia de lesiones ganglionares, articulares, peritoneal, etc. HALLAZGO: “granuloma caseificante”. 7) PUNCION LUMBAR: Si se sospecha Meningitis TBC. 8) RX TORAX: Dr. Arturo A. Faieta E. Cardiólogo [email protected] 88 TRATAMIENTO DE LA TUBERCULOSIS: PACIENTES CON TUBERCULOSIS POR PRIMERA VEZ: (2 x 4 meses) FASE 1: 2 meses Dosis diaria (Lunes a Sábado) (PERI al revés) Isoniacida 300 mg + Vit B6 Rifampicina 600 mg Etambutol 1.200 mg Pirazinamida 1.500 mg FASE 2: 4 meses Dosis 3 veces por semana (L-W-V) Isoniacida 800 mg + Vit B6 Rifampicina 600 mg SEGUIMIENTO: Baciloscopia mensual. Cultivo al 4to mes y en casos de BK convierta a (+) luego de haberse negativizado. TBC PLEURAL: Se trata con el mismo esquema pero sin Etambutol (PRI) PACIENTES CON REINFECCION TUBERCULOSA (RECIDIVA) (Se agrega Estreptomicina solo el 1er mes) (1 x 1 x 4 meses) FASE 1: 1 meses FASE 2: 1 meses FASE 3: 4 meses Dosis diaria (L-S) Dosis diaria (L-S) Dosis 3 veces por semana(L-W-V) (Es-PERI al revés) (PERI al revés) Isoniacida 300mg Isoniacida 300mg Isoniacida 800 mg Rifampicina 600mg Rifampicina 600mg Rifampicina 600 mg Etambutol 1.200mg Etambutol 1.200mg Esta fase debe durar 10 meses en caso de Meningitis TBC (total Tto=12 meses) Pirazinamida 1.500mg Pirazinamida 1.500mg 7 meses en caso de embarazo u Osteomielitis TBC (total=9meses) Estreptomicina Siempre que reciba Isoniazida debe recibir Vit B6. Esteroides solo en casos de Meningitis o Pericarditis TBC. Las embarazadas no deben recibir ni Pirazinamida ni Estreptomicina FARMACOS ISONIACIDA RIFAMPICINA ETAMBUTOL PIRAZINAMIDA ESTREPTOMICINA EFECTOS ADVERSOS .- Hepatitis y Reacciones alérgicas. .- Debe asociarse Vit B6 (PIRIDOXINA) para prevenir NEUROPATIA PERIFERICA asociada a Isoniacida .- Hepatitis, Colestasis y Reacciones inmunológicas. .- Hepatitis. Neuritis óptica. .- Hepatitis y Reacciones alérgicas. .- Hiperuricemia. Es raro la Gota y Dolores articulares. .- Ototoxicidad (Toxicidad del VII par craneal) y Nefrotoxicidad. Es la única no hepatóxica. .- Parestesias bucales. .- Reacciones alérgica. DEFINICIONES Y CONDUCTA RESPECTO AL TRATAMIENTO: CURADO: Tratamiento completo + Baciloscopia (-) al término del mismo. FRACASO: {4 meses de Tto. Baciloscopia sigue (+)} o {2 Baciloscopia (+) luego de 2 meses de haberse negativizado}. CONFIRMACION: Cultivo (+). (--++ o --+Cultivo+) El Fracaso NO ES UNA NUEVA INFECCION, se trata de RESISTENCIA AL TRATAMIENTO. ABANDONO: Incumplimiento del tto por más de 4 semanas: 1. Reaparece antes de los 12meses: a) BK+ (Reiniciar Tto completo) b) BK- continuar tratamiento en donde lo dejó. 2. Reaparece después de 12 meses: a) BK+ (Reiniciar Tto completo) b) BK- (ALTA) RECAIDA: 2 Baciloscopia (+) en 2 exámenes separados luego de haber cumplido tratamiento exitoso. SE OLVIDÓ TRATAR CONTACTOS. Los factores de riesgo para RECAIDA son: a) Cavitación b) Enfermedad extensa. c) Inmunosupresión. d) Cultivo de esputo aun positivo luego de 8 semanas de tratamiento (FASE 1) NOTA: Si algunos de estos factores de riesgo está presente LA TERAPIA DEBE EXTENDERSE POR 9 MESES. CONTACTOS: Personas que han estado expuestas al contagio con un enfermo de TBC Pulmonar con BACILOSCOPIA O CULTIVO (+) ESTUDIO Y MANEJO DE LOS CONTACTOS: G. Etario RX PPD BACTERIOLOGIA Esputo Contenido Gástrico Si (En S.R.) Solo con RX(+) y Sin Expectoración CONDUCTA Acorde a los resultados < 15 años SI SI .- Todo niño contacto < de 15 años aun con Bacteriología (-) y RX (-) debe recibir Quimioprofilaxis x 6m (sin importar si el PPD es + o -) .- Sin cicatriz BCG = Vacunar posterior a Quimioprofilaxis .- Tratamiento Sí Bacteriología (+) y/o RX (+). >15ª SI SI Si (En S.R.) No lo requiere .- Todo paciente > 15 años aun con Bacteriología (-) debe recibir Quimioprofilaxis SOLO SI el PPD es (+). Si es (-) no lo amerita. SR: Sintomático Respiratorio .- Tratamiento SÍ Y SOLO SÍ la Bacteriología es (+) sin importar RX. QUIMIOPROFILAXIS (ACTUALMENTE SE LE DICE TRATAMIENTO DE TBC LATENTE): El objetivo es reducir el riesgo de enfermar. ESQUEMA: Solo ISONIACIDA (Mayor eficacia) x 9 meses + Vit B6. Si es alérgico a la Isoniacida → RIFAMPICINA x 4 meses. La quimioprofilaxis va a depender de: 1) Bacteriología y localización de la TBC (pulmonar + Baciloscopia (+) indica mayor riesgo de contagio del contacto) 2) Edad (< de 5 años son más vulnerables) Las evidencias muestran que los pacientes que más se benefician de la QUIMIOPROFILAXIS son: 1) Conversión reciente del PPD (de negativo a positivo). 2) VIH (+) 3) Portadores de lesiones residuales de TBC que no han sido tratados. Dr. Arturo A. Faieta E. Cardiólogo [email protected]