- Ninguna Categoria
Historia Clínica: Miluska Blanco - Embarazo y Flujo Fétido
Anuncio
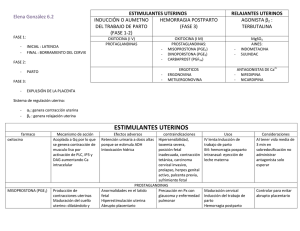
HISTORIA CLÍNICA DIRIGIDA AL PROBLEMA I.- ANAMNESIS FECHA Y HORA DE REGISTRO DE HISTORIA CLINICA: 28 de Octubre del 2015, 12:30 p.m. A.- DATOS DE FILIACIÓN: Nombres y Apellidos: Miluska Blanco Gonzáles. Sexo: Femenino Edad: 28 años Estado Civil: Conviviente Religión: Católica Grado de Instrucción: Secundaria incompleta Ocupación Actual: Ama de Casa Lugar de Nacimiento: Lambayeque Dirección Actual: … Fecha de Admisión: 27 de Octubre del 2015 … Hora: 8: 30 am B.- ENFERMEDAD ACTUAL: Tiempo de Enfermedad: 2 días Forma de inicio: Insidioso (gradual) Curso de Enfermedad: Progresivo Síntomas Principales: Dolor hipogástrico, contracciones uterinas, flujo vaginal fétido Relato Cronológico de la Enfermedad: Paciente multigesta de 36 semanas + 4 días determinado por Ecografía de 2da trimestre, con inadecuada vigilancia prenatal. 2 días antes de ingreso la paciente refiere flujo fétido por vía vaginal, de tonalidad grisácea, en poca cantidad que manchaba la ropa interior; acompañada de prurito genital y sensación de malestar pélvico; no acude a ningún centro de salud ni consume medicamentos por dicha sintomatología 3 horas antes de ingreso la paciente refiere dolor hipogástrico con irradiación lumbosacra, en escala de EVA de 6/10, se intensificaba con la deambulación; asociado a contracciones uterinas evidenciables al tacto, con intervalo de frecuencia regular aproximadamente 6 a 8 en una hora, con duración promedio de 30 segundos por contracción; hay percepción de movimientos fetales aumentada, no se asocia pérdida de flujo sanguinolento por vía vaginal, sin embargo la secreción vaginal es fétida de tonalidad grisácea. Por este motivo la paciente es traída al HPDBL, donde se evalúa a la paciente estableciéndose su internamiento. C.- FUNCIONES BIOLÓGICAS: Apetito: Conservado Sed: Polidipsia Deposiciones: Constipación Diuresis: Polaquiuria (frecuencia aumentada, hasta 15 micciones por día, chorro débil, de inicio sin esfuerzo, disuria, aspecto claro sin turbidez, ligeramente espumosa con un olor muy acentuado. Proporción de micciones diurnas/nocturnas de 11:4. Sueño: Hiposomnia D.- ANTECEDENTES: D.1. PERSONALES: a) GENERALES: Trabajo: Ama de casa Situación Económica: Ingreso mensual promedio de S/. 800, proveniente de ingresos monetarios del esposo Condiciones de Vivienda: Su vivienda es de material noble, cuenta con 4 espacios, convive con sus 2 hijos y su esposo. Utilizan cocina a gas. Cuentan con servicios de agua, desagüe y luz. Alimentación: Dieta rica carbohidratos y frituras, refiere poco consumo de frutas y verduras frescas, carnes todos los días, siendo más frecuente el consumo de pescado en la semana; hábito alimentario 3 veces al día pero con intermedios a lo largo del día. Frecuencia de Ejercicio Físico y Actividades de Recreación: No realiza ninguna actividad deportiva, la mayor parte del tiempo la pasa en casa Hábitos Nocivos - Adicciones: Alcoholismo: Consumo de alcohol ocasional, no en exceso. Toxicomanías: no refiere consumo de drogas o fármaco no terapéuticos. Tabaquismo: Actualmente no es fumador activo ni pasivo; refiere haber dejado de fumar hace 3 años. b) PATOLÓGICOS: Alergias – Reacciones Adversas Farmacológicas: No refiere - desconoce Antecedente Médicos: OBESIDAD, refiere mantener un peso aumentado desproporcionado para su talla desde los 21 años, presentando variación ponderal entre 75 a 85 kg. Inmunizaciones Completas No registra enfermedades exantémicas, ni problemas infecciosos. No presenta enfermedades sistémicas Hernia Umbilical diagnosticada en 2013, no se realizó ninguna actitud terapéutica. Intervenciones Quirúrgicas - Accidentes y Secuelas - Hospitalizaciones Previas: Cesáreas previas. No tiene historial de accidentes, ni hospitalizaciones previas. Antecedentes Familiares: Hermana presenta HTA y diabetes Mellitus con abordaje terapéutico. Abuelos con HTA. c) GINECO – OBSTETRICOS: Menarquía: 13 años Ciclo Menstrual: Régimen Catamenial: Irregular, fechas de menstruación no concordantes mensualmente, duración de menstruación de 4 a 5 días; proporción de sangrado en cantidad regular; ausencia de dismenorrea; ausencia de molestias premenstruales. Actividad Sexual: activa, inicio a los 16 años MAC: Ampolla combinada mensual, última dosis 14 de Noviembre del 2014. Infecciones de transmisión sexual: Sin antecedentes de ITS FUR: no confiable, 14 de Marzo del 2015 Edad Gestacional: a partir de la FUR 32 semanas + 5 días … no confiable Por Ecografía de 2do trimestre: 36 semanas + 4días Fecha Probable de Parto: 24 de Noviembre +/- 2días Fórmula Obstétrica: G: 3 P2001 1ra gestación fue en el 2012, embarazo en vías de prolongación (parto a 41 semanas con 3 días), parto distócico por cesárea, la gestación se llevó sin infecciones ni enfermedades intercurrentes, pero se determina a final del embarazo disminución de la proporción de Líquido amniótico. Sin complicaciones puerperales. Recién nacido mujer de 3,800 g, actualmente vivo con 3 años de edad. 2da gestación fue en el 2013, embarazo a término, parto distócico por cesárea, en controles prenatales presento Infecciones de vías urinarias recurrentes, sin complicaciones puerperales, recién nacido de sexo masculino de 4100 g. que fallece a las 6 horas de nacido por malformación cardíaca congénita. Embarazo Actual: 06 de Junio: estuvo internada con diagnóstico de Hiperemesis Gravídica, la paciente desconocía que estaba gestando durante el ingreso, se da el diagnostico por Ecografía Abdominal dándosele una Edad Gestacional de 15 semanas +/- 4días, el internamiento duro aproximadamente 7 días, también se le diagnostico Bacteriuria asintomática. 20 de Julio: ITU recurrente, recibe tratamiento ambulatorio Periodo intergenésico: 1año 7 meses II. CONTROLES PRENATALES: Se realizaron 2 controles prenatales: 1er CPN: 10/06 Edad Gestacional: 17 semanas Altura Uterina: 18 cm. Presión Arterial: 120/90 mmHg. Peso: 89 kg. 2do CPN: 30/07 Edad Gestacional: 24 semanas Altura Uterina: 25 cm. Presión Arterial: 100/90 mmHg. Peso: 93 kg. III. ECOGRAFÍAS: 06/06/2015 Feto longitudinal, cefálico, izquierdo Biometría Fetal: Diámetro Biparietal (DBP): 56,8 mm Circunferencia Cefálica (CC): 212,1 mm Circunferencia Abdominal(AC):197,9mm Longitud Femoral(LF): 42,7 mm BIENESTAR FETAL: Cinética Fetal: se evidencian movimientos fetales. Tono Fetal: Normal Frecuencia Cardíaca Fetal: 137 latidos por minuto Movimientos respiratorios presentes ANATOMÍA FETAL: sin alteraciones. Sexo: femenino Placeta fúndica de disposición corporal anterior Cordón Umbilical trivascular: 2 arterias + 1vena Líquido Amniótico en volumen adecuado, pozo mayor de 34 mm Diagnóstico: Gestación única de 15 semanas +/- 4 días IV.- EXAMEN FÍSICO: A. EXAMEN CLÍNICO GENERAL: Aspecto General: Paciente lúcida, muy colaboradora, orientada en tiempo, espacio y persona. Edad aparente coincide con edad cronológica. Paciente adopta postura en decúbito dorsal activo, indiferente. Paciente de hábito macroesplácnico, con buen estado nutricional, sin signos de deshidratación. Presenta facie doloroso y depresivo, no adopta actitud patológica. Piel y Faneras Piel: De tez mestiza, delgada, normo térmica, seca, pálida ++/+++, textura suave. Sin signos ictérico ni cianóticos. Uñas: Cortas, completas, levemente convexas, de buena implantación, color rosadas. Pelo: Color negro, con buena proporción, distribución e implantación uniforme. Tejido celular subcutáneo: Cantidad proporcionalmente aumentada para su contextura, con distribución uniforme; no presenta edema en ninguna porción corporal. Sistema Osteomioarticular: Motricidad conservada indolora, reflejos presentes. Sistema Linfático: no hay signos de inflamación ganglionar Peso Inicial (previo a la gestación): 1 mes previo a gestación refiere 87 kg. Talla: 1,58 mts. IMC previo a gestación: 34,85 kg/m2 Según la clasificación de la OMS se encuentra en Obesidad tipo 1 Peso Actual: 96 kg…. IMC actual: 38,46kg/m2 Signos Vitales (tomadas 27/oct) Presión Arterial: 110/70 mmHg. Frecuencia Cardíaca: 95 latidos por minuto Frecuencia Respiratoria: 21 respiraciones por minuto. Temperatura: 37,5o C B.EXAMEN CLÍNICO REGIONAL: CABEZA: Cráneo: Normocéfalo, simétrico, sin traumatismos. Cara: Simétrica, Palidez, surco frontales horizontales. Ojos: Simétricos, cejas abundantes, Párpados: Capacidad de oclusión y apertura completa de los párpados, Esclerótica: Blancas no ictéricas, conjuntivas bulbar pálidas +/+++, Pupilas: Simétricas - isocóricas (3mm) y de forma redondeada, con fotorreacción. Nariz: Localización central, permeable, no secreciones, no lesiones, no masas, no cuerpos extraños, no aleteo nasal, sin perforación de tabique nasal. Oídos: Simétricos, sin deformaciones, conducto auditivo externo permeable, ausencia de exudados. Agudeza auditiva conservada. Cavidad oral: Mucosas orales secas (+/+++) Lengua: Posición central, con movimientos conservados, sin ulceraciones. Boca: Labios delgados, simétricos, arcadas dentarias superior e inferior completas, no presenta caries. CUELLO: Corto, simétrico, no doloroso a la palpación, ausencia de nódulos adenomegalias, tamaño de tiroides conservado, laringe de disposición centrada. Fonación conservada. TÓRAX Y PULMONES Inspección: Tórax simétrico, sin deformaciones, respiración tipo torácico superior con una frecuencia de 19 rpm Palpación: Amplexación conservada y sin esfuerzo en ambos campos pulmonares, no presenta dolor torácico, disposición ósea normal. Auscultación: Murmullo vesicular audible en ambos campos pulmonares, ausencia de sonidos patológicos. Mamas: turgentes, sin tumoraciones en cuadrantes, no dolorosas, pezón de disposición normal no invertido, refiere prurito a nivel de pezones. Sin signos de congestión mamaria, ni secreciones. No se ha manifestado en ningún momento ingurgitación mamaria APARATO CARDIOVASCULAR: A la auscultación: Ruidos cardiacas hipofonéticos, ritmo y frecuencia en todos los focos auscultatorios, no presencia de soplos. Pulsos periféricos palpables rítmicos – perceptibles en distintos focos. ABDOMEN: Dolor a la palpación en hipogastrio, estriaciones marcadas de tonalidad oscura en hemiabdomen inferior, cicatrización transversa infraumbilical. Hernia umbilical acentuada reductible. Altura Uterina: 33 cm Situación: Longitudinal Presentación: Cefálica Posición: Izquierda Latidos Cardíaco Fetales: 135 latidos por minuto Ponderado Fetal: (33- 12) x 155 +/- 100g = 3 255 +/- 100g Dinámica Uterina: Al llegar al servicio es correlativa con amenaza de trabajo de parto. Contracciones uterinas con frecuencia de 8 a 10 por hora, de leve intensidad, duración promedio de 30 a 40 segundos, dolorosas con un EVA de 6/10. Con el reposo en cama 2 horas posteriores estas reducen su frecuencia e intensidad. GENITO-URINARIO: Puntos Renoureterales indoloros a la percusión, Puño-percusión Lumbar negativo bilateral. Genital: No evidencia sangrado ni perdida de líquidos en canal vaginal, no hay rotura de membranas. Se realiza examen digital de cérvix para determinar Puntuación de Bishop, previa a una posible Inducción, el cual nos determina: DILATACIÓN BORRAMIENTO ESTACIÓN CONSISTENCIA POSICIÓN CERVICAL 2 cm ………..1 40%............1 -3……………..0 Intermedia………. 1 posterior………0 SISTEMA NERVIOSO: Función motora y sensitiva: Conservada (retirada al estímulo doloroso). Reflejos osteomusculares: Conservados. Apertura ocular espontánea. V.- EXAMENES AUXILIARES: Hematología: Grupo sanguíneo: “A” Rh + Tiempo de Sangría 2´ 30” Orina: Tiempo de Coagulación: 5´15” Amarilla/ turbia Test No estresante: Prueba rápida de VIH: no reactiva Flora bacteriana abundante Bioquímico: Leucocitos 28 – 32 porfetales campo Negativo: ausencia de desaceleraciones tardías y variables significativas. Movimientos Glucosa: 86 mg/dl Proporción de células epiteliales por hora: 6, Frecuencia cardíaca de base: 136 lpm. Urea: 14 mg/dl abundante Creatinina: 0, 6 mg/dl. Hematíes 1 – 2 /c Hemograma completo: Cristales: uratos amorfos VI.- DIAGNÓSTICO: GB: 10 200 /mm3 -- Abastonados: 2% Filamento mucoide GR: 3,660 000/mm3 Considerar contaminación por flujo Hto: 31% Hb: 9,2 g/dl vaginal. 1. 2. 3. 4. 5. 6. 7. Multigesta de 36 + 4 semanas determinada por Ecografía de 2do trimestre. Amenaza de Parto Pretérmino Alto Riesgo Obstétrico ( por 2 cesáreas previas) Alto Riesgo Reproductivo – Informar paridad satisfecha Descartar Infección de vía urinaria / vaginosis Obesidad Anemia Leve VII.- PLAN TERAPEUTICO: Hospitalización Reposo Absoluto de preferencia en decúbito lateral izquierdo Monitoreo Materno: Control de Funciones Vitales c/2h + examen pélvico + control de dinámica uterina (palpación abdominal o tocografía externa) + evaluar vagina para determinar test de bishop y /o sangrado o salida de líquido. Monitoreo Fetal: Prueba de Bienestar Fetal por Ecografía + test no estresante Solicitar urocultivo, antibiograma y recuento de colonias Solicitar interconsulta a Neonatología por posibilidad de parto Solicitar depósito de paquete globular Brindar consejería sobre ligadura de trompas uterinas dado su Alto riesgo reproductivo. Hidratación Parenteral: NaCl 0, 9% x 1000cc en 20 gotas por minutos Plan ATB: Clindamicina 600mg EV c/6h Gentamicina 80mgEVc/8h Ceftriaxona 2g EV c /12h Cesárea Electiva – posibilidad de Ligadura de trompas uterinas No se brinda administración con corticoides dado que feto es mayor de 34 semanas, no se brinda tratamiento tocolítico dado el mal control prenatal de la gestante y dado que su sintomatología se redujo con el reposo. DISCUSIÓN La paciente según su edad gestacional es clasificada dentro del rubro de prematuridad leve (APP entre 34 – 36+6 semanas)…(1); al no haber presentado pérdidas de líquidos por vía vaginal se descarta que la etiología sea por ruptura prematura de membranas, por tanto entre la etiología del parto pretérmino espontáneo con bolsa íntegra tenemos como causas conocidas… (2): Infección intraamniótica subclínica Causa vascular: isquemia (trombofilia hereditaria o adquirida) o hemorrágica (placenta previa, DPPNI, hemorragia 1º o 2º trimestre de causa no filiada). Sobredistensión uterina: gestación múltiple (responsable del 15-20% de los partos pretérmino), polihidramnios. Causa uterina: cervix corto, despegamiento corioamniótico, malformación uterina. Estrés psicológico/físico. La amenaza de parto pretérmino se define clásicamente como la presencia de dinámica uterina regular asociada a modificaciones cervicales progresivas desde las 22,0 hasta las 36,6 semanas de gestación. No obstante, estos parámetros presentan una baja sensibilidad y especificidad para predecir el parto pretérmino. En la mayoría de casos en los que la paciente ingresa con el diagnóstico clásico de amenaza de parto pretérmino, el riesgo real de desencadenarse el parto es muy bajo (20 - 30%)… (3). Existen métodos objetivos que evalúan este riesgo con una mejor capacidad predictiva y con una alta especificidad permitiendo descartar los falsos positivos. Entre estos métodos podemos destacar la ecografía transvaginal y métodos bioquímicos como la fibronectina, la detección de IGFBP-1 (Partus test®) o PAMG-1 (Parto Sure®), los 2 ultimos no disponibles en Perú. Frente a una paciente en la que se objetiva dinámica uterina regular, se deben realizar sistemáticamente y de manera ordenada (4): - Anamnesis dirigida - Exploración física (descartar otro posible foco que de origen al dolor y/o a la dinámica uterina: fiebre, peritonismo, puño percusión...) - Exploración Obstétrica: 1. Comprobar frecuencia cardiaca fetal positiva. 2. Valoración del abdomen (altura uterina, estática fetal, irritabilidad uterina...). 3. Espéculo: visualización del cérvix (descartar amniorrexis, metrorragias...). 4. Tomar muestras para cultivo: Previo al tacto vaginal. a. Frotis rectal y vaginal (1/3 externo de vagina) para SGB. b. Frotis endocervical SÓLO si existe exposición de membranas. c. Sedimento y urinocultivo. 5. TV: valoración cervical mediante el Índice de Bishop (ver anexo 4). 6. Ecografía transvaginal: Medición de la longitud cervical (ver anexo 3). 7. RCTG: Dinámica uterina y descartar signos de pérdida del bienestar fetal. 8. Analítica: Hemograma, bioquímica básica, coagulación y PCR. EVALUACIÓN DEL RIESGO (5) Se considerarán pacientes de alto riesgo cuando estén presentes UNO O MÁS de los siguientes criterios: Criterios clínicos: 1. Bishop = 5. 2. Parto pretérmino anterior espontáneo antes de la semana 34 3. Pérdida gestacional tardía (= 17.0 semanas). 4. Gestación múltiple. 5. Portadora de cerclaje cervical en gestación actual. Criterios ecográficos Gestaciones únicas: Longitud cervical < 25 mm antes de las 28.0 semanas. Longitud cervical < 20 mm entre las 28.0 y 31.6 semanas. Longitud cervical < 15 mm a las 32 semanas o más INDICACIONES DE CESÁREA ELECTIVA(1) De acuerdo con la evidencia médica disponible son indicaciones de cesárea electiva: - Presentación de nalgas, transversa u oblicua: se ofrecerá siempre una versión cefálica externa a las 36 semanas. - Macrosomía fetal: Se considerará la necesidad de practicar una cesárea electiva cuando el peso fetal estimado sea igual o superior a 5000g. En pacientes diabéticas tipo I cuando el peso fetal estimado sea igual o superior a 4500 g. - Placenta previa - Infecciones maternas: gestantes portadoras de condilomas acuminados que afecten extensivamente el canal blando. Pacientes VIH+, afectas de herpes genital (ver protocolo específico). - Cesárea iterativa: = 2 cesáreas anteriores (riesgo de ruptura uterina del 1,4%). - Gestantes sometidas a cirugía uterina previa con apertura de cavidad endometrial (miomectomia) - Cesárea previa con incisión uterina corporal vertical o clásica o histerotomía transversa ampliada en “T”: (riesgo de ruptura uterina del 1.6% y 6% respectivamente). - Compromiso fetal que contraindique la inducción-monitorización de la FCF del parto: (malformaciones fetales, alteraciones Doppler, alteraciones del RCTG arritmias fetales...) - Patología médica materna que desaconseje parto vaginal (cardiopatía, riesgo AVC…) - En algunos casos de prematuridad, CIR y gestaciones múltiples BIBLIOGRAFÍA (1) PACHECO ROMERO, J. “GINECOLOGÍA OBSTETRICIA Y REPRODUCCIÓN”. Edit REP. 2da edición 2007. Lima. TOMO II (2) PROTOCOLO: Manejo de la paciente con riesgo de parto pretérmino. CLINICA BARCELONA – HOSPITAL MATERNO INFANTIL UNIVERSITARIO SANT JOA DE DÉU. Archivo PDF: https://www.medicinafetalbarcelona.org/clinica/images/protocolos/patologi a_materna_obstetrica/manejo%20de%20la%20paciente%20con%20riesgo %20de%20parto%20prematuro.pdf (3) PROTOCOLO: Amenaza de parto pretérmino. CLINICA BARCELONA – HOSPITAL MATERNO INFANTIL UNIVERSITARIO SANT JOA DE DÉU. Archivo PDF: https://www.medicinafetalbarcelona.org/clinica/images/protocolos/ patologia_materna_obstetrica/amenaza_de_parto_pretermino_hcp_hsjd.pdf (4) BAJO ARENAS, M; y otros autores. “FUNDAMENTOS DE OBSTETRICIA – SEGO”. Madrid. Abril 2007 (5) CIFUENTES, Rodrigo. “URGENCIAS EN OBSTETRICIA”. Edit. DISTRIBUNA. Bogota- Colombia 2007
Anuncio
Documentos relacionados
Descargar
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados