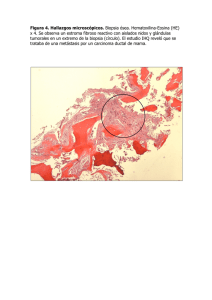
Protocolo Tumores de Tejidos Blandos Archivo
Anuncio

HOSPITAL UNIVERSITARIO SAN VICENTE DE PAÚL SERVICIO DE ORTOPEDIA Y TRAUMATOLOGÍA TUMORES DE TEJIDOS BLANDOS PROTOCOLO Con relativa frecuencia, al consultorio del cirujano ortopedista, llegan pacientes con tumores de los tejidos blandos (TTB) tanto de las extremidades como del tronco, de ahí la importancia de protocolizar el enfoque diagnóstico y terapéutico de dichos pacientes. Con una incidencia estimada en los Estados Unidos de 300 TTB benignos y 1 TTB maligno por cada 100.000 habitantes1, el cirujano ortopedista debe tener la capacidad de identificar las características que diferencian a un tumor benigno de uno maligno, para de esta manera hacer un diagnóstico precoz que conduzca a un tratamiento efectivo y a una sobrevida satisfactoria. EPIDEMIOLOGÍA Y PRESENTACIÓN CLÍNICA Se definen como tejidos blandos todos aquellos tejidos profundos con respecto a la piel, incluyendo los músculos voluntarios, los tejidos graso, fibroso y vascular derivados del mesodermo, y el tejido neural periférico que se deriva del neuroectodermo2. El 60% de los sarcomas de TTB se presentan en las extremidades, el 30% en el tronco y la pelvis y el 10% en cabeza y cuello3. Desafortunadamente las características epidemiológicas y clínicas de los pacientes que presentan TTB malignos no son sustancialmente diferentes de los TTB benignos, por eso cuando nos enfrentamos a este tipo de patología debemos tener en mente 7 preguntas en la evaluación clínica4, a saber: 1. Desde hace cuanto tiene la masa? Tumores que están presentes por largo periodo de tiempo tienden a ser benignos, por el contrario de masas que aparecieron hace poco tiempo y han ido creciendo progresivamente, las cuales deben hacer sospechar en malignidad. Existen excepciones tales como los sarcomas sinoviales que están presentes durante años, y por su naturaleza crónica pueden desorientar al clínico en el diagnóstico. 2. La masa ha aumentado de tamaño? El aumento de tamaño indica actividad mitótica; las lesiones malignas tienden a crecer progresivamente. Sin embargo la no progresión del tamaño no descarta lesión maligna. 3. La masa es dolorosa? Los sarcomas causan dolor secundario a inflamación en la zona reactiva del tumor. Algunas veces se presenta necrosis y hemorragia en el tumor, lo que lleva a un proceso inflamatorio severo con dolor agudo y crecimiento progresivo, cuadro que puede simular un absceso o trauma muscular. 4. Existe historia de trauma? Una historia de trauma penetrante sugiere la presencia de un cuerpo extraño, de infección o de pseudoaneurisma. El trauma no penetrante puede resultar en formación ósea heterotópica. 5. Existe historia previa de cáncer? Neoplasias malignas, como carcinomas de mama y pulmón, melanomas y linfomas pueden dar metástasis a los tejidos blandos. 6. Evidencia de signos y síntomas sistémicos? Síntomas sistémicos como fiebre, escalofríos o pérdida de peso pueden ser producidos por abscesos, al igual que por lesiones malignas como linfomas, sarcoma de Ewing y plasmocitomas extramedulares, entre otros. 7. Existe historia familiar de masas de tejidos blandos? Varias patologías como neurofibromatosis, lipomas hemangiomas, tienen un patrón de herencia familiar. y En cuanto al examen físico se debe tener en cuenta realizar una evaluación minuciosa de la masa, definiendo tamaño, lesiones mayores a 5 cm son sospechosas de malignidad4, adherencia a planos profundos, lesiones móviles y superficiales son generalmente benignas, dolor, las lesiones dolorosas son sugestivas de malignidad. Además se debe examinar toda la extremidad en busca de lesiones “satélites” y metástasis a nódulos linfáticos, y se debe hacer un examen detallado del abdomen en busca de hepato o esplenomegalia. EVALUACIÓN IMAGENOLÓGICA Y DE LABORATORIO Se recomienda realizar siempre una radiografía simple en dos planos (AP y lateral) como inicio del estudio de los TTB5. Los Rx simples sirven para definir si la lesión viene del hueso, de la periferia del hueso o es definitivamente de los tejidos blandos. Si la lesión es de los tejidos blandos se debe buscar en los Rx si la masa rodea o invade el hueso, si hay reacción perióstica o si hay mineralización de la masa. Los TTB benignos o malignos generalmente no comprometen el hueso, pero excepcionalmente se pueden ver compromiso óseo en los dedos en los tumores de células gigantes de la vaina sinovial. El patrón de mineralización de la masa también nos puede orientar en el diagnóstico, generalmente la mineralización central o desordenada o con patrón cartilaginoso es sospechosa de malignidad1. La ecografía de tejidos blandos tiene utilidad en el enfoque diagnóstico ya que ayuda a definir las características sólidas o quisticas de una masa determinada, sin embargo los resultados son operador dependiente y se prefieren imágenes más especializadas tales como la TAC o la RMN. La TAC tiene indicaciones precisas las cuales son la evaluación de lesiones con mineralización o con compromiso óseo cortical. Este examen se debe dejar más para estudios de extensión en lesiones malignas1. El examen más sensible y específico en la evaluación de los TTB es la resonancia magnética nuclear (RMN)6. Su uso está indicado siempre que no se pueda hacer un diagnóstico preciso con la evaluación clínica, y como planeación preoperatoria. Las ventajas de la RMN son la excelente diferenciación de varios tipos de tejidos blandos, adecuadas imágenes de la médula ósea, la posibilidad de imágenes multiplanares y la opción de reconstrucciones vasculares. Existen 5 patologías que pueden ser diagnosticadas con precisión basadas en la RMN y son: gangliones, lipomas, linfangiomas, sinovitis villonodular y la fibromatosis1. En el resto de patologías la RMN nos sirve para definir los bordes del tumor, el compromiso de los compartimentos y observar lesiones satélites no detectadas. La gamagrafía, como estudio de extensión, no está bien definido en lo TTB, por lo tanto no se recomienda1. En los casos de sospecha de malignidad se recomienda realizar estudios de extensión tales como Rx PA y lateral de tórax y TAC de tórax, pruebas de laboratorio como cuadro hemático completo y pruebas de función hepática. En los sarcomas viscerales y retroperitoneales, la TAC abdominopélvica con contraste es la modalidad diagnóstica más apropiada, combinada con los exámenes ya mencionados para la adecuada estadificación7. BIOPSIA Cuando la etiología de un TTB no es clara se debe realizar una biopsia. La biopsia es un importante paso en el diagnóstico, sin embargo es un arma de doble filo, ya que cuando es hecha inapropiadamente puede tener resultados catastróficos8. Existen tres formas de realizar una biopsia: biopsia con aguja, biopsia abierta incisional, biopsia abierta excisional. Las biopsias con aguja bien sea aguja fina (BACAF) o con aguja trucut no se recomiendan en los TTB, debido a la poca representatividad de la muestra con relación a la totalidad de la masa. La biopsia incisional es la más recomendada, teniendo en cuenta varios principios en su realización8. Se debe usar torniquete y el vaciamiento se debe realizar por gravedad. La incisión en piel debe estar orientada hacia que el trayecto biopsiado pueda ser resecado si la lesión resulta ser maligna y requiera un tratamiento quirúrgico definitivo. No se deben levantar colgajos grandes de piel, por el contrario se debe llegar directamente al tumor, teniendo en cuenta realizar una meticulosa hemostasia. No se deben realizar disecciones entre planos musculares ni de paquetes vasculonerviosos. Se debe obtener una muestra representativa del tumor, teniendo en cuenta no producir sangrado excesivo o heridas que no se puedan cerrar después. En lo posible no usar drenes; cerrar la herida con puntos separados sin dejarla a tensión. La biopsia excisional solo se debe usar para pequeñas masas, en las que el cirujano no tenga duda de su benignidad7. Las complicaciones de las biopsias, están básicamente relacionadas con la herida quirúrgica y son básicamente infección, retraso en la cicatrización, formación de hematomas y heridas inapropiadas para el tratamiento definitivo. En lo posible, los pacientes con sospecha clínica de malignidad deben ser tratados en un hospital de tercer nivel de complejidad, y la biopsia debe ser realizada por el mismo cirujano que va a realizar el procedimiento definitivo. El patólogo debe tener experiencia en la evaluación de TTB, la muestra debe llegar prontamente a sus manos y se deben realizar pruebas de inmunohistoquímica con marcadores7 tales como vimentina, desmina, actina, leu 7, antígeno de membrana epitelial, keratina, S100, antígeno de factor VIII o mioglobina. TUMOR DE TEJIDOS BLANDOS EVALUACIÓN CLÍNICA SOSPECHA DE MALIGNIDAD * BENIGNO** RX SIMPLES ♣ ♣ ♣ NORMAL RX SIMPLES RMN RX TÓRAX ANORMALψ ♣ ♣ SEGUIMIENTO CLÍNICO BIOPSIA EXCISIONAL BIOPSIA INCISIONAL INMUNOHISTOQUÍMICA • • CLASIFICACIÓNϖ ESTADIAJE ALTO GRADO • • • RESECCIÓN ONCOLÓGICA RADIOTERAPIA QUIMIOTERAPIA BAJO GRADO RESECCIÓN ONCOLÓGICA GRUPO ONCOLOGÍA HUSVP SEGUIMIENTO EVALUACIÓN CLÍNICA C/3 MESES TAC TÓRAX C/6 MESES RMN C/AÑO MARGEN <2 CM= RADIOTERAPIA CONVENCIONES * Tumores de > 5 cm, adheridos a planos profundos, dolorosos, de crecimiento progresivo. ** Tumores de < 5 cm, de varios años de evolución, móviles, no dolorosos. ψ Evidencia de reacción perióstica, compromiso de la cortical, calcificaciones intralesionales. ϖ Clasificación TNM y grado histológico; estadificación (ver anexo) REFERENCIAS 1. Damron T; Beauchamp C; et al. Soft-tissue lumps and bumps. J Bone Joint Surg Am 2003;85;6.1142-1155 2. Enzinger and Weiss. Soft Tissue Tumors. Mosby 4 edición; 2001 3. Rydholm A. Berg NO. et al. Epidemiology of soft tissue sarcoma in the locomotor system. Acta Pathol Microbiol Inmmunol Scand [A].1984;92:363-74 4. Sim F. Frassica F. Soft tissue tumors: diagnosis, evaluation and management. J Am Acad Ortho Surg. 1994;2:202-211 5. Massengill AD. Seeger LL. The role of plain radiography, computed tomography, and magnetic resonance imaging in sarcoma evaluation. Hematol Oncol Clin North Am. 1995.9:571-604. 6. Richardson ML. Kilcoyne RF. Magnetic resonance imaging of musculoeskeletal neoplasms. Radiol Clin North Am. 1986; 24:529-67 7. Protocolos del INC 8. Springfield DS, Rosemberg A. Biopsy: complicated and risky. J Bone Joint Surg AM. 1996; 78:639-43 ANEXO CLASIFICACIÓN TNM T Tx Primario no evaluable T0 No evidencia de tumor T1 Tumor menor de 5 cm en su diámetro mayor T1a Superficial T1b Profundo T2 Tumor mayor de 5 cm en su diámetro mayor T2a Superficial T2b Profundo N Nx Compromiso nodal no evaluable N0 Sin compromiso ganglionar regional N1 Con compromiso ganglionar regional M Mx Metástasis no evaluables M0 Sin metástasis M1 Con metástasis GRADO HISTOPATOLÓGICO GX No evaluable G1 Bien diferenciado G2 Moderadamente diferenciado G3 Pobremente diferenciado G4 Indiferenciado ESTADIFICACIÓN ESTADO I II GRADO N M A G1-2 T1a T1b N0 M0 B G1-2 T2a N0 M0 A G1-2 T2b N0 M0 B G3-4 T1a T1b N0 M0 C G3-4 T2a N0 M0 G3-4 T2b N0 M0 N1 M0 N0 M1 III IV T Cualquier G oT Cualquier G oT