Bacteriología
Anuncio

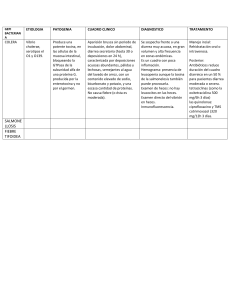
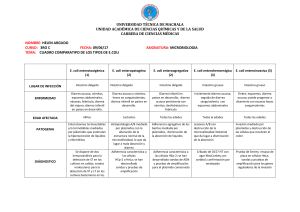
Bacteriología El paciente, un niño de 8 años de edad con una historia de dos días de diarrea, presentó una fuerte diarrea, con 14 movimientos al día, que se volvió sanguinolienta. También se quejaba de dolor al defecar. Había vomitado una vez. Había asistido a una barbacoa 6 días antes. Afirmaba que su madre le había hecho comer, aunque no le gustaba, una hamburguesa que estaba roja por dentro. El examen físico no prsentaba gravedad excepto por una obvia deshidratación. Los hallazgos de laboratorio más significativos fueron un recuento de leucocitos en sangre de 13000/mm3 con 9700 neutrófilos/mm3; una tinción de azul de metileno de heces que presentaba abundantes células polimorfonucleares y prueba de sangre en heces positiva. Fue tratado y mejoró rapidamente y fue dado de alta en 24h. El cultivo de las heces en agar MacConkey con sorbitol dio lugar a colonias de bacilos Gram negativos no fermentadores del sorbitol. Una prueba adicional confirmó el diagnóstico. Historia clínica Niño de 8 años Historia de dos días de diarrea (14 mov./día) sanguinolienta Dolor al defecar Vomitó una vez Barbacoa 6 días antes Hamburguesa roja por dentro Examen físico No presenta gravedad Deshidratación Pruebas complementarias Leucocitos en sangre 13000/mm3 – Neutrófilos 9700/mm3 Tinción de Azul de metileno de heces: ↑↑ céls.- PMN Sangre en heces :+ Coproc. A. MacConkey con sorbitol: BG- no fermentadores de sorbitol Enterobacteriaceae Catalasa +/Oxidasa – Inmóviles o móviles por flagelos perítricos Metabolismo: – Anaeriobio facultativo – Fermentación ác.mixta/butilen glicólica – Fermentan glucosa – Reducen nitratos a nitritos Patogenicidad – Ag O polisacáridos del LPS – Ag H flagelos – Ag K cápsula Cuadro clínico: infecciones nosocomiales. Mutualistas intestinales. Enterobacteriaceae Principales patógenos: – E.coli – Klebsiella Diagnóstico: – Enterobacter •EMB (Eosine Methylene Blue Agar) •MacConkey – Serratia •KIA, TSI – Yersinia spp – Salmonella – Proteus – Shigella ¿Qué microorganismos pueden causar este cuadro patológico? Bacillus cereus (BG+) Clostridium difficile Salmonella (BG-, no responde al tto.) Campylobacter jejuni Yersinia enterocolitica Aeromonas (BG-) Shigella Escherichia coli ¿Cuál es el agente etiológico más probable? Escherichia coli enterohemorrágica (ECEH) O157:H7 Datos más importantes que señalan a este microorganismo como el agente etiológico Colitis hemorrágica – Sangre y leucos. en heces Dolor al defecar Ausencia de fiebre Ingestión de carne mal cocinada Perído de incubación: 3-4 días ECEH Bacilo G-, anaerobio facultativo No esporulado. Sensible a la desecación. Catalasa +, oxidasa Fermetador de lactosa, no de sorbitol Indol + Ureasa – Sin producción de gas Inmóvil Fimbrias, plásmidos ¿Cuál es el principal factor de virulencia? Adhesinas – Adhesión a céls para evitar ser arrastradas. Son muy especializadas e incluyen: Factores antigénicos de colonización (CFAI, CFAII, CFAIII) Fimbrias de adherencia y agregación Exotoxinas – Tox. Shiga: también se denominan verotoxina (Stx-1, Stx-2 para ECEH) para diferenciarlas de la toxina de Shigella dysenteriare. – Estimulan la expresión de citocinas inflamatorias (TNF-α…) ¿Cómo está codificado genéticamente? Las exotoxinas están codificadas en el genoma de profagos integrados en el cromosoma bacteriano Elementos genéticos móviles: - fagos - transposones - plásmidos - islas de patogenicidad Genes de virulencia. Codifican: – Verotoxina (stx1 y stx2) Inhiben síntesis protéica inactivando sub. 60S y producen daño celular. – Intiminina (gen eae) En la isla patogenicidad LEE. Adhesion de la bacteria al enterocito Destrucción de microvellosidades – Enterohemolisina (Ehly) (*): fenómeno de attaching and effacing (*) Además del cultivo, ¿qué otros métodos han probado ser útiles para la detección? Aglutinación – 56 serotipos, el más frecuente O157:H7 PCR (sondas): confirmación de la toxina por genes del bacteriófago. Detección de tox. en cultivo celular ⇨ cultivo de bacts. en medio líquido: infusión cerebro-corazón. Toxina ⇨ caldo por filtro 0,22µm ⇨ pasa toxina (no bacts). Inoculacion en céls. ⇨ si existe daño ⇨ hay tox. Otras pruebas para identificación MacConkey – Fermenta lactosa (+) – Suplementado con Sorbitol (-) EMB (Eosine Methylene Blue Agar): halo verde metálico TSI (Triple Sugar Iron): E. coli (A/A gas) Shigella (K/A) Christensen Urea Slant: E. coli (-, amarillo) Proteus (+, rosa) Galería API20E ¿Cuál es la fuente de infección de este microorganismos? Carne de vacuno contaminada poco cocinada Vegetales sin cocinar y frutas Leche cruda Ingestión de agua no cloradas y/o contaminadas (traguito de piscina) Transmisión persona - persona en familia, centros de atención infantil… ¿Cómo se extiende? ¿Cómo puede evitarse la infección? Cocinar bien la carne de vacuno, especialmente la carne picada. (Tª68º) Desarrollo de sistemas en granjas y carnicerías evitar contacto con desechos intestinales Irradiar la carne? Pasteurizar la leche y productos lácteos Proteger, purificar y clorar los abastecimientos de aguas públicas y piscinas Asegurar higiene adecuada en jardines infantiles: lavado frecuente de manos con jabón Notificación de brotes de serotipos implicados (epidemiología) ¿Qué cuadros patológicos son causados por este microorganismos? Colitis hemorrágica (Stx-1) – Incubación 3-4 días – Lesiones ulcerosas hemorrágicas Actividad necrosante de la toxina – Duración aprox. una semana (con fiebre escasa o nula) Cuadros patológicos: Síndrome hemolítico urémico – Provocado tras la unión de Stx-1, Stx-2 o ambas a una molécula receptora glucolipídica (Gb3 o Gb4) que se encuentra en la superficie de las células endoteliales renales e intestinales. En el riñón En el intestino insuficiencia renal aguda, trombopenia. destrucción de las microvellosidades. – Se da en niños (<5 a) o personas de edad avanzada – 2-7% de las infecciones por ECEH derivan en esta complicación; siendo la causa más frecuente de insuficiencia renal aguda en niños. ¿Qué terapia fue utilizada para el tto del paciente? Enfermedad autolimitante (4-9 días) ⇨ reposición de líquidos y electrolitos. Contraindicado tto con antibióticos E.coli enteroinvasor (ECEI) 14 serogrupos Antígeno: Ag O; OMP plasmídico Infección: diarrea benigna febril; en heces: sangre, leucos. y moco. Diagnóstico: test Sereny. PCR (genes codificantes OMP). Invasión colón. E.coli enterotoxigénico (ECET) Toxina termolábil (LT) ⇨ ↑ AC y termoestable (ST) ⇨ ↑ GC. CFA ⇨ adhesión. Infección: Diarrea del viajero y secretora. Enteritis autóctona. Diagnóstico: Detección de enterotoxinas por látex y PCR. Transmisión: agua y alimentos contaminados. Portadores asintomáticos Antígenos: E.coli enteropatógeno (ECEP) 21 serotipos Antígenos: pili; receptor de intiminina translocado ⇨ unión intimina ⇨ destrucción microvellosidades Infección: Diarrea líquida con moco, anorexia y vómitos. Heces no sanguinolientas. Diagnóstico: cultivo E.coli Transmisión: Guarderías, hospitales, persona – persona. E.coli enteroagregativa (ECEAg) Patrón de adherencia agregativa(AAFs) (capacidad de aglutinarse entre sí ~ ladrillos. Biopelícula: ↑ secreción mucosidad en intestino delgado) Infección: Diarrea infantil persistente y sanguinolienta. Diagnóstico: cultivo con patrón de adherencia agregativa. Grupo riesgo: lactantes en paises en vías de desarrollo. ¿Preguntas?