- Ninguna Categoria
Presentación de PowerPoint
Anuncio
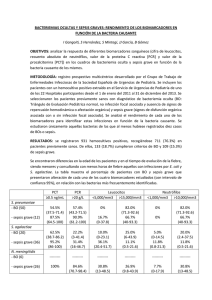
Papel de la Procalcitonina en la sepsis neonatal precoz Antonio Cuñarro Alonso 7 de Octubre 2015 SRIS: al menos 2 criterios, siendo la Tª o el recuento BACTERIEMIA: invasión y proliferación de bacterias, hongos o virus en el torrente circulatorio. SEPSIS: Síndrome de Respuesta Inflamatoria Sistémica (SRIS) en contexto de infección probada o sospechada. leucocitario imprescindiblemente uno de ellos • • • • Tª >38.5ºC ó <36ºC Leucocitos >34.000 ó <5.000/mm3 Frecuencia cardiaca >180 ó <100 lpm Frecuencia respiratoria >50 rpm Clasificación de la sepsis según: Mecanismos de Transmisión: Tiempo de Adquisición: (NICHD Vermont Oxford Networks) ~ Vertical o Ascendente ~ Nosocomial ~ Comunitaria ≠ ~ Precoz < 3 días de vida (<7 días, Active Bacterial Core surveillance/Emerging Infections Program Network. JAMA 2008; 299:2056-65.) ~ Tardía (3-89*/120 días) * Franciosi RA. J Pediatr 1973;82(4):707-18 Sepsis Precoz según el CDC: •Infección probada en el cultivo de LCR o hemocultivo de un RN menor de 7 días (<72 horas si es VLBW). En >3 días los gérmenes son flora nosocomial más que materna; y los riesgos derivan del cuidado asociado en UCIn más que del riesgo perinatal. Puopolo. NeoReviews Vol 9 Nº 12. Dec 2008. “El problema de la sepsis” “Everyone who graduates from an accredited residency program is expert in managing newborn infants with possible sepsis”. Richard A. Polin M.D. Morgan Stanley Children’s Hospital Columbia University “El problema de la sepsis” • La sepsis es causa primordial de morbilidad y mortalidad neonatal. • “Riesgo de sepsis” (o “sospecha de sepsis”) es uno de los diagnósticos más frecuentes en la UCIn. • Los test diagnósticos para sepsis neonatal precoz, nos ofrecen escasa seguridad (pobre valor predictivo positivo). Falsos positivos “Patrón oro”: Hemocultivo Falsos negativos “El problema de la sepsis” • La identificación de neonatos en riesgo, se basa casi invariablemente en una “constelación” de signos y síntomas ni sensibles ni específicos. • La clínica suele instaurarse tras unas horas asintomáticos y con “buen aspecto”. S. agalactie: 90% debuta en <24 horas Heath PT. Lancet 2004 Jan 24;363 (9405) 25-40% sepsis con clínica inespecífica. 25% como neumonía (distress). Meningitis (5-10%), generalmente sin clínica SNC sino respiratoria. • Por ello es muy frecuente tratar con antibióticos de amplio espectro a niños en espera de evolución clínica y cultivos. Neto et Al. Arch Dis Child Fetal Neonatal Ed 2008;93:F90-3 Opciones para el clínico: • 1.- Identificación temprana de neonatos con sepsis y tratamiento precoz. • 2.- Distinguir entre aquellos que requerirán tratamiento, de los que no: – Neonatos de riesgo pero con “buen aspecto”. – Neonatos con clínica, pero no infectados. • 3.- Detención del tratamiento antibiótico tan pronto se descarte infección. GRUPO de HOSPITALES CASTRILLO, diciembre 2008 López Sastre JB et al. Sepsis en el periodo neonatal. Evid Pediatr 2008;4:68 • SEPSIS NEONATAL (1.08‰): evidencia de infección (hemocultivo positivo) en presencia de SRIS: Sintomatología clínica (aspecto séptico y/o ≥ 2 signos o síntomas de infección), y Alteraciones analíticas: An Pediatr (Barc) 2006;64(4):341-8 – Recuento leucocitario anormal (según Manroe et al) – PCR > 10 mg/L; y/o – PCT ≥ 0.65 ng/mL • SEPSIS VERTICAL CLÍNICA (2.54‰): SRIS de probable etiología infecciosa, con cultivo negativo: - Presencia de factores de riesgo de transmisión vertical; y/o - Aislamiento de patógenos en canal genital materno o en exudados periféricos (faríngeo, ótico) del RN, tomados en las primeras 24 horas de vida. FACTORES QUE IMPLICAN RIESGO OBSTÉTRICO DE INFECCIÓN • EXISTENCIA DE GÉRMENES TRANSMISIBLES EN CANAL DE PARTO • Parto prematuro • Rotura prematura (< 37 semanas) y/o prolongada: bolsa rota > 18 horas. • Fiebre materna intraparto > 38º C (riesgo x 5) • Bajos niveles de anticuerpos frente a SGB* o gran inóculo* (105 ufc/mL): – – – – (riesgo x 2) La fiebre 2ª a epidural generalmente se resuelve en 2-4 horas y no es > 38.5ºC Sólo el 4% de parturientas que recibieron epidural, tuvieron fiebre. CDC 2003-4. Verani. Clin Perinatol 37 (2010): 375-92 Antecedentes de hermano con sepsis por SGB (riesgo x 2) Bacteriuria materna por SGB en la presente gestación. N Engl J Med 2000;342:17 • Edad materna <20 años* • Raza* negra (riesgo x 4 Phares. JAMA 2008;299:2056-65) o Hispana • Exámenes ginecológicos frecuentes en el parto o monitorización interna >12 h. • Sospecha de corioamnionitis: (riesgo x 2) (x 2) fiebre materna, dolor abdominal bajo, amnios maloliente… FACTORES de RIESGO de SEPSIS: 1+1 2 Pediatr Clin N Am 51 (2004); 939-59 CONDICIONES Bolsa rota > 18 horas INCIDENCIA DE SEPSIS 1% SGB positivo (sin profilaxis) 0.5-1% SGB positivo (con profilaxis) 0.2-0.4% SGB positivo y Bolsa rota > 18 horas o fiebre o prematuridad 4-7% Corioamnionitis 3-8% SGB positivo y Corioamnionitis 6-20% Bolsa rota > 18 horas y Prematuridad 4-6% Bolsa rota > 18 horas y Apgar bajo 3-4% 1.- La sepsis es causa primordial de morbilidad y mortalidad neonatal. SEPSIS VERTICAL: • • • Causada por gérmenes localizados en el tracto genital materno. Colonizan al feto ANTES del parto (vía ascendente) o DURANTE éste por contacto directo con secreciones maternas contaminadas. Se han reportado incidencias variables de 1 a 10 casos por 1.000 recién nacidos vivos. • Escobar et al refieren que sólo el 2,2% de los RN estudiados por sospecha de sepsis cumplieron después criterios de infección invasiva. Por cada RN infectado se tratan 11-30 neonatos sanos • IAP: disminución de la incidencia de sepsis vertical (Grupo Castrillo): – – • De cualquier etiología: 56% Por SGB: 73% (1.25‰ en 1996 → 0.33‰ en 2008) Sepsis precoz (USA): • • • • • 1993: 1.7‰ RN vivos 1998: 0.52‰ Rn vivos 2003-2005: 0.31‰ Rn vivos. 2006: 0.40‰ Rn vivos Disminución de la diferencia entre blancos-negros en un 68%. – • Pero aún está en 0.73‰ Rn vivos entre los neonatos negros. La IAP no modifica la incidencia de Sepsis tardía (7-89 días): – USA: incidencia estable en torno a 0.3-0.36‰ Rn vivos. (∼38% vs ∼24%) 0.40 Sepsis precoces en España. Evolución 1996-2008. MICROORGANISMOS MÁS FRECUENTES (GRUPO CASTRILLO) S. agalactiae 1996 50.7% 2003 29.2% 2008 30.9% E. Coli 1996 11.2% 2003 26% 2008 25,5% Listeria monocytogenes 1996 1.7% 2003 3.1% 2008 12,7% Enterococus faecalis 2003 8.6% 2008 5,5% Enterobacter 2008 4% Klebsiella 2008 1,8% SEPSIS DE TRANSMISIÓN VERTICAL MORTALIDAD MORTALIDAD: 8,7% en 1996 5.3% en 2003. “GRUPO CASTRILLO 1996” • En relación con el PRn: – < 1.500 g: 30,6% de mortalidad (35% en 2008). – ≥1.500 g: 5,3%. • En relación con el germen causante: – más graves las sepsis por E. coli (22% de mortalidad) – S. agalactiae (5-10%). – E. faecalis (<3%). • En relación con el tiempo de inicio de la sintomatología: – comienzo antes de las 6 horas: mortalidad del 12,6%. – entre las 6 y 24 horas: 7,2%. – > 24 horas: 1,7%. ~ 20% <24 h Test diagnósticos de sepsis • Hemocultivo – – • Urocultivo – • Baja especificidad y VPP. No recomendado de rutina. Cultivos de superficie – – • No en sepsis precoz Aspirado gástrico – • falsos positivos/negativos (volumen). Catéteres umbilicales (contaminación) Axila, CAE, ingle… pobre VPP. Colonización. Aspirado traqueal – Valorable si se obtiene inmediatamente tras intubación (<4 horas). • Punción lumbar • Hemograma (fórmula / recuento, plaquetas) • Reactantes de fase aguda INTERPRETACIÓN DE RESULTADOS ANALÍTICOS HEMOGRAMA SUGERENTE DE INFECCIÓN SI: • • Leucocitosis: – Cordón: > 35.000/mm3 – 6 - 24 horas: > 30.000/mm3 – 48 horas: > 20.000/mm3 Leucopenia < 5.000/mm3 Poco sensibles e inespecíficas • Neutrófilos (12 horas de vida). Manroe et al. J Pediatr 95:89, 1979 - Neutropenia < 1.440/mm3 (sobre todo si se asocia a Distress Respiratorio) - Neutrofilia > 15.000mm3, desviación izquierda o granulaciones tóxicas. • Plaquetopenia < 100.000/mm3. Inespecífico (10-60% de los RN sépticos) Evaluación inicial normal en > 30% casos. Valorar repetir hemograma en 6-12 horas si existen dudas. INTERPRETACIÓN DE RESULTADOS ANALÍTICOS (II) Manroe et al. J Pediatr 95 (1):89-98, 1979 • INDICE INFECCIOSO (de Oski): Neutrófilos inmaduros (cayados + metamielocitos) Neutrófilos totales (NI + segmentados) • SUGERENTE DE INFECCIÓN SI: – RNPt (<32 semanas) > 0,2 – RNT de 0 – 24 h > 0.16 60-120 h > 0.13 5-28 días > 0,12 ‡ Ni/Nt > 0,3: sensibilidad 91%. ‡ Dudoso si > 0,10: repetir a las 6-12 horas. A single determination of the I/T ratio has a poor positive predictive accuracy (approximately 25%) but a very high negative predictive accuracy (99%). Lloyd BW. Arch Dis Child. 1982;57(3):233–235 • En general los test diagnósticos de sepsis tienen un alto VPN, pero un pobre VPP. • En 166,092 neonatos con “sospecha de sepsis precoz”, cuando los valores de leucocitos, neutrófilos totales, índice I/T y plaquetas fueron NORMALES, sólo el 0,6% de los niños tuvieron un hemocultivo positivo (VPN 95%). • Bajas cifras de leucocitos y neutrófilos totales; y altos índices de I/T, se asocia a riesgo aumentado de hemocultivo positivo (VPP 20-40%). • La cifra total de leucocitos y la de neutrófilos era marcadamente menor (29 y 39%, respect.), y el índice I/T mayor (133%) en neonatos infectados VS no infectados; y su rendimiento es muy superior >4 horas de edad. • La cifra de plaquetas no prefijo infección independientemente de la edad. • Valores aislados o seriados de neutrófilos no sirven de ayuda en el diagnóstico de la sepsis precoz, ni en la duración de la antibioterapia en neonatos >35 semanas, sintomáticos, con hemocultivo negativo y nacidos de madres con sospecha de corioamnionitis. POSIBLES ALTERACIONES EN EL HEMOGRAMA EN DETERMINADOS PROCESOS NO INFECCIOSOS Hijos de madres hipertensas. Hemorragia periventricular. Incompatibilidad Rh. Asfixia (Apgar <5 a los 5´). Leucopenia (Neutropenia). Hijos de madres tratadas con corticoides. Leucocitosis. Fiebre materna. Oxitocina intraparto (>6 horas). Parto laborioso: >18 h, nalgas, forceps... Convulsiones. Asfixia (Apgar <5 a los 5´). Hipoglucemia (< 30 mg/dL). Sd de Aspiración meconial (SAM). Llanto prolongado (>4 minutos). Neumotórax. Hemorragia intraventricular. Enfermedad hemolítica, cirugía, altitud… Neutrofilia y aumento del índice de Oski. (entre 6-120 h) FACTORES NEONATALES SIN EFECTO EN EL RECUENTO DE NEUTRÓFILOS • • • • • • • • • • • • Raza Sexo Amniorrexis prematura (madre afebril) Vía de parto Diabetes materna Hiperbilirrubinemia fisiológica Fototerapia Distress respiratorio no complicado Taquipnea transitoria del RN Parto meconial (no SAM) Llanto <3 minutos Variaciones circadianas INTERPRETACIÓN DE RESULTADOS ANALÍTICOS PCR SUGERENTE DE INFECCIÓN SI: > 10 mg/L • Globulina de síntesis Hepática actúa como carrier retirando material tóxico. Reacciona frente a polisacárido C del Neumococo. • Reactante de fase aguda: a las 6-12 h de un estímulo inflamatorio, infeccioso o de daño tisular. – – Pico a las 24-48 h (8-60 h). Vida media de 19 horas. • Desciende un 50% diario tras la resolución del estímulo: fiel predictor de la eficacia del tto antibiótico. • Está elevada en el 50-90% de los RN con infección bacteriana sistémica. • La cirugía, la asfixia, el distress respiratorio, la hemorragia intracerebral, los esteroides, las inmunizaciones, los partos vaginales instrumentales, las infecciones víricas por Herpes o Rotavirus y la neumonitis por aspiración de meconio pueden dar cifras elevadas de PCR. • Sensibilidad del 60-82% y Especificidad del 93-96%. VPP 95-100%, VPN 75-87% (Mishra UK. Arch Dis Child Fetal Neonatal Ed 2006;91:208-12) • Las PCR seriadas aumentan considerablemente la sensibilidad (75-98%) y la especificidad (90%) diagnóstica así como el VPN al 99% 2 normal CRP determinations (8–24 hours after birth and 24 hours later) have a negative predictive accuracy of 99.7% and a negative likelihood ratio of 0.15 for proven neonatal sepsis. Benitz WE. Pediatrics 1998;102(4). Procalcitonina: – Propéptido de la calcitonina. • Origen en hepatocitos y monocitos. – Niveles relacionados con severidad y mortalidad y eficacia del tratamiento. – Elevaciones “fisiológicas” las primeras 40-42 horas • pico a las 18-30 horas. Figure A: 95% reference range of PCT in healthy newborns (n = 83) in the first 48 hours after birth. Figure B: Procalcitonin values in neonates with symptoms of sepsis within the first 48 hours of birth Chiesa C et al. Clin Infect Dis 1998, 26: 664-672 Chiesa C et al. Clin Chem 2003, 49(1): 60-68 Joram N et al. Eur J Clin Microbiol Inf Dis 2011, Feb 12 Procalcitonina: - Pico a las 2-6 horas tras el estímulo. Vida media de 20-35 horas. PCT en Neonatología – ¿guía tto. ATB en sepsis? • 121 recién nacidos – divididos en: grupo con tto. ATB estándar (n=61) grupo con tto. ATB guiado por PCT (n=60) – tto. discontinuado cuando 2 valores consecutivos de PCT por debajo de pto. corte PCT en Neonatología – ¿guía tto. ATB en sepsis? Resultados Duración tto. ATB >72h PCT Standard 55% 82% • Reducción media de 22.4 horas de ttº antibiótico • Supervivencia y evolución clínica favorable Procalcitonina: – Excelente marcador de sepsis tardía: – En pretérminos de > 7 ddv; un valor >0.5 ng/mL tiene una S del 97% – En niños PCT > 8 ng/mL: 100% eficiencia diagnóstica y 100% VPP y VPN. – Aumentos en SDR, inestabilidad hemodinámica e HMD. – Cut-off de 0.5 ng/mL (mcg/L) en sangre de cordón: Sens 87.5% y Esp 98.7%. VPP 87.5%, VPN 98.7% (Joram N. Arch Dis Child Fetal Neonatal Ed 2006;91:F65-F66) La PCT se determina utilizando el equipo Vidas B-R-A-H-M-S®. Es una prueba automatizada para la detección de PCT en suero o plasma (heparina de litio) mediante el uso de la técnica ELFA (Enzyme Linked Fluorescent Assay) Es un enzimoinmunoensayo tipo sandwich en un solo paso con una detección final por fluorescencia. El rango de medida va desde 0.05 hasta 200 ng/mL La duración de la prueba es de 20 minutos, y el coste aproximado de 10 €. Las muestras necesitan un volumen mínimo de 200 microlitros. INTERPRETACIÓN DE RESULTADOS ANALÍTICOS • IL-6: – Cut off > 100 pg/mL. Correlación directa niveles/severidad. – Pico a las 2-3 horas y regreso a la basal a las 24-48 horas – IL-6 de cordón: S 87-90%, E 93%, VPP 93% y VPN 93-95% (Mishra UK. Arch Dis Child Fetal Neonatal Ed 2006;91:208-12) • G-CSF: – Niveles > 200 pg/mL tienen S 95% y VPN 99% para la sepsis precoz. (Mishra UK. Arch Dis Child Fetal Neonatal Ed 2006;91:208-12) • Otros: – IL-8 (>50 pg/mL), IL-1 ra, CD 11b, CD 64, estudios de genética molecular (Polymerase Chain Reaction), etc Procalcitonina como marcador de sepsis precoz neonatal • Introducción: - La procalcitonina (PCT) es una herramienta útil para detectar infección bacteriana diseminada - Vida media corta - Neonatos: Elevación fisiológica Punto de corte por determinar • Objetivos: - Evaluar utilidad de la PCT en sepsis precoz - Determinar punto de corte - Compararla con otros parámetros más establecidos: PCR, la cifra de leucocitos y el índice de infección La variable principal es el nivel de procalcitonina a las 4-6 horas de vida, y su capacidad para excluir procesos sépticos (VPN). Datos: Recogida de datos en el programa informático Access 2003. Las variables recogidas fueron entre otras: - edad gestacional, - tipo de parto, - test de Apgar al minuto y a los cinco minutos, - motivo de riesgo de infección, - tratamiento materno con antibióticos (si/no y cual), - obtención de cultivos y resultados de los mismos, - proteína C reactiva (PCR), recuento leucocitario, fórmula e índice de neutrófilos inmaduros/totales, y PCT entre las 4 y 6 horas de vida. • Métodos: Estudio observacional longitudinal, con recogida del valor de PCT a las 4-6 horas de vida entre otros datos clínicos y analíticos mediante historia clínica informatizada y análisis de datos con SPSS15. SIRS: Al menos 2 de los criterios, siento uno alteración de la temperatura o del recuento leucocitario: Casos: Recién nacidos con diagnóstico de sepsis precoz clínica (SIRS) y/o bacteriológica en HUFA (Abril 2008-Marzo 2009; 2555 partos). 1. Tª corporal mayor de 38.5ºC o menor de 36ºC (medida rectal, vesical, oral o con catéter central) 2. Taquicardia.FC> 2DS para la edad, en ausencia de estímulo, drogas, estímulos dolorosos; así como elevación persistente inexplicada durante un periodo de 0.5-4 horas. O < 1 año, bradicardia, FC< p10 para la edad, en ausencia de estímulos vagales externos, uso de betabloqueantes o cardiopatía congénita; así como bradicardia inexplicada persistente durante un periodo de al menos 0.5 horas. 3. Frecuencia respiratoria>2DS para la edad o ventilación mecánica no relacionada con enfermedad neuromuscular o utilización de anestésicos. 4. Recuento leucocitario elevado o disminuido para la edad (no inducida por quimioterapia) o más del 10% de neutrófilos. Controles: Neonatos con riesgo de infección sin sepsis. Factores de riesgo de infección considerados en el estudio Fiebre materna intraparto mayor o igual a 38ºC Colonización materna por SGB, no tratada o sólo parcialmente Tiempo de bolsa rota ≥ 18 horas Total 114 pacientes: 79 controles. 35 sepsis Prematuridad (<35 semanas) Hijo anterior con sepsis por Streptoccocus Grupo B Tamaño muestral 114 79 controles 35 sepsis 33 clínico-analítica (SIRS) 2 con confirmación bacteriológica Variables Casos Controles Porcentaje varones 59.5% 62.9% Media edad gestacional 38.91 39.05 Media de peso al nacimiento 3221.21 3261.71 • Resultados Variable procalcitonina: Manifestaciones clínicas: - En el 100% niños con SRIS - 2.9% controles. 11,8% 29,4% - Mediana pacientes control: 0.39 ng/mL - Mediana pacientes con sepsis: 8.63 ng/mL - Diferencia estadísticamente significativa (p<0.001) 8,8% 9 8 Aspecto Séptico Respiratoria Digestiva Neurológica 50,0% 7 6 5 4 Sepsis No sepsis 3 2 1 0 PROCALCITONINA Manifestaciones clínicas presentadas en pacientes con diagnóstico de sepsis. Mediana de procalcitonina a las 4-6 horas de vida en ng/mL Resultados El punto de corte para la PCT fue de 1,85 ng/mL con una sensibilidad del 97% y una especificidad del 91.1%. Curva COR 1,0 Sensibilidad 0,8 0,6 A= 98% 0,4 S= 97% E= 91.1% VPP= 82.1% 0,2 VPN= 98.6% 0,0 0,0 0,2 0,4 0,6 0,8 1,0 1 - Especificidad Curva ROC de PROCALCITONINA en ng/mL El punto de corte hallado para la procalcitonina fue de 1,85 con una sensibilidad de 97% (84.2, 99.5) y una especificidad de 91,1% (82.6, 96.3) ambas con intervalo de confianza del 95%. La razón de probabilidad negativa fue de 0.03. La razón de probabilidad positiva fue de 10.9. El valor predictivo negativo fue de 98.6% el hallazgo es 0,03 veces más frecuente en paciente con la enfermedad (0,03 : 1). Se entiende mejor al expresar en forma inversa: 1 / 0,03 = 33,3. El hallazgo negativo del test es 33,3 veces más frecuente en los que no tienen la enfermedad que en los que la tienen. < 0,1 = excelente test El valor predictivo positivo fue de 82.1% El área bajo la curva fue de 98% (93.5 - 99.7), con intervalo de confianza del 95%. • Conclusiones: Los datos obtenidos del estudio coinciden con los descritos en la literatura, reflejando el alto valor predictivo negativo de la PCT. PCT aparece como un útil parámetro para el manejo inicial del RN con factores de riesgo de infección. Valores <1.85 ng/mL a las 4-6 horas de edad, en niños asintomáticos, permiten dejar de usar precozmente costosos recursos materiales (analíticos) y humanos (observación) en neonatos con riesgo de infección. Valores de PCT>1,85ng/mL NO suponen confirmación diagnóstica de sepsis (VPP 82%), requiriendo pruebas (seriadas) con mayor especificidad. GRACIAS…
 0
0
Anuncio
Documentos relacionados
Descargar
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados