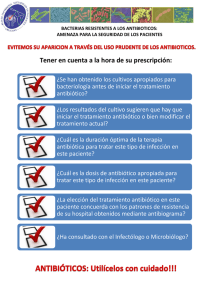
24. Terapeúticas en Enfermedades Infecciosas
Anuncio

TERAPEUTICA EN ENFERMEDADES INFECCIOSAS OTITIS MEDIA CRONICA COLESTEATOMATOSA RODRIGUEZ GARCIA, M.C. (FIR I) Coordinadora: GARCIA, A. Hospital Universitario Marqués de Valdecilla (Santander) INTRODUCCION El tracto respiratorio superior, al encontrarse en contacto con el exterior, está expuesto a la entrada de agentes patógenos externos y contaminantes (contaminación ambiental, tabaco, alergenos). Debido a esto y a alteraciones de las propias defensas, este tipo de infecciones se producen con elevada frecuencia. Un caso especial lo presenta la otitis media (inflamación de la mucosa del oído medio), siendo la infección más común en pacientes pediátricos. Las otitis medias se clasifican en agudas y crónicas. La otitis media aguda tiene una duración inferior a un mes, aunque pueden repetirse varios episodios, tratándose entonces de una otitis media aguda recidivante. En cuanto a la otitis media crónica, su evolución es más larga, siendo superior a tres meses. Podemos hablar también de otitis medias supuradas, tanto crónicas como agudas, cuando el exudado sale al exterior por el conducto auditivo, evidenciándose así una perforación timpánica. En ocasiones, en otitis recidivantes y crónicas pueden producirse complicaciones al extenderse la infección a estructuras vecinas: mastoiditis, laberintitis, parálisis facial, colesteatoma; e incluso a la cavidad craneal: meningitis, trombosis de seno lateral. Aunque los virus pueden tener un papel coadyuvante, la etiología es mayoritariamente bacteriana. En las otitis medias agudas los organismos aislados con mayor frecuencia son Streptococcus pneumoniae, Haemophilus influenzae y Branhamella catarrhalis(Moxarella catarrhalis). En neonatos son patógenos habituales Escherichia coli y streptococos del grupo B. Otros menos frecuentes son estafilocos, Streptococcus pyogenes y diversos gram negativos y anaerobios. En las otitis medias crónicas podemos encontrar Staphylococcus aureus, pseudomonas y otros gram negativos y – 589 – Manual de Farmacia Hospitalaria anaerobios. OBJETIVOS Identificar la patología característica de una otitis media y conocer las pruebas diagnósticas necesarias que la determinan. Establecer el tratamiento antibiótico adecuado en función de la sintomatología, resultados de las pruebas diagnósticas, características del paciente, antecedentes y gravedad de la infección, y posteriormente, valorar los resultados obtenidos. Tener un conocimiento de las complicaciones que pueden derivarse de esta patología. METODOLOGIA DIAGNOSTICO: CARACTERISTICAS CLINICAS DEL PACIENTE, SINTOMATOLOGIA, Y OTRAS PRUEBAS DIAGNOSTICAS Es muy importante tener en cuenta las características clínicas del paciente: conocer si ha sufrido alguna infección nasofaríngea recientemente, si se repiten con frecuencia los episodios de otitis, duración de los síntomas, etc. Las otitis medias se pueden diagnosticar fácilmente por sus síntomas. Se caracterizan por presentar fiebre, otalgia, acúfenos, disminución de la audición, irritabilidad, letargia, alteraciones digestivas. Si existe perforación timpánica se producirá otorrea, por ello, el paciente puede mostrarse afebril. En el examen otoscópico, el tímpano se encuentra rojo y abombado, aunque en ocasiones, debido a la presencia de supuración, no se aprecia bien. En caso de mastoiditis existirá dolor retroauricular, y ya en una fase más avanzada, despegamiento del pabellón. Sería de gran utilidad una radiografía del seno temporal para conocer la diseminación de la infección. Para la detección de líquido en otitis no supuradas se realizará una timpanometría. Esta prueba se basa en el empleo de impedancia electroacústica con el fin de determinar si existe movilidad de la membrana timpánica. El diagnóstico definitivo se obtendrá realizando un cultivo del exudado, expulsado espontáneamente o extraído mediante miringotomía (incisión quirúrgica del tímpano) o timpanocentesis. La timpanocentesis es la técnica más fiable debido a que no existe riesgo de contaminación. INSTAURACION DE TRATAMIENTO EMPIRICO. VALORACION DE RESULTADOS Existe un porcentaje de casos que ceden espontáneamente debido a la rotura del tímpano o a la descarga del fluido por la trompa de Eustaquio. Sin embargo, con el fin de evitar complicaciones, siempre están indicados los antibióticos. El tratamiento a instaurar será, en principio, un tratamiento empírico, teniendo en cuenta los patógenos posiblemente implicados. Los antibióticos de elección son la amoxicilina o la ampicilina por vía oral. Se prefiere la – 590 – Terapéutica en enfermedades infecciosas amoxicilina por necesitar menos dosis diarias y no presentar diarrea como efecto secundario. Si utilizamos la amoxicilinaclavulánico aumentaremos la actividad frente a H. influenzae y M. catarrhalis. En pacientes alérgicos debemos elegir otras alternativas como antibióticos del grupo de los macrólidos o la asociación trimetoprim-sulfametoxazol (cotrimoxazol). Las cefalosporinas orales del tipo del cefaclor (aunque algunas cepas de H. influenzae son resistentes) o la cefuroxima-axetilo pueden considerarse también antibióticos de elección, sobre todo si el tratamiento clásico ha fracasado o existe riesgo de complicación. El tratamiento ha de mantenerse de siete a diez días. En caso de no obtener una respuesta satisfactoria se utilizará otra alternativa. Si nos encontramos ante un caso severo de fiebre y otalgia tras dos días de tratamiento, debe practicarse una timpanocentesis o una miringotomía y tomar muestras para el cultivo. CULTIVO DEL MICROORGANISMO E INSTAURACION DE ANTIBIOTERAPIA ADECUADA El cultivo del exudado sólo estará indicado en los casos en los que es imprescindible la identificación del microorganismo: neonatos, inmunodeprimidos, casos graves o si el tratamiento antibiótico anterior ha fracasado. Así, tendremos el diagnóstico definitivo, pudiendo elegir la antibioterapia en base a él. CONTROL Y PROFILAXIS DE LAS RECIDIVAS Tras un episodio agudo puede persistir la otorrea, que a menudo pasa inadvertida y puede ocasionar problemas en el aprendizaje del niño. Por ello, es muy aconsejable mantener un control hasta la resolución total. El tratamiento de las otorreas crónicas se realiza por vía tópica mediante instilaciones óticas, prescindiendo de la antibioterapia por vía general. El número de episodios agudos de otitis media recidivante puede verse disminuido con una toma diaria de amoxicilina a bajas dosis (15-20 mg/kg/día) durante los meses de invierno. El problema que esto presenta es la dificultad de seguimiento del tratamiento debido a su larga duración. En cuanto a la vacunación, el tema está muy discutido. La vacuna neumocócica parece prevenir gran número de recaídas producidas por S. pnemoniae, ya que un 80-90% de los neumococos aislados en exudados óticos presentan serotipos incluidos en la vacuna. En cambio, la vacuna frente a H. influenzae tipo b no es efectiva puesto que sólo previene un 10% de los casos infectados por esta bacteria. BIBLIOGRAFIA RECOMENDADA DONALD, P. A. «Respiratory Tract Infections». En YOUNG, L.L.Y., KODA-KIMBLE, M.A. Applied Therapeutics. The Clinical Use of Drugs, 4.a ed., Applied Therapeutics Inc., 1990, pp. 804-808. HULS, C.E.; MULLERIX, T.A., y PRINCE, R.A. «Upper Respiratory Tract». En HERFINDAL, E.H.; GOURLEY, D.R., y LLOYD, H.L. Clinical Pharmacy and Therapeutics, 5.a ed., Williams & Wilkins, 1992, pp. 1068-1071. – 591 – Manual de Farmacia Hospitalaria MENSA, P.J. «Infecciones en otorrinolaringología». En FARRERAS, V.P., y ROZMAN, C. Medicina interna, 13.a ed., Mosby/Doyma Libros, 1995, pp. 25592564. POWELL, R.K., y BREESE, H.C. «Infecciones del tracto respiratorio superior». En REESE, R.E., y BETTS, R.F. Un planteamiento práctico de las enfermedades infecciosas, 3.a ed., Jarpyo Editores, S.A., 1991, pp. 193-197. CASO PRACTICO PLANTEAMIENTO GCO es un niño de cuatro años de edad, bien desarrollado (16 kg de peso y 102 cm de estatura). Recién recuperado de un resfriado, acude a la consulta por tercera vez en el mismo año con los mismos síntomas: fiebre (38,5°), dolor en el oído izquierdo, irritabilidad y falta de apetito. En la exploración otoscópica, el tímpano se muestra rojo y abombado. Se realiza una timpanometría, detectándose escasa movilidad de la membrana timpánica. Se le diagnostica una otitis media aguda recidivante y se instaura un tratamiento a base de amoxicilina, 250 mg cada ocho horas por vía oral. A los tres días, vuelve a la consulta ya que no presenta mejoría. Se decide un cambio de tratamiento: cotrimoxazol 400/80 mg cada doce horas durante diez días por vía oral. A los tres meses, GCO vuelve a la consulta. Presenta cefalea, otorrea, dolor en el pabellón auricular izquierdo y zona retroauricular, eritema y despegamiento del pabellón. No tiene fiebre. El tímpano no se percibe debido a la supuración. La madre comenta que durante los últimos meses ha estado con molestias y, a veces, le supuraba el oído. En la radiografía del seno temporal las celdas mastoideas se muestran veladas. No tiene afectadas las meninges. Se trata de una otomastoiditis crónica colesteatomatosa. Se considera adecuado su ingreso hospitalario y se solicita hemograma y cultivo del exudado ótico. El tratamiento que se instaura es a base de 500 mg de cefuroxima por vía endovenosa cada ocho horas. El resultado del cultivo revela la existencia de Staphylococcus aureus. Tras un estudio del caso se decide llevar a cabo una intervención quirúrgica (mastoidectomía). El tratamiento postquirúrgico será a base de 250 mg de cefuroxima-axetilo por vía oral cada doce horas. CUESTIONES Comentar los síntomas y las pruebas diagnósticas. ¿Por qué no ha sido eficaz el tratamiento de elección en el episodio agudo? ¿Cómo ha llegado a cronificarse la enfermedad? ¿Estaría indicado el cultivo en alguno de los casos? ¿Cuáles son las medidas y el tratamiento a instaurar en una otitis crónica colesteatomatosa? ¿Hubiese podido evitarse de algún modo la intervención quirúrgica? DISCUSION Los primeros síntomas y pruebas muestran claramente un episodio de otitis media aguda que aparece, como es frecuente, tras una infección – 592 – Terapéutica en enfermedades infecciosas nasofaríngea. Por la timpanometría podemos asegurar que existe supuración en el interior de la cavidad que no sale al exterior al no existir perforación timpánica. Sin embargo, es precipitada la práctica de una timpanocentesis sin intentar antes una remisión con un tratamiento antibiótico adecuado. El fármaco de elección es la amoxicilina, ya que cubre los patógenos más frecuentes. En cambio, en este caso no parece dar resultado. Esto podría ser debido a la inactivación por betalactamasas. Necesitamos, entonces, un antibiótico activo frente a cepas productoras de estas enzimas. Se considera además, la probabilidad de que la infección pudiera estar ocasionada por un microorganismo considerado de los de menor frecuencia de aparición. Entre las alternativas de las que disponemos, el cotrimoxazol es una buena elección si tenemos en cuenta que sólo necesita dos tomas diarias y su coste es de los más bajos. A los tres meses nos encontramos con un nuevo episodio, pero esta vez se trata de una otitis crónica. La infección se ha mantenido durante más de tres meses sin mostrar síntomas apreciables Entre los síntomas destaca una abundante otorrea, pues ahora sí existe perforación y, por ello, la ausencia de fiebre. El eritema y la inflamación en la zona retroauricular nos hace sospechar de una diseminación de la infección hacia la mastoides; esto será confirmado por la radiografía en la que al no existir tabique entre las celdas, éstas se muestran veladas. La mastoiditis es una complicación que puede aparecer al cronificarse una otitis media. Tratándose ahora de una situación más grave, sí estaría indicado el aislamiento del microorganismo para determinar el tratamiento adecuado, siendo de elección la vía endovenosa. Puesto que la pauta antibiótica se instaura antes de saber los resultados, ha de elegirse un antibiótico que cubra los patógenos más frecuentemente implicados. Las mastoiditis crónicas son unas infecciones polimicrobianas (S. aureus, gram negativos, anaerobios), por tanto, el antibiótico ha de tener un espectro amplio. En este caso se ha utilizado la cefuroxima. Tras conocer el resultado, S. aureus, podemos afirmar que la elección ha sido acertada. En ocasiones, como en el caso de GCO, en las otitis medias crónicas se desarrolla un tumor capsulado de aspecto mamelonado y nacarado denominado colesteatoma (su nombre es debido a la presencia de laminillas de colesterol) que muestra tendencia a desgastar estructuras óseas durante su propagación. Es necesario, por tanto, la intervención quirúrgica antes de que existan complicaciones endocraneanas. Este es un ejemplo de una otitis media aguda recidivante que ha evolucionado hasta cronificarse y dar lugar a complicaciones que ha requerido cirugía. Antes de haber llegado a que se produjese un caso como éste, podría haberse evitado con un tratamiento profiláctico que disminuyera las recidivas y haber realizado un seguimiento de la enfermedad una vez finalizado el tratamiento de los episodios agudos. – 593 – NEUMONIA NOSOCOMIAL. REVISION DE SU TRATAMIENTO MITXELENA HERNANDEZ, I. (FIR III), SAROBE CARRICAS, M. (FIR III), IRACHETA LAMA, D. (FIR II), SESMA OIZA, M. (FIR II), RUDI SOLA, N. (FIR I), SAN MIGUEL, ELCANO, R. (FIR I) Coordinadora: IRUIN SANZ, A. Hospital de Navarra (Pamplona) INTRODUCCION La neumonía se define como una inflamación del tejido pulmonar causada por bacterias, virus o irritantes químicos. Se produce cuando los microorganismos o agentes químicos consiguen acceder al pulmón a través del árbol intrabronquial. Esto puede ocurrir por inhalación o por aspiración a través del contenido gástrico. En el pulmón se produce un proceso inflamatorio que origina una acumulación de líquido y células en los alvéolos pulmonares y edema fibroso. Se produce entonces una consolidación pulmonar que dificulta o impide el intercambio gaseoso. El pulmón posee un mecanismo de defensa del que cabe destacar: – Componente mecánico, constituido por: • el reflejo tusígeno que despierta cualquier material que atraviesa la glotis. • el moco que recubre la pared bronquial. • la actividad del epitelio ciliado que desplaza la capa de moco hacia la laringe. – Componente humoral. Determinado por la presencia de lactoferrina y lisozima en el moco, así como de inmunoglobulinas y complemento. – Componente celular. Constituido por macrófagos alveolares y neutrófilos. Existen factores que alteran estas defensas del huésped y predisponen al paciente a sufrir una neumonía. Entre estos factores podemos citar: Alcoholismo, alteración de conciencia (trauma craneal, sobredosis, anestesia, enfermedad cerebrovascular…) pacientes intubados y personas de edad avanzada. Como hemos citado anteriormente, el mecanismo principal por el que se contaminan las vías aéreas inferiores es por inhalación de aerosoles contaminados o por aspiración de secreciones – 594 – Terapéutica en enfermedades infecciosas PATOGENIA Inhalación DE LA Tabla I NEUMONÍA (MENSA, J. Y GATELL, J.M., 1991) Aspiración Aspiración Microorganismos capaces de sobrevivir en condiciones ambientales adversas y de originar infección con un inóculo pequeño (por ausencia de inmunidad específica.) Defecto en los mecanismos de defensa del pulmón. Infección por gérmenes potencialmente patógenos presentes de forma transitoria en la flora orofaríngea aspirada durante el sueño. Aspiración de gran cantidad de gérmenes de la orofaringe por fallo del reflejo glótico o por aumento de la densidad de población bacteriana en caso de periodontitis. Mycoplasma Pneumoniae Coxiella Burnetti Chlamydia psittaci Legionella pneumophila Micobacterias Bacillus anthracis Yersinia Pestis Francisella Tularensis Virus Hongos Streptococcus pneumoniae Staphylococcus Aureus Streptococcus Pyogenes Neisseria Meningitidis Haemophilus influenzae Bacilos gramnegativos Microorganismos anaerobios (Bacteroides melaninogenicus, fusobacterium, cocos grampositivos anaerobios) Eikenella Corrodens Streptococcus viridans Neumonía atípica Neumonía bacteriana clásica Neumonía por aspiración y absceso de pulmón orofaríngeas. En la tabla I quedan reflejadas las diferencias existentes entre estos dos mecanismos de adquisición de neumonías considerando los microorganismos característicos de cada uno de ellos. Las neumonías pueden ser causadas por diferentes microorganismos y éstos varían en función de la edad del paciente, de si tiene o no una enfermedad de base (diabetes, bronquitis crónica...) o del lugar de adquisición de la misma (adquirida en la comunidad o intrahospitalaria). Ver tabla II. OBJETIVOS – Revisar si se ha cumplido el tratamiento antibiótico empírico recomendado en el Hospital y si una vez confirmados los resultados microbiológicos se ha adecuado el tratamiento. – Incidir en la importancia del cumplimiento de los tratamientos empíricos establecidos para evitar la aparición de resistencias. METODOLOGIA – Revisar la historia clínica del enfermo y determinar la etiología y patogenia de la infección. – Confirmar si la técnica de recogida de muestra ha sido correcta y si se ha aplicado el tratamiento empírico aprobado – 595 – Manual de Farmacia Hospitalaria ETIOLOGÍA DE LA Tabla II NEUMONÍA (MENSA, J. Y GATELL, J.M., 1991) Neumonía adquirida en la comunidad Neumonía intrahospitalaria Niños Bacilos gram negativos Pseudomonas aureoginosa Klebsiella sp Escherichia Coli Enterobacter sp Proteus sp Serratia sp Acinetobacter calcoaceticus Legionella pneumophila 50% 15% 10% 6% 6% 6% 4% 2% 0-10% Cocos gram positivos Staphylococcus aureus Streptococcus pneumoniae Estreptococos grupo D 3-10% 10-20% 1% Chlamydia Trachomatis Staphylococcus aureus Haemophilus influenzae tipo B Streptococcus pneumoniae Virus (Sincitial respiratorio, parainfluenzae adenovirus) Adultos previamente sanos Streptococcus pneumoniae Mycoplasma pneumoniae Chlamydia psittaci Chlamydia pneumoniae Legionella pneumophila Microorganismos anaerobios 50-80% 5-25% 1-3% 5% Microorganismos anaerobios 15% (Bacillus anthracis, Francisella tularensis, Streptococcus pyogenes, Neisseria meningitidis)* Pacientes ancianos, diabéticos, con bronquitis crónica, afectos de una infección debilitante o de infección por virus influenza Streptococcus pneumoniae Haemophilus influenzae Klebsiella pneumoniae Escherichia coli Enterobacter sp Branhamella Catharralis Staphylococcus aureus Legionella pneumophila Microorganismos anaerobios * Poco frecuente. en el hospital para dicha infección. – Comprobar si se ha ajustado el tratamiento antibiótico a los resultados microbiológicos y en caso afirmativo, si éste es correcto. BIBLIOGRAFIA RECOMENDADA ANONIMO. «Guidelines for prevention of nosocomial pneumonia». MMWR, 1997; 46(iss RR1): 1-79. CLARKE, C.W. «Lower respiratory tract infection». MJA, 1997, 167(1): 42-47. MCCOLL, M.P.; BRICELAND, L.L., y LOMAESTRO, B. Assessment of empiric use in a teaching hospital». Hosp Pharm, 1997; 32(6): 839-44. MENSA, J., y GATELL, J.M. «Infecciones pulmonares». En PEREA, E.J. ediciones Doyma. Enfermedades Infecciosas, Barcelona: Doyma, 1991, pp. 526546. – 596 – Terapéutica en enfermedades infecciosas MULLENIX, T.A., y PRINCE, R.A. Lower respiratory tract infections. En HERFINDAL, E.T.; GOURLEY, D.R.; LLOYD HART, L. (eds.). Clinical pharmacy and therapeutics. 5.a ed., United States of America: Copyright, 1992, pp. 1080-91. RAPP R.; YOUNG, B.; BERTCH K.; TIBBS, P., y FOSTER, T. «Clinical outcome of nosocomial pneumonia following imipenem/cilastatin therapy». Drug Intell Clin Pharm, 1987; 21: 272-6. ZIEKENHUIS, M. «Antimicrobial practice. Antibiotic policies in Dutch hospitals for the treatment of pneumonia. Journal of Antimicrobial Chemotherapy, 1994; 34: 431-42. la infección? – ¿Es correcta la técnica de recogida de muestras? – ¿Se ajusta el tratamiento empírico al recomendado en el Hospital? CASO PRACTICO Si nos ajustamos a la definición de neumonía intrahospitalaria, como la infección del parénquima pulmonar que se presenta transcurridas al menos 72 horas del ingreso hospitalario, podemos encuadrarla como una neumonía hospitalaria o nosocomial, ya que la sintomatología aparece al quinto día de hospitalización. Respecto a su patogenia, teniendo en cuenta que el paciente presenta pérdida de conciencia por su estado de embriaguez y posterior sedación para su intubación, factores todos ellos, predisponentes de la neumonía por aspiración, estaremos en condiciones de afirmar que se trata de una Neumonía nosocomial por aspiración. Paciente de 15 años que acude a urgencias con un «status epiléptico» como consecuencia de una excesiva ingesta de alcohol. El paciente está inconsciente, con respiración lenta y vomitando. Tras intubar al paciente se le administran diazepan y fenitoína por vía intravenosa. Se practica un lavado de estómago y el paciente queda ingresado en el hospital. Tras recuperar la conciencia y debido a su grado de agitación es sedado con diazepam, haloperidol y morfina. Al tercer día de su hospitalización desarrolla fiebre y en el estudio radiológico aparecen infiltrados bilaterales. Como tratamiento se pauta imipenem/cilastatina 500 mg/6 horas antes de realizar una fibrobroncoscopia. Al cuarto día de tratamiento, tras la confirmación de Bacteroides melaninogenicus como agente causal, sensible a clindamicina, se modifica el tratamiento a clindamicina 600 mg cada 6 horas. CUESTIONES – ¿Cuál es la etiología y patogenia de DISCUSION ¿Cuál es la etiología y patogenia de la infección? ¿Es correcta la técnica de recogida de muestra? Además de las técnicas diagnósticas no invasoras, disponemos de diversas técnicas invasoras que permiten obtener muestras de las vías respiratorias sin contaminación orofaríngea. Dichas técnicas están indicadas en el diagnóstico de: a) neumonías intrahospitalarias graves – 597 – Manual de Farmacia Hospitalaria que no responden a la antibioticoterapia inicial y b) neumonías intrahospitalarias en pacientes ventilados mecánicamente, en las que resulta fácil el abordaje de las vías aéreas inferiores a través del tubo endotraqueal. Las principales técnicas invasoras de que disponemos son: aspiración transtraqueal, punción aspirativa transtorácica y fibrobroncoscopia. Por tanto, la fibrobroncoscopia, utilizada como técnica de diagnóstico en nuestro caso, es un método correcto de recogida de muestra. ¿Se ajusta el tratamiento empírico al recomendado en el hospital? Los protocolos antibióticos empíricos se establecen en el hospital en función de los microorganismos aislados habitualmente en las distintas infecciones y del mapa de sensibilidades disponible. Valorando estos dos factores, se pretende cubrir los microorganismos más probables presentes en cada caso, hasta que lleguen los datos microbiológicos y se pueda ajustar el tratamiento antibiótico en función del germen causal y su antibiograma. Por todo ello, pueden variar según el medio en el que se produzca la infección y no tienen por qué coincidir con los habitualmente recomendados en la bibliografía. En este caso, el protocolo se ajustó al recomendado en el hospital, siendo también correctas la dosificación y pauta aplicada (Imipenem 500 mg cada 6 horas). Una vez confirmado el germen causal, ¿se adecuó el tratamiento antibiótico a los resultados del antibiograma? Los resultados microbiológicos confirmaron la presencia de Bacteroides melaninogenicus como agente causal de la neumonía, siendo sensible a clindamicina. La decisión del clínico de modificar el tratamiento a clindamicina 600 mg cada 6 horas, es acertada por ser un antibiótico menos costoso que imipenem cuya situación en el hospital es de restringido para aquellas infecciones cuyo germen causal sea resistente a otros antibióticos de menor coste. – 598 – NEUMONIAS MALAGELADA CAMPS, M. (FIR III) Coordinador: MARTINEZ SANCHEZ, B. Hospital Universitari Dr. Josep Trueta (Girona) INTRODUCCION La neumonía se define como la inflamación del parénquima pulmonar distal a los bronquiolos terminales. En la práctica, el término neumonía se reserva para designar la inflamación aguda del parénquima pulmonar, que tiene traducción radiológica y está originada por un agente infeccioso. A pesar de los numerosos avances en lo referente a métodos diagnósticos y al desarrollo de nuevos agentes antimicrobianos, la neumonía sigue siendo una causa frecuente de morbilidad y mortalidad en países occidentales. Aunque puede presentarse en personas sanas y sin condiciones especiales de riesgo, ciertas circunstancias predisponen a su adquisición como son edad avanzada, bronquitis crónica, diabetes, alcoholismo, enfermedades neoplásicas, ADVP, infección por VIH, esplenectomía, ingreso hospitalario, etc. Las principales vías de entrada de los microorganismos al tracto respiratorio inferior son la inhalación, la diseminación a través de la sangre desde un foco extrapulmonar, o la aspiración de secreciones orofaríngeas. A pesar de que la inhalación de microorganismos y la aspiración de contenido orofaríngeo se producen de forma habitual en individuos sanos, el desarrollo de neumonía es relativamente raro debido a los mecanismos de defensa del pulmón. Así pues, los factores que interfieran con las defensas naturales, incluyendo aquellos que alteren el reflejo de la tos o el cierre de la epiglotis, van a predisponer al individuo hacia el desarrollo de infecciones del tracto respiratorio inferior. En la mayoría de casos resulta difícil identificar el agente etiológico, por lo que el tratamiento suele iniciarse empíricamente, en espera de los resultados microbiológicos. Para establecer el tratamiento empírico adecuado, el clínico se apoya en criterios como la edad, patología subyacente, lugar de adquisición, anatomía radiológica, – 599 – Manual de Farmacia Hospitalaria afectación clínica y compromiso funcional pulmonar. De este modo, según el contexto clínico, podremos pensar en los microorganismos más probables y por tanto, en el tratamiento más efectivo. En nuestro hospital, existe un protocolo para el diagnóstico y tratamiento de las neumonías, en el que se contemplan ocho grupos de tratamiento distintos, especificando para cada uno los microorganismos más probables, las pruebas diagnósticas a realizar y el tratamiento antibiótico, tanto empírico como etiológico (tabla I). OBJETIVO Establecer el tratamiento antibiótico empírico adecuado en un paciente con criterios de neumonía por aspiración, a través del estudio exhaustivo de la anamnesis, junto con los datos radiológicos, microbiológicos y bioquímicos. METODOLOGIA – Diagnóstico de neumonía: síntomas Tabla I GRUPOS Grupo DE TRATAMIENTO Definición Etiología I Neumonías adquiridas en la comunidad sin criterios de ingreso hospitalario S. pneumoniae, Mycoplasma, H. influenzae II Neumonías adquiridas en la comunidad con criterios de ingreso hospitalario, sin criterios de gravedad S. pneumoniae, H. influenzae, B. catarrhalis, Legionella, BGN, Mycoplasma, Chlamydia, S. aureus III Neumonías adquiridas en la comunidad con criterios de gravedad S. pneumoniae, Legionella, H. influenzae, S. aureus, BGN, M. pneumoniae IV Absceso pulmonar Infección mixta aerobios-anaerobios: S. pneumoniae, H. influenzae, BGN, S. aureus, Bacteroides, Fusobacterium, Peptostreptococcus V Sospecha de neumonía por aspiración Igual que IV, principalmente flora anaerobia orofaríngea VI Neumonías adquiridas en la comunidad en paciente inmunodeprimido Según tipo de inmunodepresión VII Neumonías nosocomiales en pacientes no intubados Polimicrobiana: P. aeruginosa, Klebsiella, E. coli, Enterobacter, S.aureus, S. pneumoniae VIII Neumonías nosocomiales en pacientes intubados Si aparición precoz: S. aureus, S. pneumoniae, H. influenzae, BGN Si aparición tardía: Pseudomonas, Acinetobacter, Klebsiella, E. coli, Proteus, Serratia, Enterobacter, S. aureus. – 600 – Terapéutica en enfermedades infecciosas y signos característicos. – Estudio detallado de la anamnesis: posible origen aspirativo de la neumonía (paciente alcohólico con extracción dental reciente). – Análisis de los datos de laboratorio (Bioquímica y Microbiología) y de la Rx de tórax. – Conocimiento de los microorganismos más probables según el marco clínico. – Establecimiento de un tratamiento antibiótico empírico (Grupo V del protocolo de neumonías). – Seguimiento de la evolución clínica y reevaluación del tratamiento antibiótico. – Discusión del caso y enumeración de tratamientos alternativos. BIBLIOGRAFIA RECOMENDADA BARRIO, J.; CASA, F.; DOMINGO, P.; LOPEZCONTRERAS, J.; PUIG, M., y RIS, J. Árboles de decisión en Infecciones Hospitalarias, Barcelona: Iatros Edicions, S.L., 1995. BOUZA, E. «Infecciones del tracto respiratorio inferior». En DROBNIC, L. Tratamiento antimicrobiano. Barcelona: Ediciones Doyma, S.A., 1993. MENSA, J.; GATELL, J.M.; JIMENEZ DE ANTA, M.T.; PRATS, G., et al. Guía de terapéutica antimicrobiana. 6.a ed., Barcelona: Masson, S.A., 1996. PENN, R.L., y BETTS, R.F. «Infecciones de vías aéreas inferiores (incluyendo la tuberculosis). En REESE, R.E., y BETTS, R.F., editores. Un planteamiento práctico de las enfermedades infecciosas, 3.a ed., Madrid: Jarpyo Editores, S.A., 1991. TORRES, A.; MENSA, J., y MARTINEZ, J.A. Infecciones del aparato respiratorio». En ROZMAN, C. Medicina Interna, 12.a ed., Barcelona: Ediciones Doyma, S.A., 1992. CASO PRACTICO PLANTEAMIENTO Varón de 61 años que acude a urgencias por dolor en hemitórax derecho de 8 días de evolución, disnea a mínimos esfuerzos, tos con expectoración purulenta importante, ocasionalmente hemoptoica, fiebre y empeoramiento del estado general. – Antecedentes patológicos: EPOC sin tratamiento. – Anamnesis: Fumador de 3-4 paq/día y enolismo >120 g/día. Pérdida importante de peso en los últimos meses, a consecuencia del mal estado de su dentadura que no le permite comer adecuadamente. Hace 15 días se le realizó extracción de varias piezas dentarias con cobertura antibiótica (cefuroxima oral). – Datos complementarios: VSG: 85 mm/h, Hematíes: 3.1.106/mm3, Hb: 9,1 g/dL, Hto: 27%, Proteínas totales: 5,2 g/dL, Albúmina: 1,9 g/dL, GOT: 241 U/L, GPT: 77 U/L, pO2: 50 mmHg, Saturación O2: 87,4%. – Rx tórax: condensación multilobar en pulmón derecho con cavidades. Reacción pleural bilateral. Tras analizar los resultados del laboratorio y la Rx de tórax, se establece el diagnóstico de posible neumonía aspirativa con cavitaciones múltiples, probable fibrosis pulmonar y desnutrición proteico-calórica. Según el protocolo del hospital, reúne diversos criterios de ingreso: edad > 60 años, enfermedad subyacente (EPOC + enolismo), Rx de tórax que demuestra cavitación y derrame pleural, sospecha de broncoaspiración, pO2 < 60mmHg y situación social que no asegura el tratamiento correcto. Se inicia tratamiento antibiótico empírico con amoxicilina-clavulánico 2 g/8 – 601 – Manual de Farmacia Hospitalaria horas iv, junto con las medidas habituales para facilitar la respiración (oxígeno) y la expectoración (clapping + hidratación). Se pauta paracetamol si T.a > 38°C y se inicia una dieta completa triturada por su problema dental. EVOLUCION El paciente evoluciona lenta pero favorablemente tras la instauración del tratamiento, con desaparición progresiva de la fiebre y mejora de la disnea. El clapping es muy productivo durante todo el ingreso. A los 12 días, se reciben los resultados del cultivo de esputo, identificándose colonias de Acinetobacter y Candida, lo cual hace pensar en etiología polimicrobiana, incluyendo anaerobios. Se decide seguir con el mismo tratamiento ya que la evolución es buena y se añade nistatina en enjuagues. A los 14 días se decide pasar el antibiótico a vía oral (875 mg/8 horas) y es dado de alta a los 16 días, siguiendo el tratamiento antibiótico en su casa durante tres semanas más. CUESTIONES – Factores del paciente que inducen a pensar en una neumonía por aspiración. – Comentar los microorganismos más probables así como el tratamiento empírico de elección. – En caso de neumonía por aspiración adquirida en un hospital, ¿cuáles serían los microorganismos más probables? – ¿Qué tratamientos antibióticos alternativos existirían en caso de fracaso de la terapia empírica inicial? DISCUSION La flora orofaríngea de una persona sana está constituida principalmente por microorganismos anaerobios. En porcentajes menores se encuentran S. pneumoniae, S. aureus, S. pyogenes, N. meningitidis y H. influenzae. En condiciones normales, la mucosa faríngea es resistente a la colonización por BGN, aunque pueden aislarse de forma transitoria y en recuentos bajos. El 50% de las personas normales sufren microaspiraciones de secreciones orofaríngeas contaminadas durante el sueño. A pesar de ello, las vías aéreas inferiores se mantienen estériles gracias a mecanismos de defensa como la tos, la acción mecánica del epitelio ciliado, la presencia en el moco de enzimas e inmunoglobulinas, la presencia de macrófagos en los alvéolos, etc. El fracaso de estos mecanismos permite la colonización bronquial y/o la infección del parénquima pulmonar. Dicho fracaso ocurre esencialmente en dos ocasiones: cuando existe algún defecto en los sistemas de defensa y cuando el inóculo de bacterias aspiradas sobrepasa la capacidad normal de «aclaramiento». El paciente del caso clínico en estudio reúne tres factores de riesgo: alcoholismo, EPOC y extracción dentaria reciente. Los pacientes con enfermedad periodontal tienen una concentración de bacterias anaerobias en la secreción orofaríngea de 100 a 1.000 veces superior a los valores normales. En esta situación, el número de gérmenes de una microaspiración nocturna puede sobrepasar la capacidad defensiva normal del pulmón y originar neumonía. A ello hay que añadir un – 602 – Terapéutica en enfermedades infecciosas defecto en el reflejo de cierre de la epiglotis por reducción del nivel de conciencia (paciente alcohólico), y un parénquima pulmonar mal perfundido (EPOC). Si la infección se produce fuera del ambiente hospitalario, los patógenos predominantes son las bacterias anaerobias presentes normalmente en la cavidad oral: Bacteroides melaninogenicus, Fusobacterium nucleatum, Peptostreptococcus y Peptococcus. También pueden encontrarse algunas bacterias aerobias, como S. aureus y BGN. La amoxicilina-clavulánico tiene una buena cobertura contra microorganismos anaerobios, por lo que es una buena elección en caso de neumonía por aspiración adquirida en la comunidad. La clindamicina también tiene una buena actividad anaerobicida y en nuestro hospital se recomienda como tratamiento alternativo junto con una cefalosporina de 3.a generación para cubrir gram negativos. Otra opción sería utilizar piperacilinatazobactam y en caso de alergia a betalactámicos, clindamicina junto con una fluorquinolona. Si la neumonía por aspiración se origina en el ambiente hospitalario (neumonía nosocomial), la infección es a menudo polimicrobiana, incluyendo en primer lugar BGN aerobios (P. aeruginosa), S. aureus, S. pyogenes y anaerobios. En este caso se recomiendan terapias combinadas que cubran a la vez anaerobios, BGN aerobios y S. aureus. Una buena opción consiste en añadir un aminoglucósido a un betalactámico. – 603 – TRATAMIENTO ANTITUBERCULOSO DEL ERITEMA INDURADO DE BAZIN ARIAS MUÑOZ, M.J. (FIR III), MARQUEZ FERRANDO, M. (FIR I), SALINAS ROSILLO, C. Coordinador: DAMAS FERNANDEZ-FIGARES, M. Hospital San Cecilio (Granada INTRODUCCION El Eritema Indurado de Bazin (EIB) es una enfermedad que se caracteriza por la aparición de nódulos subcutáneos, fundamentalmente en las extremidades inferiores, que ocasionalmente se ulceran y dejan cicatrices hiperpigmentadas y atróficas. Afecta con mayor frecuencia a las mujeres en la edad media de la vida, y su curso clínico se caracteriza por ser recurrente. Esta entidad clínica se considera de origen tuberculoso por su asociación con la tuberculosis activa de otras localizaciones, prueba de la tuberculina positiva (Mantoux >15 mm) o buena respuesta al tratamiento antituberculoso específico. Sin embargo, la negatividad de los cultivos de estas lesiones, la imposibilidad de su transmisión a animales de experimentación y la respuesta a tratamientos con corticoides sistémicos cuestionaron su naturaleza tuberculosa. La incapacidad de demostrar la presencia de la bacteria por cultivos de secciones histológicas se ha justificado por el pequeño número de microorganismos presentes, por su estado latente o por su rápida destrucción. Por otro lado, el EIB también puede deberse a una respuesta de hipersensibilidad retardada a antígenos o productos de Mycobacterium tuberculosis liberados desde un foco latente y ello explica que en la lesión cutánea no pueda aislarse la micobacteria. En la actualidad, y mediante la reacción en cadena de la polimerasa (RCP), realizada en biopsias cutáneas recogidas en pacientes con lesiones catalogadas clínica y anatomopatológicamente como de EIB y que respondieron al tratamiento con tuberculostáticos, se ha detectado ADN de la micobacteria, lo que sugiere la muy probable participación de M. tuberculosis en la patogenia de esta enfermedad. La tratamiento antituberculoso se basa en politerapia a fin de evitar la selección de – 604 – Terapéutica en enfermedades infecciosas mutantes resistentes y lo suficientemente prolongado para que permita eliminar todas las poblaciones bacilares. En la actualidad disponemos de dos líneas terapéuticas en función de su eficacia y toxicidad, son de elección los conocidos como fármacos de 1.a línea: isoniacida (I), rifampicina (R) y pirazinamida (P) a las dosis indicadas en la tabla I, con una duración mínima de 6 meses. En los casos en que la asociación anterior no pueda realizarse, por contraindicación o intolerancia de alguno de ellos, se deberá sustituir por fármacos de 2.a línea: etambutol (E), estreptomicina (ES), cicloserina, PAS, etc. Tabla I DOSIS EN ADULTOS DE LOS MEDICAMENTOS ANTITUBERCULOSOS Medicamento Isoniazida Rifampicina Pirazinamida Etambutol Estreptomicina – Revisión de tratamiento antituberculoso instaurado, comenzando por politerapia y fármacos de 1.a línea. Evaluar la respuesta terapéutica obtenida y efectos secundarios manifestados así como las causas que motivan el cambio a otros fármacos de 2.a línea. METODOLOGIA – Conocimiento de los antecedentes clínicos del paciente. – Revisión de la terapéutica instaurada (fármacos de primera y segunda línea). – Identificación y control de reacciones adversas. – Análisis global del caso. Dosis diaria 5 mg/kg (máx. 300 mg) 10 mg/kg (máx. 600 mg) 15 - 30 mg/kg máx. 2 g 15 - 25 mg/kg máx. 2,5 g 15 mg/kg máx. 1 g Al tratarse de tratamientos prolongados con fármacos potencialmente tóxicos y no exentos de efectos adversos (tabla II), se aconseja el seguimiento y control de los pacientes durante todo el tratamiento. OBJETIVOS – Valoración de datos analíticos y anatomopatológicos sugerentes de etiología tuberculoide. BIBLIOGRAFIA RECOMENDADA ANONIMO. «Tratamiento de la tuberculosis en atención primaria. Monografía. Boletín Terapéutico Andaluz de la Escuela Andaluza de Salud Pública 1997, Número 11, 1.er semestre. CHO, K.H.; LEE, D.Y., y KIM, C.W. «Erythema Induratum of Bazin». International Journal of Dermatology, 1996; 35(11): 802-8. FAIZAL, M.; JIMENEZ, G.; BURGOS, C.; DEL PORTILLO, P.; ROMERO, R., y ELKIN PATARROYO, M. Diagnosis of cutaneous tuberculosis by polymerase chain reaction using a species-specific gene, 1996; 35(3): 185-8. HAAS, D.W., y DES PREZ, R.M. «Mycobacterial diseases». En MANDELL, G.L., BENNETT, J.E., DOLIN, R., (eds.). Principles and Practice of Infectious Diseases, 4.a ed., New York: Churchill Livingstone, 1995. pp. 2239-40. MARGALL, N.; BASELGA, E.; COLL, P., BARNADAS, M.; SANCHEZ, F.; MORAGAS, J.M., et al. «Utilidad de la reacción en cadena de la polimerasa para el diagnóstico del eritema indurado de Bazin». – 605 – Manual de Farmacia Hospitalaria Tabla II PRINCIPALES EFECTOS ADVERSOS Y PRECAUCONES DE LOS MEDICAMENTOS ANTITUBERCULOSOS Medicamento Efectos adversos Precauciones Isoniacida Neuropatía periférica (frecuente en pacientes malnutridos, alcohólicos, diabéticos, con IRC). Hepatitis y efectos psicóticos (infrecuentes). Administrar piridoxina 10 mg/día, para prevenir la neurotoxicidad. Rifampicina Elevación de transaminasas durante los primeros dos meses. Ocasionalmente toxicidad hepática más grave. En tratamientos intermitentes, síntomas gripales, abdominales y respiratorios, shock, insuficiencia renal y púrpura trombocitopénica. Vigilar la función hepática y sanguínea en pacientes con enfermedad hepática o renal. Reducir la dosis o interrumpir el tratamiento ante síntomas de lesión hepática. Pirazinamida Ocasionalmente, hepatotoxicidad grave. Precaución en pacientes con enfermedad hepática, renal, diabetes o gota. Etambutol Neuritis óptica, alteraciones de la visión, que remiten al interrumpir el tratamiento. Más frecuentes con dosis elevadas y en pacientes con insuficiencia renal. Evitar en pacientes que no pueden identificar claramente las alteraciones visuales (niños menores de 5 años). Vigilar signos de toxicidad óptica. Estreptomicina Ototoxicidad. Nefrotoxicidad en menor grado. Precaución en pacientes con insuficiencia renal. Med Clin (Barc.) 1996; 107: 730-4. SCHNEIDER, J.W.; JORDAAN, H.F.; GEIGER, D.H.; VICTOR, T.; VAN HELDEN, P.D., y ROSSOUW, D.J. «Erythema Induratum of Bazin». The American Journal of Dermatopathology, 1995; 17(4): 3506. CASO PRACTICO PLANTEAMIENTO Primer ingreso Mujer de 66 años con antecedentes de diabetes mellitus tipo II desde hace 15 años, en tratamiento con insulina, que presenta lesiones cutáneas nodulares, que producen supuración, en miembros inferiores de años de evolución ingresa en el servicio de infecciosos ante la sospecha de EIB de origen tuberculoide. En una primera exploración se encuentra: Mantoux de 22 mm, serología normal, tórax sin hallazgos, baciloscopia de esputo y orina negativos a TBC, biopsia compatible con vasculitis nodular y sobreinfección de la lesión por Enterobacter, Proteus, Streptococos del grupo B... Se diagnostica EIB y se inicia – 606 – Terapéutica en enfermedades infecciosas tratamiento antituberculoso con: – Rifater® (I 50 mg + P 300 mg + R 120 mg), 6 comp/día primeros 2 meses. – Rifinah® (I 150 mg + R 300 mg) 2 comp./día hasta 6 meses. – Cefuroxima Axetilo 500 mg/12 horas durante 10 días. Segundo ingreso Tras diez días de tratamiento la paciente vuelve a ingresar por intolerancia digestiva (vómitos intensos) asociados a la ingesta de Rifater®. Se comprueba la intolerancia a I y R por separado, tanto oral como IV, por lo que se decide suspenderlas e introducir E y ES, solicitándose una audiometría basal con posteriores controles periódicos. La paciente presenta hiperuricemia secundaria al tratamiento con P. Durante su estancia se consigue un buen control glucémico con antidiabéticos orales y dieta adecuada. El tratamiento al alta es: Dieta diabética y control de glucemia en el Centro de Salud; glipizida 5 mg/día; E 400 mg/8 horas; P 250 mg 2 comp/8 horas; ES 750 mg MI/24 horas; alopurinol 300 mg/día. En posteriores controles se observa una mejoría importante de las lesiones cutáneas pero con un aumento de transaminasas y glucemia descompensada, por lo que es necesario aumentar las dosis de glipizida. Tercer ingreso Pasados tres meses la paciente ingresa en Endocrinología con hiperglucemia descontrolada por lo que se hace necesario de nuevo la terapia con insulina. Se detecta también hepatitis con citolisis y colestasis. Estas alteraciones parecen ser atribuibles a la pirazinamida. Se suspende el tratamiento tuberculostático durante un mes, al cabo del cual y dada la evolución favorable del cuadro cutáneo se continúa con E + ES y ofloxacino durante 4 meses, posteriormente se suspende la ES durante dos meses más en los que se consigue la completa curación de las lesiones cutáneas. CUESTIONES – Comentar la pauta del tratamiento antituberculoso del paciente, así como la sustitución de fármacos de primera línea por otros de segunda línea. – ¿Por qué se utiliza cefuroxima y ofloxacino? – ¿Por qué se solicita la prueba de audiometría basal? – Efectos adversos detectados al tratamiento. – ¿Considera adecuada la sustitución de insulina por antidiabéticos orales? DISCUSION Nos encontramos ante un caso especial de tuberculosis en su manifestación cutánea, cuyo tratamiento es similar al de la tuberculosis pulmonar. Se comienza con una terapia de primera línea en régimen de politerapia (I+R+P), – 607 – Manual de Farmacia Hospitalaria de elección en esta patología, que posteriormente debe modificarse ya que la paciente presenta intolerancia comprobada a isoniacida y rifampicina. En caso de intolerancia a alguno de los fármacos de primera línea se aconseja reemplazar el fármaco que no pueda utilizarse por etambutol a dosis de 25 mg/kg los primeros 2 meses y 15 mg/kg los meses siguientes, pudiendo asociarse cualquier otro antituberculoso de segunda línea. Asimismo, la paciente presenta sobreinfección de las lesiones cutáneas por lo que se le administra conjuntamente antibióticos de amplio espectro. En relación a los efectos adversos, se presenta un aumento de ácido úrico, atribuible a la pirazinamida que se controla con alopurinol. Posteriormente, y también debido a este fármaco, desarrolla hepatitis (citolisis y colestasis) lo que da lugar a la suspensión del mismo. El cuadro hiperglucémico que originó el segundo ingreso puede ser secundario a pirazinamida, sin descartar la posibilidad de que la sustitución de insulina por antidiabéticos orales sea el origen de esta descompensación. Por otra parte, se realizan audiometrías periódicas, a fin de prevenir la posible ototoxicidad de la estreptomicina. Dado que son tratamientos prolongados con asociación de fármacos con relativa toxicidad, se hace necesario no solo el control de efectos adversos e interacciones con otros medicamentos, sino también el cumplimiento por parte del paciente. – 608 – TUBERCULOSIS AYESTARAN GONZALEZ, B. Coordinadora: GARCIA, A. Hospital Universitario Marqués de Valdecilla (Santander) INTRODUCCION lucha contra infecciosas. La tuberculosis (TB) es una enfermedad infecciosa producida por Mycobacterium tuberculosis (M. tuberculosis) que afecta principalmente a los pulmones, aunque puede afectar a cualquier órgano: meninges, tracto urinario, sistema óseo y osteoarticular, peritoneo, etc. (TB extrapulmonar). M. tuberculosis es un bacilo gram positivo estrictamente aerobio y parásito intracelular facultativo, no esporulado e inmóvil, de crecimiento lento (4-6 semanas), cuyo único reservorio es el hombre. Es un bacilo ácido alcohol resistente (BAAR) por lo que requiere técnicas especiales de tinción para su observación por microscopía: tinción de Ziehl-Neelsen o técnicas de fluorescencia con auramina (Hageman). La TB es una enfermedad de declaración obligatoria y su erradicación es uno de los objetivos prioritarios de las autoridades sanitarias mundiales en la las enfermedades OBJETIVOS – El objetivo general ante cualquier posible caso de tuberculosis: • Identificación y tratamiento adecuado de todos los casos de enfermedad activa. • Identificación y prevención de los pacientes infectados pero sin enfermedad activa. • Prevención de la infección en aquellas personas no infectadas. – Como objetivos a desarrollar por el farmacéutico como miembro del equipo de salud en el control de esta enfermedad: • Estudiar si en cada caso se ha pautado el régimen de tratamiento más adecuado según las características del paciente. • Estudio de las posibles reacciones adversas a los fármacos antituberculosos, – 609 – Manual de Farmacia Hospitalaria posibles interacciones con otras medicaciones. • Implicarse en la responsabilidad de que se realice un seguimiento adecuado del paciente para asegurar el cumplimiento del tratamiento, ya que el abandono del tratamiento es una de las principales causas del fracaso terapéutico. • Información y consejo al paciente sobre el tratamiento al que va a ser sometido. • Registro de las reacciones adversas detectadas. METODOLOGIA DIAGNOSTICO a) Diagnóstico de infección tuberculosa La «prueba de la tuberculina» (intradermorreacción de Mantoux) constituye el único método aceptado para el diagnóstico de infección tuberculosa. El test de la tuberculina se basa en que el paciente infectado por M. tuberculosis presenta cierta sensibilidad al estar en contacto con algunos componentes de estos microorganismos. Para su realización, se emplea un derivado proteico tuberculínico purificado (PPD). Se pueden utilizar 2 unidades de la tuberculina RT-23 ó 5 unidades de la tuberculina PPD CT-68 (ambas dosis son bioequivalentes a unidades de la tuberculina estándar: PPDS. Para la práctica correcta de una prueba de tuberculina se seguirá la técnica de Mantoux. b) Diagnóstico de enfermedad tuberculosa El diagnóstico de certeza de la enfermedad tuberculosa requiere la presencia de cultivo positivo de M. tuberculosis. Sin embargo, en la práctica, se acepta como diagnóstico casi de certeza la presencia de microscopía positiva (baciloscopía) en el contexto clínico adecuado y con hallazgos radiológicos compatibles. TRATAMIENTO Debido a que el comportamiento biológico del M. tuberculosis da lugar a poblaciones bacterianas heterogéneas y mutantes, para el tratamiento de la enfermedad se debe utilizar una terapia combinada –nunca monoterapia– para evitar la selección de mutantes resistentes. Además el tratamiento debe ser lo suficientemente prolongado para eliminar todas las poblaciones bacilares (tabla I). Los fármacos empleados en el tratamiento de la tuberculosis se describen en la tabla II. Es necesario que el farmacéutico tenga un amplio conocimiento de estos medicamentos. SEGUIMIENTO DEL TRATAMIENTO Los medicamentos antituberculosos son altamente eficaces, pero dado que implica a varios fármacos administrados durante un período de tiempo prolongado, hay un alto grado de incumplimiento que puede afectar, además de al paciente, a las personas susceptibles de ser infectadas por él. Todo ello se ve agravado porque en numerosas ocasiones – 610 – Terapéutica en enfermedades infecciosas Tabla I REGÍMENES ANTITUBERCULOSOS Régimen Régimen de 6 meses Régimen de 9 meses Régimen de 12 meses Régimen para profilaxis Comentario • Inicial: 300 mg de INH + 600 mg de RFM + 2 g de PZA Diariamente durante 2 meses. • Seguimiento: 300 mg de INH + 600 mg de RFM durante 4 meses. En los enfermos de SIDA el tto. se seguirá hasta completar 9 meses o bien 6 meses desde la negativización del esputo. Añadir EMB o SM en caso de dudas sobre la sensibilidad. Un régimen alternativo, que tiene también alto grado de eficacia, se basa en administrar INH+RFM+PZA+EMB. 3 veces a la semana durante 6 meses. – Continuo: Este es el régimen de 9 meses más usual. 300 mg de INH + 600 mg de RFM Añadir EMB en caso de duda en cuanto a diario durante 9 meses. susceptibilidad. Algunos autores recomiendan añadir sistemáticamente EMB (25 mg/kg/día) durante los 2 primeros meses. – Intermitente Este régimen intermitente es útil • Inicial: especialmente en pacientes que no puedan 300 mg de INH + 600 mg de RFM cumplir el tratamiento sin supervisión. (y con EMB en caso de que fuera necesario), durante un mes. • Seguimiento: 900 mg de INH + 600 mg de RFM 2 veces a la semana durante 8 meses. Añadir EMB a la terapia inicial si existen • Inicial: dudas sobre susceptibilidad. 300 mg de INH + 600 mg de RFM Este régimen de 12 meses puede ser útil en diario durante 5 meses. pacientes inmunodeprimidos y • Seguimiento: en ciertos casos de tuberculosis complicada. 300 mg de INH + 15 mg/kg/día de EMB hasta los 12 meses contados desde la negativización del esputo. No está justificada de forma sistemática en • Vacuna con BCG España. Sólo indicada en niños, jóvenes y trabajadores en contacto frecuente con enfermos tuberculosos. El régimen de 6 meses es casi tan eficaz • Quimioprofilaxis: como el de 12 meses y suficiente en 300 mg de INH al día durante 6-12 la mayoría de los casos, pero los pacientes meses inmunodeprimidos deben recibir un mínimo de 12 meses de tratamiento. En niños se recomiendan 9 meses. En pacientes que precisen supervisión pueden usarse 900 mg de INH 2 veces por semana. – 611 – Manual de Farmacia Hospitalaria Tabla II FÁRMACOS Fármaco Dosis diaria EMPLEADOS EN EL TRATAMIENTO DE LA Dosis 2 veces Dosis 3 veces Efectos por semana por semana secundarios más comunes TB Test para efectos secundarios Fármacos de 1.a línea Fármacos de 2.a línea (más dificultades de uso y/o menor efectividad que las de 1.a línea) Isoniacida 5-10 mg/kg. 15 mg /kg 15 mg /kg Neuritis SGOT/SGPT (INH) máx. máx. máx. periférica, (al principio y final 300 mg 900 mg 900 mg hepatitis, del tratamiento si no hipersensibilid se dan signos ad clínicos de hepatitis) Justificada suspensión del tratamiento cuando se superan 5 veces los valores normales Rifampicina 10 mg/kg 10 mg/kg 10 mg/kg (RIF) máx. máx. máx. Hepatitis, SGOT/SGPT 600 mg 600 mg 600 mg reacción (no como rutina) febril, púrpura (rara) Pirazinamida 15-30 mg/kg 50-70 mg/kg 50-70 mg/kg (PZA) máx. máx. máx. 2g 4g 3g Hepatitis grave, hiperuricemia , Etambutol 15-25 mg/kg 50 mg/kg 25-30 mg/kg poliartralgias (EMB) máx. máx. máx. 2,5 g 2,5 g 2,5 g Neuritis óptica, rash cutáneo Estreptomicin 15-20 mg/kg 20-30 mg/kg 25-30 mg/kg a máx. máx. máx. (SM) 1 g im 1,5 g 1g Capreomicina 15-30 mg/kg o máx. Kanamicina 1 g im Notas Bactericida sobre bacilos extra e intracelulares Piridoxina 10 mg como profilaxis de la neuritis 50-100 mg como tratamiento. Bactericida sobre todas las poblaciones bacilares Coloración naranja de la orina y otras secreciones orgánicas. Interrumpir tratamiento ante síntomas de lesión hepática. Inductor enzimático. Acido úrico SGOT/SGPT Bactericida sobre bacilos intracelulares Se utiliza en la fase incial del tratamiento. Revisiones oftalmológicas periódicas Evitar en pacientes que no pueden identificar las alteraciones visuales (niños < 5 años) Ajustar la dosis en pacientes con alteración renal. Función vestibular, audiogramas, BUN Bactericida sobre los bacilos extraOtotoxicidad, y creatinina celulares. Nefrotoxicida Ajustar la dosis en d pacientes con alteración renal. Ototoxicidad Función vestibular, Bactericida sobre Nefrotoxicida audiogramas, los bacilos extrad BUN y creatinina celulares. Ajustar la dosis en pacientes con alteración renal. – 612 – Terapéutica en enfermedades infecciosas Tabla II (continuación) FÁRMACOS Fármaco Cicloserina (CS) Ethionamida (ETA) Dosis diaria EMPLEADOS EN EL TRATAMIENTO DE LA Dosis 2 veces Dosis 3 veces Efectos por semana por semana secundarios más comunes Test para efectos secundarios 10-20 mg/kg máx. 1g Psicosis, hepatotoxicidad cambios hipersensibilidad personalidad, convulsiones, rash 15-30 mg/kg máx. 1g Irritación gastrointestin al hepatotoxicid ad hipersensibili dad Ac. Aminosalicílic o 150 mg/kg (PAS) máx. 12 g Ciprofloxacino Ofloxacino TB Notas Test psicológicos Irritación gastrointestin al Las fluorquinolonas no están aprobadas para esta indicación, aunque parece que pueden tener un papel en los regímenes tuberculosos, pero este papel debe estudiarse mejor. los pacientes a tratar pertenecen a grupos sociales con grandes dificultades para cumplir cualquier tratamiento: marginados, drogadictos, enfermos mentales... Se debe investigar los posibles inconvenientes que puedan afectar al cumplimiento del tratamiento en cada paciente concreto para diseñar de forma individualizada el régimen que mejor se adapte. Entre las medidas que pueden utilizarse para comprobar el cumplimiento, figuran: el recuento de comprimidos, el color naranja-rojizo de la orina por la rifampicina, la detección de metabolitos de isoniazida en orina, así como el nivel de ácido úrico elevado en orina que produce la pirazinamida. Cuando el cumplimiento sea incierto debe abordarse una terapia directamente supervisada. BIBLIOGRAFIA RECOMENDADA AUSINA RUIZ, V. «Tuberculosis». En FARRERAS, P., y ROZMAN, C. Medicina Interna, 13.a ed., MosbyDoyma Libros, 1995, pp. 2357-67. CAMINERO, J.A. Tuberculosis. Marion Merrel Dow Editor, Madrid, 1992. CASAL, M. «La tuberculosis como problema sanitario a las puertas del 2000». Enferm Infecc Microbiol Clin, 1993; 141: 291-3. GRUPO DE TRABAJO TIR (Tuberculosis e infecciones respiratorias). Sociedad Española de Neumología y Cirugía Torácica (SEPAR). «Quimioprofilaxis antituberculosa. Recomendaciones SEPAR». Arch Bronconeumol, 1992; 28: 270-8. GRUPO DE TRABAJO SOBRE TUBERCULOSIS. Consenso Nacional para el control de la tuberculosis en España. Med Clin, 1992; 98: 2431. ISEMAN, M.D. Treatment of multidrug-resistant tuberculosis. N Engl J Med 1993; 329: 784-91. REICHMAN, L.B. Multidrug resistance in the world: the – 613 – Manual de Farmacia Hospitalaria Bacteriostática sobre bacilos intra y extracelulares. Los efectos secundarios pueden contrarrestarse con piridoxina, atarácticos y anticonvulsivantes. Dividir la dosis puede mejorar la tolerancia gastrointestinal. Sabor metálico. Los trastornos gastrointestinales suelen hacer muy difícil la cooperación del paciente. – 614 – Terapéutica en enfermedades infecciosas present situation. (suppl. 3): 2-9. Chemoterapy, 1996; 42 CASO PRACTICO PRESENTACION DEL CASO Mujer de 38 años, inmigrante portuguesa, que acude al servicio de urgencias porque presenta desde hace 4 días tos irritativa y expectoración con hemoptisis. Refiere tos matutina desde hace dos meses, sudores nocturnos y pérdida de peso. Ha tenido dos abortos voluntarios. Durante el segundo embarazo, se le diagnosticó tuberculosis y se le pautó un tratamiento con INH y RFM que siguió de manera irregular durante varios meses, interrumpiéndolo por su cuenta. Fumadora de 20 cigarrillos/día y bebedora de unos 60 g de etanol/día. Trabaja actualmente en el servicio de limpieza de un hotel, pero en los últimos años ha pasado por varios trabajos, con temporadas sin trabajo y sin hogar fijo. Vive con su pareja. Pruebas diagnósticas – Prueba de la tuberculina: se le inyectan 0,1 ml de tuberculina de 2 u. y se lee a las 72 horas: induración de 15 mm. (+). – Microscopía: se detectan bacilos ácido alcohol resistentes (muestra de aspirado bronquial) BAAR (+ +) – Rayos X tórax: se observa engrosamiento pleural izquierdo con pérdida global de volumen e imágenes de aspecto cavitado. En el pulmón derecho, se observa infiltrado de aspecto cavitado en lóbulo superior derecho (LSD) y en parénquima alveolar derecho imágenes fibrocavitadas con componente exudativo. – Cultivo y antibiograma: los resultados (al mes del ingreso) dan cultivo BK (+) para M. tuberculosis y el test de sensibilidad revela que existe resistencia a la INH y RFM. – VIH (–). Tratamiento Inicialmente, y en espera del test de sensibilidad, se le pautó: INH 300 mg/día + RFM 600 mg/día + PZA 1.500 mg/día + EMB 1.200 mg/día. Cuando llegan los resultados del test de sensibilidad, se le suspende la INH y RFM. El tratamiento que se establece es: PZA 1.500 mg/día + EMB 1.200 mg/día + SM 1 g/día. La SM se mantiene durante el tiempo del ingreso (2 meses) y cuando pasa a la consulta de neumología se le cambia a 1,5 g dos veces a la semana (lunes y jueves). Seguimiento Se realizan controles bacteriológicos mensuales desde el ingreso hasta el sexto mes. La baciloscopia se negativiza el primer mes después del tratamiento y los cultivos comienzan a ser negativos a partir del segundo mes. A partir del sexto mes se realizan controles trimestrales. En cada visita se realiza una analítica que desde el principio da valores normales excepto el del ácido úrico que se encuentra algo elevado (por la PZA). Al 2.° mes, se pide una exploración oftalmológica (discriminación rojo - verde y agudeza visual) para detectar posible efecto secundario al EMB, dando un resultado normal. Además se pide una audiometría, para detectar posible efecto – 615 – Manual de Farmacia Hospitalaria secundario a la SM, que también resulta normal. La paciente es interrogada sobre el cumplimiento del tratamiento en cada visita (se le preguntan cuántos comprimidos le quedan y se comprueba si esto coincide con los que realmente le tenían que quedar si hubiera seguido bien el tratamiento). Parece que la paciente cumple con el tratamiento. La SM se le administra en su Centro de Salud (excepto durante el tiempo que estuvo ingresada) y se le mantiene hasta alcanzar la dosis de 90 g. Se mantiene el tratamiento con EMB y PZA durante 24 meses. CUESTIONES – ¿Por qué los tratamientos antituberculosos deben durar tanto tiempo? – ¿Por qué debe administrarse la medicación en una sola toma? – ¿Por qué se desarrollan las resistencias? – ¿Cómo plantearse un retratamiento? – ¿Está indicada la prueba de la tuberculina y la quimioprofilaxis en su pareja? DISCUSION El tratamiento antituberculoso debe prolongarse durante varios meses para eliminar las distintas poblaciones de bacilos y evitar así las recidivas. Hay cuatro tipos de poblaciones bacterianas: micobacterias de multiplicación continua, de crecimiento intermitente, de crecimiento lento y latentes o durmientes. Los fármacos antituberculosos deben administrarse simultáneamente y en una sola toma al día. Este concepto es fruto de los estudios realizados en la Clínica Mayo y en Madras, que demostraron que alcanzando picos séricos diarios elevados, la medicación era más eficaz frente a las micobacterias de crecimiento lento, logrando inhibir su desarrollo durante períodos que oscilan entre 3 y 9 días. En base a estas observaciones pudieron introducirse los tratamientos intermitentes. La posología en monodosis proporciona ventajas adicionales: mayor comodidad para el enfermo, facilitar la supervisión y evitar olvidos. El problema de la resistencia del bacilo tuberculoso ha sido origen de grandes preocupaciones de orden epidemiológico, debido a que los enfermos que expectoran bacilos resistentes pueden ser fuente de contagio y de aparición de nuevos casos resistentes a la quimioterapia. Es importante diferenciar la resistencia primaria (RP) de la resistencia secundaria (RS). El que un paciente tome adecuadamente un tratamiento prescrito por su médico depende en gran medida de la convicción del paciente en la necesidad de ese tratamiento, por lo que hemos de responsabilizarnos en educar sanitariamente a ese enfermo. Otros factores, no menos importantes, son la claridad en las instrucciones del tratamiento, la simplicidad a la hora de su puesta en marcha, la advertencia de posibles efectos secundarios y su detección precoz y, por último, una valoración de cómo está realizando el paciente el tratamiento. Existen grupos de pacientes en los que no es posible lograr – 616 – Terapéutica en enfermedades infecciosas un adecuado grado de adhesión al tratamiento, ya sea por la problemática social, económica o personal. En estos casos, el método propuesto como el más eficaz para conseguir el óptimo cumplimiento, es la supervisión directa del tratamiento por el personal sanitario. Ante un retratamiento en el que se sospecha que existen resistencias a fármacos, siempre se debe realizar una concienzuda y detallada historia de los fármacos tomados por el enfermo, valorando sobre todo las dosis administradas y las asociaciones farmacológicas realizadas. En la práctica, esta anamnesis es un método superior al resultado de las pruebas de sensibilidad que pueden demorarse más de dos meses o fracasar por insuficiente desarrollo de los cultivos. Una vez realizada la historia de Tabla III INDICACIONES DE LA PRUEBA TUBERCULÍNICA – Convivientes y contactos íntimos de enfermos tuberculosos – Personas cuya RX de tórax presente imágenes compatibles con tuberculosis no evolutiva. – Personas con sospecha clínica y/o RX de padecer enfermedad tuberculosa. – Personas que si están infectadas tienen un especial riesgo de enfermedad tuberculosa: Infección por VIH, ADVP(1), silicosis, diabetes, enf. inmunosupresora: leucosis, linfomas y otras neoplasias, gastrectomía, derivación intestinal, desnutrición, IRC(2), hemodiálisis. – Personas que si están infectadas son de riesgo social y epidemiológico si desarrollan una tuberculosis activa: Cuidadores de guarderías, profesorado, personal sanitario, personal de prisiones, marginados sociales, etc. (1) Adicto a drogas por vía parenteral, (2) Insuficiencia renal crónica. Tabla IV INDICACIONES DE LA QUIMIOPROFILAXIS – Quimioprofilaxis primaria: tratamiento preventivo de la persona no infectada. Indicada en niños y jóvenes convivientes con enfermos bacilíferos que presentan un Mantoux (-), una vez descartada enfermedad tuberculosa. – Quimioprofilaxis secundaria: protección de la persona ya infectada para evitar que desarrolle la enfermedad. Indicada en pacientes con un Mantoux (+) y alguna de las siguientes situaciones: • Convivientes y contactos próximos de un enfermo con TB activa. • Pacientes VIH (+). • Portadores de lesiones fibróticas compatibles con TB, sin signos de progresión radiológica y que nunca hayan realizado un tratamiento. • Personal de alto riesgo de exposición laboral (personal sanitario, prisiones...). • Personas en las que se demuestra una conversión tuberculínica en los 2 últimos años (aumento del Mantoux > 6 mm en no vacunados y >14 mm en vacunados). • Pacientes con alguna de las siguientes enfermedades: silicosis, DM, tratamiento con glucocorticoides prolongado, hemodiálisis, derivación yeyunoileal, malnutrición, hemofilia, tumores de cabeza y cuello. • En menores de 35 años sin ninguno de los anteriores factores de riesgo es recomendable. – 617 – Manual de Farmacia Hospitalaria fármacos, debe seleccionarse un régimen que incluya tres fármacos de los que se tenga certeza que nunca los ha tomado el enfermo, manteniendo, al menos dos de ellos, durante 18-24 meses. La instauración de este retratamiento debe realizarse con el enfermo hospitalizado en centros especializados y por personal experimentado en este tema. Si se hubiera hecho esto en este caso, el tratamiento definitivo se hubiera instaurado desde el principio. La prueba de la tuberculina está indicada en los casos expuestos en la tabla III. En este caso sí estaría indicado realizar la prueba de la tuberculina a la pareja por ser conviviente. La quimioprofilaxis está indicada en los casos expuestos en la tabla IV. La pareja de la paciente sí debería seguir el régimen de quimioprofilaxis ya que dio positiva la prueba de la tuberculina. – 618 – INFECCIONES DEL TRACTO URINARIO EN UNA MUJER EMBARAZADA BILBAO AGUIRREGOMEZCORTA, J. (FIR III) Coordinador: FIGUERO ECHEVERRIA, M.P. Hospital de Cruces. Baracaldo (Bilbao) INTRODUCCION (1, 2) La infección del tracto urinario puede afectar únicamente al tracto inferior o también al tracto urinario superior. Se define por pielonefritis aguda aquel síndrome que se caracteriza por dolor lumbar espontáneo o a la palpación y fiebre, y que generalmente se asocia con disuria, urgencia miccional y polaquiuria, que se acompaña de una infección aguda del riñón y bacteriuria significativa. Definiendo como bacteriuria significativa la presencia de 105 bacterias/ml en la orina. De la misma manera se entiende como bacteriuria asintomática la presencia de una bacteriuria significativa en un paciente sin síntomas. Por otra parte la gran mayoría de pacientes con bacteriuria sintomática o asintomática presentan piuria (mínimo 10 leucocitos/mm3 de orina del chorro medio determinados con cámara de conteo), aunque el hallazgo de piuria es inespecífico, ya que puede existir infección urinaria con piuria o sin ella. Sin embargo, en la mayoría de los pacientes con infección sintomática la piuria es significativa. Las bacterias acceden al tracto urinario por 3 vías posibles, vía ascendente (la más frecuente), hematógena y linfática. Escherichia coli (E. coli) es el microorganismo patógeno que con mayor frecuencia causa infección aguda, sobre todo en pacientes ambulatorios. Mientras que en pacientes internados en hospitales las especies Proteus, Pseudomonas, Klebsiella, y Enterobacter, así como los enterococos y estafilococos son los microorganismos más frecuentemente aislados. Durante el embarazo se producen determinadas alteraciones fisiológicas tales como dilatación del uréter y pelvis renal, que tienen como consecuencia una disminución del peristaltismo ureteral, lo cual favorece el acceso de las bacterias al tracto urinario superior y con ello el desarrollo de una pielonefritis sintomática. – 619 – Terapéutica en enfermedades infecciosas En las mujeres embarazadas se considera que en un 80% de los casos de las infecciones urinarias adquiridas en la comunidad el patógeno causante de la infección es E. coli, aunque también se aíslan en menor medida Klebsiella pneumoniae, Proteus mirabilis y Enterococcus faecalis. En lo que respecta al tratamiento, la administración de un antibiótico del tipo de una sulfamida, amoxicilina, amoxicilina/ácido clavulánico, cefalexina, nitrofurantoína durante 7 días permite erradicar la bacteriuria en un 70-80% de las pacientes. Se ha observado que la prevalencia de bacteriuria aumenta en relación directa con la cantidad de embarazos previos, la edad, la actividad sexual, la presencia de diabetes mellitus, el rasgo para la anemia falciforme y los antecedentes de infecciones previas del tracto urinario. Una bacteriuria ya sea sintomática o asintomática durante el embarazo siempre se debe tratar por los efectos adversos que se pueden producir tanto en la madre como en el feto. En el caso de la madre entre estos efectos se encuentran una bacteriuria persistente, infección del tracto urinario sintomática, pielonefritis aguda y crónica, y probablemente anemia. En el feto se ha observado que aumenta la frecuencia de partos prematuros, bajo peso al nacer, infección fetal y aumenta el riesgo de infección perinatal (3). diagnósticas, microorganismo causante de la patología, estadio gestacional, duración de la terapia y seguimiento del paciente. OBJETIVO BIBLIOGRAFIA RECOMENDADA Establecer la modalidad terapéutica más adecuada, teniendo en cuenta: sintomatología, historial médico, técnicas METODOLOGIA – Reconocimiento del paciente. Existe bacteriuria; el paciente refiere síntomas asociados con una infección del tracto urinario; estadio gestacional de la paciente. – Realizar un urocultivo. – Tratamiento con antibiótico para el cual el patógeno sea sensible. Existe gran controversia entre los autores sobre qué pauta terapéutica es la más adecuada. Los regímenes de dosis única son efectivos pero los índices de recurrencias tempranos son superiores a las otras pautas, aunque este régimen de dosis única conlleva que el cumplimiento del tratamiento es máximo, se consiguen curaciones del orden del 80%, y la exposición fetal es mínima. Por el contrario, otros autores se inclinan por cursos de 3 días de tratamiento e incluso tratamientos de 7-10 días. – Realizar un nuevo urocultivo al cabo de 1-2 semanas de interrumpir el tratamiento. – Si recurrencia o reinfección reiniciar tratamiento antimicrobiano. Se adjunta a su vez algoritmo de elección (figura 1). ANDREU, A.; NAVARRO, M., «Gardnerella vaginalis como Enferm Infecc Microbiol Clin, BAILEY, R.R. «Management of – 620 – y FERNANDEZ, F. patógeno urinario». 1994; 12: 346-9. lower urinary tract Manual de Farmacia Hospitalaria Figura 1 ALGORITMO DE ELECCIÓN Bacteriuria asintomática Bacteriuria sintomática Confirmar el diagnóstico con un nuevo urocultivo Curso terapéutico breve o de 7 días de tratamiento (a) Tratamiento de 3 días o de 7-10 días (b) Urocultivo de seguimiento después de 7 días de finalizar la terapia Negativo (curación) (c) Recidiva Microorganismo resistente Nuevo tratamiento durante 2 semanas Tratamiento breve con antibiótico sensible Recidiva Ecografía, urografía intravenosa (d) No anomalía susceptible de cirugía Tratamiento durante 4-6 semanas Si nueva recidiva, tratamiento más prolongado a) Si el microorganismo es sensible a amoxicilina, por ejemplo: una única dosis de amoxicilina de 3 g. Si se sospecha infección de tejidos profundos tratamiento durante 7 días. b) Tratamiento breve de 3 días o de 7-10 días con amoxicilina 500 mg 3 veces al día, si el patógeno es sensible a amoxicilina. c) Urocultivos de seguimiento durante el embarazo, por ejemplo cada mes. d) Esperar dos meses después del parto para realizar la urografía intravenosa, ya que el medio de contraste se excreta por la leche materna. – 621 – Terapéutica en enfermedades infecciosas infections». Drugs, 1993; 45 (Suppl. 3): 139-44. BRIGGS, G.G.; FREEMAN, R.K., y YAFFE, S.J. Drugs in pregnancy and lactation. A reference guide to fetal and neonatal risk. 3.a ed., Baltimore: Williams & Wilkins, 1990. HEDSTROM, S., y MARTENS, M.G. «Antibiotics in pregnancy». Clin Obstet Gynecol, 1993; 36(4): 88692. HEIKKILÄ, A.M. «Antibiotics in pregnancy»: A prospective cohort study on the policy of antibiotic prescription. Ann Med, 1993; 25: 467-71. LUCAS, M.J., y CUNNINGHAM, F.G. «Urinary infection in pregnancy». Clin Obstet Gynecol, 1993; 36(4): 855-68. PFAU, A., y SACKS, T.G. «Effective prophylaxis for recurrent urinary tract infections during pregnancy». CID, 1992; 14: 810-4. SANFORD, J.P.; GILBERT, D.N.; MOELLERING, R.C., y SANDE, M.A. The Sanford guide to antimicrobial therapy. 27 ed., Vienna (U.S.A.): Antimicrobial Therapy, Inc., 1997. SOBEL, J.D., y KAYE, D. «Infecciones del tracto urinario». En: MANDELL, G.L., BENNETT, J.E.; DOLIN, R.; MANDELL, DOUGLAS y BENNETT. Enfermedades infecciosas. Principios y práctica. 4.a ed. Buenos Aires: Editorial Médica Panamericana, S.A., 1997, pp. 729-61. VERCAIGNE, L.M., y ZHANEL, G.G. Recommended treatment for urinary tract infection in pregnancy. Ann Pharmacother, 1994; 28: 248-51. WARREN, J.W. «Infecciones urinarias hospitalarias». En MANDELL, G.L.; BENNETT, J.E.; DOLIN, R.; MANDELL DOUGLAS y BENNETT. Enfermedades infecciosas. Principios y práctica, 4.a ed., Buenos Aires: Editorial Médica Panamericana, S.A., 1997, pp. 2924-35. British Medical Association and Royal Pharmaceutical Society of Great Britain. British national formulary. Number 32 (September 1996). London: British Medical Association and Royal Pharmaceutical Society of Great Britain, 1996. CASO PRACTICO PLANTEAMIENTO Mujer multípara de 35 años, embarazada de 30 semanas, que acude al médico por disuria y urgencia miccional. Refiere que en anteriores embarazos sufrió reiteradas infecciones urinarias. Ante la clínica se practica urocultivo, aislando en la muestra E. coli sensible a: trimetoprimsulfametoxazol (TMP-SZ), ciprofloxacino, norfloxacino, ofloxacino y nitrofurantoína; así como resistente a amoxicilina, ampicilina, cefalexina y cefazolina. Se pauta tratamiento con TMP-SZ (160/800 mg cada 12 horas) durante 7 días. Siete días después de finalizar el tratamiento se realiza nuevo urocultivo, observando que el microorganismo es resistente a TMP-SZ, pero sensible a ciprofloxacino, ofloxacino, norfloxacino y nitrofurantoína. La paciente continúa con bacteriuria y sintomatología por lo que se pauta tratamiento con ciprofloxacino 250 mg cada 12 horas durante tres días. CUESTIONES – Comentar el tratamiento. – Valorar la posibilidad de realizar profilaxis. DISCUSION (1-10) Con respecto al tratamiento, las sulfonamidas están contraindicadas durante el tercer trimestre del embarazo, debido al riesgo de hemólisis neonatal y metahemoglobinemia, además del riesgo de hiperbilirrubinemia y kernikterus neonatal. Las fluoroquinolonas, a su vez, están contraindicadas a lo largo del embarazo, ya que estudios en animales de experimentación han demostrado que los animales desarrollaban artropatía. Con lo que tanto la pauta inicial con TMP-SZ, como la posterior con ciprofloxacino estaban totalmente contraindicadas en – 622 – Manual de Farmacia Hospitalaria esta paciente que se hallaba en el tercer trimestre de gestación. En esta paciente estaba indicado el tratamiento con nitrofurantoína 50 mg durante 3-7 días. La nitrofurantoína es un antibiótico con especificidad por el tracto urinario, alcanzando niveles muy bajos en el suero materno, tejidos y compartimento fetal y que es muy efectivo para la mayoría de los microorganismos que generalmente se aíslan en las infecciones urinarias. Este antibiótico está contraindicado en mujeres con déficit de la glucosa-6-fosfato deshidrogenasa, en las que bajas concentraciones séricas de nitrofurantoína pueden causar una reacción hemolítica. Sobre la posibilidad de realizar una profilaxis, en un ensayo clínico con 39 embarazadas, 33 de las cuales presentaban antecedentes de infecciones urinarias recurrentes, y en algunos casos incluso pielonefritis, se realizó profilaxis postcoital, que consistía en una única dosis de cefalexina de 250 mg o nitrofurantoína 50 mg. Mientras que 7 meses antes de la profilaxis se registraron 130 casos de infección urinaria, únicamente hubo un caso de infección durante el embarazo después de instaurar la profilaxis. Se considera que el tratamiento es efectivo porque estos dos antibióticos alcanzan concentraciones bactericidas altas en el tracto urinario y no inducen resistencia en la flora bacteriana gram negativa. Por lo que se recomienda la utilización de cualquiera de estos antibióticos en mujeres embarazadas con historia de infecciones urinarias recurrentes. – 623 – TRATAMIENTO DE LA PIELONEFRITIS EN ADULTOS GIMENO JORDA, M.J., SANCHEZ ARCOS, A., VILLEGAS ARANDA, J. M. Coordinadora: TARIN REMOHI, M.J. Hospital Torrecardenas (Almería) INTRODUCCION Las infecciones del tracto genitourinario (ITU) son las infecciones del adulto subsidiarias de tratamiento antimicrobiano más prevalentes en nuestro medio. Generalmente se producen en individuos sanos y suelen ser tratadas de forma ambulatoria. Las infecciones por microorganismos en el tracto urinario pueden afectar a la orina (bacteriuria) o a sus órganos estructurales (pielonefritis, cistitis, prostatitis, uretritis). A su vez, pueden ser agudas o crónicas, y la flora bacteriana hematógena o ascendente, siendo esta última la más frecuente. La pielonefritis es casi exclusivamente una infección ascendente en que las bacterias provenientes de la vejiga llegan al parénquima renal. Rayer describió la enfermedad como una inflamación de la pelvis renal (pielo) y del tejido del riñón (nefritis). Algunos factores locales como hiperosmolaridad, oxigenación deficitaria y limitado aporte vascular disminuyen las defensas locales y humorales, facilitando la proliferación bacteriana y la progresión de la infección dentro de la médula renal, que se torna un medio protector de las bacterias. La pielonefritis puede dividirse en no complicada o complicada, según los factores del huésped, la presencia o ausencia de obstrucción, la manipulación de las vías urinarias, enfermedades subyacentes y los patógenos que afectan al sujeto. La mayoría de gérmenes infectantes proceden de la flora fecal, siendo E. coli responsable de un 80% de las infecciones urinarias agudas, Proteus de un 10% y cocos Gram positivos como Streptococcus faecalis o Staphylococcus saprophyticus, el resto. Los pacientes con pielonefritis aguda presentan disuria, polaquiuria, urgencia miccional y hematuria que se acompañan de fiebre, escalofríos, dolor en el flanco, náuseas y vómitos, con septicemia o sin – 624 – Manual de Farmacia Hospitalaria ella. La orina es por lo general turbia y de olor desagradable. El diagnóstico clínico se acompaña de pruebas analíticas tales como: estudio microscópico del sedimento urinario para la detección de piuria (presencia de más de 10 leucocitos por campo); tinción de Gram para la diferenciación inmediata entre organismos Gram (+) y Gram (-); velocidad de eritrosedimentación y proteína C reactiva (pueden aumentar sus valores); hemocultivo (puede ser positivo en un 25-40% de los pacientes); niveles de creatinina (la eliminación puede estar disminuida). En ocasiones se requiere además, estudios imagenológicos (radiografía simple de abdomen, ultrasonografía, urograma intravenoso, etc.) para así poder Vía detectar posibles anomalías del tracto genitourinario que influyan sobre la presencia de infección (reflujo vesicouretral, cálculos, estrecheces uretrales, obstrucciones congénitas, etc.). El objetivo terapéutico principal debe ser erradicar los microorganismos que invaden el parénquima renal y la sangre, si existe septicemia, y evitar o curar las complicaciones. La elección del tratamiento se hará según se diagnostique una pielonefritis no complicada o complicada. OBJETIVO Determinar si la prescripción realizada Duración tratamiento (días) Antibiótico 1.a línea Antibiótico alternativo Pielonefritis nc Moderada (extrahospitalaria) Grave (hospitalización) Recurrente Embarazo (hospitalización) Pielonefritis c Moderada (hospitalización) Grave (hospitalización) oral 14 TMP/SMX o fluroquinolona amoxicilina o amoxicilina/clavulánico IV 3 ceftriaxona oral 10 aminoglucósido o TMP/SMX o fluorquinolonas TMP/SMX o fluorquinolonas IV u oral 14 igual pielonefritis grave IV 3 oral 10 ceftriaxona o TMP/SMX amoxicilina o cefalosporina aztreonam o aminoglucósidos TMP/SMX oral 14 fluorquinolona TMP/SMX IV 14 a 21 aminoglucósido + ampicilina o fluorquinolona ceftriaxona, aztreonam o imipenem/cilastatina nc: no complicada; c: complicada; TMP/SMX: Trimetoprim/sulfametoxazol. – 625 – amoxicilina o amoxicilina/clavulánico Terapéutica en enfermedades infecciosas cumple con los criterios establecidos para la indicación estudiada. Analizar las posibles complicaciones o reacciones adversas que pueda presentar el paciente. WARD, T.T., y JONES, S.R. Un plantamiento práctico de las enfermedades infecciosas. Infecciones del tracto urinario. Ed. Jarpyo, 1991, pp. 393-427. CASO PRACTICO PLANTEAMIENTO METODOLOGIA – Identificación de la enfermedad. – Conocimiento de los parámetros analíticos. – Conocimiento de pruebas imagenológicas. – Evaluación de la antibioticoterapia. – Análisis global del proceso. Mujer de 18 años de edad con antecedentes de cólicos nefríticos de repetición que ingresa por dolor renouretral derecho acompañado de fiebre y leucocitosis moderada. A la exploración física sólo destaca palpación bimanual de riñón derecho dolorosa. Ecografía sin evidencias de litiasis ni dilatación de vías. Juicio clínico: pielonefritis aguda derecha. BIBLIOGRAFIA RECOMENDADA Primer ingreso (1996) BERGERON. Clínicas médicas de Norteamérica. Tratamiento antimicrobiano: parte I. Ed. Interamericana. Mc Graw-Hill, 1995; 3: 613-641. DAIRIKI SHORTLIFFE, y STAMEY, T.A. Campbell. Urología. Infecciones del tracto urinario: Introducción y principios generales. Ed Médica Panamericana, 5.a ed., 1988, pp. 792-858. FLOREZ; ARMIJO, J.A., y MEDIAVILLA, A. Farmacología humana, tomo II. Ed. EUNSA, pp. 947-961. MENSA; GATELL, J.M.; JIMENEZ DE ANTE, M.T., y PRATS, G. Guía terapéutica antimicrobiana, 7.a ed., Masson, pp. 351-354. RONALD, A.R.; NICOLLE, L.E., y HARDING, G.K. «Standards of therapy for urinary tract infections in adults». Infection, 20 Suppl. 3, 1992, pp. 164170. RUBIO, R.H.; SHAPIRO, E.D.; ANDRIOLE, V.T.; DAVIS, R.S., y STAMM, W.E. «Evaluation of new antiinfective drugs for the treatment of urinary tract infection. Infections Diseases Society of America and the Food and Drug Administration». Clin. Infect. Dis., 15 Suppl. 1, 1992, pp. 216-227. STANASZEK, W.; STANASZEK, M.; HOLT R., y STRAUSS, S. Análisis y comprensión de la Terminología Médica. El aparato urinario y sus trastornos. Ed. Rasgo, 1996, pp. 119-126. Dolor en flanco derecho, fibre alta (39°C). Síndrome miccional. Se le practica una ecografía en la que se observa duplicidad renal derecha sin dilatación y buena función renal, y una urografía intravenosa. Se pide un hemocultivo en el cual no se observa desarrollo bacteriano. Terapéutica: ciprofloxacino iv 200 mg/12 horas; sueroterapia; Inyesprin® iv 900 mg/8 horas si fiebre; ranitidina iv 40 mg/12 horas y tobramicina 100 mg/12 horas. Al tercer día se le pasa a tratamiento oral con ciprofloxacino 500 mg/12 horas y ranitidina 150 mg/12 horas. Al sexto día se le pauta tobramicina 100 mg/12 horas vía intramuscular puesto que presenta algo de fiebre. Tras 8 días de tratamiento los síntomas remiten y la paciente es dada de alta indicándole que siga tratamiento oral. – 626 – Manual de Farmacia Hospitalaria Segundo ingreso (1997) inicial. Dolor en fosa renal derecha, vómitos y fiebre. Se realiza un hemocultivo en el cual no se produce desarrollo bacteriano; un análisis de orina y de sangre. Terapéutica: sueroterapia; ciprofloxacino iv 200 mg/12 horas; tobramicina iv 100 mg/12 horas; Buscapina® 1 amp/8 horas; Primperán® si vómitos. Al 2.° día de ingreso la paciente manifiesta vómitos y mareos cada vez que se le administra Buscapina® por lo que se procede a retirar dicho tratamiento en la suposición de una posible alergia medicamentosa. Se le pauta diclofenaco 1 comp/12h. Tras 5 días de tratamiento la paciente es dada de alta indicándole que debe continuar tratamiento oral con: ciprofloxacino 500 mg/12 horas durante 10 días y beber abundantes líquidos. Analítica Día 1 orina leucocitos hematíes proteínas 20-25 p/c 3-4 p/c 30 mg/dl sangre urea creatinina leucocitos 46 mg/dl 0.9 mg/dl 12480 Día 3 14 mg/dl 0.8 mg/dl CUESTIONES – ¿Se debe administrar un antimicrobiano sin tener resultados del cultivo de sangre o/y orina? – ¿Cuál es la pauta a seguir? – ¿Por qué se asocia un aminoglucósido a una quinolona? – Alternativas ante fracaso terapéutico DISCUSION La elección del antibiótico apropiado para combatir la pielonefritis debe basarse en consideraciones clínicas, microbiológicas y farmacológicas. La terapéutica de la pielonefritis no complicada es distinta de la que se hace en la forma complicada, y los varones reaccionan de manera diferente al tratamiento que las mujeres. La aplicación de un tratamiento empírico a la espera de los resultados bacteriológicos es una medida encaminada a la prevención de una sepsis bacteriana que fácilmente puede presentarse en mujeres con pielonefritis aguda, en cambio, este efecto no se produce de tal manera en hombres. Además, en muchas mujeres con síntomas de cistitis y piuria en el sedimento, se ha sugerido que la relación coste-beneficio es superior si se inicia el tratamiento sin realizar cultivos iniciales ni de seguimiento. En la pielonefritis es necesaria la utilización de antimicrobianos durante un total de 14 días. En aquellos pacientes en los que fracasa este tratamiento a causa de una difícil erradicación de la infección del parénquima se pautarán ciclos más largos (4-6 semanas). En el paciente hospitalizado el tratamiento se continúa generalmente hasta que éste ha mejorado clínicamente y se hace afebril durante 2448 horas. En ese momento se puede pasar a vía oral. Casi todos los pacientes con pielonefritis no complicada están afebriles a los tres días del tratamiento eficaz y el resto se estabiliza hacia el cuarto día. La – 627 – Terapéutica en enfermedades infecciosas fiebre persistente en un paciente puede indicar la existencia de una colección de pus intra o perirrenal, o una metástasis séptica en otros tejidos. Los aminoglucósidos aparecen en concentraciones altas en el riñón y permanecen dentro de este órgano por un período largo después de interrumpir el tratamiento. Estos son los antibióticos preferidos para las infecciones nosocomiales en pacientes graves. La infección de los riñones modifica la concentración de antibiótico en ellos, así en los afectados por pielonefritis se acumulan más los aminoglucósidos y quinolonas y, en menor cantidad, betalactámicos que en los riñones normales. Las infecciones no afectan la combinación de TMP/SMX, en cambio, las sulfamidas no son eficaces en el tratamiento de la pielonefritis. El caso presentado corresponde a una pielonefritis recurrente que requiere hospitalización, por lo tanto, la prescripción conjunta de ciprofloxacino y tobramicina no puede ser considerada como una pauta correcta puesto que ambos deben ser combinados en casos de pielonefritis complicadas graves con hospitalización como se indica en la tabla. Además, el uso indiscriminado de fluorquinolonas puede anular su utilidad terapéutica por la difusión de cepas resistentes. La ingesta de abundantes líquidos se ha propuesto desde hace tiempo como tratamiento inicial de las ITU. Generalmente, los analgésicos se utilizan solamente las primeras horas y en muchos casos no es necesaria su prescripción. La cifra de fracaso del tratamiento de pielonefritis es muy grande y en caso de no haber obstrucción de vías urinarias o cuerpos extraños, la ineficacia de la terapéutica se puede atribuir a: – Resistencia bacteriana: E. coli presenta fimbrias tipo P específicos que facilitan su adherencia a las células uroepiteliales. La resistencia de dicho germen a la ampicilina, amoxicilina y cefalosporinas de 1.a generación ha aumentado (25 al 35%), de manera que ya no se les considera de primera línea. En muchas partes de Europa, E. coli es muy resistente a TMP/SMX por lo que ya no es empleado, tampoco, como fármaco de primera elección. Los aminoglucósidos y las quinolonas aún son muy eficaces a nivel mundial entre muchos Gram negativos que ocasionan infecciones del tracto urinario. La vancomicina y la teicoplanina son alternativas apropiadas. – Reinfección con un nuevo patógeno: puede explicar un 20% de los casos de ineficacia terapéutica. – Uso inapropiado del antibiótico: la alta tasa de fracaso se debe a que no se alcanzan niveles suficientes de antimicrobiano en los tejidos renales para esterilizar la médula renal infectada, a pesar de haberse alcanzado niveles urinarios por encima de la CMI. En la actualidad, se acepta generalmente que la curación de las infecciones del tracto urinario depende de los niveles de agente antimicrobiano alcanzados en orina y no en sangre. Con el acortamiento importante de la terapéutica actual en el tratamiento de las infecciones del tracto urinario inferior, y en algunos regímenes antibióticos basados en el empleo de una sola dosis, existe una mayor necesidad de confirmar la presencia de orina estéril, ya que es – 628 – Manual de Farmacia Hospitalaria más probable que la contaminación vaginal y uretral continúe con los períodos cortos que en los casos de la terapéutica convencional durante 10 días. Por ello, el seguimiento tras el tratamiento es importante. Un control mínimo debe incluir la realización de un urocultivo a las 1-2 semanas de finalizado el tratamiento en todos los enfermos. La función renal puede evaluarse con una variedad de pruebas analíticas. El porcentaje de filtración glomerular (GFR) es estimado por el aclaramiento de creatinina endógena (0,8 mg/ml), creatinina en plasma o concentración de urea en plasma (< 50 mg/dl), o puede medirse por el aclaramiento de inulina. Los resultados analíticos reflejan que la función renal no está afectada por lo que no cabe preocupación ante un posible comportamiento alterado del tratamiento antimicrobiano pautado. Los efectos adversos de la butilescopolamina bromuro son, en general, frecuentes aunque leves y transitorios. En la mayor parte de los casos, las reacciones adversas son una prolongación de la acción farmacológica y afectan principalmente al aparato digestivo, produciendo alteraciones del gusto, náuseas, vómitos, disfagia, estreñimiento. También puede ocasionar retención urinaria, midriasis, somnolencia, visión borrosa, etc. Los ancianos, niños y adolescentes son más sensibles a los efectos anticolinérgicos. – 629 – INFECCIONES BILIOPANCREATICAS: COLECISTITIS AGUDA SANCHEZ SUAREZ, S. (BECARIA) Coordinador: MARTINEZ SANCHEZ, B. Hospital Universitari Dr. Josep Trueta (Girona) INTRODUCCION abdominal son: La infección de origen abdominal es una de las causas más importantes de infección en pacientes ingresados en el hospital, después de la infección urinaria y la respiratoria, y supone una alta morbimortalidad. El diagnóstico es a veces difícil y la detección precoz a partir del drenaje del foco séptico puede ser la clave de una evolución correcta del paciente. La exploración física tiene muchas limitaciones, y por tanto, se ha de contar con frecuencia con exploraciones como la ecografía y la tomografía. Si estas exploraciones complementarias son negativas, la intervención quirúrgica puede estar indicada en caso de que persista la situación séptica. En todo proceso de infección abdominal se tiene en cuenta: clínica, pruebas de laboratorio y pruebas de imagen. Los signos clínicos que presentan la mayoría de los cuadros de infección a) Fiebre: se da en el 90% de los casos, siendo generalmente moderada, hasta 38,5°C lo más habitual. En situaciones de sepsis y de deterioro del paciente la elevación de la temperatura será mayor. Ante un cuadro febril se habrán de revisar otros focos de infección como son: infección del tracto urinario, respiratorio y SNC. b) Dolor abdominal. c) Ileo persistente de más de 7 días de evolución. d) Balances hídricos positivos con edemas. Las pruebas de laboratorio son bastante inespecíficas, la leucocitosis con desviación a la izquierda es el hallazgo analítico más constante. La elevación de la proteína C reactiva, la alcalosis respiratoria, la acidosis metabólica y la hiperglicemia son datos analíticos que hacen pensar en la – 630 – Manual de Farmacia Hospitalaria existencia de sepsis abdominal. Por último las pruebas de imagen que sirven para la detección de un proceso de infección abdominal son: a) Radiología convencional (placa simple de abdomen): es útil en el 50% de los pacientes. La presencia de asas intestinales dilatadas sugieren un ileo paralítico u obstructivo, asímismo aire libre pueden indicar la existencia de una perforación. b) Ecografía: es muy eficaz para encontrar colecciones líquidas en la pelvis, abscesos viscerales en el hígado, riñones y páncreas. Demuestran signos de colecistitis aguda por engrosamiento de la pared abdominal. c) TAC: es la exploración de elección para diagnosticar abscesos abdominales. d) RMN: no es posible realizarla en pacientes graves. No ha demostrado ser una técnica diagnóstica superior al TAC para la evaluación de colecciones intraabdominales. Para el tratamiento de la infección abdominal se requiere la combinación de las siguientes terapias: interveción quirúrgica, soporte de las funciones vitales y apropiada terapia antimicrobiana La interveción quirúrgica dependerá de la gravedad de la infección abdominal, del alcance del proceso infeccioso y según exista o no otras lesiones u enfermedades. La finalidad del proceso quirúrgico será: frenar la contaminación bacteriana y reducir el n.° de bacterias en el peritoneo, eliminar material extraño del peritoneo y proporcionar drenajes para las colecciones purulentas. Con referencia al soporte de las funciones vitales es necesario establecer una buena fluidoterapia para poder mantener un adecuado volumen intravascular (éste tiende a disminuir debido a que los fluidos se acumulan en el abdomen); corregir la acidosis (aparece sobre todo en pacientes con peritonitis) y proporcionar una adecuada producción de orina. La terapia antimicrobiana en las infecciones abdominales tiene como finalidad: controlar la bacteriemia y reducir complicaciones supurativas después de la contaminación bacteriana. La utilización de antibióticos debe iniciarse tan pronto se sospeche de la existencia de una infección abdominal y será en función del tipo de agente etiológico y circunstancias patogénicas que lo originen. En general para los procesos de infección abdominal se utilizarán antibióticos que demuestren ser eficaces frente a bacterias aerobias y anaerobias. A continuación en la tabla I se cita las circuntancias patogénicas y etiología de los diferentes procesos infecciosos, así como el tratamiento antibiótico empírico recomendado según el protocolo de infecciones abdominales vigente en nuestro hospital. OBJETIVOS Identificación de un proceso de infección abdominal y planteamiento de las medidas terapéuticas a seguir según la etiopatogenia de las infecciones abdominales. METODOLOGIA – Detección de los signos clínicos más relevantes en todo proceso de infección – 631 – Terapéutica en enfermedades infecciosas Tabla I Enfermedad Peritonitis Colecistitis Aguda Colangitis Abscesos abdominales Tipo Circunstancias Patogénicas Etiología Tratamiento antibiótico empírico Primaria en niños • Síndrome nefrótico • Cirrosis postnecrótica • Infecciones urinarias S. pneumoniae, Streptoccocus grupo A, S. aureus, Gram (-) Primaria en adultos • Cirrosis hepática con ascitis • Colagenosis Secundaria • Perforaciones • Apendicitis, diverticulitis, colecistitis • Isquemia intestinal • Postcirugía • Ruptura abscesos viscerales, aborto séptico E. coli, K. pneumoniae, Streptococcus spp, grupo A Cefotaxima 2 g/8 h IV o Ceftriaxona 2 g/24 h IV Flora mixta (Polimicrobiana): B. fragilis, otros bacteroides Cocos Gram (+)/anaerobios Cefotaxima 2 g/8 h IV Enterobacteriaceae o Pseudomonas spp. Ceftriaxona 2 g/24 h Acinetobacter spp. IV Clostridium spp + Metronidazol 0,5 g/8 h IV o Ornidazol 1 g/24 h IV • Colecistitis aguda Colelitiasis, litiásica colostasis extrahepática • Colecistitis alitiásica • Colecistitis enfisematosa • Colangitis E. coli, Klebsiella sp. B. fragilis, Clostridium sp. (menos frecuente) Peritoneales Polimicrobianos: Bacteroides fragilis, cocos anaerobios, Clostridium spp. Enterobacteriacea, Pseudomonas spp. Entererococo. Pancreáticos Apendicitis, Diverticulitis, Pancreatitis, Postcirugía, Colostasis Polimicrobianos: Enterobacteriacea, Entererococo, S. aureus,S. viridans, M. tuberculosis Pancreatitis de cualquier etiología, pseudoquistes abdominales. – Conocimiento de parámetros analíticos. – Identificación mediante pruebas de Cefotaxima 2 g/8 h IV o Ceftriaxona 2 g/24 h IV Gérmenes multirresistentes: Piper/Tazo 4 g/8 h IV o Imipenem/cilast. 0,5 g/6 h IV Cefotaxima 2 g/8 h IV o Ceftriaxona 2 g/24 h IV o Amoxi-clavu 12 g/8 h IV Cefotaxima 2 g/8 h IV o Ceftriaxona 2 g/24 h IV + Metronidazol 0,5 g/8 h IV o Ornidazol 1 g/24 h IV Gérmenes multirresistentes: Piper/Tazo 4 g/8 h IV o Imipenem/cilast 0,5 g/6 h IV imagen. – Estudio de la etiopatogenia del proceso infeccioso. – Utilización de antibióticos teniendo – 632 – Manual de Farmacia Hospitalaria Cefotaxima 2 g/8 h IV + Metronidazol 0,5 g/8 h IV – 633 – Manual de Farmacia Hospitalaria en cuenta la etiología del proceso. BIBLIOGRAFIA RECOMENDADA MERREL, R.C. «The abdomen as source of sepsis in critically patients». Crit Care Clin, 1995; 11(2): 255272. MENSA, J.; GATELL, J.M.; PRATS, G.; JIMENEZ DE ANTA, M.T.; PRATS, G., et al. Guía práctica de terapéutica antimicrobiana. 6.a ed., Barcelona: Masson, S.A.: 1996. SANFORD, J.P.; GILBERT, D.N., y SANDE, M.A. Guide to antimicrobial therapy, 1996. SITGES, A. «Infecciones intrabdominales». En DROBNIC, L. Tratamiento antimicrobiano. Barcelona: Ediciones Doyma, S.A., 1993. JOSEPH, T.; DIPIRO; PHARMD AND JOHN, A., y MANSBERGER, M.D. «Intraabdominal infections». En Pharmacotherapy: a pathophysiologic approach: Ediciones Elsevier, S.A., 1989. LAPUENTE, F. «Colecistitis aguda». En SIERRA, A. Infecciones en cirugía, Madrid: Ediciones Ene, S.A., 1992. Eco abdominal: Colecistitis aguda. Resto normal. Método de Diagnóstico principal: Clínico Diagnóstico final: Colecistitis aguda. Tratamiento médico: Dieta absoluta; SG5% 1.000 ml/ SF 1500 ml; Augmentine 1 g/8 h EV. CUESTIONES – Definición de Colecistitis aguda. – Clínica, pruebas de laboratorio e imagen que confirman el diagnóstico. – Tratamiento médico empleado. – ¿Es necesaria la intervención quirúrgica en los procesos agudos de Colecistitis? DISCUSION CASO PRACTICO PLANTEAMIENTO Varón de 72 años que acude a urgencias por dolor epigástrico de características cólicas, con vómitos y en las últimas horas síndrome febril. AP: Ex fumador, no interveciones quirúrgicas, no diabetes mellitus, no HTA, no cardiopatías conocidas. Exploración física: BEG, No ictericia. Abdomen blando. Murphy (+). Murphy positivo es la paralización del movimiento inspiratorio mientras se mantiene presión manual sobre el hipocondrio derecho. Pruebas analíticas: Hto: 35%; Hb: 12,1 g/100 ml; Leuc: 19.500/mm3; Quick: 67%; Sedimento en orina: 50-60 leuc./camp. con abundante flora bacteriana. La Colecistitis aguda es la inflamación aguda de la pared de la vesicula biliar. La enfermedad aparece como respuesta a tres tipos de agresiones: estasis, infección bacteriana o isquemia. La inmensa mayoría de los casos son consecuencia de una estasis aguda del contenido de la vesícula, secundaria a una obstrucción del conducto cístico. En caso de Infección bacteriana del contenido vesicular, los organismos de la especie E. Coli son los principales responsables, seguidos por otras enterobacterias como Klebsiella sp. Los gérmenes anaerobios de las especies Bacteroides y Clostridium, pueden aislarse de la bilis en asociación con especies aerobias. La clínica presente en este proceso de – 634 – Terapéutica en enfermedades infecciosas infección abdominal es: síndrome febril y dolor abdominal en el hipocondrio derecho de 6 horas de evolución. Como pruebas de laboratorio que confirman el diagnóstico está la detección analítica de leucocitosis (19.500/mm3). Los valores normales oscilan entre (4-12 x 103 /mm3) A través de la ecografía se pone de manifiesto la existencia de colecistitis. Es en la actualidad el método de diagnóstico más frecuentemente utilizado. Los signos ultrasonográficos de esta enfermedad infecciosa son los siguientes: dilatación de la vesícula, pared engrosada, edema parietal, colección perivesicular y «Murphy ecográfico» positivo. El tratamiento médico consistirá en el reposo digestivo como primera medida acompañado o no de la colocación de una sonda nasogástrica en caso de náuseas, vómitos o distensión abdominal; fluidoterapia para la corrección del desequilibrio hidroelectrolítico y por último terapia antiinfecciosa. El antibiótico a emplear cubrirá la flora bacteriana presente en la Colecistitis. En nuestro caso se ha utilizado AmoxicilinaClavulánico 1 g/8 h vía EV con buena actividad antimicrobiana frente a este proceso. La duración del tratamiento vía parenteral fue de tres días, tiempo que permaneció ingresado hasta la resolución del proceso agudo. Al alta continuó con terapia antimicrobiana por vía oral durante 1 semana. En referencia a la última cuestión, la opinión inicial prevalente es de dejar «enfriar» el proceso agudo. La mayoría de episodios de colecistitis aguda se resuelven mediante tratamiento médico, siendo sencillo realizar la cirugía a partir de las 6 semanas desde la resolución del proceso. En la actualidad se está produciendo un cambio hacia una actitud más agresiva y la intervección quirúrgica se plantea en las primeras 48-72 horas del ingreso, lo que se previene la aparición de complicaciones como gangrena y perforación. En el caso de nuestro paciente se ha optado por la no intervención quirúrgica en el ingreso, dado la buena resolución del proceso agudo mediante tratamiento médico a las 72 horas del ingreso. – 635 – INFECCIONES INTRAABDOMINALES RODRIGUEZ PALOMAR, G. (FIR I) Coordinador: FRIAS LOPEZ, M.C. Consorci Hospitalari del Parc Taulí (Sabadell) INTRODUCCION Las infecciones intraabdominales son aquéllas que afectan a la cavidad peritoneal. Pueden presentarse en forma localizada (abscesos), como una inflamación difusa por todo el peritoneo (peritonitis), o bien como infecciones en órganos viscerales (hígado, bazo, páncreas...). Las peritonitis se desencadenan en respuesta a una irritación química o a una invasión bacteriana y pueden manifestarse bajo tres formas: primaria, secundaria o terciaria. La peritonitis secundaria, la más frecuente, normalmente sucede a una contaminación de la cavidad peritoneal o estructuras circundantes por contenido intestinal a causa de una perforación del tracto gastrointestinal (GI), aislándose con mayor frecuencia microorganismos habituales del tracto GI bajo (anaerobios –Bacteroides sp–, enterobacterias) y en menor medida del tracto GI alto (flora orofaríngea y Gram negativos). En tales casos el tratamiento consiste en cirugía y drenaje de los abscesos y tejidos necrosados, asociado a antibioticoterapia: cefotaxima 2 g/6 h ev + metronidazol 500 mg/8 h ev, valorándose la utilización de ceftazidima, piperacilina-tazobactam o imipenem ante la sospecha de Pseudomonas sp, o la asociación de ampicilina en casos de presencia de cocos Gram positivos. La primaria, o peritonitis bacteriana espontánea, es rara y se asocia frecuentemente a casos de cirrosis alcohólica, enfermedades hepáticas postnecróticas o pacientes sometidos a diálisis peritoneal. La peritonitis terciaria es la sobreinfección durante el tratamiento de una peritonitis secundaria por emergencia de gérmenes ya iniciales con baja patogenicidad (cándidas, Staphylococcus epidermidis, enterococo) o infección por gérmenes con alta resistencia a la terapia inicial. Generalmente son más – 636 – Terapéutica en enfermedades infecciosas monomicrobianas, aislándose en menor proporción Escherichia coli y Bacteroides, frente a Staphylococcus epidermidis, Candida, Pseudomonas y Enterococcus. El tratamiento debe individualizarse en función del cultivo y el antibiograma. En todos los casos, el tratamiento farmacológico se prolongará hasta que el paciente esté afebril y no presente leucocitosis. OBJETIVO Tratamiento antibiótico de la infección intraabdominal, en base a su etiología y principales microorganismos implicados. METODOLOGIA Identificación del problema: diagnóstico y etiología de la infección abdominal. Conocimiento de los principales microorganismos, potencialmente patógenos, teóricamente implicados en el proceso infeccioso. Instauración de un tratamiento antibiótico empírico basado en los datos orientativos anteriores. Práctica de técnicas diagnósticas sobre diferentes líquidos orgánicos, que permitan confirmar la presencia o ausencia de tales microorganismos. Instauración de un tratamiento antibiótico adecuado a los resultados obtenidos anteriormente. Seguimiento clínico del paciente, con conocimiento de parámetros analíticos que permitan evaluar la efectividad del tratamiento instaurado y su correcta duración. BIBLIOGRAFIA RECOMENDADA DEITCH, E.A. Clínicas Quirúrgicas de Norteamérica, vol. 3. Infecciones quirúrgicas. Interamericana McGraw-Hill, 1994. FONT, B.; SERRATE, G.; GARCIA, A.; MORON, A.; CORCUERA, A., y SEGURA, F. Protocolo de tratamiento de la infección intraabdominal. Sabadell, Consorcio Hospitalario del Parc Taulí, octubre, 1997. KODA-KIMBLE, M.A., y YEE YOUNG, LL. «Applied Therapeutics». The clinical use of drugs, 5.a ed. Applied Therapeutics, Inc. Vancouver: Washington, 1992. KUCERS, A., y MCK. BENNETT, N. «The Use of Antibiotics». A Comprehensive Review with Clinical Emphasis, 4.a ed. Heinemann Medical Books, 1989. MANDELL, G.L.; DOUGLAS, R.G., y BENNETT, J.E. «Enfermedades Infecciosas». Principios y Práctica, 3.a ed. Editorial Médica Panamericana, 1991. SANFORD, J.P; GILBERT, D.N.; MOELLERING, R.C., y SANDE, M.A. The Sanford Guide to Antimicrobial Therapy, 27.a ed. Antimicrobial Therapy, Inc., 1997. SAWYERS, J.L., y WILLIAMS, L.F. «Clínicas Quirúrgicas de Norteamérica», vol. 2. Cuadro Abdominal Agudo. Nueva Editorial Interamericana, 1988. CASO PRACTICO PLANTEAMIENTO Hombre de 61 años, alérgico a la penicilina. Fumador moderado de larga evolución, con enolismo importante y con antecedentes de hepatopatía enólica, hepatopatía por virus HCV y cirrosis hepática evolucionada. Ingresa en planta de cirugía para estudio por una tumoración en fosa ilíaca izquierda con signos de flogosis y síndrome disenteriforme de 5 días de evolución. A – 637 – Manual de Farmacia Hospitalaria los 7 días se le interviene quirúrgicamente, practicándole una hemicolectomía izquierda por técnica de Hartmann, durante la cual se observó la existencia de peritonitis purulenta por sigmoiditis perforada y fistulizada en la cavidad abdominal. Tras la intervención ingresa en UCI, donde se le instaura la siguiente pauta antibiótica: metronidazol 500 mg/8 h ev y cefotaxima 2 g/6 h ev según protocolo. Los resultados del análisis microbiológico del exudado fueron: Escherichia coli y Streptococcus hemolítico del grupo C, ambos sensibles a cefotaxima. A los 13 días se le traslada a planta con los siguientes datos analíticoclínicos: leucocitosis en claro descenso (14.100/mm3, 86 segmentados); débito del drenaje penrose peritoneal en progresivo descenso; abdomen blando, depresible, semiología de ascitis, no doloroso a la palpación; hepatomegalia y confirmación de diagnóstico anatomopatológico de neoplasia de sigma (adenocarcinoma), retirándosele los antibióticos a los 6 días de su ingreso en planta ante la ausencia de leucocitosis y fiebre. Seis días después desarrolla una crisis bacteriémica franca con escalofríos, temperatura corporal de 38 °C, leucocitosis y abdomen doloroso a la palpación con peritonismo. Instaurándose el tratamiento antibiótico anterior, al que se le asocia ampicilina 2 g/4 h ev por sospecha de cocos Gram positivos y dos drenajes percutáneos de las colecciones abdominales, de los que se obtuvo líquido muy hemático. En los cultivos microbiológicos del líquido ascítico se observa crecimiento de Escherichia coli resistente a ampicilina, Pseudomonas aeruginosa resistente a ticarcilina- aztreonam, Enterococcus faecium y Enterococcus faecalis, ante estos datos de sensibilidad-resistencia se decide cambiar la pauta antibiótica previa por piperacilina-tazobactam 4 g/6 h ev, antibiótico con actividad frente a Pseudomonas, anaerobios y streptococos. Paralelamente se observó una alteración de la función renal del paciente. A los 4 días fue exitus por fallo multiorgánico. CUESTIONES – ¿Presenta el paciente una infección intraabdominal? – Si se confirma el diagnóstico de infección intraabdominal, ¿qué microorganismos pueden ser considerados como potencialmente patógenos? – ¿Se le administró al paciente la terapéutica antimicrobiana apropiada a su patología? – ¿Fue la duración del tratamiento antibiótico la correcta en este caso? DISCUSION Los síntomas que presenta el paciente pueden incluirse dentro del cuadro general característico de una infección intraabdominal: dolor abdominal generalizado, habitualmente seguido de rigidez de los músculos abdominales; inflamación a nivel intestinal y de la cavidad peritoneal que produce un íleo paralítico y una contractura de los músculos de la pared abdominal y del diafragma, inhibiendo la respiración y la absorción de bacterias potencialmente tóxicas; fiebre con taquicardia y – 638 – Terapéutica en enfermedades infecciosas disminución del volumen total de orina diario secundario al acúmulo de líquido en la cavidad peritoneal; leucocitosis (15.00020.000/mm3, con predominio de neutrófilos); los valores de hematocrito y nitrógeno ureico sanguíneo (BUN) pueden estar elevados a consecuencia de la pérdida de líquido. En este caso particular el paciente presentó inicialmente una peritonitis secundaria a la perforación de sigma, tras el tratamiento de la cual desarrolló una peritonitis terciaria. Si se considera que una de las principales causas de infección intraabdominal es la perforación del tracto GI, la flora normal del segmento perforado determinará el inóculo bacteriano inicial, teniendo en cuenta que en las infecciones abdominales precoces (<5 días) los gérmenes Gram negativos son los más aislados, mientras que en fases tardías (abscesos) son los anaerobios. La porción terminal del íleon y el colon, contienen más de 400 especies bacterianas diferentes en una concentración de 1012 bacterias por gramo, excediendo los anaerobios a los aerobios en más de 100 a 1, de aquí que las perforaciones a este nivel sean de naturaleza polimicrobiana. Entre los microorganismos facultativos, el aislado con mayor frecuencia es Escherichia coli, pudiéndose encontrar también Klebsiella sp., Proteus sp., Enterobacter sp. y Pseudomonas aeruginosa; siendo las cepas de Pseudomonas aeruginosa, Serratia marcescens y Acinetobacter sp altamente resistentes, las más frecuentemente aisladas en pacientes que desarrollan una infección intraabdominal mientras están hospitalizados. Por su parte, Bacteroides fragilis constituye el microorganismo aislado más importante perteneciente al grupo de los anaerobios. Cocos anaerobios (peptococos y peptostreptococos) y cocos Gram positivos facultativos (enterococos) se encuentran también dentro de los microorganismos frecuentemente aislados. La elección de los antibióticos se basa de manera empírica en actuar sobre los microorganismos que causan con más probabilidad la infección. Por lo tanto, debe incluirse uno o varios agentes activos contra los bacilos intestinales Gram negativos y las bacterias anaerobias. El tratamiento debe iniciarse lo más pronto posible debido a la mayor efectividad de los antibióticos en la fase de crecimiento exponencial bacteriano. En este caso particular la terapéutica empírica instaurada se adapta a estas bases con la administración de cefotaxima activa frente a Gram negativos y metronidazol activo frente a anaerobios, pero debería haberse iniciado antes de la intervención. El estado afebril del paciente y la ausencia de leucocitosis justificaron la suspensión de la terapia antibiótica instaurada para tratar la peritonitis secundaria. Dentro de los regímenes antibióticos, la asociación de un aminoglucósido y una penicilina de amplio espectro produce sinergia frente a los enterococos con una actividad bactericida rápida y completa. En los ancianos y personas que experimentan disfunción renal es preferible no incluir el aminoglucósido, esto explicaría que en nuestro caso no se asociara amikacina a la pauta de piperacilina-tazobactam. – 639 – DIARREA NOSOCOMIAL POR CLOSTRIDIUM DIFFICILE LICEAGA CUNDINL, G. (FIR II), OLLOQUIEGUI BIURRARENA, E. (FIR III), ODRIOZOLA CINCUNEGUI, B. (FIR I) Coordinador: LOPEZ ARZOZ, G. Hospital Ntra. Sra. de Aranzazu (San Sebastián) INTRODUCCION Las infecciones gastrointestinales constituyen un grupo amplio de enfermedades infecciosas, que pueden ser originadas por bacterias, virus, hongos y parásitos, y afectar tanto a la porción proximal como distal del tubo digestivo. Los síntomas generales pueden localizarse en la parte alta del tramo digestivo, con náuseas, vómitos y dolor abdominal, en ocasiones de tipo cólico, como sucede en la intoxicación alimentaria por estafilococo o Bacillus cereus, o pueden afectar al tramo distal, con aparición de diarrea, como sucede en las infecciones por Vibrio cholerae o Clostridium perfringens. En muchas ocasiones se manifiestan síntomas simultáneamente en ambos tramos. Clostridium difficile es el agente causal de un amplio espectro de enfermedades intestinales, que van desde diarrea leve hasta colitis pseudomembranosa, y que aparecen especialmente en pacientes hospitalizados que reciben tratamiento antibiótico. En los últimos años se ha revelado como uno de los patógenos nosocomiales que más perjuicio ocasiona, siendo la causa más frecuente de diarrea adquirida en el hospital, a la vez que se ha puesto de manifiesto la transmisión entre pacientes ingresados a través del personal hospitalario. Clostridium difficile es un bacilo grampositivo, anaerobio, que forma esporas, lo que le permite sobrevivir en condiciones adversas. Forma dos tipos de toxinas, A y B, con actividades biológicas diferentes y que son responsables de las lesiones intestinales que produce. El reservorio de esta bacteria lo constituyen los pacientes infectados o colonizados. Se ha encontrado que el 13% de los pacientes hospitalizados son portadores de esta bacteria. Las esporas se transmiten por vía oral, vehiculizadas directamente por el personal o a través de los distintos enseres sanitarios. El factor predisponente más importante es el uso reciente de antibióticos que, con – 640 – Terapéutica en enfermedades infecciosas algunas excepciones, como la administración de quimioterapia o ciertas enfermedades graves, está uniformemente presente. La diarrea asociada a Clostridium difficile (DACD) se ha descrito como posible complicación por el uso de prácticamente todos los antibióticos, aunque los más comunes son ampicilina, amoxicilina, clindamicina y cefalosporinas y, en general, los que menos se absorben vía oral o tienen mayor secreción hepatobiliar, lo que les permite actuar más fácilmente sobre la flora del intestino grueso. Otros factores de riesgo relacionados con DACD incluyen: edad avanzada, cirugía abdominal, enfermedad grave subyacente, factores que alteren la motilidad intestinal como estimulantes gastrointestinales y enemas, y el uso de antiácidos y laxantes. El criterio óptimo para el diagnóstico debe incluir evidencia clínica de diarrea, unida a la administración previa de antibióticos en la mayoría de los casos, y uno de los siguientes requisitos: – Evidencia del microorganismo en heces, sus toxinas, o ambos. – Visualización endoscópica de pseudomembranas. El tratamiento inicial incluye la retirada del antibiótico u otro agente inductor del cuadro diarreico y el restablecimiento del equilibrio hidroelectrolítico. Así, el 23% de los pacientes mejoran en pocos días. No se recomienda la administración de agentes antiperistálticos. En los casos más graves y que no respondan será necesario la administración vía oral de metronidazol (500-750 mg/8 h), vancomicina (500 mg/8 h), o teicoplanina (100 mg/12 h) durante diez días. Se ha comprobado que la respuesta clínica y bacteriológica es la misma con dosis altas que bajas. La elección del antibiótico vendrá dada según el tipo de paciente, la gravedad de la infección y el perfil bacteriológico del hospital, siendo metronidazol el agente de primera elección para la mayoría de los casos. OBJETIVO Determinar la posible infección por Clostridium difficile como causa de diarrea en pacientes hospitalizados con sospecha de infección nosocomial. METODOLOGIA – Identificación del problema. – Historia farmacoterapéutica del paciente. – Conocimiento de los síntomas y signos de diarrea por Clostridium difficile. – Etiología de la DACD y posibles antibióticos empleados. – Conocimiento y crítica de las pruebas analíticas y diagnósticas empleadas y de sus resultados. – Evaluación del tratamiento antibiótico. – Análisis global del proceso. BIBLIOGRAFIA RECOMENDADA BETRIU, C., y ROMERO, J. «Clostridium difficile». Med Clin, 1997; 108: 146-155. FEKETY, R. Antibiotic-associated colitis. En MANDELL, DOUGLAS y BENNETT’S (eds.). Principles and Practice of infectious diseases, 4.a ed. New York: – 641 – Manual de Farmacia Hospitalaria Ediciones Churchill Livingstone, 1995. pp. 978986. FLOREZ, I. Farmacología humana. 2.a ed. Barcelona: Ediciones Científicas y Técnicas, S.A., 1992. JOHNSON, S.; HOFMANN, S.R.; BETTIN, K.M. et al. «Treatment of asymptomatic Clostridium difficile carriers (fecal excretors) with vancomycin or metronidazole: a randomised, placebo controlled trial». Ann Intern Med, 1992; 117: 297-302. detectar la presencia de toxina de Clostridium difficile, resultando la prueba positiva. Se instaura tratamiento antibiótico con 500 mg de vancomicina oral cada 6 horas durante 10 días apareciendo rápidamente mejoría. CUESTIONES CASO PRACTICO PLANTEAMIENTO Paciente de 64 años intervenido de prótesis total de cadera cementada. De la historia clínica destacamos los siguientes datos: la profilaxis antibiótica se realiza según el protocolo establecido en el hospital: se administran 2 g de amoxicilina/clavulánico vía intravenosa en la iducción anestésica, y posteriormente se continúa con 1 g cada 8 horas, 6 dosis más. Tras la intervención quirúrgica, y debido a que el paciente presenta febrícula, se prolonga la antibioticoterapia durante 5 días más. Hacia el séptimo día postintervención el paciente presenta por primera vez diarrea acuosa y se queja de dolores abdominales, a la vez que permanece febril a pesar del tratamiento antibiótico. Se decide suspender la amoxicilina/clavulánico y tratar con antidiarreicos administrando loperamida vía oral, 2 mg cada 8 horas. Los síntomas persisten y la analítica de sangre refleja unos valores normales en todos los parámetros, salvo una ligera hipoalbuminemia. Se comienza con una terapia hídrica de soporte y tras la aparición de leucocitosis en heces se recogen muestras para – ¿Se realizó adecuadamene la profilaxis antibiótica? – ¿Estaban los antidiarreicos indicados? – ¿Es la vancomicina el antibiótico de elección en el caso de infección por Clostridium difficile? – Un cultivo positivo, ¿determina que exista DACD? – Si la vía oral no es accesible, ¿cual es la terapia adecuada? – ¿Cuáles son las alternativas en las recidivas? – ¿Existe algún tipo de prevención? – ¿Se debe tratar a los portadores? DISCUSION Este caso clínico es un claro ejemplo de diarrea asociada a antibióticos, que se complica con la aparición de infección nosocomial entérica por Clostridium difficile. La profilaxis antibiótica en cirugía tiene como objetivo disminuir la incidencia de la infección postquirúrgica. En la mayoría de las intervenciones y concretamente en la colocación de prótesis total de cadera, prolongar la profilaxis más allá de 24-48 horas no mejora la eficacia, y sin embargo sí se incrementa el riesgo de efectos – 642 – Terapéutica en enfermedades infecciosas adversos, entre los cuales está la diarrea asociada a antibióticos, incluida la colitis pseudomembranosa. La antibioterapia en este caso está bien protocolizada pero no debió haberse continuado con ella tras las dosis profilácticas, puesto que no existía motivo fundado para ello. Otro aspecto criticable consistió en haber administrado antidiarreicos, concretamente loperamida, cuando ante cualquier sospecha de diarrea asociada a antibióticos debe evitarse disminuir el peristaltismo, para así favorecer la eliminación del antibiótico causante de la diarrea. La siguiente cuestión hace referencia al uso de la vancomicina oral como tratamiento de una infección confirmada de Clostridium difficile. El antibiótico de elección para los casos no comprometidos, es decir, para los no neutropénicos, es el de metronidazol oral. La vancomicina debe reservarse siempre que sea posible, puesto que es el antibiótico más potente frente a bacterias Gram positivas. Su uso indiscriminado puede derivar en la aparición de gérmenes resistentes, frente a los cuales ya no existe posibilidad de tratamiento antibiótico. Si la vía oral no fuese accesible, la mayor parte de los autores sugieren administrar bien vancomicina iv, o metronidazol iv, suplementado con la mayor cantidad posible de vancomicina oral, y monitorizando la función renal. En los casos más extremos se recomienda cirugía para salvar la vida del paciente. En las recidivas tras DACD, tratadas con antibiótico, que tienen una incidencia del 10-20% de los casos, se recomienda la administración oral o rectal de flora intestinal saprófita como Lactobacillus o Sacharomyces cerevisiae. Por último, recordar que un cultivo positivo de Clostridium difficile no sirve como diagnóstico de DACD puesto que cerca del 13% de la población hospitalizada es portadora asintomática, y ese porcentaje puede llegar a aumentar hasta el 59% en el caso del personal sanitario en contacto con una persona infectada. Además, los estudios han demostrado que es inútil tratar a estos portadores, y que el único medio de prevención de la transmisión de estas importantes infecciones nosocomiales es el del llamado «aislamiento entérico». – 643 – ENDOCARDITIS INFECCIOSA CAMPANY HERRERO, D. (FIR II), GRAU CERRATO, S., GIMENO COBOS, J.L. Coordinador: GRAU CERRATO, S. Hospital del Mar (Barcelona) INTRODUCCION INTRODUCCION Y EPIDEMIOLOGIA La endocarditis infecciosa (EI) es una patología que afecta, principalmente, la superficie de las válvulas cardíacas. Es importante diferenciar, desde un punto de vista patogénico, las afecciones sobre válvulas naturales y sobre prótesis valvulares, ya que, probablemente, la etiología de la infección no será común. Asimismo, es necesario identificar, en una EI sobre válvulas naturales, si el paciente afectado es adicto a drogas por vía parenteral (ADVP) debido a que el mecanismo causal, la vía de infección y el agente etiológico implicado presentarán unas características particulares. Con la aparición de la terapia antibiótica, la media de edad de la población con mayor tasa de incidencia de EI se ha incrementado desde los 3035 años hasta edades superiores a 55-60 años. El mayor número de casos de EI se relaciona, patogénicamente, con alteraciones de la funcionalidad valvular. En las últimas décadas, el aumento de población ADVP ha provocado un incremento de casos de EI en personas de edades comprendidas entre los 20 y los 40 años. La tasa de mortalidad asociada a EI, en la época preantibiótica, era del 100%. Esta cifra nos ayuda a comprender la importancia vital que tienen los antibióticos para el tratamiento de esta patología infecciosa. La tasa de curación de la EI, siguiendo un tratamiento antibiótico adecuado, oscila entre un 70% sobre válvula natural y un 50% sobre válvula protésica. En el caso particular de ADVP, el pronóstico de EI es más favorable, presentándose tasas de curación superiores al 90%. PATOGENIA – 644 – La causa más frecuente de infección de Terapéutica en enfermedades infecciosas las válvulas naturales es una lesión de la superficie del endocardio que puede estar producida, principalmente, por alteraciones hemodinámicas (válvulas previamente alteradas), por traumatismos asociados a la utilización de catéteres y por la acción irritante de las drogas de abuso administradas por vía parenteral y los adulterantes que éstas, frecuentemente, contienen. A causa de la lesión que se produce en la superficie valvular y, en otras ocasiones, debido a la formación masiva de inmunocomplejos, se facilita el depósito de fibrina y plaquetas, dando lugar, posteriormente, a la formación de pequeños trombos (endocarditis trombótica no bacteriana). En este estado patológico, durante el transcurso de bacteriemias transitorias (por maniobras traumáticas de piel o mucosas, focos sépticos, drogadicción parenteral) puede producirse la adherencia y colonización de microorganismos sobre los trombos fibrinoplaquetarios. En el caso de las prótesis valvulares, las principales causas de infección descritas han sido la contaminación de las prótesis durante los procedimientos quirúrgicos o la posterior infección de éstas durante el transcurso de una bacteriemia una vez finalizada la implantación protésica. Las válvulas cardíacas que con mayor frecuencia resultan afectadas durante una EI son las del corazón izquierdo, válvula mitral y válvula aórtica, aunque en los últimos años la utilización de catéteres por vías centrales y el aumento de individuos ADVP se han relacionado con un mayor número de casos de infección de la válvula tricúspide. CLINICA El curso clínico de una EI sobre válvulas naturales variará en función del microorganismo responsable de la infección y de las válvulas afectadas, de tal manera que pueden diferenciarse las EI agudas y las EI subagudas. En cuanto a la EI sobre válvulas protésicas se distingue, dependiendo del tiempo transcurrido entre la implantación quirúrgica y la aparición de sintomatología, entre EI precoz y EI tardía, presentando ambas formas patrones patogénicos y etiológicos diferentes. Las manifestaciones clínicas asociadas a la EI vienen definidas por cuatro factores: la infección de las válvulas cardíacas, los fenómenos tromboembólicos, la bacteriemia persistente y la formación de inmunocomplejos. La fiebre es un síntoma característico que aparece en la mayoría de los casos (90-95%), alcanzando valores superiores a 39° en la EI aguda. En la mayoría de los casos, la fiebre desaparece durante el tratamiento antibiótico, siendo su persistencia indicativa de infección por S. aureus, BGN u hongos. Son frecuentes las manifestaciones periféricas (lesiones hemorrágicas, petequias en conjuntiva y mucosas, lesiones de retina y episodios embólicos que afectan a órganos internos) y los soplos cardíacos. La insuficiencia cardíaca congestiva es una de las complicaciones más frecuentes de la EI. Anorexia, fatiga, pérdida de peso, náuseas y vómitos y sudoración nocturna son algunos de los síntomas relacionados con la forma subaguda de la EI. La clínica asociada con la EI sobre válvulas protésicas es similar a la – 645 – Manual de Farmacia Hospitalaria observada cuando se produce sobre válvulas naturales, siendo relativamente frecuentes los procesos embólicos periféricos, los soplos por regurgitación, la insuficiencia cardíaca y el bloqueo AV. DIAGNOSTICO Los datos clínicos más relevantes para sospechar una EI son la presencia de fiebre y la auscultación de soplos de regurgitación, junto a la aparición de lesiones mucocutáneas, fenómenos embólicos, esplenomegalia o insuficiencia cardíaca. El diagnóstico de EI no es aceptable clínicamente hasta que se aísle el microorganismo responsable de la infección a partir de los hemocultivos cursados. Aproximadamente, en el 90% de los casos de EI los hemocultivos realizados son positivos. Normalmente, en un caso de EI, la bacteriemia es constante. Por este motivo, el diagnóstico microbiológico se establece a partir de dos o más hemocultivos seriados en el intervalo de 2448 horas. En la mayoría de las ocasiones, los hemocultivos realizados después del primer positivo confirman el resultado. La obtención de hemocultivos negativos en casos confirmados de EI se relaciona, frecuentemente, con infecciones producidas por microorganismos de crecimiento lento (Brucella, sp, Legionella, sp), con microorganismos intracelulares obligados (C. burnetti, C. psittaci) o con hongos (Aspergillus, sp). La ecocardiografía es una técnica adicional que ayuda a confirmar el diagnóstico, aportando información sobre la presencia de vegetaciones (dimensiones y localización), de regurgitación y afectación valvular y de la posible necesidad de intervención quirúrgica. El principal inconveniente de la ecocardiografía es su poca fiabilidad en la EI de prótesis valvulares. Las pruebas de laboratorio, aunque poco específicas, pueden ser de ayuda en el diagnóstico, siendo orientativas de una EI la aparición de anemia (70-90% de los casos), leucocitosis (principalmente en EI aguda), proteinuria (55-60%) y la detección de inmunocomplejos (frecuentemente en EI subaguda). ETIOLOGIA La principal característica patogénica que presentan las especies productoras de EI es la capacidad de adherirse a las formaciones fibrinoplaquetarias de las superficies valvulares. A menudo, estas especies presentan la particularidad de sintetizar dextrano extracelularmente, circunstancia que facilita su adhesión y la formación de vegetaciones sobre las válvulas cardíacas. Los microorganismos más frecuentemente relacionados con la producción de EI pertenecen al grupo de los estreptococos y estafilococos (70-90%). La especie de estreptococo que con mayor frecuencia se aísla de las vegetaciones es S. viridans, microorganismo habitual de la flora bucal que puede penetrar a la circulación sanguínea, entre otras, a través de manipulaciones dentarias o cirugía orofaríngea. S. aureus, aislado en un 2030% de los casos, es el principal agente causal de EI aguda, siendo asimismo, el responsable de la mayoría de EI nosocomiales por infección de catéter. La cirugía uroginecológica y abdominal puede – 646 – Terapéutica en enfermedades infecciosas ser la vía de infección de válvulas cardíacas por enterococos (5-20%) y bacilos gramnegativos (BGN) (1-3%). En el caso concreto de las EI en ADVP, el principal agente causal es S. aureus (38%), seguido por P. aeruginosa (14%) y hongos (13%). En esta población, la válvula que con mayor frecuencia se infecta es la tricúspide, aunque existen casos de infección por enterococos (8,2%) y S. viridans (6%) en los que se afectan las válvulas izquierdas. En cuanto a las prótesis valvulares, la EI de aparición tardía presenta un cuadro etiológico parecido al descrito para las EI sobre válvulas naturales, en cambio, en la EI de curso precoz, ganan protagonismo S. epidermidis, BGN y hongos. Las especies de hongos más implicadas en la producción de EI son Candida sp y Aspergillus sp, siendo los principales factores de predisposición la adicción a drogas por vía parenteral, la cirugía cardiovascular y las infecciones bacterianas que precisan tratamiento antibiótico prolongado. TRATAMIENTO El tratamiento antibiótico de una EI suele establecerse empíricamente para luego ser adecuado en función del resultado del estudio microbiológico. A la hora de instaurar el tratamiento antibiótico para una EI, es necesario tener presente algunos factores: la elevada bacteriemia existente sobre las válvulas, la dificultad del antibiótico para acceder a ellas y la escasez de leucocitos en el interior de las vegetaciones, motivo por el cual se requiere una actividad bactericida para poder suplir la falta de acción leucocitaria. En general, los beta-lactámicos en monoterapia se comportan como bacteriostáticos. Por este motivo se aconseja la asociación de un beta-lactámico con otro agente bactericida, concretamente un aminoglucósido. Esta combinación presenta actividad bactericida frente a estreptococos y enterococos, considerándose de primera elección en la mayoría de casos de EI. El tratamiento de las EI se establece habitualmente de forma empírica, en base a la clínica y a la sospecha de un agente etiológico determinado (tabla1). METODOLOGIA Descripción de un caso clínico mediante anamnesis estructurada. BIBLIOGRAFIA RECOMENDADA DROBNIC, L.; GRAU, S.; SALAS, E.; DEL VILLAR, A.; MONTERDE, J.; MARTINEZ, A. (eds.). Guía de Terapéutica Antimicrobiana’95. Madrid: IMAS, Hospital del Mar, 1995. DURACK, D.T.; «Infective endocarditis». HOEPRICH, P.D.; COLIN, M.; RONALD, A.R. (eds.). Infectious Diseases. Philadelphia: J. B. Lippincott Company, 1994, pp. 1233-48. MENSA, J.; GATELL, J.M.; JIMENEZ DE ANTA, M.T.; PRATS, G.; CORACHAN, M.; ESCOFET, M.C., et al., (eds.). Guía de Terapéutica Antimicrobiana’97. Barcelona: Masson SA, 1997. MIRO, J.M., y MENSA, J. «Endocarditis infecciosa». En FARRERAS P, ROZMAN C. (eds.). Medicina Interna. Barcelona: Ediciones Doyma, 1992: pp. 576-88. SANFORD, J.P.; GILBERT, D.N.; MOELLERING, R.C.; SANDE, M.A. (eds.). Guide to Antimicrobial Therapy, 1997. Vienna: Antimicrobial Therapy, Inc., 1997. SCHELD, W.M., y SANDE, M.A. «Endocarditis and intravascular infections». En MANDELL, G.L.; BENNETT, J.E.; DOLIN, R. (eds.). Principles and Practice of Infectious Diseases. New York: Churchill Livingstone, 1995: 740-83. TELENTI, A.; TELENTI, A., y WILSON, W.R. «Endocarditis infecciosa». En PEREA, E.J. (eds.) Enfermedades Infecciosas y Microbiología Clínica. Barcelona: Ediciones Doyma, 1992: pp. 288-309. – 647 – Manual de Farmacia Hospitalaria Tabla 1 TRATAMIENTO Microorganismo ANTIBIÓTICO DE LA ENDOCARDITIS INFECCIOSA Tratamiento elección Duración Estreptococos sensibles a penicilina CIM < 0,1 µg/ml S. viridans, S. bovis Penicilina G 12-20 Mill. UI/día ± gentamicina 1 mg/kg/8 h 2 semanas Estreptococos resistentes a penicilina CIM > 0,5 µg/ml Enterococos Penicilina G 20-30 Mill. UI/día o ampicilina 12 g/día + gentamicina 1 mg/kg/día 4 semanas Cloxacilina 2 g/4 h + gentamicina 1 mg/kg/8 h Cloxacilina 2 g/4 h + rifampicina 600 mg/día +gentamicina 1 mg/kg/8 h 4-6 semanas 3-5 días Vancomicina 1 g/12 día Vancomicina 1 g/12 h + rifampicina 300 mg/8 h + gentamicina 1 mg/kg/8 h 6 semanas Staphylococcus aureus meticilin-sensibles: – sobre válvula natural – sobre válvula protésica Staphylococcus aureus Staphylococcus epidermidis meticilin-resistentes – válvula natural – válvula protésica CASO PRACTICO Filiación: hombre de 25 años, soltero, ADVP. Antecedentes: ADVP, sin antecedentes familiares ni laborales. Enfermedad actual: fiebre, malestar general. Exploración física: ligero soplo diastólico por regurgitación en foco tricuspídeo, ligera esplenomegalia. Exploraciones complementarias: analítica general, detectándose leucocitosis, test ELISA para VIH (–), hepatitis B y C (–), lues (–), hemocultivos seriados (+) a S. aureus, ecocardiografía con presencia de vegetaciones en válvula tricúspide. Se observa condensación pulmonar a través de Rx, esputo (–). Orientación dignóstica: endocarditis 6 semanas 2 semanas 6 semanas 2 semanas infecciosa en ADVP por S. aureus, con foco secundario pulmonar. Tratamiento: inicialmente, ante la sospecha de EI por S. aureus en paciente ADVP se decide instaurar tratamiento con cloxacilina 2 g / 6 h + gentamicina 80 mg / 8 h iv hasta conocer resultados de hemocultivos. Evolución: después de obtener la confirmación microbiológica de los hemocultivos (+) para S. aureus, se mantiene el tratamiento con gentamicina durante 1 semana y con cloxacilina durante 4 semanas. Se controla la posible aparición de reacciones alérgicas a betalactámicos. Debido a la buena evolución del paciente, transcurridos 10 días, se interrumpe el tratamiento por vía parenteral, iniciándose cloxacilina por vía oral hasta completar las 4 semanas de tratamiento. Se controla, a – 648 – Terapéutica en enfermedades infecciosas partir de este momento, la posible aparición de efectos adversos a nivel gastrointestinal. Mientras se realiza tratamiento con gentamicina, se controla la función renal, para, en caso de observar alteración en el filtrado glomerular, solicitar niveles plasmáticos de gentamicina, ajustando adecuadamente la dosis según algoritmo. Se confirma la reducción del proceso infeccioso mediante nueva ecocardiografía transcurridas 4 semanas de tratamiento. Asimismo, se efectúan hemocultivos ambulatorios para constatar la negativización de los mismos. – 649 – ENDOCARDITIS BACTERIANA RUIZ CALDES, M.J. (BECARIA) Coordinador: TORDERA BAVIERA, M. Hospital Clínico Universitario (Valencia) INTRODUCCION Las endocarditis bacterianas (EB) se pueden definir como infecciones microbianas del endocardio, caracterizadas por la presencia de fiebre, soplos cardíacos, petequias, anemia, fenómenos embólicos y vegetaciones endocárdicas que pueden ocasionar insuficiencia y obstrucción valvular, abscesos miocárdicos o aneurismas micóticos. Las vegetaciones bacterianas se asientan sobre una placa de trombo y fibrina existente en el endocardio. A partir de un foco infeccioso a veces insignificante, se produce una diseminación, una bacteriemia que origina una colonización de la lesión denominada endocarditis trombótica. Desde el punto de vista de la evolución se pueden diferenciar dos tipos: subaguda (EBS) o aguda (EBA). La EBS casi siempre se presenta en pacientes con lesiones valvulares cardíacas congénitas o adquiridas. La mayoría de las veces se debe a Streptococcus viridans, que forma parte de la flora bacteriana en las vías respiratorias, siendo también importante el Enterococcus faecalis, presente en la flora perineal y fecal, especialmente en personas de edad avanzada que sufren de prostatismo u otros padecimientos genitourinarios. Por su parte, la EBA está causada habitualmente por S. aureus, siendo su evolución rápida, incluso fulminante. A diferencia de la EBS se asienta con frecuencia sobre un corazón normal y es particularmente común en personas que utilizan drogas por vía iv. En ambos tipos la localización más frecuente es el lado izquierdo del corazón, afectando, en orden descendente de frecuencia, las válvulas mitral, aórtica, tricúspide y pulmonar. La presencia de fiebre y soplos cardíacos en pacientes de riesgo (cardiopatas, drogadictos, pacientes con prótesis valvulares o sometidos a cirugía cardíaca, etc.), es sospechosa de endocarditis. En estos casos la – 650 – Terapéutica en enfermedades infecciosas identificación del microorganismo y la susceptibilidad antimicrobiana es un requisito fundamental para el tratamiento correcto. Para ello es necesario la extracción de 3-5 hemocultivos, de 2030 ml cada uno, durante 24 h, para aislar el agente etiológico. Sin tratamiento, la endocarditis infecciosa presenta una evolución progresiva y, por lo común, de desenlace mortal. Desde el punto de vista del tratamiento, en la bibliografía están reflejadas las distintas terapias a aplicar en función del microorganismo causal, susceptibilidad del mismo a la penicilina G y proceso clínico asociado. HEALY, D.P., y PLOK, R.E. Endocarditis, cap. 36, pp. 780-802. LAURENCE, L., y PELLETIER, J.R. «Endocarditis infecciosa». En THORN, G.W.; ADAMS, R.D.; BRAUNWALD, E.; ISSELBACHER, K.J., y PETERSDORF, R.G. Medicina Interna. Harrison, 5.a ed. México: Ediciones Copilco, 1979, pp. 933-939. MANUAL MERCK. 9.a ed. Endocarditis infecciosa, Cap. 25, pp. 615-619. SANDFORD, J.P.; GILBERT, D.N.; MOELLERING, R.C., y SANDE, M.A. The Sandford Guide to antimicrobial therapy, 27.a ed. Vienna (Virginia): Antimicrobial Therapy, 1997. STAMBOULIAN, D., y CARBONE, E. Recognition, management and prophylaxis of endocarditis. Drugs noviembre, 1997, vol. 54, n.° 5, pp. 730744. WALTER, R.; WILSON, M.D.; ADOF, W., et al. «Antibiotic treatment of adults with infective endocarditis due to Streptococci, Enterococci, Staphylococci, and HACEK microorganisms». JAMA 1995; n.° 274, pp. 1706-1713. OBJETIVO Conocer la epidemiología, etiología y las líneas generales del tratamiento de la endocarditis infecciosa, así como su aplicación a casos concretos. METODOLOGIA – Identificar el caso y obtener los datos necesarios de la historia clínica. – Buscar en la bibliografía información del proceso infeccioso y cuál es el régimen terapéutico recomendado. – Valorar el régimen terapéutico aplicado (adecuación, toxicidad, duración, etc.). – Valorar la situación del paciente antes y después del tratamiento aplicado. BIBLIOGRAFIA RECOMENDADA CASO PRACTICO PLANTEAMIENTO CMM, mujer de 83 años, con antecedentes de miocardiopatía inespecífica desde los 15 años, que se controlada mediante diuréticos, valvulopatía mitroaórtica, portadora de marcapasos desde hace 20 años, diabetes mellitus controlada mediante dieta, intervención de quiste ovárico desde hace 1 año y presencia de infecciones urinarias de repetición. Primer episodio. Acude a Urgencias por presentar desde hace mes y medio síndrome catarral con tos y disnea, tratado con Cefonicid sin clara mejoría y desde hace una semana cuadro pseudogripal con febrícula, sudoración, malestar abdominal, náuseas y disneas a mínimos esfuerzos. En la exploración se observa: TA 180/80 mmHg, 70 ppm, 38, – 651 – Manual de Farmacia Hospitalaria 5°C, soplo sistólico aórtico y sistólico y diastólico mitral, murmullo vesicular normal; abdomen con esplecno y hepatomegalia, no ingurgitación yugular. No signos cutáneos de endocarditis. Analítica: leuco 7,09 x 109/l, PMN 84%, urea 79 mg%, Cr 1,7 mg/dl, sedimento urinario normal, resto sin hallazgos de interés. Ecocardiografía: presencia de vegetaciones no valorable por engrosamiento y calcificación de aparatos valvulares mitral y aórtico. Ante sospecha de endocarditis se extraen hemocultivos seriados y se instaura tratamiento empírico con penicilina G sódica 2 millones U/4 h iv y gentamicina 20 mg/8 h iv. Los posteriores resultados microbiológicos de los hemocultivos confirman la presencia de Streptococcus viridans sensible a los antibióticos prescritos en un principio. La evolución clínica es satisfactoria desapareciendo la fiebre a las 24 h, con buena diuresis y desaparición de la disnea. Disartria ligera momentánea que va recuperando paulatinamente. Dada la situación estabilizada y la posibilidad de seguir el tratamiento antibiótico en su domicilio, se da de alta hospitalaria 5 días después del ingreso, debiendo seguir 15 días con: penicilina G sódica 4 millones U/8 h iv y tobramicina 50 mg/12 h iv, recomendando volver a visita dentro de una semana para controlar la función renal (urea, creatinina y electrólitos). A los 7 días se solicita al Servicio de Farmacia nivel plasmático de tobramicina con un resultado de 0,7 mcg/ml (rango terapéutico valle: < 2 mcg/ml). Segundo episodio. Un mes después de finalizado el tratamiento antibiótico, acude de nuevo a Urgencias por presentar cuadro de picos febriles (38-38,5°), sin predominio horario y escalofríos de varios días de evolución, acompañados de náuseas, disnea y malestar general que, de nuevo, no cede con Cefonicid ambulatorio. Analítica: Urea 108 mg%, Cr 2,1mg/dl, resto anodino. Exploración: soplo sistólico en focos aórtico y mitral, no megalias. Ante la sospecha de endocarditis recidivante se extraen hemocultivos seriados y se inicia tratamiento con penicilina G sódica 4 mill U/6 h iv y tobramicina 50 mg/12 h iv, hasta la llegada de los resultados microbiológicos. En éstos se identifica al Enterococcus faecalis, sensible a amoxicilina + ácido clavulánico, imipenem, fosfomicina, gentamicina, cotrimoxazol, rifampicina y vancomicina, por lo que 8 días más tarde se cambia la penicilina por imipenem 1 g/8 h iv, manteniendo la tobramicina. Evolución favorable de los signos de insuficiencia cardíaca con normalización de la auscultación pulmonar y buena tolerancia de decúbito. Dada la estabilidad clínica y la larga duración prevista del tratamiento se traslada a la paciente 2 días después de instaurarse el imipenem al Servicio de Hospitalización Domiciliaria, aconsejando mantener el tratamiento antibiótico hasta completar al menos 6 semanas con controles periódicos de la función renal. Durante la estancia de la paciente en la UHD presenta una evolución satisfactoria manteniendo el tratamiento antibiótico iv prescrito. Dada la buena situación clínica de la paciente, se procede a darle el alta de esta Unidad una semana después de suspendido el tratamiento antibiótico. – 652 – Terapéutica en enfermedades infecciosas CUESTIONES 1. ¿Qué manifestaciones clínicas, pruebas y hallazgos de laboratorio en esta paciente son consistentes con el diagnóstico de endocarditis bacteriana? (1.° y 2.° episodio). 2. Describir los principios generales del tratamiento de la endocarditis bacteriana. 3. ¿Que regímenes se pueden utilizar en el tratamiento del S. viridans? Discute el tratamiento del primer episodio de endocarditis, comentando el tratamiento empírico y una vez identificado el germen y estudiada su sensibilidad. Valorar si se ha administrado el tratamiento correcto, discutiendo su toxicidad y la determinación de niveles plasmáticos. 4. Idem para el segundo episodio con el Enterococcus faecalis. 5. Discute la terapia domiciliaria en la endocarditis infecciosa. DISCUSION Cuestion n.° 1. La presentación clínica de la endocarditis es muy variable. Muchos de los signos y síntomas que presenta la paciente CMM son inespecíficos: febrícula, sudoración, náuseas y malestar abdominal, fatiga, disartia, espleno y hepatomegalia. Sin embargo, la presencia de soplos cardíacos es un hallazgo consistente con una endocarditis bacteriana por S. viridans especialmente cuando va acompañado de fiebre, esplenomegalia y otros síntomas inespecíficos en un paciente con una valvulopatía previa, como es el caso de CMM. En el segundo episodio se añade a estos datos el hecho de haber padecido recientemente una EB, ya que en ocasiones se producen recidivas. La confirmación del diagnóstico de endocarditis requiere la realización de hemocultivos seriados. También puede ser útil una ecocardiografía. Cuando se le practica esta última a CMM, los hallazgos son sospechosos (válvulas engrosadas y calcificadas que son un sustrato idóneo para el asiento de vegetaciones bacterianas). Pero el diagnóstico definitivo se obtiene del resultado de los hemocultivos, con el aislamiento y posterior identificación de S. viridans (en el primer episodio) y E. faecalis (en el segundo). Cuestión n.° 2. El éxito en el tratamiento de la endocarditis bacteriana se asegura si se cumplen tres requisitos fundamentales: comenzar el tratamiento desde el principio de la enfermedad, seleccionar un antimicrobiano bactericida efectivo y continuar durante un tiempo suficientemente prolongado. El primer requisito se puede cumplir si somos capaces de identificar un caso de endocarditis bacteriana a partir de los hallazgos clínicos, pruebas de laboratorio, etc., que podamos conocer del paciente, mientras que los otros dos requisitos se cumplirán siempre y cuando seamos capaces de aplicar el antimicrobiano adecuado y durante el tiempo necesario según nos indica la bibliografía. Para ello será imprescindible partir de una correcta identificación microbiológica del germen causal. Cuestión n.° 3. El antibiótico de elección en la endocarditis bacteriana causada por S. viridans (sospechado o confirmado) sigue siendo la penicilina G. Es el fármaco con experiencia más amplia, – 653 – Manual de Farmacia Hospitalaria y el germen citado sigue siendo sensible, salvo excepciones. Existen diferentes pautas de tratamiento en función de la mayor o menor sensibilidad. En germenes sensibles (CMI < 1 mcg/ml), una de las pautas más utilizadas es la que asocia penicilina (a dosis de 12-18 millones UI/día) con gentamicina 1 mg/kg/8 h durante 2 semanas. La penicilina y los aminoglucósidos son eficaces y además sinérgicos frente a S. viridans. Otra pauta aceptada es la penicilina en monoterapia a las mismas dosis, aunque en este caso es necesario mantener el tratamiento durante 4 semanas. Ultimamente se ha propuesto también una pauta con ceftriaxona 2 g iv/1 vez al día, durante 4 semanas. Todas estas pautas son igualmente aceptables. El porcentaje de curación es muy similar en todas ellas. La pauta con gentamicina presenta la ventaja de acortar el período de hospitalización (menor duración del tratamiento), por lo que es la más costo-efectiva. Las pautas con penicilina o ceftriaxona en monoterapia, en cambio, evitan el uso de gentamicina, que potencialmente es ototóxica y nefrotóxica. Cuando S. viridans es moderadamente resistente a penicilina (CMI entre 0,1 y 0,5 mcg/ml), es necesario añadir gentamicina durante las dos primeras semanas y mantener la penicilina a dosis altas (18 millones/día) durante 4 semanas. Cuando es resistente (CMI > 0,5 mcg/ml), se aplican las dosis utilizadas para enterococos (tablas 1 y 2). Con respecto al tratamiento de CMM hay que indicar que: A. Principios activos. La elección del régimen de tratamiento es correcto, ya que si bien el paciente presenta insuficiencia renal, ésta es moderada y probablemente secundaria a la endocarditis y debe mejorar con el tratamiento. En la bibliografía se recomienda gentamicina y no tobramicina, pero este cambio se produjo en el momento del alta de la paciente y pudo ser debido a un intento de mejora en la administración (la tobramicina se puede adquirir en forma de jeringa precargada y se administra 2 veces al día). B. Dosis. En el caso de la penicilina, se utiliza una dosis adecuada (12 mill.U/24 h), aunque inicialmente se inastaure de forma empírica, mientras que, en el caso de la genta se utilizan dosis menores, ya que la paciente presenta problemas en su función renal (Cr 1,7 mg/dl). C. Duración del tratamiento. Según cita la bibliografía, sería de 14 días para Penicilina G (se utiliza durante 19 días manteniendo la dosis total/día) y 14 días también para la gentamicina (se utiliza 5 días la genta y 14 días la tobra). Debería haberse instaurado penicilina G y gentamicina durante 14 días. D. Toxicidad. Debido a los problemas renales que sufre la paciente deberían haberse controlado antes los niveles de aminoglucósidos para establecer el régimen terapéutico más eficaz y menos tóxico. Cuestión n.° 4. El enterococo es un componente de la flora intestinal y puede producir bacteriemias que tengan su origen en infecciones del tracto urinario (recordemos las infecciones de orina de repetición en esta paciente). El tratamiento de la endocarditis causada por este germen es complicado porque el microorganismo es relativamente resistente a penicilina (Mediana CMI = 2 mcg/ml), penicilinas de amplio espectro o – 654 – Terapéutica en enfermedades infecciosas REGÍMENES Tabla I S. VIRIDANS (CMI < 0,1 MCG/ML) DE TRATAMIENTO DE ENDOCARDITIS POR Antibiótico Dosis* y vía Duración Penicilina G sódica o Ceftriaxona sódica 12-18 x10 6 U/24 h iv perf. 4 semanas cont. o div. q 4 h 2g/24 h im. o iv 1v. día 4 semanas Penicilina G sódica + Gentamicina sulfato 12-18 x 10 6 U/24 h iv en 2 semanas perf. cont. o div. q 4h 1 mg/kg /8 h im. o iv 2 semanas (perf. 20-30 min) Vancomicina hidroclorato 15 mg/kg/12 h iv (perf. 1 h). Máx. 2 g/24 h sin monitorizar niveles 4 semanas Y S. BOVIS SENSIBLES A PENICILINA G Comentarios Recomendado en pac. > 65 años y función renal comprometida. Dosificar la genta en función del peso ideal. Concent. genta entre 3 mcg/ml (1h desp. adm.) y 1 mcg/ml en valor valle. Precaución en pac. > 65 años y función renal comprometida. Dosificar en función del peso ideal. Pac. alérgicos a β-lactamasas. Conc. máx. 24 h después adm. iv: 30-45 mcg/ml. Disminuir dosis en pac. con insuficiencia renal. * Dosis recomendadas en pacientes con función renal normal. REGÍMENES PENICILINA Antibiótico Penicilina G sódica + Gentamicina sulfato Vancomicina hidroclorato Tabla II S. VIRIDANS Y S. BOVIS RELATIVAMENTE G (CMI > 0,1 MCG/ML Y < 0,5 MCG/ML) DE TRATAMIENTO EN ENDOCARDITIS POR Dosis* y vía Duración 6 18 x 10 U/24 h iv en perf. cont. o div. q 4 h 4 semanas 1 mg/kg/8 h im. o iv 2 semanas 15 mg/kg/12 h, iv. Máx. 2 g/24 h sin monitorizar 4 semanas RESISTENTES A Comentarios En pac. con hipersensibilidad a penicilina se puede adm. Cefazolina u otra cefalosporina de 1.a generación. Precaución en pac. obesos o con IR. Pac. alérgicos a beta-lactámicos. Precaución en pac. obesos o con IR. * Dosis recomendadas en pacientes con función renal normal. vancomicina. De hecho, la mayoría de los enterococos son inhibidos, pero no eliminados por concentraciones clínicamente relevantes de estos antibióticos. Además, los enterococos son resistentes a cefalosporinas y a concentraciones terapéuticas estándares de aminoglucósidos. Sin embargo, – 655 – Manual de Farmacia Hospitalaria penicilina, ampicilina o vancomicina en combinación con aminoglucósidos ejercen un efecto sinérgico, por lo que éstos son los tratamientos propuestos habitualmente (tabla 3). Consideraciones que podemos hacer en el caso de CMM. Principios activos: Se instaura empíricamente y de manera lógica el mismo tratamiento que en el episodio anterior, ya que se sospecha una endocarditis recidivante por el mismo germen causal. Posteriormente, cuando se identifica el verdadero germen causante del nuevo episodio, se pauta el imipenem suspendiendo la penicilina G por resistencias. Cuando el germen es resistente a penicilina y ampicilina, como ocurre en el caso de CMM, la pauta recomendada es vancomicina (sensible en nuestro caso) o ampicilina/sulbactam (no disponible en el hospital y no testada en el antibiograma) asociada a un aminoglucósido. Sin embargo, probablemente se descarta la asociación vancomicina + aminoglucósido por el elevado riesgo de nefrotoxicidad, teniendo REGÍMENES Antibiótico en cuenta que CMM es una paciente de edad avanzada y con insuficiencia renal moderada. En lugar de la vancomicina se elige el imipenem, que también figura en el antibiograma como sensible. Otra solución podría haber sido el cambiar amoxi. + ac. clavulánico por ser sensible y más barato, pero quizás se eligió éste por tratarse de un segundo episodio de endocarditis, aunque por germen distinto, en una persona de edad avanzada. Dosis. Inicialmente se aumenta un poco la dosis de penicilina G (primer episodio: 4 mill. U/8 h y en el segundo episodio: 4 mill. U/6 h) por la sospecha de recidiva, manteniéndose la de tobramicina por la IR. Cuando se cambia al imipenem se pauta una dosis empírica por no tener información en la bibliografía, dosis confirmada por la buena evolución de la paciente. Duración del tratamiento. Imipenem: 2 días y 6 semanas. Tobramicina: 10 días y 6 semanas. Terapia conjunta de 6 semanas correcta, aunque como la tobramicina se inició 8 días previos, podría haberse suspendido antes. Tabla III ENDOCARDITIS DE TRATAMIENTO PARA Dosis* y vía Duración 6 18-30 x 10 U/24 h iv POR ENTEROCOCO Comentarios Penicilina G sódica semanas. + semanas. Gentamicina sulfato perf. cont. o div. q 4 h 4-6 semanas Precaución en pac. obesos o con IR. Ampicilina sódica + Gentamicina sulfato 12g/24 h iv perf. cont. 4-6 semanas o div. q 4 h. 1mg/kg/8h im. ó iv. 4-6 semanas Duración del trat. en función de los síntomas. Precaución en pac. obesos o con IR Vancomicina hidroclorato + Gentamicina sódica 15 mg/kg/12 h iv Máx. 4-6 semanas 2 g/24 h sin monitorizar Duración del trat. en función de los síntomas. Pac. alérgicos a β- lactamasas. 1 mg/kg/8 h im. o iv Precaución en pac. obesos o con IR. 1 mg/kg/8 h im. o iv 4-6 semanas Síntomas < 3 meses, trat. 4 Síntomas > 3 meses, trat. 6 4-6 semanas – 656 – Terapéutica en enfermedades infecciosas Toxicidad. No se piden niveles de tobramicina en sangre. Teniendo en cuenta las características del paciente, hubiera sido aconsejable. Cuestión n.° 5. La terapia domiciliaria en pacientes con EB es una opción atractiva. Sus ventajas son evidentes: disminución de los costes asociados a la estancia hospitalaria del paciente y, en algunos casos, una mayor aceptación por parte de éste. Los actuales sistemas de administración iv de antibióticos permiten su utilización domiciliaria. Los pacientes seleccionados deben estar hemodinámicamente estables (como ocurre en CMM), deben ser cumplidores y capaces de conocer (ellos o su familia) las técnicas necesarias y las posibles complicaciones. Debe haber una vigilancia médica cuidadosa de estos aspectos y un acceso rápido a los centros hospitalarios. En nuestro caso, se mantienen las pautas prescritas con evolución satisfactoria de la paciente, si bien debería haberse controlado su función renal con algún nivel del aminoglucósido prescrito. – 657 – ENCEFALITIS POR TOXOPLASMA MARIN CASINO, M. (FIR I), GRAU CERRATO, S., GIMENO COBOS, J.L. Coordinador: GRAU CERRATO, S. Hospital del Mar (Barcelona) INTRODUCCION La toxoplasmosis es una enfermedad infecciosa que hasta hace poco tiempo cursaba de forma asintomática y autolimitada y cuya mayor importancia radicaba en la posibilidad de su transmisión transplacentaria en mujeres embarazadas, pudiendo provocar alteraciones oculares en los fetos. Sin embargo, en los últimos 10 años ha ido adquiriendo importancia al constituirse como la infección oportunista del Sistema Nervioso Central (SNC) más frecuente (25-80% de los casos de encefalopatía o abscesos cerebrales) en pacientes inmunodeprimidos, como es el caso de pacientes VIH+ con un número de CD4 inferior a 200 cel/mm3 (máximo riesgo en pacientes con CD4 < 100 cel/mm3). En nuestro medio afecta aproximadamente al 20-25% de los pacientes con SIDA. EPIDEMIOLOGIA Se trata de una infección de distribución mundial en la que el 15-90% de la población ha estado en contacto con el parásito, variando según áreas geográficas, convivencia con gatos y costumbres culinarias. La vía de infección es oral, a través de la ingesta de quistes excretados por gatos, carne contaminada por quistes y poco cocida, verdura, agua y otros alimentos contaminados. ETIOLOGIA El agente etiológico de la infección es el protozoo Toxoplasma gondii, parásito intracelular obligado, capaz de invadir las células nucleadas y dividirse, provocando la lisis celular, o bien dar lugar a quistes hísticos coincidiendo con la aparición de anticuerpos que limitan la proliferación de los trofozoítos. Puede invadir cualquier tejido, pero predomina en el SNC y tejido muscular. La infección puede ser latente durante toda la vida del paciente en forma de quistes hísticos y reactivarse dando – 658 – Terapéutica en enfermedades infecciosas manifestaciones clínicas, como linfoadenomegalias, fiebre y astenia. Las reactivaciones coinciden con períodos de inmunodeficiencia como el SIDA, en cuyo caso, la rotura de quistes encefálicos no puede ser controlada por la respuesta inmune de los linfocitos T, lo cual se traduce en una evolución rápida. CLINICA La clínica suele presentarse de forma subaguda, apareciendo la sintomatología en varias semanas. La fase prodrómica se caracteriza por la aparición de fiebre y malestar general. Posteriormente se instauran los trastornos del SNC caracterizados por una encefalopatía difusa con alteraciones de la conciencia, cefaleas, déficit focal neurológico o convulsiones, anormalidades sensoriales y del habla, trastornos motores, manifestaciones neuropsiquiátricas, hemiparesia y progresión al coma. En general, el diagnóstico se basa en la presencia de clínica sugestiva en pacientes VIH+ con CD4 < 200 e inmunoglobulinas (+) a T. gondii, asocidado a TC con lesiones típicas y buena evolución con tratamiento empírico antitoxoplasma. Todo ello hace innecesario, en la mayoría de los casos, la realización de biopsia cerebral. La biopsia cerebral sólo es diagnóstica si permite identificar formas libres del parásito con hematoxilina y eosina, pero se prefiere la tinción de Wright-Giemsa o, en el caso de quistes, mediante la tinción de Gomori-metenamina argéntica. Por técnicas serológicas, se puede realizar el «Dye-test» (prueba de Sabin-Feldman), donde se observan los taquizoítos lisados por anticuerpos específicos cuando se combinan con el complemento. La búsqueda de anticuerpos, tanto en plasma como en LCR, sólo sirve para descartar la toxoplasmosis aguda cuando el título basal de anticuerpos es cero. TRATAMIENTO DIAGNOSTICO Para su diagnóstico es de gran utilidad realizar una tomografía computadorizada (TC) cerebral, donde se ponen de manifiesto las lesiones inferiores a 2 cm de diametro en forma de anillos y una zona central avascular rodeada de edema cerebral. Debe realizarse diagnóstico diferencial de linfoma de Hodgkin, leucoencefalopatía multifocal progresiva, histoplasmosis, criptococosis, encefalopatía por citomegalovirus (CMV) o bacilo tuberculoso. En la infección asintomática crónica no se necesita tratamiento, el cual se realiza sólo para la infección aguda. El tratamiento de elección es pirimetamina (dosis de carga de 200 mg vo el primer día y continuar con 50-100 mg/día) y sulfadiazina (1-1,5 g/6 h). Debido a la toxicidad hematológica de la pirimetamina por depresión de la médula ósea, debe administrarse ácido folínico (15 mg/día) y realizar un hemograma con recuento plaquetario al menos 2 veces por semana. Entre los efectos adversos de la sulfadiazina se encuentran el riesgo de – 659 – Manual de Farmacia Hospitalaria cristaluria y oliguria (ante lo cual se recomienda alcalinizar la orina con bicarbonato sódico), rash cutáneo y fiebre. Hay que valorar la desensibilización de sulfadiazina cuando la evolución clínica no sea satisfactoria con los tratamientos alternativos. El tratamiento alternativo consiste en la asociación de pirimetamina y clindamicina (600 mg/6 h). Otras asociaciones posibles en base a la observación de la potencial actividad de otros fármacos consistiría en la administración de pirimetamina más uno de los siguientes fármacos: a) b) c) d) claritromicina (1 g/12 h) azitromicina (1.200-1.500 mg/24 h) atovaquona (750 mg/6 h) dapsona (100 mg/12 h). Las manifestaciones neurológicas de la toxoplasmosis pueden requerir la administración de anticonvulsivantes y corticoides para disminuir el edema cerebral y la hipertensión craneal. En el caso de pacientes con SIDA que reciban zidovudina se recomienda suspenderla durante el tratamiento de la infección aguda, ya que ésta inhibe la acción de la pirimetamina. La duración del tratamiento en pacientes inmunodeprimidos debe ser entre 3-6 semanas y continuar con quimioprofilaxis 2.a (pirimetamina + sulfadiazina) para prevenir la reactivación de la enfermedad. En general, en pacientes con CD4 < 100/mm3 e Ig G(+) para toxoplasma se recomienda instaurar profilaxis 1.a con un comprimido de TMP/SMX (800 mg/160 mg) cada día. OBJETIVO Mediante el desarrollo de un caso clínico, obtener una orientación diagnóstica, establecer el tratamiento farmacológico más adecuado para la patología hallada (incluyendo dosis, frecuencia y vía de administración), evaluar tanto la respuesta terapéutica como la posible aparición de efectos adversos y valorar alternativas terapéuticas cuando ello sea necesario. METODOLOGIA Descripción de un caso clínico mediante anamnesis estructurada. BIBLIOGRAFIA RECOMENDADA ARDERIU, A., y BADA, J.L.: «Enfermedades producidas por protozoos». En ACARIN, N.; ALVAREZ, J., y PERES, J. (eds.). Glosario de Neurología. Barcelona: Sociedad Española de Neurología, 1989, pp. 123137. BADA, J.L. «Tratamiento de las infecciones protozoarias». En DROBNIC, L. de. Tratamiento antimicrobiano. Barcelona: Ediciones Doyma, 1993, pp. 435-444. BEAMAN, M.; MCCABE, R.; WONG, S., y REMINGTON, J. «Toxoplasma gondii». En: MANDELL, G.; BENNETT, J.; DOLIN, R. (eds.). Principles and Practice of Infectious Diseases. New York: Chuchill Livingstone, 1995, pp. 2455-2475. DROBNIC, L.; GRAU S.; SALAS, E.; DEL VILLAR, A.; MONTERDE, J.; MARTINEZ-ROIG, A. (eds.). Guía de Terapéutica Antimicrobiana 95. Madrid: IMAS, Hospital del Mar, 1995. GATELL, J.M. «Toxoplasmosis». En FARRERAS, ROZMAN (eds.). Medicina interna. Barcelona: Ediciones Doyma, 1992, pp. 2384-2388. LUFT B.; REMINGTON, J. Toxoplasmosis. En: HOEPRICH, P.; COLIN, M.; RONALD A. (eds.). Infectious diseases. Philadelphia: J.B. Lippincott Company, 1994, pp. 1201-1213. MENSA, J.; GATELL, J.M.; JIMENEZ DE ANTA, M.T., y PRATS, G. Guía terapéutica antimicrobiana. Barcelona: Masson, 1997. MURRAY, H.W. «Toxoplasmosis». En: WILSON, BRAUNWALD, ISSELBACHER, PETERSDORF, MARTIN, FARUCI, et al. (eds.). Harrison´s Principles of Internal Medicine. New York: McGraw – 660 – Terapéutica en enfermedades infecciosas Hill: 1991, pp. 795-1213. Sociedad Americana de Farmacéuticos de Hospital. Técnicas básicas para el ejercicio de la Farmacia Clínica. Madrid: Ediciones Bok, 1991, pp. 132151. Centro de Información de medicamentos del Departamento de Farmacia del Hospital del Mar. Guía Farmacoterapéutica 97. Barcelona: IMAS, Hospital del Mar, 1997. CASO PRACTICO FILIACIÓN. Hombre de 34 años, soltero, ex adicto drogas vía parenteral (ADVP). ANTECEDENTES. Diagnosticado de SIDA grupo C3 en 1995, tras episodio de neumonía por P. carinii iniciando tratamiento antirretroviral con AZT + ddI. Tras el recuento de CD4, realizado hace dos meses, con resultado de 86 cel/mm3, se decidió replantear el tratamiento antirretroviral e iniciar tratamiento con d4T + 3TC + ritonavir. Al cabo de 15 días, el paciente decidió abandonar el tratamiento antirretroviral al presentar intolerancia gástrica, no comunicando esta circunstancia a su médico. ENFERMEDAD ACTUAL. Acude al Servicio de Urgencias del hospital refiriendo cefalea intensa, fiebre de semanas de evolución, cansancio, episodios de desorientación desde hace una semana y pérdida de fuerza en pierna derecha. EXPLORACIÓN FÍSICA. Hemiparesia y mioclonías en extremidades inferiores. E X P L O R A C I O N E S COMPLEMENTARIAS. Ag criptocócico (–), serología de Lues (–), Ag CMV (–) y Ac antitoxoplasma (+) (con resultado [–] al diagnosticarse de SIDA hace 2 años). En pacientes VIH+ con la sintomatología anterior, la práctica de punción lumbar está contraindicada debido a la existencia de hipertensión endocraneal, con el consiguiente riesgo de enclavamiento y muerte. Se decide realizar TC cerebral en la cual se observan lesiones compatibles con infección por toxoplasma. TRATAMIENTO. Encefalitis por toxoplasma: Se decide instaurar tratamiento empírico con clindamicina (600 mg/6 h) y pirimetamina (dosis de carga de 200 mg vo el primer día y continuar con 50-100 mg/día). Se descarta la utilización de sulfadiazina, ya que el paciente refiere que, hace dos años, sufrió un episodio de neumonía por Pneumocystis carinii siendo tratado con cotrimoxazol, presentando, al día siguiente del tratamiento, rash cutáneo generalizado, por lo que le fue interrumpido el cotrimoxazol e instaurado tratamiento con pentamidina. Debido a la existencia de hipertensión craneal y edema cerebral, se instaura tratamiento con corticoides: dexametasona (4 mg/6 h), disminuyendo la dosis paulatinamente, con la mejora de los síntomas. Se asocia ácido folínico al tratamiento, con el fin de evitar la posible aparición de anemia relacionada con la pirimetamina. Ante el cuadro de convulsiones se decide introducir fenitoína como terapia anticomicial. Paralelamente se vigila la aparición de efectos adversos como diarrea, náuseas, vómitos y dolor abdominal e, incluso, colitis pseudomembranosa (< 5%) por parte de la clindamicina. Se realizan controles hematológicos, dos veces por semana, para descartar una posible aparición de leucopenia, anemia y plaquetopenia relacionada con la pirimetamina. Al cabo de 15 días se realiza un nuevo TC cerebral para evaluar la evolución de las lesiones – 661 – Manual de Farmacia Hospitalaria cerebrales. Una vez superados los síntomas de la infección aguda, debido a que es un caso asociado a SIDA, se inicia quimioprofilaxis 2.a con atovaquona, ya que la asociación de clindamicina + pirimetamina se ha relacionado con un alto porcentaje de fracasos en profilaxis de toxoplasmosis. SIDA: Paciente que fue tratado inicialmente con AZT + ddI. Hace 2 meses le fue instaurado tratamiento con d4T + 3TC + ritonavir. Al tratarse de un enfermo de 60 kg, la dosis pautada de d4T fue de 40 mg/12 h. Tras 15 días decidió interrumpir por su cuenta el ritonavir al presentar molestias gástricas intensas. Se le suspende momentáneamente el tratamiento antirretroviral, al ser diagnosticado de encefalitis por toxoplasma. Una vez superada la fase aguda de la toxoplasmosis, se decide iniciar tratamiento con d4T + 3TC + indinavir. Se controla la posible aparición de alteraciones gastrointestinales y neurológicas relacionadas principalmente con lamivudina y estavudina. Se asesora al paciente para que ingiera 1,5 l de agua, como mínimo, para evitar la formación de cólicos renales por precipitación del indinavir, y que se tome la estavudina y el indinavir una hora antes o dos después de las comidas, para mejorar su absorción. Se conciencia al paciente para que realice un cumplimiento correcto del tratamiento. Profilaxis 2.a de neumonía por P. carinii: el enfermo recibe profilaxis 2.a con pentamidina inhalatoria mensualmente. Dado que le ha sido instaurada profilaxis 2.a de toxoplasmosis con atovaquona, puede suspenderse la pentamidina, ya que la atovaquona también se ha mostrado eficaz para la profilaxis 2.a de la neumonía por P. carinii. Se controla la aparición de alteraciones gastrointestinales relacionadas con este fármaco. El paciente debe tomar la atovaquona coincidiendo con las comidas, preferentemente asociada a alimentos grasos. Se realizan controles hematológicos para descartar la aparición de leucopenia y anemia relacionada con la atovaquona. – 662 – MENINGITIS BACTERIANA AGUDA DESONGLES CORRALES, T. (FIR II) Coordinador: MOLERO GOMEZ, R. Hospital Ntra. Sra. del Pino (Las Palmas de Gran Canaria) INTRODUCCION Dentro de toda la patología infecciosa que puede ser objeto de tratamiento en el ámbito hospitalario, aquella que afecta al sistema nervioso central constituye una de las más graves, debido tanto a la importancia de los órganos afectados como a la elevada virulencia de su sintomatología y secuelas. Sirva de ejemplo a lo expuesto que las meningitis bacterianas agudas son la segunda causa de muerte por enfermedad infecciosa en los países desarrollados, con una mortalidad que alcanza el 30%; cifras de morbi-mortalidad que se siguen manteniendo desde hace 20 años pese al avance en el conocimiento de la enfermedad, su control y al considerable aumento que ha experimentado el arsenal terapéutico antimicrobiano en los últimos años. Forman un grupo muy heterogéneo a la hora de su clasificación, la cual podría hacerse en función de su localización, curso evolutivo o en base al agente infeccioso causante de la enfermedad. Centraremos el estudio en las meningitis bacterianas agudas, las que más incidencia presentan dentro de este grupo y las que originan una elevada alarma social dentro de la comunidad (la máxima incidencia de meningitis bacteriana tiene lugar durante el primer mes de vida, y el 75% de los casos se dan antes de los 15 años). MENINGITIS BACTERIANA AGUDA El sistema nervioso central (SNC) se halla suspendido en el líquido cefalorraquídeo (LCR) rodeado de tres membranas llamadas meninges: la piamadre y la aracnoides (leptomeninges) y la duramadre (paquimeninge). Se denomina meningitis bacteriana a la inflamación de las leptomeninges y del LCR situado en el espacio subaracnoideo, – 663 – Manual de Farmacia Hospitalaria causado por bacteriano. un germen patógeno a) Factores predisponentes para adquirir una meningitis aguda – Intrínsecos: • Edad: el 70% de los casos se deben a niños < 5 años. • Ausencia de anticuerpos específicos. • Inmunodepresión. • Mecanismos de defensa del LCR deficientes. – Extrínsecos: • Localización geográfica. • Focos supurativos próximos al SNC. • Diseminaciones hematógenas de focos sépticos lejanos al SNC. • Tratamientos inmunosupresores. • Contactos directos con pacientes. b) Tipos de meningitis bacterianas La tabla I recoge una clasificación en función de la edad y el patógeno causante más común. Generalmente la patología se inicia con la colonización de la mucosa nasofaríngea y posterior paso al torrente circulatorio a través del cual, y atravesando la barrera hematoencefálica (BHE), el microorganismo accede al espacio subaracnoideo, replicándose en el LCR. El germen debe evadir a distintos niveles los mecanismos de inmunidad humoral y celular del huésped. OBJETIVO El objetivo en cualquier patología infecciosa, y, sobre todo, en las que afectan al SNC, debe ir encaminado a diagnosticar rápidamente la enfermedad, instaurar el tratamiento idóneo y erradicar el patógeno causante en el menor tiempo posible, para restablecer la salud inicial del paciente y reducir al máximo las posibles secuelas que este tipo de infecciones pueden acarrear. METODOLOGIA – Elaboración de la historia clínica del paciente, reflejando claramente los posibles factores predisponentes. – Relacionar la sintomatología que describe el paciente y la que pueda observarse con la patología infecciosa que estamos analizando. – Realizar las pruebas diagnósticas de laboratorio. – Iniciar el tratamiento empírico lo más pronto posible. – Iniciar la profilaxis antibiótica en familiares e individuos con los que el paciente tuvo un contacto estrecho. – Adecuación del tratamiento antibiótico en función de los resultados del antibiograma. – Valorar la necesidad de añadir tratamiento complementario para prevenir las complicaciones neurológicas. – Análisis continuo de la respuesta del paciente para valorar los resultados e instaurar cambios en la metodología a seguir y/o en el tratamiento elegido si fuera necesario. – 664 – Terapéutica en enfermedades infecciosas Tabla I TRATAMIENTO EMPÍRICO DE LA MENINGITIS BACTERIANA AGUDA Tratamiento empírico de las meningitis bacterianas agudas < 1 mes 1-3 meses 3 meses-10 años S. agalactiae E. coli Bacilos Gram-negativos S. agalactiae N. meningitidis BCG H. influenzae S. pneumoniae Adultos > 60 años N. meningitidis S. pneumoniae BCG S. pneumoniae N. meningitidis Listeria Enterobacteriaceas H. influenzae Cefotaxima 200 mg/kg/día/EV (c/6 h) + Ampicilina 150 mg/kg/día/EV (c/6 h) Cefotaxima 200 mg/ kg/día/EV (c/6 h) o ceftriaxona 100 mg/kg/día/EV (c/12 h) Cefotaxima 12 g/ día/EV (c/6 h) o ceftriaxona 4 g/ día/EV (c/12 h) Cefotaxima 12 g/ día/EV (c/6 h) + ampicilina 12 g/ día/EV (c/6 h) ALTERNATIVA Ampicilina 150 mg/kg/día/EV (c/6 h) + Gentamicina 7,5 mg/kg/día/EV (c/8 h) ALTERNATIVA Ampicilina 150 mg/ día/EV (c/6 h) + cloranfenicol 100 mg/ kg/dia/EV (c/6h) ALTERNATIVA penicilina 30-36 millones U/día/ EV (c/4 h) o cloranfenicol 4g/ kg/día/EV (c/6 h) ALTERNATIVA cloranfenicol 4 g/ día/EV (c/6 h) BIBLIOGRAFIA RECOMENDADA DAMASO, D. Antibacterianos. Editorial MarketingPharm, S.A., 1990. MANDEL, G.L. Enfermedades infecciosas. Principios y prácticas, 3.a ed. Buenos Aires: Editorial Panamericana, 1990. HARRISON. Principios de medicina interna, 13.a ed. Editorial McGraw-Hill-Interamericana de España, 1994. QUAGLIARELLO, V.J., y SCHELD, W.M. «Treatment of bacterial meningitis. N Engl J Med. 6 de marzo de 1997; 336(10): 708-16. SANFORD, J. The Sanford guide to antimicrobial therapy, 27.a ed. CASO PRACTICO PLANTEAMIENTO Paciente con 12 años de edad que presenta a la hora de ingreso fiebre alta (durante las últimas 24 horas no bajó de 39°C) y cefalea. La familia refiere que estuvo con catarro hace una semana y que desde el día anterior presenta náuseas y vómitos. Ante la sospecha de meningitis se le realiza una punción lumbar con los siguientes resultados bioquímicos: Líquido cefalorraquídeo (LCR): Leucocitos: 1.800 células/microlitro (90% polimorfonucleares). Glucosa: 30 mg/dl. Proteínas: 125 mg/dl. Tinción de Gram: diplococos G(+). Valores hematológicos: Glucosa: 90 mg/dl. Leucocitos: 16.500 células/microlito. Tratamiento pautado: Cefotaxima intravenosa 3 gramos cada 6 horas. Metamizol 1 ampolla intravenosa cada 8 horas. Valium intravenoso: 2 mg si convulsiones, y repetir si precisa. – 665 – Manual de Farmacia Hospitalaria COMPARACIÓN Tabla II LCR NORMAL DE DATOS BIOQUÍMICOS EN PRESION DE SALIDA CELULAS/MICROLITO TIPO CELULAR PREDOMINANTE GLUCOSA PROTEINAS Y LCR EN MENINGITIS BACTERIANA LCR NORMAL LCR MENINGITIS BACTERIANA 100-200 mm agua 0-3 LINFOCITOS 50-100 mg/dl 20-45 mg/dl > 300 mm de agua 500-5.000 POLIMORFONUCLEARES < 40 mg/dl < 100 mg/dl CUESTIONES a) ¿Qué nos puede hacer pensar que estamos ante una meningitis bacteriana aguda? b) ¿Qué parámetros bioquímicos de la punción lumbar pueden confirmar el diagnóstico? c) ¿La elección de Cefotaxima fue la idónea? ¿Qué otras alternativas serían valorables? ¿Cuándo habría que revisar el tratamiento antibiótico en estos pacientes? DISCUSION a) Aunque aparecen signos clínicos poco específicos, como son: cefalea, fiebre y vómitos, deben hacer sospechar de una meningitis bacteriana aguda, sobre todo, si son de rápida evolución. En el caso de esta paciente existe un factor predisponente como es el catarro de vías respiratorias. Ante la sospecha de meningitis hay que buscar síntomas más específicos que ayuden al diagnóstico, tales como: rigidez de nuca (80% de los casos), fotofobia, signos neurológicos focales diversos (10-25% casos), petequias (60% de las meningitis meningocócicas) o los signos de Kerning (resistencia a la extensión de la rodilla estando los muslos en ángulo recto con el cuerpo) y Brudzinski (al doblar la cabeza del paciente se produce movimiento de flexión en las piernas). b) La confirmación del diagnóstico en base al examen del LCR consiste fundamentalmente en la valoración conjunta del recuento celular, una concentración muy baja de leucocitos en LCR se asocia a un mal pronóstico, proteinorraquia y relación glucorraquia/glucemia, que en las meningitis bacteriana suele ser menor de 0,35 (ver tabla II). Hay que analizar también la presión de salida del LCR así como, el aspecto y turbidez del mismo. La identificación rápida, mediante tinción de Gram en el sedimento de LCR del agente etiológico evitará la realización de otras pruebas diagnósticas, como fue el caso de esta paciente, en el que la identificación de un diplococo G(+), induce a pensar en una infección por Neisseria meningitidis. c) En este tipo de patología infecciosa resulta de vital importancia tanto un acercamiento precoz al diagnóstico de la enfermedad como la instauración temprana de un tratamiento adecuado. Dada esta relación exponencial instauración rápida del tratamiento- – 666 – Terapéutica en enfermedades infecciosas evolución positiva de la enfermedad, la elección del antimicrobiano adecuado debe realizarse de forma empírica una vez realizada la punción lumbar. Este tratamiento empírico se encuentra protocolizado en la mayoría de los casos atendiendo a la edad del paciente, al posible germen causante de la enfermedad (tabla I) y a la capacidad de penetración del antibiótico a través de la BHE (tabla III). En nuestro caso, la posibilidad de que el agente etiológico sea N. meningitidis justificaría la elección de cefotaxima como antibiótico de primera elección, teniendo a la ceftriaxona como una alternativa válida. En el momento de conocer el resultado definitivo del antibiograma y por tanto del germen causante de la meningitis bacteriana y la sensibilidad del mismo, el tratamiento debe ser revisado de forma inmediata para valorar la opción más idónea. Tabla III PORCENTAJE DE ANTIBIÓTICO QUE DIFUNDE A LCR CON LAS MENINGES INFLAMADAS Antimicrobiano % difusión a LCR (en función de C. sanguínea) PENICILINAS Ampicilina Azlocilina Mezlocilina Piperacilina CEFALOSPORINAS Cefotaxima Cefoxitina Ceftazidima Ceftizoxima Ceftriaxona OTROS BETALACTAMICOS Imipemen AMINOGLUCOSIDOS Amikacina Netilmicina Estreptomicina Gentamicina Tobramicina – 667 – 10-15 10-15 15 15-20 15-25 40-50 20 20 5-10 25-30 15-25 20-25 20 20-30 15-25 CELULITIS MARIN CASINO, M. (FIR I), CAMPANY HERRERO, D. (FIR II), GRAU CERRATO, S., DROBNIC ORAZEM, L. Coordinador: GRAU CERRATO, S. Hospital del Mar (Barcelona) INTRODUCCION Los procesos infecciosos que afectan a la piel y a los tejidos blandos presentan formas clínicamente muy diferenciadas entre sí, en función, principalmente, de la localización de la infección y de los microorganismos implicados en la misma. La piel es un tejido formado por dos estructuras diferenciadas entre sí, la epidermis y la dermis. La primera, en contacto con el medio externo, está formada por un epitelio escamoso, mientras que la dermis es una estructura vascularizada, por consiguiente dinámica, que permite la regeneración tisular. La piel se asienta sobre el tejido subcutáneo, de naturaleza lipídica, el cual se une al tejido muscular a través de la fascia profunda. Esta estructura actúa de barrera durante la infección, por lo cual el tejido muscular raramente puede verse afectado. Los folículos pilosos y las glándulas asociadas son estructuras implantadas entre el tejido subcutáneo que pueden ejercer un papel importante en los procesos infecciosos. Es importante, en caso de sospecha de infección, diferenciar entre las estructuras de la piel y el tejido subcutáneo, ya que, en cada una de ellas, el agente etiológico implicado y las lesiones producidas suelen ser características (tabla I). El principal mecanismo de infección del tejido cutáneo es la aparición de alguna puerta de entrada a través de la piel: heridas traumáticas o quirúrgicas, ulceraciones, folículos pilosos mal drenados, quemaduras. En menor frecuencia, el proceso se produce como consecuencia de algún foco séptico metastizado. Habitualmente, el agente causal de la infección se encuentra colonizando alguna mucosa del organismo (nasal, orofaríngea) o la superficie de la piel, pudiendo, por diseminación, alcanzar zonas de la piel susceptibles de ser invadidas. La clínica asociada a infecciones cutáneas suele ser local, aunque, en ocasiones, puede existir fiebre y afección – 668 – Terapéutica en enfermedades infecciosas Tabla I INFECCIONES Localización Epidermis DE PIEL Y TEJIDOS BLANDOS SEGÚN LOCALIZACIÓN Y MICROORGANISMO Infección Microorganismos Impétigo Streptococcus pyogenes (90%) Staphylococcus aureus Corynebacterium minutissimum Candida albicans Dermatofitos Eritrasma Candidiasis Dermatofitosis Epidermis-dermis Ectima Ectima gangrenoso Gangrena bacteriana sinérgica progresiva S. pyogenes P. aeruginosa, A. hydrophila S. aureus, peptostreptococos Dermis Erisipela S. pyogenes (90%) S. aureus Haemophilus influenzae Erysipelothrix rhusiopathiae Erisipeloide Folículo piloso Foliculitits Furúnculo, ántrax S. aureus, P. aeruginosa Candida albicans (ADVP) Malassezia furfur (diabéticos) S. aureus Glándulas sudoríparas Hidrosadenitis S. aureus, flora mixta Tejido subcutáneo Celulitits no necrosante S. aureus, S. pyogenes Pasteurella multocida (mordedura) Aeromonas hydrofila Flora mixta S. pyogenes Clostridium, sp Vibrio vulnificus Zigomicetos S. aureus, S. pyogenes Anaerobios, Candida albicans P. aeruginosa Celulitis o fascitis necrosante Paroniquia Vasos linfáticos Linfangitis aguda Linfangitis crónica Músculo Miositis Mionecrosis clostridia o gangrena gaseosa variable del estado general. Normalmente, las manifestaciones clínicas asociadas al proceso infeccioso permiten emitir un diagnóstico y sospechar el agente etiológico S. pyogenes, S. aureus Micobacterias, Nocardia sp, Sporothrix schenckii S. aureus, S. pyogenes Clostridium perfringens responsable, pudiendo instaurar, empíricamente, el tratamiento antibiótico adecuado. Los procedimientos diagnósticos más agresivos, como la punción para biopsia, se reservan para – 669 – Manual de Farmacia Hospitalaria aquellas formas que refieren criterios de gravedad (shock, dolor intenso o anestesia, estado tóxico grave). La punción de la zona infectada debe alcanzar el tejido subcutáneo para poder detectar cualquier diseminación de microorganismos desde la piel hacia tejidos más internos. Los cultivos microbiológicos deben ser selectivos, tanto para bacterias aerobias como anaerobias, micobacterias y hongos. Generalmente, la pauta antibiótica empírica siempre debería incluir la cobertura frente a estafilococos y estreptococos, microorganismos que se aislan con frecuencia de infecciones de piel y tejidos blandos. En las situaciones clínicas en las que se sospeche presencia de anaerobios (mordedura, gangrena gaseosa) es necesario incluir algún antibiótico activo contra este tipo de microorganismos (amoxicilina-clavulánico, penicilina, clindamicina). Asimismo, existen situaciones (mionecrosis, fascitis necrosante) en las que el tratamiento antibiótico no es suficiente, siendo imprescindible la intervención quirúrgica (desbridamientos, amputaciones). Debido a su gran importancia clínica, en el presente capítulo se ha decidido desarrollar en extensión la celulitis. CELULITIS La celulitis es una infección aguda de la piel que afecta a los tejidos subcutáneos. Se caracteriza por una inflamación dolorosa de la piel, caliente, con eritema y edema, y con márgenes no elevados. La etiología de la celulitis se incluye en la tabla II. Tabla II ETIOLOGÍA DE LA CELULITIS Mayor – Estreptococo β-hemolítico del frecuencia grupo A. – Staphylococcus aureus. Menor – Estreptococos del grupo C y G. frecuencia – Estreptococos del grupo B en neonatos. – Haemophylus influenzae en niños. – Serratia, Proteus, otras enterobacteriáceas y hongos (Cyptococcocus neoformans) en pacientes inmunodeprimidos y diabéticos. – Aeoromonas hydrophila en personas que practican natación en aguas dulces. – Vibrio sp. en personas en contacto con aguas de mar. – Pseudomonas aeruginosa en pacientes sometidos a tratamientos antibióticos repetidos. – Anaerobios. La infección suele producirse por la penetración del microorganismo a través de un traumatismo previo (lesión, quemadura, úlcera o herida quirúrgica). Al cabo de 6-48 horas, en el caso de etiología estreptocócica, o de varios días, en el caso de estafilocócica, comienzan a aparecer los signos descritos anteriormente, junto con malestar general, fiebre y escalofríos. Suele acompañarse de linfadenopatía de la zona afectada por obstrucción del drenaje linfático, facilitando así la diseminación del microorganismo a través del torrente linfático y sanguíneo, pudiendo provocar la aparición de bacteriemia y otras infecciones (sobreinfección por bacilos gramnegativos) convirtiéndose así en una enfermedad grave. En ocasiones, la hipotensión e hipertermia debida a la bacteriemia puede – 670 – Terapéutica en enfermedades infecciosas aparecer antes que la propia inflamación del tejido. Cuando la celulitis afecta los administrarse tanto por vía oral como intravenosa. En caso de alta sospecha de Tabla II COMPARACIÓN Edad DE DATOS BIOQUÍMICOS EN LCR NORMAL Y LCR EN MENINGITIS BACTERIANA Patógeno más frecuente Neonatos Niños < 2 meses Niños < 10 años Adultos jóvenes Adultos Ancianos Streptococcus agalactiae, Escherichia coli, Listeria. S. agalactiae, E. coli, Listeria. Neisseria meningitidis, Haemophilus influenzae, Streptococcus pneumoniae. N. meningitidis. N. meningitidis, S. pneumoniae. N. meningitidis, S. pneumoniae, Bacilos Gram-negativos, Listeria. miembros inferiores en pacientes de edad avanzada, puede complicarse con tromboflebitis. En algunos pacientes suelen presentarse episodios de recidivas, como en el caso de pacientes que han sufrido la extracción de las venas safenas para cirugía de bypass de arterias coronarias. Como medio diagnóstico, suele ser de utilidad la realización de la tinción de Gram de la lesión por aspiración profunda de la zona (mediante una jeringa), donde previamente se había inyectado suero fisiológico. Asimismo es recomendable la realización de hemocultivos. Sin embargo, cabe destacar que sólo en un 25% de los aspirados, biopsias de tejidos y hemocultivos, se aísla el agente etiológico. Puede aumentarse el rendimiento si la zona de obtención de la muestra es el centro de la lesión y no los bordes de la inflamación. El tratamiento empírico de elección debe adecuarse a la cobertura de flora mixta (estreptococos, estafilococos, BGN y anaerobios). Entre los tratamientos disponibles destaca amoxicilina/clavulánico, y en pacientes con intolerancia o alergia a este antibiótico, ciprofloxacina + clindamicina. Ambas combinaciones pueden gérmenes resistentes, deben realizarse otros tratamientos alternativos más agresivos, como piperacilina/tazobactam e imipenem. Una vez conseguido el resultado del estudio microbiológico, el tratamiento se adaptará al del espectro antibiótico más ajustado. Hay que recordar que en caso de aislamiento de estreptococos, el antibiótico de elección sigue siendo la penicilina. Una vez instaurado el tratamiento farmacológico, es importante reconocer cuándo la inflamación superficial del tejido es debida a una infección necrosante subcutánea por actividad necrosante de las bacterias, como en el caso de la fascitis necrosante y la gangrena gaseosa, ya que conllevan una elevada mortalidad, únicamente resueltas con tratamiento quirúrgico adecuado. Adicionalmente, pueden aplicarse otras medidas no farmacológicas como desbridamiento, cámara hiperbárica (para evitar el crecimiento de microorganismos anaerobios), inmovilización y elevación del miembro afectado para reducir la inflamación, así como un vendaje frío estéril para disminuir el dolor. Para evitar recidivas se aconseja una buena higiene de la piel. No obstante, si continúan – 671 – produciéndose, puede contemplarse la administración de penicilina oral como profilaxis. METODOLOGIA Descripción de un caso clínico mediante anamnesis estructurada. BIBLIOGRAFIA RECOMENDADA DROBNIC, L.; GRAU, S.; SALAS, E.; DEL VILLAR, A.; MONTERDE, J.; MARTINEZ, A. (eds.). Guía de Terapéutica Antimicrobiana’95. Madrid: IMAS, Hospital del Mar, 1995. HOEPRICH, P.D.; COLIN JORDAN, M.; RONALD, A.R. (eds.). Infectious diseases. Philadelphia: J.B. Lippincott Company, 1994. MARTINEZ, J.A., y MENSA, J. «Infecciones de la piel y de las partes blandas». En FARRERAS, P.; ROZMAN, C. (eds.). Medicina Interna. Barcelona: Ediciones Doyma, 1992, pp. 2493-8. MENSA, J.; GATELL, J.M.; JIMENEZ DE ANTA, M.T.; PRATS, G.; CORACHAN, M.; ESCOFET, M.C., et al. (eds.). Guía Terapéutica Antimicrobiana’97. Barcelona: Masson, 1997. MORTON, N. SWARTZ: «Cellulitis and subcutaneous tissue infections». En MANDELL, G.; BENNETT, J.; DOLIN, R. (eds.). Principles and Practice of Infectious Diseases. New York: Churchill Livingstone, 1995, pp. 914-6. RICHARD MAGNUSSEN, C. «Infecciones de la piel y de los tejidos blandos». En REESE, R.E.; BETTS, R.F. (eds.). Un planteamiento practico de las enfermedades infecciosas. Madrid: Jarpyo Editores, 1991, pp. 100-3. CASO PRACTICO Filiación. Hombre de 32 años. Antecedentes. 30 días antes del ingreso tuvo un accidente de moto en el que se fracturó el cúbito y el radio del brazo derecho. Se trató de una fractura abierta, ya que un fragmento del hueso le perforó la piel. Se instauró tratamiento con un macrólido, con reducción de la fractura y aplicación de vendaje de yeso. No presentó edema periférico ni molestias en la extremidad. Enfermedad actual. Disnea, astenia, palidez de piel y mucosas. Exploración física. Tumefacción local en el brazo lesionado, crepitación a la palpación. Exploraciones complementarias. Anemia normocítica (2.300.000 hematíes), hipersideremia (150 mcg). Se observan burbujas de gas y fractura mal reducida en Rx. Se realiza frotis de la serosidad obtenida después de realizar desbridamiento de la lesión, observándose tras la tinción grandes bacilos grampositivos. Hemocultivo y cultivo de punción del foco de fractura (+) para Clostridium perfringens. Orientación diagnóstica. Celulitis por Clostridium perfringens. Tratamiento. Inicialmente, en base a la orientación diagnóstica aportada por el resultado del gram y la observación de presencia de gas en la imagen radiológica (alta sospecha de presencia de clostridios), se instaura tratamiento empírico con penicilina G sódica en dosis de 5 MU cada 6 h. Posteriormente, el resultado del estudio microbiológico confirma la etiología sospechada en un principio. Evolución. Monitorizar la terapéutica con penicilina G sódica, controlando la posible aparición de reacciones de hipersensibilidad. Asimismo, la administración de 20 MU diarios de penicilina G sódica supone un aporte adicional de 34 mEq de sodio, por lo que será necesario mantener un control analítico de la natremia. Mantener el tratamiento antibiótico durante 10-15 días. Realizar curas con agua oxigenada para arrastrar detritus y posteriormente aplicar povidona yodada. Controlar parámetros hematológicos. ENFERMEDADES DE TRANSMISION SEXUAL FOBELO LOZANO, M.J. (FIR I), MARIN TEVA, M.C. (FIR II), BEJARANO ROJAS, D., GOMEZ BELLVER, M.J. Coordinador: BEJARANO ROJAS, D. Hospital Universitario de Valme (Sevilla) INTRODUCCION El término enfermedades de transmisión sexual (ETS) comprende un grupo de infecciones producidas por agentes diversos y heterogéneos, en las que el contacto sexual tiene una importancia epidemiológica relevante para su transmisión, aunque puede no ser el único mecanismo de contagio. Varios factores dificultan el diagnóstico y el tratamiento de las ETS, entre los que destacan los siguientes: – La clínica es poco demostrativa y específica, siendo frecuente la aparición de infecciones de etiología mixta que requieren un diagnóstico preciso y un tratamiento simultáneo o sucesivo. – Las infecciones asintomáticas o con escasa sintomatología son muy frecuentes, en particular en la mujer; esto lleva a un retraso en la búsqueda de atención médica. – En la mujer el diagnóstico exacto es más difícil que en el varón porque en ella la sintomatología clínica es menos específica. – La existencia de especies bacterianas resistentes hace totalmente necesario comprobar su sensibilidad en el laboratorio. – Existe la necesidad absoluta de diagnosticar y tratar simultáneamente a las parejas sexuales para evitar las reinfecciones. – Los pacientes con ETS suelen minimizar la importancia de su enfermedad, por lo que es difícil que cumplan tratamientos prolongados. Ello ha llevado a la utilización de tratamientos en una sola dosis, aunque no es posible aplicarlos en todos los casos. En la actualidad se considera que las infecciones víricas, como las producidas por el virus de la inmunodeficiencia humana (VIH), citomegalovirus y papilomavirus están reemplazando a las ETS bacterianas clásicas (sífilis, gonococia y chancro blando) en importancia y – 673 – Manual de Farmacia Hospitalaria TRATAMIENTO Etiología CHLAMYDIA TRACHOMATIS GONORREA DE LAS ENFERMEDADES DE TRANSMISIÓN SEXUAL Tratamiento elección Tipo o fase Tratamiento alternativo Uretritis, cervicitis, conjuntivitis o proctitis Azitromicina Doxiciclina Ofloxacino Eritromicina Infección durante el embarazo Eritromicina Amoxicilina Azitromicina Neonatal (oftalmitis, neumonía) Eritromicina Sulfafurazol Linfogranuloma venéreo Doxiciclina Eritromicina Uretral, cervical, rectal o faríngea Ceftriaxona Cefixima Ciprofloxacino Ofloxacino Espectinomicina Oftalmitis (adultos) Cefotaxima o Ceftriazona Bencilpenicilina Bacteriemia, artritis, infección diseminada Ceftriazona Ceftizoxima Cefotaxima Neonatal Bencilpenicilina Bacteriemia, artritis, infección Cefotaxima o Ceftriazona Cefotaxima Urogenital, rectal o faríngea Bacteriemia, artritis, diseminada Ceftriazona Ceftriazona Espectinomicina Amoxicilina + Probenecid Ofloxacino Ceftriazona seguida de Doxiciclina Niños Oftalmitis EPIDIDIMITIS DE TRANSMISIÓN SEXUAL Pacientes hospitalizados Cefoxitina o Cefotetán Clindamicina + + Doxiciclina Gentamicina seguida de Doxiciclina Pacientes ambulatorios Cefoxitina + Ofloxacino + Probenecid Metronidazol o Ceftriazona o Clindamicina (seguido de Doxiciclina) Tricomoniasis Metronidazol Metronidazol Vaginosis bacteriana Metronidazol, Clindamicina Metronidazol Clindamicina Candidiasis vulvovaginal Butoconazol, Fluconazol Clotrimazol, Miconazol Precoz, tardía, congénita Bencilpenicilina Doxiciclina Neurosífilis Bencilpenicilina Bencilpenicilina procaína + Probenecid CHANCROIDE Eritromicina, Ceftriazona, Azitromicina Ciprofloxacino HERPES SIMPLE Aciclovir Aciclovir PELVIPATÍA INFLAMATORIA INFECCIÓN VAGINAL SÍFILIS – 674 – Terapéutica en enfermedades infecciosas frecuencia. La reciente aparición del SIDA, la ETS más severa, ha supuesto cambios en el comportamiento y los hábitos sexuales de algunos colectivos, especialmente el de homosexuales, lo que se ha reflejado en algunos países en una disminución de ciertas ETS, como sífilis, hepatitis y especialmente gonococia en su localización rectal. – Informar al paciente haciendo especial hincapié en dos puntos: 1.° Los agentes antiinfecciosos se deben tomar durante todo el curso prescrito para evitar el fracaso del tratamiento. 2.° Se recomienda que la actividad sexual debe evitarse hasta que el tratamiento se haya completado y el examen de seguimiento de las secreciones/exudados resulte negativo para los patógenos. OBJETIVO En función del diagnóstico del paciente, nuestro principal objetivo consistirá en valorar el tratamiento más adecuado, según el microorganismo implicado, así como su sensibilidad y/o resistencia a los diferentes agentes terapéuticos. METODOLOGIA – Determinar los factores asociados al paciente que puedan influir en el desarrollo y transmisión de la enfermedad, tales como: edad, sexo (estado gestacional, circuncisión), raza y etnia, comportamiento sexual, drogadicción, contracepción y hábitos higiénicos, entre otros. – Conocer el diagnóstico microbiológico de la ETS, ya que es la única forma de llegar a un tratamiento correcto del paciente. – Establecer un tratamiento empírico, previa confirmación del diagnóstico clínico. – Tratar los contactos sexuales incluso si son asintomáticos. BIBLIOGRAFIA RECOMENDADA EICHMANN, A.R. «Chancroide». En FITZPATRICK, T.B.; EISEN, A.Z.; WOLFF, K.; FREEDBERG, I.M.; AUSTEN, K.F. (eds.), Dermatología en Medicina General. 4.a ed., Buenos Aires, Editorial Médica Panamericana, S.A.,1997, pp. 2856-61. EICHMANN, A.R. «Otras enfermedades venéreas». En FITZPATRICK, T.B.; EISEN, A.Z.; WOLFF, K.; FREEDBERG, I.M.; AUSTEN, K.F. (eds.), Dermatología en Medicina General, 4.a ed., Buenos Aires, Editorial Médica Panamericana, S.A., 1997, pp. 2873-79. FEINGOLD, D., y PEACOCKE, M. «Gonorrea». En FITZPATRICK, T.B.; EISEN, A.Z.; WOLFF, K.; FREEDBERG, I.M.; AUSTEN, K.F. (eds.), Dermatología en Medicina General, 4.a ed., Buenos Aires, Editorial Médica Panamericana, S.A.,1997, pp. 2868-73. GRIMES, D.E. «Enfermedades de transmisión sexual». En GRIMES, D.E. (ed.), Enfermedades infecciosas, Madrid, Mosby, División de Times Mirror de España, S.A., 1994, pp. 185-210. KRIEGER, J.N. «Prostatitis, Epididymitis and Orchitis». En MANDELL, G.L., BENNETT, J.E., y DOLIN, R. (eds.), Mandell, Douglas and Bennett’s principles and practice of infections diseases, 4.a ed., New York, Churchill Livingstone Inc, 1995, pp. 10981103. MEAD, P.H. «Infections of the Female Pelvis». En MANDELL, G.L.; BENNETT, J.E.; DOLIN, R. (eds.), Mandell, Douglas and Bennett´s principles and practice of infections diseases, 4.a ed., New York, Churchill Livingstone Inc, 1995, pp. 1090-98. Med Lett 1996; XVIII (3): 9-14. MENSA, J.; GATELL, J.M.; JIMENEZ DE ANTA, M.T., – 675 – Manual de Farmacia Hospitalaria y PRATS, G. Guía de Terapéutica Antimicrobiana, 8.a ed., Barcelona, MASSON, S.A.,1998. PEREA, E.J.; RODRIGUEZ-PICHARDO, A., y HANDSFIELD. «Enfermedades de transmisión sexual». En PEREA, E.J. (ed.), Enfermedades infecciosas, Barcelona, Ediciones Doyma, S.A., 1991, pp. 386-413. REIN, M.F. «Genital Skin and Mucous Membrane Lesions». En MANDELL, G.L.; BENNETT, J.E.; DOLIN, R. (eds.), Mandell, Douglas and Bennett´s principles and practice of infections diseases, 4.a ed., New York, Churchill Livingstone Inc, 1995, pp. 1055-63. REIN, M.F. «Vulvovaginitis and Cervicitis». En MANDELL, G.L.; BENNETT, J.E.; DOLIN, R. (eds.), Mandell, Douglas and Bennett’s principles and practice of infections diseases, 4.a ed., New York, Churchill Livingstone Inc, 1995, pp. 1074-90. ROTHENBERG, R.B. «Linfogranuloma venéreo». En FITZPATRICK, T.B.; EISEN, A.Z.; WOLFF K, FREEDBERG, I.M.; AUSTEN, K.F. (eds.), Dermatología en Medicina General, 4.a ed., Buenos Aires, Editorial Médica Panamericana, S.A., 1997, pp. 2861-65. SANCHEZ, M.R., y LUGER, A. «Sífilis». En FITZPATRICK, T.B.; EISEN, A.Z.; WOLFF, K.; FREEDBERG, I.M.; AUSTEN, K.F. (eds.), Dermatología en Medicina General, 4.a ed., Buenos Aires, Editorial Médica Panamericana, S.A., 1997, pp. 2809-51. CASO PRACTICO PLANTEAMIENTO Paciente de 25 años, mujer, adicta a drogas por vía parenteral e inhalatoria y consumidora habitual de alcohol y hachís. Con infección por el virus de la inmunodeficiencia humana (VIH) y que, entre otros antecedentes personales, ha presentado casos de toxoplasmosis ocular, lehismaniosis visceral, pancitopenia e hiperesplenismo secundario a lehismaniosis y algunas enfermedades de transmisión sexual como vulvovaginitis micótica de repetición, tricomoniasis y condilomatosis gigante de Bushke-Lowenstein. CUESTIONES a) ¿Cúal sería el tratamiento más adecuado para estas patologías de transmisión sexual? b) ¿Qué actitud debería seguir el personal sanitario para un buen control epidemiológico de las ETS? DISCUSION a) La vulvovaginitis es una infección de las mucosas superficiales de la vulva y la vagina causada por varios microorganismos que a menudo forman parte de la flora vaginal de las mujeres adultas. Los agentes etiológicos más comunes son Trichomonas vaginales, Candida albicans, Gardnerella vaginalis, Corynebacterium vaginale y Haemophilus vaginalis. En nuestro caso la paciente presentó infección por dos de estos microorganismos: Candida albicans y Trichomonas vaginalis. El tratamiento más adecuado debería realizarse con imidazoles, tales como: miconazol, clotrimazol o ketoconazol para Candida, y metronidazol como mejor agente etiológico contra la tricomoniasis. Los condilomas acuminados o verrugas genitales son ocasionadas por los papilomasvirus humanos, normalmente los de tipo 6 u 11. La multiplicidad de tratamientos utilizados en esta patología es representativa de su escaca eficacia. – 676 – Terapéutica en enfermedades infecciosas Existen diversas posibilidades: Agentes citotóxicos – El más utilizado es la resina de podofilino que se suele aplicar en tintura, sus principales limitaciones son los efectos secundarios locales y las altas tasas de recidiva. – Ácido tricloroacético, efectivo frente a pequeños condilomas. Métodos quirúrgicos – Curetaje, electrocoagulación y cirugía convencional. Se suelen reservar para lesiones de gran tamaño, condilomas de localización oral y condilomas refractarios a otras terapéuticas. – Crioterapia, para condilomas no complicados, siendo bien tolerada por parte del paciente. Produce – Láser de CO2. cicatricaciones estéticas y se puede usar en embarazadas. Su principal inconveniente es su coste elevado. La condilomatosis en nuestra paciente fue tratada con un derivado del podofilino, vía tópica, para la reducción del volumen de los condilomas y posterior aplicación de nitrógeno líquido (crioterapia). b) La finalidad de la educación y promoción de la salud para el control de las ETS supone la adopción de comportamientos que limiten la posibilidad de su transmisión, siendo de gran valor la notificación y tratamiento de las parejas sexuales. Igualmente el personal sanitario debería declarar los casos de ETS a las autoridades sanitarias competentes. – 677 – ASPECTOS FARMACEUTICOS EN LA TERAPIA DEL ENFERMO CON SIDA. INTERACCIONES MEDICAMENTOSAS Y REACCIONES ADVERSAS HARO MARTIN, D.M. (FIR III) Coordinador: VARELA CORREA, J.J. Cristal-Piñor Hospitais (Ourense) INTRODUCCION Los cambios continuos que padecen los enfermos infectados por VIH y la propia naturaleza compleja de la enfermedad hacen que presenten un gran número de problemas relacionados con los medicamentos. Además del tratamiento para la propia infección, a menudo estos pacientes siguen terapias para la profilaxis primaria o secundaria de las infecciones más frecuentes, fármacos en ensayos clínicos, fármacos de uso compasivo, suplementos nutricionales, etc. Toda esta polifarmacia hace de estos pacientes un grupo de mayor riesgo que el resto de la población para presentar interacciones medicamentosas, efectos adversos y reacciones alérgicas a medicamentos. pacientes ingresados con diagnóstico de infección por VIH. – Obtener e interpretar datos de la historia clínica de estos pacientes. – Consideraciones clínicas de la infección por VIH y necesidades terapéuticas de la enfermedad. – Identificar los problemas reales y potenciales relacionados con los medicamentos que presentan estos pacientes. – Definir los parámetros a monitorizar para cada uno de los medicamentos utilizados, estableciendo los criterios de efectividad y seguridad para cada fármaco. – Resolver los problemas actuales de medicación. – Prevenir los problemas potenciales relacionados con la medicación. OBJETIVO METODOLOGIA – Extraer el perfil farmacoterapéutico a partir de la orden de tratamiento de los Seguimiento y monitorización del tratamiento farmacológico de los pacientes infectados por VIH a fin de maximizar el – 678 – Terapéutica en enfermedades infecciosas efecto terapéutico y minimizar la toxicidad. BIBLIOGRAFIA RECOMENDADA CONSEJO GENERAL DE COLEGIOS OFICIALES DE FARMACEUTICOS. Catálogo de Especialidades Farmacéuticas, 1997. FOISI, M.M.; TSEN, A., y BLAIKIE, N. «Pharmcists’ provision of continuity of care to patients with human inmunodeficiency virus infection». Am J Health System Pharm, 1996; May 1; 53(9): 101317. GATELL, J.M.; CLOTET, B.; PODZAMCZER, D.; MIRO, J.M., y MALLOLAS, J. Guía práctica del SIDA, 4.a ed., Barcelona, Masson, 1996. PELTA, R., y VIVAS, E. Reacciones adversas medicamentosas. Madrid, Díaz de Santos, 1992. PLAN NACIONAL SOBRE EL SIDA. Consejo Asesor Clínico. Tratamiento antirretroviral del adulto, 3.a ed., nov. 1996. SORIANO, V., y GONZALEZ-LAHOZ, J. Manual del SIDA, 2.a ed., Madrid, Idepsa, 1997. STRAND, L.M.; CIPOLLE, R.J.; MORLEY, P.C., et al. Drug related problems: their structure and function. DICP, 1990; 24: 1093-7. CASO PRACTICO PLANTEAMIENTO Varón de 45 años de edad, 50 kg de peso, diagnosticado de infección por VIH grupo C3 de la CDC con CD4<50/mcl. y antigenemia p24 de 92. Antecedentes personales: Neumonía por P. carinii un año antes del ingreso coincidiendo con el diagnóstico de infección por VIH. Herpes simple tipo II perianal recidivante. Muguet orofaríngeo. En tratamiento con: sulfametoxazol 800 mg/Trimetoprim 160 mg/12 h, v.o. L-X-V, fluconazol 100 mg/48 h, v.o., ritonavir 600 mg/12 h, v.o. y estavudina 30 mg/12 h, v.o. Enfermedad actual: síndrome general con febrícula y disminución de la agudeza visual en el ojo derecho. Exploración al ingreso de interés: TA 38°C, eupneico. 120/80, Ta Poliadenopatías. Fondo de ojo con microhemorragias retinianas. Analítica al ingreso: Función renal y hepática dentro de los valores normales. Mantoux negativo. Motivo de ingreso: estudio del síndrome general, fiebre prolongada y poliadenopatías. Medicación al ingreso; se añade al tratamiento anterior: nistatina suspensión, enjuagues tres veces al día, ceftriaxona 1 g/24 h, IV y foscarnet 4,5 g/12 h, IV. Evolución: Desarrollo de fracaso renal agudo probablemente de etiología medicamentosa requiriendo varias sesiones de hemodiálisis y transfusión de hemoderivados. Micobacteriosis no tuberculosa (de etiología desconocida al alta) con varios tratamientos antimicrobianos diferentes durante el ingreso en espera del cultivo. Valores de función hepática alterados posiblemente debidos a la medicación recibida. Desarrollo de varias reacciones adversas a medicamentos (RAM) que obligan a cambios en los tratamientos o quimioprofilaxis recibidas. Retinitis por Citomegalovirus (CMV) en ojo derecho que evoluciona favorablemente tras tratamiento y que continuará con profilaxis secundaria al alta. N.° de días de estancia: 105. CUESTIONES a) Problemas relacionados – 679 – Manual de Farmacia Hospitalaria con los medicamentos Durante el ingreso el paciente presenta alteraciones digestivas (vómitos fundamentalmente) sin causa clínica justificada, probablemente debido a ritonavir. También presenta al mes y medio del ingreso tumefacción de la cara compatible con edema angioneurótico por hipersensibilidad a fármacos. Esta última RA se cree debida a cotrimoxazol (CTM) o bien a foscarnet. – ¿Pueden ser debido los vómitos a ritonavir?, caso de ser afirmativo, ¿por cuál se podría sustituir? – ¿Necesita ser ajustada la terapia antirretroviral en caso de IRA? – ¿Cómo podemos valorar la efectividad del tratamiento antirretroviral? – En cuanto al rash cutáneo, ¿existen fármacos alternativos a los supuestamente responsables, igualmente efectivos? – ¿Cuál es la relación beneficio/riesgo de estas terapias? b) Función renal y hepática b.1) Evolución de la función renal. Implicaciones con la terapia medicamentosa días/semana y pentamidina 200 mg/mes. – ¿Cuáles de estos fármacos podría ser responsable del daño renal? – ¿Necesita ser ajustada la posología de alguno de ellos? – ¿Cuáles podrían ser sustituidos por otros o incluso eliminados de la terapia? b.2) Evolución de la función hepática. Implicaciones con la terapia medicamentosa Los valores de función hepática son superiores a los normales durante el ingreso. Una gran parte de los medicamentos utilizados por el paciente, y por todos los afectados por el SIDA en general, pueden alterar el valor de algunas determinaciones analíticas y provocar falsos diagnósticos de alguna disfunción hepática. – ¿Son estos valores indicativos de alguna hepatopatía o de insuficiencia hepática o son debido a la medicación recibida? – ¿Necesita ser ajustada la posología de algún fármaco con amplio metabolismo hepático, caso de existir esta insuficiencia? DISCUSION El paciente experimenta un deterioro progresivo de la función renal que alcanza unos valores de Cr 16,4 mg/100 mL y Urea 250 mg/100 mL que se supone de etiología farmacológica. Medicación sospechosa de producir la IRA: rifampicina 600 mg/12 h. v.o., etambutol 250 mg/24 h, v.o., isoniacida 300 mg/48 h, v.o., estavudina 30 mg/12 h, v.o., ganciclovir 250 mg/24 h, L-X-V tres a) El tratamiento antirretroviral al ingreso consiste en una doble terapia: estavudina 30 mg/12 h y ritonavir 600 mg/12 h. La RA más frecuente que presenta estavudina es la neuropatía periférica que afecta a un 20% de los enfermos tratados. Ritonavir produce como RA más frecuente trastornos gastrointestinales al igual que todos los – 680 – Terapéutica en enfermedades infecciosas inhibidores de proteasa. Tras un período de descanso, donde desaparecen los vómitos, se reinicia la terapia añadiendo a los anteriores lamivudina 150 mg/12 h como tercer antirretroviral. El paciente presenta un ClCr<10 ml/min que requiere hemodiálisis. En esta situación es necesario ajustar la posología de los fármacos antirretrovirales: – estavudina: dosis recomendada para pacientes con ClCr 10-20 ml/min es 10 mg/12 h. – lamivudina: también hay que ajustar dosis para un ClCr 5-10 ml/min. a 50 mg/24 h. – ritonavir: sufre metabolismo y eliminación hepática. Inhibidor enzimático que explica el gran número de interacciones medicamentosas que produce. No se afecta en IRA y no requiere ajuste posológico. Todos estos cambios posológicos fueron hechos durante el período de la IRA y se fue aumentando gradualmente al ir recuperando la función renal. La dosificación de estavudina fue elaborada como fórmula magistral en el Servicio de Farmacia. La efectividad de la terapia antirretroviral puede ser cuantificada mediante la determinación de la carga viral, esta carga viral se expresa en número de copias de ARN/ml y la reducción de ésta se expresa en logaritmo. Se considera que un tratamiento es efectivo si la reducción de la carga viral es 0,5 log. Estos parámetros no fueron evaluados en el paciente por carecer en ese momento de la técnica analítica; sin embargo, a los tres meses del alta, y coincidiendo con la introducción de la técnica, se le determinaron 1.617 copias ARN/mL confirmando el éxito de la triple terapia iniciada cuatro meses antes. Nuestro paciente realizaba profilaxis secundaria para P. carinii con sulfametoxazol 800 mg/trimetoprim 160 mg/12 h L-X-V, desde hacía un año. Cotrimoxazol produce algún tipo de RA en un 80% de los pacientes infectados por VIH, siendo la RA más frecuente las de tipo alérgicas-dermatológicas (erupción cutánea, prurito). Ante la presencia de rash cutáneo se cambia a pentamidina 4 mg/kg (200 mg total) una vez al mes. Pentamidina es el fármaco de elección en caso de fallo terapéutico o toxicidad a CTM, si bien en fallo terapéutico tiene efecto mínimo. Para el tratamiento de retinitis por CMV recibe tratamiento de choque con foscarnet 90 mg/kg (4,5 g)/12 h durante tres semanas continuando con 120 mg/kg (6g)/24 h cinco días a la semana como terapia de mantenimiento. Foscarnet presenta un alto riesgo de nefrotoxicidad que puede ser disminuido con una buena hidratación; siendo por esto administrado en un volumen total de 1.000 ml de suero fisiológico. También es suspendido tras la aparición de rash cutáneo ya que produce este tipo de RA en un 25% de los casos. A su vez se pauta ganciclovir 250 mg/24 h L-X-V que presenta como mayor limitación su mielotoxicidad; produce neutropenia y trombocitopenia que en nuestro paciente requiere la administración de varias dosis de G-CSF. la – 681 – b.1) De los fármacos responsables de IRA podríamos descartar los Manual de Farmacia Hospitalaria antirretrovirales que han demostrado no ser nefrotóxicos, como tampoco isoniacida ni etambutol. En esta situación es preciso ajustar la posología sobre todo de los tuberculostáticos que se dializan en más de un 50%. Rifampicina suele asociarse a fracaso renal aunque raramente, y ganciclovir tampoco se caracteriza por su nefrotoxicidad. Sin embargo, pentamidina produce IRA (debido a la necrosis tubular que produce) pudiendo ser el responsable del fracaso renal agudo. Durante este período de IRA el tratamiento, además del antirretroviral, recibe un ajuste posológico: rifampicina 600 mg/24 h, v.o., etambutol e isoniacida ambos 800 mg, v.o., después de cada hemodiálisis y ganciclovir 62 mg L-X-V, por vía IV. La pentamidina es sustituida por clofazimina 100 mg/24 h, v.o., ya que la dapsona puede producir reacciones de hipersensibilidad. U/L) y de la fosfatasa alcalina (1411 U/L); sin embargo, se mantienen los valores de la bilirrubina dentro de la normalidad, lo que indica una improbable colestasis, no existiendo tampoco disminución de los niveles de albúmina plasmática ni aumento del tiempo de protombina, factores indicativos de una insuficiencia hepática. Por todo ello, podemos suponer que esta elevación de las transaminasas es debida al tratamiento farmacológico: rifampicina, isoniacida, etambutol, foscarnet, pentamidina y ganciclovir. Estos valores vuelven a los niveles normales al suspender el tratamiento tuberculostático por identificación de micobacteriosis no tuberculosa. La duración y el efecto de esta elevación de niveles enzimáticos no tiene trascendencia clínica por lo que no es necesario un ajuste posológico. b.2) A lo largo del ingreso nuestro paciente presenta una elevación progresiva de los valores de las transaminasas (GOT 129 U/L, GPT 87 U/L), de la gammaglutaril transferasa (763 – 682 – SINDROME DE INMUNODEFICIENCIA ADQUIRIDA BECARES MARTINEZ, F.J. (FIR III), CASTILLO BAZAN, I.E. (FIR I) Coordinadora: GARCIA DIAZ, BENITO Hospital Severo Ochoa (Madrid) INTRODUCCION terapéutica y la mejor calidad de vida. El síndrome de inmunodeficiencia adquirida (SIDA) es la principal causa de muerte entre la población joven en los países industrializados. España es el segundo país de Europa con mayor número absoluto de casos declarados y el de mayor tasa de incidencia acumulada. Los pacientes en estadios avanzados de SIDA generalmente son tratados con múltiples fármacos. Estos fármacos incluyen: antirretrovirales, otros antivirales, antibacterianos, antiparasitarios, antifúngicos y otros, como psicotropos, anticonvulsivantes, antiácidos, antieméticos, etc. Si el uso concomitante de fármacos, en general, aumenta el riesgo de interacciones y de reacciones adversas, en los pacientes VIH positivo la sensibilidad a los mismos se encuentra agravada por la patología en sí. Por ello se deben evaluar cuidadosamente los tratamientos para conseguir una óptima OBJETIVO Explicar las posibles causas de las reacciones adversas sufridas por nuestro paciente como consecuencia de los tratamientos recibidos durante su enfermedad, teniendo en cuenta las posibles interacciones farmacológicas. BIBLIOGRAFIA RECOMENDADA BRANDISS, M.W.; WOLFF, S.M.; MOORES, R., y STOHLMAN, F. «Anemia induced by amphotericin B.» JAMA, 1964; 189(9): 663-6. GARCIA, B.; BARNES, M.T.; GOMEZ, J.; BERMEJO, T., y TORRECILLA, A. «Interacciones medicamentosas en pacientes con infección por el VIH». Farm Hosp, 1996; 20(4): 207-224. GATELL, J.M.; MENSA, J., y ZAMORA, L. Foscarnet, un nuevo concepto en antivirales, 1.a ed. Barcelona: Antares, 1995. GATELL, J.M.; CLOTET, B.; PODZAMCZER, D.; MIRO, – 683 – Manual de Farmacia Hospitalaria J.M., y MALLOLAS, J. Guía práctica del SIDA, 4.a ed. Barcelona: Masson, 1996. HARB, G.E., y JACOBSON, M.A. «Human Inmunodeficiency virus (HIV) infection. Does it increase susceptibility to adverse drug reactions?» Drug Safety, 1993; 9(1): 1-8. MCEVOY, G.K. (ed.). Drug Information. Bethesda: American Hospital Formulary Service, 1997. SANCHEZ RODRIGUEZ, C. Casos clínicos. Síndrome de inmunodeficiencia adquirida. Barcelona: Masson-Salvat, 1994. Noticias Farmacoterapéuticas, n.° 16, enero-abril de 1997. CASO PRACTICO DESCRIPCION DEL CASO Paciente varón de 37 años, con infección por VIH conocida desde hace ocho años, en estadio B3 antes del ingreso. Fumador, serología frente a VHC positiva, ulcus péptico y varios episodios de muguet. En tratamiento con zidovudina (AZT) desde febrero de 1996. Acude a consulta, en julio de 1996, por fiebre de dos semanas de evolución, artromialgias, tos y expectoración mucopurulenta. La radiografía de tórax fue normal y las baciloscopias de esputo negativas, iniciándose tratamiento empírico con amoxicilina-clavulámico. Diez días después se cambió el tratamiento a cotrimoxazol por persistir el cuadro clínico, después de 14 días de tratamiento tampoco se obtuvo mejoría del paciente, por lo que se decide su ingreso para estudiar el cuadro de fiebre prolongada. A su ingreso la exploración física del enfermo fue normal, excepto la auscultación pulmonar en la que hallaron roncus y sibilancias dispersos. La analítica al ingreso fue normal, excepto: Na Plasmático 131 meq/l, Hemoglobina (Hb) 11.1 g/dl, leucocitos 2.850/mm3. Los resultados de otras pruebas complementarias solicitadas fueron: ecografía abdominal normal, estudio de BAAR en sangre, orina y esputos negativo, estudio de P. carinii en esputo negativo, copro y urocultivo negativos, Mantoux negativo, hemocultivos negativos, serología de Leishmania, Brucela, Toxoplasma y Citomegalovirus (CMV) negativos. El cotrimoxazol se suspende ante la ausencia de respuesta clínica favorable. En el cultivo del aspirado medular se observaron imágenes sugerentes de Leishmania, por lo que se inició tratamiento con Anfotericina B (Anfo B) en dosis crecientes, comenzando con 5 mg/d hasta 35 mg/d. A los 10 días de tratamiento se descarta la presencia de Leishmanias (no crecieron Leishmanias), por lo que se suspende la Anfo B. La dosis total administrada fue de 110 mg. Tres días antes de suspender dicho tratamiento, el paciente presenta una Hb de 7 g/dl. En la misma analítica los valores de las enzimas hepáticas fueron: GOT: 93 U/L, GPT: 52 U/L, FA: 407 U/L y GGT: 291 U/L. Cuatro días después de la suspensión de la Anfo B, cuando tenía una Hb de 5,2 g/dl, se transfundieron 3 concentrados de hematíes y se suspendió el AZT. El mismo día en que se suspendió la Anfo B se inició tratamiento con Foscarnet, 3 g/8 h iv, por el informe de Oftalmología de posible retinitis por CMV. La perfusión iv del Foscarnet en 2 horas provocó parestesias en miembros inferiores, por lo que pasó a administrarse en 4 horas. Además, el paciente presentó un fracaso renal agudo (FRA), creatinina sérica de 3,2 mg/dl, lo – 684 – Terapéutica en enfermedades infecciosas que obligó a la suspensión del tratamiento. El paciente continuó febril y presentó un cuadro de diarrea durante 4 días, que se solucionó con dieta y sueroterapia. Como consecuencia de la diarrea y el FRA fue necesaria la administración de Ca, Mg, K y bicarbonato sódico por vía iv. Posteriormente, el servicio de microbiología informó del crecimiento de una colonia de micobacterias en uno de los esputos analizados. Se inició el tratamiento con 3 antituberculosos, isoniazida/piracinamida/rifampicina, a las dosis de 300/1.500/600 mg/día vo. El paciente mejoró clínicamente, desapareciendo la fiebre, la diarrea, la anemia y la insuficiencia renal, por lo que fue dado de alta, en agosto de 1996, continuando con los antituberculosos, vitamina B6, cotrimoxazol 160/800 y ácido folínico 3 días a la semana de forma profiláctica y omeprazol por el ulcus péptico. En la analítica previa al alta las enzimas hepáticas presentaban unos valores de: GOT: 115 U/L, GPT: 91 U/L, FA: 1488 U/L, GGT: 1029 U/L y LDH: 840 U/L. Cuando el paciente acude a la consulta de Enfermedades Infecciosas del hospital, está afebril, ganando peso y presenta datos de neuropatía distal en miembros inferiores, iniciándose tratamiento con vitaminas B1-B6-B12. En diciembre, a los 4 meses de tratamiento con antituberculosos, se suspende la piracinamida, continuando con rifampicina e isoniazida hasta completar 9 meses de tratamiento. Además se inicia tratamiento con ritonavir 600 mg/12 h y estavudina 40 mg/12 h vo. En una analítica del 2 de enero, las enzimas hepáticas se encuentran en valores cercanos a la normalidad y un número de CD4 de 100/mm3. En la última consulta, mayo de 1997, el paciente se encontraba asintomático, con buena tolerancia a los antirretrovirales, la neuropatía había desaparecido y la cifra de CD4 era de 280/mm3. CUESTIONES a) Estudio de la fiebre prolongada en pacientes VIH. b) Anemia en pacientes con SIDA tratados con AZT. c) Fracaso renal agudo por foscarnet. d) Alteraciones electrolíticas producidas por el foscarnet. e) Elevación de las enzimas hepáticas durante el tratamiento con tuberculostáticos. f) Posible neuropatía por tuberculostáticos. g) Tratamiento concomitante de inhibidores de la proteasa y rifampicina. DISCUSION a) La fiebre es un síntoma extraordinariamente común en pacientes VIH. Las causas son diferentes dependiendo del estadio de la enfermedad. En pacientes con cifras de CD4 superiores a 200/mm3 las dos causas más frecuentes son la propia infección por VIH y la tuberculosis; la endocarditis infecciosa en pacientes ADVP y la sífilis en pacientes homosexuales son también causas de fiebre prolongada en esta situación. – 685 – Manual de Farmacia Hospitalaria Cuando la cifra de CD4, como en nuestro paciente, es inferior a 200/mm3, los motivos más frecuentes son la infección por citomegalovirus y la infección diseminada por M. avium-intracellulare. En pacientes en fases avanzadas de la infección por VIH, la serología negativa frente a diferentes patógenos no tiene utilidad diagnóstica dado que un alto porcentaje son falsos negativos. A nuestro paciente se le realizaron una serie de pruebas diagnósticas para localizar el foco febril, todas ellas negativas, y se iniciaron varios tratamientos empíricos ante la persistencia de la fiebre y ausencia de foco. b) El principal efecto adverso del AZT es la toxicidad medular, fundamentalmente anemia y neutropenia, siendo necesario, en el 41% de los pacientes, suspender o modificar la dosis. La anemia suele presentarse a las 4-6 semanas de tratamiento con AZT, en nuestro caso llevaba 5 meses. Además, uno de los efectos adversos de la Anfo B es la anemia hemolítica. Nuestro paciente cuando ingresó presentaba una cifra de Hb de 11,1g/dl que descendió hasta 5,2 g/dl. Es probable que el tratamiento con cotrimoxazol, así como la Anfo B, precipitaron y agravaron dicha anemia. Tras la suspensión de los 3 fármacos y recibir transfusión sanguínea las cifras de Hb se normalizaron. c) Después de suspender la Anfo B, nuestro paciente inició tratamiento de inducción con foscarnet. A los 3 días presentó un FRA (Crs de 3,2 mg/dl). Dicho FRA fue debido, casi con certeza, al tratamiento con foscarnet cuyo principal efecto adverso es la nefrotoxicidad, la cual suele aparecer durante la 2-3 semana del tratamiento de inducción. En algunos casos el máximo deterioro de la función renal no se alcanza hasta algunas semanas después de la suspensión del tratamiento y normalmente es reversible. Nuestro paciente presentó el FRA al tercer día de tratamiento y continuó empeorando después de suspender el foscarnet, confirmando lo descrito anteriormente. La aparición precoz del FRA creemos que fue debida a la anemia hemolítica o a la nefrotoxicidad aditiva producida por la Anfo B y pensamos que la deshidratación, secundaria a la diarrea, pudo contribuir al agravamiento del FRA, ya que cuando ésta desapareció y se corrigió la anemia la función renal se normalizó (Crs de 0,93 mg/dl). d) El foscarnet es un quelante de los iones metálicos divalentes, disminuyendo las concentraciones séricas de Ca, Mg, y otros iones aproximadamente en el 15% de los pacientes. La disminución de las concentraciones del Ca ionizado en sangre produce síntomas como parestesias, anestesia perioral y entumecimiento de las extremidades. Es probable que las parestesias que presentó nuestro paciente durante la administración del foscarnet, en perfusión iv intermitente durante 2 horas, fueran debidas a la disminución del calcio ionizado en plasma, ya que cuando pasó a administrarse la misma dosis en 4 horas, las parestesias desaparecieron. e) En un control analítico previo al alta, el paciente presentaba una gran elevación de la FA, GGT y LDH. Dado que éstas se normalizaron, sin modificaciones en el tratamiento con antituberculosos, pensamos que fue debido a la afectación hepática por la tuberculosis miliar. f) Tras el alta, mientras estaba – 686 – Terapéutica en enfermedades infecciosas tratándose con tuberculostáticos, presentó neuropatía distal en miembros inferiores y, aunque se añadieron al tratamiento las vitaminas B1-B6-B12, persistieron hasta que en la última consulta habían desaparecido, tras la suspensión de la rifampicina e isoniazida. g) Según las recomendaciones del Center for Disease Control (CDC), durante el tratamiento con rifampicina no deben emplearse los inhibidores de la proteasa. Esto se debe a la interacción recíproca entre ambos, que se manifiesta como un aumento en los niveles de rifampicina y una disminución de la concentración en sangre de los inhibidores de la proteasa. Durante este tiempo se pueden utilizar otros antirretrovirales. Nuestro paciente estaba recibiendo rifampicina e inició tratamiento con ritonavir, a pesar de lo cual la tolerancia y la eficacia de dichos tratamientos fueron adecuadas. La tuberculosis miliar cedió y la cifra de linfocitos CD4 aumentó desde 110/mm3, en enero de 1997, 280/mm3, en mayo de 1997. Actualmente el paciente continúa asintomático. – 687 – INFECCION POR HONGOS Y PARASITOS VIEJO RIVERO, P., VILLASTRIGO GARCIA, M.a C. (FIR III) Coordinadora: MARTIN CONDE, J.A. Complejo Hospitalario Ntra. Sra. de Candelaria INTRODUCCION • Abscesos hepáticos: Metronidazol, Tinidazol, Cloroquina, Dihidroemetina. ANTIPARASITARIOS Los parásitos que pueden infectar a los seres humanos se dividen en dos grupos: protozoos y helmintos. Los protozoos son microorganismos unicelulares eucariotas, de estructura muy simple (amebas), o más compleja, con ciclos vitales con una fase asexuada y otra sexuada (plasmodio, isospora, toxoplasma). A continuación se relacionan los protozoos de importancia clínica, infecciones que producen y medicamentos activos. RIZOPODOS: Se desplazan mediante pseudópodos (amebas) Amebiasis: Entomoeba histolítica y E. coli. • Hísticas: Metronidazol, Timidazol. • Luminares: Yodoquinol. Paromomicina, Furoato de diloxanida. Meningoencefalitis: Naeglia fowleri: Anfotericina B, Rifampicina, Doxiciclina, Miconazol. Acanthamoeba: Pentamidina, Ketoconazol, Miconazol, 5 Flucitocina. Queratitis amebiana: Acanthamoeba Propamidina 10% (tópico), Itraconazol + Miconazol (tópico). ZOOMASTIGOFOROS: Flagelados Tripanosomiasis africana, enfermedad del sueño: Trypanosoma brucei gambiense y T. b. rhodesiense: Suramina, Melarsoprol, Eflornitina, Pentamidina, Triparsamida, Nifurtimox, Nitrofurazona. Tripanosomiasis americana, enfermedad de Chagas: Trypanosoma cruzi: Nifurtimox, Benznidazol. Leishmaniasis cutáneo-mucosas: – 688 – Terapéutica en enfermedades infecciosas Leishmania brasiliensis y L. mexicana. Leishmaniasis visceral (kala-azar): Leishmania donovani. Botón de oriente: Leishmania trópica. Anfotericina B, antimoniato de Meglumina, Estibogluconato sódico, Pentamidina, Alopurinol. Giardiasis: Giardia lamblia. Metronidazol, Tinidazol, Furazolidona, Mepacrina. Tricomoniasis: Trichomonas vaginalis y T. homonis. Metronidazol, Tinidazol. ESPOROZOOS: Sin elementos móviles y proliferación intracelular Paludismo (malaria): Plasmodium vivax, P. malariae, P. ovale y P. falciparum. Quinina, Quinidina, Halofantrina, Mefloquina, Cloroquina, Primaquina, Proguanil, Pirimetamida, Dapsona, Sulfadoxina, Fansidar®, Clindamicina, Clortetraciclina, Doxiciclina, Quinolonas. CILIADOS: Poseen cilios vibrátiles a los que debe su motilidad Parasitosis intestinal (síndrome disentérico): Balantidium coli. Tetraciclinas, Metronidaxol, Yodoquinol. Los Helmintos o gusanos son organismos con estructura eucariótica, pluricelulares, con tejidos y órganos diferenciados. En los helmintos patógenos para el hombre se distinguen: • Los que se localizan en el tubo digestivo, aunque pueden tener una fase transitoria en otros tejidos. • Los que su localización principal es la hística. PLATELMINTOS: De cuerpo aplanado Trematodes: Distomatosis hepáticah: Fasciola hepática. Esquistosomiasis (bilharziasis)h: Schistosoma haematobium, S. mansoni y S. japonicum. Cestodes: Equinocococish: Echinococcus granulosus. Teniasis: Diphillobotrium latum, Taenia saginata. Cisticercosish: Taenia solium. NEMATELMINTOS: De cuerpo cilíndrico Nematodes: Anquilostomiasis: Ancylostoma duodenale, Necator americanus. Ascariasis: Ascaris lumbricoides. Oxiuriasis: Enterobius vernicularis. Toxocariasis (larva migrans visceral): Toxocara canis y T. cati. Tricocefalosis: Trichuris trichiura. Estrogiloidosis: Strongyloides stercolaris. Triquinosish: Trichinella spiralis. Filariasish: Wuchereria bancrofti, Brugia malayi, Onchocerca volvulus, Loa loa, Dracunculus medinensis. (h: localización hística). ANTIFUNGICOS – 689 – Manual de Farmacia Hospitalaria Tabla I FÁRMACOS Activos frente a nematodes Intestinales: Albendazol Levamisol Mebendazol Piperazina Pirantel Pirvinio Tiabendazol ANTIHELMÍNTICOS (ORALES) Activos frente a trematodes Tisulares: Dietilcarbamazina Ivermectina Mebendazol Suramina Bithionol Nielosamida Oxamniquina Praziquantel Los hongos son microorganismos eucariotas; las micosis que producen se dividen en dos grupos: INFECCIONES FUNGICAS SUPERFICIALES: O TINAS, AFECTAN A LA PIEL, PELOS Y UNAS Activos frente a cestodes Albendazol Mebendazol Niclosamina Praziquantel Econazol, Ketoconazol, Miconazol, Acido salicílico, Acido benzoico, Resorcinol o derivados (pie de atleta). Sulfuro de selenio (1-3%), Tiosulfato sódico (1020%), Acido salicílico (2%) (Pitiriasis). INFECCIONES FUNGICAS SISTEMICAS CANDIDIASIS: Cutánea: • Tratamiento tópico: Anfotericina B, Cotrimaxol, Econazol, Ketoconazol, Miconazol, Nistatina. • Tratamiento oral: Ketoconazol en micosis crónica. Oral (bucal): • Tratamiento oral: Cotrimaxol, Fluconazol, Nistatina, Ketoconazol. Vaginal: • Tratamiento tópico: Cotrimaxol, Miconazol, Nistatina. • Tratamiento oral: Ketoconazol en micosis resistentes. DERMATOFITOS (TINA): • Tratamiento oral: Griseofulvina (fármaco sistémico preferido), Ketoconazol, Terbinafina. • Tratamiento tópico: Cotrimaxol, De etiología más compleja, con manifestaciones muy dispares, desde procesos localizados y leves, hasta generalizados de pronóstico grave. ASPERGILLOSIS: Aspergillus spp. Anfotericina B + Flucitocina, Itraconazol (oral). Blastomicosis: Blastomyces dermatitis. Anfotericina B, Itraconazol, Ketoconazol (oral). Candidiasis: Candida albicans, C. tropicalis. Anfotericina B ± Flucitocina, Fluconazol. Coccidioidomicosis: Coccidiodes immitis. Fluconazol, Anfotericina B, Itraconazol, Ketoconazol. Criprococosis: Cryptococcus neoformans. Anfotericina B ± Flucitocina, Fluconazol, Itraconazol. Esporotricosis diseminada: Sporothrix schenckii. Anfotericina B, Itraconazol. – 690 – Terapéutica en enfermedades infecciosas Ficomicosis: Rhizopus spp. Anfotericina B. Ristoplasmosos: Histoplasma capsulatum. Anfotericina B, Itraconazol, Ketoconazol. Mucormicosis: Hongos del género Mucor. Anfotericina B. OBJETIVOS • Conocer el tratamiento adecuado para una determinada micosis o infección por parásitos. • Valorar las alternativas terapéuticas, considerando la situación clínica y analítica del paciente y los efectos secundarios del tratamiento antifúngico o antiparasitario utilizado. • Determinar la profilaxis antiparasitaria que deben realizar las personas que viajen a zonas de alto riesgo. METODOLOGIA – Identificación del problema. – Consideraciones clínicas y analíticas de los pacientes. – Establecimiento de un plan terapéutico. – Conocimiento y seguimiento del tratamiento antifúngico y antiparasitario empleado. – Evaluación de los efectos terapéuticos conseguidos. – Análisis global del proceso. BIBLIOGRAFIA RECOMENDADA DRUG. Facts and comparisons. 50 ed., 1996. MARTINDALE. The Extra Pharmacopoeia. 31 ed., London, 1996. «Compendio de Terapéutica Antimicrobiana». The Medical Letter. Ed. esp. J.R. Prous, Barcelona, 1997. Enfermedades Infecciosas. Principios y práctica. MANDEL/DOUGLAS/BENNETT. 4.a edición, Ed. Panamericana, 1996. Guía de Antimicrobianos, Antivirales, Antiparasitarios y Antimicóticos. En GONZALEZ SALDANA, N., SALTIGERAL SIMENTAL, P., 4.a edición. McGrawHill Interamericana, 1997. Guía de Terapéutica Antimicrobiana. 7.a edición, Ed. Masson, S.A., 1997. Guide to Antimicrobial Therapy. Sanford J.P., 1997. Infectious Diseases Handbook. 2.a edición 1997-98. Lexi-comps clinical reference library, 1996. Manual de Terapéutica Antimicrobiana. Principios y Práctica de las Enfermedades Infecciosas. Mandell/Douglas/Bennett. Ed. Panamericana, 1992. Métodos de Estudio de la Actividad de los Antimicrobianos. Ed. M. Casal, 1995. CASO PRACTICO PLANTEAMIENTO Varón de 50 años es ingresado en el Servicio de Hematología donde se le diagnostica Leucemia Linfoblástica Aguda (LLA), Diabetes Mellitus de debut, dolor torácico osteo-muscular. Se le administra quimioterapia: Tenipósido, Daunorrubicina y Vincristina. A los quince días después del ingreso: El paciente es diagnosticado de Insuficiencia Renal Hepática Aguda. Se dializa y practica plasmaféresis. Transcurrido un mes después de su ingreso: El paciente presenta fiebre de 38° C, está omnubilado, desorientado, con cefaleas frontoparietales y parálisis facial con hemiparestesia izquierda. Se realiza un Scanner donde se aprecian abscesos cerebrales múltiples – 691 – Manual de Farmacia Hospitalaria con predominio en hemisferio derecho. Se pauta Abelcet® 335 mg/día diluido en 500 ml de Suero Glucosado al 5% a pasar en 2 horas, Imipenen 500 mg/6 h y Vancomicina 500 mg/6 h. Se hace una resonancia magnética nuclear (RMN) y se procede a la evacuación del absceso cerebral derecho. Posteriormente, se puede ver otro absceso en cerebelo de difícil resolución. Se pauta fenitoína 100 g/6 h vía oral. Bioquímica: Glucosa 144; Urea 35; Creatinina 0,58; Bilirrubina total 7,16; B. Directa 5,03; GOT 218; GPT 448. Hemograma: Hematocrito 30,0; Hemoglobina 9,6; Leucocitos 17.690; Neutrófilos 83.400; Linfocitos 7.600 y Plaquetas 407.000. El resultado microbiológico confirma la presencia en abscesos de Aspergillus y Streptococcus viridans. El tratamiento antifúngico establecido, se refuerza con Itraconazol 300 mg/24 h. En los días sucesivos experimenta una mejoría importante y se decide dar el alta, suspendiendo los antibióticos y la Anfotericina B lípidos complejos (45 días de tratamiento), manteniendo el Itraconazol 100 mg/24 h. CUESTIONES a) ¿Cuál es el tratamiento de elección para una infección por Aspergillus? b) Según la analítica de este paciente, ¿podría haberse utilizado Anfotericina B convencional? c) ¿Son frecuentes las Aspergillosis cerebrales?, ¿cuál podría ser la puerta de entrada del hongo en este paciente? d) ¿Qué profilaxis utilizarías para evitar una infección por Aspergillus? e) Comentar las dosis de los antifúngicos utilizados y el tiempo de tratamiento. DISCUSION a) Anfotericina B IV (dosis según grado y localización). Itraconazol, en casos benignos no meníngeos. b) En caso de Aspergilosis cerebral (de peor pronóstico), está indicada la Anfotericina liposomal (o lípidos complejos) a dosis altas, porque se debe alcanzar dosis altas rápidamente, y por su menor nefrotoxicidad y efectos secundarios. c) Los Aspergillus se transmiten por vía aérea, alcanzando los alveolos con la inhalación, además, en leucémicos, la puerta de entrada cutánea en los sitios de inserción de catéteres intravenosos; en estos pacientes, la infección tiende a diseminarse fuera de los pulmones; el cerebro se afecta frecuentemente (es rara en personas previamente sanas). d) Anfotericina B 0,5 mg/kg/d o Itraconazol 400 mg/d (200 mg c/12 h). e) El tratamiento IV se mantiene hasta mejoría del paciente (mínimo 6 semanas que pueden reducirse a 4 si se extrae el absceso), continuando con Itraconazol PO, hasta recuperación de la neutropenia. CASO PRACTICO PLANTEAMIENTO Mujer de 22 años que acude a urgencias con cuadro de mareo, refiere que, tras un – 692 – Terapéutica en enfermedades infecciosas viaje a Senegal y Guinea ConaKry, comienza, hace 3 días con fiebre, escalofríos, malestar general, decaimiento y somnolencia, que alivia con tratamiento sintomático. Posteriormente sufre recaída que le hace acudir a nuestro centro. Se diagnostica Paludismo por Plasmodium falciparum, anemia y trombopenia severas. Comienza a tratarse con Doxiciclina 100 mg/12 h y Sulfato de Quinina 650 mg/8 h VO. La paciente sufre empeoramiento y se decide su ingreso en la Unidad de Medicina Intensiva. Pruebas complementarias iniciales son: Hb 7,2; Hto. 20,5; leucocitos 9.660; VCM 85; plaquetas 23.000; TP 80%; APTT 33»; Coombs directo negativo y extensión de sangre periférica: se observan imágenes compatibles con esquistocitos de P. falciparum (35% de parasitación). Bioquímica: Glucosa 83; Urea 82; Creatinina 1,1; Bilirrubina total 7,48; B. directa 4,29; GOT 106; GPT 57; Sodio 136; Potasio 4,01. La paciente sufre deterioro de la función respiratoria por complicación con distrés respiratorio del adulto (SDRA) que lleva a ventilación mecánica. Tratamiento dieta absoluta, NPT, Propofol, Vecuronio, Doxiciclina IV 100 mg/12 h. Quinina IV 600 mg/8 h. Clindamicina IV 600 mg/6 h, Omeprazol IV, Vitamina K, Antitrombina III y Furosemida intravenosos. En la evolución se complica con trastornos hemodinámicos que se estabilizan con aminas vasoactivas (Dopamina administrada a 3 ml/h) y posible infección de catéteres, tratada con antibióticos de amplio espectro (Ceftazidima 2 g/6 h, Amikacina 500 mg/12 h) y Fluconazol 200 mg/24 h, posteriormente se añadió Vancomicina 1g/12 h. Tras seis días de tratamiento con Quinina IV, se pasa a Sulfato de Quinina (cápsulas de 650 mg/8 h) por SNG y al duodécimo día se suspende, tras haber sido interrumpido el tratamiento con Clindaminicina y Doxiciclina. En los días sucesivos hay mejoría clínica, analítica, hemodinámica y respiratoria, siendo posible su traslado a la planta de Medicina Interna. CUESTIONES a) Comentar los hallazgos analíticos hemodinámicos encontrados. b) ¿Qué antipalúdicos utilizarías para tratar el Paludismo por P. falciparum? c) ¿Crees que esta paciente hizo profilaxis antipalúdica? Justifica la respuesta. d) ¿Cuáles son los efectos secundarios al tratamiento antipalúdico empleado? DISCUSION a) Se observa cuadro compatible con paludismo: anemia hemolítica (↓ de hematocrito), alteraciones hepáticas (↑ enzimas hepáticas y de bilirrubina conjugada y no conjugada); alteraciones renales (↑ de urea y creatinina). Otras alteraciones (no reseñadas) incluyen: acidosis metabólica con ↓ de la concentración de glucosa, sodio, bicarbonato, calcio, fosfato y albúmina. Entre las complicaciones hay que destacar el edema de pulmón no cardiogénico (con SDRA), incluso después de varios días de tratamiento antipalúdico y evolución a trastornos hemodinámicos. b) Tratamiento: a) en zonas sensibles a Cloroquina, se trata con este fármaco, – 693 – Manual de Farmacia Hospitalaria b) en zonas resistentes a Cloroquina, como es este caso, con Quinina o Quinidina + Doxiciclina (o Clindamicina). c) La profilaxis debe comenzarse 1-2 semanas antes del viaje para asegurar concentración del fármaco en sangre y prolongarse 4-6 semanas después de abandonar la zona, debido a que los fármacos no tienen efecto sobre las formas hepáticas que puedan estar desarrollándose. No se hizo completa. d) «Cinconismo» (dosis-dependiente y reversibles): tinnitus, hipoacusia, cefalea, disforia, náuseas y vómitos, alteraciones visuales leves. Menos frecuentes: angioedema facial, prurito, agranulocitosis, hepatitis, acción curarizante, hipoglucemiante, rara vez hemólisis masiva (fiebre de los pantanos). – 694 – CANDIDIASIS EN PACIENTE VIH CAL BOUZON, S. (FIR I), PELLICER LORENZO, S. (FIR III) Coordinador: MARTINEZ VAZQUEZ, M.J. Hospital Meixoeiro (Vigo, Pontevedra) INTRODUCCION La disponibilidad de agentes antibacterianos de amplio espectro ha incrementado la frecuencia y severidad de las infecciones fúngicas, sobre todo en pacientes inmunodeprimidos sometidos a quimioterapia intensiva, tratamiento con esteroides y otros fármacos inmunosupresores, y en pacientes con SIDA. En los últimos años se ha podido comprobar con alarma que las infecciones hospitalarias por Candida albicans y otras especies del mismo género pasaron del 2/1.000 altas en 1980 a 3,8/1.000 altas en 1990, y que su frecuencia se aproxima ya a la de las infecciones producidas por Pseudomonas aeruginosa. Las candidiasis orofaríngeas se producen en más del 90% de los enfermos de SIDA; además de ser recidivantes y potencialmente invasivas, se complican en un elevado número de casos con esofagitis producidas por el mismo hongo. Aunque en la actualidad se dispone de nuevos agentes antifúngicos, la anfotericina B es el fármaco de elección para la mayoría de las infecciones fúngicas graves en pacientes inmunodeprimidos. Su utilidad a menudo se ve limitada por los efectos adversos, principalmente nefrotoxicidad (80%), anemia (75%), hipocalemia (6080%), escalofríos, fiebre, vómitos, cefalea (70-90%) y tromboflebitis asociados a la infusión. Debido a ello se han desarrollado nuevas formulaciones menos tóxicas tales como la anfotericina B incorporada en liposomas (AMBISOME®), y un complejo lipídico donde la anfotericina B se une a fosfolípidos en una disposición en cadena (ABELCET®). En la decisión de utilizar las nuevas formulaciones frente a la anfotericina convencional han de considerarse aspectos como la presencia de toxicidad, la necesidad de una mayor accesibilidad a tejidos o dosis más elevadas, teniendo en cuenta a la vez las implicaciones – 695 – Terapéutica en enfermedades infecciosas económicas dado su elevado coste. OBJETIVO Determinar el tratamiento antifúngico adecuado para una infección por hongos en un paciente concreto. METODOLOGIA En la actuación del farmacéutico en la evaluación de una determinada terapia podríamos distinguir tres fases: a) Recogida de datos - La fuente de datos fundamental es la historia clínica del paciente. En ella se ha de revisar: – motivo del ingreso, informe del Servicio de Urgencias si es el caso; – hojas de evolución clínica del paciente; – gráfica de constantes; – analíticas, cultivos microbiológicos; – órdenes médicas (dosis, intervalo de dosificación, duración del tratamiento); – hoja de administración de medicamentos. b) Revisión de la terapia empleada en cuanto adecuación de las indicaciones, dosis, farmacocinética, posibles efectos adversos, etc. c) Consulta de la bibliografía. d) Intervención farmacéutica si se considera necesaria. BIBLIOGRAFIA RECOMENDADA BECK-SAGUE, C.M., y JARVIS, W.R. Secular trends in the epidemiology of nosocomial fungal infections in the United States, 1980-1990. J Infect Dis, 1993; 167: 1247-51. CRUZ, J.M.; PEACOCK-JE., JR.; LOOMER, L.; HOLDER, L.W.; BOWMAN, B.L.; LYERLY, E.S., y CAPIZZI, R.L. «Rapid intravenous infusion of amphotericin B: a pilot study». Am J Med 1992; 93(2): 119-21. HIEMENZ, J.W., y WALSH, T.J. Clin Inf Dis 1996; 22 (Suppl. 2): S133-44. JANKNEGT, R.; SIEM DE MARIE; IRMA, A.J.M.; BAKKER-WOUDENBERG; DAAN, J.A., y CROMMELIN. Clin Pharmacokinet, 1992; 23(4): 279-291. KAPUSNIK, J.E. «Treatment of opportunistic infections in acquired inmunodeficiency syndrome (AIDS)». En YEE YOUNG, L. KODA-KIMBLE, M.A., editores. Applied therapeutics.The clinical use of drugs. 4.a ed. Vancouver: Washington, 1988, pp. 9891024. MANDELL, G.L.; BENETT, J.E.; DOLIN, R., editors. Principles and practice of infections diseases, 4.a ed, New York; 1995. REESE, R.E., y BETTS, R.F. Manual MSD. Un planteamiento práctico de las enfermedades infecciosas. 3.a ed., Madrid: Jarpyo Editores, S.A., 1991. REYNOLDS, J.E.F., editor. Martindale. The Extra Pharmacopoeia, 31 ed., London, 1996. SANFORD, J.P.; GILBERT, D.N.; MOELLERING, R.C. JR., y SANDE, M.A. editors. The Sanford guide to antimicrobial therapy. 27 ed. Virginia (USA); 1997. American Society of Health-System Pharmacists, Inc. AHFS Drug information. Bethesda, 1996. American Society of Hospital Pharmacists. Criteria for use of amphotericin B lipid complex injection in adults and children. Am J Health-Syst Pharm, 1996; 53(15): 2751-52. American Society of Hospital Pharmacists. Criteria for use of fluconazole in adult and pediatric inpatients and outpatients. Clinical Pharm, 1991; 10: 222-27. The Medical Letter, Inc. Compendio de terapéutica antimicrobiana. JR Prous, S.A., 1997. CASO PRACTICO PLANTEAMIENTO FS, varón de 36 años, VIH en estadío C-III (CDC 92), con diez años de evolución de la enfermedad, tratado en el Servicio de Medicina Interna del hospital, que ha – 696 – Manual de Farmacia Hospitalaria presentado las siguientes enfermedades oportunistas: – candidiasis orofaríngea de repetición. – retinitis por citomegalovirus. – infección diseminada por Mycobacterium avium. – toxoplasmosis cerebral. – tuberculosis pulmonar. Tratamiento domiciliario con etambutol, ganciclovir, claritromicina, sulfadiazina, pirimetamina, ácido folínico y antidepresivos. 23/9/96: acude al Servicio de Urgencias por presentar deterioro del estado general, lenguaje incoherente, desnutrición (disminución de la ingesta de alimentos en las semanas anteriores), e incontinencia de esfínteres. No presenta fiebre ni vómitos. Temperatura: 36°C; TA: 130/70; pulso: 84. Presencia de candidiasis oral intensa. Analítica: Leucoc.: 1.560 (3.700-10.800); Neutróf.: 70,4%; Linfoc.:12% (CD4 16); Hemat.: 3,77 (4.60-6.20); Hb: 10,5; Hcto.: 31; Plaquetas: 183.000; VSG: 69. Análisis de orina: bilirrubina +; leucoc. 4-6/c; hematíes 15-20/c. Bioquímica: GOT: 76; GPT: 53; GGT: 181; resto de los parámetros normales. 24/9: ingresa en el Servicio de Medicina Interna con diagnóstico de encefalitis HIV y complejo demencia-SIDA. Presenta candidiasis oral importante que se comienza a tratar con fluconazol a dosis altas: 400 mg/día IV. También se pauta zidovudina y se instaura nutrición enteral. 6/10: después de 12 días de tratamiento con fluconazol, persiste la candidiasis oral. Se suspende fluconazol y se pauta anfotericina B complejo lipídico: 200 mg/día IV. Analítica: Leucoc.: 800 (3.70010.800); Neutrof.: 58,5%; Linfoc.: 20,2%; Hemat.: 3,09 (4.60-6.20); Hb: 10,6; Hcto.: 30,6; Plaquetas: 200.000. Bioquímica: Creatinina sérica: 0,9; GOT: 61; GPT: 39; GGT: 104; resto de los parámetros normales. 9/10: leucopenia y neutropenia intensas. Se retira zidovudina. 14/10: gran mejoría del muguet oral. 16/10: deterioro del estado general con confusión y somnolencia. Se decide sedación activa y medidas de mantenimiento. Se retira anfotericina B. 20/10: exitus. CUESTIONES a) ¿Por qué se comienza la terapia con fluconazol? b) ¿Por qué no se elige la anfotericina B convencional en este paciente? DISCUSION El fluconazol es uno de los antifúngicos de elección en casos de candidiasis oral o esofágica. Aunque las dosis habituales de fluconazol son 100-200 mg/día, en este caso se pautan dosis más elevadas (400 mg/día IV) ante la importancia del cuadro de muguet oral. Está documentada incluso la utilización de dosis de 800-1.600 mg/día en casos de infección resistente. De tratarse de una infección azol-sensible, la terapia IV se mantendría durante 3-4 días (hasta obtención de mejoría) para continuar con la administración oral del antifúngico. La biodisponibilidad oral del fluconazol es mayor del 90% y es rápidamente – 697 – Terapéutica en enfermedades infecciosas absorbido; además sería posible la administración por sonda nasogástrica si el paciente presentara incapacidad para deglutir. El tratamiento se prolongaría durante al menos dos semanas para disminuir la posibilidad de recaídas. En este caso, la falta total de respuesta después de 12 días de tratamiento con fluconazol sugiere la presencia de una candidiasis azolresistente. Llama la atención la elección de anfotericina B complejo lipídico en lugar de anfotericina B convencional como tratamiento antifúngico alternativo, puesto que su uso está indicado en el tratamiento de micosis sistémicas que no han respondido al tratamiento con anfotericina B convencional, en pacientes con insuficiencia renal, o en aquellos que han desarrollado nefrotoxicidad con la presentación convencional. La alteración de la función renal, manifestada por aumento de creatinina sérica por encima de valores normales (0,6-1,4 mg/dl) sería una justificación válida para esta elección por la conocida nefrotoxicidad de la anfotericina B convencional (80%). En este caso los valores de creatinina del paciente (0,9 mg/dl) no permiten justificar la decisión tomada. Otros efectos adversos de la anfotericina B convencional con una alta incidencia son: fiebre, escalofríos y vómitos asociados a la infusión (70-90%), hipocalemia y anemia (75%). Aunque estos efectos también están documentados para anfotericina B complejo lipídico (fiebre y escalofríos: 14-18%; aumento de creatinina sérica: 11%; fallo renal: 5% y anemia: 4%), su frecuencia es significativamente menor que con la forma convencional. La análítica del paciente del día 6 de octubre revela un importante grado de anemia y neutropenia que podría justificar la elección de la anfotericina B complejo lipídico, en un intento de evitar una toxicidad añadida dada la situación de deterioro del paciente. La duración del tratamiento está condicionada por el deterioro del estado general del paciente, que lleva al médico –de acuerdo con la familia–, a retirar toda la medicación e indicar su sedación activa a los diez días de tratamiento antifúngico con anfotericina B complejo lipídico. No obstante, dos días antes de retirarse la medicación ya se había recogido en la hoja de evolución la mejoría del muguet oral. En condiciones normales y ante una candidiasis azol-resistente, la duración habría sido de entre 7 y 15 días dependiendo de la evolución del cuadro. La dosis de 200 mg/día se ajusta a la recomendada para anfotericina B complejo lipídico (5 mg/kg/día), siendo el peso aproximado del paciente 40 kg. La unidad centralizada de mezclas intravenosas del Servicio de Farmacia fue la responsable de garantizar una correcta preparación y administración de la mezcla. Sería conveniente que, una vez seleccionada la formulación de anfotericina B a utilizar en el hospital, la Comisión de Infecciones y/o de Farmacia y Terapéutica estableciera y difundiera los criterios apropiados para su utilización. – 698 – INFECCIONES EN CIRUGIA TRAUMATOLOGICA DEL PINO GAYA, B. (FIR III) Coordinadora: FRIAS LOPEZ, M.a C. Consorci Hospitlari del Parc Taulí (Sabadell) INTRODUCCION Las complicaciones infecciosas son la principal causa de morbilidad y mortalidad en Cirugía. Existen numerosos factores, tanto intrínsecos del propio paciente, como extrínsecos que favorecen la aparición de una infección en el período postquirúrgico. El concepto de profilaxis quirúrgica engloba todas las acciones dirigidas a evitar la aparición de infecciones y de otras complicaciones, lo que incluye la valoración de los factores de riesgo propios del paciente y la correcta utilización de los antibióticos y de las técnicas de asepsia. La profilaxis antimicrobiana puede reducir la incidencia de infecciones y se recomienda en las intervenciones con un elevado riesgo de infecciones, en las de implantación de material protésico y en algunas otras en que las infecciones son especialmente graves. En el caso que se presenta se describen las complicaciones que aparecieron tras la intervención de una fractura de cuello de fémur con posterior tratamiento quirúrgico, en el que se dio una infección de la herida quirúrgica con reintervención y complicaciones sépticas. OBJETIVO Analizar las complicaciones aparecidas desde la primera intervención así como las posibles causas de la aparición de infección de herida quirúrgica. METODOLOGIA – Identificación del problema. – Consideraciones básicas para evitar las posibles complicaciones aparecidas en una intervención quirúrgica. – Seguimiento de la evolución clínica del paciente. – Fundamentos de una correcta profilaxis quirúrgica en casos de cirugía ortopédica. – Evaluación de la profilaxis y del posterior tratamiento antibiótico. – 699 – Terapéutica en enfermedades infecciosas BIBLIOGRAFIA RECOMENDADA ANONIMO. The Medical Letter, 1995; vol 27, n.° 22. ASHP Comission on therapeutics. ASHP Therapeutic guidelines on antimicrobial prophylaxis in surgery. Clinical Pharmacy, 1992; 11: 483-513. DELLINGER, E.P., et al. Clin Infect Dis, 1994; 18: 422. JONES, M., y LANG, S. «Antibiotic prophylaxis in surgery». NZ Med J, 1993; 106: 229-31. JOSEPH GUGLIELMO, B. «Surgical Antibiotic Prophylaxis». En KODA-KIMBLE, M.A.; YEE YOUNG, LL. (eds.). The climical use of drugs. Applied Therapeutics. 5.a ed. Vancouver: Washington, 1992; 35: 1-9. MANDELL, G.L.; DOUGLAS, R.G.; BENNETT, J.E. «Enfermedades Infecciosas». Principios y prácticas, 3.a ed. Editorial Médica Panamericana, 1991. Comettee on antimicrobial agents. Antimicrobial prophylaxis in surgery. Can Med Assoc, 1994; 151: 925-31. CASO PRACTICO PLANTEAMIENTO Mujer diabética de 87 años, que ingresa en el servicio de urgencias de traumatología, tras sufrir una caída casual. Se le diagnostica una fractura pertrocantérea Kyle III del fémur izquierdo, por lo que se le aplica tratamiento quirúrgico, osteosíntesis mediante una prótesis, omitiéndose la administración profiláctica de antibiótico. Tras la intervención presenta un exudado hemático continuo, por lo que se inicia la administración de cefonicid IM 1 g/día. Dos días más tarde la paciente es trasladada a la unidad de rehabilitación. Aproximadamente un mes después reingresa en el servicio de traumatología por fracaso de la osteosíntesis y con dehiscencia de la herida. Se le reinterviene y administra una dosis preoperatoria de 2 g de cefonicid EV, continuando la administración del antibiótico con dosis de 1 g diario EV durante 6 días. La evolución clínica es correcta, siendo remitida de nuevo a la unidad de rehabilitación. A los 20 días de la intervención presenta una aguja febril, escalofríos y drenaje de pus por la herida. Los hemocultivos son positivos para bacilos Gram negativos y anaerobios, iniciándose tratamiento con clindamicina 600 mg/6 h y ciprofloxacino 200 mg/12 h por vía ev. Dos días después se cambia la dosis de ciprofloxacino a 750 mg/12 h por vía oral. La herida presenta abundante drenaje de pus y se decide trasladar a la paciente a la unidad de sépticos de traumatología, para tratamiento de la herida quirúrgica; se realizan de nuevo cultivos de la herida, siendo positivos para Enterobacteriaceas y Estreptococos del grupo D, cambiando el tratamiento antibiótico a amoxicilina clavulánico 1 g/8 h por vía EV, aumentándose la dosis a 2 g/8 h dos días mas tarde. La herida evoluciona correctamente, aunque persiste la velocidad de sedimentación globular elevada, realizándose curas tópicas diarias con povidona iodada acuosa. La paciente es dada de alta un mes más tarde proponiéndose dos semanas más de tratamiento antibiótico por vía oral, por sospecha de osteitis crónica. La herida curada se controla ambulatoriamente. CUESTIONES – ¿Puede ser atribuida la infección de la herida quirúrgica a la falta de profilaxis? – ¿Por qué se administra cefonicid y no cefazolina? – 700 – Manual de Farmacia Hospitalaria – ¿Qué medidas se deberían haber tomado? – ¿Si consideras que es incorrecto el tratamiento antibiótico?, ¿que otras alternativas hay? – ¿Cómo evaluarías la duración de tratamiento durante 6 días con cefonicid? DISCUSION En el caso de nuestra paciente no se aplicó el protocolo de profilaxis quirúrgica, lo que pudo favorecer la aparición de infección de la herida. Del mismo modo otros factores de riesgo, como la edad y la existencia de diabetes mellitus, podrían haber contribuido a hacer posible el empeoramiento posterior de la misma. Por lo tanto es fundamental, no sólo la aplicación de antibióticos de manera profiláctica, sino también valorar el estado de la paciente. En cirugía limpia el riesgo de infección es mínimo si se aplica una adecuada técnica quirúrgica, debido a que el número de microorganismos contaminantes es lo suficientemente pequeño como para que las propias defensas del organismo impidan la proliferación en los tejidos manipulados, en estas situaciones no es necesaria la profilaxis, exceptuando aquellos casos en los que las consecuencias de una posible infección puedan ser graves, como por ejemplo en la implantación de prótesis. En presencia de éstas, muchas bacterias producen un material fibroso denominado glicocálix. Los microorganismos pueden crecer dentro de esta matriz formando biopelículas gruesas que están parcialmente protegidas de los mecanismos del huésped. El momento ideal de administración del antibiótico es junto con la medicación preanestésica, 30 minutos antes de iniciar la incisión quirúrgica, asegurando su presencia durante toda la intervención. A pesar de no estar demostrada una mayor eficacia si se prolonga su administración más de 24 horas, se acepta como máximo 48 horas. Con la mayoría de antimicrobianos se puede mantener una concentración tisular adecuada, durante toda la intervención, administrando una dosis única inmediatamente antes de la operación, lo cual no se realizó en la primera intervención pero sí en la segunda. En los casos en que existe una pérdida masiva de sangre, cuando se prolonga la cirugía o cuando se utiliza un fármaco con vida media corta puede ser aconsejable una segunda dosis durante el procedimiento. En este caso, al tratarse de una intervención de implantación de prótesis, calificada como cirugía limpia de alto riesgo y de larga duración, se administró una dosis preoperatoria de cefonicid cuya vida media de eliminación es de 4 horas. Los antibióticos administrados profilácticamente pueden disminuir la incidencia de infecciones, tanto tempranas como tardías, por lo que conviene utilizar fármacos con vida media larga para asegurar la cobertura de las posibles infecciones. No hay que olvidar que generalmente son innecesarias las dosis postoperatorias de fármacos profilácticos; no obstante en nuestro paciente las dosis posteriores de antibiótico no fueron administradas como profilaxis, sino como tratamiento, dado el aspecto que presentaba la herida una vez iniciada la segunda intervención. Es por lo tanto muy importante la aplicación correcta de los protocolos de profilaxis antibiótica, haciendo hincapié tanto en la elección del fármaco adecuado como en la duración del tratamiento. – 701 – PROFILAXIS QUIRURGICA ANTIMICROBIANA PEREZ MAROTO, M.T. (FIR III), CASTILLO ROMERA, I. (FIR II), MARTINEZ SANZ, H. (FIR I), LUQUE INFANTES, R. Coordinador: REQUENA CATURLA, T. Hospital Príncipe de Asturias (Alcalá de Henares, Madrid) INTRODUCCION Se entiende por profilaxis quirúrgica (PQ) la administración de antimicrobianos para minimizar la infección postquirúrgica de la herida en aquellas situaciones en las que la contaminación está presente. El empleo de PQ anterior a la intervención disminuye la incidencia de infecciones postoperatorias. Esto implica una reducción de la estancia hospitalaria y del coste adicional asociado, ya que la infección de la herida quirúrgica puede alargar alrededor de una semana la hospitalización y aumentar un 20% el coste total. Está recomendado utilizar PQ antimicrobiana cuando el riesgo de infección es elevado. Cuando esto no ocurre pero las consecuencias de la infección originan una morbi-mortalidad elevada, será necesario considerar el benificio de administrar la PQ frente a riesgos como reacciones tóxicas, alérgicas o el desarrollo de resistencias. Toda intervención quirúrgica tiene asociado un riesgo de infección postoperatorio inherente a factores perioperatorios, intraoperatorios o del propio paciente (tabla I). Las intervenciones quirúrgicas se clasifican en función de las tasas de infección postquirúrgica: Cirugía limpia (< 5% de infección postquirúrgica sin PQ). Es aquélla en la que no hay penetración del tracto gastrointestinal, respiratorio o genitourinario, no se interviene tejido inflamado, no hay trauma previo ni operación traumatizante y no se rompe la asepsia quirúrgica. Cirugía limpia-contaminada (6-15% de infección postquirúrgica sin PQ). Es aquella técnica que penetra quirúrgicamente en una cavidad que contiene microorganismos pero no se derrama una cantidad significativa, supone la apertura del tracto gastrointestinal (salvo intestino grueso), respiratorio o genitourinario, es una intervención traumática sobre tejidos no infectados y se produce una mínima ruptura de la asepsia. – 702 – Manual de Farmacia Hospitalaria Tabla I FACTORES ASOCIADOS CON UN INCREMENTO DEL RIESGO DE INFECCIÓN POSTOPERATORIA Factores perioperatorios – Larga estancia hospitalaria preoperatoria – Ausencia de lavado preoperatorio del paciente – Rasurado de la zona con demasiada antelación – Tratamiento antibiótico previo Factores intraoperatorios – – – – – – – – – – Tipo de intervención Duración de la operación Técnicas no asépticas Empleo de prótesis Métodos físicos o farmacológicos que disminuyan la perfusión sanguínea en la zona Hemorragia Hipotensión intraoperatoria Drenaje de la herida Excesiva electrocauterización Transfusiones masivas Cirugía contaminada (16- 25% de infección postquirúrgica sin PQ). Es aquella que afecta a zonas con inflamación aguda no purulenta o se trata de heridas accidentales abiertas y recientes (menos de 4 horas), en la que al abrir una víscera se derrama su contenido y hay ruptura de la asepsia. Cirugía sucia (26-60% de infección sin tratamiento empírico antibiótico). Es aquélla en la que hay presencia de pus o abscesos, se trata de herida traumática que lleva más de 4 horas sin tratar o hay una víscera perforada. OBJETIVO Disminuir el riesgo de infección postquirúrgica, siempre que este benificio supere los posibles riesgos, como pueden ser reacciones tóxicas, alérgicas o desarrollo de resistencias y superinfecciones. METODOLOGIA Factores del paciente – – – – – – – – – – Edad avanzada Malnutrición Obesidad Diabetes Lesiones traumáticas, quemaduras y shock Hipoxemia Inmunodeficiencia Intervención previa reciente Inflamación crónica Uremia Para la administración de PQ hay que tener en cuenta: a) Indicación de profilaxis: El uso de PQ está recomendado en aquellos procedimientos quirúrgicos, tanto laparoscópicos como tradicionales, que: – Presentan un índice de infección de la herida quirúrgica superior al 5% sin profilaxis y/o esta puede ser grave. Según esto la PQ está exclusivamente indicada en intervenciones limpias-contaminadas o contaminadas, considerándose que en las cirugías sucias no debe realizarse profilaxis sino tratamiento para la infección ya instaurada. – Implican la implantación de material protésico (cirugía limpia con implantación de prótesis). – Siempre que el paciente presente algún tipo de inmunodepresión. b) Elección del antibiótico: La elección del antibiótico depende del tipo de intervención, del espectro antimicrobiano, de sus características farmacocinéticas – 703 – Terapéutica en enfermedades infecciosas como vida media o difusión a tejidos, del patrón de resistencias hospitalarias y de la posible alergia o toxicidad al antimicrobiano. Para que el tratamiento profiláctico antimicrobiano se considere eficaz es suficiente con que afecte a los microorganismos infectantes más frecuentes, sin que sea necesario erradicar todos y cada uno de los posibles patógenos. Asimismo debe proporcionar niveles séricos en el campo operatorio superiores a la concentración mínima inhibitoria del patógeno potencial tan pronto como sea posible y mantener estos niveles durante todo el procedimiento quirúrgico. c) Dosis: La dosis no debe ser inferior a la dosis estándar terapéutica del antimicrobiano. Se recomienda la administración de una dosis única, puesto que ésta es tan efectiva como múltiples dosis. La administración de una segunda dosis sería necesaria si la intervención se retrasa o prolonga más de 2-4 horas (dependiendo de la vida media del antimicrobiano empleado) o si ocurren grandes pérdidas de sangre (más de 1 litro). Las dosis intraoperatorias adicionales deben administrarse en un intervalo respecto a la inicial no superior a dos veces la vida media del fármaco elegido. d) Vía de administración: La vía de administración más idónea es la intravenosa puesto que proporciona rápidamente niveles apropiados de antibiótico. e) Inicio y duración de la profilaxis: Para proporcionar niveles tisulares óptimos de antibiótico durante la intervención éste debe administrarse durante la inducción anestésica o como máximo 2 horas antes de la incisión. La administración de fármacos profilácticos durante el período postoperatorio es innecesaria y puede resultar perjudicial debido a la posible aparición de resistencias o superinfecciones. BIBLIOGRAFIA RECOMENDADA ANONIMO. «Antimicrobial prophylaxis in surgery». Med Lett Drugs Ther, 1995; 37: 79-82. ASHP Commission on therapeutics. «ASPH therapeutics guidelines on antimicrobial prophylaxis in surgery». Clin Pharm, 1992; 11: 483-513. MARTIN, C. «Antimicrobial prophylaxis in surgery: General concepts and clinical guidelines». Infect Control Hosp Epidemiol, 1994; 15: 463-71. PAGE, C.P.; BOHNEN, J.M.A.; FLETCHER, J.R.; MCMANUS, A.T.; SOLOMKIN, J.S., y WITTMANN, D.H. «Antimicrobial prophylaxis for surgical wounds». Arch Surg, 1993; 128: 79-88. Committe on antimicrobial agents, Canadian Infectious Disease Society. WADDELL T.K., ROTSTEIN O.D. «Antimicrobial prophylaxis in surgery». Can Med Assoc J, 1994; 151:925-32. CASO PRACTICO PLANTEAMIENTO Mujer de 29 años de edad, sometida a histerectomía radical abdominal por cáncer de cervix; sin alergias conocidas. Se le administra cefonicid 1 g iv en la inducción anestésica y durante la intervención son necesarios dos concentrados de hematíes. La intervención dura 4 horas y 50 minutos. Evoluciona con síndrome febril a las 24 horas de la intervención, por lo que se le administra amoxicilina-clavulánico (1 g iv/8 h.). A los 4 días de la intervención se se añade gentamicina (80 mg iv/8 h.). A – 704 – Manual de Farmacia Hospitalaria los 5 días de la intervención se cambia la amoxicilina-clavulánico a vía oral (500 mg/8 h.) y la gentamicina a vía im (120 mg/12 h.). Al día siguiente del cambio de vía presenta diarrea y náuseas. A los 7 días de la intervención se encuentra afebril y el octavo día se le suspende la medicación antibiótica y se le da el alta. CUESTIONES (VER FIGURA I) DISCUSION La histerectomía radical es una intervención limpia-contaminada con un riesgo de infección postquirúrgica que oscila entre el 17-87%; la PQ hace que este riesgo disminuya al 0-15%. En este caso se utilizó cefonicid, una cefalosporina de 2.a generación que no ha demostrado mayor eficacia que cefazolina, siendo sin embargo su coste más elevado. Por ello sería cuestionable su utilización en lugar de una cefalosporina de 1.a generación. La utilización en intervenciones prolongadas de un antibiótico de vida media (t1/2) larga puede ser interesante por evitar el peligro de omitir una segunda dosis en caso de utilizar un antibiótico de t1/2 más corta. El momento de la administración de la PQ fue el adecuado, puesto que se realizó durante la inducción anestésica. A pesar de que la intervención duró más de 4 horas, no se reiteró una segunda dosis de antibiótico debido a la larga t1/2 del mismo (3,5-4,5 horas), puesto que una dosis intraoperatoria adicional sólo debe administrarse en un intervalo de dos veces la t1/2 del fármaco. No obstante, hay que tener en cuenta que la historia clínica indica que fue necesaria la administración de dos concentrados de hematíes, lo que hace referencia a la pérdida abundante de sangre. Quizás por ello las concentraciones plasmáticas del antibiótico pudieron disminuir por debajo del nivel necesario para mantener su eficacia, habiendo sido conveniente una segunda dosis del antibiótico. Queda por plantearse si la técnica aséptica fue la adecuada. No obstante, no hay que olvidar que existe posibilidad de infección postquirúrgica incluso con utilización de PQ (0-15%). – 705 – SI Repercusión Clínica y/o Repercusón Económica NO ¿Hubo reacción tóxica, alérgica o se desarrollaron resistencias? NO NO – 706 – SI NO SI SI SI Repercusión Clínica y/o Repercusón Económica SI ¿Se omitió la 2.a dosis por vida media corta o sangrado NO ALGORITMO NO SI ¿Fue correcta la técnica Correcto aséptica durante la intervención? NO NO ¿Se reiteró la dosis innecesariamente? NO ¿Hubo infección de la herida quirúrgica? ¿Se administró durante la inducción anestésica o como máximo 2 h antes de la incisión quirúrgica? SI ¿Hubo infección de la herida quirúrgica? NO SI ¿Fue adecuado el número de dosis? SI NO ¿Hubo infección de la herida quirúrgica? ¿Se administró PQ? SI A PLANTEARSE ANTE UNA INTERVENCIÓN QUIRÚRGICA. NO SI SI ¿Se utilizó el antibiótico adecuado? ¿Hubo reacción tóxica, alérgica o se desarrollaron resistencias? Correcto ¿Está indicada la administración de PQ? QUIRÚRGICA CUESTIONES SI ¿Se administró PQ? NO INTERVENCIÓN Terapéutica en enfermedades infecciosas Figura I. DE ACTUACIÓN TRATAMIENTO EMPIRICO EN PACIENTES INMUNODEPRIMIDOS PENALVA MARTORELL, J.S. (FIR II), SANCHEZ PEDROCHE, A. (FIR I), GINES RUBIO, J. (FARMACEUTICO ADJUNTO), ESCRIVA TORRALVA, A. (FARMACEUTICO ADJUNTO), ALVAREZ RABANAL, M.V. (FARMACEUTICO ADJUNTO) Coordinador: PUIGVENTOS LATORRE, F. Hospital Son Dureta (Palma de Mallorca, Baleares) INTRODUCCION La infección es la principal causa de morbi-mortalidad en los pacientes con cáncer. Sin embargo, desde hace años, se han experimentado avances notables, tanto en la profilaxis como en el tratamiento, no sólo en los pacientes oncológicos, sino también en otros pacientes inmunodeprimidos como los postrasplantados o los pacientes VIH. Existen una serie de factores que contribuyen a aumentar la susceptibilidad de los pacientes neoplásicos a la infección. Entre ellos destacan los propios efectos locales del tumor que pueden alterar las barreras anatómicas, el tratamiento propiamente dicho (radioterapia, quimioterapia) y los procedimientos invasivos a los que se ven sometidos este tipo de pacientes (sondajes, cateterismos, cirugía). Alrededor del 60-70% de los episodios febriles que se producen en los pacientes neutropénicos son de etiología infecciosa, mientras que en los no neutropénicos tan sólo una minoría se debe a causa infecciosa. La incidencia y gravedad de las infecciones va a depender de forma directamente proporcional a la intensidad y duración de la neutropenia. Se considera que el riesgo de infección es muy significativo cuando los neutrófilos son inferiores a 500/mm3. La mayoría de hospitales utilizan una serie de medidas profilácticas para proteger a los enfermos neoplásicos de la infección: restricción hospitalización, profilaxis antimicrobiana, uso de factores de crecimiento hematopoyético. La gravedad de las infecciones en los pacientes neutropénicos con cáncer y el hecho de que la fiebre sea uno de los pocos síntomas que presentan estos enfermos hacen necesario el uso empírico de antibióticos. En la mayor parte de los casos (80%) no se detecta ningún foco clínico y los hemocultivos a las 48 horas suelen ser negativos. Durante las últimas – 707 – Terapéutica en enfermedades infecciosas dos décadas la combinación de betalactámicos y aminoglucósidos ha sido la terapia estándar más utilizada en los pacientes neutropénicos con el objetivo de cubrir los gérmenes predominantes (gram negativos) capaces de producir un shock séptico en poco tiempo. Sin embargo, el protagonismo adquirido en los últimos años por los gérmenes gram + y la aparición de nuevos antibióticos: piperacilina-tazobactam, cefalosporinas de tercera generación o carbapenémicos ofrecen la posibilidad de un cambio razonable en breve. Los antibióticos utilizados para el tratamiento empírico deben ser cuidadosamente seleccionados, en base a criterios de coste, microorganismos patógenos frecuentemente aislados en el paciente neutropénico, sin olvidar la prevalencia microbiana de cada hospital en concreto. OBJETIVOS – Valoración de la fiebre en el paciente neoplásico y neutropénico. – Profilaxis de la infección en los pacientes neutropénicos con cáncer. – Tratamiento empírico de la fiebre neutropénica en el paciente neoplásico. – Evaluación de la eficacia y toxicidad del tratamiento elegido. METODOLOGIA – Selección de un caso clínico representativo. – Revisión exhaustiva de la historia clínica. – Recopilación de los datos clínicos, analíticos y farmacológicos relevantes. – Análisis de la respuesta al tratamiento: eficacia y toxicidad. – Discusión sobre el perfil farmacoterapéutico del paciente. BIBLIOGRAFIA RECOMENDADA CALANDRA, T.; KLASTEVSKY, J.; GAYA, H., y GLAUSER, M.P. et al. «Ceftazidime combined with a short or long course of amikacin for empirical therapy of gram-negative bacteremia in cancer patients with granulocytopenia». N Engl J Med, 1987; 317: 1692-8. CALANDRA, T.; ZINNER, S.H.; GLAUSER, M.P.; MEUNIER, F. et al. «Vancomycin added to empirical combination antibiotic therapy for fever in granulocytopenic cancer patients». J Infect Dis, 1991; 163: 951-8. GOODWIN, S.; CLEARLY, J.; WALAWNDER, C., y GRASELA, T. «Pretreatment regimens for adverse evens related to infusion of Amphotericin B». CID, 1995; 20: 755-61. HATHORN, J.W., y LYKE, K. «Empirical treatment of febrile neutropenia: evolution of current therapeutic approaches». CID, 1997; 24 Suppl II: S256-65. MENICHETTI, F.; MARTINO, P.; BUCANEVE, G.; GENTOLE, G. et al. «Effects of teicoplanin and those of vancomycin in empirical antibiotic regimen for febrile, neutropenic patients with hematologic malignancies». Antimicrob Agents Chemother, 1994; 38: 2041-6. MOMIN, F., y CHANDRASEKAR, P.H. «Antimicrobial Prophylaxis in bone marrow transplantation». Ann Intern Med 1995; 123: 205-15. PIZZO, P.A. «Management of fever in patients with cancer and treatment induced neutropenia». N Engl J Med, 1993; 328: 1323-32. American Society of Clinical Oncology. Recommendations for the use of haemotopoietic colony stimuling factors: Evidenced based, clinical practice guidelines. J Clin Oncol, 1994; 12: 2471508. The International Antimicrobial Therapy Cooperative Group of the European Organization for Research and Treatment of Cancer. Efficacy and Toxicity of Single Daily Doses of Amikacin and Ceftriaxone versus Multiple Daily Doses of Amikacin and – 708 – Manual de Farmacia Hospitalaria Ceftazidime for Infection in Patients with Cancer and Granulocytopenia. Ann Intern Med, 1993; 119: 584593. CASO PRACTICO 1 PLANTEAMIENTO Paciente de 69 años que ingresa en Urgencias con cuadro de disnea y dolor precordial al esfuerzo de inicio súbito. Analítica: 1.500 leucocitos, Hb 5,6, Hematocrito 17,5%, VCM 117 y plaquetas 45.000. Mielograma: Serie roja > 30%, severos signos de diseritropoyesis y blastosis del 32%. Blastos PAS y peroxidasa negativos. Inmunología: subpoblaciones celulares en médula ósea HLADR, CD34 +, CD13 +, CD71 + (antígenos de superficie) compatible con proliferación Leucemia aguda mieloide- M6. Se confirma LAM FAB M6. Dia + 1. Se inicia tratamiento de inducción según Protocolo Pethema LAM > 60 años: – Idarrubicina 12 mg/m2 (días 1-2-3). – Citarabina 100 mg/m2 (días 1-2-34-5-6-7). Profilaxis Antibiótica en pacientes neutropénicos: – Ciprofloxacina 500 mg/12 h Fluconazol 100 mg/24 h. – Enjuagues de clorhexidina y fluconazol Día + 11. Presenta fiebre 38,5.°C, sin focalidad aparente y se le practican 3 hemos. Se inicia tratamiento antibiótico de amplio espectro en paciente neutropénico febril: Piperacilinatazobactam 4 g/6 h iv + Amikacina 1 g/24 h iv y se suspende ciprofloxacina. Cede la fiebre a las 24 horas. Día + 16. Se retira la Amikacina. El paciente sigue afebril y se sigue esperando recuperación hematológica. (320 leucocitos, 18.000 plaquetas). Día + 20. Resultado hemocultivo: Staphylococcus hominis. Día + 25. Alta hospitalaria con medicación: ciprofloxacina 500/12 horas oral. Analítica: 1.400 leucocitos, 352.000 plaquetas. 2.° Ingreso Mielograma: Confirma la situación de remisión completa, ante lo cual se inicia tratamiento de consolidación con la misma pauta de antineoplásicos, siguiendo a su vez, el mismo tipo de profilaxis antibiótica. Día + 12. 480 leucocitos, 100 neutrófilos, 59.000 plaquetas. Se aísla en habitación individual. Día + 27. El paciente sigue pendiente de recuperación hematológica e ingresa en UCI coronarias por dolor precordial de gran intensidad. Diagnóstico por ECG y Ecocardiografía: Pericarditis idiopática aguda. Vuelve a planta incluyendo en su tratamiento Indometacina 25 mg/8 h por vía oral. Día + 30. Ante la falta de recuperación hematológica se inicia tratamiento con G-CSF 300 mcg/día. – 709 – Dia + 32. Inicia recuperación Terapéutica en enfermedades infecciosas hematologica. plaquetas. Medicación: – Cloxacilina 500 mg/6h oral – Paracetamol sí dolor. Día + 35. Alta hospitalaria con la siguiente medicación: Cotrimoxazol (Septrin forteR) 1 comp./12 h, Cloxacilina 500 mg/6 h (flebitis brazo derecho) y GCSF 30 MU/24 h sc durante 4 días. Revisiones bimensuales. CUESTIONES 4.° Ingreso El paciente ingresa para tratamiento de intensificación: – Daunorrubicina 45 mg/m2 días 5-6-7. – Citarabina 1 g/m2 cada 12 horas días (1-2-3-4). – Misma profilaxis antibiótica. Día + 8. Se inicia G-CSF 48 MU/24 h sc (el paciente todavía está con 3.000 neutrófilos). Día + 16. Analítica: neutrófilos < 100, 140 leucocitos y 15.000 plaquetas. Sospecha infección/trombosis del catéter. El paciente refiere molestias en la zona de entrada del catéter, con edema y endurecimiento. Tratamiento: – Vancomicina 1 g/12 h. – Boxol 5000 UI/24 h. Día + 19. Se retira catéter ante la persistencia de signos inflamatorios aunque el paciente sigue afebril. Se suspende medicación iv y se inicia Cloxacilina 500 mg/6 h oral y ThrombocidR pda. Día + 23. Aparecen indicios de recuperación leucocitaria: 750 leucocitos, 500 neutrófilos, 13.000 plaquetas (requiere transfusión de plaquetas). Día + 26. Alta hospitalaria: Hb 7,4 (2 concentrados de hematíes), 2.800 leucocitos, 2.000 neutrófilos, 31.000 – ¿Debe realizarse profilaxis antimicrobiana en todos los pacientes? ¿En qué casos estaría indicado realizar profilaxis antivírica y/o antifúngica prequimioterapia? – ¿En qué casos estaría justificado el empleo de factores de crecimiento hematopoyético como profilaxis (primaria o secundaria) o como tratamiento de la neutropenia inducida por quimioterapia? Dosis y duración de tratamiento aconsejados. – Tratamiento empírico inicial de las infecciones en el paciente neutropénico. ¿Qué fármaco o fármacos, qué posología y cuántos días de tratamiento – Si persiste la fiebre o el paciente presenta un foco infeccioso, ¿se debe modificar el tratamiento? DISCUSION El primer punto de interés del caso clínico es la utilización de antibióticos profilácticos desde 24-48 horas antes del inicio de la quimioterapia. Los fármacos más utilizados en la actualidad son las quinolonas fluoradas (norfloxacina, ciprofloxacina) aunque su uso no está exento de controversias. La incidencia de infecciones documentadas por gérmenes gram negativos durante el período neutropénico – 710 – Manual de Farmacia Hospitalaria parece reducirse de forma acentuada mediante la profilaxis con ciprofloxacina, sin embargo el número de infecciones por gram positivos (S. epidermidis, estreptococos), según ciertos autores, parece incrementarse. Tampoco debería olvidarse que su uso puede provocar, a la larga, la aparición de organismos resistentes La utilización de antifúngicos orales para la profilaxis de infecciones fúngicas en pacientes en los que se prevea una intensa neutropenia es también controvertida. Los resultados obtenidos con los antifúngicos clásicos (ketoconazol, nistatina) ofrecen ciertas dudas sobre su eficacia, además de seleccionar hongos más patógenos como Aspergillus. Los antifúngicos azólicos (fluconazol) utilizados actualmente parecen ofrecer mejores expectativas, especialmente en la prevención de la candidiasis orofaríngea. Recientes estudios en pacientes sometidos a trasplante de médula ósea demuestran que el empleo profiláctico de fluconazol reduce la incidencia de infecciones fúngicas superficiales y sistémicas. En nuestro caso clínico se ha seguido el protocolo empleado por el Servicio de Hematología en el que se ha utilizado profilaxis con ciprofloxacina y fluconazol. El aciclovir únicamente se emplea de forma profiláctica en los casos de trasplante de médula ósea (por ello no se utilizó en el caso que comentamos). En lo referente al tratamiento antibiótico empírico tras la aparición del primer episodio febril sin focalidad aparente se siguió la pauta de Piperacilina-Tazobactam (PT) + Amikacina (A); pauta cada vez más utilizada y que va desplazando a la estándar habitual: Ceftazidima + Amikacina. Al parecer la combinación PT + A cubre con mayor eficacia las infecciones por gérmenes gram + que la clásica. Recientes estudios no apoyan la terapéutica empírica inicial con vancomicina en pacientes neutropénicos, ya que no aumenta la supervivencia y se asocia a un aumento de la toxicidad. Por ello, se aconseja reservar este antibiótico para los fracasos de la pauta antibiótica inicial (persistencia de la fiebre 48 horas después de haber iniciado el tratamiento). Las dosis empleadas de PT y A fueron las habitualmente empleadas por el Servicio de Hematología, destacando el uso cada vez más frecuente de la dosis única de amikacina (1 g/ 24 h siempre que la función renal sea normal). Otro punto destacable es la duración del tratamiento empírico donde existen puntos de vista diferentes. Concretamente se suspendió la amikacina 5 días después de haberla iniciado (el paciente estuvo afebril) manteniendo la PT cuando todavía se encontraba el paciente con < 500 neutrófilos/mm3. La mayoría de protocolos aconsejan mantener la pauta antibiótica empírica hasta la recuperación hematológica, entendiendo con ello, un recuento de neutrófilos > 500/mm3. La nefrotoxicidad de la amikacina no suele ser problema para aquellos tratamientos con una duración inferior a 1 semana como en nuestro caso. Para tratamientos de duración superior sería aconsejable la medición de niveles plasmáticos. La desaparición de la fiebre a las 24 horas hace que en este caso no se procediera a modificar el tratamiento empírico inicial. La utilización de G-CSF se puede resumir en 2 aspectos dentro del caso – 711 – Terapéutica en enfermedades infecciosas clínico: 1) Tratamiento de la neutropenia durante el 2.° ingreso (< 500 neutrófilos/mm3). 2) Profilaxis reactiva (también llamada secundaria) durante el 4.° ingreso en el que se somete al paciente a quimioterapia de intensificación debido a la larga duración de la neutropenia (< 500 neutrófilos) producida tras la quimioterapia administrada en la fase de consolidación (2.° ingreso). Las dosis utilizadas en ambos casos se mueven entre los márgenes recomendados por la bibliografía: 2-5 mcg/kg/día (peso paciente 86 kg), así como la duración del tratamiento: 5-10 días o hasta nivel de neutrófilos 1.000/mm3. En el caso de la profilaxis secundaria podría discutirse el día de inicio de la primera dosis de factor. Los datos disponibles y la bibliografía consultada sugieren que la primera dosis de factor debería administrarse entre las 24-72 horas siguientes a finalizar la quimioterapia. En nuestro caso se inició en el día +8 postquimioterapia. CASO PRACTICO 2 PLANTEAMIENTO Paciente de 53 años, mujer, 53 kg, diagnosticada de cáncer de mama localmente avanzado, estadio T3-N2-M0, tratada con quimioterapia neoadyuvante seguida de mastectomia con respuesta completa. Se efectuó recolección de células progenitoras hematopoyéticas periféricas movilizadas mediante G-CSF en anterior ingreso. El ingreso actual es para efectuar autotrasplante de células progenitoras hematopoyéticas de sangre periférica (TAPSE). La paciente presenta buen estado general. Exploración física normal. Hemograma y bioquímica normales. Rx de tórax normal. Ecocardiograma normal con FE del 56%. Día - 6. Se inicia tratamiento de acondicionamiento: – Carboplatino 200 mg/m2 (días -6 a 3). – Tiotepa 125 mg/m2 (días -6 a -3). – Ciclofosfamida 1.500 mg/m2 (días 6 a -3). – Ondansetrón 8 mg/8 h como antiemético. Profilaxis Antimicrobiana: – – – – Ciprofloxacina 500 mg/12 h vía oral. Fluconazol 100 mg/24 h vía oral. Aciclovir 800 mg/8 h vía oral. Enjuagues de clorhexidina y nistatina. Día -5. La paciente presenta tolerancia aceptable al tratamiento con abundantes náuseas y vómitos. Se suspende la administración oral, manteniendo la misma pauta profiláctica vía parenteral. Día - 4. Presenta fiebre 38,5°, sin focalidad aparente. Se le practican 3 hemocultivos y se inicia tratamiento antibiótico empírico de amplio espectro. – Ceftazidima 2 g/8 h vía parenteral. – Amikacina 20 mg/kg/24 h vía parenteral. – Se suspende la Ciprofloxacina. Cede la fiebre a las 24 horas del tratamiento. – 712 – Día 0. Se realiza la infusión de células Manual de Farmacia Hospitalaria progenitoras hematopoyéticas periféricas sin incidencias. Día + 1. Afebril. – Resultado hemocultivo: Staphylococcus epidermidis (sensible a Vancomicina y Teicoplanina). – Hemograma: Leucocitos 360/mm, Neutrófilos 100/mm, hemoglobina 8,6 g/dl, plaquetas 12.000. – Creatinina sérica: 0,7 mg/dl. Día + 2. Presenta fiebre 38,5°. Se añade Teicoplanina 400 mg/12 h. Cede la fiebre a las 48 horas del tratamiento. Día + 8. Continúa afebril y se sigue esperando recuperación hematológica. Hemograma: Leucocitos 700/mm, Neutrofilos 300/mm, hemoglobina 9,8 g/dl, plaquetas 56.000. Día + 10. Presenta pico febril de 39° y escalofríos. Se practican 3 hemocultivos. Día + 11. Se inicia tratamiento antifúngico empírico con Anfotericina B a una dosis de inicio de 0,3 mg/kg/día, aumentando gradualmente hasta una dosis total diaria de 0,5 mg/kg. Se observa fiebre, hipotensión y escalofríos asociados a la administración del antifúngico, que persisten durante todos los días de tratamiento a pesar de la premedicación añadida: Hidrocortisona 50 mg y Dexclorfeniramina 5 mg vía intravenosa (días +12 a +17). – Nivel mínimo (valle) de Amikacina 1 mcg/ml. – Creatinina sérica: 0,8 mg/dl. Día + 18 Continúa afebril. Creatinina sérica: 0,8 mg/dl. Inicia recuperación leucocitaria. (Leucocitos 960/mm, Neutrófilos 500/mm, hemoglobina 9,3 g/dl, plaquetas 35.000). Se suspende tratamiento intravenoso y se pauta: – Ciprofloxacina 500 mg /12 h vía oral. – Aciclovir 500 mg/8 h vía oral. – Fluconazol 200 mg/24 h vía oral. Día + 20. La paciente presenta buen estado general, asintomática y afebril desde hace 7 días. Se mantiene la tendencia a recuperación hematológica (Leucocitos 1.700/mm, Neutrófilos 700/mm, hemoglobina 9,5 g/dl, plaquetas 37.000). Alta hospitalaria con el mismo tratamiento. CUESTIONES – ¿Está justificado el uso de profilaxis antimicrobiana en este caso? – En el tratamiento empírico del proceso infeccioso, ¿se han utilizado los fármacos adecuados? – ¿Ha sido correcta la monitorización de la toxicidad del tratamiento? DISCUSION Día + 13 Afebril. En nuestro caso clínico se ha seguido – 713 – Terapéutica en enfermedades infecciosas el protocolo empleado por el Servicio de Hematología en el que se ha utilizado profilaxis con Ciprofloxacina, Fluconazol y Aciclovir. El uso de quinolonas y fluconazol en profilaxis se ha comentado en el caso anterior. En cuanto a la utilización de antivíricos como profilaxis, el Aciclovir disminuye la incidencia de las gingivoestomatitis herpéticas y aunque retrasa, no previene la reactivación del virus de la varicela zoster, tanto en pacientes sometidos a autotrasplante de médula ósea como de células hematopoyéticas periféricas. La posología recomendada de Aciclovir es 250 mg/m2 vía parenteral o 500 mg/m2 cada 8 h vía oral durante 15 días postrasplante o hasta que se resuelva la neutropenia. En lo referente al tratamiento empírico tras la aparición del primer episodio febril, se siguió la pauta Ceftazidima + Amikacina. Ante la buena respuesta al tratamiento, no se modificó la pauta antibiótica inicial a pesar de identificarse S. epidermidis en los tres hemocultivos. Sólo después del segundo pico febril se añade Teicoplanina al régimen antibiotico. En este caso, podría discutirse el antibiotico elegido. En el tratamiento empírico de la infección en el paciente neutropénico, Teicoplanina es tan eficaz como Vancomicina aunque presenta menos efectos adversos. Ante un germen sensible a ambos antibióticos y en una paciente que no presenta alteración de la función renal como es nuestro caso, la Vancomicina hubiese sido el antibiótico más apropiado. La adición del antifúngico al régimen antibiótico se hace según criterios y dosis correctos, según el protocolo del hospital. Más discutible sería el uso de Hidrocortisona como premedicación, ya que a dosis inferiores a 50 mg no modifica el cuadro de fiebre y escalofríos asociado a la administración de Anfotericina. Aunque dosis superiores podrían ser de utilidad, no se recomienda su empleo, ya que podrían interferir en la respuesta a la infección y contribuyen a aumentar el riesgo de nefrotoxicidad. El fármaco de elección debería haber sido la Meperidina. La tolerancia al tratamiento antimicrobiano, con excepción de los efectos inmediatos asociados a la administración de Anfotericina, ha sido buena. No se ha observado deterioro de la función renal, que se han monitorizado estrechamente durante todo el ingreso, así como los niveles séricos de Amikacina. La suspensión del tratamiento se hace según criterios correctos, teniendo en cuenta los días que la paciente se mantuvo afebril y la aparición de indicios de recuperación hematológica (ver figura I). – 714 – Manual de Farmacia Hospitalaria Figura 1 2.000 Neutrófilos/mm 1.500 1.000 500 0 Creatinina (mg/dl) 1 0,8 0,6 0,4 41 Temperatura (°C) 40 39 38 37 36 –6 –2 0 +2 +10 – 715 – +13 +18 INFECCIONES EN PACIENTES INMUNODEPRIMIDOS BRAVO JOSE, P. (FIR III) Coordinador: BONAL, J. Hospital Santa Creu i Sant Pau (Barcelona) INTRODUCCION Los pacientes inmunodeprimidos son pacientes con defectos en la defensa que les predisponen a sufrir complicaciones infecciosas (tabla I). Aunque se han producido avances terapéuticos importantes, hoy en día las complicaciones infecciosas siguen siendo la causa más importante de morbi-mortalidad en este tipo de pacientes. Infecciones en pacientes neutropénicos: El 6-30% de las muertes en pacientes febriles neutropénicos son debidas a la infección. Los pacientes con una neutropenia más severa son los que tienen mayor riesgo de padecer una infección sistémica. Las áreas con menor defensa del huésped como la orofaringe, pulmones, piel y tracto gastrointestinal son los lugares más comunes de infección. Los episodios febriles en pacientes granulocitopénicos pueden atribuirse a una infección documentada en un 30-40%. Aproximadamente el 60% de los episodios de bacteriemia son debidos a infección por gram +. Este aumento de la prevalencia de las infecciones por gram + es debido al incremento en la utilización de catéteres intravasculares. En muchas ocasiones, cuando se presenta la fiebre es muy difícil aislar el microorganismo, por lo que el tratamiento empírico es fundamental. OBJETIVO Conocer cómo se tratan este tipo de infecciones y monitorizar el tratamiento en pacientes inmunocomprometidos para optimizar la terapia. METODOLOGIA – Identificación del problema. – Consideraciones farmacocinéticas y farmacológicas en pacientes inmunodeprimidos. – 716 – Manual de Farmacia Hospitalaria Tabla I FACTORES Factor de riesgo DE RIESGO PARA LA INFECCIÓN Y PATÓGENOS MÁS CORRIENTES Situación del paciente Patógenos más comunes Neutropenia Quimioterapia Leucemia aguda Bacterias: E. coli, K. pneumoniae, P. aeruginosa, S. aureus, S. epidermidis Hongos: Candida, Aspergillus Virus: Herpes simplex Disminución de la inmunidad mediada por células Linfoma Tratamiento inmunosupresor Trasplante Bacterias: Listeria, Nocardia, Legionella, Mycobacteria. Hongos: Cryptococcus neoformans, Candida, Aspergillus, Histoplasma capsulatum Virus: Citomegalovirus, Varicella-Zoster, Herpes simplex Protozoos: Pneumocystis carinii Disminución de la inmunidad humoral Mieloma múltiple Leucemia linfocítica crónica Esplenectomía Tratamiento inmunosupresor Bacterias: S. pneumoniae, H. influenzae, N. meningitis aspiración médula ósea cateterización urinaria radiación Bacterias: S. aureus, S. epidermidis, Bacillus spp Hongos: Candida membranas mucosas ventilación mecánica, endoscopia, quimioterapia, radiación Bacterias: S. aureus, S. epidermidis, Enterobacteriaceae, P. aeruginosa, Bacteroides spp Hongos: Candida Virus: Herpes simplex cirugía trasplante de órganos sólidos Bacterias: S. aureus, S. epidermidis, Enterobacteriaceae, P. aeruginosa, Bacteroides spp Hongos: Candida Virus: Herpes simplex Protozoos: Toxoplasma gondii Pérdida de barreras protectoras: piel – Monitorización de fármacos de estrecho margen. – Seguimiento de la dosificación y posible toxicidad de los fármacos. BIBLIOGRAFIA RECOMENDADA BODEY, G.P. «Empirical antibiotic therapy for fever in neutropenic patients». Clin Infect Dis, 1993; 17 (suppl. 2): S378-84. GOODWIN, S.D., y FISH, D.N. «Infections in immunocompromised patients». En DIPIRO, J.T.; TALBERT, L.R.; YEE, G.C.; MATZKE. G.R. (eds.) Pharmacotherapy. A Pathophysiologic Approach, 3.a ed., Stamford: Appleton & Lange, 1996, 2281-2303. MANDLER, H.D. «Infections in immunocompromised host». En YOUNG, LIY; KODA-KIMBLE, M.A. (eds.). Applied Therapeutics: The clinical use of drugs. 6th ed., Vancouver: Applied Therapeutics, Inc, 1995, pp. 67.1-67.21. PIZZO, P.A. «Management of fever in patients with cancer and treatment-induced neutropenia». N Engl J Med, 1993; 328: 1323-1332. – 717 – Terapéutica en enfermedades infecciosas PIZZO, P.A. «Empirical Therapy and prevention of infection in the immunocompromised host». En MANDELL, G.L. et al. (eds.). Principles and Practice of Infectious Diseases, 4.a ed. New York: Churchill Livingstone, Inc, 1995, pp. 2686-2696. SANCHEZ, J.F.; TORRERO, M., y FERNANDEZ CAPITAN, M.C. Manejo de la infección en el paciente neutropénico. Farmacoterapia 1992; IX:253-257. faecalis. HC catéter central (vía roja): Klebsiella pneumoniae, 2 gérmenes pendientes de tipificar. HC catéter central (vía blanca): BGN no fermentador, stafilococo coagulasa negativo. Se añade amikacina al tratamiento anterior. CASO PRACTICO Día 4: Al tener el día anterior un nuevo pico febril se añade vancomicina al tratamiento. PLANTEAMIENTO Paciente varón de 46 años de edad diagnosticado de Leucemia Mieloide Crónica (LMC) al que se le efectuó un trasplante de precursores hematopoyéticos de sangre periférica de donante no emparentado que ingresa en el hospital el día + 58 del trasplante con síndrome febril de 12 horas de evolución. Tratamiento habitual en casa: ciclosporina (o): 150 mg/12 h; prednisona (o): 20 mg/12 h; fluconazol (o): 100 mg/12 h, omeprazol (o): 20 mg/d; filgrastim (sc): 100 µg/48 h; amoxicilina-clavulánico (o): 1g/8 h. Se cursan hemocultivos y se inicia imipenem más sueroterapia. Día 6: Se produce durante los últimos días una disminución de neutrófilos por lo que se decide aumentar el filgrastim a 5µg/kg. Día 3: Afebril. Resultados de los hemocultivos: Hemocultivo (HC) de sangre periférica: BGN no fermentador, Enterococcus Día 21: Persiste pancitopenia y vuelve a tener picos febriles. Se inicia cefepima. DATOS Hb (g/dl) Leucocitos (mm3 x 10-6) Urea (mmol/L) creatinina (µmol/L) Día 10: Nuevo pico febril con tiritonas, persiste pancitopenia. Bacteriemia polimicrobiana de origen del catéter y se retira el catéter. Día 11: Persiste afebril, se retira la amikacina y la vancomicina y se introduce el ciprofloxacino. Día 14: Persiste afebril y asintomático y se suspende antibioticoterapia. Día 24: Persiste fiebre, sin focalidad se HEMATOLÓGICOS Y BIOQUÍMICOS Día 3 Día 10 72 1,14 7,2 80 81 0,43 8,3 95 – 718 – Día 14 81 0,34 7,0 84 Día 17 85 0,04 7,0 83 Día 24 95 0,08 5,2 78 Manual de Farmacia Hospitalaria cambia el tratamiento a imipenem y al día siguiente se añade anfotericina B complejo lipídico. Ante sospecha de pérdida del implante se decide nueva infusión de precursores. CUESTIONES – Actitud a adoptar ante fiebre en enfermo neutropénico. – Dosificación de los diferentes antibióticos. – Parámetros a monitorizar. – Posible toxicidad, prevención y tratamiento. DISCUSION Ante un enfermo neutropénico con fiebre se debe realizar un examen físico exhaustivo y tener en cuenta que a veces los signos y síntomas de la infección son escasos. Practicar hemocultivos por venopunción y si lleva catéter a través de éste. La pauta inicial antibiótica es empírica, iniciarla lo antes posible. Se debe modificar el tratamiento en función de la respuesta clínica y del resultado analítico (Figura I). En el caso que contemplamos el paciente en un primer momento no presenta neutropenia pero a los dos días de tratamiento ya se empieza a observar una bajada de leucocitos muy pronunciada por lo tanto el manejo del paciente será como el anteriormente expuesto. Como se puede observar se inicia el tratamiento con un antibiótico de amplio espectro como es el imipenem (como antibiótico de amplio espectro también podemos utilizar ceftazidima, cefepima o meropenem) y cuando se reciben los resultados de los cultivos se inicia amikacina. Ante la persistencia de fiebre se añade vancomicina y, posteriormente, anfotericina B. En cuanto a las dosis de los diferentes antibióticos hemos de saber que se deben utilizar dosis máximas dada la gravedad de este tipo de infecciones. En nuestro caso se inicia el imipenem con unas dosis de 500 mg/6 horas, la amikacina con unas dosis de 500/12 horas y la vancomicina con unas dosis de 1.000 mg/12 horas. Por otra parte se inicia el tratamiento con anfotericina B complejo lipídico a dosis bajas 1mg/kg y tras persistencia de fiebre se aumenta la dosis hasta 3 mg/kg/d. Los parámetros más importantes a monitorizar en este tipo de pacientes y debido al tratamiento antibiótico son: La función renal debido a que tanto la amikacina como la vancomicina son fármacos nefrotóxicos y su administración simultánea puede potenciarla. Para eso se necesitan realizar controles frecuentes de urea y creatinina y en nuestro caso también se realizó un seguimento por parte de la unidad de farmacocinética clínica mediante la determinación de niveles plasmáticos de ambos antibióticos para ajustar su posología, evitar su toxicidad potencial y obtener un mejor resultado terapéutico. En nuestro caso podemos observar que la función renal se mantiene estable y no es necesario modificar las dosis de los antibióticos. También hay que tener en cuenta que la anfotericina B es nefrotóxica aunque su formulación en forma de liposomas o de – 719 – afebril tras 72 h. – 720 – suspender antibióticos si el paciente está afebril a los 5-7 días clínicamente estable Fiebre y neutropenia continuar con antibióticos hasta recuento de neutrófilos > 500/mm3 clínicamente estable modificación del tratamiento antimicrobiano basado en datos analíticos. Añadir vancomicina para cubrir gram positivos progresión enfermedad si infección no documentada y la fiebre persiste tras 3 semanas, suspender tratamiento y observar (ventana antibiótica) neutropenia persistente si infección no documentada, suspender el tratamiento 4-5 días después de la recuperación de neutrófilos y resolución de la neutropenia reevaluación del paciente tras 7 días de tratamiento (si persiste la fiebre, iniciar tratamiento antifúngico empírico). continuar el mismo tratamiento antb. continuar tratamiento durante 7 días y después reevaluar al paciente resolución neutropenia persiste fiebre Reavaluación tras 72 horas de tratamiento evidencia clínica de progresión de la enfermedad o neutropenia profunda neutropenia Figura I DE LOS EPISODIOS FEBRILES EN EL PACIENTE NEUTROPÉNICO Inicio tratamiento con antibióticos de amplio espectro TRATAMIENTO Terapéutica en enfermedades infecciosas Manual de Farmacia Hospitalaria complejo lipídico ha disminuido su toxicidad. En el caso que nos ocupa se utilizó la última formulación comentada. Hay que tener en cuenta que esta preparación puede provocar reacciones adversas al inicio como fiebre, escalofríos, etc. que se minimizan premedicando al paciente con antihistamínicos y corticoides. También es recomendable en este tipo de preparación la realización de una dosis test de 1 mg para poder detectar posibles reacciones anafilácticas. Por otra parte también es necesario controlar niveles de magnesio y potasio debido a que el tratamiento con anfotericina B provoca hipomagnesemia e hipopotasemia. Recordar que la anfotericina B únicamente puede diluirse en suero glucosado y la concentración máxima es de 2 mg/ml. Esta formulación puede administrarse en menos de 4 horas (1 hora). En cuanto a la vancomicina recordar también infundirla en al menos una hora para evitar el rash cutáneo y el síndrome del hombre rojo. – 721 – SEPSIS BACTERIANA POR BACILO GRAM NEGATIVO CAL BOUZON, S. (FIR I), PELLICER LORENZO, S. (FIR III) Coordinador: MARTINEZ VAZQUEZ, M.J. Hospital de Meixoeiro (Vigo, Pontevedra) INTRODUCCION La presencia de bacterias vivas en sangre (constatada mediante un hemocultivo positivo), se denomina bacteriemia. La respuesta inflamatoria del organismo huésped frente a esta situación desencadena una serie de signos y síntomas clínicos. En función de la gravedad de este cuadro se distingue entre: – Sepsis: evidencia clínica de infección y respuesta sistémica a la misma manifestada como taquipnea, taquicardia, hipertermia o hipotermia. – Síndrome séptico: engloba a la sepsis y alguna de las siguientes alteraciones: hipoxemia, elevación del lactato, oliguria y alteraciones mentales. – Shock séptico: síndrome séptico más hipotensión (Pre. sang. < 90 mmHg o disminución de la P. Arter. en más de 40 mmHg respecto a la basal) que se mantiene durante menos de una hora y responde a la terapia convencional. – Shock séptico refractario: shock séptico de al menos 1 hora de duración sin respuesta a la administración de fluido IV o a cualquier intervención farmacológica. Son muchos los microorganismos que pueden estar implicados en la aparición de un cuadro de sepsis. Las bacterias Gram (-) aisladas mayoritariamente en estos casos, constituyen un problema importante en los hospitales, donde son responsables de un alto número de bacteriemias nosocomiales (E. coli, P. aeruginosa, Klebsiella spp., Serratia, etc.). Pero en los últimos años ha aumentado la incidencia de sepsis causadas por bacterias Gram (+): S. aureus, Streptococcus spp, etc. En un paciente con sepsis, la terapia debe iniciarse inmediatamente. De la exploración inicial del paciente, sólo en algunos casos se puede detectar el foco primario de la infección que orientará – 722 – Manual de Farmacia Hospitalaria acerca del grupo más probable de microorganismos causantes de la misma. Esto justifica la necesidad de comenzar con un tratamiento antibiótico empírico. Una vez aislado el germen y conocida su sensibilidad a distintos antiinfecciosos mediante antibiograma, se ajusta la terapia a las características del microorganismo. medicamentos. b) Revisión de la terapia empleada en cuanto adecuación de las indicaciones, dosis, farmacocinética, posibles efectos adversos, etc. c) Consulta de la bibliografía. d) Intervención farmacéutica si se considera necesaria. BIBLIOGRAFIA RECOMENDADA OBJETIVOS a) Determinar el tratamiento empírico de una infección con foco aún desconocido. b) Ajustar el tratamiento antibiótico una vez confirmado el diagnóstico de sepsis. METODOLOGIA En la actuación del farmacéutico en la evaluación de una determinada terapia podríamos distinguir tres fases: a) Recogida de datos. La fuente de datos fundamental es la historia clínica del paciente. En ella se ha de revisar: – motivo del ingreso, informe del Servicio de Urgencias si es el caso. – hojas de evolución clínica del paciente. – gráfica de constantes. – analíticas, cultivos microbiológicos. – órdenes médicas (dosis, intervalo de dosificación, duración del tratamiento). – hoja de administración de AWEEKA, F.T. «Bone and skin infections». En YEE YOUNG, L., y KODA-KIMBLE, M.A. (eds.). Applied therapeutics. The clinical use of drugs, 4.a ed., Vancouver (Washington), 1988, pp. 943-59. BONE, R.C. «Sepsis, sepsis syndrome, multi-organ failure: A plea for comparable definitions (editorial)». Ann Intern Med, 1991; 114: 332-33. HAAS, D.W., y MCANDREW, M.P. «Bacterial osteomyelitis in adults: evolving considerations in diagnosis and treatment». Am J Med, 1996; 101: 550-61. JOSEPH GUGLIELMO, B. «Principles of antimicrobial therapy». En YEE YOUNG, L., y KODA-KIMBLE, M.A. Applied therapeutics. The clinical use of drugs. 4.a ed. Vancouver (Washington); 1988. pp. 721-31. KOLL, B.S., y BROWN, A.E. «The changing epidemiology of infections at cancer hospitals». Clin Infect Dis, 1993; 17(Suppl 2): S322-8. LEW, D.P., y WALDVOGEL, F.A. «Osteomyelitis». N Engl J Med 1997; 336:999-1007. MACGREGOR, R.R., y GRAZIANI, A.L. «Oral administration of antibiotics: a rational alternative to the parenteral route». Clin Infect Dis, 1997; 24: 457-67. MANDELL, G.L.; BENETT, J.E., y DOLIN, R. Principles and practice of infections diseases. 4.a ed. New York, 1995. MARTIN, M.A. Epidemiology and clinical impact of gram-negative sepsis. Infect Dis Clin North Am, 1991; 5: 739-52. MCCABE, W.R.; KREGER, B.E., y JOHNS, M. «Typespecific and cross reactive antibodies in gramnegative bacteriemia». N Engl J Med, 1972; 287:262. MENSA, J.; GATELL, J.M.; JIMENEZ DE ANTA, M.T., y PRATS, G. Guía terapéutica antimicrobiana. – 723 – Terapéutica en enfermedades infecciosas 7.a ed., Barcelona: Masson, S.A., 1997. REESE, R.E., y BETTS, R.F. Manual MSD. Un planteamiento práctico de las enfermedades infecciosas. 3.a ed., Madrid: Jarpyo Editores, S.A., 1991. REYNOLDS, J.E.F. Ed. Martindale. The extra Pharmacopoeia. 31.a ed. London, 1996. ROGER, C., y BONE, M.D. «A critical evaluation of new agents for the treatment of sepsis». JAMA, 1991; 266: 1686-91. American Society of Health-System Pharmacists, Inc. AHFS Drug information. Bethesda; 1996. CASO PRACTICO 1 PLANTEAMIENTO JCM, paciente de 55 años, sin alergias conocidas, con los siguientes antecedentes: – diabetes mellitus insulinodependiente; – cirrosis hepática etílica con hipertensión portal; – pancreatitis crónica calcificada; – insuficiencia pancreática exocrina; – episodio de ictericia obstructiva (agosto-96); – colecistectomía y colédocoduodenostomía (agosto-96); – adenocarcinoma de páncreas con metástasis en mesocolon; intervención quirúrgica para realizar derivación gastroyeyunal (abril-97); – cuadro depresivo y desnutrición; – desde el alta en abril-97 permanece en su domicilio afebril y asintomático. Acude a Urgencias el 1/8/97 por fiebre desde hace tres días y escalofríos. Temperatura 39,4°; TA.: 100/70; pulso: 132. Se pide analítica y hemocultivo. Leucoc. 8.410 (3.700-10.800); neutróf.90,8% (39,0-71,0); linfoc. 5,4% (20,050,0); hematíes 4,15 (4,6-6,20). Se administran antitérmicos y remite la fiebre. Se diagnostica síndrome febril sin foco aparente y se envía al paciente a su domicilio. Al día siguiente (2/8) se recibe hemocultivo positivo para bacilos Gram (-) (pendiente identificación del germen) y se avisa al paciente para ingreso en el Servicio de Medicina Interna. En su casa seguía con picos febriles. Explorac. física. Temperatura: 38,4°C. TA.: 110/90; pulso: 84. No ictericia. Abdomen: cicatriz de laparotomía previa sin signos infecciosos. Resto de la exploración sin interés para el caso. Analítica: Leucoc.: 7.550 (3.700-10.800); Neutróf.: 81,8% (39,0-71,0); Linfoc.: 8,3% (20,0-50,0); Hematíes: 3,87 (4,6-6,2); Hb:11,9; Hcto.: 34,6; VCM: 89,5; Plaquet.: 198.000. Se pauta ceftriaxona IV, 1 g/12 h (dos dosis) para continuar luego con 1 g/24 horas. La fiebre remite en 24 h y el paciente permanece estable. El día 5/8 se confirma que el bacilo es Serratia marcescens sensible a ceftriaxona, cefotaxima y ciprofloxacino entre otros antibióticos. Los valores de la bioquímica de este día son: Glucosa: 522; GGT: 401; Fosfatasa alcalina: 1.066; bilirrubina, GOT, GPT, LDH y amilasa normales. Resultado del TAC abdominal: hallazgos sugestivos de pancreatitis crónica de larga evolución con práctica desaparición del tejido pancreático, dilatación importante del conducto pancreático y múltiples calcificaciones, más groseras a nivel de la cabeza pancreática. Se asocia a una dilatación importante de la vía biliar intra y extrahepática así como a una distensión – 724 – Manual de Farmacia Hospitalaria vesicular. El día 7/8 el paciente sigue estable y se cambia ceftriaxona iv por ciprofloxacino oral (500 mg/12 h), manteniéndose la terapia durante cuatro días más. El día 9/8 se autoriza permiso de fin de semana domiciliario hasta el día 11/8. Causa alta hospitalaria el 12/8/97. CUESTIONES – ¿Qué signos y síntomas de infección presenta el paciente? – ¿Por qué se elige la ceftriaxona IV como terapia empírica? – ¿Por qué se cambia de ceftriaxona a ciprofloxacino? – ¿Podría haberse tratado el paciente ambulatoriamente? DISCUSION Respecto a los signos de infección, el paciente presenta fiebre, escalofríos e hipotensión; en la analítica de urgencia aparece una desviación a la izquierda de la fórmula leucocitaria (neutróf. 90%). La sepsis queda confirmada por obtención de hemocultivo positivo sin llegar a objetivar el foco, aunque es probable su origen biliar: paciente portador de derivación gastroyeyunal desde abril/97, GGT y fosfatasa alcalina elevadas e informe de TAC abdominal correspondiente a este ingreso. Una vez recibido el hemocultivo positivo para un bacilo Gram (-) se pauta ceftriaxona, cefalosporina de 3.a generación, que tiene como una de sus indicaciones de elección el tratamiento de bacteriemia por gérmenes Gram (-). Con la dosis de 1g/24 h se alcanza un pico sérico de 123-150 mg/l y una concentración plasmática mínima de 4,6-9,6 mg/l que está por encima de la CMI para la mayoría de las enterobacterias. Con la pauta de 1 g/12 h el primer día de tratamiento se pretendió alcanzar niveles de antibiótico más altos en un corto período de tiempo, cuya necesidad, en este caso, podría ser cuestionada. Una vez aislado el germen causante (Serratia Marcescens, bacilo aerobio Gram (-) del grupo de las enterobacterias), y testada su sensibilidad a ciprofloxacino, el cambio de antibiótico parece justificado, puesto que el paciente está estable y tolera la vía oral. Pensando en una inminente alta hospitalaria, iniciar la terapia oral presenta clara ventaja sobre la continuación del tratamiento con ceftriaxona IV o IM. La posología de 500 mg/12 h de ciprofloxacino oral, en principio es adecuada, teniendo en cuenta los datos de CMI para Serratia (0,25 mg/l), y los picos séricos recogidos en la bibliografía (2,5 mg/l). El tratamiento antibiótico se ha mantenido durante doce días, lo cual se ajusta a la duración promedio establecida en la bibliografía para sepsis por Gram (-) no complicadas. Una vez conocido el germen causante de la infección y su sensibilidad a ciprofloxacino, y dada la evolución favorable del paciente, se habría podido instaurar la terapia oral a las 72 horas del inicio del tratamiento con ceftriaxona y plantear antes el alta hospitalaria (de hecho el paciente se va de fin de semana), consiguiendo así una atención sanitaria más coste-efectiva, siempre que la – 725 – Terapéutica en enfermedades infecciosas evolución del paciente se pudiera seguir con un sistema de atención domiciliaria desde el hospital. CASO PRACTICO II PLANTEAMIENTO CMC, varón de 72 años. Diagnosticado de Parkinson hace 20 años y a tratamiento con Sinemet. Deterioro psicoorgánico progresivo más intenso en los últimos 4 meses. Desde hace un mes no se comunica prácticamente con su familia; presenta incontinencia de esfínteres. Vida cama-sillón. 23/6/97: es traído al Servicio de Urgencias por presentar desde hace 48 horas aumento de volumen y calor en extremidad inferior izquierda (pie, rodilla, muslo). Presenta dolor al tacto y falta de movilidad. Temperatura: 38,6°C. TA: 120/70. Deshidratación cutáneo-mucosa. Resto de la exploración sin interés para el caso. Analítica: Leucoc.: 15.090 (neutróf.: 82%; linfoc.: 10,8%); Hematíes: 3,25 (4,6-6,2); Hb: 8,4; Hcto.: 26,7; VCM: 82; Plaquet.: 599.000. Bioquímica normal. Análisis de orina: incontables leucocitos/c, más de 50 hematíes/c, abundantes bacterias, nitritos positivos. 24/6: es ingresado en el Servicio de Medicina Interna con el siguiente diagnóstico: trombosis venosa profunda (TVP) y síndrome febril asociado a TVP, o infección urinaria. 25/6: Temperatura: 37,6°C. TA: 110/60. Situación similar pendiente de confirmación de TVP por flebografía. Se inicia tratamiento antibiótico empírico con piperacilina/tazobactam: 4 g/8h IV, sospechando infección de piel y partes blandas, infección urinaria o artritis séptica. 27/6: artropatía destructiva de cadera izda. (radiología) y TVP confirmada por flebografía. Urocultivo positivo para Staphylococcus aureus penicilina y ampicilina resistente y sensible a cloxacilina, cefotaxima, vancomicina y ciprofloxacino, entre otros. 30/6: confirmada mediante triple hemocultivo positivo bacteriemia por Staphylococcus aureus (penicilina y ampicilina resistente; meticilina, cloxacilina, clindamicina y ciprofloxacino sensible), con posible foco cutáneo (escara sacra) o artritis séptica. Se suspende piperacilina/tazobactam y se pauta cloxacilina: 2 g/6 h IV. 3/7: se informa por ecografía abdominal de la existencia de una imagen sugestiva de colección en psoas izdo., aconsejando su valoración mediante TAC. Después de tres días con cloxacilina se procede al cambio de ésta por clindamicina IV (600 mg/6 h) y ciprofloxacino IV (400 mg/12 h). 5/7: situación actual: bacteriemia por Staphylococcus aureus clínica y hemodinámicamente estable; artritis séptica de cadera izda.; y absceso en psoas izdo. 9/7: los hallazgos del TAC abdominopélvico se relacionan con artritis infecciosa de cadera izda. con extensión al psoas izdo. Afebril. 12/7: se informa de la existencia de diarrea en los últimos días. Se pide coprocultivo sospechando una sobreinfección por Clostridium difficile. Se pauta metronidazol (250 mg/6 h vía oral) y se ajusta la dosis de clindamicina a 600 – 726 – Manual de Farmacia Hospitalaria mg/8 h IV. 14/7: intervención quirúrgica (Girldestone y drenaje de psoas) en la que se dejan colocados dos gruesos drenajes, uno en la sustancia del psoas y otro en la articulación (se retiran a los cinco días, 19/7, sin complicaciones). Coprocultivo negativo. 15/7: se inicia dieta oral. 22/7: cultivo de tejido de granulación de cadera izda.: negativo; cultivo de fragmento de hueso y contenido del absceso: negativo. Sigue afebril. Después de 19 días se cambia el tratamiento antibiótico intravenoso a vía oral con la pauta de clindamicina 600 mg/8 h y ciprofloxacino 750 mg/12 h. Tratamiento para al menos seis semanas. 4/8: causa alta hospitalaria y se remite a su domicilio con el mismo tratamiento antibiótico. Acudirá a consulta de traumatología el 18/9 y de medicina interna el 17/10. 18/9: consulta: no refiere inflamación ni fiebre. CUESTIONES – ¿Por qué se instaura como tratamiento inicial la piperacilina/tazobactam? – ¿Por qué se pasa a cloxacilina una vez obtenidos los resultados de los cultivos? – ¿Por qué se cambia a clindamicina y ciprofloxacino? – ¿Por qué se mantiene durante tanto tiempo el tratamiento antibiótico? DISCUSION La piperacilina/tazobactam, ureidopenicilina de amplio espectro, se pautó como tratamiento del síndrome febril asociado a TVP, sospechando una posible infección de tejidos blandos (celulitis), infección urinaria o artritis séptica. Este antibiótico no parece el más adecuado en este caso, teniendo en cuenta además el origen extrahospitalario de la infección. Confirmada la sepsis por Staphylococcus aureus meticilín-sensible, se pauta cloxacilina (2 g/6 h IV), antibiótico beta-lactámico penicilinasa resistente de elección en el tratamiento de infecciones estafilocócicas. El pico sérico alcanzado con administraciones de 1g IV es de 70-100 mg/l, pero las concentraciones plasmáticas descienden rápidamente y son muy bajas al cabo de seis horas. Esto explica que el régimen posológico de este antibiótico pueda variar entre 1-3 g/4-6 horas vía endovenosa según la gravedad de la infección. Con la dosis de 2 g/6 horas se puede asegurar que la concentración plasmática esté siempre por encima de la CMI para el Staphylococcus aureus: 0,5 mg/l para cepas sensibles. Hay que tener en cuenta el mecanismo de acción tiempodependiente de los antibióticos betalactámicos. No obstante, muchos autores prefieren utilizar un intervalo posológico más corto (4 horas) para asegurar niveles superiores. La decisión del cambio a clindamicina y ciprofloxacino pudo estar condicionada por el diagnóstico confirmado de artritis séptica y una mayor comodidad en la continuación del tratamiento vía oral (la pauta oral de cloxacilina requeriría administrar dosis de 5-12 g/día). Ambos antibióticos son alternativas al uso de – 727 – Terapéutica en enfermedades infecciosas penicilinas en infecciones osteo-articulares causadas por cocos gram-positivos. Aunque existen estudios que demuestran la eficacia de la monoterapia con quinolonas en casos de osteomielitis, el aumento progresivo de la CMI y la aparición de resistencias han determinado que habitualmente se combinen las quinolonas con otros antibióticos, siendo rifampicina el más frecuentemente asociado. La elección de la clindamicina podría justificarse por los datos de concentración en hueso y líquido sinovial recogidos en la bibliografía para este antibiótico: 60-80% de las concentraciones séricas (notablemente más alta que la de cloxacilina: 65%), y de su grado de penetración, que no se ve afectado por la inflamación articular. Hay que considerar también la adecuada actitud terapéutica del drenaje quirúrgico, que contribuye a facilitar la difusión tisular de los antibióticos. De cualquier manera, conviene recordar que el antibiótico de primera elección en el tratamiento de infecciones osteo-articulares por Staphylococcus penicilín-resistente y meticilín-sensible continúa siendo cloxacilina. Cabe señalar que la dosis de clindamicina intravenosa es alta, si tenemos en cuenta que administraciones de 600 mg/8 h proporcionan picos séricos de 10 mg/l, y que las concentraciones séricas se mantienen en todo el intervalo por encima de la CMI para Staphylococcus aureus, que es inferior a 0,50 mg/l (concentración plasmática mínima a las 8 h: 1,10 mg/l). El uso de dosis más elevadas durante períodos de tiempo largos podría favorecer la aparición de efectos adversos. En este caso, concretamente, se sospechó que el episodio de diarrea estuviese relacionado con el uso del antibiótico (está documentada bibliográficamente la elevada incidencia de sobreinfección por C. difficile secundaria al uso de clindamicina y ciprofloxacino) y probablemente condicionase la disminución de la dosis de clindamicina a 600 mg/8 h IV. De hecho, se investigó la presencia de toxina de Clostridium difficile y se estableció tratamiento con metronidazol oral (aunque el resultado posterior del cultivo fue negativo y, la diarrea remitió a los dos días). La dosis de ciprofloxacino parece correcta para mantener en todo el intervalo posológico (12 h) concentraciones séricas por encima de la CMI (0,5 mg/l). Otro aspecto cuestionable sería la larga duración de la terapia intravenosa. La biodisponibilidad oral de clindamicina es del 90%, la de ciprofloxacino puede variar entre el 50 y el 80%. El paciente inicia tolerancia oral cuando lleva 12 días de tratamiento antibiótico endovenoso. A partir de este momento parece lógico pensar en un cambio de pauta de endovenosa a oral, que sería más cómoda para el paciente y más coste-efectiva para el hospital. Aunque todavía no existen demasiados estudios clínicos que confirmen la ventaja teórica de un tratamiento secuencial precoz en infección osteo-articular por S. aureus, algunos autores han obtenido buenos resultados utilizando tanto clindamicina por vía oral, como la asociación de ciprofloxacino con rifampicina. No se han encontrado trabajos en los que se utilicen clindamicina y ciprofloxacino asociados. En cuanto a la dosis y duración del tratamiento, está indicado que para – 728 – Manual de Farmacia Hospitalaria artritis séptica la terapia antibiótica ha de mantenerse entre 3 y 4 semanas, especialmente cuando la localización de la infección es en zonas profundas, con pocas posibilidades de drenaje y difícil acceso del antibiótico. Al tratarse de una infección severa, acompañada de una destrucción de cadera importante y bacteriemia, se pautaron los dos antibióticos en los límites superiores del rango de dosis aconsejado, y se mantuvo la terapia durante 6 semanas más a partir de la intervención quirúrgica. Si bien la duración del tratamiento parece claramente justificada, la conveniencia de asociar los dos antibióticos ante la presencia de un germen sensible podría ser cuestionada. – 729 –