ORAP FORTE®
Anuncio

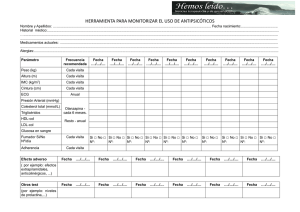
ORAP FORTE ® PIMOZIDA Comprimidos Venta bajo receta médica retenida COMPOSICIÓN: Cada comprimido contiene: Pimozida......... 4.00 mg Excipientes.....c.s.p. Sólo una pequeña fracción de Pimozida se excreta sin metabolizar por la orina. La mayor vía de eliminación de los metabolitos es renal. La vida media de eliminación de Pimozida en pacientes esquizofrénicos es de aproximadamente 55 horas. Existe una variación interindividual de más de 10 veces en el área área bajo la curva de nivel plasmático de pimozida y un grado de variación equivalente en los niveles plasmáticos máximos entre los pacientes estudiados. El significado de esto no esta clarificado, ya que existen pocas correlaciones entre nivel plasmático hallazgo clínico. INDICACIONES ACCIÓN TERAPÉUTICA: Neuroléptico Esquizofrenia, Psicosis hipocondríaca monosintomática, psicosis paranoide ACCIÓN FARMACOLÓGICA: CONTRAINDICACIONES Farmacodinámia ® Orap Forte , Pimozida, un derivado de la difenilbutilpiperidina con propiedades neurolépticas, siendo de gran utilidad en el tratamiento de pacientes esquizofrénicos crónicos. Puede administrarse en una dosis diaria única. Tiene menor potencia para inducir sedación e hipotensión. Pimozida mejora selectivamente los trastornos de la percepción y de la ideación. Promueve el contacto social, el interés, la iniciativa y el discernimiento. En estudios experimentales con individuos emocionalmente inestables, pimozida produce estabilización y mejora la motivación, los logros y la sensación de bienestar. El mecanismo de acción básico de la pimozida se relaciona con su acción sobre los receptores aminérgicos. Parecería ejercer una selectiva acción bloqueadora de los receptores dopaminérgicos centrales, alterando el ciclo metabólico de la noradrenalina sólo cuando se administran altas dosis. Los síntomas extrapiramidales típicos que producen otros neurolépticos también se observan con pimozida, pero produciría menos efectos de tipo autonómico. Como con otros neurolépticos, también se ha reportado con pimozida, efectos endocrinos y cambios en el electrocardiograma. Farmacocinética Después de la administración oral se absorbe más del 50% de la dosis de pimozida administrada. Los niveles máximos se producen, generalmente, a las 6 u 8 horas (rango= 4 - 12 horas) después de la administración. Pimozida parece pasar por un significativo primer paso metabólico. Pimozida es metabolizada extensamente, primeramente por N-dealquilación en el hígado. Se han identificado dos importantes metabolitos mayores: 1-(4-piperidil-)2-benzilimadazolinona y 4,4 bis (4-fluorofenil) ácido butírico. Estos metabolitos no poseen actividad antipsicótica. ® Se contraindica Orap Forte en depresión SNC, estados comatosos, y en aquellos pacientes con conocida hipersensibilidad a Pimozida. No debería administrarse en aquellos pacientes con trastornos depresivos o con síndrome de Parkinson. ® Se contraindica el uso de Orap Forte en pacientes con un intervalo QT congénitamente prolongado o en pacientes con antecedentes de arritmia cardiaca. Por lo tanto, se recomienda un ECG previo al tratamiento para excluir estas situaciones. ® Esta contraindicado el uso concomitante de Orap Forte con drogas inhibidoras de CYP 3A4 como antimicóticos azólicos, inhibidores de proteasas antivirales y antibióticos macrólidos. También se contraindica el uso concomitante con drogas inhibidoras de CYP 2A6 como la quinidina. La inhibición de uno o ambos sistemas del citocromo P450 puede resultar en un incremento de la concentración sanguínea de pimozida y aumentar las posibilidades de prolongación del intervalo QT. PRECAUCIONES Hipersensibilidad cruzada: Pacientes sensibles a agentes neurolépticos tales como haloperidol, loxapina, molindone, fenotiazinas, o tioxantinas pueden también ser sensibles a Pimozida. Carcinogenicidad Estudios experimentales en animales a dosis 50 veces las dosis máximas en humanos no se elevó el riesgo de carcinogenicidad. Tumorogenicidad: Estudios en animales de experimentación la administración de Pimozida incremento el riesgo de tumores benignos de glándula pituitaria y mamaria. Mutagenicidad: Pimozida no tiene actividad mutagénica. Gestación y reproducción: Fertilidad: Estudios en animales de experimentación mostraron un prolongado ciclo estrogénico y poco gestacional, pueden producir un retraso en la implantación tal como otros agentes antipsicóticos. Gestación: Estudios bien controlados aún no se han realizado en humanos. En animales de experimentación a dosis 8 veces las dosis máximas en humanos produjo retraso en el desarrollo fetal. Categoría FDA para gestación. Lactancia. No se conoce que Pimozida penetre a la leche materna, problemas en humanos no han sido reportados, sin embargo, existe el riesgo potencial para el desarrollo de tumor de las glándulas mamarias, los efectos cardiovasculares en el infante son desconocidos. Es aconsejable descontinuar la lactancia durante el tratamiento Pediatría. El uso y la eficacia de pimozida no han sido evaluados en niños, no se indica corrientemente pimozida en niños. Un inicio gradual del tratamiento en pacientes mayores de 12 años, es recomendable, dado que la información sobre seguridad y eficacia en esta edad es limitada. Geriatría: Estos pacientes usualmente requieren dosis iniciales bajas y aumentar gradualmente. Estos pacientes son más susceptibles de desarrollar hipotensión transitoria y mostrar aumento de la sensibilidad a los anticolinérgicos y aumento de los efectos sedativos de la Pimozida. Los pacientes más ancianos tienden a desarrolla síndromes extrapiramidales, especialmente parkinsonismo y diquinesia tardía. Dental. Los efectos anticolinérgicos periféricos de Pimozida pueden disminuir el flujo de saliva. Especialmente en pacientes de mediana edad y ancianos, esta situación contribuye a la formación de caries, enfermedad periodontal, candidiasis oral y disconfort. Las reacciones extrapiramidales inducidas por Pimozida resultan un incremento de la actividad motora de la cabeza, cuello y cara. Por lo que el tratamiento para ajustes oclusales y tratamiento del bruxismo pueden no ser fácilmente realizables. Las discrasias pueden resultar en el incremento de las infecciones, retraso en la cicatrización, y sangrado gingival. Si la leucopenia y trombocitopenia ocurren en trabajo dental tendrá que ser pospuesto hasta que el recuento sanguíneo retorne a lo normal. Los pacientes deben ser instruidos para una adecuada higiene bucal, incluyendo el adecuado uso de cepillos, hilos dentales y mondadientes. INTERACCIONES CON OTROS MEDICAMENTOS Y/O ALIMENTOS ® puede, en forma dosis-dependiente deteriorar el efecto Orap Forte antiparkinsoniano de la levodopa. La pimozida se metaboliza principalmente vía el sistema enzimático del citocromo P450 subtipo 3A4 (CYP 3A4 ) y en menor medida vía el subtipo CYP 2D6. Los datos obtenidos “in-vitro” indican que inhibidores especialmente potentes del sistema CYP 3A4 como antimicóticos azólicos, inhibidores de la proteasa antivíricos, los antibióticos macrólidos dado que producirán inhibición del metabolismo de la pimozida dando como resultado niveles plasmáticos de Pimozida marcadamente elevados. Los datos in vitro también revelan que la quinidina disminuye el metabolismo CYP 2D6- depediente de Pimozida. Pimozida tiene la siguiente información sobre interacciones: Amiodarona: riesgo incrementado de arritmias ventriculares cuando se administra pimozida con amiodarona evitar el uso concomitante. La Amiodarona tiene una larga vida media; es posible que exista una interacción entre drogas durante varias semanas (o aún meses) después de haber suspendido el tratamiento. Amprenavir: concentración plasmática de pimozida incrementada por el amprenavir (riesgo incrementado de arritmias ventriculares evitar el uso concomitante) . Antidepresivos, Tricíclicos: riesgo incrementado de arritmias ventriculares cuando se administra pimozida con antidepresivos tricíclicos, evitar el uso concomitante. Antimicóticos Imidazol:riesgo incrementado de arritmias ventriculares cuando se administra pimozida con imidazoles, evitar el uso concomitante. Antimicóticos, Triazol: riesgo incrementado de arritmias ventriculares cuando se administra pimozida con triazoles, evitar el uso concomitante. Aprepitant: evitar el uso concomitante con pimozida. Atazanavir: concentración plasmática de pimozida posiblemente incrementada por atazanavir, evitar el uso concomitante. Claritromicina: riesgo incrementado de arritmias ventriculares cuando se administra pimozida con claritromicina, evitar el uso concomitante. Disopiramida: riesgo incrementado de arritmias ventriculares cuando se administra pimozida con disopiramida, evitar el uso concomitante. Diuréticos: riesgo de arritmias ventriculares con pimozida incrementado por la hipopotasemia producida por los diuréticos (evitar el uso concomitante). Efavirenz: concentración plasmática de pimozida posiblemente aumentada por efavirenz (riesgo incrementado de arritmias ventriculares, evitar el uso concomitante). Eritromicina: posible riesgo de arritmias ventriculares incrementado cuando pimozida se administra con eritromicina, evitar el uso concomitante. Las interacciones no aplican a pequeñas cantidades de eritromicina usada tópicamente. Indinavir: concentración plasmática de pimozida posiblemente aumentada por indinavir (riesgo incrementado de arritmias ventriculares, evitar el uso concomitante). Ivabradina, Mefloquina y Moxifloxacino: riesgo incrementado de arritmias ventriculares cuando pimozida se administra con esas sustancias, evitar su uso concomitante. Nelfinavir: concentración plasmática de pimozida posiblemente aumentada por nelfinavir (riesgo incrementado de arritmias ventriculares, evitar el uso concomitante). Paroxetina: Concentración plasmática de pimozida posiblemente por paroxetina —evitar el uso concomitante. Fenotiazinas, Procainamida y Quinina : riesgo incrementado de arritmias ventriculares cuando pimozida se administra con esas sustancias, evitar el uso concomitante. Ritonavir, Saquinavir y Sertralina: concentración plasmática de pimozida aumentada con esas sustancias (riesgo incrementado de arritmias ventriculares, evitar el uso concomitante). Sotalol y Telitromicina: riesgo incrementado de arritmias cuando pimozida se administra con esas sustancias. RIESGO INCREMENTADO DE TOXICIDAD CON DROGAS MIELOSUPRESIVAS Inhibidores de ACE: efecto hipotensivo aumentado cuando los antipsicóticos se administran con inhibidores de ACE. Alcohol: efecto sedante incrementado cuando los antipsicóticos se administran con alcohol. Alfabloqueadores: efecto hipotensivo aumentado cuando los antipsicóticos se administran con alfa bloquedores. Amantita: riesgo incrementado de efectos secundarios extrapiramidales cuando los antimicóticos se administran con amantadita. Anestésicos generales: el efecto hipotensivo se eleva cuando los antimicóticos se administran con anestésicos generales. Receptotres antagonistas angiotensina II: el efecto hipotensivo se eleva cuando los antipsicóticos se administran con los receptores antagonistas de la angiotensina-II. Antiarrítmicos: riesgo incrementado de arritmias ventriculares cuando los antipsicóticos que alargan el intervalo QT son administrados con antiarrítmicos que alargan el intervalo QT intervalo. Antidepresivos tricíclicos: Los antipsicóticos aumentan la concentración plasmática de los tricíclicos—posiblemente aumenta el riesgo de arritmias ventriculares. Ansiolíticos e hipnóticos: el efecto sedante aumenta cuando los antipsicóticos se administran con ansiolíticos e hipnóticos. Apomorfina: Los antipsicóticos antagonizan los efectos de la apomorfina. Artémeter con Lumenfabtina: el fabricante de artémeter/lumefantrina aconseja evitar los antipsicóticos. Atomoxetina: riesgo incrementado de arritmias ventriculares cuando los antipsicóticos que alargan el intervalo QT se administran con atomoxetina. Barbituratos: los antipsicóticos antagonizan el efecto anticonvulsivante de los barbiruratos (el umbral convulsivo es más bajo). Bromocriptina: los antipsicóticos antagonizan los efectos hipoprolactinémicos y los efectos antiparkinsonianos de la bromocriptina. Cabergolina: Los antipsicóticos antagonizan los efectos hipoprolactinémicos y antiparkonsonianos de cabergolina. Bloqueadores de canales de calcio: Aumenta el efecto hipotensivo cuando los antisicoticos son administrados con bloqueadores del canal de calcio. Carbamazepina: Los antipsicóticos antagonizan el efecto anticonvulsivante de carbamazepina (umbral convulsivo disminuido). Cimetidina: Los efectos de los antipsicóticos posiblemente aumentados por cimetidina. Etosuximida: Los antipsicóticos antagonizan el efecto anticonvulsivante de etosuximida (umbral convulsivo disminuido). Levodopa: Los antipsicóticos antagonizan el efecto de levodopa. Memantina: Los efectos de los antipsicóticos posiblemente reducidos por memantina. Metildopa: Efecto hipotensivo aumentado cuando los antipsicóticos son administrados con metildopa (también se incrementa el riesgo de efectos extrapiramidales). Metoclopramida: Se incrementa el riesgo de efectos colaterales extrapiramidales cuando los antipsicóticos son administrados con metoclopramida. Analgésicos opiodes: Efectos hipotensivo y sedativo aumentados cuando los antipsicóticos son administrados con analgésicos opioides . Oxcarbazepina: Los antipsicóticos antagonizan el efecto anticonvulsivante de oxcarbazepina (umbral convulsivo disminuido). Pergolida: Los antipsicóticos antagonizan el efecto de pergolida. Fenitoína: Los antipsicóticos antagonizan el efecto anticonvulsivante de fenitoina (umbral convulsivo disminuido). Pramipexola: El fabricante de pramiprexole aconseja evitar los antipsicóticos (antagonismo de efecto). Primidona: Los antipsicóticos antagonizan el efecto anticonvulsivante de primidona (umbral convulsivo disminuido). Ritonavir: La concentración plasmática de antipsicóticos posiblemente incrementada por ritonavir. Ropinirola: El fabricante de ropinirola aconseja evitar antipsicóticos (antagonismo de efecto). Rotigotina: El fabricante de rotigotina aconseja evitar antipsicóticos (antagonismo de efecto). Sibutramina: Riesgo incrementado de toxicidad del SNC cuando los antipsicóticos son administrados con sibutramina (el fabricante de sibutramina aconseja evitar el uso concomitante). Sodio oxibato: Los antipsicóticos posiblemente aumentan los efectos de sodio oxibato. Simpaticomiméticos: Los antipsicóticos antagonizan el efecto hipertensivo de los simpaticomimeticos. Tetrabenazina: Riesgo incrementado de efectos Colaterales extrapiramidales cuando las antipsicóticos son administrados con tetrabenazina . Tramadol: Riesgo incrementado de convulsiones cuando los antipsicóticos son administrados con tramadol. Valproato: Los antipsicóticos antagonizan el efecto anticonvulsivante de valproato (umbral convulsivo disminuido). EXÁMENES DE LABORATORIO: Elevados niveles de pimozida puede incrementar el riesgo de prolongación de intervalo QT. Los posibles efectos aditivos del uso concomitante de otras drogas conocidas por prolongar los intervalos QT (otros antipsicóticos, algunas drogas antiarrítmicas) deberían ser considerado en aquellos pacientes que reciben tratamiento a largo ® plazo con Orap Forte Los disturbios electrolíticos, preferentemente hipokalemia, también deben ser considerados como un factor de riesgo. Las pruebas inmunológicas en orina para el embarazo: pimozida puede resultados falso positivo. ADVERTENCIAS Excitación Picomotriz Los estudios clínicos realizados con pimozida indican que no es o es muy poco eficaz en el manejo de agitación, excitación y ansiedad severa. Patología Hepática. ® Se recomienda precaución al administrar Orap Forte a pacientes con patología hepática ya que Pimozida se metaboliza en el hígado. Monitoreo cardíaco: Como con otros neurolépticos, se han reportados casos de muerte súbita e inesperada con Pimozida, habiéndose usado, en casi todos los casos, en dosis superiores a los 20 mg por día (véase SOBREDOSIS). ® En aquellos pacientes que estuvieran recibiendo Orap Forte en dosis superiores a los 16mg/día, se debe realizar una evaluación periódica de la función cardíaca, principalmente ECG. Si aparecieran cambios en la repolarización (prolongación del intervalo QT, cambios en la onda T o aparición de onda U) o arritmias, se debería ®. reconsiderar la necesidad de un tratamiento con Orap Forte Estos pacientes ® deberían ser cuidadosamente monitoreos y la dosis Orap Forte preferentemente reducida. Respuesta al tratamiento / Abandono: En esquizofrenia, la respuesta al tratamiento con drogas antipsicóticos puede verse demorada. Si las drogas son discontinuadas, la recurrencia de síntomas puede no hacerse aparente hasta después de varias semanas o meses. Los síntomas de abandono brusco del tratamiento incluyen náuseas, vómitos, signos de diskinesia transitoria e insomnio; sin embargo, estos fueron raramente descritos después del abandono abrupto de drogas antipsicóticas en altas dosis. Es aconsejable el abandono gradual del tratamiento. Efectos sobre la capacidad para conducir vehículos y/u operar maquinarias ® Orap Forte puede alterar el alerta mental, especialmente en la fase inicia1 del tratamiento. Estos efectos pueden potenciarse por el alcohol. Los pacientes deben ser prevenidos sobre los riesgos de sedación y aconsejados de no conducir u operar maquinarias durante el tratamiento hasta que su susceptibilidad sea establecida. INCOMPATIBILIDADES. Ninguna conocida REACCIONES ADVERSAS Síntomas extrapiramidales Al igual que con todos los neurolépticos, pueden producirse síntomas extrapiramidales, tales como temblor, rigidez, hipersalivación, bradiquinesia, acatisia, distonía aguda. Se pueden prescribir, según necesidad, drogas antiparkinsonianas de tipo anticolinérgico, pero éstas no deberán indicarse rutinariamente como medida preventiva. Disquinesia tardía Como todos los antipsicóticos, la disquinesia tardía puede aparecer en algunos pacientes con tratamiento de larga duración o después de la interrupción del tratamiento. El síndrome se caracteriza principalmente por movimientos rítmicos involuntarios de la lengua, cara, boca o mandíbula. En algunos pacientes las manifestaciones pueden ser permanentes. El síndrome puede quedar enmascarado cuando se reinstituye el tratamiento, cuando se aumenta la dosis o cuando se cambia a otro antipsicótico. El tratamiento debe discontinuarse tan pronto como sea posible. Síndrome hipertermia maligna ® Al igual que con otros neurolépticos, Orap Forte ha sido asociado con síndrome de hipertermia maligna, una respuesta idiosincrática caracterizada por hipertermia, rigidez muscular generalizada, inestabilidad autonómica, alteración de la conciencia. En general, la hipertermia constituye un signo precoz de este síndrome. El tratamiento antipsicótico deberá descontinuarse inmediatamente y se debe instituir adecuadas medidas de sostén y monitoreo cuidadoso. Otros efectos a nivel del Sistema Nervioso Central Los efectos hormonales de los neurolépticos incluyen hiperprolactinemia, la cual puede causar galactorrea, ginecomastia, oligo o amenorrea e impotencia. Muy raramente, se han reportado casos de hiponatremia debido a Síndrome de Secreción Inadecuada de Hormona Antidiurética (SSIFHA) o polidepsia psicógena. Efectos cardiovasculares Muy raramente puede producirse hipotensión. La prolongación del intervalo Q-T y/o arritmias ventriculares han sido raramente reportado, y predominantemente se observan con altas dosis y en pacientes predispuestos. Miscelánea Son excepcionales las reacciones de hipersensibilidad tales como rash cutáneo. Otros efectos adversos reportados son: mareos o vértigo, debilidad, sequedad bucal, sudoración excesiva, glucosuria, desregulación de la temperatura corporal y síntomas gastrointestinales, tales como náuseas o constipación. Datos Ensayos Clínicos Datos Doble Ciego, Controlados con Placebo- Reacciones Adversas a la Droga Reportadas con Incidencia de > 2% La seguridad de Orap fue evaluada en 299 sujetos que participaron en 7 ensayos clínicos doble ciego placebo-controlados. La información presentada en esta sección fue derivada de datos combinados. La población específica de pacientes en los diferentes ensayos consistió de pacientes con esquizofrenia, pacientes con psicosis límite o trastornos conductuales. Reacciones Adversas a la Droga (ADRs) reportadas por ≥2% de sujetos tratados con Orap en estos ensayos son mostradas en la Tabla 1. Datos Controlados por Comparador Activo – Reacciones Adversas a la Droga Reportadas con Incidencia ≥2% La seguridad de Orap fue evaluada en 303 pacientes que participaron en 11 estudios doble ciego con comparador. La información presentada en esta sección fue derivada de datos combinados. La población de pacientes específica en los diferentes ensayos consistió de pacientes (crónicos) con esquizofrenia o pacientes con otras psicosis. Reacciones Adversas a la Droga (ADRs) reportada por ≥2% de sujetos tratados con Orap en estos ensayos y no enumeradas en la Tabla 1 se muestran en la Tabla 2. Tabla 1. Reacciones Adversas a la Droga Reportadas por ≥2% de sujetos tratados con ORAP en 7 Ensayos Clínicos Doble Ciego, Controlados con Placebo de Orap Sistema/Organo Clase Témino Preferido Trastornos de Metabolismo y Nutricion Trastornos Anorexia Trastornos siquiatricos Insomnio Trastornos del Sistema Nervioso Mareos Somnolencia Cefalea Temblor Letargo Trastornos Oculares Visión borrosa Trastornos Gastrointestinales Constipación Boca Seca Vomitos Trastornos de la Piel y Tejidos Subcutáneos Hiperhidrosis Hiperactividad de las glándulas sebáceas Trastornos Renal y Urinario Nocturna Poliacuria Trastorno del Sistema Reproductivo y Mamas Disfunción Erectil Trastornos Generales y del Sitio de Administración Postración Orap (n=165) % PLACEBO (n=134) % 6 1 7 2 11 11 7 4 3 6 7 4 1 1 2 0 7 5 3 1 2 1 13 3 7 1 12 7 6 2 2 1 2 1 Tabla 2. Reacciones Adversas a la Droga reportadas por ≥2% de sujetos tratados con Orap en 11 Ensayos Clínicos (Estudios Doble Ciego con Comparador) de Orap Sistema / Órgano Clase Término Preferido Trastornos Psiquiátricos Depresión Agitación Desasosiego Trastornos del Sistema Nervioso Trastorno extrapiramidal Acatisia Trastornos Gastrointestinales Hipersecreción salival Trastornos del Tejido conectivo y musculoesqueléticos Rigidez muscular Orap (n=303) % 2 2 2 9 3 7 9 Datos Controlados Placebo- y Comparador Activo – Reacciones Adversas a la Droga Reportadas con Incidencia <2% ADRs adicionales que ocurrieron en <2% de sujetos tratados con Orap en cualquiera de los sets de datos clínicos de arriba se enumeran abajo en la Tabla 3. Tabla 3. Reacciones Adversas a la Droga Reportadas por <2% de Sujetos Tratados con Orap en Estudios Clínicos (Estudios Doble Ciego con Comparador Placebo) de Orap Sistema / Órgano Clase Término preferido Trastornos del Sistema Nervioso Bradiquinesia Rigidez en rueda dentada Disquinesia Distonía Disartria Trastornos oculares Oculogiración (movimientos circulares de los ojos) Trastornos del tejido conectivo y Musculoesqueléticos Espasmos del músculo Trastornos de la Mama y del Sistema Reproductivo Amenorrea Trastornos Generales y Condiciones en el lugar de Administración Edema de la cara Datos Post comercialización Los primeros Eventos Adversos identificados como ADRs durante la experiencia post comercialización con Orap están incluidos en las Tablas 4 y 5. En cada tabla, las frecuencias son proporcionadas de acuerdo al siguiente criterio: Muy común ≥1/10 Común ≥1/100 a <1/10 Poco Común ≥1/1,000 a <1/100 Raro ≥1/10,000 a <1/1,000 Muy raro <1/10,000, including isolated reports En la Tabla 4, los ADRs son presentados por categoría de frecuencia basados en tasas de repote espontáneos, mientras que en la Tabla 5, los mismos ADRs son presentados por categoría de frecuencia basados en la incidencia en los ensayos clínicos cuando se conoce. [Nota para Regulatorios: Los eventos individuales enumerados en cada una de las dos tablas siguientes son idénticos. La diferencia entre las dos tablas es la fuente de información usada para estimar la categoría de frecuencia para cada evento, la cual es la tasa de reporte espontáneo en la Tabla 4 y la incidencia exacta ya sea en un estudio epidemiológico o en un ensayo(s) clínico(s) en la Tabla 5. Cuando se deriva una etiqueta local del CCDS, solamente una de estas dos tablas debería ser seleccionada para inclusión en la Sección da datos Post comercialización basado en requerimientos regulatorios locales/ pautas. Tabla 4: Reacciones Adversas a la Droga Identificadas Durante la Experiencia Post comercialización con Orap por la Estimada Categoría de Frecuencia de Tasas de Reportes Espontáneos Trastornos endocrinos Muy raro Hiperglicemia (en pacientes con diabetes pre existente), hiperprolactinemia, prolactina aumentada en la sangre Trastornos Psiquiátricos Muy raro Libido disminuida Trastorno del Sistema Nervioso Muy raro Síndrome neuroléptico maligno, convulsión tipo gran mal, disquinesia tardía Trastornos cardíacos Muy raro torsade de pointes, fibrilación ventricular, taquicardia ventricular Trastornos del tejido Subcutáneo y de la piel Muy raro urticaria, prurito, sarpullido Trastornos del Tejido Conectivo y Musculoesqueléticos Muy raro Rigidez de la nuca Trastornos Renal y Urinario Muy raro glicosuria Trastornos de la Mama y del Sistema Reproductivo Muy raro galactorrea, ginecomastia Trastornos Generales y Condiciones en el lugar de Administración Muy raro hipotermia Investigaciones Muy raro Prolongación del intervalo QT en el electrocardiograma, electroencefalograma anormal Table 5: Reacciones Adversas a la Droga Identificadas Durante la Experiencia Post comercialización con Orap por Estimada Categoría de Frecuencia de Datos de Ensayos Clínicos respuesta en etapas de 2–4 mg a intervalos de no menos de 1 semana; máximo 16 mg al día; ANCIANOS la mitad de la dosis usual de inicio. Trastornos endocrinos No conocidos hiperglicemia (en pacientes con diabetes pre existente), hiperprolactinemia, aumentada prolactina en la sangre Síntomas SOBREDOSIS Trastornos Psiquiátricos No conocido Líbido disminuida Trastorno del Sistema Nervioso No conocido Sídrome neuroléptico maligno, convulsión tipo gran mal, disquinesia tardía Trastornos cardiacos No conocidos torsade de pointes, fibrilación ventricular, taquicardia ventricular Trastornos del Tejido Subcutáneo y de la Piel No conocidos urticaria, prurito, sarpullido Trastornos del tejido Conectivo y Muscoloesqueléticos No conocido Rigidez de la nuca Trastornos Renal y Urinario No conocido glicosuria Trastornos de la Mama y del Sistema Reproductivo No conocido galactorrea, ginecomastia Trastornos Generales y Condiciones en el lugar de la administración No conocido hipotermia Investigaciones No conocidas ® En general, los signos y síntomas de sobredosis con Orap Forte serían una exageración de los conocidos efectos farmacológicos conocidos, siendo los más notables los síntomas extrapiramidales. Deberá considerarse el riesgo de arritmias cardíacas, posiblemente asociadas con una prolongación del intervalo QT. Si éstas arritmias son severas, se podrán asociar a hipotensión y colapso circulatorio. Tratamiento ® No existe un antídoto especifico para Orap Forte . Se recomienda lavado gástrico, una vía aérea permeable y , de ser necesario, respiración asistida. Se debe realizar monitoreo electrocardiográfico inmediato y continuarlo hasta que el electrocardiograma vuelva a la normalidad. Las arritmias severas deberán ser tratadas con un tratamiento apropiado antiarrítmico. La hipotensión o el colapso circulatorio asociados pueden contrarrestarse con medidas de sostén como la administración de fluidos intravenosos, plasma o albúmina concentrada y vasopresores (como dopamina o dobutamina). En casos de síntomas extrapiramidales severos, se deberá administrar medicación ® antiparkinsoniana. Debido a la prolongada vida media de Orap Forte , aquellos pacientes que hayan tomado una sobredosis deberán ser observados durante por lo menos 4 días. CONDICIONES DE ALMACENAMIENTO Conservar a temperatura entre 15 °C y 30 °C PRESENTACIONES ® Orap Forte se presenta en envases conteniendo 2,4,10,20 y 60 comprimidos. Prolongación del intervalo QT en el electrocardiograma, electroencefalograma anormal DOSIS Esquizofrenia, ADULTOS y NIÑOS mayores de 12 años, inicialmente 2 mg al día, aumentada de acuerdo a la respuesta en etapas de 2–4 mg a intervalos de no menos de 1 semana; rango usual de dosis 2–20 mg al día; ANCIANOS la mitad de la dosis usual de inicio. Psicosis hipocondríaca monosintomática, psicosis paranoide , ADULTOS y NIÑOS mayores de 12 años, inicialmente 4 mg al día, aumentada de acuerdo a la MANTÉNGASE FUERA DEL ALCANCE DE LOS NIÑOS Importado por JOHNSON & JOHNSON DEL PERÚ S.A. Av. Canaval y Moreyra 480 piso 13 (APROBADO DIGEMID San Isidro Lima – Perú 17.02.2009) MAI73202-9 SEGURIDAD