quemaduras
Anuncio

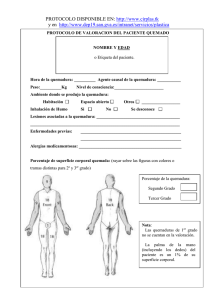
JEFATURA DE RESIDENTES DE PEDIATRÍA 2009-2010 GUÍAS PEDIÁTRICAS ATENCIÓN INICIAL DEL PACIENTE QUEMADO EN PEDIATRÍA Se define como quemadura a la lesión producida por agentes térmicos, químicos, eléctricos o radiantes que originan una variación térmica local, con daño o destrucción de los tejidos expuestos (piel, mucosas y eventualmente tejidos más profundos), en forma accidental o voluntaria. A una temperatura de 44ºC no se produce la destrucción de los tejidos durante un período de contacto de alrededor de 6 horas. Superado este límite se produce destrucción tisular, con alteraciones inflamatorias locales y generales, comprometiendo seriamente la homeostasis del niño afectado e influyendo en su crecimiento y desarrollo posterior. ETIOLOGÍA AGENTES FÍSICOS QUEMADURAS TÉRMICAS AGENTES QUÍMICOS QUEMADURAS ÁCIDAS AGENTES RADIANTES QUEMADURAS SOLARES (ácido sulfúrico) Por sólidos (metales) Por soluciones acuosas calientes (té, leche, agua, sopa) Por soluciones oleosas calientes (aceite, grasa) Por soluciones inflamables (nafta, kerosene, solventes) Por fuego QUEMADURAS ALCALINAS (soda cáustica) QUEMADURAS POR FUEGOS ARTIFICIALES QUEMADURAS TERAPÉUTICAS (rayos) QUEMADURAS NUCLEARES (explosión atómica) QUEMADURAS ELÉCTRICAS (descarga eléctrica de alto y bajo voltaje) DISTRIBUCION SEGÚN ETIOLOGIA 75%: escaldaduras 20%: fuego 5%: eléctricas EPIDEMIOLOGÍA 189 Las quemaduras predominan entre los 12 y 24 meses de edad, coincidiendo con el comienzo de la deambulación. Son una causa importante de morbimortalidad. Los accidentes son habitualmente domésticos, siendo la cocina el ámbito más peligroso en el hogar. En los niños pequeños se agrega el problema que a veces no pueden separarse del objeto que causa la lesión, lo que produce una quemadura profunda. El hacinamiento, la precariedad de las instalaciones utilizadas como fuente de calor o energía, el uso intradomiciliario de combustible, etc., favorecen la presentación de quemaduras. Las lesiones más frecuentes en los niños menores de 5 años son las escaldaduras o quemaduras con líquidos calientes. Los niños mayores suelen sufrir quemaduras por manipulación de sustancias inflamables y por fuego. En un menor porcentaje son víctimas de agresión (maltrato). Los niños sufren más lesiones que las niñas en todos los grupos etáreos, en una relación 2:1. Hay una tendencia estacional, con un marcado pico invernal (aumento masivo del consumo de alimentos calientes y artefactos de calefacción) y otro pico de menor jerarquía alrededor de las fiestas de fin de año (uso de artefactos de pirotecnia). La mayor parte de las lesiones mortales se relacionan con quemaduras por fuego y lesiones por inhalación. Un tercio de las lesiones panfaciales por fuego cursan con síndrome inhalatorio. FISIOPATOLOGÍA La injuria térmica inicial produce en los tejidos comprometidos zonas de necrosis por coagulación y muerte celular. Además, se desencadenan alteraciones en los distintos sistemas, cuya comprensión es importante para realizar un tratamiento adecuado: ALTERACIONES HIDROELECTROLÍTICAS La alteración de la permeabilidad vascular induce pérdidas de agua, proteínas y electrolitos del intravascular al intersticio, generando trastornos en el medio interno y en la hemodinamia. ALTERACIONES CARDIOPULMONARES En forma inmediata posterior a una quemadura disminuye el gasto cardíaco, debido a la disminución del retorno venoso por hipovolemia y al aumento de la resistencia vascular periférica. La hipovolemia se produce porque, debido al daño tisular, aumenta la permeabilidad capilar en todo el árbol vascular, pasa agua, electrolitos y proteínas al intersticio de todos los tejidos, y se forma edema. Al principio no se afecta la contractilidad cardíaca, pero en las fases finales del shock se ha podido aislar un factor plasmático que deprime dicha contractilidad. Luego de una reanimación adecuada con líquidos el gasto cardíaco permanece un tiempo en el límite inferior a lo normal. Un fenómeno frecuente en niños es la hipertensión arterial secundaria a la injuria térmica (relacionada con la liberación de renina angiotensina), principalmente en quemados con fuego. El compromiso pulmonar puede ser secundario a quemadura de la vía aérea por inhalación, aspiración, sepsis o traumatismo concurrente. La presencia de signos de lesión pulmonar al principio de la evolución es un indicador de mal pronóstico. 190 ALTERACIONES RENALES Se produce disminución del flujo plasmático renal y de la velocidad de filtrado glomerular, por lo que hay oliguria y disfunción tubular transitoria. Aumenta entonces la secreción de ADH y aldosterona, lo que reduce aún más la formación de orina, aumentando la reabsorción tubular de Na y la excreción de K. La antidiuresis es máxima las primeras 12 a 24 horas después de una quemadura, pero puede persistir unos días. Puede aparecer fallo renal por liberación de mioglobina (en quemados críticos, por lisis muscular) o de hemoglobina (en aspiración de gases), aunque no es frecuente. Más tarde el flujo plasmático renal aumenta coincidiendo con el estado hipermetabólico. ALTERACIONES HEMATOLÓGICAS Se produce hemólisis por el calor (se afecta el 10% de los eritrocitos circulantes), aunque al inicio el hematocrito está concentrado por la hipovolemia. Puede haber complicaciones hemorrágicas y trombóticas relacionadas con patología tisular local, no con alteraciones de la coagulación sistémica. En casos graves se produce CID con hemorragia generalizada. ALTERACIONES DEL SNC Se producen por hipoxia debido a inhalación de humo e intoxicación con monóxido de carbono. ALTERACIONES GASTROINTESTINALES Se producen úlceras gástricas o duodenales por estrés y en casos críticos hay alteraciones hepáticas. ALTERACIONES INMUNOLÓGICAS La lesión térmica se asocia con una serie de trastornos en la inmunidad celular y humoral que sumadas a la pérdida de la barrera externa (piel) aumenta el riesgo de infección. ALTERACIONES METABÓLICAS Existe aumento del consumo de oxÍgeno (hipermetabolismo), balance proteico negativo (catabolismo) y pérdida de peso (desnutrición). DISFUNCIÓN MULTISISTÉMICA Puede presentarse en el transcurso de la evolución insuficiencia renal, hepática, pulmonar o miocárdica, siendo el fallo multiorgánico una de las principales causas de muerte. SEMIOLOGÍA DE LA LESIÓN 191 Las quemaduras se clasifican según la profundidad y la extensión, lo cual nos indica su gravedad. La evaluación adecuada de las lesiones es de enorme trascendencia ya que los criterios de atención e internación dependen de una correcta categorización de la severidad de la quemadura. Para realizar dicha evaluación deben quitarse ropas o vendajes y colocar sobre sábanas estériles. P ROFUNDIDAD. Hay tres tipos de quemaduras: Tipo A: afecta sólo la epidermis, respetando la dermis, por lo que la restitución es ad-integrum en 7 a 10 días. Tipo AB: se extiende hasta el tejido dérmico, pero la dermis residual permanece viable, existiendo la posibilidad de recuperación a partir de los anexos en 15 a 20 días. Puede evolucionar hacia el tipo A o B, por lo que es importante tratar el edema, evitar la sobrehidratación, las sobreinfecciones, el decúbito, y realizar un soporte nutricional adecuado. Tipo B: destruye toda la dermis, dejando expuesto el tejido celular subcutáneo; produce necrosis profunda y puede llegar al hueso. Recordar que las quemaduras en general no son homogéneas en cuanto a la profundidad de la herida y su aspecto puede cambiar de un día para el otro. La herida de la quemadura es dinámica, y la isquemia dérmica progresiva puede causar lesiones más profundas que las observadas originalmente. TIPO A Superficial 1º grado AB Intermedia 2º grado LESIÓN COLOR SENSIBILIDAD EVOLUCIÓN Eritema Flictena Rojizo Hiperalgesia Regeneración Flictena Escara intermedia Rosado blanquecino Hipoalgesia Intermedia Escara profunda Blanco nacarado Pardo/negro Analgesia Escara B Profunda 3º grado CURACIÓN Restitución adintegrum en 7 a 10 días Puede evolucionar a A oB Va al injerto Nunca forma piel RESULTADO ESTÉTICO Excelente Intermedio Deficiente E XTENSIÓN. Para valorar la extensión pueden utilizarse distintos gráficos: Gráficos tipo "mono": los porcentajes de la superficie corporal correspondientes a cabeza y miembros se modifican según las distintas edades. Son los que se utilizan en nuestro hospital. Regla de los nueve (modificación para menores de 10 años): este método es muy útil cuando no se cuenta con los gráficos tipo “mono”. Se le asigna un porcentaje fijo a los miembros superiores (9% cada uno, sumando la parte anterior y posterior ) y a la región tóraco-abdominal (36%, sumando la región anterior y posterior), y porcentajes variables para cabeza y miembros inferiores (a los diez años se le asigna un 9% a la cabeza y un 18% a cada miembro inferior, y a partir de ahí por cada año que se desciende se le resta un 1% a los miembros inferiores y se le agrega un 1% a la cabeza). AÑOS %CABEZA %M.INF. 0 19 26 1 18 27 2 17 28 3 16 29 4 15 30 5 14 31 6 13 32 7 12 33 8 11 34 9 10 35 10 9 36 Regla de la palma de la mano: la cara palmar y los dedos de la mano del paciente equivalen al 1% de su superficie corporal. Es útil en quemaduras pequeñas o de 192 distribución irregular y en quemaduras muy extensas para estimar las áreas sanas y deducir el área quemada por descarte. En base a la estimación conjunta de la extensión y la profundidad de la quemadura se puede categorizar la severidad de un paciente quemado según grupos de riesgo utilizando diferentes scores: CLASIFICACIÓN DE GRUPOS DE GRAVEDAD DE BENAIM % tipo A % tipo AB % tipo B RIESGO DE VIDA Grupo I hasta 10% hasta 5% hasta 1% Nulo Grupo II 11 a 30% 6 a 15% 2 a 5% Escaso Grupo III 31 a 60% 16 a 40% 6 a 20% Alto Grupo IV > 60% > 40% > 20% Máximo ÍNDICE DE GARCÉS (40 - Edad) + % Tipo A + Doble % Tipo AB + Triple % Tipo B Grupo I (Leve): de 21 a 60 puntos. Grupo II (Moderado): de 61 a 90 puntos. Grupo III (Grave): de 91 A 120 puntos. Grupo IV (Crítico): más de 120 puntos. GRUPO I (LEVE): es de manejo ambulatorio. Se deben otorgar pautas de alarma: consultar si tiene fiebre, vómitos o algún cambio en la herida. Indicar analgesia con ibuprofeno (no ácido acetilsalicílico) y abundante líquido. Citar para evaluación y curación por consultorio externo de quemados (martes, jueves y sábado a las 7:30 horas). Se internarán en caso de compromiso de zona especial (cara, cuello, manos, pies, genitales o superficies articulares), quemadura eléctrica o sospecha de maltrato. La presencia de signos de infección o mala evolución local es un criterio adicional de internación. GRUPO II (MODERADO): es generalmente de manejo ambulatorio, excepto que presenten indicación específica de internación: quemadura eléctrica o química compromiso de zona especial (cara, cuello, manos, pies, genitales o superficies articulares) quemaduras circunferenciales que en su evolución pudiera requerir cirugías descompresivas de urgencia (escarotomías o fasciotomías) neonatos complicaciones locales (infección) o generales (deshidratación, sepsis, desnutrición aguda) patología previa relevante (desnutrición, inmunocompromiso, enfermedad metabólica (diabetes), respiratoria grave, cardiológica, etc.) o lesiones concomitantes (síndrome inhalatorio, politraumatismo, etc.). GRUPOS III Y IV (GRAVE-CRÍTICO): debe internarse en Unidad de Cuidados Intensivos de Quemados. 193 En líneas generales, todo paciente pediátrico quemado con compromiso mayor al 10% de SCQ (en menores de 1 año se reduce a mayor al 7% de SCQ) o sospecha de síndrome inhalatorio, quemadura eléctrica o maltrato, debe de ser internado. TRATAMIENTO INICIAL EN EL SITIO DEL ACCIDENTE El primer paso es SEPARAR a la víctima de la noxa para limitar el daño y retirarla del lugar para evitar la aspiración de humo y gases. Se debe estabilizar las vías respiratorias y prevenir el colapso pulmonar y hemodinámico: ABCDE. Evitar que el paciente corra (para no avivar las llamas). Debe ser cubierto con una frazada o saco para extinguir cualquier llama residual. En caso de quemadura eléctrica desconectar la fuente de suministro eléctrico. En las quemaduras térmicas quitar las vestiduras (con excepción de la que se encuentre adherida a la piel), sumergir o irrigar con agua fría la zona quemada (no hacerlo en quemaduras extensas o en niños muy pequeños por el riesgo de hipotermia). En las quemaduras químicas irrigar en forma profusa y a presión (no sumergir). El material fundido adherente (alquitrán, metal) debe ser enfriado pero se deja en su lugar. No debe colocarse ningún tipo de ungüento, pomada o medicación casera en la quemadura. Todo paciente con quemadura grave, sospecha de síndrome inhalatorio, lesiones asociadas o alteración del estado de conciencia, deberá ser trasladado inmediatamente a un centro especializado en quemados. Si dicho centro está a más de 30 minutos de distancia, deberá ser trasladado al hospital más cercano para evaluación y estabilización hemodinámica previa a su traslado. Si dicho centro está a más de 60 minutos (o más de 100 km) de distancia, o el paciente presenta algún grado de complicación, será conveniente efectuar el transporte por vía aérea. Es importante asegurar la estabilidad hemodinámica del paciente y las condiciones de traslado, pero se debe evitar retrasar su llegada al centro especializado más allá de las primeras 24 horas. Recordar que un traslado en condiciones inadecuadas puede signar el pronóstico de un paciente quemado. Previo al traslado las quemaduras deberán cubrirse con sábanas limpias y se deberá realizar una breve anamnesis del accidente para descartar lesiones asociadas, puesto que el trauma concomitante es muy frecuente. Recordar mantener inmovilizada la columna cervical cuando se sospecha lesión de la misma. SOLICITAR Y CUMPLIR SUGERENCIAS del centro de referencia. TRATAMIENTO DURANTE EL TRANSPORTE Luego de la reanimación y estabilización (ABCDE), las normas básicas para el traslado de un paciente pediátrico con quemaduras graves son: Vía aérea permeable: aportar O2 al 100% con máscara en todo quemado grave, especialmente ante sospecha de síndrome de inhalación, e intubar precozmente si hay alteración del estado de conciencia o del patrón respiratorio o signos de 194 edema de vía aérea superior, ya que este suele ser rápidamente progresivo (sibilancias, broncorrea, ronquera y tos seca). Asegurar vía endovenosa y ritmo de infusión: en quemaduras mayores al 10 o 15% de superficie corporal, puede desarrollarse rápidamente shock hipovolémico si se retrasa la administración adecuada de líquidos, por tal motivo deben colocarse una o dos vías venosas de buen calibre, preferentemente centrales, previo al traslado, para infundir soluciones isotónicas (Ringer lactato o solución fisiológica); deben colocarse de preferencia por debajo de piel no quemada, pero si no es posible debe hacerse a través de la quemadura. En todo quemado grave mayor al 40% deberá indicarse un aporte inicial a un ritmo de 20 ml/kg/hora o 500 ml/m2/hora durante las primeras 2 o 3 horas, hasta que pueda efectuarse una evaluación más precisa de la extensión de la lesión para ajustar el plan de hidratación. Evitar la hipotermia: el paciente quemado es particularmente lábil a la hipotermia debido a la pérdida de la piel como barrera termoaislante; y más aún el niño pequeño. Este riesgo es mayor durante el traslado, por lo que deberá asegurarse un ambiente térmico adecuado (mayor a 25ºC) y una cura oclusiva de las lesiones con furacina y gasas estériles, evitando la pérdida de calor por evaporación a través de vendajes húmedos, para lo que se puede cubrir con nylon. SNG abierta: se colocará SNG en todo paciente quemado grave para favorecer la descompresión gástrica y evitar así el riesgo de broncoaspiración, debido a que generalmente estos pacientes tienen hipotonía o atonía gástrica. Sonda vesical: se colocará una sonda vesical para monitorizar adecuadamente la diuresis y así poder ajustar el aporte hídrico, ya que debe asegurarse un ritmo diurético de 1-1,5 ml/kg/hora. Si se encuentra afectado el pene se colocará precozmente la sonda vesical porque rápidamente se va a edematizar el glande. Si lo que está afectado es la zona periescrotal puede ser que la sonda no sea necesaria. Analgesia adecuada: en el paciente quemado grave la analgesia por vía oral o intramuscular están contraindicadas, por la hipoperfusión en el período de shock inicial que impedirá su absorción, con riesgo de absorción masiva al momento de la rehidratación. Se aconseja la administración endovenosa de analgésicos: nalbufina (Nubaína®) a 0,1 mg/Kg/dosis (1ml de la dilución 1 en 10 cada 10 Kg) cada 4 horas ó morfina a 0.1 mg/kg/dosis cada 4 horas. Una sedación satisfactoria es importante para evitar el shock neurogénico y el arrancamiento de las vías durante el traslado. Médico acompañante capacitado: su presencia durante el traslado es imprescindible para la adecuada monitorización y ajuste de la terapéutica y para evitar la aparición de complicaciones que aumenten el riesgo del paciente. TRATAMIENTO EN EL HOSPITAL Es prioritario constatar que la vía aérea este permeable y que la respiración sea efectiva, de ser así se debe colocar O2 con máscara hasta estabilizar al paciente del shock inicial y monitorizarlo con saturometría. Una vez realizados los procedimientos iniciales en la sala de urgencias se debe establecer la necesidad de internación o seguimiento ambulatorio. EN SALA DE QUEMADOS 195 BALNEOTERAPIA : debe realizarse al ingreso, excepto en pacientes con complicaciones clínicas, inestabilidad hemodinámica o lesiones concomitantes que determinen otro orden de prioridades. La balneoterapia permite remover el vendaje, eliminar por arrastre el detritus y el material remanente (si se le colocó algo al paciente sobre la quemadura) y disminuir la cuantificación bacteriana en la superficie disminuyendo el riesgo de colonización. Durante la misma se evalúan la extensión y la profundidad de las lesiones y los porcentajes relativos de cada tipo de quemadura, lo que nos permite ubicar al paciente dentro de un grupo de gravedad. Se realiza en piletas de acero inoxidable y debe ser por arrastre (no por inmersión ya que favorece la contaminación cruzada), con solución jabonosa de yodopovidona y gasas estériles, siendo lo suficientemente agresivos como para eliminar costras, flictenas, restos epidérmicos, secreciones, restos de tópicos (dentífrico, pomadas, etc.) y así poder observar el estado de la lesión y su extensión y profundidad. Si hay brea o cera no se debe retirar. Es conveniente indicar un analgésico previo. Luego de realizado el baño se seca al paciente con compresas estériles y se colocan antisépticos locales: sulfadiazina de plata (crema calmante muy eficaz contra gérmenes gram positivos y relativamente ineficaz contra pseudomonas, contraindicada en alergia a las sulfas). En nuestro hospital esto es suficiente para quemaduras de cara y genitales (curas abiertas), pero en miembros y tórax se completa con vendaje con gasas furacinadas y vendajes acolchados (curas cerradas), para evitar la sobreinfección bacteriana, la pérdida de calor, las lesiones por decúbito, calmar el dolor y brindar un lecho apto para la regeneración espontánea. Las curas expuestas se renuevan 2 veces por día y las oclusivas diariamente. ANAMNESIS: tan pronto como el estado del paciente lo permita es aconsejable efectuar un meticuloso interrogatorio a los padres acerca de las circunstancias en que se produjo la quemadura: día, hora y lugar, personas que acompañaban al niño, datos sobre el agente causante, mecanismo de producción de la lesión (para descartar lesiones por posible trauma concomitante, inhalación o maltrato), tratamientos caseros recibidos, patología previa o coexistente relevante y calendario de inmunizaciones al momento del accidente. Todo esto debe estar registrado en la Historia Clínica tal cual lo relata el familiar. Debe realizarse DENUNCIA POLICIAL OBLIGATORIA. Recordar que los pacientes quemados en nuestra legislación son sometidos a necropsia judicial de tipo obligatorio, por lo cual NO DEBEN EXPEDIRSE CERTIFICADOS DE DEFUNCION. LABORATORIO: se debe solicitar: Estado ácido-base: acidosis metabólica Ionograma: dentro de lo normal Función renal: urea elevada Glucemia: elevada Hemograma: hematocrito elevado por aproximadamente 48 horas Cultivo de la zona quemada Grupo, factor y compatibilidad. Coagulograma en caso de escarotomía u otro procedimiento Orina completa en quemados por fuego o descarga eléctrica por el riesgo de hemoglobinuria Radiografía de tórax, gases en sangre y dosaje de carboxihemoglobina en el síndrome inhalatorio Proteínas totales y albúmina: generalmente se piden por sala Calcemia: generalmente se pide por sala 196 Es esperable hallar cierto grado de acidosis metabólica (proporcional al porcentaje de SCQ y al grado de hipovolemia), hipoproteinemia e hipoalbuminemia moderadas a severas, tendencia a la hiperkalemia (secundaria a la destrucción celular y a la hipovolemia), hipocalcemia leve a moderada, e hiperglucemia (por estrés y resistencia periférica a la insulina). Las alteraciones metabólicas se corrigen como las de cualquier otro paciente pediátrico crítico. ESCAROTOMIA: es una incisión longitudinal para descompresión que se usa en escaras constrictivas que rodean completamente un miembro, un dedo, o el tórax. En los miembros estas escaras junto con el edema pueden generar un síndrome compartimental con isquemia distal (controlar la coloración, la temperatura, los pulsos y el relleno capilar), y en el tórax impiden la expansión del mismo. Debe hacerla el cirujano plástico y si no se encuentra éste el cirujano general, de tejido sano a tejido sano, pasando por zona quemada. En el tórax va desde la línea axilar anterior hasta terminar en la parrilla costal y en caso de ser necesario continuar siguiendo la línea del reborde costal. En los miembros va por los bordes externo e interno, como si fueran las costuras del pantalón. Se debe completar con cura oclusiva. ANALGESIA: la administración de la analgesia debe ser regular, respetando los intervalos preestablecidos, y no según necesidad, para evitar la reaparición del dolor. En quemaduras leves a moderadas indicar nalbufina (Nubaína®) a 0,1 mg/Kg/dosis (1ml de la dilución 1 en 10 cada 10 Kg) por vía endovenosa cada 6 horas, asociada a ibuprofeno a 10 mg/kg/dosis por vía oral cada 6 horas. En quemaduras graves se puede indicar morfina a 0,1 mg/Kg/dosis vía endovenosa cada 4 horas. INMUNIZACIÓN: si la vacunación es incierta o ha recibido menos de tres dosis de vacuna antitetánica debe aplicarse el toxoide y la gammaglobulina antitetánica (250 a 500 UI/dosis, dependiendo de la edad). PROTECCIÓN GÁSTRICA: puede utilizarse ranitidina a 4 mg/kg/día endovenosa cada 6 horas, Aludrox® de 5 a 10 ml por vía oral cada 6 horas, o sucralfato 5 ml por vía oral cada 6 horas. ANTIBIÓTICOS: la administración profiláctica de antibióticos está contraindicada en el paciente quemado debido al alto riesgo de provocar infecciones a gérmenes resistentes de difícil tratamiento. La única indicación de profilaxis antibiótica en estos pacientes es una dosis preoperatoria en caso de intervenciones que supongan riesgo de bacteriemia por remoción tisular (escarotomías o escarectomías). Se debe colocar ungüento con eritromicina en los ojos de los quemados en cara. REPOSICIÓN HIDROELECTROLÍTICA : el paciente puede presentar desde un cuadro de deshidratación leve hasta un cuadro de shock hipovolémico y/o neurogénico que requiera monitoreo invasivo. Indicaciones de hidratación endovenosa: niños con quemaduras mayores al 10% grupos II, III y IV de Benaim porcentajes menores con complicaciones o compromiso de zona especial (cara, cuello, manos, pies, genitales o superficies articulares) La hidratación se aportara según los grupos: GRUPO I: vía oral GRUPO II: puede ser vía oral o vía endovenosa. Por vía periférica segura, quemados de hasta un 20% sin complicaciones. Por vía central quemados de más del 20% o porcentajes menores con lesiones asociadas (síndrome inhalatorio, politraumatismo) o complicaciones evidentes (shock) 197 GRUPOS III Y IV: debe utilizarse catéter venoso central por punción o canalización. En estos pacientes se debe realizar expansión con Ringer lactato o solución fisiológica a 20 ml/kg en 30 minutos, pudiendo repetirse si el paciente continúa hipotenso o con signos de shock. En caso de ser necesario debe realizarse monitoreo hemodinámico que guíe la reposición, previniendo excesos e informando sobre la necesidad del uso de drogas inotrópicas. Las expansiones necesarias no deben posteriormente descontarse del aporte que se calculará por fórmula. El objetivo primordial de esta terapéutica, durante las primeras 24 horas posteriores a la quemadura, es reponer el volumen circulatorio y la homeostasis hidroelectrolítica del paciente, y limitar simultáneamente el grado de disfunciones orgánicas y la formación de edemas. Para conseguirlo, hay que reponer las pérdidas de líquidos, electrolitos y proteínas que se hayan producido y que se sigan produciendo, junto con las necesidades de mantenimiento. Para lograrlo debe tenerse en cuenta: la quemadura genera un gran desequilibrio en la regulación hidroelectrolítica por provocar acumulación de fluido rico en sodio en el área lesionada; esto produce aumento de la presión osmótica y forma edema, por lo que hay que aportar soluciones con alto contenido de sodio para contrarrestar esta tendencia las primeras 12 horas no deben utilizarse soluciones coloides, por el aumento de la permeabilidad vascular con riesgo de filtración al área lesionada y aumento del edema. superado el período inicial se dará un aporte extra de agua, para eliminar progresivamente la carga de sodio acumulada, y se buscará aumentar la presión coloidosmótica vascular para favorecer la reabsorción de edema. debe lograrse una diuresis de 1-2 ml/kg/hora, con densidades urinarias en RN de 1005, en lactantes de 1010 y en niños de 1015. Restablecida la situación hemodinámica, o bien cuando se presente de inicio un paciente sin signos de shock, normotenso, con indicación de rehidratación endovenosa, se iniciará el plan de hidratación, calculando el aporte de líquidos según alguna de las siguientes fórmulas: FÓRMULA DE PARKLAND O DE BROOKE MODIFICADA Se aportan 3-4 ml/kg/% de SCQ (superficie corporal quemada) en forma de Ringer lactato (no incluye el tratamiento de mantenimiento), la mitad del volumen en las primeras 8 horas y el resto en las 16 restantes. No se usa en nuestro hospital. PLAN DE GALVESTON Es más preciso porque estima por separado las necesidades basales y las pérdidas por quemadura. Es la fórmula utilizada en nuestro hospital. Comprende los siguientes pasos: 1. Determinar la superficie corporal: peso (Kg) x 4 + 7 peso (kg) + 90 2. Determinar la SCQ (por regla de 3 simple) SC total ------------ 100% SCQ ---------------- x 3. Calcular el aporte según: 198 HORAS 0-24 horas APORTE DE SOSTÉN (por m2 de SCT) 2000 ml/m2 SCT PÉRDIDA EXISTENTE (por m2 de SCQ) 5000 ml/m2 SCQ 24-48 horas 1500 ml/m2 SCT 3750 ml/m2 SCQ 4. El aporte hídrico se realiza con Ringer lactato; no deben agregarse electrolitos porque el Ringer contiene 134 mEq/L de sodio. 5. El volumen a aportar en las primeras 24 horas debe dividirse en dos mitades, a pasar la primera en 8 horas y la segunda en 16 horas; la hora cero es la hora de la quemadura, debiendo acelerar el ritmo de infusión en caso de aportes previos insuficientes o nulos 6. No deben usarse soluciones dextrosadas durante las primeras 48 horas ya que las soluciones hipotónicas no sirven para mantener un adecuado volumen intravascular y además existe una natural tendencia a la hiperglucemia; la excepción la constituyen los menores de un año si son distróficos o presentan hipoglucemia confirmada, en ellos se utiliza dextrosa al 5%, con el mismo volumen pero agregándole cloruro de sodio a 68 mEq/L 7. Las fórmulas son una orientación y el plan debe ser reajustado según la evolución clínica del paciente; el mejor parámetro para el control de la hidratación del paciente es la diuresis horaria, que debe ser medida por sondaje vesical permanente: Si la diuresis es menor a 1 ml/kg/hora: aumentar en un 20% el plan de hidratación Si la diuresis es mayor a 2 ml/kg/hora disminuir en un 20% el plan de hidratación Si el ritmo diurético se mantiene entre 1 y 1,5 ml/kg/hora, continuar con el plan indicado; es importante evitar la sobrehidratación que aumentará el edema empeorando la evolución local y general. NUTRICION: es habitual que los pacientes con quemaduras mayores al 20% presenten algún grado de íleo asociado al período de shock inicial, por lo que no suelen recibir alimentación enteral durante las primeras 24 horas. Debido al hipercatabolismo que presentan debemos instaurar la nutrición enteral lo más rápidamente posible ya que de una nutrición adecuada depende en gran medida la evolución local de las lesiones y la prevención de complicaciones infecciosas y ligadas a la desnutrición intrahospitalaria (evita las hemorragias gastrointestinales, promueve la nutrición intestinal, evita la traslocación de bacterias y toxinas). En general se los comienza a alimentar por sonda, preferentemente colocada en duodeno, por lo que se le indica metoclopramida (Reliverán ®) a 0,1 mg/Kg/dosis endovenoso cada 8 horas. Se comienza con leche deslactosada al 15% (LK), y se va aumentando progresivamente el volumen según tolerancia mientras se disminuye el PHP. En los días siguientes se aumenta la concentración de la fórmula láctea hasta llegar al 20%. Puede realizarse una estimación más precisa de la meta calórica de un niño quemado utilizando la Fórmula de Carvajal: 1800 Kcal/m2 de SCT + 1300 Kcal/m2 de SCQ en lactantes y niños 1500 Kcal/m2 de SCT + 1500 Kcal/m2 de SCQ en adolescentes Paralelamente y según el estado clínico del paciente se aportará una dieta hipercalórica e hiperproteica. Es importante aumentar el aporte proteico para 199 contribuir a controlar la pérdida de masa muscular. Alrededor del 15% de las calorías administradas deben estar en forma de proteínas (2-3grs/kg/dia). TRATAMIENTO QUIRURGICO: el tratamiento local y general recibido durante las primeras 24 horas de la quemadura determina el futuro evolutivo de un gran quemado. Cuadros que exigen tratamiento quirúrgico de urgencia: Quemaduras circulares y profundas: cuando causen trastornos de la perfusión distal por compresión en miembros o trastornos ventilatorios restrictivos por limitación de la excursión tóraco-abdominal. En estos casos deben practicarse escarotomías. Síndrome compartimental: se define como “elevación de la presión intersticial que se produce en un compartimento osteo-fascial cerrado como consecuencia del compromiso de la microcirculación”. Los compartimentos con una estructura fascial poco elástica son los que resultan afectados con mayor frecuencia: los compartimentos anterior y posterior de la pierna, el palmar del antebrazo y el dorsal de las manos. La fisiopatología se basa en el aumento de la presión tisular, la reducción del flujo capilar y la necrosis local dependiente de la falta de oxigeno. Los signos físicos son aumento de tensión del compartimento afectado, dolor a la movilización pasiva de los músculos que atraviesan la zona y debilidad muscular. La toma para el autoinjerto es superficial (se la asume como una quemadura de tipo A), la escarectomía es más profunda. La cantidad de GRS que hay que reponer luego de estos procedimientos se calcula sumando el porcentaje de escarectomía más el porcentaje de la toma, y se multiplica por 4ml/kg. Previo a estos procedimientos el paciente debe tener como mínimo un hematocrito de 30-35% una de las complicaciones posquirúrgicas más frecuentes de la escarectomía es el sangrado, a veces difícil de visualizar por el grosor de los vendajes, por lo que el paciente debe ser controlado con hematocritos seriados y evaluación de signos vitales. Ante la sospecha de sangrado se debe comprimir la zona y de continuar el mismo o de ser muy importante el paciente debe ser evaluado por un cirujano para ligar el vaso que está dando la pérdida. COMPLICACIONES INFECCIÓN: las principales causas de muerte son fallo multiorgánico, CID y shock séptico. Se halló que aproximadamente el 68% de las muertes estaban asociadas a sepsis no controlada. La infección puede ser local, en la que se aísla el microorganismo por cultivo del hisopado de la zona quemada. Si las heridas tienen una supuración verdosa o un olor dulce, sospechar colonización o infección por Pseudomonas aeruginosa aunque otros patógenos gram negativos también son frecuentes. Un ascenso súbito de la temperatura entre el 5to y el 7mo día debe hacer sospechar una infección. El único medio eficaz para tratar la invasión infecciosa es la resección quirúrgica de la escara. En caso de infección sistémica se instituirá tratamiento antibiótico según antibiograma. En ausencia de bacteriología definida, se cubrirá el Stapylococcus aureus en la primera semana y gérmenes gram negativos en adelante (flora hospitalaria). No se usan antibióticos profilácticos ya que lo único que se logra es seleccionar la flora e incrementar la resistencia de los gérmenes de la piel, excepto ante la realización de una 200 escarectomía (resección de escara o tejido desvitalizado). La indicación de antibióticos deberá estar basada en el monitoreo bacteriológico o la firme sospecha de sepsis ya que los pacientes quemados pueden presentar fiebre y leucocitosis en los primeros días de evolución, debido a que la piel quemada es una poderosa fuente de pirógenos, sin que ello sea indicación de infección. ALTERACIONES RENALES: la insuficiencia renal secundaria puede deberse a hipotensión sistémica prolongada por reposición hídrica inadecuada, liberación de mioglobina por el tejido muscular dañado o liberación de hemoglobina por hemólisis. En los dos últimos casos el tratamiento consiste en alcalinizar la orina para que no precipiten cristales en medio ácido, utilizando bicarbonato. Forzar la diuresis con manitol a 0,5 a 1 gr/kg. Se puede usar dopamina. ALTERACIONES RESPIRATORIAS: en la intoxicación por monóxido de carbono el tratamiento consiste en administrar oxígeno al 100% ante la sospecha, sin esperar el laboratorio. Otras complicaciones son bronconeumonía, edema pulmonar, SDRA, aspiración, neumonitis. ALTERACIONES CARDÍACAS: puede ocurrir persistencia de la reducción del gasto cardíaco luego de las 24 horas iniciales; o insuficiencia cardíaca o edema agudo de pulmón, que se previene evitando la sobrehidratación. ALTERACIONES EN SNC: se asocian a hipoxia desarrollada en las primeras 48 horas en vinculación con inhalación de humo y monóxido de carbono. Puede existir un intervalo semilúcido en los intoxicados con monóxido de carbono. Otras causas de encefalopatía son la hipovolemia, la hiponatremia y la sepsis. ALTERACIONES HEPATICAS: la ictericia clínica está asociada con una mortalidad del 90%, relacionándose con alteraciones hemodinámicas tempranas, hipoxia y sepsis. ALTERACIONES DE LOS FACTORES DE LA COAGULACIÓN: una injuria por calor puede ir seguida de coagulación intravascular diseminada con hemorragia generalizada. ALTERACIONES GÁSTRICAS: suele ser frecuente en las primeras horas de una quemadura una dilatación gástrica aguda que obliga a la colocación de una SNG descompresiva. También suelen ser frecuentes gastritis, esofagitis y úlceras duodenales que pueden producir sangrado sin melena por la disminución del tránsito intestinal en las primeras horas y se pueden manifestar por descenso del hematocrito. SINDROME INHALATORIO Se denomina síndrome inhalatorio al cuadro respiratorio observado en un paciente con o sin quemadura evidente de piel que sufre un accidente por fuego en ambiente cerrado, por asfixia y/o inhalación de aire caliente, vapor de agua o gases tóxicos (monóxido de carbono, cianuros, etc.), fundamentalmente si presenta quemadura facial o de vibrisas nasales, disfonía o estridor (como expresión de edema de la vía aérea superior), broncoobstrucción, tos con esputo carbonáceo, o trastornos de la conciencia. De acuerdo a la magnitud de la exposición y a la composición de la sustancia inhalada, puede producirse una injuria directa sobre vías aéreas y pulmón, o bien una intoxicación con monóxido de carbono, cianuros, etc. Puede inicialmente no haber cambios radiográficos ni alteraciones de los gases en sangre. El diagnóstico se confirma por endoscopía o laringoscopia. Es necesario suponer éste tipo de lesión ante datos sugestivos en el interrogatorio. La incidencia de síndrome inhalatorio es de 1 cada 3 quemados panfaciales, y 24% de los expuestos a fuego. 201 El monóxido de carbono (CO) es un producto de combustión incompleta del carbono. Una vez inhalado, el CO tiene una avidez para la hemoglobina superior al oxígeno, con lo que compite con el transporte de oxígeno (con la hemoglobina ligada al CO), además desvía la curva de disociación de la hemoglobina hacia la izquierda, cediendo menos oxígeno a los tejidos y al unirse fuertemente a las enzimas mitocondriales, altera el metabolismo celular. Signos y síntomas de lesión por inhalación: CARDIORESPIRATORIOS Taquicardia Estridor o disfonía Ronquera Estertores Jadeo Tos Retracciones costales Aleteo nasal Esputo carbonáceo Restos carbonáceos y cambios inflamatorios en orofaringe SISTEMA NERVIOSO CENTRAL Mareos Cefalea Inquietud Confusión Coma Alucinaciones Convulsiones PIEL Quemaduras faciales Vibrisas nasales Cianosis Color rojo cereza Si presenta alguno de estos signos o síntomas, aún no habiéndose certificado por laboratorio hipoxemia severa y/o hipercapnia, es conveniente valorar la posibilidad de intubación precoz, ya que el desarrollo progresivo de edema laríngeo o glótico o de las estructuras fauciales puede dificultar o imposibilitar la misma más tardíamente. El TET debe tener un diámetro lo bastante pequeño como para no ejercer presión excesiva sobre las mucosas. Debe ser un procedimiento rápido hecho por personal entrenado. Indicaciones de intubación inmediata: Quemadura de la vía aérea alta certificada por laringoscopía Alteración de la conciencia (Glasgow < 8) Shock CRIA (claudicación respiratoria inminente aguda), incluso con gases sanguíneos normales Paro respiratorio La PaO2 es generalmente normal ya que mide el O2 disuelto en plasma y no el ligado a la hemoglobina. En los casos más graves puede existir acidosis metabólica. No debe esperarse alteración de la oximetría de pulso ya que ésta sólo muestra la saturación de la oxihemoglobina en la intoxicación, falsamente elevada debido a que la carboxihemoglobina absorbe luz a igual longitud de onda que la oxihemoglobina. Una concentración sérica de carboxihemoglobina superior al 10% es compatible con una lesión por inhalación importante. El síndrome inhalatorio se asocia con alta frecuencia a intoxicación por monóxido de carbono, por lo que hasta descartar la misma se debe administrar O2 al 100% por máscara. La oxigenoterapia y los cuidados intensivos de sostén constituyen la base del tratamiento. El diagnóstico se confirma al evidenciar compromiso de la vía aérea superior por endoscopía. En cuanto al requerimiento hídrico se debe aumentar el aporte por mayor extravasación a través de la superficie alveolar y aumento de las pérdidas insensibles por taquipnea. Sin embargo, en los pacientes intubados en ARM se sugiere disminuir el aporte en 500 202 ml/m2/día por debajo de lo calculado según el porcentaje de SCQ para evitar el edema intersticial. No se recomienda la administración profiláctica de antibióticos ni de corticoesteroides en quemaduras de las vías respiratorias. QUEMADURAS POR SINDROME DE MALTRATO INFANTIL (SMI) El SMI (síndrome de maltrato infantil) habitualmente ocurre en lactantes y preescolares pertenecientes a familias de bajo nivel socioeconómico, puede reflejar situaciones de estrés y ruptura familiar como también condiciones de hacinamiento. De todos los niños con SMI, aproximadamente un 10% sufre quemaduras. El mecanismo más frecuente de las quemaduras infligidas es la escaldadura. Debe sospecharse cuando hay: Discordancia entre el relato de las circunstancias en que se produjo la quemadura y la semiología de la lesión, se deben buscar contradicciones en el relato. Siempre relacionar el mecanismo reportado con la edad del desarrollo del niño. Quemaduras en nalgas o genitales (tratamiento popular de la enuresis) Escaldaduras ubicadas en la espalda, con límites netos, o escaldaduras en bota o en guante, sin lesiones de salpicadura y de profundidad uniforme en toda la lesión, lo que sugiere contacto prolongado con agua caliente. Quemaduras en zonas típicamente protegidas como dorso de manos o parte posterior del cuello. Lesiones profundas con forma de un objeto sólido caliente. Quemaduras de cigarrillo, de 7 a 8 mm, profundas, bien circunscriptas y a veces repetitivas. Ante la sospecha de SMI el interrogatorio debe ser minucioso. Si está involucrado más de un miembro de la familia cada uno debe ser interrogado por separado acerca de los detalles del accidente, y se deben comparar todos los relatos para buscar contradicciones. Se debe observar si hay signos de otros traumatismos como fracturas, hematomas o muchas heridas cicatrizadas. Generalmente son niños con aspecto depresivo, lo que sugiere maltrato crónico. Debemos realizar Interconsulta con Servicio Social. BIBLIOGRAFÍA 1. Normas de Atención Inicial del Paciente Quemado Pediátrico. Unidad de 2. 3. 4. 5. Quemados Hospital de Pediatría “Juan P. Garrahan”. Dermirdjian Graciela y col. Manual de Referencia para la Emergencia y la Urgencia Pediátricas. APLS. American Academy of Pediatrics. American College of Emergency Physicians. 2007. ACINDES. Urgencias y Tratamiento del Niño Grave. J. Casado Flores. 2008. Editorial Océano. Tratado de Pediatría. Manuel Cruz-Hernández. 2007. Editorial Océano. Tratado de Pediatría. Nelson. 17º edición. 2004. ELSEVIER. 203