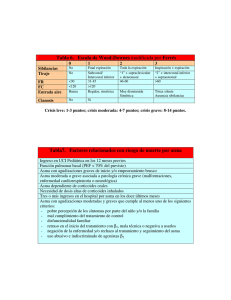
DIAGNÓSTICO Y TRATAMIENTO DEL ASMA Colegio mexicano de pediatras especialistas en inmunología clínica y alergia . Dr. Fernando Iduñate Palacios Presidente COMPEDIA [email protected] Número de Pacientes Edad de Inicio del Asma Silverstein, M. D. et al. N Engl. J Med 1994;331:1537-1541 2499 residentes Rochester Minnesota ASMA El asma prevalece en la edad pediátrica pero puede presentarse en cualquier otra época de la vida Edad al Diagnóstico Francia 1% Alemania 1% Italia 1% España 1% RU 4% EUA 2% 16% 40% 19% 23% 11% 57% 40% 10% 0 43% 48% 47% 22% 42% 35% 17% 39% 33% 20 40 48% 60 80 100 Porcentaje de pacientes con asma 0–1 año 2–5 años Programa Adelphi Específico de Enfermedades Respiratorias, 2000 6–11 años 12–17 años ASMA INFANTIL ASMA Padecimiento inflamatorio crónico de la vía aérea. Base Genética. Múltiples factores del medio ambiente. Diferentes Fenotipos. Curso variable en la clínica y la respuesta terapéutica. DEFINICIÓN DE ASMA “Es un desorden inflamatorio crónico de las vías respiratorias en las que intervienen diversas células. En individuos susceptibles, la inflamación causa episodios recurrentes de tos, sibilancias y disnea particularmente de noche. Estos síntomas son asociados con una amplia, pero variable limitación del flujo de aire que es parcialmente reversible ya sea en forma espontánea o con tratamiento. La inflamación causa un incremento en la respuesta de las vías respiratorias a una variedad de estímulos”. Global Initiative for Asthma (2012) CONSENSO INTERNACIONAL SOBRE ASMA INFANTIL ICON 68 Médicos especialistas de todo el mundo. Publicación European Journal of Allergy and Clinical Immunology ALLERGY Agosto 2012. International Collaboration in Asthma, Allergy and Immunology iCAALL Formado en el 2012 por EAACI, AAAAI, ACAAI y WAO CONSENSO INTERNACIONAL ASMA EN PEDIATRIA GUÍAS INTERNACIONALES GUÍAS Australian Asthma Management Handbook 2006 (AAMH) GINA updated 2011 Gina 2009 en menores de 5 años Japanese guidelines for Chilhood asthma JGCA NAEPP 2007 National Heart and Blood Institute PRACTALL Consensus report 2008 Diagnosis and Treatmentof Asthma in Childhood British Guideline on the management of Asthma, 2011 (SIGN) Clasificación del asma en niños Edad 5 y 12 años Infantil en menores de 3 años Fenotipos Fenotipos Desencadenada por virus, alergenos, ejercicio o mixta Gravedad Persistente Leve, Moderada o Grave Niveles de control Control Controlado, Parcialmente controlado no controlado INTERNATIONAL CONSENSUS ON PEDIATRIC ASTHMA, Allergy 2012 GENOTIPO AMBIENTE FENOTIPO Informe del consenso PRACTALL EAACI / AAAAI LA IDENTIFICACIÓN DE LOS FENOTIPOS DEL ASMA ES CRÍTICA Fenotipos del asma en niños mayores de dos años ¿Está el niño completamente bien entre periodos sintomáticos? Sí ¿Los resfriados son el factor precipitante más común? No No ¿El ejercicio es el factor precipitante más común o el único Sí Asma inducida por virusa aLos No ¿El niño tiene sensibilización alérgica clínicamente importante? Sí Sí No Asma inducida por ejercicioa Asma inducida por alergenos Asma no resueltaa,b niños podrían ser atópicos. se podrían incluir entre otras cosas exposición a irritantes y alergias hasta ahora no evidentes. bCausas diferentes, aquí Adaptado de Bacharier LB, y cols. Allergy. 2008;63(1):5–34. Diapositiva 14 PATOGENESIS Inflamación crónica. Hiperrespuesta de la vía aérea. Cambios estructurales Remodelación. HISTORIA NATURAL Sibilantes tempranos Sibilantes tardíos Sibilantes persistentes (alérgicos) Índice predictivo de asma Factor de riesgo para desarrollo de asma. Infecciónes virales Lactante sano VSR Bronquitis sibilante Atopia Resolución Asma Niño con asma Inf. viral Exacerbación del asma •Consulta en sala de urgencias •Hospitalización ¿Cómo hacer el diagnóstico de asma en niños < 5 años? IPA: Índice Predictivo de Asma Castro-Rodriguez J et al, AJRCCM 2000; 162:1403-06 Guilbert T et al, JACI 2004; 114:1282-7 BTS Diagnóstico de asma El diagnóstico del asma es clínico No hay una definición estandarizada del tipo, severidad o frecuencia de los síntomas La definición más aceptada es la presencia de síntomas (incluye mas de uno) Sibilancias Dificultad respiratoria Pecho apretado Tos Asociado a obstrucción variable al flujo aéreo Tanto en niños como en adultos se incluye hiperreactividad e inflamación de la vía aérea BTS Características clínicas que aumentan la probabilidad de asma Más de uno de lo siguientes síntomas: sibilancias, tos, dificultad para respirar, pecho apretado (congestión) Son frecuentes y recurrentes. Más severos de noche o temprano en la mañana. Se incrementan con el ejercicio, u otros factores como contacto con animales, frío, humedad o emociones. Aparecen sin la presencia de infecciones respiratorias. Historia personal de problemas atópicos Historia familiar de problemas atópicos y / o asma Sibilancias a la auscultación Mejoría de los síntomas con tratamiento adecuado NIÑOS DE 5 AÑOS DE EDAD Y MENORES DIAGNÓSTICO DE ASMA EN GUÍAS GINA Considerar asma si se presentan cualquiera de los siguientes signos o síntomas Sibilancias Episodios frecuentes más de 1 vez al mes Inducidas por actividad Sin variación estacional Tos Inducida por actividad Especialmente nocturna, durante períodos sin infección viral Resfriados Repetidamente “se bajan al pecho” Tardan más de 10 días en desaparecer Síntomas Ocurren o empeoran en presencia de Aeroalergenos Ejercicio Polen Infección respiratoria (viral) Expresión emotiva Tabaquismo Persisten después de los 3 años Mejoran con medicamentos para asma DIAGNÓSTICO Historia personal de atopia (eczema, alergia alimentaria, rinitis alérgica). Historia familiar de atopia y/o asma. Examinación física: Sibilancias en auscultación Síntomas/signos de otras enfermedades atópicas tal como rinitis y eczema. DIAGNÓSTICO Evaluación la función pulmonar (espirometría con prueba de reversibilidad, preferido a la flujometría, puede ser usado si los recursos son limitados). Evaluación de atopia ( pruebas cutáneas o determinación especifica de IgE). Estudios para exclusión de diagnósticos alternativos (Rx tórax). DIAGNÓSTICO Evaluación de la inflamación de la vía aérea. (FeNO, Eosinofilos en expectoración) Adultos Periostin es un marcador de Inflamación eosinofílica de las vías aéreas Respuesta a Metacolina. Evaluación de la hiperespuesta bronquial (reto bronquial no especifico, ejemplo: Metacolina, ejercicio) DIAGNÓSTICO DEL ASMA EN MENORES DE 5 AÑOS Una Rx de tórax puede excluir anomalías estructurales (Enfisema lobar cong, anillo vascular, etc Óxido nítrico exhalado IgE Entre mas temprana la sensibilización aumenta la posibilidad de que un niño con sibilancias desarrolle asma Respuesta terapéutica Pruebas de función pulmonar Conclusión Todo paciente con sibilancias recurrentes debe de ser etiquetado y tratado como portador del síndrome ASMÁTICO. Los pacientes que no respondan adecuadamente al tratamiento anti asmático deberán de ser estudiados y descartar otras opciones del Dx. Diferencial. DIAGNÓSTICO DIFERENCIAL DE ASMA EN MENORES DE 5 AÑOS Infecciones: • Infecciones respiratorias recurrentes • Rinusinusitis crónica • Tuberculosis Problemas mecánicos: • Aspiración cuerpo extraño • RGE Problemas congénitos: • Traqueomalasia • Fibrosis quística • Displasia broncopulmonar • Malf. cong. de la vía aérea • Disquinesia ciliar primaria • Inmunodeficiencias • Cardiopatías congénitas Diagnosticando al niño con sibilancias: Confusión tipo torre de Babel Definiciones médicas ambiguas. Síntomas no específicos. No hay una medición objetiva. Uso frecuente de sinónimos. Desconocimiento de la patología. “ Llámele por su nombre” Bronquitis Asmatiforme ASMA Hiperreactor Bronquial Bronquiolitis de repetición Revisión crítica de las guías de asma Diagnóstico de asma en niños Conclusión Todavía nos da miedo, llamarle Asma al Asma C. Báez TRATAMIENTO GINA / NIH: Objetivos para el manejo de Asma ‘La meta en el tratamiento del Asma, es el CONTROL de la enfermedad’ Mínimos (idealmente ningún) síntoma crónico, incluyendo síntomas nocturnos. Mínimos (infrecuentes) episodios. No visitas a emergencia. Mínimo uso (prn) de β2-agonistas. No limitaciones en actividades, incluyendo ejercicio. Variabilidad del FEP < 20%, FEP normal (cerca). Mínimos (o ningún) efecto adverso por la medicación. GINA 2003 Educación Eliminación de los disparadores Monitoreo COSTOS INMUNOTERAPIA FARMACOTERAPIA Allergy 67 (2012) 976-997 EDUCACIÓN Asma evento crónico, con recaídas, requiere terapia continua. Medicamentos para crisis y para control. Cumplimiento y adherencia al tratamiento. Uso de los dispositivos para inhalar y empleo del flujometro (peak flow meter). Evitar factores de riesgo, desencadenantes (infecciones, alergenos, factores m. ambiente). ASMA Plan EDUCACION de acción escrito para crisis y plan de control diario (medicamentos, PFR). Educación en casa, escuela, actividades recreativas. Educación de autoridades de salud y políticos como se menciona en PRACTALL. PREVENCIÓN ELIMINACIÓN ALERGENOS 1991 ALIVIO DEL Broncoespasmo INFLAMACIÓN TERAPIA SINÉRGICA CONTROL 2006 FCS FARMACOTERAPIA Se sugiere uso de Guías de severidad y de control (PRACTALL). Valoración inicial grado de severidad. Paciente con tratamiento grado de control. Diferenciación entre Deterioro reciente y Riesgo futuro (NAEPP y GINA). No control 1-3 meses subir nivel. Si esta en control al menos 3 meses bajar 1 nivel. NIVELES DE CONTROL EN NIÑOS MENORES DE 5 AÑOS DE EDAD Características Controlado (Todas las siguientes) Parcialmente Controlado (Cualquiera de ellas presentes en cualquier semana) No Controlado (3 o más de las manifestaciones de parcialmente controlado en cualquier semana). Síntomas diarios: Sibilancias, tos, dificultad para respirar. Ninguno < 2 veces por semana Algunos Más de 2 veces por semana Limitación de actividad Ninguna (el niño esta completamente activo, juega y corre sin limitación o síntomas). Algunas (puede tener tos, sibilancias o dificultad para respirar durante el ejercicio, el juego vigoroso, o al reír). Algunas Síntomas nocturnos/despertares nocturnos Ninguna Algunas Algunas Necesidad de tratamiento de rescate “ 2 días/semana > 2 días/semana 2 días/semana RIESGO ACTUAL RIESGO FUTURO (ÚLTIMAS 1-4 SEMANAS) Síntomas diurnos. Síntomas nocturnos y despertares. Limitación de actividades. Necesidad de alivio o rescatadores. FEP o VEF1 prebroncodilatador matutino. (MESES O AÑOS) Exacerbaciones. Inestabilidad. Pérdida de la función pulmonar. Efectos adversos de medicamentos. Bajas expectativas en el control y calidad de vida. CONTROL NIH/NAEPP Expert Report No.3 2007; ATS/ERS Task Force: Draft - May 2007 2010 Abordaje de manejo simplificado en base al control Manejo del asma según GINA en adultos y niños >5 años Paso 1 Paso 2 Paso 3 Paso 4 Paso 5 Educación del asma y control ambiental Agonista β2 de acción rápida según se requiera Opciones del controlador Agonista β2 de acción rápida según se requiera En asma moderada – grave se recomienda β2 +Ipratropio Elija una Elija una Añada 1 o más Añada 1 o más ICS inhalado de dosis baja ICS de dosis baja + agonista b2 de larga duración ICS de dosis media o alta + agonista b2 de larga duración + Glucocorticosteroide oral (Dosis más baja) Modificador leucotrienos* ICS de dosis media o alta Modificador de leucotrienos Tratamiento anti-IgE ICS de dosis baja + modificador leucotrienos Teofilina de liberación sostenida ICS de dosis baja más teofilina de liberación sostenida En pacientes asmáticos adultos Que no han mejorado con los Esteroides y LABAS definitivamente La adición de un broncodilatador de Larga acción con acción de antagonista Muscarinico como el TIOPROPIO Se han reportado buenos resultados Y aunque es un medicamento Inicialmente recomendado para EPOC En asma de adultos esta indicado. NAEPP* (< 5 AÑOS) Asma Intermitente Asma Persistente: Tratamiento diario Consultar un subespecialista en Asma si se trata de un paso 3 ó más Considerar visita al consultorio en el paso 2 *NAEPP: Programa del panel nacional de expertos de EEUU Paso 6 Paso 5 Paso 4 Recomendado: Paso 3 Paso 2 Paso 1 Recomendado: ABAC PRN Recomendado: CSI dosis baja Alternativa: Montelukast Recomendado: CSI dosis media CSI dosis media + Montelukast o ABAP Recomendado: CSI dosis alta + Montelukast o ABAP Paso arriba si es Necesario (Verificar adherencia y control ambiental) Recomendado: CSI dosis alta + Montelukast o ABAP + Esteroides orales Educación al paciente y control ambiental en cada paso Confirmar el control Paso abajo si es Posible (Si el Asma está bien controlada al menos 3 meses) NIÑOS DE 5 AÑOS DE EDAD Y MENORES MANEJO DE ACUERDO A GINA BASADO EN EL CONTROL1 Educación de Asma, Control Ambiental, y Beta2-Agonistas de Acción Corta PRN Controlado con beta2-agonistas de acción corta PRN Parcialmente controlado No controlado o con parcialmente controlado beta2-agonistas PRN con dosis bajas de ICSa Opciones Controladoras Continuar beta2agonistas PRN CSI a dosis baja Duplicar dosis baja de CSI Modificador de Leucotrienos CSI a dosis baja + Modificador de leucotrieno Corticosteroides orales sólo deben ser utilizados en el tratamiento de exacerbaciones agudas graves de asma. a CSI = corticosteroides inhalados. 1. Global Initiative for Asthma. 2010 MEDICAMENTOS ALIVIO RÁPIDO Beta dos adrenérgicos de acción corta. Usarlos PRN. Empleo frecuente pensar en antiinflamatorios. Acción rápida especifica en musculo liso. Perfil de seguridad favorable. Dosis dependiente tremor, taquicardia. DOSIS DE SALBUTAMOL+ IPRAPROPIO. Niños a partir de 5 años y hasta 12 años: 1 inhalación cada 6-8 horas. Niños mayores de 12 años y adultos: 1 inhalación cada 6 horas (consultar instrucciones de uso). La dosis se puede incrementar según lo requerido hasta un límite de 6 inhalaciones en 24 horas. Los pacientes de edad avanzada pueden utilizar RESPIMAT® a la dosis recomendada. SALBUTAMOL + BROMURO DE IPRATROPIO DISPOSITIVO RESPIMAT Cada dosis contiene: Cada disparo contiene: Bromuro de ipratropio monohidratado equivalente a 20 µg de bromuro de ipratropio. Sulfato de salbutamol equivalente a 100 µg de salbutamol. GINA : CRISIS ASMÁTICA Y NIVELES DE EVIDENCIA La combinación de beta 2 agonista nebulizado con ipratropio puede producir mejor broncodilatación que cualquiera de los dos medicamentos solos y debería de ser administrado antes del uso de metilxantinas. (Evidencia B) La combinación de beta 2 agonista con ipratropio se asocia con Menor número de hospitalizaciones ( Evidencia A) Mejoría del VEF 1 y FEM (Evidencia B) Tanto en adultos como en niños (Evidencia A) DOSIS SALBUTAMOL + IPRAPROPIO SOLUCIÓN PARA NEBULIZAR. Cada ampolleta de SALBUTAMOL+ IPRAPROPIO nebulizar* contiene 2,500 µg de salbutamol base y cada gota, 50 µg. Niños de 2 a 12 años: 3 gotas/kg/dosis cada 6-8hr (dosis máxima 2,500 µg). Mayores de 12 años y adultos: 1 ampolleta cada 6 a 8 horas. BETA-AGONISTAS EN LA CRISIS ASMÁTICA: DOSIS ÓPTIMA Solo drogas ß2-selectivas de corta duración de acción. Dosis altas, frecuentes y acumulativas. Dosis e intervalos deben ser individualizadas de acuerdo con la severidad, respuesta al tratamiento y sistema de administración utilizado. ¿CUAL ES LA DOSIS ÓPTIMA? La que produce la máxima estimulación de los receptores ß2 con mínimos efectos secundarios. MEDICAMENTOS ANTIASMÁTICOS PARA CONTROL A LARGO PLAZO Corticoides inhalados: mejoran síntomas, reducen uso de medicamentos adicionales, reducen tasa de recaídas y admisiones al hospital en niños de todas las edades. Control con dosis bajas, individualizando. Riesgo en crecimiento bajo, mínimo catarata y reducción de la densidad mineral ósea. COMPARATIVO ESTIMADO DE DOSIS DIARIAS EQUIPOTENTES PARA CSI EN NIÑOS Medicamento Dosis baja (μg) Dosis media (μg) Dosis alta (μg) Dipropionato de beclometasona CFC 200-500 >500-1000 >1000 Budesonida 100-200 >200-400 >400 Budesonida-Nebulizada 250-500 >500-1000 >1000 Ciclesonida 80-160 >160-320 >320 Flunisolida 500-750 >750-1250 >1250 Fluticasona 100-200 >200-500 >500 Furoato de Mometasona 100-200 >200-400 >400 ANTILEUCOTRIENOS Superados en acción y eficacia por los esteroides inhalados. Segunda línea de manejo y ocasionalmente tratamiento de “primera línea alternativo” (PRACTALL, AAMH). Efectivo como medicamento complementario, pero menos que LABA. Ahorrador de esteroide. Mínimos efectos secundarios Montelukast y raros hepáticos con Zafirlukast. AGONISTAS BETA DOS ADRENÉRGICOS DE LARGA ACCIÓN Salmeterol y Formoterol Mejoran asma en unión esteroide inhalado mejor que con dosis altas del corticoide solo GINA, SIGN mayores de 5 y NAEPP 12 años PRACTALL mayores de 5 años ante la carencia de publicaciones y datos de seguridad y eficacia Por acción rápida Formoterol su uso como rescate y control (estrategia SMART). TÉCNICA INHALATORIA Omalizumab Pacientes con asma alérgica con pobre control por otros medicamentos (evidencia B). Reduce síntomas y exacerbaciones y mejora calidad de vida y función pulmonar. FALLAS MÉDICAS MÁS FRECUENTES Imposible tratar la enfermedad sin llamarla por su nombre. Tratamiento de los síntomas y no de la inflamación. Tratamientos muy cortos y/o dosis inadecuadas. Regímenes complicados. Temor a posibles efectos secundarios del medicamento. Falta de control ambiental y/o inmunoterapia. Desconocimiento de la enfermedad. Errores en la técnica de inhalación Falta de adiestramiento Niños pequeños FALLAS EN LA ADHERENCIA AL TRATAMIENTO. ASMA EL RETO DEL CUMPLIMIENTO FACTORES QUE INFLUYEN EN EL CUMPLIMIENTO Efectos Secundarios Complejidad del tratamiento Vía de administración Sabor Edad Precio Rapidez del efecto Gravedad Frecuencia de las dosis Educación de padres y niños Duración del tratamiento Ni me importa la enfermedad. Ni me tomo el medicamento. Ni te creo lo que dices. Ni hago lo que tu quieres. INMUNOTERAPIA Aplicación de dosis crecientes de extractos alergénicos para inducir tolerancia clínica persistente con síntomas inducidos por alérgenos. Inmunoterapia subcutánea clínicamente efectiva en asma alérgica (evidencia A-B). Ácaros , mascotas, polen pasto y arboles muy útil. No mucha evidencia hongos y cucaracha. INMUNOTERAPIA Aplicación 3-5 años. PRACTALL desde los 3 años GINA >5 años. Ventajas sobre el tratamiento farmacológico. 1) Abordaje mas cercano a la causa del asma. 2) Efecto clínico persiste después de suspender su aplicación. 3) Tiene una acción preventiva en contra de la progresión de la rinitis alérgica hacia asma y el desarrollo de nuevas sensibilizaciones a otros alérgenos. INMUNOTERAPIA Seguridad en la aplicación de la inmunoterapia pues esta documentado reacciones locales y sistémicas. Inmunoterapia aplicada solo por médicos expertos y bien entrenados en la atención de estas reacciones. Inmunoterapia sublingual menos invasiva, aceptada mejor por el paciente, menos reacciones. Meta análisis y revisiones confirman la eficacia en niños con asma. CONCLUSIONES Las alergias respiratorias tienen una alta prevalencia en niños y adultos jóvenes con repercusión social y económica , afectando fuertemente calidad de vida. Su diagnóstico se hace tardíamente, el paciente es referido al especialista después tener múltiples consultas, ha llegado a urgencias y visitas a medicina alternativa sin conseguir buenos resultados. Los mecanismos fisiopatogénicos cada vez son mejor conocidos y los abordajes diagnósticos en Grados de severidad y nivel de control definen el plan terapéutico basado en evidencias. La inmunoterapia tradicional y sus nuevas modalidades han comprobado su eficacia y los niveles de evidencia, considerándose el único medio que modifica el curso de la enfermedad. Informe del consenso PRACTALL EAACI / AAAAI RESUMEN DE RECOMENDACIONES CLAVE La identificación del fenotipo del asma. El manejo completo del asma debe incluir medidas de prevención y educación. El tratamiento de la inflamación de las vías respiratorias da lugar a un control óptimo del asma. Los CSI y los LTRA se recomiendan como terapia de control inicial para asma persistente. Hasta que haya más pruebas de la eficacia y la seguridad a largo plazo, los LABAs no deben usarse sin una dosis apropiada de CSI. Inmunoterapia además del control ambiental y Adaptado de Bacharier LB, y cols. Allergy. 2008;63(1):5–34la farmacoterapia . Diapositiva 68 TRABAJO EN EQUIPO Diagnóstico certero Beneficio Interconsulta paraalel especialista paciente Tratamiento específico La decisión médica correcta… Eficacia y seguridad Evidencia Propia Experiencia …para este niño particular “Si no fuera por la gran variabilidad entre los sujetos la medicina pudiera ser una ciencia y no un arte.” Sir William Osler XX CONGRESO NACIONAL DE COMPEDIA
Anuncio
Documentos relacionados
Descargar
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados