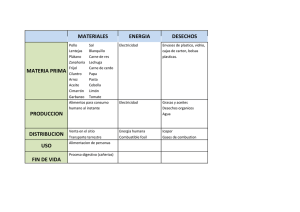
Sistema de gestión de residuos hospitalarios y seguridad
Anuncio

DIOS PATRIA LIBERTAD UBLICA DOMINICANA REP República Dominicana Gobierno Constitucional 2000 - 2004 PROGRAMA DE MODERNIZACION Y REESTRUCTURACION DEL SECTOR SALUD Préstamo BID PR-1047/OC-DR FONHOSPITAL SISTEMA DE GESTION DE RESIDUOS HOSPITALARIOS Y SEGURIDAD AMBIENTAL PUBLICACION TECNICA NO. 5 Santo Domingo, R. D. Marzo 2002 SECRETARIA DE ESTADO DE SALUD PUBLICA Y ASISTENCIA SOCIAL SESPAS INSTITUTO DOMINICANO DE SEGUROS SOCIALES (IDSS) COMISION EJECUTIVA PARA LA REFORMA DEL SECTOR SALUD (CERSS) Informes y Proyectos S. A. SECRETARIA DE ESTADO DE SALUD PUBLICA Y ASISTENCIA SOCIAL SESPAS Dr. José Rodríguez Soldevila Secretario de Estado Dr. Eusebio Garrido Sub-Secretario de Estado Atención Especializada Dr. Manuel Tejada Beato Sub- Secretario de Estado Atención Primaria Dr. Rafael Díaz Vásquez Sub- Secretario de Estado Administrativo Lic. José Colón Sub- Secretario de Estado Técnico Dra. Adalgiza Abreu Sub-Secretaria de Estado Asistencia Social Dr. Plutarco Arias Sub- Secretario de Estado Salud Dr. Miguel Rodríguez García Director General de Hospitales INSTITUTO DOMINICANO DE SEGUROS SOCIALES IDSS Dr. William S. Jana Tactuk Director General Dr. Abelardo Mueses Secretario General Dr. José Fanduiz Director de Salud COMISIÓN EJECUTIVA PARA LA REFORMA DEL SECTOR SALUD CERSS Dr. Jesús Feris Iglesias Coordinador Ejecutivo Ing. Alejandro Moliné Coordinador Técnico General P.M.R.S.S. PR-1047/OC-DR (CERSS-BID) Lic. Claudio del Villar Coordinador Técnico FONHOSPITAL INFORME Y PROYECTOS S.A. FONHOSPITAL Comité de Alta Conducción (Barcelona, España) Ing. José María Pineda Jimeno Dr. Roberto Badía Montalvo Dirección Técnica Dr. Daniel Guzmán Gonzáles Consultores INTERNACIONALES NACIONALES Dr. Antonio Saravia Dr. Franz Gonzales Dr. J. Manuel Rincón Dra. Lourdes Ortiz Dr. Miguel Angel Asenjo Ing. José León Paniagua Lic. Harry Brindley Arq. María Estrada Ing. Diógenes Hernández Lic. Genaro Soriano Lic. José Rodríguez Lic. Yude Alcántara Dr. Fernando Rojas Lic. Máximo Pérez Lic. Norma de la Rosa Dr. Magín Domingo Lic. Montserrat Morey Agentes de Cambio Dra. María Acosta, Hospital Dr. Simón Striddels Dr. Luis Marty, Hospital Dr. Antonio Musa Dr. Fausto Estévez, Hospital Dr. Rafael J. Mañón Lic. Josefina Jiménez, Hospital J. M. Cabral y Báez Dr. Gregorio Soriano, Hospital Dr. Robert Reid Dr. Rubén Dario Pimentel, Hospital Dr. Luis E. Aybar Administración Lic. Margarita Lara Administradora Sra. Irene Veras Secretaria HOSPITALES AMBITO DE FONHOSPITAL Hospital J. M. Cabral y Báez, Santiago SESPAS Director General Dr. Daniel Rivera Director Médico Dr. Fausto Hernández Director Administrativo Dr. Marino Pérez Director Técnico Dr. Aquiles Báez Hospital Dr. Simón Striddels, Azua SESPAS Directora, Dra. María Figueredo Sub. Director Dr. Franklin Delgado Administradora Scarlet Soriano Dr. Antonio Musa, San Pedro de Macorís SESPAS Director Dr. Silvio Thomas Sub. Director Dr. Gabriel Rubio Administrador Lic. Luis Gómez Hospital Dr. Rafael J. Mañón, San Cristóbal Director Dr. Ricardo Salazar IDSS Sub. Director Dr. Julio E. Arias Administrador Lic. Rafael Cabrera Dr. Robert Reid, Santo Domingo SESPAS Director Dra. Milena Cabrera Sub. Director Dr. José Garabito Administrador Lic. Auria Rodríguez Dr. Luis E. Aybar, Santo Domingo SESPAS Director Dr. José Bonnet Sub. Director Dr. Edisson Feliz Administrador Lic. Bienvenido Mejía Director Unid. de Quemados, Dr. Frank Rivas grullón Adm. Und. de Quemados Lic. Andrés Cabral N. Dir. Centro de Gastroenterología Dra. Mariana Urbaez R. Adm. Centro de Gastroenterología Rómulo Mejía Presentación. El manejo de los residuos sólidos y liquido infecciosos, contaminados y peligrosos, esencialmente los de origen médico y relacionados, en los hospitales del país no se le había dado la importancia que estos ameritan. Hoy en día y a la luz de la ley General de Salud 42-01 y la ley 87-01 que crea el Sistema Dominicano de Seguridad Social el manejo de estos residuos son de vital importancia ya que no se concibe la calidad de atención médica, sin un adecuado saneamiento ambiental intrahospitalario que proporcione los medios necesarios para el control sanitario del servicio de salud que se preste a la comunidad. De ahí que para la Secretaría de Estado de Salud Pública y Asistencia Social (SESPAS) sea de gran importancia presentar la Publicación Técnica FONHOSPITAL No 5 que contiene el SISTEMA DE GESTION DE RESIDUOS HOSPITALARIOS Y SEGURIDAD AMBIAMENTAL. Este Sistema ha sido elaborado en el proceso de implementación y desarrollo del Proyecto de Modernización y Reestructuración del Sector Salud, por la firma consultora inypsa, con financiamiento del Banco Interamericano de Desarrollo (BID), a través de la Comisión Ejecutiva para la Reforma del Sector Salud (CERSS) que tiene como propósito aumentar la calidad, eficiencia interna, y solvencia financiera en los hospitales del ámbito de FONHOSPITAL. En el diagnóstico situacional (línea de base) realizado por la firma, permitió identificar problemas comunes para todos los hospitales del ámbito de FONHOSPITAL como son: a) no existía segregación de los residuos hospitalarios en los puntos de generación, b) al no existir clasificación de los residuos la producción de desechos en general se debía considerar como potencialmente infecciosos y peligrosos, c) los recipientes utilizados en la recolección interna eran insuficientes, no estaban clasificados por ambientes hospitalarios y en su gran mayoría no disponían de tapas, d) el personal en su totalidad no había sido capacitado para el manejo de estos desechos, e) los hospitales no contaban con procedimientos escritos para el manejo de los residuos. El Sistema tiene como objetivo: manejar, controlar y reducir los riesgos para la salud y el ambiente asociados a los residuos médicos y peligrosos, de igual manera que aplicar medidas y procedimientos seguros, costo – efectivos para la segregación, recolección, tratamiento, almacenamiento y disposición final de los residuos hospitalarios, capacitar al personal en todos los aspectos de manejo y control de los residuos médicos peligrosos, contribuir a reducir las infecciones intrahospitalarias y sensibilizar a los trabajadores de la salud, pacientes y visitantes en torno a los riesgos infecciosos potenciales a que están expuestos. Se realiza análisis de las ventajas y desventajas de los servicios prestados por el hospital y de externalización de servicios, de igual manera que se incluye «Estrategia para el desarrollo de microempresa del BID», y «Proyecto para la innovación en microempresa auspiciado por USAID». Dr. José Rodríguez Soldevila Secretario de Estado de Salud Pública y Asistencia Social INDICE GENERAL Pag. No. CAPITULO I 1. INTRODUCCION 1.2 Metodología 3 4 CAPITULO II 2. DIAGNOSTICO SITUACIONAL DE MANEJO DE DESECHOS Y SEGURIDAD AMBIENTAL 2.1 Principales Problemas Identificados 2.1.1 Manejo Intrahospitario de Residuos 2.1.2 Manejo Extrahospitalario de Residuos 7 7 7 8 CAPITULO III 3. ANALISIS DE ALTERNATIVAS DEL SERVICIO DE ASEO Y LIMPIEZA (INTRAHOSPITALARIO) 3.1 Servicio Contratado 3.1.1 Ventajas 3.1.2 Desventajas 3.2 Servicio Asumido por el Propio Hospital 3.2.1 En cuanto a recuros humanos 3.2.2 En cuanto a adquisición de medios esenciales de manejo de residuos sólidos 3.2.3 En cuanto a costo actual de los servicios de aseo y limpieza 3.2.4 Necesidades de adquisición de fundas plásticas 3.2.5 Necesidades de recipientes plásticos y zafacones de distintas capacidades 3.2.6 Método de tratamiento de desechos médicos 3.2.7 Almacenamiento de tratamiento 3.2.8 Recogida de desechos médicos y transportación 11 11 11 12 12 12 12 13 13 13 13 18 18 CAPITULO IV 4. PLAN DE MANEJO DE RESIDUOS HOSPITALARIOS 4.1 Nomatividad 4.2 Objetivo 4.2.1 General 4.2.2 Epecíficos 4.3 Metodología 4.4 Diseño de la Estructura Organizacional 4.4.1 Organización 4.5 Recursos Humanos 4.5.1 Perfil del encargado de la Sección de Aseo y Limpieza 4.5.2 Funciones del encargado de la Sección de Aseo y Limpieza 4.5.3 Perfil de supervisor 4.5.4 Funciones del Supervisor de la Sección de Aseo y Limpieza 4.5.5 Perfil del personal general de la Sección de Aseo y Limpieza 4.5.6 Funciones del Pesonal General de Aseo y Limpieza 4.5.7 Se propone impartir un curso para el personal de aseo y limpieza con el siguiente contenido 4.6 Recursos Físicos 21 21 21 21 21 22 22 22 23 23 24 24 24 25 25 25 26 CAPITULO V 5. DISEÑO DE PROCESOS 5.1 Planeación 5.1.1 Fondos de inversión 5.1.2 Con recursos de funcionaniento del HOSPITAL 5.2 Organización 5.2.1 Turnos de trabajo 5.2.2 Fase de generación, segregación, recolección y transporte interno 5.3 Dirección 5.4 Etapa de Ejecución 5.4.1 Adquisiciones 5.4.2 Organización, Preparación de Normas, Reglamentos y Procedimientos de Higiene, Limpieza y Seguridad 5.4.3 Ejecución de Capacitación CAPITULO VI 6. EXTERNALIZACIÓN DE SERVICIOS DE ASEO Y LIMPIEZA - CONTROL CONTRATO EXTERNO 6.1 Del Análisis de Alternativas de Solución para los Servicios de Aseo y Limpieza se I dentificaron dos opciones 6.2 Control de contrato externo servicio de aseo y limpieza 47 6.3 Técnica de control de costo – efectividad 6.4 Condición de la calidad del Servicio 33 33 33 33 33 33 34 41 41 41 41 42 45 45 48 49 CAPITULO VII 7. SISTEMA DE GESTIÓN DE RESIDUOS HOSPITALARIOS 53 Bibliografía 57 ANEXOS: A: AVISO periodístico fin de precalificar empresas Servicios Aseo y Limpieza de Hospitales. B: Artículos de publicaciones dirigidos a orientar sobre la creación de microempresas. Presentación 61 62 63 CAPITULO I 2 1.1 INTRODUCCION FONHOSPITAL El Gobierno Dominicano y el Banco Interamericano de Desarrollo (BID) suscribieron el Contrato de Préstamo No. 1047/OC-DR, para el financiamiento del Programa de Modernización y Reestructuración del Sector Salud. Dicho Contrato fue refrendado y aprobado por el Congreso Nacional de la República Dominicana el 20 de febrero de 1998. Mediante el Decreto Presidencial No.308-97, fue creada la Comisión Ejecutiva para la Reforma del Sector Salud (CERSS), con carácter de entidad responsable de dirigir el proceso de reforma sectorial. La CERSS de conformidad con el Contrato de Préstamo, realizó un proceso de licitación internacional, aprobado por el BID conforme a Términos de Referencia, y contrató los servicios de la firma española Informes y Proyectos, SA (Inypsa) para la Implantación, Ejecución y Seguimiento del Fondo de Modernización Hospitalaria (FONHOSPITAL). Fueron seleccionados seis hospitales para participar de este Proyecto, los cuales presentamos en el Cuadro No. 1 siguiente: CUADR O No.1: HO SPITA LES SELECCIONA DOS EN PROYECTO FO NHOSPITAL, SEG ÚN REGIÓN Y CARACTERÍSTICA S HO SPITAL José M aría Cabral y B áez S im ón S triddels R afael J. M añón R obert R eid C abral Luis E duardo Aybar A ntonio M usa CARAC TERÍSTICA S ZO NA PROVINCIA C ibao S antiago S ur A zua S ur S an C ristóbal S ur D istrito N acional S ur D istrito N acional E ste S an P edro de M acorís Institución Pertenece S E SPAS Categoría R egional Cam as (*) Funcionando 443 S E SPAS P rovincial 105 IDS S P rovincial 63 S E SPAS N acional 254 S E SPAS N acional 298 S E SPAS R egional 231 FUEN TE: - Docum ento Proyecto FONHO SPITAL. La Presente propuesta se refiere al SISTEMA DE GESTIÓN DE RESIDUOS HOSPITALARIOS Y SEGURIDAD AMBIENTAL DE LOS HOSPITALES DEL AMBITO DE FONHOSPITAL. La preocupación por el manejo de los residuos sólidos y líquidos infecciosos, contaminados y peligrosos en los nosocomios, esencialmente los de origen médico y relacionados, ha tomado un gran auge en los últimos tiempos. Hoy día, la calidad de la atención médica no se concibe sin un adecuado saneamiento ambiental intrahospitalario que proporcione los medios necesarios para el control sanitario del servicio de salud prestado a la comunidad. No menos importancia tiene el manejo de estos residuos en el contexto extrahospitalario para evitar daños al ambiente y a la salud de las personas. 3 FONHOSPITAL 1.2 METODOLOGIA La metodología para la elaboración de la propuesta del Sistema de Gestión de Residuos Hospitalarios y Seguridad Ambiental parte del enfoque sistémico de los componentes del hospital. La acción interactuante del componente estructural con el componente funcional es el eje para la implementación del sistema; el hospital debe contar con una estructura organizativa orientada a efectuar y sostener las acciones de mejoramiento sanitario, estructura que parte de los niveles más altos de dirección hasta los últimos niveles operativos, considerando la necesaria participación de todos los integrantes de la comunidad hospitalaria, ya que funcionalmente tienen un papel fundamental como generadores de residuos y responsables de las condiciones de salud ambiental intrahospitalaria, lo que los convierte en la principal herramienta de cambio. La propuesta que se presenta parte del diagnóstico de situación actual del saneamiento ambiental en los hospitales, de manera específica en cuanto a generación y manejo de aguas residuales contaminadas y peligrosas, así como de los residuos sólidos médicos producidos. 4 CAPITULO II 5 6 2.- DIAGNÓSTICO SITUACIONAL DE MANEJO DE DESECHOS Y SEGURIDAD AMBIENTAL. FONHOSPITAL 2.1 PRINCIPALES PROBLEMAS IDENTIFICADOS Problemas comunes en los hospitales del ámbito de FONHOSPITAL 2.1.1 Manejo Intrahospitalario de Residuos a) El personal de mayordomía del hospital es quien maneja internamente los residuos. No se disponen de registros de accidentes laborales de los trabajadores de aseo y limpieza del hospital. Esto limita la investigación epidemiológica en torno a cualquier patología o infección que presenten dichos trabajadores b) No existe segregación de los residuos hospitalarios en los puntos de generación. Utilizan una bolsa (“funda”) negra de muy poco grosor en todos los puntos de generación (las que comunmente se utilizan para basura domiciliaria). c) La falta de clasificación de los desechos hospitalarios es muy perjudicial, puesto que tiene como consecuencia que la producción de desechos en general, haya que considerarlos como potencialmente infecciosos y peligrosos al mezclarse en su recolección y en el lugar de almacenamiento. d) El manejo intrahospitalario (segregación, clasificación, tratamiento y almacenamiento) de los residuos debe resolverse previo a cualquier gestión contractual con alguna empresa para su transporte y disposición final. e) El costo de transporte de residuos médicos es muy superior al costo de transporte de residuos comunes, en una relación de más o menos 3:1. El tratamiento que se requiere proporcionar a los residuos médicos es otro factor muy importante de costo. f) El personal de mayordomía destinado a aseo y limpieza requiere ser capacitado y dotado de vestimenta y utensilios apropiados para el manejo de desechos médicos. El personal tiene escasa instrucción de escolaridad. Evaluando a personas de aseo y limpieza, ponderamos que aproximadamente el 50% no sabe leer ni escribir o raya en el analfabetismo. Esto es una consideración fundamental a tener en cuenta en el momento de diseñar programas de capacitación dirigidos a este personal. g) Los recipientes usados en la recolección interna de residuos son insuficientes, no están clasificados por ambientes hospitalarios y en su gran mayoría no tienen tapas. h) Los servicios de higienización dependen en su totalidad de personal del hospital. No tienen servicios contratados a empresas. Este personal no ha sido adiestrado para estas labores. 7 FONHOSPITAL 2.1.2 Manejo Extrahospitalario de los Residuos a) Los hospitales almacenan sus desechos en un lugar del patio, a cielo abierto, al alcance de segregadores (“buzos”). Hasta allí entran camiones para transportar estos desechos con destino a “basureros municipales”, también a cielo abierto. b) Los que transportan estos residuos no han sido advertido de la peligrosidad de los mismos, de igual manera no han sido capacitados en el manejo de este tipo de residuo. Para el el diagnóstico situacional se tomó como marco referencial en cuanto a la clasificación de residuos de hospitales, el siguiente Cuadro CU AD R O N o.01: C LA SIFIC ACIÓ N DE RE S IDUO S D E H O SP ITAL E S P OR FU EN T E DE GE NE RA CIÓN /NATU R A LE ZA C LASIFIC A CIÓ N DE R ESID U O S DE H OSPITA LES C lase A: R ESIDU O BIO C O N TA M IN AD O Fuente/N aturaleza : A tención al paciente . Secreciones, excresiones y dem ás líquidos orgánicos procedentes de pacientes, así com o los residuos contam inados por éstos, inclusive restos de alim entos. Fuente/N aturaleza: M aterial B iológico. C ultivos, inóculos, m ezcla de m icroorganism os y m edio de cultivo inoculado proveniente de laboratorio clínico o de investigación, vacuna vencida o inutilizada, filtros de gases aspiradores de áreas contam inadas por agentes infecciosos y cualesquier residuo contam inado por éstos m ateriales. Fuente/N aturaleza: Sangre H um ana y Producto s D erivados. C onstituye este grupo la sangre de pacientes: bolsas de sangre con plazo de utilización vencida o serología vencida; m uestras de sangre para análisis; suero, plasm a y; otros subproductos. Fuente/N aturaleza: R esiduos Quirúrgicos y Anátom o-patológicos. C om puesto por tejidos, órganos, piezas anatóm icas, sangre y otros líquidos orgánicos resultante de cirugías, autopsias y residuos contam inados por éstos. Fuente/N aturaleza: R esiduos Punzocortantes. C om puesto por elem entos punzocortantes que estuvieron en contacto con agentes infecciosos, incluyen agujas hipodérm icas, pipetas, bisturíes, placas de cultivo, cristalería entera o rota. Fuente/N aturaleza: A nim ales Contam inados. Se incluyen aquí los cadáveres o partes de anim ales inoculados, expuestos a m icroorganism os patógenos, así com o sus lechos o m aterial utilizado, proveniente de los laboratorios de investigación m édica o veterinaria. C lase B : R ESIDU O ESPE C IAL Fuente/N aturaleza: R esiduos Q uím icos Peligrosos. C om puesto por sustancias o productos quím icos con características tóxicas, corrosivas, inflam ables, explosivos, reactivos, genotóxicos o m utagénicos, tales com o: quim ioterapéuticos, antineoplásicos; productos quím icos no utilizados; plaguicidas fuera de especificación; solventes; ácido cróm ico (usado en lim pieza de vidrios de laboratorio); m ercurio de term óm etros; soluciones para revelado de radiografías; aceites lubricantes usados, etc. Fuente/N aturaleza: R esiduos Farm acéuticos. C om puesto por m edicam entos vencidos, contam inados, desactualizados, no utilizados, etc. C lase C : R ESIDU O C O M Ú N Fuente/N aturaleza: C om puesto por todos los residuos que no se encuadren en ninguna de las categorías anteriores y que, por su sem ejanza con los residuos dom ésticos, pueden ser considerados com o tales. En esta categoría se incluyen, por ejem plo, residuos generados en adm inistración, proveniente de la lim pieza de jardines y patios, cocina entre otros, caracterizado por papeles, cartones, cajas, plásticos, restos de preparación de alim entos, etc. Fu ente: D o cum e nto “R esid uos de Se rvicio s de Salu d”, Asociació n Bra sileira de N o rm as y Técn icas. 1991. 8 CAPITULO III 9 10 3.- ANALISIS DE ALTERNATIVAS DEL SERVICIO DE ASEO Y LIMPIEZA (INTRAHOSPITALARIO): FONHOSPITAL SERVICIO CONTRATADO y, SERVICIO ASUMIDO POR EL PROPIO HOSPITAL. 3.1 SERVICIO CONTRATADO. En este caso será necesario identificar a empresas nacionales o extranjeras interesadas en participar en un concurso de selección de ofertas. La consultoría concluyó en el informe Diagnóstico de Situación que en el país no existen actualmente empresas especializadas en el aseo, limpieza y saneamiento básico interno de hospitales, después de contactar a las 13 empresas principales de Santo Domingo, dedicadas a servicio de limpieza general de edificios y transporte de residuos sólidos. Algunas de estas empresas manifestaron que estarían en disposición de prestar servicios de aseo y limpieza a clínicas u hospitales acogiéndose a los requisitos exigidos por el contratante. Ninguna de dichas empresas tiene personal capacitado en ese sentido, ni procedimientos o programas a aplicar para ésa línea de trabajo específica, pero expresan que cumplirían y se someterían a lo que se establezca de forma contractual. Por otra parte, señalan que no cuentan con tarifas pre-establecidas por sus servicios (por ejemplo, con base en una unidad de medida que podría ser en base al metro de construcción de la edificación) y que en todos los casos será necesario hacer evaluaciones del establecimiento de salud en particular, conocer los requisitos de limpieza, la frecuencia de aseo y el nivel de formación del personal exigido , a fin de hacer la propuesta. 3.1.1 Ventajas: a) El hospital eliminaría la nómina del personal dedicado a los servicios de aseo y limpieza. Con ello estaría exento de las obligaciones y de los conflictos relacionados con dicho personal ( enfermedad, vacaciones, permisos, incumplimiento de horario, sueldo, capacitación, compra de vestimenta, compra de artículos de protección personal, etc.). b) Podría también desapoderarse de la adquisición de bolsas plásticas, de la compra de zafacones, utensilios de limpieza y de contenedores para el almacenaje de los residuos. c) Al establecerse de forma contractual, el hospital podría asegurar que la empresa use personal idóneo y capaz, pudiendo objetar a cualquier personal empleado sin dar explicaciones, por algún comportamiento irrespetuoso, acción irregular o procedimiento mal llevado. d) El hospital puede exigir calidad del servicio. e) Sin considerarse necesariamente ventaja o desventaja, la empresa contratante podría contratar gran parte del personal que en la actualidad realiza estas funciones. f) La empresa sería responsable por el tratamiento a los desechos médicos y peligrosos, asignando un operador ya sea para el manejo de incinerador o autoclave. En el caso de la operación del incinerador, podría estudiarse la conveniencia o no de que la empresa asuma la compra de combustible. g) Exigir de forma contractual que la empresa realice análisis bacteriológico de control en los ambientes (paredes y pisos) y en los equipos médicos. 11 FONHOSPITAL 3.1.2 Desventajas: a) Desconocimiento del costo de servicio que pudieran proponer las empresas. b) Posibilidad de paralizar los servicios de aseo y limpieza ante cualquier atraso en los pagos. 3.2 SERVICIO ASUMIDO POR EL PROPIO HOSPITAL. En este caso, el hospital tendría que mejorar de forma substancial los servicios actuales. Entre las acciones a emprender estarían las siguientes: 3.2.1 En cuanto a recursos humanos: a) Evaluar al personal existente tanto de manera cuantitativa como cualitativa, por ser el recurso más importante (podría tomarse como base la evaluación realizada por FONHOSPITAL). b) Gestionar la recuperación de aquellos empleados nombrados en mayordomía y que han sido asignados a otros puestos de forma interina por el hospital. c) Gestionar jubilaciones de aquellos empleados que ya estén en ese proceso o iniciar la jubilación (retirar del servicio) a personas mayores de edad consideradas no aptas para servicio de aseo y limpieza o que estén enfermas d) Adquirir indumentaria apropiada y elementos de protección personal. e) Estructurar un programa de capacitación continua. f) Proponer y ejecutar un esquema organizativo de trabajo con énfasis en la supervisión y control de la higiene y el saneamiento básico, realizando análisis bacteriológico de control en los ambientes (paredes y pisos) y en los equipos médicos. g) Analizar la posibilidad de realizar ajuste salarial a los trabajadores, por lo menos al doble de lo que devengan actualmente. h) Seleccionar y entrenar a los operadores de incinerador o de autoclave. 3.2.2 En cuanto a adquisición de medios esenciales de manejo de residuos sólidos: a) Adquisición de bolsas plásticas con las características, colores y tamaños requeridos, así como recipientes rígidos para depositar elementos punzocortantes usados y desechados, previo a su tratamiento. Asegurar la existencia en almacén de dichas bolsas y recipientes para su suministro continuo y sin interrupciones, lo mismo que el suministro de detergente y cualquier otro elemento, utensilio o artefacto necesario para el aseo y la limpieza. b) Adquirir carros suficientes para el transporte de las bolsas en la actividad de limpieza y recolección diaria, por cada turno. c) Adquirir contenedores para el almacenamiento temporal de los residuos. 12 FONHOSPITAL 3.2.3 En cuanto a costo actual de los servicios de aseo y limpieza: a) Nómina de Personal: Se identificó para cada hospital el personal por categoría asignado al área de aseo y limpieza, de igual manera que los salarios individuales y monto total pagado tanto de los recursos provenientes de la SESPAS como de lo pagados directamente por el hospital. b) Suministro en general: de igual manera se identificó para cada hospital el monto mensual y anual gastado por cada hospital en cuanto a la adquisición de bolsas plásticas, detergentes, guantes y demás utensilios e implementos de limpieza 3.2.4 Necesidades de adquisición de fundas plasticas. Para cada hospital se identificaron las necesidades de adquisición de bolsas: a) color rojo (residuos bioinfecciosos); b) color negro para la basura común y c) bolsas color amarillo para los residuos radiactivos o peligrosos, de igual manera recomienda, se recomienda estampar el logo internacional que identifica a dichos residuos). 3.2.5 Necesidades de recipientes plásticos y zafacones de distintas capacidades. Para cada hospital se identificaron las necesidades de recipientes plásticos de 50 litros con tapa, sin ruedas. A pesar de que en el Diagnóstico Situacional se determinó la existencia de recipientes plásticos, los mismos tienen colores diferentes y un alto porcentaje no tenia tapa. Se recomienda la compra de nuevos recipientes con variedad de colores de acuerdo al tipo de residuo a contener, y colocarles siglas que los identifiquen por ambientes donde sean colocados, y ponerles el logo internacional de residuo infeccioso, en el caso de los recipientes para residuos médicos. 3.2.6 Método de tratamiento de desechos médicos. La etapa más costosa en el manejo de residuos médicos es el tratamiento a proporcionar a dichos residuos a fin de eliminar su condición infectocontagiosa y peligrosa. Se han desarrollado procesos tecnológicos que eliminan o reducen a su mínima expresión las propiedades nocivas de los mismos. Se distinguen las siguientes técnicas de tratamiento: a) Incineración. Esta es una de las técnicas de tratamiento más socorrida y aceptada en la mayoría de países, especialmente los industrializados. Existe una amplia gama de incineradores en el comercio internacional para diferentes aplicaciones. Para el caso de tratar o eliminar residuos médicos existen tres categorías: i) los de cámara múltiple (dos o más cámaras), ii) los de parrilla (“grill”) giratorio y, iii) los de aire controlado. Los incineradores para tratar los desechos médicos (orgánicos, sólidos/ líquidos infectocontagiosos/ peligrosos), se prefiere que cumplan con ciertas características especiales constructivas, basadas en el concepto de las tres «T» (temperatura, tiempo y turbulencia) controladas. Entre esas características deseables más sobresalientes, tenemos: • Que posea doble cámara de combustión, primaria y secundaria. La cámara primaria deberá alcanzar una temperatura con un rango entre 800 a 900 grados centígrados. La cámara secundaria alcanzará una temperatura entre 1000 a 1200 grados centígrados para eliminar cualquier volatilidad o mal olor. 13 FONHOSPITAL • Tiempo de combustión automático o programable por un operador. • Turbulencia automática, es decir, movimiento de los desechos que están en combustión para su más rápida y “total incineración” (reducir a porcentaje mínimo la presencia de partículas no quemadas en las cenizas). De hecho los residuos médicos tienen diferentes componentes con poder calorífico distinto. El fabricante del incinerador establecerá los rangos de diseño en cuanto al poder calorífico de los residuos a incinerar . Hacemos notar que existen incineradores para tratar residuos médicos con cámara primaria estática (proceso pirolítico), sin embargo no son los más recomendables porque su consumo de combustible es elevado en relación a otros de cámara móvil en que la combustión de residuos es más rápida, y la cantidad de partículas incombustibles en las cenizas es mucho menor. Un incinerador de 95 % de eficiencia estimada podría dejar sólidos incombustibles en la ceniza, inferior al 0.01 % del volumen total de ceniza por cada ciclo de combustión. La ceniza deberá ser transportada en bolsas plásticas hasta celdas especiales de relleno sanitario o enterrada en fosas excavadas en terrenos del establecimiento de salud o en otro lugar seguro. Los residuos sólidos médicos dependiendo de su fuente de generación tienen componentes porcentuales de humedad, carbono, hidrógeno, azufre, sólidos volátiles y, también, un poder calorífico (inferior y superior). Algunos plásticos durante su fabricación han sido tratados con cloro o compuestos de cloro. Estos plásticos una vez son incinerados producen dioxinas y furanos, identificados como agentes carcinogénicos, que son lanzados a la atmósfera a través de las emisiones de humo de la chimenea. El funcionamiento de un incinerador no debe ser afectado por componentes de los desechos tales como vidrios, metales y aquellos de poder calorífico muy alto tales como plásticos, alcoholes, etc. Los fabricantes normalmente establecen un tamaño máximo de partículas (por ejemplo, metálicas) que pueden ser introducidas para la combustión. El incinerador para fines de tratamiento de los desechos y seguridad ambiental debe cumplir con los requisitos técnicos de construcción y funcionamiento establecidos en normas internacionales vigentes, además de contar con los equipos de medición necesarios para el control operativo. En la República Dominicana, desafortunadamente, no existen normas en ese sentido. Debería contar con un sistema de filtrado de gases muy eficiente para evitar o disminuir a su mínima expresión las emanaciones de humo, malos olores y de sustancias nocivas (elementos químicos) al medio ambiente. En este sentido, cada país tiene sus propias regulaciones de emanaciones de gases contaminantes al medio ambiente. La EPA (Environmental Protection Agency de los Estados Unidos de Norteamérica) proporciona regulaciones que son de estricto cumplimiento en su territorio. Muchas de estas normas y regulaciones han sido tomadas como modelo por diferentes países. La alimentación de desechos al incinerador se recomienda hacerse mediante una tolva de carga colocada al mismo nivel que el depósito de desechos; en caso contrario, se instalará un sistema de transporte elevador automatizado que vuelque los desechos empacados en la tolva. La tolva de carga contará con una cámara con compuertas de cierre automático, con el objeto de que el operador no tenga nunca contacto directo con la cámara de combustión (no aspire los gases tóxicos producidos). De todas maneras, el personal deberá estar protegido con cubreboca, guantes, botas 14 FONHOSPITAL impermeables y ropa de trabajo. Un detalle constructivo interesante de un incinerador es que el proceso de combustión pueda ser observado por el operador a través de visores de vidrio termoresistentes para constatar la ejecución de dicho proceso; esto evitará el tener que abrir la puerta de carga ante cualquier duda sobre el proceso, afectando el rango de temperatura y, como consecuencia, la inversión de tiempo de procesamiento y gasto de combustible. Los informes de que disponemos no son favorables en cuanto a la instalación de equipos incineradores en establecimientos de salud de países del tercer mundo, por el descuido manifiesto en mantenimiento preventivo y en las actividades de operación. Los problemas relacionados al mal funcionamiento de estos equipos se enfocan desde dos vertientes: en el 85 % de los casos se debe a pobre o falta completa de mantenimiento y, en el 15 %, a problemas de operación por incapacidad de los operadores y/o suministro deficiente de combustible. En los EUA se han hecho estudios que revelan que en la ceniza producto de la combustión de los residuos médicos quedan partículas incombustibles que mantienen la peligrosidad infecciosa o contaminante, aunque en mucho menor escala. También se añade la presencia de elementos probadamente carcinógenos en la emisión de humo, debido a la combustión de plásticos tratados con cloro y mezclados con desechos orgánicos. • VENTAJAS DE LA TECNOLOGÍA: Siempre que el incinerador cumpla con las características técnicas deseadas, las ventajas podrían ser: • Facilidad de tratamiento o eliminación de los residuos bioinfecciosos. • Eliminación de los residuos médicos en el mismo hospital. • DESVENTAJAS: • Costo de operación elevado debido al alto consumo de combustible (gasoil). • Necesidad de asignar un operador (personal existente o de nuevo contrato) y capacitarlo. • Las Autoridades del Hospital desconocen las facilidades que proporciona la empresa vendedora del incinerador a efecto de obtener piezas de repuesto o los servicios de mantenimiento preventivo, una vez finalice el periodo de garantía (el consultor estima el periodo de garantía en 1 año, que es el tiempo usual a partir de la venta o puesta en operación). • Posibilidad de contaminar elmedio ambiente por la emisión de humo con elementos probadamente carcinógenos (combustión de plásticos tratados con cloro produce dioxinas y furanos). • Necesidad de enterrar las cenizas en una fosa impermeabilizada en terrenos del propio hospital o en celdas especiales (impermeabilizadas) de algún vertedero o relleno sanitario, para no afectar el nivel de las aguas subterráneas (nivel freático). Se ha comprobado que las cenizas de residuos médicos y peligrosos contienen partículas incombustibles que mantienen la peligrosidad bio – infecciosa o contaminante. 15 FONHOSPITAL b) Esterilización Térmica. Se efectúa por medio de aparatos esterilizadores especiales que utilizan el vapor de agua (también los hay de aire seco, etc.) a alta presión y temperatura, que penetra a una cámara hermética donde han sido depositados los desechos y material a esterilizar. Estos aparatos son llamados autoclaves. En el comercio internacional los hay de diferentes capacidades y formas físicas. Los más populares en nuestro país son los de formas rectangular y cilíndrica, con puerta de carga frontal. Muchos de los autoclaves pequeños y medianos tienen “calderines” integrados donde se produce el vapor de agua mediante el calentamiento de resistencias eléctricas. Son utilizados mayormente en hospitales de hasta 70 camas. Otros autoclaves son alimentados por el vapor de agua producido en calderas que, además, alimenta a los equipos de cocina y de lavandería. Este vapor de agua es conducido por medio de ductos aislados térmicamente hasta los aparatos de consumo. Estos equipos tienen paneles con relojes analógicos o digitales para la verificación de presión y temperatura, controles automatizados del tiempo de esterilización y graficadores donde el operador puede seguir la secuencia del ciclo de esterilización. Algunos de estos autoclaves, para asegurar que el vapor llegue a toda la masa de desechos, efectúan en la cámara una evacuación al vacío, para inyectar luego vapor comprimido. Es importante siempre que no se sobrecargue la cámara del esterilizador porque esto impide la libre circulación del vapor o aire caliente. Mediante el proceso anterior son eliminados los microorganismos patógenos de los desechos infecciosos y convertidos en desechos no peligrosos. Este proceso alcanza una temperatura por encima de 105 grados centígrados, una presión de 30 psi, y tiene una duración promedio de 25 a 30 minutos. Es práctica común colocar un cintillo (“masking tape”) especial sobre la envoltura a esterilizar que cambia de color durante la esterilización, indicando que se ha cumplido con el proceso. Las fundas de polietileno no soportan las altas temperaturas de este proceso. En el lugar de esterilización se debe disponer de fundas de polipropileno (papel kraft) de grosor adecuado o de varias capas, para colocar dentro las fundas llenas de desechos patógenos a esterilizar. Terminado el tratamiento, muchos desechos disminuyen su volumen por la pérdida de agua, también su olor. Pueden ser manejados entonces como desechos comunes, disponerse en bolsas plásticas y ser transportados al relleno sanitario o fosa sanitaria sin peligro alguno. El líquido condensado en la cámara, que es también desinfectado, se puede descargar en el sistema de drenaje sanitario. El operador del autoclave debe tener presente que ante cualquier duda en la falla del proceso de esterilización, debe volver a repetir el proceso. Se sugiere el uso de esta técnica de tratamiento en los laboratorios clínicos. • VENTAJAS: • Es una técnica ampliamente conocida y probada. • El mantenimiento preventivo diario del equipo es de poca complejidad. 16 FONHOSPITAL • Muchos de los desechos disminuyen su volumen. Al final del proceso pueden ser tratados como desechos comunes. ” DESVENTAJAS: • El proceso térmico no modifica la forma ni destruye los desechos tratados, solamente elimina su peligrosidad. Esta situación podría ser contraproducente en el caso de partes identificables del cuerpo humano. • Requiere de personal técnico especializado en caso de mantenimiento correctivo. Fig. 02: Ej. De Autoclave c) Desinfección Química. La desinfección química, usando sustancias como el hipoclorito de sodio, el cloro diluido al 10 %, etc., no es recomendada para desechos patógenos sólidos porque el líquido desinfectante no llega a todas las partes de la masa de los residuos. En el mercado existen equipos de trituración de estos desechos que luego someten la masa a desinfección química, pero no se cuenta con resultados probadamente efectivos en el uso de esta técnica. Además, resulta económicamente muy costoso tratar a todos los desechos infecciosos de un hospital por este método. La desinfección química puede ser usada para el tratamiento de desechos cortopunzantes, depositados en envases rígidos. Esta desinfección es muy usada para los instrumentos de laboratorios, sin embargo, la persona que la aplica debe estar bien protegida con guantes, cubreboca y anteojos por los vapores tóxicos que se producen. Se recomienda el uso de cabinas de flujo laminar. • VENTAJAS: • Es de amplio uso en la desinfección de instrumental y cristalería de laboratorios clínicos. • Es de fácil manejo y acción comprobada siempre que se use en cantidad, concentración y tiempo especificado. • DESVENTAJAS: • Es muy costoso en el caso de tratamiento de residuos absorbentes y voluminosos. • Produce vapores o gases tóxicos que afectan al operador y al ambiente. • Se requiere usar, además de las protecciones convencionales, anteojos especiales para evitar la irritación de los ojos. 17 FONHOSPITAL d) Trituración de Placentas: Existen en el mercado internacional equipos especiales para la trituración de las placentas. Mediante este proceso estos residuos orgánicos son licuados y, a su vez, evacuados a través del sistema de drenaje sanitario. Las bacterias presentes se encargan de destruir la materia orgánica. Algunos de estos equipos tienen instalado un sistema de inyección de enzimas a fin de acelerar la degradación de la materia orgánica. Es un sistema muy eficiente y novedoso. El triturador para su funcionamiento solamente requiere suministro de energía eléctrica (120v ó 220v, dependiendo de su capacidad), suministro de agua y su conexión al sistema de desagüe. e) Otras tecnología de tratamiento. En el mercado internacional existen otras tecnologías para desinfectar como son microondas, rayos ultravioletas, etc., pero todavía no son de gran difusión y aplicación en el ambiente hospitalario, posiblemente por razones de costos. 3.2.7 Almacenamiento de desechos médicos. Los hospitales del ámbito de FONHOSPITAL en su mayoría disponen de un lugar en el patio para el almacenamiento de los desechos en general. Es un lugar a cielo abierto al alcance de alimañas y animales domésticos. Será necesario techar este lugar y separar los desechos médicos y peligrosos de los residuos comunes en su almacenamiento, cuando se implemente el Programa de Manejo de Desechos Hospitalarios. Alternativa: Se recomienda la colocación de contenedores metálicos con capacidad de unas 4 yardas c/ u, con tapa para lograr cierta hermeticidad. Una parte de estos contenedores se usaría en el almacenamiento de los desechos médicos y los otros en el almacenamiento de los desechos comunes. Ejemplos de contenedores 3.2.8 Recogida de desechos médicos y transportación. El hospital deberá tratar térmicamente los residuos médicos y peligrosos previo a su transportación. Una vez son tratados térmicamente los residuos médicos y peligrosos, pueden ser manejados como residuo común. Aquellos residuos orgánicos que puedan ser reconocibles o que sean de bastante tamaño, deberán ser llevados a la morgue (no tienen necesidad de ser tratados) para su transporte al cementerio y posterior enterramiento. Desconocemos cuál será la decisión que adoptará el hospital en cuanto a uso de la tecnología de tratamiento. Todos los desechos médicos y peligrosos deben ser tratados previamente a su transporte y disposición final. En el caso de que se prefiera la adquisición de un incinerador, los desechos comunes no requieren ser incinerados por el alto costo de la operación. De comprobarse que la ceniza producto de la combustión de residuos médicos y peligrosos no contiene partículas incombustibles que puedan representar peligro para la salud o el ambiente, estas cenizas podrían ser manejadas como basura común. En caso contrario, deberá ser enterrada en una fosa revestida de concreto para que no afecte el nivel freático (aguas subterráneas) del subsuelo. 18 CAPITULO IV 19 4.- PLAN DE MANEJO DE RESIDUOS HOSPITALARIOS. FONHOSPITAL Un proceso integral de manejo de residuos en un hospital conlleva la aplicación de normas, directrices, supervisión y control de las siguientes etapas: i) Generación de residuos; ii) Segregación; iii) Recolección; iv) Transporte interno; v) Tratamiento; vi) Almacenamiento; vii) Transporte externo; y,viii) Disposición final. 4.1 NORMATIVIDAD La ley general de la salud 42-01, en el Art. 46 establece que la SESPAS, en coordinación con la Secretaría de Estado de Medio Ambiente y Recursos Naturales y demás instituciones competentes, elaborarán las normas oficiales que regulen la disposición y manejo de desechos sólidos cuyo uso, recolección, tratamiento, depósito, reconversión, industrialización, transporte, almacenamiento, eliminación o disposición final resultaren peligrosos para la salud de la población. La Presidencia de la República Dominicana, ha dictado en fecha 12 de agosto de 1999, el Reglamento General de Hospitales , mediante Decreto Número 351 – 99, el cual deroga el Reglamento No. 9033 para la Aplicación de la Ley de Organización del Cuerpo Médico de los Hospitales (de fecha 11 de enero de 1963). En su Capítulo XIII, RESIDUOS HOSPITALARIOS, Artículo 49, establece lo siguiente, citamos: • Todo hospital organizará su Comité de Higiene y Manejo de los Desechos Hospitalarios, el cual se encargará del proceso de identificación y clasificación de los mismos, según las normas nacionales respectivas. • Vigilará que el sistema y procedimiento de eliminación local y disposición final sean seguros y adecuados, y que el personal cumpla las normas de seguridad establecidas para estos procedimientos. • Los hospitales que no cumplan con esta disposición se les retirará su habilitación y serán sancionados administrativamente, y si existiesen daños a la comunidad o al medio ambiente, serán responsables legalmente por tales efectos.” En julio del 2000, la Secretaría de Estado de Salud Pública y Asistencia Social (SESPAS) aprobó mediante Resolución Ministerial y publicó unas “Normas de Higiene Hospitalaria”. 4.2 OBJETIVOS 4.2.1 General: Manejar, controlar y reducir los riesgos para la salud y el ambiente asociados a los residuos médicos y peligrosos. 4.2.2 Específicos: a) Aplicar medidas y procedimientos seguros y costo – efectivos para la segregación, recolección, tratamiento, almacenamiento y disposición final de los residuos hospitalarios, con especial énfasis en los residuos médicos. 21 FONHOSPITAL b) Capacitar al personal de mayordomía en todos los aspectos de manejo y control de los residuos médicos y peligrosos, del aseo y limpieza de las áreas nosocomiales y, de protección personal y ambiental. c) Contribuir a reducir las infecciones intrahospitalarias. d) Sensibilizar a los trabajadores de la salud, pacientes y visitantes en torno a los riesgos infecciosos potenciales a que están expuestos por desconocimiento, malos hábitos higiénicos, descuidos y falta de colaboración con la limpieza. 4.3 Metodología Para la implementación del Plan se deberá tomar en cuenta tres aspectos: i) Organizativo; ii) Recursos humanos; y iii) Técnico – Operativo. a) Mediante el aspecto Organizativo se modificará la actual estructura de mayordomía buscando enfatizar el equilibrio de la demanda de servicios con la distribución del personal en los tres turnos de trabajo y las asignaciones fijas para áreas específicas, así como fortalecer la supervisión. b) En cuanto a Recursos humanos, se partirá del Diagnóstico Situacional realizado por FONHOSPITAL, para la exclusión del personal analfabeto, la designación de nuevos trabajadores y la recuperación de puestos de mayordomía actual prestando servicios en otras áreas, hasta completar el personal de la propuesta para la limpieza. Todo el personal deberá ser sometido a un proceso de capacitación y posiblemente de mejoría salarial (el hospital analizará su factibilidad). c) El aspecto Técnico – Operativo será la culminación de la metodología a aplicar y, en tal sentido, se llevarán a cabo los procesos previamente diseñados con el apoyo de la logística necesaria para ejecutar el trabajo. Dicha logística fue identificada en el Diagnóstico Situacional y en las Alternativas de Solución, en documentos aparte. En cuanto a la adquisición de la tecnología de tratamiento recomendada, los medios de protección personal y de las inversiones para recuperar, remodelar, ampliar, instalar o construir determinadas facilidades físicas que apoyen las medidas higiénicas, será el hospital el que decida qué hacer. 4.4 Diseño de la estructura organizacional. 4..4.1 Organización. El Departamento de SERVICIOS GENERALES se plantea como una dependencia de la Administración del hospital en el Organigrama de Dirección. Tiene bajo su responsabilidad las secciones de Aseo y Limpieza, de Seguridad, de Almacén General, de Lavandería y de Cocina. Su esquema organizacional es el siguiente: 22 FONHOSPITAL D E PAR TA M EN TO S E RV IC IO S G E N E R A LE S O tras se ccio nes: S ección de S eguridad S ección de Aseo y Lim pieza 1. C o cina 2. L avandería 3. A lm acén G ral. Log ística S upervisor N o.1 S upervisor N o.2 S upervisor N o.3 Fig. 01: O rganigram a d e S ecció n A seo y Lim pieza. 4.5 Recursos humanos El número de personal asignado por cada turno va a variar y se reducirá progresivamente desde la mañana hasta el turno de la noche. En la propuesta específica para cada hospital se identifica la cantidad de personal necesario para cada turno. En el Diagnóstico situacional se encontró que aproximadamente el 50 % del personal existente de aseo y limpieza es analfabeto. Es una situación que, además de preocupante, es limitativa puesto que reduce las opciones de adiestramiento y capacitación. Además, muchos de esos trabajadores tienen edades que los invalidan para ese tipo de actividad física o están enfermos. Será preciso depurar este personal si el hospital decide continuar asumiendo esa función. 4.5.1 Perfil del encargado de la Sección de Aseo y Limpieza: Educación secundaria (bachiller) como mínimo de estudios alcanzados, que le posibilite hacer algunos cálculos simples de consumo. Persona dinámica y con don de mando. Preferible no mayor de 45 años. Trabajo en horario normal, pero disponible 24 horas para casos de urgencia. Estar en buena condición de salud. 23 FONHOSPITAL 4.5.2 Funciones del encargado de la Sección de Aseo y Limpieza: a) Participar en la selección del personal de la Sección. b) Organizar los turnos de trabajo, resolver cualquier conflicto de personal a su nivel. c) Coordinar la labor de los supervisores. d) Aprobar previamente los permisos, vacaciones, ausencias, etc. y tramitarlos al Departamento de Personal. e) Programar los insumos necesarios para el trabajo bajo su responsabilidad. f) Distribuir los uniformes de trabajo, utensilios de limpieza e insumos entre los supervisores. g) Velar por el cumplimiento de cualquier norma o reglamento del hospital, y mantener una conducta ética y moral. h) Máximo responsable de la higiene y limpieza del hospital. i) 4.5.3 Elaborar informes mensuales de la labor de la Sección o a requerimiento de la Administración o Dirección. Perfil de supervisor: Saber leer y escribir; todas las demás atribuciones del encargado de la Sección. 4.5.4 Funciones del Supervisor de la Sección de Aseo y Limpieza: a) Servir de intermediario en la solicitud de permisos, vacaciones, ausencias, etc. del personal bajo su mando. b) Coordinar la labor del personal bajo su mando, especialmente en la asignación de ambientes de trabajo y turnos. c) Distribuir los insumos necesarios para el trabajo bajo su responsabilidad. d) Distribuir los uniformes de trabajo, utensilios de limpieza e insumos entre los trabajadores. e) Velar por el cumplimiento de cualquier norma o reglamento del hospital, y mantener una conducta ética y moral. f) Responde por la higiene y limpieza del área asignada. g) Informa verbalmente o por escrito al encargado de la Sección en torno a su labor. 24 FONHOSPITAL 4.5.5 Perfil del personal general de la Sección de Aseo y Limpieza: Saber leer y escribir. Tener buena disposición de trabajo. Estar en buenas condiciones de salud. No mayor de 55 años. 4.5.6 Funciones del Personal General de Aseo y Limpieza: a) Mantener en condiciones higiénicas el área asignada del hospital. b) Cumplir las normas y reglamentos vigentes. c) Cumplir con su horario de trabajo. d) Atender las orientaciones y observaciones que formulen tanto el supervisor como el encargado de la Sección. e) Mantener una conducta ética y moral. 4.5.7 Se propone impartir un curso para el personal de aseo y limpieza con el siguiente contenido: Contenido Tema 01: Tema 02: Tema 03: Tema 04: Tema 05: Tema 06: Tema 07: Tema 08: Tema 09: Tema 10: Tema 11: Tema 12: Tema 13: Tema 14: Tema 15: Tema 16: Introducción. Orientación general. Principios de sanidad y desinfección. Cuidados al hacer movimientos corporales. Procedimientos básicos de limpieza: Sacudir, lavar, aspirar. Procedimientos básicos de limpieza: Barrer, trapear, pulir. Primera evaluación intermedia Conservación de pisos. Limpieza de otras superficies: Paredes, techos, ventanas, alfombras, etc. Manera de quitar manchas. Control de plagas del hospital. Limpieza de unidades del paciente. Segunda evaluación intermedia Limpieza de la unidad de aislamiento, U.C.I, salas quirúrgicas / partos. Limpieza especial de equipos y muebles. Consideraciones de limpieza en otras áreas especializadas. Cuidado y mantenimiento de equipo de conservación y limpieza. Prevención de accidentes y medidas de seguridad contra incendios. Evaluación final. El curso será intensivo con duración de una semana, 4 horas diarias, para un total de 28 horas teóricoprácticas. Se basará en la metodología de aprender haciendo. La programación del curso será discutida con la Dirección, Administración y con el Departamento de Personal del hospital. Previo a ser impartido, las Autoridades del hospital deberán adquirir los utensilios, materiales, insumos y procurar una vestimenta o uniforme para todos los trabajadores de aseo y limpieza. 25 FONHOSPITAL 4.6 RECURSOS FÍSICOS En el hospital deberá habilitarse espacios físicos de áreas sanitarias con vestidores (“lockers”) a fin de que el personal de aseo y limpieza se higienice y cambie su ropa habitual por la ropa de trabajo. El mismo proceso deberá darse cuando se retire a su hogar. De esta manera se controlará el tránsito de microorganismos patógenos hacia dentro del hospital y hacia la población. Se estima que por lo menos el hospital deberá habilitar o asignar 1 espacio físico que tenga vestidor (con lockers – individuales o colectivos; se recomiendan lockers individuales para evitar conflictos de pérdida de objetos de valor) con 2 cuartos sanitarios, con 2 duchas y 2 lavabos por cada 20 trabajadores del mismo sexo. a) Adquisición de Autoclave: Para fines del tratamiento de los residuos bio – infecciosos se ha recomendado la compra de autoclave con capacidad variable de acuerdo a las necesidades específica de uno de los hospitales del ámbito de FONHOSPITAL Una muestra de uno de estos autoclaves se muestra en la figura siguiente: b) Trituradora de Residuos: Una vez los residuos han sido tratados en autoclave, son sometidos a un proceso de trituración a fin de hacer irreconocibles algunos desechos (particularmente los orgánicos) para un mejor manejo. Es un equipo opcional, pero se recomienda su adquisición. 26 FONHOSPITAL Residuos médicos triturados Trituradora con contenedor colocado para recoger los residuos triturados. c) Adquisición de Equipo Compactador de Residuos Tratados y Triturados: Una vez los residuos son tratados y triturados, podría ser conveniente su compactación a fin de facilitar su disposición final por la ventaja que ofrece en cuanto a la reducción de volumen. Es un equipo opcional. Proceso de compactación a fin de reducir el volumen de los residuos triturados hasta en un 60 %. 27 FONHOSPITAL e) Triturador de Placenta: Se sugiere la compra de un equipo individual para triturar la placenta a localizarse muy próximo a las salas de parto. Se evitaría el tener que transportar la placenta (que es uno de los desechos orgánicos de más peso por su alto contenido acuoso) hasta el lugar de tratamiento (o almacenamiento temporal), como los demás residuos médicos. Naturalmente, este residuo orgánico puede perfectamente ser tratado en el autoclave. Un ejemplo de un equipo triturador se muestra en la Fig. 07, siguiente f) Contenedores / Zafacones Especiales: Por otra parte, el hospital deberá adquirir la cantidad de contenedores y zafacones necesarios (ver Diagnóstico Situacional y Análisis de Alternativas para el Manejo de Residuos Hospitalarios). Una muestra de estos recursos aparece en las figuras siguientes: Ejemplos de contenedores para las etapas de Segregación y Depósito Interno (transitorio) que pueden ser comprados en el comercio. Contenedor de 200 galones Contenedor de 115 galones 28 Contenedor de 28 galones FONHOSPITAL Zafacones con capacidad y altura indicadas. Otro aspecto importante en cuanto a recursos físicos relacionados al manejo de residuos bio - infecciosos, es el que se refiere a la especialización de una vía para el tránsito de los residuos hospitalarios, en la medida de las posibilidades. Actualmente el personal de aseo y limpieza usa las vías de pacientes, trabajadores de la salud y visitas para el transporte de los residuos médicos, produciéndose una contaminación cruzada con grave riesgo para la salud, y favorable a las infecciones. 29 CAPITULO V 5.- DISEÑO DE PROCESOS FONHOSPITAL 5.1 Planeación. Para obtener la efectividad esperada, la presente Propuesta deberá ser acompañada con los siguientes planes: 5.1.1 Fondos de inversión: a) Un Plan de Orientación General y Sensibilización sobre Higiene y Seguridad Hospitalaria dirigido a médicos, enfermeras y afines. b) Un Plan de Capacitación sobre Manejo de Residuos Médicos dirigido al personal de la Sección de Aseo y Limpieza. c) Un Plan de Inversiones donde se incluya la adquisición de los equipos de tratamiento de los residuos, la habilitación de espacios físicos con vestidores y “lockers”, duchas y sanitarios. d) Un Programa de Compras de Activos Fijos. 5.1.2 Con recursos de funcionamiento del HOSPITAL: a) Implementación de la propuesta de Organización de los Servicios de Aseo y Limpieza del Hospital. b) Programa de Adquisición de Suministros, Utensilios, herramientas, uniformes y demás insumos para el inicio de la Propuesta. 5.2 ORGANIZACIÓN 5.2.1 Turnos de Trabajo. Habrá tres turnos de trabajo: Primer turno: De 7:30 am a 3:30 pm Segundo turno: De 3:30 pm a 11:30 pm Tercer turno: De 11:30 pm a 7:30 am. Se tendrá un encargado de la Sección de Aseo y Limpieza y supervisores. Los supervisores rotarán mensualmente en sus turnos. El encargado de la Sección procederá a asignar personal por áreas del hospital y por demanda de los servicios, los cuales estarán bajo coordinación del supervisor de turno y de él mismo. En la medida de lo posible se intentará hacer asignaciones fijas de dicho personal por ambientes, en busca de especializarlo. El encargado de la Sección de Aseo y Limpieza podría ser, en ciertas situaciones, el supervisor que demuestre más dinamismo, dedicación, conocimiento y confianza en su labor; para ello se le compensará con un monto de sueldo por encima de los demás. Este detalle es importante a fin de levantar su autoestima y diferenciarlo de los demás supervisores. Determinadas áreas del hospital requieren mantener a un personal con asignaciones específicas de aseo y limpieza, como son: salas de cirugía; área de manejo de materiales e instrumentos estériles; área de laboratorio clínico; área de emergencia; salas de parto; UCI; neonatología. En otras áreas como: oficinas administrativas; internamiento; consulta externa; pasillos; cocina y comedor; lavandería y demás, podría rotarse el personal. Se tomará como parámetro la asignación de 300 metros cuadrados del hospital por persona. En el caso de asignaciones específicas de área a atender podría ser menor. Además, otro criterio a tomar en cuenta es el factor demanda de servicios y, por tanto, la frecuencia del aseo y la limpieza. 33 FONHOSPITAL 5.2.2 Fase de generación, segregación, recolección y transporte interno: a) Suministro de bolsas (fundas) plásticas: El encargado de la Sección de Aseo y Limpieza, con el apoyo de los supervisores, calculará la cantidad necesaria de bolsas por turno de trabajo y hará los pedidos al almacén de suministro general. Dichas bolsas serán distribuidas (asignadas) en los turnos de trabajo. b) Criterio de uso de las bolsas: Los residuos médicos sólidos, excepto los punzocortantes, una vez son generados en los diferentes ambientes hospitalarios y segregados en recipientes, claramente identificados, con bolsas (fundas) plásticas a colores, especial y estratégicamente dispuestas, deberán ser contenidos para su almacenamiento en dichas bolsas plásticas, las cuales serán impermeables a la humedad y tendrán suficiente resistencia al razgado, quebrado o rotura bajo condiciones normales de uso y de manejo de los desechos. Las bolsas y recipientes a usar será como sigue: i) ii) iii) iv) Bolsas rojas para residuos biocontaminados. Bolsas amarillas para residuos especiales. Bolsas negras para residuos comunes. Recipientes rígidos para elementos punzocortantes. Para los residuos biocontaminados, las bolsas serán color rojo, aseguradas en su manufactura para que no se abran o destilen líquidos, ni dejen salir sólidos o desechos líquidos durante su almacenamiento, manejo o transporte, impermeables a la humedad y construidas de material resistente y de un grosor mínimo de 165 granos (calibre 200 ó superior) con prueba de resistencia al impacto como se prescribe en el Standard D 1709-85 de la Sociedad Americana de Prueba de Materiales (American Society for Testing and Materials) y certificada por el manufacturador de las bolsas. Para el manejo de residuos especiales, se dispondrá de bolsas color amarillo con características similares a las descritas anteriormente. Cada bolsa roja y amarilla estará etiquetada con las palabras “Desecho Infeccioso”, “No Abrir” y con el símbolo internacional de desecho bioinfeccioso, como se muestra. Las bolsas negras se continuarán usando para los residuos comunes como hasta el presente. RESIDUO INFECCIOSO Logo Internacional Identificación Residuos Bio Infecciosos Bolsa llena de residuos médicos con precinto. NO ABRIR 34 FONHOSPITAL Los elementos punzocortantes deberán ser contenidos para su disposición en recipientes rígidos, resistentes a pinchaduras, y con tapa que dificulte su reapertura en el caso de que se pretenda extraerlos, y que además, impida la pérdida de cualquier líquido o de su contenido. El contenedor rígido deberá ser etiquetado con las palabras “Desecho Peligroso”, “No Abrir” y el símbolo internacional de desecho bioinfeccioso, tal como se muestra. c) Recolección Interna: El personal de aseo y limpieza, haciendo uso de la protección personal adecuada, usará carros de recolección con las siguientes características: a) silenciosos; b) impermeables (acero inoxidable, fibra de vidrio o plástico), pero de fácil lavado (con válvula de drenaje en el fondo) y con capacidad de volumen de unos 200 galones y soporte de peso de unos 100 Kg. El personal médico y de enfermería deberá cumplir con el siguiente procedimiento para el manejo en su origen de la placenta y demás desechos producidos en el parto. En cada sala de partos habrán cuatro recipientes: • Una cubeta metálica inoxidable. • Dos portafundas o zafacones móviles tamaño mediano de metal o plástico con fundas rojas colocadas. Ambos portafundas serán identificados con el número de sala de partos donde han sido ubicados y, de manera individual, con el tipo de desecho que contendrán: a) placenta y, b) otros desechos infecciosos (guantes, algodones, gaza, etc.). • Un recipiente pequeño, rígido, de plástico color rojo, para los elementos punzocortantes. Procedimiento: • El médico obstetra que asiste el parto luego de revisar, evaluar y escurrir la placenta dentro del recipiente metálico inoxidable, la depositará en una funda color rojo colocada dentro de uno de los portafundas o zafacones que le proporcionará su enfermera asistente. • La enfermera procederá a cerrar dicha funda con un precinto plástico y moverá el portafunda con la punta del pie al lugar adecuado en la sala de partos hasta que termine el procedimiento de intervención. • Los desechos como guantes, gazas, algodones, etc., exceptuando los elementos punzocortantes (agujas, bisturies, etc.) , se colocarán en el otro portafunda o zafacón con funda roja colocada. Cuando se esté seguro de que todos los desechos señalados han sido depositados, la enfermera asistente procederá al cierre de la funda usando un precinto plástico, y moverá el portafunda hasta colocarlo junto al otro portafunda mediano. • Los elementos punzocortantes que se van desechando se colocarán dentro de un recipiente rígido pequeño plástico color rojo, de preferencia. Al final del parto y habiéndose depositado todos los elementos punzocortantes, se procederá a su desinfección, esterilización o a su incineración en el mismo recipiente, sin extraerlos. Luego este recipiente se tapará de forma hermética y depositará en el portafundas grande, junto a los demás desechos. 35 FONHOSPITAL • El personal de limpieza, terminado el parto, llevará la funda con la placenta al lugar provisional de colocación de las mismas para la cual habrá un zafacón o portafundas grande con tapa, especial para las placentas, con una funda colocada de dimensión 36" x 54", color rojo. En el caso de que el hospital adquiera el equipo triturador de placenta, este procedimiento deberá ser revisado para hacerlo más explícito. d) Almacenamiento. El almacenamiento de los desechos médicos deberá hacerse de una manera segura y en un lugar que proteja contra animales, la lluvia y el viento, y no sea lugar de guarida ni fuente de alimento de insectos o roedores. Cualquier espacio cerrado (área o cuarto) que haya sido designado como lugar para almacenar los desechos médicos, deberá ser asegurado apropiadamente y sometido a supervisión continua; además, deberá ser identificado con señales visibles que puedan ser vistas desde todas las direcciones a una distancia de 25 pies. Las señales de aviso se escribirán en español: «PRECAUCIÓN—ÁREA DE ALMACENAMIENTO DE RESIDUOS BIOLÓGICOS PELIGROSOS— PROHIBIDA LA ENTRADA A PERSONAS NO AUTORIZADAS». Las Autoridades del Hospital incluirán la localización de todos los cuartos donde se almacenen desechos médicos y peligrosos en su inventario y será dado a conocer a todo el personal. e) Tratamiento de residuos médicos. Se recomienda que el tratamiento de los residuos bio – infecciosos se haga mediante tratamiento térmico usando autoclave. En ese sentido, se recomienda la adquisición de un autoclave con diseño especial (funcione con alto vacío inicial y alta presión) para el tratamiento de los residuos médicos (incluyendo los elementos punzocortantes) con sistema automatizado de carga y descarga, acoplado a un equipo triturador y compactador. Está comprobado que la esterilización mediante el uso de autoclave es la técnica de tratamiento hoy día más segura, eficaz y no contamina el medio ambiente. Nos permitimos extraer un párrafo de la publicación WASTE INTERNATIONALE – MAGAZINE, Volumen II (The Technological Superhighway of the World´s Waste Industry), 1999, donde se expresa lo siguiente: “El control de residuos médicos se ha convertido en una industria sofisticada que se ha impuesto en el mercado estadounidense y en varias partes del mundo. La educación a nivel mundial sobre los peligros ocupacionales de la industria del cuidado de la salud debido a enfermedades como el SIDA, la hepatitis y otras enfermedades patógenas, ha hecho que muchos países establezcan reglamentos para poner en práctica medidas de seguridad para el embalaje, el transporte y el tratamiento de residuos médicos infecciosos. En Estados Unidos, esta industria tiene ya más de una década de existencia y en la actualidad todos los residuos médicos son manejados de acuerdo con reglamentos de seguridad ocupacional y para la protección del medio ambiente. En Estados Unidos los reglamentos exigen que todos los residuos médicos sean tratados debidamente y clasificados como no infecciosos antes de su eliminación final en vertederos sanitarios. A principios de la década de los ochenta, la incineración era el método usual para el tratamiento de residuos médicos. No obstante, debido a la Ley Estadounidense de Pureza del Aire 36 FONHOSPITAL y protestas organizadas por grupos de protección del medio ambiente, los incineradores fueron objeto de rigurosas regulaciones que hacen difícil su construcción, funcionamiento y autorización. Más aún, la Agencia Estadounidense de Protección del Medio Ambiente emitió un reglamento reciente que establece normas de emisión de aire más estrictas que tendrán como resultado el cierre proyectado para el año 2,000, del 80% de los incineradores de residuos médicos que continúan en uso. El tratamiento en autoclaves se ha convertido en la tecnología de tratamiento de residuos médicos más popular. Desde 1990, más del 90% de los permisos para instalaciones de tratamiento de residuos médicos han sido emitidos para sistemas de tratamiento en autoclaves ”. Termina la cita. f) Ciclo de Esterilización Mediante Autoclave: Se prefiere un sistema de tratamiento en autoclave por lotes, para minimizar el costo de la mano de obra y agilizar el proceso. Una vez que un lote de residuos médicos ha sido introducido en el autoclave, el operador sólo tiene que oprimir un botón para activar un ciclo completo automático de esterilización de residuos médicos. El ciclo comienza con un proceso de alto vacío (prevacío) para preparar los residuos médicos para una penetración de vapor efectiva. Posteriormente, los residuos médicos son sometidos a la acción de vapor de alta presión, con una temperatura de hasta 150 grados Celsio (300 grados F.). El alto vacío (prevacío) y la alta presión aseguran la total esterilización de los residuos médicos. Después del proceso de alto vacío/alta presión, se ventila el autoclave y se condensa el vapor. Un segundo proceso de alto vacío (postvacío) elimina totalmente el vapor y la humedad residuales. El postvacío aumenta la seguridad del operador asegurando que no haya ninguna emisión de vapor a la que el trabajador pueda estar expuesto al abrir la puerta del autoclave. Además, el sistema de postvacío y condensación de vapor evita la generación de olores desagradables y mantiene seco los residuos médicos tratados. Carro donde se depositan las bolsas con residuos y se introduce al autoclave. La bolsa que tiene colocada es reusable de polipropileno. Diversos residuos médicos a ser procesados. 37 FONHOSPITAL g) Consideraciones Importantes Complementarias: A los elementos punzocortantes (por ejemplo, caso de las jeringas con agujas) no deberá colocárseles tapa ni envoltura nuevamente una vez han sido usados; no deben ser doblados ni rotos previa a su colocación en su recipiente especial rígido. El almacenamiento de los desechos médicos deberá hacerse de una manera segura y en un lugar que proteja contra animales, la lluvia y el viento, y no sea lugar de guarida ni fuente de alimento de insectos o roedores. Los desechos infecciosos embolsados y los recipientes de elementos punzocortantes deberán ser colocados en contenedores resistentes a derrames o «leaking», con un medio fácil para ser limpiados de líquidos derramados o «fitting». El contenedor deberá ser etiquetado con las palabras «Desecho Infeccioso» y con el símbolo internacional para desecho bioinfeccioso a cada lado, de tal forma que sea visible desde cualquier ángulo o dirección. Además, se colocará una identificación (nombre, letras, número, o combinación) para conocer del área, ambiente o servicio a que pertenece. El contenedor rígido deberá ser mantenido limpio y en buenas condiciones de funcionamiento. Los desechos médicos no deberán ser contenidos o almacenados por encima de 0 grados centígrados (32 grados Farenheit) por más de siete días. Los desechos médicos quizás podrán ser almacenados a una temperatura inferior a 0 grados centígrados (32 grados Farenheit) por no más de 90 días antes de ser sometidos a tratamiento con la aprobación por escrito de una Autoridad Competente del Hospital. Los contenedores llenos de desechos punzocortantes no deberán ser almacenados por más de 7 días sin el permiso por escrito de la Autoridad Competente del Hospital. Los contenedores de residuos médicos y peligrosos, los carros de transporte de las bolsas y demás utensilios una vez sean usados (contaminados) deberán ser descontaminados por agitación combinada con uno de los siguientes procedimientos: • Exposición a agua caliente con una temperatura de al menos 82 grados centígrados (180 grados Farenheit) por un tiempo mínimo de 15 segundos. • Exposición a desinfección química mediante enjuague o inmersión con una de las siguientes sustancias por un tiempo mínimo de 3 minutos: (1) Solución de hipoclorito (500 ppm de cloro); (2) Solución Fenólica (500 ppm del agente activo); (3) Solución Yodada (100 ppm de Yodo); ó (4) Solución de AmonioQuaternario (400 ppm del agente activo). • Exposición a un desinfectante comercial por el tiempo mínimo especificado por el manufacturador, pero nunca inferior a 3 minutos. El desinfectante comercial tiene que contener uno de los ingredientes especificados en la sección anterior y con las concentraciones señaladas. Los supervisores deberán adiestrar a todos los empleados de aseo y limpieza que manejan los desechos médicos en relación al uso de los desinfectantes disponibles y a los procedimientos a seguir en el caso de derrames. En la eventualidad de goteo o derrame de desechos médicos se seguirán los siguientes procedimientos: • Evacuación de todo lo que circunde o esté próximo al derrame. 38 FONHOSPITAL • Evaluación del riesgo a la salud del personal. • Obtener la necesaria indumentaria de protección personal: 1) guantes impermeables; 2) ropa impermeable especial; 3) respiradores o cubrebocas; y 4) utensilio remoto (o a distancia) para el manejo de los elementos punzocortantes. • Instruir al personal de aseo y limpieza que proceda a detener la salida de cualquier líquido y contener el derrame, sólo si se siente seguro y protegido. • Aplicar un absorbente (papel o trapo) a los líquidos y recoger todo material que haya sido alcanzado por el derrame, depositándolo en bolsas rojas o en contenedores para elementos cortopunzantes. • Descontaminar el área por medio de trapeado profundo con el uso de algún desinfectante. • Asegurarse de que los desinfectantes químicos permanecen sobre el área contaminada por lo menos 3 minutos y que se aplican a todas las superficies y hendiduras. El tiempo de contacto para los desinfectantes comerciales debe ser por lo menos el tiempo especificado por el fabricante, pero nunca deberá ser inferior a 3 minutos. • Notificar del incidente a las Autoridades del Hospital u Oficina de Seguridad y Salud Ambiental designada. • Si el derrame no puede ser controlado con todas las medidas de seguridad, por el Departamento de Servicios Generales (Sección de Aseo y Limpieza) o se afecta la seguridad del ambiente o de seres humanos, se deberá notificar de forma inmediata al Departamento de Bomberos de la ciudad. • Después de ser aprobadas por Servicios Generales, Epidemiología o Salud Ambiental o por quien se designe, el área desinfectada debe ser limpiada de forma regular con «suaper» y agua de enjuague que puede ser vertida en el sistema cloacal. h) Recogida de desechos medicos y transportación. El hospital deberá tratar térmicamente los residuos médicos y peligrosos previo a su transportación. Aquellos residuos orgánicos que puedan ser reconocibles o que sean de bastante tamaño, deberán ser llevados a la morgue (no tienen necesidad de ser tratados) para su transporte al cementerio y posterior enterramiento. Una vez son tratados térmicamente los residuos médicos y peligrosos, pueden ser manejados como residuo común. Ante la eventualidad del no funcionamiento del sistema de tratamiento térmico, los desechos médicos deberán ser transportados fuera del hospital para ser tratados en otros hospitales o lugares especiales. Las Autoridades Responsables del Hospital (Epidemiología y Salud Ambiental) deberán procurar la transportación en forma segura de dichos residuos por sus propios medios o contratar los servicios de una firma contratista especializada (si es que ha sido constituida en el país, posterior a esta consultoría que determinó que no existe) en el manejo de desechos peligrosos. El transportista de desechos peligrosos recogerá y transportará los desechos médicos a un lugar para tratamiento. Tanto el conductor del vehículo como el trabajador que maneja los desechos, una vez lleguen al hospital, moverán los contenedores (que deberán tener tapas y 39 FONHOSPITAL ruedas), los sellarán, cerrarán herméticamente, y asegurarán dentro del vehículo. El transportista de los desechos peligrosos deberá proveer tanto al conductor del vehículo como al manejador de los desechos con lo siguiente: • De una solución desinfectante para uso personal ante la eventualidad de algún contacto accidental con los desechos. • Las instrucciones para el uso apropiado de la aplicación del desinfectante. • Ropa y guantes de protección para ser usados mientras se manejan y transportan los desechos médicos. El vehículo de transporte será: • Limpiado y desinfectado con la frecuencia que se requiera, usando una solución desinfectante aprobada. • Construido de tal manera que provea una buena resistencia a cualquier colisión y con un compartimiento (cabina) del conductor bien sellado y separado de los desechos y de su manejo. • Completamente cerrado. • Con una tablilla colocada en la cabina del conductor del vehículo que indique los datos necesarios y muy especialmente el teléfono de a quién contactar para caso de emergencia, de derrame, de filtración o goteo de los desechos médicos. • Sólo transportar los desechos médicos a una instalación que tenga todo lo apropiado y los permisos necesarios y aprobados. • El medio de transporte (vehículo) será etiquetado con el nombre del transportista o el nombre de la compañía de transporte de desechos peligrosos, con un color que contraste con el color del vehículo, de tal manera que sea legible durante las horas del día a una distancia de 50 pies, y tendrá también el símbolo de desechos biológico-infecciosos y la palabra «Desecho Infeccioso» o “Desecho Peligroso”. • El transportista de los desechos peligrosos deberá asegurar que los desechos médicos sean transportados en contenedores rígidos completamente cerrados. El transportista de desechos peligrosos tendrá un formato donde registre o documente sus actividades y proveerá al hospital con una copia de dicho formato de recogida donde conste el tiempo en que se produjo. El formato contendrá, además, la siguiente información: • Nombre, dirección, número de teléfono del transportista de desechos peligrosos. • Tipo y peso (si fuera posible) de los desechos médicos transportados desde el hospital. • Nombre del hospital. 40 FONHOSPITAL • Nombre, dirección, teléfono y firma del representante autorizado que recibe los desechos en el incinerador, lugar de tratamiento térmico o relleno sanitario para colocar en celdas especiales impermeabilizadas para impedir la infiltración hasta el nivel freático de los lixiviados contaminados. Los residuos líquidos biocontaminados deberán ser tratados previos a ser vertidos en el sistema de desagüe sanitario. El tratamiento que más se recomienda es uso del autoclave y, en su defecto, la aplicación de sustancias químicas. En cuanto a los residuos líquidos (substancias) especiales (farmacéuticas, etc) se prefiere sean diluidas o degradadas y vertidas al sistema de drenaje. No se recomienda el uso de autoclave porque el calor podría dar lugar a alguna explosión o contaminación del ambiente. 5.3 Dirección Previo a la implantación de la Propuesta, se considera necesario que el hospital gestione la adquisición de los equipos para el tratamiento de los residios médicos, contenedores / zafacones, así como se adquieran los diferentes insumos, utensilios, uniformes, aparatos de protección personal, etc. que han sido identificados en la Propuesta. El Plan de Capacitación para la Sección de Aseo y Limpieza no debería iniciarse sin contar con los elementos básicos y demostrativos que apoyen lo que se esté expresando con el lema “Aprender haciendo”. Sin embargo, es posible iniciar de inmediato el Plan de Orientación y Concientización sobre Higiene y Seguridad Hospitalaria. 5.4 Etapa de Ejecución. 5.4.1 Adquisiciones. La Dirección /Administración del hospital procederá a discutir con el Consejo de Dirección los ajustes necesarios a la Propuesta para elaborar un Plan Definitivo de Inversiones en ésta área. También, el hospital procederá a elaborar un Programa de adquisición de Insumos. 5.4.2 Organización, Preparación de Normas, Reglamentos y Procedimientos de Higiene, Limpieza y Seguridad. a) Evaluación del personal existente. b) Selección y nombramiento del encargado de la Sección de Aseo y Limpieza. c) Selección y nombramiento de los supervisores. d) Preparación de normas, reglamentos y procedimientos internos organizativos, de higiene y seguridad. e) Coordinación de actividades con el Ayuntamiento o empresa de recogida de desechos. 41 FONHOSPITAL 5.4.3 Ejecución de Capacitación. a) Preparación del material docente. a) Programación de la capacitación al personal de la Sección de Aseo y Limpieza. b) Programación de las actividades (charlas, conferencias, intercambios de opiniones) de Orientación y Concientización sobre Manejo de Residuos Médicos, Higiene y Saneamiento Ambiental Intrahospitalario. 42 CAPITULO VI 43 44 6.- EXTERNALIZACIÓN DE SERVICIOS DE ASEO Y LIMPIEZA – CONTROL CONTRATO EXTERNO. FONHOSPITAL 6.1 Del Análisis de Alternativas de Solución para los Servicios de Aseo y Limpieza se Identificaron dos Opciones.: A) Contratación de Servicio Externo. B) Fortalecimiento de los Servicios Actuales. En el caso de la contratación de servicio externo, visualizamos dos posibles modalidades de empresas que podrían competir: i) La Mediana y Pequeña Empresa. ii) )La Microempresa. En el Diagnóstico de Situación del Aseo, Limpieza y Manejo de Residuos Sólidos de los hospitales, se estableció que en el país no existen empresas (grandes, medianas, pequeñas y micros) especializadas en el saneamiento ambiental intrahospitalario. Sin embargo, si el hospital está interesado en la externalización de estos servicios se sugiere publicar un AVISO escrito en un medio de circulación periodístico nacional para interesar a medianas y pequeñas empresas que se dedican a servicios de limpieza de restaurantes, hoteles, bancos y condominios, para que diversifiquen sus servicios al área hospitalaria. Como Anexo A presentamos un modelo de AVISO para precalificación de estas empresas y conocer el real potencial En el caso de que “un grupo de empleados” u otras personas de la comunidad con iniciativa empresarial estén interesadas en crear una microempresa para esos fines, se sugiere iniciar las conversaciones con la Dirección – Administración del hospital, para analizar su factibilidad y convertir esta iniciativa en un proyecto. Sabemos que el Gobierno Central favorece la creación de Medianas, Pequeñas y Microempresas y que tiene un programa para diligenciar su financiamiento llamado PROMIPYME. Además, organismos internacionales como el Banco Interamericano de Desarrollo (BID) y la Agencia Internacional para el Desarrollo (AID), tienen programas de financiamiento en ese mismo orden. En el caso del BID, la iniciativa se llama Programa de Empresariado Social y depende del Departamento de Desarrollo Sostenible, como puede leerse más adelante: 45 FONHOSPITAL B A N C O I N T E R A M E R IC A N O D E D E SA R R O L L O DEPARTAMENTO DE DESARROLLO SOSTENIBLE E strategia para el D esarrollo de la M icroem presa Objetivo La m eta general de la E stra teg ia del B anco para el D esarrollo de la M icroem presa consiste en am pliar las opo rtunidades econ óm icas en A m érica Latina y el C aribe m e diante el desarrollo sostenible y dinám ico de la m icroem presa. El objetivo e s p rom o ve r las condiciones necesarias pa ra el cre cim iento y d esarro llo del se ctor e n la región , va le decir una política y régim en regulador favorables, instituciones sólidas y soste nible s que ofrezcan servicio s fin ancieros y no -fin ancieros para atende r la dem an da de las m icro em presas, acceso m ejorado de m icroem presarios en desventaja y d e ingresos ba jos (incluyen do m ujeres y p ueblo s ind íge nas) a servicios financie ro s y co m e rciales; y m ayores flujos de recurso s, continu os y perm anentes de inversión para las m icroem presas. O rdene esta publicación en vian do u n co rre o elec trón ico a sds/m ic@ iadb.org ; o en viando un a ca rta a la dirección: D ivisión d e M icro, P eq ueña y M ediana E m presa, B-80 0, B an co Interam ericano de D esarrollo, 1 300 New York Aven ue N W, Wa sh ington, D .C . 205 77, U SA . P or favor especifique el título, la cantidad, el idiom a, e inform ación com pleta so bre la dire cción de en vío. D E PA R TAM E N TO D E D ES A R R O LLO S O ST E N IB LE B A N C O I N T E R A M E R IC A N O D E D E SA R R O L L O C óm o S olicitar Fondos El Program a de Empresariado Social P or in term edio del P rogram a de Em presa riado S ocial, el B ID otorga préstam os y asiste ncia técnica a entida des privada s, e institucione s púb licas a los niveles nacion al, estata l y m unicipal. Los re cu rso s apo rta dos por e l P rogram a se pu eden u tilizar para sufragar lo s gasto s iniciales, obtener asistencia técnica, invertir e n construcció n, a dquirir m aterial y equ ipo, con stituir un fond o de trabajo o com ercializa r produ ctos. E l P rogram a cuenta co n unos US $ 1 5 m illo nes a 10 m illone s anu ales para financiar proyectos en 26 países latinoam erican os y caribe ños. La co m pe ten cia pa ra obtener esos fo ndos es m uy cerrad a. P or ello, el Program a está buscand o proyectos inn ovadores y co n la capacidad poten cial de aporta r in form ación valiosa o de pode r reprod ucirse en otros luga re s d e la región. P ara o bte ner la inform ación com pleta sobre e l program a presio ne aq uí (P D F, 25 3 kb) por S D S /M IC En el caso de la Agencia Internacional para el Desarrollo (AID), la iniciativa consiste de lo siguiente: 46 FONHOSPITAL MIP M icro en terp rise In n o v a tio n P ro y ect U SA ID El Proyecto para la Inovación en Microempresa (Microenterprise Innovation Project - MIP) está auspiciado por la Agencia de los Estados Unidos para el Desarrollo Internacional (USAID). Los objetivos del proyecto son proveer apoyo financiero y técnico, investigación y capacitación en las prácticas más modernas en el financiamiento y desarrollo de la microempresa a nivel mundial. Los componentes del programa son: Excelencia en Microempresa (Microenterprise Best Practices - MBP); Evaluación del Impacto de los Servicios Microempresariales (Assessing the Impact of Microenterprise Services - AIMS); Programa de Donaciones para la Implementación de Programas (Implementation Grant Program - IGP); Asistencia Técnica para las Misiones de la AID (MicroServe); y el Programa para la Inovación en Microempresa (Program for Innovation in Microenterprise - PRIME Fund). La meta del MIP es proveer a las microempresas, especialmente las de mujeres y de las familias más pobres, un mejor y más amplio acceso a los servicios financieros y de desarrollo empresarial para que puedan mejorar sus empresas y aumentar el ingreso familiar. El objetivo del MIP es apoyar a las organizaciones que proveen servicios para el sector microempresarial para que aumenten su capacidad, cobertura, sustentabilidad y la calidad de sus servicios. 6.2 Control de contrato externo servicios de aseo y limpieza (intrahospitalario): Se recomiendan las siguientes medidas para las autoridades del hospital: a) Tenga siempre claridad sobre lo que usted va a contratar. Por ejemplo: conozca el área total que será sometida a aseo y limpieza; los requerimientos de los diferentes ambientes asépticos y sépticos; la frecuencia de la limpieza y desinfección, etc. b) Negocie el o los contrato (s) de servicio (s) y analice cada una de las cláusulas. c) Proponga por escrito un documento (contrato) donde se consignan las condiciones del servicio, obligaciones del cliente y de la empresa. d) Si usted no entiende los términos o especificaciones de alguna de las cláusulas haga que el asesor legal del hospital se lo explique hasta su cabal entendimiento. 47 FONHOSPITAL d) Dé seguimiento (monitoree) la ejecución de los servicios. e) Haga que la empresa mantenga los siguientes registros al día y que contractualmente las autoridades del hospital tengan acceso a ellos en cualquier momento: - Äreas sometidas a aseo y limpieza - Tiempo trabajado. - Funcionarios responsables. - Condiciones físicas de los utensilios, implementos de limpieza, protección personal. - Detergentes / germicidas usados. f) Establezca de forma contractual que la empresa le rinda informes semanales de la ejecución de los servicios o con la periodicidad que se demande. g) Compare siempre los costos del servicio contratado con otros del mercado. h) Esté pendiente de las fallas del o de los contrato (s) firmado (s). i) Use al proveedor de servicios dentro del tiempo estipulado contractual. Muchos contratos penalizan el uso de personal fuera de las horas de servicio normal. 6.3 Técnica de control costo – efectividad. • Revisión de los Informes de Servicio. - • ¿ Están escritos con claridad ? ¿ Están las actividades descritas (trabajo realizado) en consonancia con el tiempo que se dice se ha invertido en el sitio de trabajo? Conciliación de las Facturas con los Informes de Servicio. - Verifique que no hayan facturas duplicadas. Verifique inconsistencias en cuanto a cargos por servicio extraordinario realizado. Sobre impuestos por mano de obra (trabajo realizado). • Evite los Contratos Cerrados o con Dificultad para ser Cancelados. • Analice las tendencias del servicio prestado al fin de año. Analice otras ofertas. 48 FONHOSPITAL 6.4 Condición de la calidad del servicios. Una de las mejores manera de conocder de la calidad y eficiencia de los servicios que presta la empresa contratada es a través de Encuestas de Satisfacción del Cliente del hospital. A. Cómo Entender las Necesidades del Cliente o Conocer de su Satisfacción: o o o o o o Pregúnteles. Desarrolle la encuesta basada en sus necesidades. Repita la encuesta con bastante frecuencia para depurarla (a modo de “prueba en campo”). Analice la tendencia de los resultados e intervenga a fin de mejorar. Solicite comentarios a personas específicas. Cambie la encuesta tan pronto el cliente necesite cambio. EJEMPLO No. 1: Encuesta de Satisfacción Satisfacción del Cliente: o o o o o o o o o Preste atención a todos los comentarios de los clientes. Prepare una lista de verificación del servicio de aseo y limpieza. Use alguna manera de apunte o marca cuando sea posible. Seleccione un tamaño de muestra bastante grande para que sea válido, 30 o más puntos (temas) de datos (a recolectar) por periodo. Use una escala como sigue: “1” es lo más alto y “6” es lo más bajo. Tiempo de respuesta para atender alguna solicitud. Tiempo de respuesta para completar el servicio. Comportamiento personal y moral del personal de la empresa. Responsabilidad y competencia. El resultado de la encuesta es una herramienta importante para la toma de decisiones como gerente. En ese sentido, no deje para después las decisiones importantes a tomar para mejorar la calidad y eficiencia del servicio contratado. o o o ¿Cuáles inconvenientes encontró usted? ¿ Qué está usted probando para ejecutar o implementar? ¿Qué tan valiosa es esta encuesta para su Departamento y para el Hospital? 49 CAPITULO VII 7. SISTEMA DE GESTIÓN DE RESIDUOS HOSPITALARIOS FONHOSPITAL El Sistema de Gestión de Desechos y Seguridad Ambiental quedará implantado una vez se cumpla con lo siguiente: a) Instalación del autoclave, accesorios y equipo complementario para el tratamiento de los residuos sólidos infecciosos. b) Adquisición de bolsas, zafacones, contenedores, utensilios, implementos e insumos señalados en los estudios diagnóstico, de alternativas de solución y planes respectivos. c) Adquisición de medios de protección personal y de uniforme. d) Habilitación de espacios físicos (vestidores) para el personal de aseo y limpieza, de tomas de agua y piletas suficientes colocadas estratégicamente. e) Contratación de una empresa de servicios de aseo y limpieza, o f) Evaluación del personal actual de aseo y limpieza para fortalecer los servicios propios. g) Selección del nuevo personal de aseo y limpieza en atención al perfil presentado y a la nueva organización del Departamento de Servicios Generales. h) Ejecución de un programa de capacitación para el personal de aseo y limpieza conforme al contenido presentado o modificado de acuerdo a necesidad. i) Ejecución de un programa de charlas o conferencias dirigido a sensibilizar a todos los trabajadores de la salud para que contribuyan con la higiene, el aseo y la limpieza de la institución. a) Impresión y difusión de normas y reglamentos internos para la gestión interna de residuos, aseo y limpieza, control de infecciones en áreas críticas, etc. 53 BIBLIOGRAFIA FONHOSPITAL 1. Estudio de Manejo de Residuos Sólidos de Hospitales Luis E. Aybar y Maternidad Nuestra Señora de la Altagracia en Santo Domingo. Autor: Ing. R. Castillo Tió. Estudio patrocinado por la OPS/OMS (1993). 2. Estudio de Manejo de Residuos Sólidos y Líquidos del Hospital de Maternidad Nuestra Señora de La Altagracia de Santo Domingo. Autor: Ing. Diógenes Hernández. Estudio patrocinado por la OPS/ OMS (1997). 3. Propuesta – Estudio de Manejo de Residuos del Hospital de Maternidad Nuestra Señora de La Altagracia de Santo Domingo. Autor: Ing. Diógenes Hernández. Estudio patrocinado por la OPS/ OMS (Dic. 1999). 4. Documento: “Residuos de Servicios de Salud”. Asociación Brasileira de Normas y Técnicas (1991). 5. Consultoría en Sistema de Información Gerencial Proyecto FONHOSPITAL. Lic. Yude Alcántara y Dr. Franz González, Inypsa, mayo de 2000. 6. Reglamento General de Hospitales de la República Dominicana. Presidencia de la República Dominicana. Agosto de 1999. 7. Documento: Informe Ambiental y Social de los Establecimientos de Salud del Programa de Modernización del Sector Salud del BID (DR – 0078), elaborado por Dr. Roberto Badía Montalvo con el aporte técnico del Ingeniero Sanitarista José Bautista Perdomo. 8. Manual de Administración y Gestión Sanitaria. Fernando Lamata. Ediciones Diaz De Santos. España. 1998. 9. Diagnóstico Situacional del Manejo de los Residuos Sólidos de Hospitales Administrados por el Ministerio de Salud. Préstamo BID (741/OC-PE). Perú. 1994/95. 10. EPA (Environmental Protection Agency), USA. 1986. 11. Manual de gestión interna de residuos de Centros Sanitarios. INSALUD. Madrid, 1992. 12. Recomendaciones para la vigilancia, prevención y Control de Infecciones en Hospitales en Obras. INSALUD. Madrid, 2000. 57 ANEXOS FONHOSPITAL ANEXO A: AVISO periodístico fin de precalificar empresas Servicios Aseo y Limpieza de Hospitales. AVISO D E IN T E R É S PA R A E M P R E S A S P R E S TA D O R A S D E S E R V IC IO S D E A S E O Y L IM P IE Z A P o r este m ed io se in v ita a em p resa s co n ex p erie n c ia e n a seo y lim p ie za d e h o sp ita les, y a o tra s q u e o ferta n se rv icios a b a n co s, h o teles, co n d o m in io s, etc. y q u e d eseen d iv ersific a r su s serv icio s a h o sp ita les, a so licita r en trev ista co n _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ d el P ro g ra m a d e M o d ern iza ció n y R ee stru ctu r a ció n d el S ec to r S a lu d a fin d e p a rtic ip a r en el p ro c eso d e P R E C A L IF IC A C IÓ N D E E M P R E S A S p a ra p ró x im a s licita cio n es d e S erv icio s d e A seo y L im p ie za In tr a h o sp ita la rio d o n d e se rá n co n v o ca d a s U N IC A M E N T E la s e m p re sa s p rev ia m en te ca lifica d a s. F a v o r d e co n ta cta r p a ra cita a l telé fo n o: _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ ó e n v ia r fa x N o _ _ _ _ _ _ _ _ _ _ _ _ _ _ _ E -m a il: _ _ _ _ __ _ _ _ _ _ _ _ _ _ _ _ _ _ 61 FONHOSPITAL ANEXO B: ARTÍCULOS SOBRE LA MICROEMPRESA. (Estos artículos están dirigidos a los actuales empleados de aseo y limpieza que se sientan motivados a convertirse en microempresarios). La Microempresa en Latinoamérica Copyright 1997 El Banco Interamericano de Desarrollo Hace una generación, las legiones de talleres hogareños, artesanos, vendedores callejeros y jornaleros por cuenta propia que abundaban en América Latina eran considerados como una mancha en la economía. Eran el "sector informal", los que operaban sin legitimidad en una "economía clandestina". Después la opinión oficial dio un pequeño giro y comenzó a ver la microempresa con benevolencia. Ahora se la veía como una fuente de modesto sustento para los pobres, digna de recibir apoyo caritativo. Esa visión ha experimentado otro giro, ahora de 180 grados. Los microempresarios son hoy comprendidos y apreciados. Superados el desdén y el paternalismo, son vistos como lo que son: personas que producen bienes y servicios, crean empleo y contribuyen a la economía de sus países. Pero a diferencia de los empresarios más establecidos, sufren algunas serias desventajas. La principal de ellas es la falta de crédito. A pesar del reciente desarrollo del sistema financiero en América Latina, sólo un dos por ciento de las microempresas tienen acceso al crédito en la región. Cómo dar crédito al microempresario y ayudar así a crear oportunidades equitativas fue el tema de una Reunión Cumbre de Microcrédito celebrado en febrero [de 1997] en Washington, D.C. El Banco Interamericano de Desarrollo (BID) fue una de las primeras instituciones que reconoció el enorme potencial de la microempresa. En 18 años el Banco ha proporcionado créditos por más de U.S. $450 millones a miles de microempresarios. Pero en una región donde más de 150 millones de personas se ganan la vida gracias a las microempresas, falta mucho por hacer. El Banco Interamericano de Desarrollo ha puesto en marcha una iniciativa llamada Micro 2001 para invertir U.S. $500 millones en proyectos de microempresas hasta el año 2001. [En 1997] el banco proporcionó los fondos para tres programas nacionales de microempresas, seguidos de otros tres en 1998. Este apoyo será complementado con un programa de garantías, reformas normativas e inversión de capital del Fondo Multilateral de Inversiones, que administra el BID. El Fomin creará además un programa de asistencia dotado de U.S. $ 20 millones para mejorar los programas de microfinanciamiento y desarrollar nuevos productos financieros para microempresarios. América Latina emerge de una larga período de declinación. La tarea ahora es ayudar a los 205 millones de personas que todavía viven en la pobreza. Para millones de ellos, la microempresa puede ser el camino a una vida mejor. 62 FONHOSPITAL círculo de aprendizaje sobre Pequeña, Mediana y Microempresas "Los Emprendedores: Adquiriendo conocimiento entre emprendedores" Esta página refleja el trabajo realizado por el círculo de aprendizaje sobre Pequeña, Mediana y Microempresas. Algunas de nuestras inquietudes son: · ¿Cómo se pueden establecer, y hacer efectivos, vínculos de negocios entre las grandes organizaciones y las micro, pequeñas y medianas empresas? ¿Y entre las micro y pequeñas empresas? · ¿Cómo puede contribuir el acceso a la información en el fomento de la asociatividad (redes empresariales) entre la micro y pequeña empresa? · ¿Quiénes son los actores que pueden organizar el trabajo de inteligencia empresarial? ¿Es una actividad autosostenible? · ¿Cuáles son los instrumentos que pueden impulsar la cooperación interempresarial? · ¿Cómo ayudar a los empresarios y empresarias del sector a ser más aprendedores, más flexibles, más proactivos ante los cambios que se dan en la economía? · ¿Qué tipos de proyectos pilotos podrían ayudar a transmitir mejores prácticas relacionadas con el aumento de la rentabilidad e incremento de ingresos entre la micro y pequeña empresa? ¿Cómo mejor sintetizar y transmitir estas experiencias? Esquema propuesto de implementación de los proyectos Pese a la amplia variedad de los proyectos propuestos por los círculos de aprendizaje, todos tienen una serie de características comunes. En primer lugar, requieren la participación amplia de todas las partes interesadas, entre gobierno, sociedad civil y empresa privada a todo nivel, tanto nacional como local. A la vez, comienzan con un número reducido de grupos-meta y se apoyan en un fuerte componente de monitoreo, evaluación de impacto y difusión de resultados para permitir la ampliación y/o replicación de la experiencia en futuras etapas. Los proyectos buscan fundamentalmente demostrar la factibilidad de generar dinámicas nuevas de aprendizaje en base a la creación, uso, diseminación, aplicación y sistematización de información y conocimientos, que produzcan cambios en los estilos tradicionales de desarrollo a través de cada sector respectivo. Por lo tanto, los procesos de aprendizaje y cambio generados a través de los proyectos son 63 FONHOSPITAL más importantes que los productos concretos generados en cualquier etapa de los proyectos; a la vez, es imprescindible producir pruebas concretas de los resultados de dicho proceso. Finalmente, deberían de construirse mecanismos de participación amplia por parte no sólo de todos los organismos e instituciones a cargo del proyecto, sino también por parte de los grupos-meta (beneficiarios) seleccionados. Se recomienda separar las funciones de supervisión, ejecución, apoyo técnico, monitoreoevaluación, y administración de los recursos financieros y materiales en la ejecución de cada proyecto, por una serie de razones: para ampliar la participación, para crear núcleos de calidad y experiencia, para evitar que algún grupo u organización se sobreextienda, y para garantizar la transparencia. Selección de participantes Sería importante reflexionar en cada proyecto sobre la conveniencia de su ejecución entre grupos pertenecientes a una o dos regiones geográficas, como primera etapa, para permitir tanto el aprovechamiento de los pocos centros de recursos disponibles, como la coherencia de los resultados, antes de proceder a replicar y/o ampliar el proyecto entre grupos más disparejos. También sería interesante forjar relaciones de intercambio y coherencia entre proyectos de varios sectores, por ejemplo educación, desarrollo local y desarrollo rural. Este tipo de experimento podría generar resultados más trascendentes y sostenibles al crear sinergias de aprendizaje entre sectores y el aprovechamiento de algunas de las mismas o similares instituciones. Asimismo, la existencia de dinámicas sociales mínimamente participativas y aprendedoras como punto de partida en los criterios de selección de los grupos-meta podría enriquecer el potencial del efecto demostración que se desea crear, como condición básica de la futura replicación y/o ampliación de cada esfuerzo. A la misma vez, este criterio podría percibirse a corto plazo como una táctica que discrimina en contra de los más necesitados de aprendizaje. Sin embargo, siendo la Sociedad de Aprendizaje en esencia un cambio cultural de largo plazo, la falta de resultados concretos después de 1-2 años, debido a una deficiente selección de los primeros participantes, podría desestimular la futura participación más amplia por parte de los grupos menos adelantados en términos de dinámicas sociales favorables. Esquema modelo para una duración total de aproximadamente 3 años: Fase preparatoria: aproximadamente 6 meses 1. Acordar el esquema organizativo que operará durante todo el transcurso del proyecto (ver Diagrama abajo). 2. Identificar un marco institucional representativo de liderazgo y participación en el sector correspondiente, y organizar un comité asesor permanente compuesto por representantes de estas instituciones y organizaciones. 3. Contar con una administración externa al comité asesor, para no mezclar las funciones respectivas. Esta entidad podría servir para todos los proyectos de la Estrategia. 4. Nombrar desde el Comité Asesor, uno o más gerentes del proyecto, para supervisar las actividades y servir de enlace entre el equipo técnico, grupos participantes y el comité asesor. 64 FONHOSPITAL 5. Montar un equipo técnico del personal que trabajará directamente con los grupos participantes en la ejecución diaria del proyecto. Este equipo podría ser conformado, según el caso, por parte de individuos o por un grupo ad-hoc de miembros de distintas organizaciones e instituciones, quienes crearían un consorcio cooperativo entre ellas. La selección del equipo técnico debería de efectuarse en base a criterios objetivos y licitación pública. 6. Preparar la metodología y herramientas necesarias para el apoyo de los grupos participantes, así como para el monitoreo y evaluación de sus actividades. 7. Llevar a cabo la capacitación necesaria para que el equipo técnico pueda cumplir con los objetivos del proyecto, utilizando recursos externos según el caso. 8. Establecer un equipo de evaluadores externos y capacitarlos, según los mismos criterios que el equipo técnico ( ver también Anexo – Monitoreo y Evaluación). 9. Identificar aquellas instituciones que servirán como centros de recursos de información y material de apoyo al proyecto, probablemente entre las mismas instituciones que aportan el equipo técnico, o los mismos miembros del comité asesor. 10. Establecer las bases para la selección de los grupos participantes a participar en el proyecto, y ayudarles a formular sus propuestas de participación (por ejemplo, qué metas alcanzarán a través de su participación, con cuáles recursos cuentan localmente, sus dinámicas de participación interna, etc.). 11. Evaluar las propuestas de participación formuladas por los grupos participantes y seleccionar al grupo inicial, que no exceda la capacidad del equipo técnico para atenderles satisfactoriamente. Primera fase de acción: aproximadamente 18 meses 1. Acordar los criterios y variables a monitorear por parte del equipo técnico y los grupos participantes. 2. Establecer a través del equipo de evaluación, un diagnóstico inicial de cada grupo participante y de los grupos control, con relación a los objetivos del proyecto. 3. Impulsar en cada grupo participante el nombramiento o elección de un encargado local y un equipo más amplio y representativo del grupo, así como la creación de un comité coordinador entre los grupos participantes, que coordinarán con el Comité Asesor en la dirección del proyecto. 4. Llevar a cabo las actividades respectivas del proyecto. 5. Sostener una dinámica permanente de monitoreo de los grupos participantes en base a los criterios y variables establecidos conjuntamente. 6. En base al monitoreo, realizar los ajustes necesarios en las actividades sin perjudicar la consecución de los objetivos. 7. Llevar a cabo ejercicios periódicos de evaluación según las necesidades (normalmente semianuales). 65 FONHOSPITAL 8. Unos 3 meses antes del final de este período, realizar una valoración del proyecto, por grupo y a nivel global, en base a los objetivos propuestos y los criterios evaluados. Segunda fase de acción: Diseminación de primeros resultados: aproximadamente 3 meses 1. Identificar posibles grupos participantes adicionales. 2. Fomentar intercambios entre los grupos participantes y otros grupos interesados en participar en una futura etapa, para permitir la transmisión adecuada de las dinámicas generadas a través del proyecto. Preparación de la segunda etapa: aproximadamente 3 meses 1. Revisar y ajustar mecanismos de decisión, consulta, apoyo técnico y participación para reflejar las lecciones aprendidas en la primera etapa. 2. Repetir de modo más ágil, dada la experiencia de la primera etapa, la selección y preparación de equipos técnicos y grupos participantes para continuar el trabajo. Inicio de la ejecución de segunda etapa: de 3 a 6 meses Llevar a cabo los pasos similares a la primera etapa, tomando en cuenta el universo más amplio de experiencia, participación y aprendizaje generados por la primera etapa. Fase de evaluación: Llevar a cabo una evaluación detallada de la experiencia global e individual para proponer mecanismos de apropiación total y sostenibilidad del proyecto por parte de los grupos participantes. C om ité Asesor A dm in istració n Externa G erente(s) C onsejo de G rupos Participantes C entros de R ecursos G rupos Participantes Equipo Técnico Evaluadores C om unidades 66 FONHOSPITAL Consideraciones para el Monitoreo y Evaluación de los Proyectos El monitoreo y la evaluación del impacto de los proyectos e iniciativas que conforman el conjunto de primeros pasos hacia una Sociedad de Aprendizaje son de suma importancia, sobre todo dada la novedad del enfoque propuesto. Sin una evaluación adecuada de los resultados preliminares y una corrección oportuna en base a los problemas encontrados, las perspectivas de crear estas dinámicas se limitarán innecesariamente. El componente de monitoreo y evaluación debería diseñarse y llevarse a cabo de modo integrado a través del conjunto, y no de modo individual y separado, para permitir la consistencia de los resultados, la formación de un núcleo de personas capaces de medir el impacto de la información y el conocimiento en el desarrollo, y la posibilidad de medir el progreso de la Sociedad de Aprendizaje en general. Asimismo, se recomienda que la evaluación de los resultados, en base al monitoreo efectuado, sea llevada a cabo por parte de un grupo no involucrado directamente en la implementación del proyecto, para mayor objetividad. Sin embargo, los participantes en los proyectos deberán concertar con el equipo evaluador alrededor de la definición de los métodos y variables utilizados en la evaluación de resultados, para que puedan participar activamente en el monitoreo y recolección de los datos cuantitativos y cualitativos necesarios para una evaluación de calidad. Objetivos 1. Llevar un registro de los aspectos principales del proceso de implementación de los proyectos, de modo que las lecciones aprendidas se asimilen adecuadamente, especialmente por parte de aquellas personas que no participen directamente en el proceso. 2. Reunir evidencia concreta acerca de los logros y limitaciones de los proyectos. 3. Permitir la toma de medidas correctivas durante el transcurso de la implementación del proyecto. Principios generales para el monitoreo y evaluación de los proyectos · Averiguar en detalle la situación inicial de cada lugar y grupo involucrado en cada proyecto. · De ser posible, establecer grupos de control que no participen en el proyecto, para comparar resultados; éstos deberían pasar por el mismo monitoreo que los participantes en el proyecto, incluyendo la definición de la situación inicial. · El monitoreo debería de realizarse de forma permanente, durante todo el transcurso del proyecto. · El proceso debería ser lo más sencillo y discreto posible. · Definir de antemano, y de forma conjunta con los grupos participantes, los factores críticos del éxito del proyecto. · Reducir las variables contempladas a un conjunto limitado de necesidades económicas o sociales, definidas con precisión por parte de los participantes en el proyecto. 67 FONHOSPITAL · Incluir tanto datos cuantitativos como valoraciones emitidas por los participantes con relación al proceso y sus resultados. · Enfatizar la participación social en la creación, uso y aplicación de recursos de conocimiento, más que en la accesibilidad, uso y satisfacción con dichos recursos. · Obtener pruebas sólidas y pistas factibles para la consolidación, ampliación y/o replicación del proyecto hacia otras zonas, sectores o grupos. · Los indicadores utilizados deberán ser sencillos y de fácil interpretación para todos los participantes en el proyecto. Resumen de los aspectos a tomar en cuenta durante el monitoreo y evaluación de impacto – lista preliminar: · Valoraciones sobre el ambiente general (local, nacional, internacional). · Conocimiento de la situación inicial del grupo, con relación a los objetivos del proyecto. · Aspectos del ciclo de conocimiento aplicado al grupo participante en el proyecto. · Control de la gestión del proyecto. · Utilización del servicio o participación en la dinámica creada. · · Satisfacción por parte de los usuarios y/o participantes. Logros aparentes. · Cambios realizados en la situación inicial (impacto). · Cambios efectuados en el programa en base al monitoreo y evaluación. · Sostenibilidad del esfuerzo. · Replicabilidad del esfuerzo. · Lecciones aprendidas, tanto positivas como negativas. Algunos requisitos previos para las personas a cargo del monitoreo y evaluación · Buena comprensión del concepto del impacto de la información y el conocimiento en los objetivos de desarrollo. · Comprensión del ciclo del conocimiento, desde la creación de conocimiento hasta la sistematización de nuevos conocimientos para ir ampliando el acervo de conocimiento grupal o individual. 68 FONHOSPITAL · Métodos adecuados de recolección de datos pertinentes y su evaluación a la luz de los objetivos de la Sociedad de Aprendizaje. · Conocimiento y manejo de las características socio-económicas y culturales de los grupos involucrados en los proyectos. Factibilidad Debido al carácter novedoso de esta estrategia, es poco probable que exista actualmente la capacidad instalada en la República Dominicana para garantizar el éxito de este componente. Sin embargo, con un esfuerzo concertado de capacitación impartida a un grupo de campeones (aproximadamente 1 mes de trabajo), podría formarse un núcleo inicial de evaluadores. Este grupo trabajaría con los diferentes proyectos en adaptar la metodología específica al proyecto, y entrenaría a los miembros encargados del monitoreo permanente de las variables dentro de cada proyecto. Por lo tanto, se propone la creación formal de un equipo permanente de monitoreo y evaluación de impacto, cuyos miembros provendrían de las organizaciones e instituciones involucradas con los distintos aspectos del esfuerzo por crear una Sociedad de Aprendizaje. El equipo tendría el apoyo de personas externas que se especializan en el análisis del impacto social; recibiría formación profesional intensiva al inicio, con apoyo y actualización durante sus primeros meses de trabajo, y trabajaría tanto como equipo – para compartir experiencias y lecciones – como a nivel individual, asignadas a evaluar el impacto de los proyectos respectivos. 69