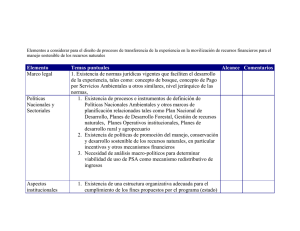
unidad académica de ingeniería química, biofarmacia, industrias y
Anuncio

UNIVERSIDAD CATOLICA DE CUENCA UNIDAD ACADÉMICA DE INGENIERÍA QUÍMICA, BIOFARMACIA, INDUSTRIAS Y PRODUCCIÓN. FACULTAD: BIOFARMACIA Monografía previa a la obtención del Título de Químico Farmaceuta. TEMA ESTUDIO DE ALTERACIONES PROSTÁTICAS BENIGNAS Y MALIGNAS, MEDIANTE EL ANTÍGENO PROSTÁTICO ESPECÍFICO. AUTOR Ruth Elizabeth Lara Ocampo DIRECTOR Q.F. Carlos Andrade. Cuenca – Ecuador 2013 I UNIVERSIDAD CATOLICA DE CUENCA AGRADECIMIENTO. Agradezco a mis padres Olga Ocampo y Rodrigo Lara, por haber confiado en su hija, y permitirme lograr mi sueño de llegar a ser una profesional y a mi hermano Tito por apoyarme incondicionalmente durante mis estudios. II UNIVERSIDAD CATOLICA DE CUENCA DEDICATORIA. Esta tesina está dedicada principalmente a mis padres Rodrigo Lara y Olga Ocampo y a mi novio Edison Urdiales, gracias por el apoyo incondicional y confianza que tuvieron cada día durante mis estudios. III UNIVERSIDAD CATOLICA DE CUENCA INDICE CARATULA……………………………………………………………………………………………………………………………… INDICE………………………………………………………………….…………………………………………………………………. AGRADECIMIENTO………………………………………………………………………………………………………………….. DEDICATORIA………………………………………………………………………………………………………………………….. INTRODUCCION..…………..………………………………………………………………………………………………………… OBJETIVOS GENERAL…………..………………………………………………………………………………………………….. OBJETIVOS ESPECIFICOS…………..……………………………………………………………………………………………….. TEMA Estudio de alteraciones prostáticas benignas y malignas, mediante el antígeno prostático específico. PAG I II III IV V VI VII 1 CAPITULO I “LA PRÓSTATA” Anatomía y Fisiología de la Próstata………………………………………………………………………………………….. Partes del Sistema Urinario………………………………………………………………………………………………………… Riñón y Uréter……………………………………………………………………………………………………………………………. Glándula Suprarrenal…………………………………………………………………………………………………………………. Vejiga y Uretra……………………………………………………………………………………………………………………………. Próstata y Vesícula Seminal………………………………………………………………………………………………………… Testículo y Epidídimo…………………………………………………………………………………………………………………. Pene……………………………………………………………………………………………………………………………………………. Signos y Síntomas……………………………………………………………………………………………………………………. Síntomas relacionados con la micción…………………………………………………………………………………………. Principales alteraciones……………………………………………………………………………………………………………… Manifestaciones Clínicas……………………………………………………………………………………………………………. Prostatismo……………………………………………………………………………………………………………………………….. 3 4 4 5 5 6 7 7 8 8 10 10 11 CAPITULO II PROSTATITIS Prostatitis……………………………………………………………………………………………………………………………………. Prostatitis de origen bacteriano…………………………………………………………………………………………………… Prostatitis Bacteriana Aguda……………………………………………………………………………………………………….. Síntomas frecuentes……………………………………………………………………………………………………………………. Prostatitis Bacteriana Crónica……………………………………………………………………………………………………… Prostatitis Crónica No Bacteriana……………………………………………………………………………………………….. Prostatodinia………………………………………………………………………………………………………………………………. 13 13 14 14 14 15 16 CAPITULO III “HIPERPLASIA Y CÁNCER DE PRÓSTATA. Hipertrofia……………………………………………………………………………………………………………………………………. Hiperplasia Benigna de la Próstata………………………………………………………………………………………………. Detrusor……………………………………………………………………………………………………………………………………… Síntomas………………………………………………………………………………………………………………………………………. Cáncer de Próstata……………………………………………………………………………………………………………………… Introducción y Epidemiologia…………………………………………………………………………………………………… Etiología y Factores de Riesgo………………………………………………………………………………………………….. Factores de riesgo principales…………………………………………………………………………………………………… IV 19 19 21 23 25 25 25 25 UNIVERSIDAD CATOLICA DE CUENCA Otros factores de riesgo…………………………………………………………………………………………………………… Neoplasia Intraepitelial Prostática……………………………………………………………………………………………. Adenocarcinoma………………………………………………………………………………………………………………………. Grados Gleason…………..…………………………………………………………………………………………………………… Diagnóstico y Estadificación del cáncer de próstata………………………………………………………………….. Tacto rectal…………………………………………………………………………………………………………………………….. PSA………………………………………………………………………………………………………………………………………….. Algoritmo diagnostico básico………………………………………………………………………………………………….. Estadificación de Cáncer de Próstata……………………………………………………………………………………….... Nuevos marcadores moleculares….………………………………………………………………………………………….. Pronóstico y tratamiento………………………………..…………………………………………………………………………. Tratamiento del cáncer de próstata localizado…………………………………………………………………………. Tratamiento del cáncer de próstata avanzado…………………………………………………………………………… Tratamiento del cáncer de próstata de alto riesgo………………………………………………………………………. Tratamiento del cáncer de próstata de alto riesgo………………………………………………………………………. 26 26 27 27 28 29 29 30 31 31 32 33 33 34 34 CAPITULO IV “PRUEBAS DE LABORATORIO” Antígeno Prostático Específico “PSA”………………………………………………………………………………………… Porcentaje del PSA libre………………………………………………………………………………………………………………. Ventajas…………………………………………………………………………………………………………………………………….. Desventajas……………………………………………………………………………………………………………………………….. Valores Normales del PSA………………………………………………………………………………………………………….. Significado Clínico……………………………………………………………………………………………………………………… Determinación del PSA……………………………………………………………………………………………………………… Forma en que se realiza el examen……………………………………………………………………………………………. Factores de riesgo………………………………………………………………………………………………………………………. Métodos de Determinación………………………………………………………………………………………………………… Preparación………………………………………………………………………………………………………………………………… Muestra……………………………………………………………………………………………………………………………………… Almacenamiento………………………………………………………………………………………………………………………….. Contraindicaciones……………………………………………………………………………………………………………………… Materiales……………………………………………………………………………………………………………………………………… Reactivos………………………………………………………………………………………..……………………………………………… Condiciones para obtención y preparación de la muestra…………………………………………………………….. Métodos para valorar PSA……………………………………………………..………………………………………………….. Ensayo inmunoenzimático por quimioluminiscencia para medición cuantitativa de PSA en suero humano…………………………………………………………………………………………………………………………………… Inmuno ensayo de la enzima para la determinación cuantitativa del PSA en suero humano………………………………………………………..…………………………………………………………………………. PSA por aglutinación en Casette………………………………………..……………………………………………………… Anexos……………………..………………………………………………………………………………………………………………. Conclusiones………………………………………………………………………………………………………………………………. Bibliografía……….……………………………………………………………………………………………………………………….. V 36 37 40 40 40 41 42 42 43 44 44 44 44 44 44 44 45 46 45 48 49 52 58 59 UNIVERSIDAD CATOLICA DE CUENCA INTRODUCCIÓN. La mayor parte de los hombres algún día tienen que enfrentar el problema de la próstata. Generalmente es lento, progresivo y silencioso. Se estima que dos de cada tres varones mayores de 45 años sufren de dolencias prostáticas y el número aumenta a medida que avanza la edad. La Organización Mundial de la Salud (OMS), señala que el cáncer de próstata ocupa el sexto lugar dentro de las neoplasias del mundo y el tercero en importancia en los hombres, representa el 22,22 % de los cánceres en el sexo masculino. El propósito fundamental de esta tesina es detallar las alteraciones prostáticas benignas y malignas mediante el análisis del Antígeno Prostático Específico (PSA), para prevenir la hiperplasia que afecta a los hombres en edad avanzada. Se detallan aquellas señales que alertan y ayudan a establecer un diagnóstico oportuno de las alteraciones prostáticas benignas y malignas. Se analiza en esta tesina: la próstata, sintomatología, las alteraciones prostáticas benignas y malignas por medio de la prueba de PSA como prueba fundamental en el diagnóstico de cáncer de próstata, sus valores normales, el método que se utiliza y procedimientos para el desarrollo de la misma, los factores de riesgo predisponentes a un cáncer de próstata. En conclusión se puede decir que la edad promedio de pacientes predisponentes al cáncer de próstata está entre los 45 a 65 años de edad lo que demuestra que en nuestro media la población masculina acude al hospital cuando ya presenta síntomas de cáncer, el cual se lo puede tratar si se lo detecta a tiempo. Así mismo los pacientes acuden a realizarse la prueba de PSA al laboratorio cuando la próstata está en su fase maligna, lo que evidencia la falta de información acerca de la importancia que tiene esta prueba en los pacientes. VI UNIVERSIDAD CATOLICA DE CUENCA OBJETIVOS OBJETIVO GENERAL Detallar las alteraciones prostáticas benignas y malignas mediante el análisis del Antígeno Prostático Específico (PSA), para prevenir la hiperplasia que afecta a los hombres en edad avanzada. OBJETIVOS ESPECÍFICOS 1. Describir la anatomía y fisiología de la próstata. 2. Diferenciar las alteraciones prostáticas de acuerdo al nivel bacteriano. 3. Analizar las alteraciones prostáticas benignas y malignas mediante los niveles de PSA 4. Conocer la relación porcentual entre PSA Total y PSA Libre e Índice en hombres de acuerdo a la prueba. VII UNIVERSIDAD CATOLICA DE CUENCA TEMA. ESTUDIO DE ALTERACIONES PROSTÁTICAS BENIGNAS Y MALIGNAS, MEDIANTE EL ANTÍGENO PROSTÁTICO ESPECÍFICO. 1 UNIVERSIDAD CATOLICA DE CUENCA CAPITULO I. LA PROSTATA. http://sanosiempre.wordpress.com/2012/07/05/prostata/ BUSCAR PIE DE FOTO CORRECTO 2 UNIVERSIDAD CATOLICA DE CUENCA 1.1.- ANATOMÍA Y FISIOLOGIA DE LA PRÓSTATA. 1.1.2.- PRÓSTATA. La próstata es una glándula del varón que produce y secreta un líquido en el que se transportan los espermatozoides. “La glándula de la próstata y las vesículas seminales son parte del sistema reproductivo” 1 “Es un órgano que está presente solo en el varón, impar, con forma de castaña y está situada en la pelvis, detrás del pubis, anterior a la ampolla rectal y rodeando la uretra proximal. Esta situación y su relación de vecindad con la vejiga urinaria y el recto, explicará muchos de los síntomas presentes en las distintas patologías de la próstata, junto a las vesículas seminales, las glándulas bulbouretrales de Cowper y las glándulas periuretrales de Littré constituyen las glándulas sexuales que contribuyen a la formación del líquido seminal. Está rodeada por una falsa cápsula fibromuscular, denominada cápsula propia. Atravesando la próstata en su mitad y en dirección cráneo caudal está situada la porción prostática de la uretra, que comienza en la cara vesical de la próstata y sale de la misma por el ápex prostático La próstata, como glándula, está constituida por tejido adenomatoso y fibroso. El 30 por ciento de su peso es fibromuscular y el resto son elementos glandulares.2 http://sanosiempre.wordpress.com/2012/07/05/prostata/ http://www.elmedicointeractivo.com/ap1/emiold/aula2002/tema7/cancer2.php 1 Schwartz- Principios de Cirugia 8ª Ed. Vol 2pag 593 PDF http://www.elmedicointeractivo.com/ap1/emiold/aula2002/tema7/cancer2.php 2 3 UNIVERSIDAD CATOLICA DE CUENCA 1.1.3.- PARTESDEL SISTEMA URINARIO 1.1.4.- RIÑÓN Y URÉTER. “Los órganos del sistema urinario que incluyen riñones y uréteres y vejiga se localizan en el retroperitoneo. Los riñones son órganos pares rodeados por la grasa perirrenal y la fascia de Gerota. La cara superior del riñón está contenida en la parte inferior de la cavidad torácica a nivel de la décima costilla. La cara superior del riñón se encuentra contra el musculo cuadrado lumbar y el hilio renal descansa contra el musculo psoas. El polo superior del riñón derecho colinda con el hígado. En su parte anterior, el riñón derecho es adyacente al duodeno y el ángulo hepático del colon. El riñón izquierdo está limitado al frente por el ángulo esplénico. La irrigación de los riñones proviene de la arteria renal las arterias renales derecha e izquierda nacen de la aorta, justo debajo del surgimiento de la arteria mesentérica superior. La arteria renal derecha e izquierda nace de la aorta justo debajo del surgimiento de la arteria mesentérica superior. La arteria renal derecha pasa por detrás de la vena cava. Las venas renales son anteriores a las arterias renales y drenan en la vena cava inferior la arteria y la vena renales son anteriores a la pelvis renal y la parte proximal del uréter a nivel del hilio renal. En el riñón, las arterias son terminales, pero las venas forman muchas anastomosis. La vena suprarrenal izquierda y la vena gonadal izquierda drenan en la vena renal izquierda, mientras que en el lado derecho estos mismos vasos drenan de manera directa en la vena cava3”. http://www.gentenatural.com/medicina/manual/trasplante-rinon.html “La orina que se forma en el riñón drena en el sistema colector y pasa a la pelvis renal. Esta drena orina hacia la vejiga a través del uréter. La peristalsis ureteral se origina en las células marcapaso que se localizan en el sistema colector del riñón. A lo largo del trayecto del uréter en el retroperitoneo, la luz uretral es relativamente más estrecha en la unión de la pelvis renal y el uréter en el borde pélvico donde el uréter cruza los 3 SCHWARTZ, PRINCIPIOS DE CIRUGIA/CONSIDERACIONES ESPECÍFICAS 8va Ed. Vol 2 pag 592 PDF. 4 UNIVERSIDAD CATOLICA DE CUENCA vasos iliacos primitivos y en la unión besico ureteral. Estos sitios son los puntos usuales de impacción en pacientes que eliminan un cálculo renal.4 http://cuerpohumanocuerpo.blogspot.com/2009/10/la-vejiga.html 1.1.5.- GLANDULA SUPRARRENAL. “Las glándulas suprarrenales son órganos endocrinos que se encuentran en posición superomedial a los riñones. Están rodeados por la grasa perirrenal y contenidos en la fascia de Gerota. La glándula suprarrenal derecha mantiene una posición posterolateral a la vena cava inferior y tiende a ser más superior que la glándula izquierda. Del lado derecho, el drenaje venoso principal es directo hacia la vena cava inferior. Del lado izquierdo, la mayor parte del drenaje venoso es la vena renal izquierda”.5 http://www.ferato.com/wiki/index.php/Gl%C3%A1ndula_suprarrenal 1.1.6.- VEJIGA Y URETRA. “La vejiga es un órgano muscular hueco adaptado para almacenar y expulsar orina. Cuando está vacía, mantiene una posición posterior la sínfisis del pubis en la pelvis y es extra peritoneal. El domo vesical está cubierto por peritoneo y cuando la vejiga se llena puede elevarse al abdomen y palparse en la exploración física la vejiga normalmente es capaz de almacenar entre 350 y 450 ml. La capa muscular también conocida como 4 5 Schwartz. Principios de cirugía 8ª. Ed Vol 2 Pag 592 PDF Schwartz. Principios de cirugía 8ª. Ed Vol 2 Pag 592 PDF 5 UNIVERSIDAD CATOLICA DE CUENCA detrusor de la vejiga, forma la pared muscular de la vejiga. Las fibras musculares se organizan en tres capas cerca de la uretra una longitudinal interna, una circular intermedia y otra longitudinal externa. La sangre arterial de la vejiga proviene de las arterias vesicales superior, media e inferior que son ramas de la arteria iliaca interna”.6 La continencia en los varones lo mantienen los esfínteres internos y externo compuesto por musculo liso se forma con la capa circular media de la pared vesical y cubre la glándula próstata. http://cuerpohumanocuerpo.blogspot.com/2009/10/la-vejiga.html 1.1.7.- PROSTATA Y VESICULA SEMINAL. “La glándula próstata y vesículas seminales son parte del sistema reproductivo. Las secreciones de estos dos órganos forman parte del semen. La próstata rodea la parte proximal de la uretra. La glándula puede dividirse en varias zonas. La mayor parte de los canceres prostáticos ocurre en la zona periférica, la zona central rodea los conductos eyaculatorios que se vacían a la uretra en el verumontanum. La hiperplasia prostática benigna (HPB) se debe al crecimiento de la zona de transición que rodea la uretra. Este trastorno que es frecuente, en los ancianos puede ocasionar incremento de la resistencia urinaria y síntomas durante la micción”.7 http://www.fertilab.net/ginecopedia/ginecologia/anatomia_de_los_genitales/masculinos/los_conductos_y _el_epididimo_1 6 7 Schwartz. Principios de cirugía 8ª. Ed Vol 2 Pag 592 PDF Schwartz- Principios de Cirugia 8ª. E. Vol. 2 Pag 593 PDF 6 UNIVERSIDAD CATOLICA DE CUENCA 1.1.8.- TESTICULO Y EPIDIDIMO. “El volumen de un testículo promedio se aproxima a 20 cm. Los testículos tienen dos funciones importantes: producción de andrógenos y espermatozoides las células de Leydig de los testículos elaboran testosterona, las células de Sertoly apoyan la maduración de las células espermatogénicas de los espermatozoides estas células también se encargan de establecer una barrera entre la sangre y el testículo. Los testículos están rodeados de varias capas aponeuróticas que provienen por las mismas capas embrionarias que conforman la pared abdominal anterior. La fascia espermática interna es análoga al oblicuo mayor el musculo cremáster envuelve el codón espermático, y es análogo a la fascia transversal. Las capas visceral y parietal de la túnica vaginal testicular representa el peritoneo que rodeaba el testículo durante su descenso hasta el escroto. El suministro sanguíneo de los testículos proviene de tres arterias gonadal es rama directa de la aorta. La arteria cremastérica y deferencial. La arteria cremastérica proviene de la epigástrica inferior y la arteria deferencial es rama de la arteria vesical superior. El drenaje venoso de los testículos forma el plexo pampiniforme a nivel del cordón espermático. En el anillo inguinal interno, el plexo pampiniforme confluye para formar la vena gonadal que drena en la vena cava inferior en el lado derecho y en la vena renal en el izquierdo”.8 http://www.fertilab.net/ver_impresion.aspx?id_articulo=153 1.1.9.- PENE. “El pene está formado por tres cuerpos vasculares: dos cuerpos cavernosos y un cuerpo esponjoso. El cuerpo esponjoso rodea la uretra masculina. La túnica albugínea cubre los tres cuerpos, la siguiente capa hacia fuera es la fascia de Buck. Esta se divide en la parte dorsal para envolver las estructuras neurovasculares y en la parte ventral para rodear al cuerpo esponjoso. La fascia superficial se halla justo debajo de la piel y se continua con la fascia de Colles en el perineo y con la fascia de Scarpa en la pared 8 Schwartz- Principios de Cirugia 8ª. E. Vol. 2 Pag 594 PDF 7 UNIVERSIDAD CATOLICA DE CUENCA abdominal. La base del pene esta sostenida por los ligamentos suspensorios que se unen con la línea blanca y la sínfisis del pubis. La arteria peniana común es la rama terminal de la arteria pudenta interna. Se dividen en tres ramas que irrigan el pene. Las arterias cavernosas suministran la sangre a los cuerpos cavernosos. La rama bulbouretral irriga el glande, la uretra y el cuerpo esponjoso. Las arterias dorsales corren en el paquete neurovascular envuelto por la fascia de Buck e irrigan el cuerpo esponjoso y la uretra”.9 http://reproduyanni.blogspot.com/p/sistema-reproductor-masculino-interno.html 1.2.-SIGNOS Y SINTOMAS. 1.2.1.-Síntomas Relacionados con la micción. “Los síntomas relacionados con la micción pueden clasificarse como irritativos u obstructivos. Los síntomas irritativos específicos incluyen: Disuria Polaquiuria Urgencia. Por lo general estos síntomas comprenden inflamación de la uretra la próstata o la vejiga aunque a menudo los síntomas irritativos se deben a una infección, también puede ser resultado de un tumor maligno y en pacientes con síntomas que persisten después del tratamiento con los antibióticos apropiados deben descartarse procesos malignos, como el carcinoma de células de transición. En los pacientes sintomáticos sin una causa específica, con frecuencia se establece el diagnostico de cistitis intersticial o prostatitis no bacteriana crónica. La fisiopatología 9 Schawartz- Principios de Cirugia 8ª. Ed. Vol. 2 Pag 594 PDF 8 UNIVERSIDAD CATOLICA DE CUENCA de estos dos procesos no se comprende bien y los resultados con diversos tratamientos suelen ser insatisfactorios”.10 Los síntomas obstructivos específicos de la micción incluyen: Chorros de orina de urgencia Polaquiuria, Vacilación intermitente, Nicturia Sensación de vaciamiento incompleto. La vacilación se refiere al retraso para iniciar la emisión de orina, e intermitencia designa el inicio y la suspensión repetidos del chorro de orina durante la micción. La causa más frecuente de manifestaciones obstructivas de la micción en varones es la hiperplasia prostática benigna. Los estrechamientos uretrales también pueden obstruir la salda vesical y muchas veces son secundarias y traumatismos, uretritis o instrumentación previa de la vejiga. 1.3.- PRINCIPALES ALTERACIONES. “Las células de la próstata poseen receptores sensibles a la testosterona (hormona masculina) y a los estrógenos (hormonas femeninas); cuando el equilibrio varía por la edad, este desequilibrio estimula la producción de factores de crecimiento celular originando el progresivo aumento de tamaño de la glándula prostática y que puede ser variable dependiendo de otros factores. El aumento de tamaño de la próstata, se suele iniciar lentamente, de forma apenas perceptible, en los varones de 50 años. Otros factores que predisponen al aumento del tamaño de la próstata son la existencia, en personas mayores de 70 años, de obesidad, hipertensión, intolerancia a los hidratos de carbono por resistencia a la insulina y alteraciones en las grasas de la sangre. Al ser el crecimiento de la glándula prostática un proceso lento, los síntomas aparecen progresiva y secuencialmente y entre ellos los principales son: o Dificultad para orinar. o Aumento en el número de micciones durante el día y durante la noche. o Chorro urinario de poca fuerza. o Necesidad de orinar frecuentemente. o Pérdida involuntaria de orina. o Sensación de que la vejiga no se vacía completamente”.11 10 Schwartz- Principios de Cirugia 8ª. Ed. Vol. 2 Pag 594 PDF http://www.terapiasonica.p.ht/dolencias/la_prostata_es.htm 11 9 UNIVERSIDAD CATOLICA DE CUENCA http://www.terapiasonica.p.ht/dolencias/la_prostata_es.htm 1.4.- MANIFESTACIONES CLÍNICAS. 1.4.1.-Por las que suele consultar el paciente pueden dividirse en: Obstructivas o de vaciado: o o o o Vaciado incompleto. Micción intermitente. Menor calibre y fuerza del chorro de orina. Disuria. Irritativas o de llenado: Debidas generalmente a la inestabilidad del detrusor y a la disfunción vesical. o o o o Urgencia miccional. Polaquiuria. Nicturia. Pesadez y dolor suprapúbico. http://ricardoruizdeadana.blogspot.com/2011/05/hiperplasia-de-prostata-diagnostico-y.html 10 UNIVERSIDAD CATOLICA DE CUENCA 1.4.2.- Los Trastornos prostáticos no cancerosos son los siguientes: 1.4.2.1.-Prostatismo:”Es un síndrome urinario caracterizado por una dificultad de evacuación de la vejiga que llega a la retención incompleta y más tarde a una distensión vesical que evoluciona clínicamente en tres periodos: 1. Transtornos Premonitores.- Es alguna dificultad de la vejiga para lograr evacuar totalmente su contenido. Ese esfuerzo se traduce por una disuria acompañada de retardo en la aparición del chorro; este cae verticalmente por pérdida de fuerza; la polaquiuria es más marcada en la noche que en el día. 2. Periodo de retención.- Incompleta sin distensión- La musculatura vesical fatigada no consigue evacuar todo su contenido. 3. Periodo de Distensión.- La retención permanente es de 500 a 2000 gr la vejiga es siempre palpable sobre el pubis y la distención avanza sobre los uréteres y pelvis renal”.12 El proceso patológico que conduce al desarrollo de los síntomas corrientemente conocidos como prostatismo, tiene tres componentes: 1. Una hiperplasia histológica prostática. 2. Un aumento de la resistencia al flujo urinario. 3. Y la respuesta del músculo detrusor de la vejiga, músculo que abre y cierra, a esta obstrucción. Al ser el crecimiento prostático un crecimiento lento, los síntomas del prostatismo aparecen progresivamente y de forma secuencial, siendo los mismos: o Dificultad para orinar. o Chorro débil de orina. o Necesidad de orinar frecuentemente. o Necesidad de orinar por la noche. o Necesidad de apretar para conseguir vaciar la vejiga. o El acto de orinar se realiza en dos tiempos, con chorro entrecortado. o Sensación de que la vejiga no se vacía completamente. o Dificultad para iniciar la micción. o Goteo de orina al terminar. o Sensación imperiosa de orinar. o Se puede llegar a la imposibilidad absoluta de orinar, retención urinaria aguda. o Infecciones urinarias. o Presencia de sangre en la orina. o Alteración de la función de los riñones, retención urinaria crónica. 12 www.bvs.hn/RMH/PDF/1936/pdf/A6-5-1936.pdf 11 UNIVERSIDAD CATOLICA DE CUENCA CAPITULO II PROSTATITS. http://www.zonamedica.com.ar/enfermedades/explorar/163/Prostatitis 12 UNIVERSIDAD CATOLICA DE CUENCA 2.1.- PROSTATITIS http://www.zonamedica.com.ar/enfermedades/explorar/163/Prostatitis “El término prostatitis, habitualmente engloba a un grupo de enfermedades, que afectan a la glándula prostática, que pueden ser agudas o crónicas, de carácter infeccioso o no, e incluso algunas no son ni siquiera de carácter inflamatorio, pero todas tienen en común el hecho de compartir una serie de síntomas locales consistentes, sobre todo en un cuadro de dolor o molestias en la región perineal y tracto genitourinario, acompañado con una frecuencia variable de signos o síntomas urinarios (disuria, polaquiuria, obstrucción, etc.) o disfunciones sexuales (dolor eyaculatorio, hemospermia, etc.)”13: PROSTATITIS DE ORIGEN BACTERIANO “Consideramos como prostatitis bacteriana a la infección de la glándula prostática, causada por bacterias, que se presenta de forma brusca, con fiebre alta, escalofríos, dolor perineal y de la zona baja de la espalda, junto con síntomas urinarios como polaquiuria y disuria. Puede llegar a haber retención urinaria por obstrucción. La próstata está caliente, hinchada y sensible. En el líquido prostático se pueden observar al microscopio abundantes leucocitos polinucleares y las bacterias en la tinción de Gram. La llegada de bacterias a la glándula prostática normalmente es retrógrada a partir del tracto urinario inferior o bien a través de la vía linfática desde la zona rectal”14. 13 http://www.msc.es/biblioPublic/publicaciones/docs/vol29_6Prostatitis.pdf 14 http://www.msc.es/biblioPublic/publicaciones/docs/vol29_6Prostatitis.pdf 13 UNIVERSIDAD CATOLICA DE CUENCA 2.2.- PROSTATITIS BACTERIANA AGUDA. Suele deberse a infecciones por bacterias. Es la menos habitual y la más fácil de diagnosticar y tratar eficazmente. http://victorbarcia.blogspot.com/2010/08/prostatitis.html 2.2.1.- Los síntomas más frecuentes que aparecen con este trastorno: o Escalofríos. o Fiebre alta. o Dolor en la parte inferior de la espalda y área genital o en otras partes del cuerpo. o Dolor al orinar y con sensación de quemazón. o Frecuente necesidad de orinar, sobre todo por las noches. En este caso, el sistema urinario está infectado, como se puede demostrar por la aparición de glóbulos blancos y bacterias en la orina. 2.3.- PROSTATITIS BACTERIANA CRÓNICA http://www.laprostatasana.com/2010/09/prostatitis-cronica.html “Básicamente es una prostatitis prolongada, generalmente por infección bacteriana, asociada con otros defectos de la próstata, que se convierte en un foco de infección 14 UNIVERSIDAD CATOLICA DE CUENCA persistente del tracto urinario: uretritis, inflamación o irritación de la uretra por causas virósicas o bacterianas o por un problema estructural; epididimitis o prostatitis aguda. De igual modo puede deberse a una prostatitis bacteriana mal curada, a una inflamación permanente de la próstata, al estrés y a la actividad sexual irregular. No menos del 35% de los hombres mayores de 50 años pueden tenerla y el aumento de riesgo se asocia con hombres mayores de 30 años. Hay factores que pueden predisponer a desarrollar esta enfermedad, tales como; el consumo excesivo de alcohol, alguna lesión perineal y ciertas prácticas sexuales. Se ha expuesto que estos factores pueden causar congestión de la glándula prostática, lo que ofrece un excelente terreno para la reproducción de diversas bacterias”.15 Los síntomas incluyen: Dolor en la parte baja de la espalda Malestar en el periné y Dolor en los testículos. Si la infección se extiende a la vejiga Disuria: evacuación difícil, dolorosa e incompleta de la orina, sugiere una irritación o inflamación del cuello de la vejiga o de la uretra que puede estar acompañada con una poliquiuria: necesidad de micción urgente y frecuente no asociada a un aumento de volumen de orina, es un síntoma de descenso de la capacidad de llenado efectiva de la vejiga. El tratamiento eficaz, requiere usualmente la identificación y reparación del defecto en la próstata y un posterior tratamiento a base de antibióticos. El tratamiento aislado con antibióticos no soluciona completamente el problema. Es una infección que solo causa síntomas locales, próstata, uretra, vejiga. 2.4.- PROSTATIS CRÓNICA NO BACTERIANA. http://www.esmas.com/salud/home/sexualidad/440198.html 15 Manual MERCK,10ª ed., edición del centenario SEC.17 TRANSTORNOS GENITOURINARIOS cap 218 PDF Enfermedades Prostáticas 15 UNIVERSIDAD CATOLICA DE CUENCA “Es la más común y menos conocida, se calcula que es ocho veces más común que la bacteriana. Suele ser crónica, dolorosa y aparece en hombres de cualquier edad. Los síntomas pueden desaparecer y reaparecer sin previo aviso. La orina y los fluidos provenientes de la próstata, no muestran evidencias de poseer ningún organismo infeccioso conocido, pero el semen y algún otro fluido de la próstata, contienen glóbulos blancos. Generalmente se la trata con antibióticos y medicamentos que relajan los músculos de la próstata y antiinflamatorios para aliviar el dolor. Este tipo de prostatitis puede asociarse a otras enfermedades, como la artritis reactiva, enfermedad de Reiter, alteración caracterizada de la tríada sintomática de artritis, conjuntivitis y uretrítis, inflamación e irritación de la uretra, que puede durar semanas o meses y suele presentarse después de una infección urogenital. Algunas veces se recetan medicamentos antiinflamatorios como el ibuprofeno y el naproxeno, para aliviar el dolor. En ocasiones solo hay síntomas procedentes de la próstata sin que se pueda demostrar inflamación o infección y a esto se lo llama prostatodinia”.16 2.5.- PROSTATODINIA. “La prostatodinia es similar a las prostatitis no bacterianas teniendo en cuenta los síntomas, edad del paciente y la efectividad del tratamiento. Sin embargo, a diferencia de las no bacterianas, no hay presencia en la orina de células producidas usualmente cuando el organismo está frente a una infección. El tratamiento se basa en el uso de relajantes de la fibra muscular lisa uroselectivos: α-1bloqueadores (alfuzosina, terazosina, doxazosina)"17 “Se denomina al síndrome que sufren aquellos pacientes con molestias vagas en la región genital, pero en que no hay antecedentes de infección urinaria, los cultivos de la secreción prostática son negativos y no se encuentran células inflamatorias”.18 Es similar a la no bacteriana en cuanto a los síntomas, a la edad de los pacientes y a la poca efectividad de los medicamentos. Se padecen síntomas provenientes de la próstata pero sin infección. Se cree que el estrés, la ansiedad y la depresión, juegan un papel importante como causa de las manifestaciones clínicas que presentan estas personas. Sin embargo, no aparecen Síndrome de Reiter, es un tipo de artritis que se produce como forma de reacción a una infección en alguna parte del cuerpo. 2.6.- En resumidas cuentas las prostatitis producen: o Aumento de la frecuencia urinaria. o Dolor en el abdomen bajo. o Dolor en el ano. 16 http://www.revbiomed.uady.mx/pdf/rb071816.pdf 17 http://www.revbiomed.uady.mx/pdf/rb071816.pdf 16 UNIVERSIDAD CATOLICA DE CUENCA o Dolor al orinar. o Disminución en la fuerza del chorro de la orina. o Infecciones recurrentes del tracto urinario. o Dolor perineal o en el piso pélvico. o Dolor testicular. o Dolor o ardor durante la micción. o Dolor en el movimiento intestinal. o Orina con sangre. o Incontinencia de orina. 2.6.1.- Para diagnosticar una prostatitis se realizaran: o Análisis de orina. o Análisis de sangre. o Tacto rectal, se palpa la próstata. o Masaje prostático, se la masajea, para obtener una secreción para cultivo bacteriano. o Ecografía, de riñón, vejiga y próstata. o Ecografía transrectal para evaluar las características del tejido prostático. Si se trata de una prostatitis bacteriana el tratamiento con antibióticos, resolverá el caso. Pero si se trata de una prostatitis crónica, este cuadro puede llegar a durar mucho tiempo y se presentaran brotes de empeoramiento que mejorarán con la medicación. No todos los tipos de prostatitis se pueden evitar, pero si se pueden prevenir aquellas que están asociadas con enfermedades de transmisión sexual, teniendo un comportamiento sexual seguro. 17 UNIVERSIDAD CATOLICA DE CUENCA CAPITULO III HIPERPLASIA Y CANCER DE PROSTATA. http://www.salud-para-todos.com.ar/contenido/hiperplasia-benigna-prostata-adenoma-prostata 18 UNIVERSIDAD CATOLICA DE CUENCA 3.1.- HIPERTROFIA. “Aumento excesivo del volumen de un órgano”. 19 Este prejuicio, fue un gran colaborador en el desarrollo del cáncer de próstata, al que hoy se considera el asesino silencioso de los varones su desarrollo inicial es similar a la HBP. “La próstata como la mayoría de las glándulas del organismo, está sometida a la incidencia de las hormonas”.20 “En esta ejercen su influencia los andrógenos, hormonas masculinas, y los estrógenos, hormonas femeninas, y es la influencia hormonal desequilibrada, la que produce el cáncer”.21 Diferentes estudios han demostrado que cuanto más joven es la persona que desarrolla cáncer de próstata, mayor la agresividad de este y por tanto requerirá tratamiento más radical. El cáncer de próstata tiene el potencial de poner en peligro la vida, aunque actualmente ya se ha comprobado que los tratamientos extremos e intervenciones invasivas como la biopsia suelen perjudicar dramáticamente la calidad de vida, como la biopsia de próstata, facilita la diseminación del cáncer. También se sabe que cuanto menos saludable está el enfermo afectado de cáncer de próstata, más agresivo es éste pues la reducción de las defensas facilita la extensión del cáncer. Es por ello que los pacientes por ejemplo con SIDA (AIDS) desarrollan más fácilmente cáncer. “El cáncer es totalmente asintomático es sus estados iniciales por lo cual es prudente su detección temprana, junto con el mejoramiento del estado general del enfermo para mejorar sus defensas. Usualmente cuanto más avanzado el cáncer, mayor número de síntomas y mayor su intensidad. 3.2.- HIPERPLASIA BENIGNA DE LA PROSTATA. http://ortomolecular-nex.blogspot.com/2012/03/tratamiento-de-la-hiperplasia-benigna.html 19 www.tuotromedico.com/temas/hipertrofia.htm www.tuotromedico.com/temas/hipertrofia.htm 21 www.tuotromedico.com/temas/hipertrofia.htm 20 19 UNIVERSIDAD CATOLICA DE CUENCA “La hiperplasia prostática benigna (HPB) es la proliferación del estroma y del epitelio de la glándula próstata que al final puede ocasionar síntomas durante la micción”. 22 “La HPB se produce sobre todo en la zona de transición de la glándula. La evidencia de HPB en estudios de necropsia es rara en varones menores de 40 años de edad, pero puede encontrarse en cerca de 70% de los varones de más de 70 años y en casi todos los mayores de 90. Aunque la producción de andrógeno es necesaria para que la HPB ocurra, el andrógeno solo cumple una función permisiva en el desarrollo de este trastorno. Los factores hormonales, autócrinos y paracrinos precisos que participan en la estimulación de la hipertrofia prostática benigna de desconocen”.23 Esto ocurre a medida que el hombre envejece, la próstata va aumentando su tamaño , pudiendo llegar a obstruir la uretra, creciendo más rápidamente en unos individuos que en otros y por razones que no están muy claramente establecidas, lo anterior sucede en forma gradual, por lo que en las etapas iniciales no se siente la sintomatología. Esto es parte del desarrollo normal del cuerpo humano, no obstante, hay un momento en que el crecimiento de la misma comienza a causar problemas y es el punto en el que se habla de hiperplasia‖, crecimiento mayor no deseable. Cuando las células que forman la próstata aumentan en cantidad, no en tamaño, se forman adenomas, nuevos tejidos, y sobreviene la hiperplasia prostática benigna, HPB, un crecimiento no maligno, que no es precursor del cáncer. “La palabra hiper, indica un aumento de tamaño, debido, a un incremento de células no cancerosas. Histológicamente, este agrandamiento, constituye un auténtico proceso hiperplásico, que implica un aumento de las células epiteliales y del músculo liso, como así también, del tejido conjuntivo”.23 La próstata humana, rodeada de una densa cápsula fibrosa, produce el crecimiento de la misma, una transmisión de presión en dirección a la uretra, ocasionando de esta manera una resistencia al flujo urinario. “Hay cuatro condiciones interrelacionadas en el proceso patológico de la HBP: 1. Una hiperplasia anatómica de la próstata 2. La presencia de síntomas, comúnmente referidos como prostatismo. 3. La presencia urodinámica de obstrucción. 4. La respuesta del músculo detrusor de la vejiga, a la obstrucción”.24 22 Schwartz- Principios de cirugía 8ª. Ed. Vol.2 Pag600PDF. Schwartz- Principios de cirugía 8ª. Ed. Vol.2 Pag 600PDF. 24 Schwartz- Principios de cirugía 8ª. Ed.Vol.2 Pag 600PDF. 23 20 UNIVERSIDAD CATOLICA DE CUENCA Algunos enfermos muestran las cuatro condiciones y por lo tanto son los que padecen la enfermedad considerada por los urólogos, como Hiperplasia Benigna de Próstata. Hay otros hechos que también predisponen al aumento de tamaño de la glándula, tales como: o Obesidad o Hipertensión. Funcionamiento de la vejiga que sirve para ayudar a diagnosticar y tratar los problemas del sistema urinario. 3.2.1.-DETRUSOR. http://www.monografias.com/trabajos61/desarrollo-alteraciones-vejiga/desarrollo-alteraciones-vejiga2.shtml “Conjunto de fibras musculares longitudinales de la vejiga urinaria que actúan como un músculo único cuando se contraen expulsando la orina hacia la uretra”25. Detrusor Intolerancia a los hidratos de carbono por resistencia a la insulina. Alteraciones en la grasa de la sangre. “No se conocen exactamente las causas, pero se puede señalar que el agrandamiento o adenoma, está relacionado con los cambios en el equilibrio hormonal del organismo que acompañan al envejecimiento y/o a factores oncogenéticos, genes con predisposición a una producción de células superior en cantidad, a las que mueren”.26 A lo largo de la vida va sufriendo cambios, aunque hasta la tercera o cuarta década estas sean microscópicas, y seguirá creciendo durante toda la vida del varón. La HBP, se presenta en una edad, en que el varón disminuye la producción de hormonas masculinas, testosterona, y esta se equilibra con un aumento relativo de las hormonas femeninas, estrógenos, que el organismo del hombre también produce. Las células de la próstata, poseen receptores sensibles a las testosteronas, andrógeno que origina los citados disturbios prostáticos, y a los estrógenos. “Cuando el equilibrio entre ambas varía por la edad, se estimula la reproducción de diversos factores de crecimiento celular, originando el progresivo aumento de tamaño de la glándula, que como ya dijimos es variable dependiendo de diversos 25 http://med.unne.edu.ar/revista/revista108/incon_urinaria_1.html 26 http://es.convdocs.org/docs/index-73066.html?page=3 21 UNIVERSIDAD CATOLICA DE CUENCA 27 factores”. De esto se deduce el peligro de dar hormonas masculinas al varón, sin controlar los valores en sangre y el estado prostático, ya que se puede provocar un agrandamiento del adenoma o encender un cáncer de próstata. Hay que recordar que la glándula prostática envuelve la uretra, por donde pasa la orina, por lo tanto cuando la inflamación de la misma comprime el conducto, aparecen dificultades para eliminar el líquido desde la vejiga, pudiendo llegar hasta la retención urinaria. Esto es precedido por algo opuesto, y es que el individuo experimenta una sensación, que lo obliga a ir muchas veces al baño. Otra consecuencia es la retención de orina en la vejiga o reflujo de la orina hacia los riñones. Si la inflamación fuera muy grave, puede bloquearse por completo el sistema urinario. Por este motivo en los adenomas, no se aconseja el uso de antiespasmódicos, anticolinérgicos, y de algunos antidepresivos. Los primeros colaboran a que las vías obstruidas se cierren aún más y los segundos pueden producir una retención severa de líquidos. Si bien los andrógenos inciden en el adenoma, no quiere decir que la causa radique en la poca o mucha actividad sexual que haya experimentado un individuo a lo largo de su vida, como tampoco el agrandamiento prostático condiciona la actividad sexual. La existencia de dolor puede hacer que alguien evite el contacto sexual, ya que su capacidad eréctil no se vería directamente afectada. Hoy se sabe sin embargo, que es la dihidrotestosterona, uno de los principales derivados de la testosterona, la que está presente de una manera determinante en la Hiperplasia Benigna de la Próstata. Los síntomas son molestos y dolorosos. Además de los mencionados se suman: Sangre o pus en el orina. Dolores continúas de cintura, cadera y muslos. Necesidad imperiosa y muy frecuente de orinar, especialmente durante la noche, con una micción muy escasa. Al aumentar de tamaño, la próstata rodea la uretra, como una abrazadera lo hace con una manguera y reduce o impide el paso del chorro de orina, con las consecuencias mencionadas. Al menos una droga, finasteride, que inhibe la transformación de la testosterona en dihidrotestosterona, mejoró los síntomas y produjo una reducción en un 25% en el tamaño de la glándula tras 6-12 meses de tratamiento, bajo estricta supervisión médica. Por medio de la exploración rectal, el médico puede palpar el tamaño de la próstata, saber si ha aumentado de tamaño y que consistencia tiene y de este modo poder detectar la aparición de un tumor. También es posible examinar la uretra, la próstata y la vejiga, usando un citoscopio, instrumento que se inserta a través del pene, aunque no es ésta una prueba habitual. Normalmente son los síntomas del paciente los que orientan al especialista hacia un diagnóstico apropiado. Un análisis de orina, permite conocer si hay o no una infección urinaria coexistente, lo 27 http://es.convdocs.org/docs/index-73066.html?page=3 22 UNIVERSIDAD CATOLICA DE CUENCA que permite descartar infecciones urinarias y valorar la cantidad de sangre del Antígeno. “Se ignora la etiología, pero puede guardar relación con cambios hormonales asociados con el envejecimiento. Se producen múltiples nódulos fibroadenomatosos en la región periuretral de la glándula prostática, que parecen originarse más en las glándulas periuretrales que en la verdadera próstata fibromuscular (cápsula quirúrgica), que se ve desplazada en sentido periférico por el crecimiento progresivo de estos nódulos. La hiperplasia puede afectar a las paredes laterales de la próstata (hiperplasia del lóbulo lateral) o el tejido en la región inferior del cuello vesical (hiperplasia del lóbulo medio)”28. Histológicamente el tejido es glandular, con presencia de cantidades variables de estroma interpuesto. Como se produce afectación de la uretra prostática, se va obstruyendo progresivamente el flujo urinario, lo que se asocia con una hipertrofia del músculo detrusor y formación de trabéculas, de células y divertículos. El vaciamiento incompleto de la vejiga produce estasis y aumenta el riesgo de infección, con los consiguientes cambios inflamatorios en la vejiga (prostatitis crónica, más adelante) y la vía urinaria alta. La estasis urinaria predispone a la formación de cálculos la cual es una obstrucción prolongada, aunque incompleta, puede determinar una hidronefrosis y comprometer la función renal. 3.4.- SINTOMAS. El tenesmo urinario progresivo Polaquiuria Nicturia se deben a un vaciamiento incompleto con rápido llenado de la vejiga. La menor fuerza y tamaño del chorro urinario provocan una micción intermitente y entrecortada, que se pueden acompañar de una sensación de vaciamiento incompleto Goteo terminal Incontinencia por rebosamiento casi continuo o retención urinaria completa. Los esfuerzos por orinar pueden producir congestión de las venas superficiales de la uretra prostática y del trígono, que se pueden romper y provocar una hematuria. Es posible precipitar la retención urinaria completa aguda por los intentos prolongados de retener la orina, la inmovilización, la exposición al frío, los anestésicos, los fármacos anticolinérgicos y simpaticomiméticos o la ingesta de alcohol. Los síntomas se pueden cuantificar en función de la escala de siete preguntas de síntomas de la American UrologicalAssociation 28 http://www2.univadis.net/opencms5/opencms/manual_merck/17/MM_17_218 23 UNIVERSIDAD CATOLICA DE CUENCA Se produce una elevación moderada del antígeno prostático específico (PSA) sérico en el 30 al 50% de los pacientes con HBP, en función del tamaño de la misma y del grado de obstrucción “La existencia de síntomas más graves o la presencia de hematuria obligan a que un urólogo realice más estudios diagnósticos. La UIV puede demostrar el desplazamiento en sentido superior de la porción terminal de los uréteres (en anzuelo) con un defecto en la base de la vejiga compatible con hipertrofia prostática. Cuando la obstrucción se prolonga, se observa dilatación ureteral con hidronefrosis. La cistoscopia con sondaje uretral y la ecografía posmiccional permiten la determinación del volumen de orina residual, y el sondaje permite drenar dicha orina para estabilizar la función renal y poder controlar las IU. Si estuviera indicado por la elevación del PSA sérico, se puede realizar una ecografía transrectal para valorar el tamaño glandular, determinar el abordaje quirúrgico más adecuado y distinguir entre la contractura del cuello vesical, la prostatitis crónica y otros fenómenos obstructivos. Se debe evitar la instrumentación hasta que se haya decidido el tratamiento definitivo, dado que la manipulación aumenta las obstrucciones, los traumatismos y las infecciones”29. Una próstata indurada y dolorosa sugiere prostatitis, mientras que una firme nodular, suele corresponder a un carcinoma o, en ocasiones, a un cálculo prostático. 29 http://www.dfarmacia.com/farma/ctl_servlet?_f=13&idContenido=13047749&idCategoria=4 24 UNIVERSIDAD CATOLICA DE CUENCA “Se produce una elevación moderada del antígeno prostático específico (PSA) sérico en el 30 al 50% de los pacientes con HBP, en función del tamaño de la misma y del grado de obstrucción”.30 3.5.- CÁNCER DE PRÓSTATA. 3.5.1.- INTRODUCCIÓN Y EPIDEMIOLOGIA. El cáncer de próstata supone un problema de salud pública, con cerca de 700.000 varones diagnosticados al año en el mundo y una tasa estandarizada mundial de 104/100.000 varones. La distribución geográfica es variable encontrándose la mayor incidencia en Europa y Norteamérica, y la menor entre la población china. En EE.UU se diagnosticaron 232.090 varones en el año 2005 constituyendo el cáncer más frecuente alcanzando el 33% de todos los tumores sólidos. Los estudios autópsicos demuestran una incidencia de células cancerosas en el 30-40% de los varones de 60 años, van alcanzando el 60-70% a los 80 años. 3.5.2.- ETIOLOGIA Y FACTORES DE RIESGO. “El cáncer de próstata tiene un origen multifactorial cuyas potenciales causas incluyen factores endocrinos, genéticos y ambientales. La incidencia del cáncer de próstata está íntimamente ligada a la edad, a la raza y a la historia familiar.”31 3.5.3.- FACTORES DE RIESGO PRINCIPALES. “Los andrógenos ocasionan el desarrollo del cáncer de la glándula prostática. Las células prostáticas son muy sensibles a los andrógenos (fundamentalmente dihidrotestosterona) y regresan con la castración. Hay estudios incluso, que demuestran una mayor incidencia de cáncer con niveles elevados de testosterona sérica. La influencia de la edad es primordial en una neoplasia asociada a las edades más avanzadas en mayor grado que cualquier otro tumor. El 75% de los cánceres son diagnosticados en pacientes con más de 65 años en España la tasa de incidencia en varones. En cuanto a la distribución étnica y geográfica se puede afirmar que los varones afroamericanos mantienen la mayor incidencia de cáncer de próstata clínico del mundo, mientras que la menor incidencia se da en China y Japón. Estas diferencias parecen deberse a la suma de factores genéticos junto con factores ambientales y estilos de vida. El impacto de la historia familiar en la probabilidad de sufrir un cáncer de próstata supone un incremento del riesgo relativo entre 1.5 y 5 veces en función del grado de parentesco o del número de familiares afectos. Esta agregación familiar del cáncer de próstata es observada en el 20% de los casos. En otro 5% de los casos esta neoplasia 30 http://www.urotecno.es/patologia-prostatica.htm 31 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 545 PDF 25 UNIVERSIDAD CATOLICA DE CUENCA adquiere una forma hereditaria asociada generalmente a anomalías en el brazo largo del cromosoma”32 http://www.freepik.es/foto-gratis/un-anciano_572144.htm http://gladistp.blogspot.es/129113094 http://www.calc.julianpersonaltrainer.com/ 3.5.3.1.- OTROS FACTORES DE RIESGO. La dieta y los suplementos nutricionales parecen ser los factores secundarios más importantes en la evaluación del riesgo de cáncer de próstata. La dieta grasa y el consumo excesivo de carne ha sido asociado con un modesto aumento del riesgo cancerígeno en numerosos estudios y recientes revisiones apuntan a que su disminución en la dieta puede disminuir la incidencia de cáncer. Existe abundante evidencia de que el consumo de vegetales, especialmente los vegetales crucíferos (col, brócoli, repollo) y el tomate (licopenos) pueden estar asociados a una disminución de la incidencia de cáncer. 1. Estos hábitos dietéticos explicarían, al menos en parte, por qué la población japonesa (consumo vegetal, de pescado y mínimo de carnes rojas) emigrada a Occidente incrementa la incidencia de cáncer de próstata al modificar sus hábitos dietéticos. 3.5.4.- NEOPLASIA INTRAEPITELIAL PROSTATICA. “La neoplasia intraepitelial prostática (PIN) es un proceso en el que se ven afectados ductos y acinos, dividiéndose en PIN de bajo grado y PIN de alto grado según la severidad de los cambios en los patrones de: estratificación celular, aumento de tamaño nuclear, patrón cromátínico, pleomorfismo y aparición de nucléolo”33. 32 33 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 545 PDF Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 547 PDF 26 UNIVERSIDAD CATOLICA DE CUENCA 3.5.5.- ADENOCARCINOMA. “El adenocarcinoma es un tipo de cáncer que puede afectar a diversos órganos. Se deriva de la palabra "adeno" significa 'pertenecientes a una glándula' y cáncer del significado de "carcinoma".34 “La mayoría de estos tumores se localizan en la zona periférica. Macroscópicamente presenta un color amarillo o gris blanquecino. Aunque existen numerosos sistemas de clasificación para evaluar el adenocarcinoma prostático el más utilizado es el descrito por Gleason. El sistema de Gleason se basa en el patrón de diferenciación glandular y en el patrón de crecimiento del tumor a pequeño aumento. Se valoran los dos patrones de crecimiento más frecuentes por separado definiendo un patrón primario (predominante) y un patrón secundario (segundo más prevalente). Se valora cada patrón de 1 a 5, desde el más diferenciado al menos diferenciado Gleason, en sus estudios, demostró que tanto el patrón primario como el secundario influían en el pronóstico, por lo que se obtuvo la suma mediante la adición entre grado primario y secundario. La suma de Gleason varía, pues, desde 2 hasta 10”35. 3.6.- GRADOS DE GLEASON. “Grado 1: Glándulas uniformes, únicas con escaso estroma entre ellas. No se observa infiltración. Grado 2: Similar a grado 1 las glándulas presentan algo más de variabilidad de tamaño y forma, presentando más estroma entre las células. Grado 3: El tumor infiltra por dentro y entre las glándulas prostáticas no neoplásicas, siendo de tamaño más pequeño las glándulas que en los grados anteriores. Grado 4: Infiltración del estroma que se extiende entre las glándulas normales. Existe una fusión de las glándulas (características diferenciadora con respecto al grado III). Grado 5: El tumor se infiltra forma etapas difusas,no se aprecia formación de glándulas. 34 http://www.news-medical.net/health/What-is-an-Adenocarcinoma-(Spanish).aspx Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 548 PDF 35 27 UNIVERSIDAD CATOLICA DE CUENCA ESQUEMA DE GRADACION DE GLEASON. El adenocarcinoma de próstata es el tumor maligno más frecuente en los varones mayores de 50 años en EE. UU. Y su incidencia aumenta con cada década de la vida. El sarcoma de próstata es infrecuente y afecta principalmente a niños”36. 3.7.- DIAGNOSTICO Y ESTADIFICACION DEL CANCER DE PROSTATA. “Cuando el tumor da síntomas como hematuria, hemospermia, uropatía obstructiva o dolor óseo suele ser sinónimo de un estadio avanzado de la enfermedad. Actualmente en nuestro país solamente el 10-15% de los pacientes se diagnostican en fase metastática. La gran mayoría de los cánceres diagnosticados son totalmente asintomáticos; la clínica miccional que relatan algunos de los enfermos con frecuencia es atribuible a la hiperplasia benigna de próstata que suele coexistir con el cáncer”37. El diagnóstico precoz del cáncer de próstata se sustenta en un trípode constituido por el tacto rectal, el antígeno prostático específico (PSA) y la ecografía transrectal (ETR). El diagnóstico definitivo es lógicamente anatomo-patológico obtenido tras la realización de una biopsia prostática generalmente dirigida a través de la ecografía endorectal. El PSA y tacto son complementarios y deben realizarse siempre como pruebas de primera línea. La alteración de uno de ellos (o de los dos) obliga a realizar la ecografía y la biopsia. 36 37 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 548 PDF Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 549 PDF 28 UNIVERSIDAD CATOLICA DE CUENCA 3.7.1.- Tacto rectal La presencia de un nódulo, induración o asimetría de la próstata a través de la exploración rectal debe ser valorada como sospechosa en un principio. El valor predictivo positivo del tacto oscila, sin embargo, entre el 11% y el 63% según las series, lo que implica que áreas de infarto, litiasis o nódulos de hiperplasia puedan ser erróneamente atribuidos a cáncer. 3.7.2.- PSA La determinación del antígeno prostático específico (PSA) ha revolucionado en las dos últimas décadas el diagnóstico y seguimiento del cáncer de próstata. El PSA es una glicoproteína de la familia de las kalikreínas producida casi exclusivamente por las células del epitelio prostático. A efectos prácticos se trata de un marcador órganoespecífico, y no cáncer-específico, lo que hace de él un marcador relativamente inespecífico ya que aumenta en casos de hiperplasia benigna de próstata o en prostatitis. El punto de corte tradicional, por encima del cual se considera elevado ha sido desde los trabajos de Cooner en 1990 de 4 ng/ml. El valor predictivo positivo del marcador entre 4-10 ng/ml, es solamente del 25al 35% y del 50%-80% con PSA, por encima de 10ng/ml en función del tacto rectal. Partiendo de la base entre el 60% y el 75% de los pacientes con PSA entre 4ng/ml sufrirán una biopsia innecesaria, se han propuesto diversas estrategias para incrementar la especificidad del marcador. De entre todas, probablemente sea la determinación de la fracción libre del PSA (un mayor porcentaje de PSA libre en suero se relaciona con menor riesgo de cáncer. El PSA muestra con un excelente marcador en la monitorización terapéutica de los pacientes, siendo su cinética tras prostatectomía radical, radio terapia u hormonoterapia determinante en el manejo de la enfermedad. Recientes aportaciones valoran la cinética antes del tratamiento como factor de pronóstico http://serexistencialdelalma.ning.com/group/salud-y-bienestar/forum/topics/4564082:Topic:939827 http://www.vulgaris-medical.net/images/urologia-18/ecografia-de-una-prostata-1485.html 29 UNIVERSIDAD CATOLICA DE CUENCA 3.7 3.- Algoritmo diagnóstico básico de diagnóstico de cáncer precoz de próstata. Imagen tomada del libro de residente de UrologiaCap 31 pag 549 Estrategia Diagnostica para incrementar la especificidad del PSA”38. Densidad del PSA Densidad del PSA de la zona de transición Velocidad del PSA Tempo de doblaje del PSA ajustado a rangos de edad. Nomogramas ajustando edad y volumen Isoformas del PSA. PSA libre PSA Complejo. Isoformas del PSA Libre. Pro-PSA PSA Beningno PSA Intacto. 3.8.- ESTADIFICACIÓN DEL CÁNCER DE PRÓSTATA. Clasificación de la TNM. 38 Tx. El tumor primario no puede ser evaluado T0. No evidencia de tumor primario T1. Tumor no palpable ni visible por imagen T1a.Tumor incidental histológico en <5% material resecado T1b.Tumor incidental histológico en >5% material de resección T1c. Tumor identificado mediante biopsia por aguja por elevación de PSA T2. Tumor confinado dentro de la próstata Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 549 PDF 30 UNIVERSIDAD CATOLICA DE CUENCA T2a. Confinado a un lóbulo y <50% del mismo T2b. Confinado a un lóbulo y >50% del mismo T2c. Tumor que afecta a ambos lóbulos T3. Tumor que se extiende más allá de la cápsula prostática T3a. Invasión extracapsularuni o bilateral T3b. Invasión de vesículas seminales T4. Invasión de estructuras adyacentes: cuello vesical, recto, músculos o pared pélvica Nx. La afectación ganglionar no puede PAG 547ser evaluada N0. No afectación ganglionar N1. Afectación ganglionar regional Mx. Las metástasis no pueden ser evaluadas M0. No hay metástasis a distancia M1. Metástasis a distancia M1a. Afectación ganglionar a distancia M1b. Afectación ósea M1c. Otra localización. 3.8.- NUEVOS MARCADORES MOLECULARES. “Se han identificado múltiples marcadores de cáncer de próstata en suero, orina, semen y muestras histológicas. Se han descrito más de 24 categorías de marcadores biomoleculares que incluyen factores de crecimiento, marcadores de proliferación celular, de apoptosis y angiogénesis. Los principales marcadores moleculares de interés diagnostico son: GSTPI, la alfametil-acil- CoAracemasa, la telomerasa, el antígeno especifico de membrana y el DD3PCA3. En cuanto a los marcadores de interés pronóstico los datos más contrastados son los Ki-67, p53, p21, p27,bcl-2 c-Myc, VEGF, y la E-cadherina”39. También se describen: carcinomas indiferenciados, carcinomas de células escamosas carcinomas transicionales ductales, que suelen responder mal a las medidas habituales de control. http://www.aamepsi.com.ar/index.cgi?wid_seccion=3&wid_item=60 39 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 551 PDF 31 UNIVERSIDAD CATOLICA DE CUENCA 3.9.- PRONÓSTICO Y TRATAMIENTO En muchos pacientes es posible un control a largo plazo e incluso la curación. Sin embargo, la posibilidad de curación depende, incluso en los pacientes con lesiones localizadas clínicamente, de diversos factores, como el grado, el estadio y el nivel de PSA previo al tratamiento. Cuando los pacientes tienen tumores de bajo grado limitados a la próstata, la supervivencia es idéntica a la de los controles de la misma edad sin tumor. Algunos pacientes ancianos con cáncer prostático localizado, sobre todo si es bien diferenciado, pueden no necesitar tratamiento (p. ej., vigilancia) porque el riesgo de morir por otra causa supera al de hacerlo por el tumor. La radioterapia puede conseguir resultados comparables, sobre todo en los pacientes cuyos niveles de PSA previos al tratamiento son bajos. La radioterapia externa habitual suele aplicar 70 Gy (7.000 rads) en 7 sem. Las técnicas tridimensionales consiguen administrar de forma segura dosis próximas a 80 Gy (8.000 rads) y los datos iniciales sugieren que la posibilidad de control local es mayor. Un paciente asintomático con un tumor avanzado localmente o con metástasis se puede beneficiar del tratamiento hormonal, asociado o no con radioterapia. En el tratamiento hormonal no suelen emplearse estrógenos exógenos, dado el riesgo asociado de complicaciones cardiovasculares y trombo-embolicas. No existe un tratamiento definido para el cáncer de próstata que no responde a hormonas, aunque se están estudiando agentes citotóxicos y biológicos que pueden ser paliativos y prolongar la supervivencia. Las decisiones de tratamiento del cáncer de próstata están influidas por la peculiar historia natural de este tumor que en unos pacientes es inequívocamente letal, mientras que en otros casos aparece como un hallazgo histológico en el 40% de las autopsias de varones mayores de 75 años fallecidos por otras causas. Se sabe además que mientras el 16% de varones americanos tendrán la enfermedad clínicamente, solamente el 3,6% de los mismos fallecerán a causa de la misma. Así pues, el manejo de esta enfermedad requiere un adecuado establecimiento del riesgo de progresión y muerte por la misma. La estadificación local, regional y de enfermedad a distancia establece en líneas generales la categorización terapéutica. Los tumores, a este efecto, son divididos en: 1. Tumores localizados 2. Localmente avanzados 3. Alto riesgo 4. Cánceres diseminados. 32 UNIVERSIDAD CATOLICA DE CUENCA 3.9.1.- TRATAMIENTO DEL CANCER DE PROSTATA LOCALIZADO “La selección de tratamiento para el cáncer de próstata localizado debe estar basada en la expectativa de vida del paciente (edad y comorbilidad), la naturaleza del cáncer (grado, estadio, PSA y datos de las biopsias), los datos de efectividad y efectos secundarios de los tratamientos y, por supuesto, las preferencias del paciente en cada caso”40. Tabla. Clasificación por grupos de riesgo de la Nacional Cáncer Comprehensive Network. RIESGO BAJO ESTADIO GLEASON PSA TI-T2a <6 <10 RIESGO INTERMEDIO T2b-T2c 7 10-20 RIESGO ALTO T3a 8-10 < 20 CANCER LOCALMENTE AVANZADO T3b- T4 - “Partin utilizando el PSA, el Gleason y el estadio clínico predice el estadio patológico final. Otro tipo de algoritmo predice la probabilidad de estar libre de recurrencia a 5 años después de cirugía o radioterapia, como es el caso del nomograma de Kattan. La estrategia óptima de tratamiento debe intentar conseguir la mayor supervivencia libre de enfermedad con la menor morbilidad e impacto en la calidad de vida. Las opciones que valoraremos son la actitud expectante, la prostatectomía radical, la radioterapia externa y la braquiterapia. Existen nuevas alternativas de tratamiento radical como son la crioterapia y los ultrasonidos que requieren tiempo para una mejor valoración de resultados a largo plazo”41. 3.9.2.- TRATAMIENTO DE CANCER DE PROSTATA AVANZADO. “Actualmente solo el 10-15% de los pacientes son diagnosticados en fase metastática en nuestro medio. El concepto de cáncer de próstata avanzado incluye también a los pacientes con recidiva biológica, o con altas probabilidades de recidiva tras terapia radical de intensión curativa. Las bases del tratamiento hormonal en el CP proceden de los trabajos de Huggins y Hodges publicados en 1941, en los cuales e documenta la mejoría clínica y descensos de fosfatasa ácida tras la castración. El fundamento del bloqueo hormonal descansa en la dependencia del epitelio prostático de los andrógenos intracelulares (dihidrotestosterona. DHT-) para la homeostasis y la regulación del equilibrio entre proliferación y muerte celular”42. 3.9.3.- TRATAMIENTO DEL CANCER DE PROSTATA DE ALTO RIESGO. 40 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 552 PDF Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 553 PDF 42 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 556 PDF 41 33 UNIVERSIDAD CATOLICA DE CUENCA “Se considera enfermedad de alto riesgo al cáncer de próstata cuyo tratamiento lo corregional resulta insuficiente para erradicar la enfermedad. El riesgo debe ser entendido como la probabilidad de progresión, enfermedad sintomática o muerte por cáncer. La mayoría de autores incluyen en este grupo de alto riesgo los tumores T3, la existencia de un Gleason mayor de 7 o un PSA superior a 20 ng/ml. Dados los discretos resultados de la cirugía en estos pacientes, la radioterapia (RT) se ha establecido comúnmente como la primera estrategia de tratamiento. En casos de tumores avanzados importantes, en pacientes con comorbilidad importante o escasa expectativa de vida el tratamiento hormonal puede convertirse en la opción más recomendable”43. TRATAMIENTO DEL CANCER DE PROSTATA RESISTENTE. “El resultado del tratamiento hormonal en estadios metastáticos debe considerarse como excelente en cuanto al control de la enfermedad, si bien esta respuesta suele ser temporal con una duración variable entre 24 y 36 meses. Tras este periodo de tiempo se produce una progresiva independencia del tejido tumoral al clima de ausencia de dihidrotestosterona cuya traducción clínica es la elevación continuada del PSA que antecede en unos meses al deterioro clínico y a una muerte irreversible. Alcanzada esta fase de la enfermedad, los regímenes de quimioterapia se han mostrado ineficaces quedando limitados los planteamientos al tratamiento del dolor y soporte”44. 43 44 Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 558 PDF Libro de residente de Urologia Sección Oncologia Cap. 31 Pag 559 PDF 34 UNIVERSIDAD CATOLICA DE CUENCA CAPITULO IV. PRUEBAS DE LABORATORIO http://oriflamezapopan.mex.tl/80120_Porque-somos--NICOS-.html http://flebotomia.blogspot.com/p/procedimiento-de-flebotomia.html 35 UNIVERSIDAD CATOLICA DE CUENCA 4.1.- ANTÍGENO PROSTÁTICO ESPECÍFICO (PSA) “El antígeno prostático específico PSA es una sustancia proteica sintetizada por células de la próstata y su función es la disolución del coágulo seminal. Es una glicoproteína cuya síntesis es exclusiva de la próstata. Una pequeñísima parte de este PSA pasa a la circulación sanguínea de hombres enfermos, y es precisamente esta PSA que pasa a la sangre, la que se mide para el diagnóstico, pronóstico y seguimiento del cáncer tanto localizado como metastásico y otros trastornos de la próstata, como la prostatitis. Los niveles normales en sangre de PSA en los varones sanos son muy bajos, del orden de millones de veces menos que el semen, y se elevan en la enfermedad prostática. Los valores de referencia para el PSA sérico varían según los distintos laboratorios, la raza y la edad del individuo. Su producción depende de la presencia de andrógenos y del tamaño de la glándula prostática. El antígeno prostático específico (PSA), también llamado calicreína III, seminina, semenogelasa, γ-seminoprotein y antígeno P30, es una glicoproteína de 34 kD producida casi exclusivamente por la glándula prostática. El PSA es producido con el fin de licuar el semen eyaculado y permitir un medio para que los espermatozoides se movilicen libremente. También se cree que es útil para disolver la capa mucosa cervical, permitiendo la entrada a los espermatozoides. Bioquímicamente, el PSA es una enzima serina proteasa (número EC 3.4.21.77), el gen del cual está localizado en el cromosoma 19 (19q13).4 Aunque el PSA es más abundante en el semen, una pequeña proporción se encuentra también en la sangre, a niveles normalmente inferiores a 4,0 ng / mililitro. La concentración sérica de PSA es la prueba más sensible para detectar precozmente el cáncer de próstata, ya que se eleva en el 65% de los casos aproximadamente. El intervalo normal en el primer examen comercial del PSA (el Tandem-R PSA creado por Hybritech) en 1986 se basaba en un estudio que demostró que el 99% de los 472 hombres aparentemente sanos tenían un PSA total por debajo de 4 ng/mL.6 7 8 9 10 11 12 13 El punto de corte de los niveles normales puede aumentar según la edad del paciente. De esta forma, unos niveles de PSA séricos de 4 ng/mL pueden considerarse elevados en una persona de 50 años y ser normales en una de 80 años. Los niveles de PSA oscilan de forma aleatoria en torno a un 15% en un mismo individuo. Así, un análisis de PSA de 3 ng/mL se puede repetir en otra ocasión y podría dar un resultado de 3,5 ó 2,5 ng/mL de forma natural. En un paciente hospitalizado los niveles pueden disminuir hasta un 50%. Cuando se desarrolla un cáncer de próstata, los niveles de PSA aumentan por encima de 4. Si los niveles se encuentran entre 4 y 10, la probabilidad de tener un cáncer de próstata es del 25%. Si los niveles de PSA son mayores de 10, la posibilidad de padecer un cáncer de próstata es del 67% y aumenta conforme los niveles de PSA se 36 UNIVERSIDAD CATOLICA DE CUENCA incrementan. El PSA es un marcador tumoral imperfecto por su escasa sensibilidad (35% de falsos negativos) y su falta de especificidad ya que los niveles del PSA pueden verse afectados por muchos factores. La elevación del PSA en plasma es proporcional a la masa tumoral presente y, de esta forma, el PSA en sangre es una gran prueba para detectar la presencia de un cáncer de próstata. Cuanto más avanzado sea el proceso tumoral será más frecuente encontrar valores por encima de la normalidad y éstos suelen ser más elevados. No obstante, un cierto porcentaje de pacientes con cáncer de próstata tiene unos niveles de PSA normales, en cuyo caso los resultados serían un falso negativo. El PSA aumenta con el agrandamiento de la próstata, llamado también hiperplasia benigna de próstata o HBP, fenómeno que ocurre en muchos hombres conforme van avanzando en edad. También puede aumentar en caso de irritación, prostatitis una inflamación de la glándula prostática y en el infarto prostático. El PSA también puede aumentar normal y lentamente conforme avanza la edad del hombre, incluso si la próstata es normal. La eyaculación puede provocar un aumento temporal del PSA en la sangre, razón por la que se recomienda abstenerse de relaciones sexuales un mínimo de 2 días antes de la extracción de sangre para el estudio del PSA. Al contrario de lo que se ha creído durante años, el tacto rectal no altera significativamente los niveles del PSA”45. http://spanish.alibaba.com/product-gs/psa-test-kit-226450603.html 4.2.- PORCENTAJE DEL PSA LIBRE. “El PSA está presente en la sangre en dos formas principales. La mayoría circula en la sangre rodeada y unida a proteínas plasmáticas y una pequeña cantidad circula libre de uniones proteicas, llamada «PSA libre». La prueba del porcentaje de PSA libre, indica qué cantidad del PSA total circula libre comparado con el que está unido a proteínas. 45 http://es.wikipedia.org/wiki/Ant%C3%ADgeno_prost%C3%A1tico_espec%C3%ADfico 37 UNIVERSIDAD CATOLICA DE CUENCA El riesgo de cáncer aumenta si la relación entre PSA libre y PSA total es menor al 25%. Mientras menor sea la proporción, mayor es la probabilidad de tener cáncer prostático. Si el resultado del PSA total, por ejemplo, está entre 4-10 ng/mL—un valor anormal, con un riesgo calculado del 25% de tener un cáncer de próstata—y al mismo tiempo cursa con un bajo porcentaje del PSA total siendo PSA libre (menor del 10%) significa que la probabilidad de tener un cáncer de próstata aumenta a un 50% y que por ello es necesario realizar una biopsia diagnóstica. Un reciente estudio encontró que si los hombres con resultados de PSA en el límite superior (4-10 ng/mL) se realizaran una biopsia de próstata, se justificaba sólo cuando el porcentaje de PSA libre era menor del 25%, encontrándose que alrededor del 20% de las biopsias de próstata serían innecesarias y podrían haberse evitado. De modo que el medir la relación del PSA libre del total parece ser de particular interés en eliminar biopsias innecesarias en hombres con niveles de PSA entre 4 y 10.Aunque esta prueba se usa ampliamente, existe cierto desacuerdo en que el 25% es el mejor valor a usar”.46 Los pacientes con cáncer de próstata tienen menor porcentaje de PSA libre, mientras que los que sufren una hiperplasia benigna de próstata tienen una mayor proporción de PSA libre. Es importante tener en cuenta de que la eyaculación incrementa momentáneamente el nivel tanto de PSA libre como total, retornando a valores basales dentro de 24 horas. 4.3.- REQUERIMIENTOS PREVIOS A LA PRUEBA. Estar lo suficientemente informado del problema del cáncer de próstata y de la importancia de su diagnóstico precoz, de las ventajas y desventajas de las pruebas disponibles para tamización y de las opciones terapéuticas en caso de resultar positivo y, finalmente: voluntad y determinación. Si decide hacerse la prueba debe discutirlo con su médico y acudir al laboratorio que le garantice las condiciones óptimas de los estudios, incluido el manejo de la muestra después de realizado el estudio. Teniendo en cuenta que de la calidad de la prueba van a depender los pasos a seguir, es de vital importancia tener en cuenta algunos aspectos que pueden modificar temporalmente los resultados que generan situaciones incómodas tanto para el médico como para el paciente y su familia, como se analizará en los subtítulos siguientes. Relacionados con el laboratorio: En el mercado del laboratorio clínico la oferta de pruebas para medir el antígeno específico de próstata es muy amplia: van desde pruebas de primera generación, con sensibilidad y especificidad bajas, hasta pruebas de última generación o ultrasensibles que permiten detectar cambios mínimos en los niveles del marcador tumoral. El manejo de la muestra 46 http://biojess.blogspot.com/2009/01/porcentaje-del-psa-libre.html 38 UNIVERSIDAD CATOLICA DE CUENCA debe ser impecable y esto sólo es posible en los laboratorios clínicos con buenas prácticas de laboratorio y procesos de calidad debidamente estructurados. Los resultados de la prueba pueden estar afectados significativamente por el manejo de la muestra, por problemas técnicos y por la calidad de los reactivos utilizados para hacer la prueba, entre otros. Es importante que el laboratorio clínico garantice que conserva bajo condiciones óptimas las muestras para verificar los resultados o para hacer estudios complementarios, como la fracción libre del antígeno específico de próstata. Relacionados con el paciente: Aparte de que el paciente y el médico que solicita la prueba deben velar para que se cumplan los requisitos inherentes al laboratorio clínico, deben controlar aspectos pre-analíticos (aquellos relacionados con las circunstancias que se presentan antes de tomar y procesar la muestra) como los siguientes: La muestra de sangre para la prueba se debe tomar antes de cualquier procedimiento urológico como tacto rectal, masaje prostático, ultrasonido, biopsia de próstata, cistoscopia, etc. debido a que el antígeno específico de próstata se puede elevar falsamente y dar origen a estudios o procedimientos innecesarios. Aparte de lo anterior, el paciente, antes de presentarse al laboratorio clínico para que le tome la muestra debe asegurarse de los siguientes aspectos: El antígeno específico de próstata como prueba de tamizaje se debe hacer estando «aliviado» y, hasta donde no sea absolutamente necesario, no debe hacerse intrahospitalario ya que la dieta «blanda» propia de los hospitales puede disminuirlo hasta en un 50%.No haber tenido relaciones sexuales en las 24 horas anteriores, ya que a pesar de que las variaciones usualmente son mínimas puede dar origen a estudios innecesarios. No haber practicado ciclismo o deportes similares como la equitación, en donde hay presión sostenida en la zona cercana a la próstata (periné).No tener enfermedades infecciosas de la próstata (prostatitis) o de la orina, especialmente cuando hay retención de orina. Relacionados con el médico: El médico debe interpretar la prueba como realmente es: una prueba de tamizaje que en ningún momento es suficiente por sí misma para hacer el diagnóstico de cáncer de próstata. Antes de tomar una decisión con un resultado elevado, se debe evaluar los posibles factores que lo aumenten temporalmente y sería aconsejable repetirlo en unos días en un laboratorio clínico que evidencie altos estándares de calidad. 39 UNIVERSIDAD CATOLICA DE CUENCA http://lnx.educacionenmalaga.es/bilinguismo/2013/05/24/buenas-practicas-educativas-en http://wonderfulphlebotomy.blogspot.com/ 4.4.- VENTAJAS Es el método más sensible que existe en el cribado del cáncer de próstata. Proporciona cierta seguridad si el resultado es normal (es decir: verdadero negativo). Con su determinación se puede realizar el diagnóstico del cáncer de próstata antes de que aparezcan los síntomas, permitiendo el tratamiento curativo del tumor. Si el tratamiento tiene éxito, se puede evitar el riesgo de un cáncer más avanzado. 4.5.- DESVENTAJAS Puede no detectar un cáncer de próstata, por lo que da una falsa seguridad (es decir: falso negativo). Un resultado positivo puede provocar ansiedad y pruebas médicas innecesarias cuando en realidad no hay un cáncer. Puede detectar tipos de cáncer de lento crecimiento que no habrían dado síntomas ni acortado las expectativas de vida del paciente. Todos los tratamientos contra el cáncer tienen efectos secundarios y no existe la certeza absoluta de que vayan a tener éxito. 4.6.- VALORES NORMALES DE ANTÍGENO PROSTÁTICO ESPECÍFICO (PSA) Con los resultados del examen de PSA no se puede diagnosticar el cáncer de próstata. Sólo con una biopsia de la próstata se puede diagnosticar este cáncer. “El médico examinará los resultados de su PSA y deberá considerar su edad, raza, medicamentos que esté tomando y muchos otros factores para decidir si éste es normal y si necesita hacerse más exámenes. Los hombres mayores por lo general tienen niveles de PSA ligeramente más altos que los hombres más jóvenes. Los rangos comúnmente usados abarcan: 40 UNIVERSIDAD CATOLICA DE CUENCA Hombres menores de 50 años: nivel de PSA menor a 2.5 Hombres de 50 a 59 años: nivel de PSA menor a 3.5 Hombres de 60 a 69 años: nivel de PSA menor a 4.5 Hombres mayores de 70 años: nivel de PSA menor a 6.5 Los ejemplos de arriba son mediciones comunes para los resultados de estos exámenes. Los rangos de los valores normales pueden variar ligeramente entre diferentes laboratorios. Algunos laboratorios utilizan diferentes mediciones o analizan muestras diferentes. Hable con el médico acerca del significado de los resultados específicos de su examen. Significado de los resultados anormales Un nivel de PSA alto ha sido asociado con un incremento en la probabilidad de tener cáncer de próstata. En general, los siguientes resultados indican una necesidad de control y pruebas posteriores: Un PSA de 4 nanogramos por mililitro (ng/mL) para la mayoría de los hombres. Para los hombres menores de 49 años, niveles por encima de 2.5 ng/mL. Para los hombres de 50 a 59 años, niveles por encima de 3.5 ng/mL. Para los hombres de 60 a 69 años, niveles por encima de 4.5 ng/mL. Una elevación significativa de un año al siguiente también puede indicar un riesgo más alto de tener cáncer de próstata. Esto se denomina velocidad del PSA. Los afroamericanos y asiáticos americanos pueden necesitar pruebas de control si tienen niveles de PSA más bajos. Un PSA que cambia rápidamente, incluso dentro del rango normal, aumenta la probabilidad de cáncer. La prueba para el PSA es una herramienta importante para detectar el cáncer de próstata, pero no es infalible. Otras afecciones pueden causar una elevación en el PSA, como: Una próstata más grande. Infección de la próstata (prostatitis). Infección urinaria. Exámenes recientes en la vejiga (cistoscopía) o próstata (biopsia). Sonda vesical recientemente puesta en la vejiga para drenar orina”47. 4.7.- SIGNIFICADO CLÍNICO DE LOS VALORES Los niveles altos no siempre significan que haya cáncer de próstata. Los niveles de PSA pueden ser altos si la próstata está agrandada (hipertrofia benigna de próstata o BPH, 47 http://www.nlm.nih.gov/medlineplus/spanish/ency/article/003346.htm 41 UNIVERSIDAD CATOLICA DE CUENCA por sus siglas en inglés) o inflamada (prostatitis). Niveles de PSA más altos de 8.0 ng/mL (o 8.0 mcg/L) probablemente significan que tiene cáncer de próstata. Para confirmar el diagnóstico de cáncer se necesita una ecografía transrectal (TRUS, por sus siglas en inglés) y una biopsia de próstata. Puede hacerse una prueba de seguimiento, la prueba de porcentaje libre de antígeno prostático específico (PSA libre), para ver si debe hacerse una biopsia para revisar si hay cáncer. Los hombres con bajo porcentaje de PSA libre tienen mayor posibilidad de contraer cáncer, como se muestra: Antígeno prostático específico libre (PSA libre) Porcentaje de PSA libre Probabilidad de cáncer Mayor del 25%: 8% 20%–25%: 16% 15%–20%: 20% 10%–15%: 28% 0–10%: 56%. 4.8.- DETERMINACION DE ANTIGENO PROSTATICO ESPECÍFICO. “El análisis del antígeno prostático específico (PSA), una proteína producida por la glándula prostática, mide la concentración del PSA en la sangre. Cuanta más elevada sea la concentración del PSA en un hombre, mayor será la posibilidad de que tenga cáncer de próstata. Sin embargo, hay otras razones por las que puede haber una concentración elevada del PSA, y algunos hombres con cáncer de próstata no presentan concentraciones elevadas del PSA. El análisis del PSA ha sido usado ampliamente en hombres para buscar el cáncer de próstata. Se usa también para vigilar a hombres que han sido diagnosticados con dicho cáncer, a fin de verificar si el cáncer ha recurrido (ha regresado) después del tratamiento inicial o si está reaccionando al tratamiento. Actualmente algunos grupos asesores no recomiendan el uso del análisis del PSA como examen de detección de cáncer de próstata debido a que los beneficios, si es que hay alguno, son pequeños y los perjuicios pueden ser considerables. Nadie recomienda su uso sin una conversación detallada de las ventajas y desventajas del uso de la prueba.”48. 4.9.- FORMA EN QUE SE REALIZA EL EXAMEN: “La sangre se extrae típicamente de una vena, por lo general de la parte interior del codo o del dorso de la mano. El sitio se limpia con un desinfectante (antiséptico). 48 http://www.cancer.gov/espanol/recursos/hojas-informativas/deteccion-diagnostico/antigeno-prostatico-especifico 42 UNIVERSIDAD CATOLICA DE CUENCA El médico o técnico envuelven una banda elástica alrededor de la parte superior del brazo con el fin de aplicar presión en el área y hacer que la vena se llene de sangre. Luego, se introduce suavemente una aguja en la vena y se recoge la sangre en un frasco hermético. La banda elástica se retira del brazo. Una vez que se ha recogido la muestra de sangre, se retira la aguja y se cubre el sitio de punción para detener cualquier sangrado. Preparación para el examen Es la medición de la concentración del PSA o antígeno prostático específico en la sangre. Dicha prueba requiere cierta preparación y cuidados. Los hombres no deben eyacular durante al menos 48 horas antes de hacerse el examen del antígeno prostático específico. Hacer esto puede causar una falsa elevación en los niveles de dicho antígeno. Verifique que su médico conozca todos los medicamentos que usted está tomando. Algunos fármacos pueden provocar que los niveles del antígeno prostático específico estén falsamente bajos”49. 4.10.- FACTORES DE RIESGO: Sacar sangre de una vena tiene poco riesgo. Algunas personas se les harán un moretón o alguna magulladura en el lugar en donde se introdujo la aguja llamado hematoma. La probabilidad de desarrollar un hematoma es mayor en la gente que toma aspirinas u otros medicamentos que adelgazan la sangre (por ejemplo el coumadin). Sangrado excesivo Desmayo ( raro) o sentirse aturdido Moretones (una pequeña cantidad de sangre que se acumula debajo de la piel) Hematoma ( una cantidad mayor de sangre acumulada bajo la piel) Infección (esto es raro) La obtención mediante un pinchazo de la vena puede producir cierto dolor La posible dificultad en encontrar la vena apropiada puede dar lugar a varios pinchazos. Inflamación de la vena (Flebitis), a veces la vena se ve alterada, bien sea por una causa meramente física o porque se ha infectado. Se deberá mantener la zona relajada unos días y se puede aplicar una pomada tipo trombocito en la zona. Si el problema persiste o aparece fiebre deberá consultarlo con su médico. 49 http://www.salud180.com/salud-z/antigeno-prostatico-especifico-psa 43 UNIVERSIDAD CATOLICA DE CUENCA http://www.diariodelaltoaragon.es/NoticiasDetalle.aspx?Id=742236 http://www.clinicadam.com/imagenes-de-salud/3005.html 4.11.- MÉTODOS DE DETERMINACIÓN “Varias técnicas se han utilizado como por ejemplo: Electro quimioluminiscencia. Inmunocromatografía in vitro (test SD BIOLINE PSA) El uso óptimo del test de Antígeno Prostático Específico requiere de la estandarización de los ensayos que se usan para medirla. Esta estandarización beneficia a los médicos y a los pacientes, y permite la comparación de resultados entre laboratorios”50. 4.12.- PREPARACIÓN “La preparación es sencilla pero debe seguirse estrictamente. En caso contrario, los resultados se alteran. Ayuno previo de 12 horas Abstinencia sexual una semana antes de la toma de la muestra pues la actividad sexual incrementa el PSA Evitar con una semana de anticipación el tacto rectal y la ecografía transrectal pues estas incrementan el PSA Evitar el estreñimiento o diarrea exagerados con una semana de anticipación, pues ellas elevan el PSA Algunos medicamentos utilizados para tratar la próstata suelen reducir la concentración sanguínea del PSA por lo cual es prudente suspenderlos desde una o dos semanas antes del examen. 4.12.1.- Muestra: Suero recogido en tubos estándar de muestra o tubos conteniendo gel de separación. 4.12.2.- Almacenamiento: 5 días a 2-8 °C, 6 meses a -20 °C. Congelar sólo una vez. 4.12-3.- Contraindicaciones: Evite ciclos repetidos de congelación y descongelación. 50 http://www.urologiacolombiana.com/revistas/abril-2009/003.pdf 44 UNIVERSIDAD CATOLICA DE CUENCA 4.12.4.- Materiales Jeringuillas Guantes Algodón Torniquete Alcohol Tubos sin anticoagulante y gel separador Pipetas automáticas Centrifuga Gradilla. http://www.cardinal.com/us/en/distributedproducts/ASP/368608.asp?cat=surgerycenter http://www.ve.all.biz/guantes-quirrgicos-manex-ultra-g10360 http://xavieroperarequipodelaboratorio.blogspot.com/2009/05/practica-4-pipeteo.html http://centrifugate.blogspot.com/2010/10/tipos-de-centrifuga.html 4.14. CONDICIONES PARA OBTENCIÓN Y PREPARACIÓN DE LA MUESTRA. Preparación “La preparación es sencilla pero debe seguirse estrictamente. En caso contrario, los resultados se alteran. Ayuno previo de 12 horas Abstinencia sexual una semana antes de la toma de la muestra pues la actividad sexual incrementa el PSA Evitar con una semana de anticipación el tacto rectal y la ecografía transrectal pues estas incrementan el PSA Evitar el estreñimiento o diarrea exagerados con una semana de anticipación, pues ellas elevan el PSA Algunos medicamentos utilizados para tratar la próstata suelen reducir la concentración sanguínea del PSA por lo cual es prudente suspenderlos desde una o dos semanas antes del examen Si se ha practicado masaje prostático debe esperar al menos un mes para hacer el PSA 45 UNIVERSIDAD CATOLICA DE CUENCA Para los marcadores tumorales como en este caso el PSA debe tomarse la muestra en ayunas”51. “En la actualidad, el marcador tumoral más ampliamente utilizado es el de la prueba sanguínea para el antígeno específico de la próstata o PSA por sus siglas en inglés (también conocido como antígeno prostático específico o APE). La prueba de este antígeno se usa en la detección del cáncer de próstata, y los hombres con cáncer de próstata por lo general presentan niveles elevados de PSA. Pero los resultados de la prueba no son siempre claros, ya que se ha visto hombres con un nivel elevado de PSA sin que tengan cáncer; asimismo, un nivel normal de PSA no siempre significa que no haya cáncer. El antígeno específico de la próstata no es un marcador tumoral perfecto. Hasta el momento, no todos los médicos están de acuerdo en que la prueba de detección para el PSA sea adecuada para todos los hombres. Por ahora, ningún otro marcador tumoral es utilizado como apoyo en la detección de cáncer en la población general. Algunos de los marcadores tumorales utilizados actualmente pueden ayudar en la detección del cáncer en etapa inicial, pero solamente pueden ser sometidos a revisión en personas que se sabe que están en un riesgo elevado de desarrollar ciertos tipos de cáncer”52. 4.15.- METODOS PARA VALORAR PSA. 4.15.1.- Ensayo inmunoenzimático por Quimioluminiscencia para la medición cuantitativa de Antígeno Prostático Específico (PSA) en suero humano. USO. “El equipo PSA CLIA está intencionado principalmente para la determinación de la concentración de PSA en suero humano. INTRODUCCION. El anfígeno prostático específico, (PSA) es una proteasa sérica, una glicoproteína de cadena simple con un peso molecular de 34,000 daltons aprox conteniendo 7% de su peso en carbohidratos. PSA es inmunológicamente específico para el tejido prostático, está presente tejido prostático normal, hiperplasico benigno y maligno, en carcinoma prostático metastático así como en fluido prostático y plasma seminal. PSA no está presente en ningún otro tejido normal obtenido de varones, ni es producido por canceres de mama, pulmón, colon, recto, estomago, páncreas o tiroides, además de que es funcional e inmunológicamente diferente del ácido fosfático prostático. 51 52 http://drgdiaz.com/eco/prostata/psa.shtml http://www.cancer.org/acs/groups/cid/documents/webcontent/003188-pdf.pdf 46 UNIVERSIDAD CATOLICA DE CUENCA Concentraciones elevadas de PSA en el suero, han sido reportadas en pacientes con cáncer prostático, hipertrofia prostática benigna o condiciones inflamatorias de otros tejidos genitourinarios, pero no en hombres aparentemente sanos, hombres con carcinoma no prostático, mujeres aparentemente sanas o mujeres con cáncer. Reportes sugieren que PSA sérico es uno de los marcadores tumorales más útiles en oncológica. Puede funcionar como un marcador preciso para la determinación de la respuesta al tratamiento de pacientes con cáncer prostático. Por lo tanto, la medición de la concentración de PSA sérica pueden ser una herramienta importante en el monitoreo de pacientes con cáncer prostáticos y en la determinación potencial y real de la efectividad de la cirugía u otras terapias. Estudios recientes también indican que las mediciones de PSA pueden aumentar la detección temprana de cáncer de próstata cuando estas se combinan con la examinación rectal (DRE) PRINCIPIO DE LA PRUEBA. La prueba PSA CLIA es un inmunoensayo sólido de dos posiciones. Un anticuerpo monoclonal cubre la superficie de los pocillos y otro anticuerpo monoclonal es etiquetado con peroxidasa equina la cual es usada como rastreadora. Las moléculas de PSA presentes en el estándar o el suero son emparedadas entre los dos anticuerpos. Siguiendo la formación del complejo anticuerpo recubierto-antígeno-anticuerpoenzima. Las etiquetas desadheridas anticuerpo- enzima son removidas mediante el lavado. MATERIALES Y COMPONENTES. 1. 96 Micropozos recubiertos con Anti-PSA 2. Enzima Conjugada: 11 ml. 3. Estándares de Referencia: 0, 2, 4, 15, 50 y 100 ng/ml 0.5ml/ea) 4. CLIA Sustrato A:6.0 ml. 5. CLIA Sustrato B: 6.0 ml. RECOLECCION Y PREPARACION DE LA MUESTRA. (6 viales, liofilizados 1. La sangre debe extraerse usando técnicas estándar de venopunción y el suero debe ser separado de los glóbulos rojos de la sangre tan pronto como sea posible. Evite totalmente hemólisis, lipemia o turbidez en las muestras. 2. Muestras de plasma recogidas en los tubos que contengan EDTA, heparina, oxalato o puede interferir con los procedimientos de ensayo y debe evitarse. 47 UNIVERSIDAD CATOLICA DE CUENCA 3. Las muestras deberán ser niveladas y se puede almacenar hasta 48 horas a 2-8 °C, antes de ensayo. Los especímenes retenidos para un tiempo más largo pueden ser congelados a -20 °C. Los especímenes deben ser mezclados antes de la prueba. PREPARACION DE REACTIVOS. 1. Todos los reactivos deben ser sometidos a la temperatura ambiente (18-25 ºC) antes de su uso. 2. Reconstituir cada estándar liofilizado con 0,5 ml de agua destilada. Deje que el material reconstituido repose durante un mínimo de 10 minutos. Los estándares reconstituidos deberán conservase a 2-8°C VALORES DE REFERENCIA. Aproximadamente el 95% de la población sana normal tiene niveles de PSA menor de 4ng/ml”53. 4.15.2.- INMUNOENSAYO DE LA ENZIMA PARA LA DETERMINACIÓN CUANTITATIVA DEL ANTÍGENO PROSTÁTICO ESPECÍFICO (PSA) EN SUERO HUMANO. INTRODUCCIÓN “El antígeno específico de la próstata humana (PSA) es una proteasa sérica, la cual es una glicoproteína de cadena simple con un peso molecular de aproximadamente 34,000 dalton es que contiene 7% de carbohidrato por peso. PSA es inmunológicamente específico para el tejido prostático, está presente en el tejido prostático maligno e hiperplásico benigno normal, en carcinoma prostático metastático, y también en el fluido prostático y plasma seminal. PSA no está presente en ningún otro tejido normal obtenido del hombre, ni está producido por cánceres del pecho, pulmón, colon, recto, estómago, páncreas, o tiroides. Además, es funcional e inmunológicamente diferente de la fosfatasa del ácido prostático (PAP). Las concentraciones de PSA en suero elevadas han sido reportadas en pacientes con cáncer prostático, hipertrofia prostática benigna, o con condiciones infamatorias de otros tejidos genitourinarios adyacentes, pero no en hombres aparentemente saludables, hombres con carcinoma no prostático, mujeres aparentemente saludables, o mujeres con cáncer. Los reportes han sugerido que el PSA en suero es uno de los marcadores de tumores más útiles en oncología. Este puede servir como un marcador preciso para evaluar la respuesta al tratamiento en pacientes con cáncer prostático. Por lo tanto, la medición de las concentraciones de PSA en suero puede ser una 53 http://www.grupomexlab.com/clia/pdf/9001302.pdf 48 UNIVERSIDAD CATOLICA DE CUENCA herramienta importante para monitorear a pacientes con cáncer prostático y para determinar la efectividad potencial y real de la cirugía u otras terapias. Los estudios recientes también indican que las mediciones de PSA pueden aumentar la detección de cáncer en la próstata tempranamente cuando son combinadas con la examinación rectal digital (ERD). PRINCIPIO DE LA PRUEBA La Prueba PSA ELISA está basada en el principio de un ensayo inmuno absorbente vinculado a las enzimas de fase sólida. El sistema de ensayo utiliza un anticuerpo antiPSA de ratón dirigido hacia el PSA intacto para la inmovilización de la fase sólida (en los micropozos). Un anticuerpo anti-PSA monoclonal conjugado para peroxidasa de rábano picante (HRPO) se encuentra en la solución de conjugado de enzimaanticuerpo. La muestra de la prueba es permitida reaccionar primero con el anticuerpo de conejo inmovilizado a temperatura ambiente por 60 minutos. Los pozos son lavados para remover cualquier antígeno no adherido. El conjugado HRPO anti-PSA monoclonal es entonces reaccionado con el antígeno inmovilizado por 60 PSA se encuentren entre la fase sólida y los anticuerpos vinculados a la enzima. Los pozos son lavados con agua para remover anticuerpos etiquetados no adheridos. Una solución de Reactivo TMB es agregada e incubada a temperatura ambiente por 20 minutos, provocando el desarrollo de un color azul. El desarrollo del color es frenado con la adición de la Solución de Paro, cambiando el color a amarillo. La concentración de PSA es directamente proporcional a la intensidad del color de la muestra de prueba. La absorbancia es medida espectrofotométricamente a 450nm. RECOLECCIÓN Y PREPARACIÓN DEL ESPÉCIMEN El suero debe ser preparado de un espécimen de sangre total obtenida por medio de técnicas médicas aceptables. Este equipo de prueba es para uso con muestras de suero sin aditivos”54. 4.15.3.- PSA POR AGLUTINACION EN CASETTE. INTRODUCCIÓN: “La prueba está basada en el principio de inmunoensayo intercalado para la determinación de PSA en suero. Anticuerpos monoclonales y policlonales son usados para identificar el PSA específicamente. Esta prueba de un solo paso es muy sensible y 54 http://www.diagnosticainternacional.com/fichas%20tecnicas/elisas/IIDE-2081%20Ver1.pdf 49 UNIVERSIDAD CATOLICA DE CUENCA solamente toma de 10-20 minutos. La sensibilidad de la prueba puede alcanzar los 4 ng/ml. REACTIVOS: Fase Sólida: Membrana basada en celulosa Inmovilización: PSA IgGs anti-humano, monoclonal en la 1ª Línea Anticuerpo Conjugado: PSA IgGs anti-humano, monoclonal, oro conjugado. Control: Anti-ratón IgGs policlonal en la 2ª línea. Material de Prueba: Suero humano RECOLECCIÓN DEL ESPÉCIMEN: Si el espécimen de la muestra no va a ser utilizado el día de su recolección, guarde el suero en un refrigerador o congele. Traer la muestra a temperatura ambiente antes de realizar la prueba. No congelar y descongelar el espécimen repetida-mente. PROCEDIMIENTO DE LA PRUEBA: 1. Cuando esté listo para empezar la prueba, abra el empaque sellado. Sacar la prueba del empaque. 2. Cargar la pipeta de transferencia con 0.2ml (cerca de 4 gotas) de muestra y depositarlo dentro del pozo de muestra del casete. 3. Esperar de 10-20 minutos y leer los resultados. No leer los resultados después de 30 minutos. • Negativo: Si aparece solamente una banda de color en la zona de control (C) Y no hay ninguna banda aparente-mente en la zona de prueba (T) o si la línea de la zona 50 UNIVERSIDAD CATOLICA DE CUENCA (T) aparece más tenue que la de zona de control (C) nos indica que la concentración de PSA en menor que 4 ng/ml. • Positivo: En adición a la banda coloreada (C) aparecerá una banda de color rosa en la zona de prueba (T) Si la línea de la zona (T) es igual o más obscura que la de la zona de control, nos indica que la concentración de PSA en el espécimen alcanzado o es mayor que 4 ng/ml. Por favor consultar a su médico y realizar un examen mucho más detallado. • Inválido: La ausencia total de líneas en ambas zonas nos indican que hubo un error en el procedimiento o que los reactivos se han deteriorado”55. 55 http://www.diagnosticainternacional.com/fichas%20tecnicas/pruebas%20rapidas/IND_420_11.pdf 51 UNIVERSIDAD CATOLICA DE CUENCA ANEXOS. 52 UNIVERSIDAD CATOLICA DE CUENCA TABLA # 1 Pacientes según edades que acudieron al laboratorio clínico del Hospital del IEES a realizarse la prueba de PSA de Marzo a Mayo del 2012. EDADES FRECUENCIA PORCENTAJE 40 – 46 5 6 % 47-53 11 12 % 54-60 12 14 % 61-67 16 18 % 75-81 26 29 % 52-88 12 14 % 89-95 6 7% TOTAL 104 100% Fuente: Laboratorio clínico del hospital del IEES Portoviejo. 7% 14% 6% 40 – 46 12% 47-53 54-60 14% 61-67 75-81 52-88 29% 18% 89-95 Análisis de los Resultados Los datos estadísticos revelan que el mayor porcentaje de personas que acuden a realizarse el examen corresponde al 29%, fluctúa entre los 75 a 81 años de edad, mientras que el menor porcentaje corresponde al 6% fluctúa entre los 40 a 46 años de edad 53 UNIVERSIDAD CATOLICA DE CUENCA TABLA # 2 Niveles de PSA de los pacientes que acudieron al laboratorio clínico del Hospital del IEES a realizarse la prueba de PSA de Marzo a Mayo del 2012. NIVELES DE PSA Normales Altos TOTAL FRECUENCIA 56 48 104 PORCENTAJE 54 % 46 % 100% Fuente: Laboratorio clínico del hospital del IEES Portoviejo. 46% Normales 54% Altos Análisis de los Resultados En esta gráfica nos podemos dar cuenta que el 54% de pacientes que se realizaron la prueba de PSA en el periodo de Marzo – Mayo del 2012, presentaron niveles normales, mientras que el 46% mostraron niveles altos de la prueba de PSA. 54 UNIVERSIDAD CATOLICA DE CUENCA TABLA # 3 Tipos de alteraciones prostáticas de los pacientes que acudieron al Laboratorio Clínico del Hospital del IEES a realizarse la prueba de PSA de Marzo a Mayo del 2012. ALTERACION Benigna Maligna Sin alteración TOTAL FRECUENCIA 10 48 46 104 PORCENTAJE 10% 46% 44% 100% Fuente: Laboratorio clínico del hospital del IEES Portoviejo. 10% Benigna 44% Maligna Sin alteración 46% Análisis de los Resultados En el siguiente gráfico observamos que del total de pacientes que se realizaron la prueba del PSA, el 46 % correspondiente al mayor porcentaje, presentaron alteraciones prostáticas malignas, el 10% alteraciones prostáticas benignas y mientras que el 44% de personas que se realizaron la prueba del PSA, no presentaron algún tipo de alteración. 55 UNIVERSIDAD CATOLICA DE CUENCA TABLA #4 Relación porcentual PSA total y PSA libre en hombres que acudieron al laboratorio clínico del hospital del IEES. PORCENTAJE (PSAT y FRECUENCIA PSA/L) ANORMALES (= O < 25%) 67 NORMALES (>25%) 37 TOTAL 104 PORCENTAJE 64% 36% 100% Fuente: Laboratorio clínico del hospital del IEES Portoviejo. 36% ANORMALES (= O < 25%) NORMALES (>25%) 64% Análisis de los Resultados En el siguiente cuadro determinamos que el 64% de pacientes presentan valores anormales del porcentaje del PSA <25% y el 36% valores normales >25%. 56 UNIVERSIDAD CATOLICA DE CUENCA TABLA #5 Pacientes sintomáticos y asintomáticos con alteraciones prostáticas que se realizaron la prueba del PSA en el laboratorio clínico del hospital del IEES. PACIENTES Sintomáticos Asintomáticos TOTAL FRECUENCIA 59 45 104 PORCENTAJE 57% 43% 100% Fuente: Laboratorio clínico del hospital del IEES Portoviejo. 43% Sintomáticos Asintomáticos 57% Análisis de los Resultados Este grafico nos demuestra que del total de pacientes que se realizaron la prueba del PSA, el 57 % presentaron síntomas de complicaciones prostáticas, mientras que el 43 % no presentaron alguna sintomatología. 57 UNIVERSIDAD CATOLICA DE CUENCA CONCLUSIONES. El diseño y ejecución de esta tesina, implicó, seriedad responsabilidad, esfuerzo y sacrificio. La edad promedio de pacientes que acuden a realizarse la prueba de PSA correspondiente al 29%, fluctúa entre los 75 a 90 años de edad, mientras que el menor porcentaje corresponde al 6% fluctúa entre los 45 a 65 años de edad. Detallamos cada una de las alteraciones que se producen en la próstata como son las benignas y las malignas mediante prueba de Laboratorio PSA basándonos en los valores de referencia. Describimos cada órgano del aparato urinario y estudiamos la fisiología de cada uno de ellos Diferenciamos las alteraciones prostáticas de acuerdo a los signos y síntomas y resultados de laboratorio. Diversificamos las alteraciones prostáticas benignas y malignas mediante prueba de laboratorio PSA Total, Libre e Índice y confirmamos que varía según la edad Estudiamos la relación porcentual el PSA basándonos en los valores de referencia. Finalmente, el Laboratorista Clínico desempeña un papel muy importante como miembro del equipo multidisciplinario de salud, en el diagnóstico y pronóstico de las alteraciones prostáticas, porque los resultados que emita ayudarán al médico especialista en el diagnóstico y prevención del cáncer de próstata. 58 UNIVERSIDAD CATOLICA DE CUENCA BIBLIOGRAFIA. Manual MERCK -10 Ed. Schwartz- Principios de Cirugia 8ª Ed. www.tuotromedico.com/temas/hipertrofia.htm Libro de residente de UrologiaCap 55 pag 971 pdf. Datos estadísticos del Laboratorio Clínico IEES Portoviejo http://www.iess.gob.ec/ LAMARKT, Inserto antígeno Prostático PDF. Grupo Mexlab PSA Cod 9001302. http://sanosiempre.wordpress.com/2012/07/05/prostata/ http://sanosiempre.wordpress.com/2012/07/05/prostata/ http://www.elmedicointeractivo.com/ap1/emiold/aula2002/tema7/cancer2.php http://victorbarcia.blogspot.com/2010/08/prostatitis.html http://www.monografias.com/trabajos61/desarrollo-alteraciones-vejiga/desarrolloalteraciones-vejiga2.shtml http://www.freepik.es/foto-gratis/un-anciano_572144.htm http://gladistp.blogspot.es/129113094 http://www.calc.julianpersonaltrainer.com/ http://www.cardinal.com/us/en/distributedproducts/ASP/368608.asp?cat=surgerycen ter http://www.ve.all.biz/guantes-quirrgicos-manex-ultra-g10360 http://xavieroperarequipodelaboratorio.blogspot.com/2009/05/practica-4pipeteo.html http://centrifugate.blogspot.com/2010/10/tipos-de-centrifuga.html http://oriflamezapopan.mex.tl/80120_Porque-somos--NICOS-.html http://flebotomia.blogspot.com/p/procedimiento-de-flebotomia.html http://www.centralizeddiagnostics.cl/Reactivos/docs/elecsys/06_marcadores_tumoral es/4641655190.pdf http://www.centralizeddiagnostics.cl/Reactivos/docs/elecsys/06_marcadores_tumorales/.pdf http://www.urologiacolombiana.com/revistas/abril-2009/003.pdf Parkin DM, Bray F, Ferlay J, Pisani P. Global Cancer Statistics 2002. CA Cancer J Clin. 59