Manejo no operatorio y rehabilitación de la cadera
Anuncio

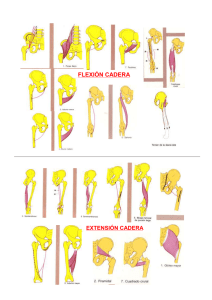
CAPÍTULO 7 Manejo no operatorio y rehabilitación de la cadera RobRoy L. Martin y Keelan R. Enseki INTRODUCCIÓN El creciente interés en la patología de cadera relacionada con aspectos musculoesqueléticos se corresponde ampliamente con la evolución de la artroscopia de cadera y el reconocimiento de patologías previas desconocidas o despreciadas. No sólo hay nuevas intervenciones quirúrgicas disponibles para patologías intra y extraarticulares, sino que también se han desarrollado intervenciones conservativas innovadoras. Se necesita un entendimiento de las consideraciones anatómicas, el reconocimiento de hallazgos clínicos pertinentes, y el conocimiento de la investigación disponibles para un manejo conservador apropiado de individuos con dolor de cadera. En comparación con otras regiones corporales, hay una cantidad limitada de información disponible con respecto al manejo conservador para individuos con patología musculoesquelética de cadera. Sin embargo, los conceptos que se aplican comúnmente al hombro pueden ser útiles en esta área. El propósito de este capítulo es resaltar el proceso de evaluación que se usa para desarrollar un plan de intervención en forma conservadora en individuos con patología de cadera de tipo musculoesquelética. Se usan algoritmos de evaluación y sistemas de tratamiento basados en clasificaciones en la comunidad ortopédica para asistir con un diagnóstico determinante, prognosis y un plan de intervención. Un algoritmo implementado durante la evaluación del paciente permite la colección sistemática de información, mientras que el tratamiento basado en clasificaciones define subgrupos de pacientes que probablemente responderán a un tratamiento específico. Se han desarrollado varios algoritmos de evaluación y sistemas de tratamiento basados en clasificaciones para varias regiones corporales; sin embargo, hay pocas que sean específicas para cadera. Hemos integrado un algoritmo de evaluación y de tratamiento basado en clasificaciones para ayudar en forma conservadora al manejo de individuos con dolor de cadera; este plan incluye la consideración de la espina lumbosacra, el tejido blando extra articular y las estructuras intraarticulares. Las patologías intraarticulares se dividen para considerar los aspectos del pinzamiento, la hipermovilidad y la hipomovilidad. Se puede encontrar un resumen de nuestro algoritmo propuesto en la Figura 7.1. COLUMNA LUMBOSACRA En forma similar al proceso de evaluación del hombro, en el cual se deben notar primero los síntomas de irradiación, se debe considerar primero la irradiación del dolor desde la espina lumbosacra como una posibilidad para los pacientes con dolor de cadera. Además debido a la relación cinética entre la cadera y el complejo lumbosacro, generalmente coexisten condiciones en estas áreas. Esto se mantiene generalmente igual para la mayoría de casos crónicos en los cuales la disfunción muscular (ej., glúteo medio) causa desviaciones de marcha que afectan negativamente la espina lumbosacra. Por tanto, el primer paso en nuestro algoritmo de evaluación es realizar pruebas para descifrar una contribución de la espina lumbosacra a los síntomas del paciente. Se han descrito varias pruebas que evalúan la región lumbosacra. Unos ejemplos de estas pruebas incluyen el rango de movimiento lumbar, la palpación de puntos de referencia pélvicos, la flexión, largas estancias sentado, la flexión de rodilla en prono, la prueba de rotación externa y de flexión abducción (FABER), y el rango de rotación interna de cadera. Si cualquiera de estas pruebas sale positiva para un desorden lumbosacro, el tratamiento se debe dirigir hacia esta área. El efecto de este tratamiento en la cadera se puede evaluar y modificar. En la evaluación y tratamiento de problemas lumbosacros, se usa un sistema de clasificación que fue descrito inicialmente por Delitto y colegas. Este abordaje se ha modificado ligeramente por los resultados de las investigaciones subsecuentes como resume Fritz y colegas. Este sistema de clasificación incluye las categorías de manipulación y movilización, estabilización, ejercicios de dirección específica (ej., flexión, extensión, movimiento lateral), y tracción. La clasificación de movilización hace uso de una técnica de tratamiento que, moviliza sin embargo el complejo lumbosacro. Según la experiencia, la técnica se dirige por lo general a la articulación sacroiliaca. Las pruebas para evaluar anormalidades en esta articulación incluyen la evaluación de puntos de referencia pélvicos para la simetría, la prueba de flexión sentada, la prueba de sedestación de larga duración, la prueba de Gillet y la prueba de FABER. Childs y colegas desarrollaron una norma de predicción clínica para la categoría de movilización que involucra los siguientes cinco factores: 1) la duración de la sintomatología corriente comienza en menos de 16 días; 2) una puntuación en la subescala de trabajo del cuestionario de evitación de miedo de menos de 19; 3) hipomobilidad de la espina lumbar (evaluada con la presión posterior a anterior); 4) rotación interna de la cadera de más de 35 grados; y 5) síntomas que no se extienden distales a la rodilla. Cuando hay cuatro de cinco factores presentes, es muy probable que el paciente mejore con el tratamiento de movilización. Sin embargo, cuando hay dos o menos factores presentes, el tratamiento de movilización casi siempre está asociado con la falla. Estos hallazgos son consistentes con Brown y colegas, quienes encontraron que los individuos con rotación interna de cadera limitada eran 3.63 veces más susceptibles de tener un desorden de cadera que un desorden de médula espinal. El examen y el tratamiento con la movilización del complejo lumbosacro se sustentan en la literatura para individuos con dolor de cadera. Cibulka y Delitto, encontraron que los atletas con dolor de cadera anterior o la teral y signos positivos de disfunción de articulación sacroiliaca tienen un resultado de tratamiento favorable con la movilización dirigida a la articulación sacroiliaca. Esta técnica que usamos como intervención para pacientes que cumplen los criterios de los subgrupos de movili- 67 TÉCNICAS EN ARTROSCOPIA DE CADERA Y CIRUGÍA PARA LA PRESERVACIÓN DE LA ARTICULACIÓN 68 Cadera vs columna lumbosacra Extra vs intraarticular Hipomovilidad Evaluar y tratar patología lumbosacra Evaluar y tratar patología extraarticular Hipermovilidad Pinzamiento femoroacetabular (FAI) Fig. 7.1 Algoritmo de evaluación para individuos con patología de la cadera. Fig. 7.2 Movilización de la articulación sacroiliaca realizada en un paciente en posición supina. La técnica involucra ubicar al paciente en una posición de lado y con rotación alejada del lado doloroso, con respecto a la espina lumbar. Se aplica una fuerza desde anterior hacia posterior a la espina iliaca anterosuperior ipsilateral con una maniobra de empuje grado 5. zación se representa en la Figura 7.2. La técnica involucra la posición del paciente en una posición hacia un lado y con rotación desde el lado doloroso, con respecto a la espina lumbar. Se aplica una fuerza dirigida de anterior hacia posterior a la espina iliaca anterosuperior ipsilateral con una maniobra grado 5 de empuje. Se debe notar que, antes que se aplique esta manipulación, es necesario aclarar las contraindicaciones para una movilización de empuje. Se evalúa el efecto de esta técnica para disminuir el dolor de cadera de un paciente. Dependiendo de la cantidad de reducción de dolor y de los resultados de los signos positivos previamente evaluados, la evaluación puede continuar en forma adecuada. En general, a los pacientes que están en esta categoría también se les brindan ejercicios de estabilización y de rango de movimiento lumbopélvico. Encontramos que los pacientes con dolor de cadera tienen signos y síntomas en común que son consistentes con esta categoría y que por lo general responden en forma positiva a algún grado de esta técnica de movilización. La clasificación de estabilización describe pacientes en tratamiento en quienes se sospecha inestabilidad de la columna lumbar. Por tanto los pacientes en la categoría de estabilización aparecen generalmente muy flexibles, al tener un aumento de movimiento segmental lumbar y de sufrir debilidad en los músculos que apoyan la columna. Hicks y colegas identificaron predictores para mejorar con este tratamiento los cuales incluyen una edad menor a 40 años, una elevación de la pierna de más de 91 grados, y tener movimiento aberrante presente con la flexión y extensión lumbar al estar de pie. El tratamiento enfatiza la estabilización de la columna a través del fortalecimiento muscular e incluye ejercicios dirigidos a la musculatura pélvica. Se enfatiza en que estos ejercicios no agravan los síntomas del paciente, y por tanto es apropiado modificarlos u omitirlos. Aunque el ejercicio específico y las categorías de tracción no son usados tan comúnmente como las categorías de movilización y estabilización para individuos con dolor de cadera, estas categorías merecen ser revisadas. La clasificación específica de ejercicios identifica temas que responden preferencialmente a movimientos en una dirección. Se realizan la flexión lumbar repetida o sostenida, la extensión, y la flexión lateral para evaluar cuál de estos movimientos produce una respuesta favorable con respecto a los síntomas del paciente; los movimientos que producen una respuesta favorable se incorporan luego en el programa de intervención del paciente. Aquellos pacientes que mejor responden a un programa de ejercicios específicos de extensión se caracterizan generalmente por tener síntomas que son distales a las nalgas, síntomas que centralizan con movimientos de extensión lumbar, y otros que se irradian distalmente hacia abajo a la extremidad inferior con la flexión lumbar, aquellos que pueden responder mejor a un programa de ejercicios específicos de flexión por lo general son mayores de 50 años, tienen evidencia imagenológica de estenosis lumbar, y un dolor que mejora al sentarse y que se exacerba al estar de pie o caminar. Aquellos que pueden responder mejor a un programa de ejercicios específicos de flexión lateral generalmente tienen un desplazamiento lateral en el plano frontal con una desviación visual del hombro relativa a la pelvis. La clasificación de tracción parece ser la menos común para aplicar en los pacientes, y también tiene la menor cantidad de evidencia para respaldar las intervenciones usadas en el tratamiento. La indicación más común para este subgrupo de pacientes es la evidencia de la compresión de la raíz nerviosa y los síntomas que no centralizan con movimientos en una dirección. Cuando los individuos cumplen los criterios para este subgrupo, se aplica la tracción lumbar como una intervención. Esta tracción se puede aplicar en la forma de tracción mecánica, en la cinta de correr, o en ejercicios acuáticos. Se considera que los individuos con síntomas debajo de la rodilla tienen desórdenes lumbosacros. Estas personas se categorizan generalmente en grupos de ejercicios específicos o de tracción. Aunque la patología de cadera puede ocurrir con estos grupos, descubrimos que la clasificación de movilización es la más común del subgrupo en la cual aplican estos pacientes, porque el dolor de cadera individual se reduce completa o parcialmente con el uso de la técnica de movilización. Debido a que coexisten patologías de cadera y lumbopélvicas, los individuos con dolor de cadera y signos positivos de afectación lumbosacra por lo general requieren un examen para determinar la contribución de la patología extraarticular de tejidos blandos. TRASTORNOS EXTRAARTICULARES DE TEJIDOS BLANDOS Luego que se evalúa la columna lumbosacra y se aplica la intervención apropiada, necesitan ser consideradas las estructuras extraarticulares de tejidos blandos y las intraarticulares cuando los síntomas del paciente no se resuelven completamente. El examen para determinar si los síntomas del paciente son de origen intraarticular incluye las pruebas FABER, de limpieza, y de pinzamiento. Si estas pruebas no reproducen los síntomas del paciente, se considera que los síntomas son de origen extra articular de los tejidos blandos que rodean la cadera. Los músculos comunes que están involucrados incluyen el aductor largo, el glúteo medio, el tendón proximal, el psoas, y la musculatura abdominal (ej., hernia por deporte). La bursa trocantérica es otra estructura de tejidos blandos extraarticular que puede causar dolor y por tanto se debe incluir en esta discusión. Los trastornos musculotendinosos incluyen la tensión muscular y los trastornos de tendones que deben ser dolorosos con la palpación, extensión y movimientos con resistencia dirigidos al tendón o músculo involucrados. Si el origen del dolor es únicamente intraarticular, el dolor palpable pocas veces está presente. CAPÍTULO 7 Cuando se tratan trastornos de tejidos blandos alrededor de la cadera, un programa de tratamiento de lesión depende de la fase de la lesión, la cual se puede definir como aguda/inflamatoria, subaguda o crónica/remodelación. Las lesiones agudas se tratan con modalidades que promueven la curación y que disminuyen el dolor y la inflamación, como el masaje, ejercicios isométricos submáximos, ejercicios pasivos de rango de movimiento, y ejercicios de estabilización lumbopélvicos. Es importante enfatizar que todas estas técnicas de intervención no deben generar dolor en el paciente. Se puede usar el movimiento concéntrico por medio de un rango de movimiento completo como criterio para el progreso a la fase subaguda. Las lesiones subagudas se tratan con ejercicios concéntricos, incluyendo la cadena cerrada funcional y los ejercicios de soporte de peso. La progresión incluye la adición de actividades de estabilización lumbopélvicas, la flexibilidad general, y el balance progresivo y los ejercicios de estabilidad. El criterio para progresar a la fase crónica/remodelación puede incluir un rango de movimiento igual al del lado no involucrado y la fuerza de aproximadamente 75% de ese lado no afectado. El dolor con la prueba de resistencia debe ser mínimo. La fase de remodelación se debe enfatizar en ejercicios excéntricos y en entrenamiento deportivo específico. A través de este proceso de rehabilitación, se debe incentivar la fuerza de los músculos lumbopélvicos estabilizadores. Sin embargo, encontramos complicada la educación del paciente para involucrar estos músculos durante la actividad deportiva específica. La biomecánica de la extremidad inferior y los imbalances musculares necesitan ser evaluados cuidadosamente y corregidos en forma apropiada. Determinados programas por lo general incluyen el uso de ortesis de pie o de tacón o elevadores de zapato así como la educación de técnicas apropiadas de entrenamiento. Este programa genérico se puede usar para tratar cualquier trastorno musculotendinoso, incluyendo aquellos que involucran el glúteo medio, el tendón proximal, el psoas, y los abdominales. Sin embargo, el aductor largo puede ser el trastorno musculotendinoso más tratado. Holmich y colegas encontraron que, en comparación con la terapia física pasiva de masaje, estiramiento y las modalidades, un programa de fortalecimiento de 8 a 12 semanas produce mejores resultados. El programa de fortalecimiento consiste de una aducción y abducción con resistencia progresiva, entrenamiento de balance, fortalecimiento abdominal y movimientos de patinaje en una tabla deslizante. Se ha encontrado que ambos aspectos de fuerza y flexibilidad tienen un papel en el inicio de las lesiones musculotendinosas; sin embargo, Tyler y colegas encontraron que el déficit de fuerza tiene un papel mayor. La pubalgia atlética (ej., hernia causada por deporte) se debe considerar también cuando se discute el tratamiento de trastornos musculotendinosos que pueden causar dolor de cadera. La condición se describe como un dolor crónico inguinal o púbico causado por la disrupción de los componentes del canal inguinal. La pubalgia atlética por lo general es difícil de diagnosticar. Los síntomas pueden incluir el dolor abdominal bajo o de ingle que usalmente empeora con movimientos repentinos como las carreras de velocidad, las patadas, los pasos de lado, los estornudos, o la tos. Los síntomas por lo general comienzan en forma lenta. Encontramos que los imbalances entre el psoas y los abdominales contribuyen a este problema. Un psoas estrecho y fuerte puede causar inclinación de la pelvis anteriormente, extendiendo los músculos abdominales inferiores débiles. Este imbalance muscular puede conllevar eventualmente a desgarros pequeños en los músculos de la pared abdominal. Los individuos que se acoplan en una cantidad de actividad que requieren una flexión prolongada hacia adelante (ej., futbol, hockey en hielo) pueden estar en riesgo de este trastorno. Objetivamente encontramos falta de tensión en la parte baja del abdomen y en la parte alta de la ingle. La progresión del tratamiento puede ser similar a la del programa genérico esbozado para trastornos musculotendinosos. Sin embargo, se hace un énfasis en reducir la inclinación Manejo no operatorio y rehabilitación de la cadera 69 Fig. 7.3 Flexión de banda iliotibial para la cadera izquierda, estando de pie. La flexión se hace con aducción, extensión ligera, rotación ligera externa e inclinación lateral. pélvica anterior excesiva. Por tanto, incluimos ejercicios para flexionar los flexores de la cadera y para fortalecer los músculos que promueven una inclinación pélvica posterior, como se indica. Cuando se discute sobre los trastornos extraarticulares de tejidos blandos alrededor de la cadera, se debe incluir en la discusión la bursitis trocantérica con síndrome de banda proximal iliotibial (ITB). La bursitis trocantérica puede ser causada por trauma directo, aunque se relaciona más comúnmente con aspectos biomecánicos que producen un momento aductor en la ITB. Encontramos que la causa más común de bursitis en la cadera es una ITB estrecha. La bursitis trocantérica también puede estar asociada con una aducción excesiva (ej., caída pélvica) que resulta de una debilidad en los abductores de cadera. Otras causas incluyen errores de entrenamiento, aductores estrechos, una pronación aumentada, zapatos gastados y discrepancia en la longitud de la pierna. Cuando se presenta en la cadera, el síndrome de ITB se manifiesta frecuentemente como un “chasquido”, y es una subcategoría de lo que se conoce como síndrome de chasquido de cadera. Por su puesto, hay otras causas de chasquido en la cadera, y éstas se deben tener en cuenta. Primero y principalmente, es necesario determinar si la sensación de chasquido es intra o extraarticular. El chasquido extraarticular de una ITB estrecha ocurre comúnmente durante el soporte de peso con aducción de cadera, y la rotación interna y externa; esto causa una ITB tirante hacia atrás y progresivamente sobre el trocánter mayor. El chasquido extraarticular también puede ocurrir como resultado de un iliopsoas estrecho a medida que se mueve el tendón sobre la eminencia iliopectínea durante la flexión y extensión de cadera. Las pruebas de Ober y Thomas modificadas se pueden usar para evaluar el psoas y la flexibilidad de la ITB. El chasquido intraarticular o el clic que resulta de un desgarro del labrum se puede reproducir durante la prueba de FABER. El tratamiento de la bursitis trocantérica con síndrome proximal ITB puede involucrar una terapia de progresión genérica: disminución de inflamación, mejorar el rango de movimiento, aumentar la fuerza, y volver a la actividad. La flexión ITB apropiada se hace con aducción, una extensión ligera extensión y una rotación suave externa como se menciona en la Figura 7.3. También hallamos beneficios de la extensión ma- 70 TÉCNICAS EN ARTROSCOPIA DE CADERA Y CIRUGÍA PARA LA PRESERVACIÓN DE LA ARTICULACIÓN Fig. 7.4 Flexión manual de banda iliotibial supina. Durante esta flexión, la cadera objetivo del paciente se aduce pasivamente debajo de la otra extremidad flexionada. Se debe hacer énfasis en mantener inmóvil la pelvis durante este procedimiento. El FAI es una causa común de dolor de cadera. Los pacientes con FAI reportan generalmente un dolor de tipo punzante en la ingle cuando se sientan. Una prueba positiva de aducción de flexión, de pinzamiento de rotación interna puede indicar un FAI potencial, el tratamiento puede ser análogo al del pinzamiento del hombro; por tanto, el tratamiento debe evitar movimientos que causen un empalme de la unión de la cabeza y cuello femoral con el acetábulo y que conlleve a una disfunción de movimiento causada por debilidad, rangos de movimiento restringidos, e imbalance muscular. Por esto, se recomienda que las actividades en planos sagital y frontal se realicen dentro de un rango de movimiento limitado sin dolor. Así como la estabilización escapular es importante en condiciones de pinzamiento del hombro, la estabilización lumbopélvica puede ser importante para individuos con FAI; por tanto incluimos ejercicios dirigidos a esta área. De nuevo, todas las actividades no deben tener dolor para evitar la irritación de la articulación. La laxitud capsular de la cadera se puede comparar con la laxitud capsular del hombro. Generalmente, los individuos con esta condición han hecho repetidas actividades vigorosas de rotación. Encontramos comúnmente que la rotación externa vigorosa repetida al final del rango de movimiento causa una insuficiencia ligamentaria iliofemoral. La prueba de log roll demuestra generalmente un aumento en el movimiento del lado involucrado en comparación con el lado no afectado en estos individuos. El tratamiento enfatiza generalmente el fortalecimiento de la musculatura adyacente y realizar un entrenamiento neuromuscular y ejercicios propioceptivos. Los pacientes con laxitud anterior de cadera usualmente tienen síntomas de inestabilidad con la rotación externa de la cadera (ej., cuando se balancean). Se evitan los ejercicios que reproducen estos movimientos, mientras que se estimulan las actividades de cadera cerrada con rotación interna. Es común usar un ejercicio que incorpora el uso de un cable de goma resistente, como se muestra en la Figura 7.5. Durante este nual representada en la Figura 7.4. Esto da sentido a incorporar componentes de la flexión y extensión de cadera en la extensión de aducción debido a las uniones del tendor y del glúteo mayor a la ITB. Otra extensión manual, la movilización profunda de tejidos blandos y el masaje, y pueden estar indicadas otras modalidades. Encontramos que los tratamientos más exitosos incluyen intervenciones más dirigidas a dolor de cadera lateral y que también corrigen cualquier anormalidad biomecánica e imbalances musculares. PATOLOGÍA INTRAARTICULAR Se incluyen las pruebas de FABER, de limpieza y de pinzamiento, como se mencionó previamente, para ayudar a determinar si los síntomas del paciente son de origen intraarticular. Si estas pruebas reproducían los síntomas del paciente, se considera que el mismo tiene una patología intraarticular. Luego de determinar que el origen de los síntomas del paciente es intraarticular, se evalúan los posibles factores asociados. La identificación de factores asociados con patología intraarticular puede ser similar a los factores identificados asociados con la patología de hombro. Se incluyen pruebas para pinzamiento femoroacetabular (FAI), laxitud capsular, y degeneración de cartílago articular para considerar aspectos de pinzamiento, hipermovilidad, e hipomovilidad en nuestra intervención conservadora. Hay poca información sobre el tratamiento conservador de las lesiones intraarticulares, incluyendo los desgarros del labrum. Sin embargo, si la experiencia es similar a los desgarros del labrum glenohumeral, se puede requerir intervención quirúrgica para individuos que están en terapia conservadora de 4 a 6 semanas y que quieren mantener un nivel alto de actividad. Fig. 7.5 Soporte de peso con rotación interna de la cadera derecha usando una banda de resistencia. Dicha banda se coloca alrededor del paciente para crear un movimiento rotacional de la cadera. El paciente asume una posición de estancia con una sola extremidad y mantiene el nivel de la pelvis. Realiza rotación interna con la cadera que está soportando el peso en contra de la resistencia generada por la banda.