Tratamiento de la crisis de asma - Cursos AEPap
Anuncio

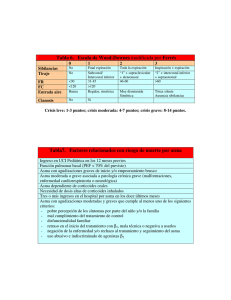
Viernes 1 de febrero de 2013 Escuela monográfica: Manejo integral del asma Coordinador: Manuel Praena Crespo Pediatra. CS La Candelaria. Sevilla n Presentación Águeda García Merino Pediatra. CS Vallobín-La Florida. Oviedo, Asturias. Manuel Praena Crespo Pediatra. CS La Candelaria. Sevilla. n Diagnóstico-espirometría Alberto Bercedo Sanz Pediatra. CS Buelna. Cantabria. Maite Callén Blecua Pediatra. CS Bidebieta. San Sebastián, Guipúzcoa. n Tratamiento de la crisis Maite Asensi Monzó Pediatra. CS Serrería 1. Valencia. Carmen Rosa Rodríguez Fernández-Oliva Pediatra. CS La Cuesta. Santa Cruz de Tenerife, Tenerife. n Diagnóstico etiológico José Antonio Castillo Laita Pediatra. CS de Fuentes de Ebro. Zaragoza. Maite Asensi Monzó Pediatra. CS Serrería. Valencia. n Tratamiento preventivo o de fondo Maite Callén Blecua Pediatra. CS Bidebieta. San Sebastián, Gupúzcoa. Manuel Praena Crespo Pediatra. CS La Candelaria. Sevilla. n Educación (inhaladores-entrevista) Carmen Rosa Rodríguez Fernández-Oliva Pediatra. CS La Cuesta. Santa Cruz de Tenerife, Tenerife. Águeda García Merino Pediatra. CS Vallobín-La Florida. Oviedo, Asturias. Textos disponibles en www.aepap.org ¿Cómo citar este artículo? Asensi Monzó M, Rodríguez Fernández-Oliva CR. Tratamiento de la crisis de asma. En AEPap ed. Curso de Actualización Pediatría 2013. Madrid: Exlibris Ediciones; 2013. p. 277-86. Tratamiento de la crisis de asma Maite Asensi Monzó Pediatra. CS Serrería 1. Valencia. [email protected] Carmen Rosa Rodríguez Fernández-Oliva Pediatra. CS La Cuesta. Santa Cruz de Tenerife, Tenerife. DEFINICIÓN Una crisis o exacerbación de asma1 se define como un episodio agudo o subagudo de aumento progresivo o empeoramiento de los síntomas de asma (tos, sibilantes, fatiga y opresión torácica) asociado a obstrucción del flujo de aire reversible con fármacos broncodilatadores. Otros síntomas2 pueden ser letargia, discapacidad o impedimento para las actividades diarias, incluido la alimentación, disminución de la tolerancia al ejercicio o pobre respuesta a la medicación de rescate. La identificación precoz de la crisis asmática y el tratamiento inmediato y enérgico son objetivos primordiales de la actuación del pediatra, ya que el fallo en el reconocimiento de la gravedad de la crisis o su tratamiento insuficiente o tardío, se asocian significativamente con la morbilidad y la mortalidad del asma. Para tratar adecuadamente una crisis de asma se debe establecer su gravedad en base a sus aspectos clínicos3, elegir la opción terapéutica adecuada y, posteriormente, valorar la respuesta al tratamiento. ESTABLECER LA GRAVEDAD DE LA CRISIS DE ASMA Se debe realizar una historia clínica dirigida4, aunque sea breve, que ayudará a encuadrar el episodio agudo en una trayectoria asmática determinada, a valorar la pauta terapéutica de inicio o a 277 278 Actualización en Pediatría descubrir el eventual desencadenante. Los síntomas de infecciones respiratorias superiores frecuentemente preceden el inicio de una crisis de asma, lo que indica la importancia del papel de las infecciones virales como precipitantes de las crisis en muchos, aunque no en todos, niños asmáticos. n En relación a la crisis actual se debe valorar el tiempo de evolución de la misma (cuanto mayor sea el tiempo de evolución, peor será la respuesta al tratamiento), medicación recibida (duración del tratamiento previo con un beta-2 agonistas de acción corta y última dosis) y respuesta al mismo. n Se debe preguntar acerca de las crisis previas (factores precipitantes, duración, uso de broncodilatadores y corticoides orales), ingresos en hospital y en Unidad de Cuidados Intensivos Pediátricos (UCIP), para valorar si hay riesgo para tener una crisis grave. Valoración clínica: estado general (consciente, irritable o letárgico), respiración (frecuencia respiratoria y uso de musculatura accesoria) y auscultación respiratoria (entrada de aire y sibilantes). Si existe disponibilidad, se realizará una pulsioximetría y una espirometría, para clasificar y posteriormente evaluar la evolución de la crisis tras su tratamiento3. Existen varias escalas para valorar la gravedad de la crisis de asma. El Pulmonary Score (PS), recomendado en el consenso infantil de asma5, es sencillo y aplicable en todas las edades, valora signos clínicos y, junto con la saturación de oxígeno, nos sirve para clasificar la gravedad de la crisis (tabla 1). No se recomienda realizar una radiografía de tórax rutinariamente, se realizará si se sospecha neumomediastino o neumotórax, consolidación, si no responde satisfactoriamente al tratamiento o si es una crisis de riesgo vital6. n Revisar el tratamiento preventivo (si lo llevara) y su cumplimiento. Tabla 1. Valoración de la gravedad de la crisis de asma Puntuación 0 Frecuencia Respiratoria <6 años >6 años <30 <20 1 31-45 2 46-60 3 >60 21-35 36-50 >50 Sibilantes No Uso de músculos accesorios* No Final espiración (estetoscopio) Incremento leve Toda la espiración (estetoscopio) Aumentado Inspiración y espiración sin estetoscopio Actividad máxima Pulmonary Score (PS). *El uso de músculos accesorios se refiere solo al esternocleidomastoideo, que es el único músculo que se ha correlacionado bien con el grado de obstrucción. Se puntúa de 0 a 3 en cada uno de los apartados (mínimo 0, máximo 9). Si no hay sibilantes y la actividad del esternocleidomastoideo está aumentada puntuar el apartado de sibilancias con un 3. Pulmonary Score SpO2 Leve 0-3 >94% Moderada 4-6 91-94% Grave 7-9 <91% Valoración de la gravedad global de la crisis de asma integrando PS y pulsioximetría En caso de discordancia entre la puntuación clínica y la saturación de oxígeno se utiliza el de mayor gravedad SpO2: Saturación de oxígeno Tratamiento de la crisis de asma TRATAMIENTO DE LA CRISIS DE ASMA EN FUNCIÓN DE LA GRAVEDAD DE LOS SÍNTOMAS DE ASMA Los medicamentos esenciales para el tratamiento de la crisis de asma infantil en Pediatría de Atención Primaria son3: Oxígeno Se recomienda su utilización cuando la saturación de oxígeno sea inferior al 92% de forma persistente y en todas las crisis que se hayan clasificado como moderadas o graves. Se debe administrar lo más precozmente posible, con sonda nasal o mascarilla facial y al flujo necesario para mantener la saturación de oxígeno en el rango de la normalidad, por encima del 92% (6-8 l). Su administración se debe realizar de forma continua, mientras la situación clínica del niño así lo requiera, y simultáneamente al resto del tratamiento. Beta-2 agonistas de acción corta Constituyen la base para el tratamiento de la crisis de asma en el niño, son los broncodilatadores de elección. Los beta-2-agonistas de acción corta se deben administrar por vía inhalada por presentar una mayor rapidez de acción con menores efectos secundarios. El uso del inhalador presurizado (MDI) de Salbutamol con cámara espaciadora es, al menos, tan eficaz como administrado mediante nebulización en términos de respuesta clínica y tiempo de recuperación en la crisis de asma Las dosis recomendadas dependen de la gravedad de la crisis de asma y de la respuesta a las dosis iniciales6, no están en función de la edad o del peso del paciente (tabla 2). Los beta-2 agonistas de acción corta en polvo seco (DPI) se pueden utilizar en el tratamiento de la crisis leve de asma y valorarlo en las crisis moderadas. Actualmente existe una presentación en DPI, terbutalina (Turbuhaler®), ya que recientemente se ha suspendido la comercialización del Salbutamol DPI (Novolizer®). La nebulización intermitente de beta-2 agonistas de acción corta debe reservarse para aquellas situaciones en las que la inhalación con cámara espaciadora no sea posible y se debe realizar siempre con oxígeno, no con aire comprimido. En crisis de asma graves se puede utilizar la nebulización continua de beta-2 agonistas de acción corta que podría en esos casos ser más eficaz que la nebulización intermitente. La nebulización puede producir una mayor frecuencia cardiaca y una prolongación de su estancia hospitalaria comparada con la administración mediante MDI y cámara espaciadora. Al alta del centro de atención primaria, tras haber estabilizado al niño, el pediatra debe recomendar el uso de beta-2 agonistas de acción corta en el domicilio “a demanda” (según la sintomatología y/o la medición del FEM) hasta la normalización de la función pulmonar y/o la desaparición de los síntomas. Esta estrategia es tan eficaz como la administración pautada (según horario). Corticoides sistémicos Los corticoides sistémicos, generalmente administrados por vía oral están indicados en todas las crisis moderadas y graves, y en las crisis leves si con la dosis inicial de beta-2 agonistas de acción corta no se consigue una mejoría mantenida o en caso de que las crisis previas hayan precisado el uso de un corticoide por vía sistémica. El tratamiento con corticoides sistémicos reduce considerablemente la necesidad de ingreso hospitalario, sobre todo si se administran en la primera hora tras el inicio de la crisis. Para la administración de corticoides se debe considerar de elección la vía oral, siempre que el paciente esté consciente y tolere bien, pues se ha demostrado que los corticoides orales son tan efectivos como por vía parenteral. En las crisis leves y moderadas, se recomienda 0,5-1 mg/ kg/día de prednisona. En las crisis graves sin embargo, es 279 280 Actualización en Pediatría Tabla 2. Dosis recomendadas para los medicamentos utilizados en la crisis de asma en el niño y el adolescente Fármaco Salbutamol Terbutalina Prednisona Prednisolona Deflazacort Dexametasona Forma de administración Dosis MDI con cámara (0,1 mg/puffs) Crisis leve: 2 a 4 puffs Crisis moderada: 4 a 8 puffs Crisis grave: 8 a 10 puffs ó más. DPI (sistema Novolizer®) (0,1 mg/puffs) Suspensión de comercialización Nebulización intermitente Solución para nebulización: 5 mg/ml Ampollas de solución para nebulización 2,5 mg/2,5 ml Salbuair® 0,1 a 0,15 mg/kg de peso. Mínimo 2 mg. Máximo 5 mg Diluir en 2 cc de suero fisiológico Utilizar directamente MDI con cámara Retirado del mercado DPI (sistema Turbuhaler®) (0,5 mg/puff) Crisis leve: 1 a 2 inh. Crisis moderada: 2 a 4 inh. Crisis grave: no recomendado Oral Intramuscular Intravenoso Crisis leves y moderadas: 0,5-1 mg/kg (máximo 50-60 mg/ día) de prednisona o dosis equipotentes. Crisis graves: 2 mg/kg (máximo 50-60 mg/día) de prednisona o dosis equipotentes Bromuro de Ipratropio MDI (20 μg/puff) Solamente en crisis graves: 2 a 4 puffs (40-80μg) Nebulización intermitente (sol. nebulización: 125 y 250 mcg/ml) Solamente en crisis graves: 250 (<20 kg)-500 μg (>20kg) (diluidos junto al salbutamol en 2 ml de suero fisiológico) Oxígeno Mascarilla facial o gafas nasales FiO2 100%. Flujo de 6 a 8 l/min. Adrenalina Subcutánea (1:1000. 1 mg/ml) 0,01 mg/kg/dosis (máximo 0,4 mg/dosis) Máximo tres dosis (cada 20 minutos) más efectiva la administración de 2 mg/kg/día de prednisona con un máximo de 50-60 mg/día. En aquellas crisis de asma tratadas previamente con un corticoide, se recomienda continuar con un ciclo corto (de siete a diez días) tras el cual no hay que realizar una pauta escalonada de supresión, ya que no existe riesgo de alteración suprarrenal. Su uso reduce significativamente el número de recidivas y de consultas al médico y disminuye la utilización de beta-agonistas, sin un aumento aparente de efectos colaterales. se debe usar nebulizado junto del beta-2 agonista de acción corta, solo en las crisis graves de asma al inicio del tratamiento, no posteriormente. La frecuencia de las dosis debería reducirse a medida que el niño mejora clínicamente. No hay pruebas concluyentes de la utilidad de esta estrategia en niños con crisis moderadas o leves. Adrenalina En el tratamiento de una crisis de asma, la adrenalina se utilizará solo en el contexto de una reacción anafiláctica o en presencia de una parada cardiorrespiratoria. Anticolinérgicos inhalados El bromuro de ipratropio a dosis de 250 μg en <20 kg y 500 μg en >20 kg, repetidas (cada 20 o 30 minutos) Las dosis recomendadas en la actualidad para los medicamentos utilizados en la crisis de asma en el niño o el adolescente se indican en la tabla 2. Tratamiento de la crisis de asma Otros medicamentos con un papel limitado o discutido en el tratamiento de la crisis de asma infantil Corticoides inhalados Juegan un papel muy importante en el tratamiento preventivo de las crisis de asma. Sin embargo, actualmente no existe evidencia suficiente para utilizarlos como tratamiento de choque en las crisis agudas, ni para recomendar doblar la dosis al alta en pacientes que los reciben habitualmente como tratamiento de fondo, aunque no se deben suspender durante la crisis. Se recomienda mantener la dosis previa del corticoide inhalado que tuviera el paciente como tratamiento de base, alterándola solo en aquellos casos que por su nivel de control precisen una modificación del mismo. Doblar la dosis del corticoide inhalado como tratamiento de fondo no ha demostrado ser eficaz en prevenir las recaídas o en disminuir la frecuencia o duración del uso del beta-2 agonista inhalado de acción corta. En el tratamiento de la crisis de asma infantil, un aumento del corticoide inhalado de 1000 a 2000 mcg/día al comienzo de una exacerbación no se asoció con una reducción estadísticamente significativa del riesgo de exacerbaciones que requiriesen corticosteroides orales de rescate7. Antileucotrienos La administración de un ciclo corto de antileucotrienos tiene un valor dudoso. Aunque estas intervenciones muestran resultados estadísticamente significativos en varios estudios8, el beneficio clínico por alta o duración de ingreso es inconsistente. Los niños que lleven tratamiento con modificadores de los leucotrienos deben continuar con la dosis prescrita durante la crisis. Beta-2 agonistas de acción prolongada Aunque el formoterol (12 μg) presenta un inicio de acción y una potencia similares a las del salbutamol (200 μg) cuando se administra a través de Turbuhaler® a niños con crisis asmáticas exclusivamente leves, los broncodilatadores de elección en la crisis de asma infantil siguen siendo los beta-2 agonistas de acción rápida. Antibióticos Los antibióticos no deben utilizarse como rutina en el tratamiento de la crisis de asma del niño o del adolescente a no ser que se sospeche una sobreinfección bacteriana. Mucolíticos, antihistamínicos y antitusígenos Están contraindicados. Pauta de tratamiento en función de la gravedad de la crisis de asma3 (figura 1) Crisis leve de asma 1. Se tratará con un beta-2 agonista de acción corta inhalado administrando de 2-4 puffs, si se utilizan un MDI y una cámara adaptada a la edad del niño, y la mitad de esta dosis si se usa una presentación de polvo seco. 2. Se valorará 15 minutos tras el broncodilatador. 3. En caso de haber sido tratado con un corticoide oral recientemente, se prescribirá prednisona a una dosis de 0,5-1 mg/kg u otro corticoide oral a dosis equipotente. 4. En caso de no mejorar el paciente, o durar la mejoría menos de tres horas, se considerará y tratará como una crisis moderada. Metil-xantinas Solo se contempla su utilización en caso de crisis muy graves y en un contexto hospitalario, dada su alta probabilidad de efectos secundarios. Crisis moderada de asma 1. Se administrará oxígeno de forma continua mediante mascarilla o sonda nasal. 281 282 Actualización en Pediatría Figura 1. Tratamiento de la crisis según su gravedad5 Crisis leve Crisis moderada 1 dosis de 2-4 puls. salbutamol con cámaraa o 1 dosis de 0,15 mg x kg salbutamol nebulizadoa Hasta 3 dosis de 6-8 puls. salbutamol con cámara cada 20 mina o Hasta 3 dosis de 0,15 mg x kg salbutamol nebulizadoa Reevaluar en 15 min Responded No responde Alta Crisis grave O2 hasta SpO2 > 94% (cualquier caso) + 3 dosis nebulización 0,15 mg x kg salbutamol + 250-000 µg de bromuro de ipratropio Reevaluar en 15 min tras la última dosis 3 dosis 10 puls. salbutamol + 3 dosisc de 2-4 puls. bromuro de ipratropio con cámara cada 20 min d No responde Responde + 2 mg x kg prednisona oral o iv. Alta ¿Urgencias Hospital? • ß2 a demanda dentro de un plan escrito • ß2 a demanda dentro de un plan escrito • Q mg x kg de prednisona 3 a 5 días o hasta resolución a Tratamiento de elección Mínimo 1,25 mg (0,25 ml), máximo 5 mg (1 ml) 20 µg/plus d Se entiende que responde si el pulmonary score < 4 y SpO2 > 945 Ingreso observaciónplanta Muy grave: UCI Enviar hospital Transporte adecuado Nebulización continua b c 2. Se tratará con un beta-2 agonista de acción corta inhalado administrando de cuatro a ocho puffs, si se utilizan MDI y cámara, y la mitad de esta dosis si se usa polvo seco (valorando si el niño lo puede inhalar eficazmente). 3. Se repetirá dicha dosis 3 veces a lo largo de una hora (una tanda/veinte minutos). 4. Lo antes posible, dentro de la primera hora del inicio del tratamiento, se administrará prednisona por vía oral a 1 mg/kg (u otro corticoide a dosis equipotente). Solo si no tolerara se utilizará la vía parenteral. 5. De no mejorar el paciente, o durar la mejoría menos de tres horas, se considerará y tratará como una crisis grave y se valorará su derivación al hospital más próximo en ambulancia medicalizada y acompañado por personal sanitario. ¿Centro de Salud? Crisis grave de asma 1. Se prescribirá oxígeno administrado de forma continua. 2. Se tratará inmediatamente con un beta-2 agonista de acción rápida inhalado: n Se administrará nebulizado, si el paciente presentara un trabajo respiratorio importante, o mostrara signos de agotamiento, 0,15 mg/kg de salbutamol (mínimo 2 mg y máximo 5 mg), junto a 250 μg de bromuro de ipratropio, disueltos en suero fisiológico hasta un volumen total de 2-3 ml. con O2 a 6-8 litros/minuto. Dicha nebulización se repetirá cada 20 minutos a lo largo de una hora, pudiéndose utilizar la nebulización continua de salbutamol si la situación clínica del paciente lo requiriera (10 ml de salbutamol añadidos a 140 ml de suero fisioló- Tratamiento de la crisis de asma gico en bomba de perfusión a ritmo de 12 a 15 ml/hora sobre el depósito de la mascarilla de nebulización). n MDI con cámara: salbutamol 8 a 10 puffs y bromuro de ipratropio 2 a 4 puffs (cada 20 minutos hasta un total de tres tandas en una hora), no debiendo utilizarse un beta-2 agonista en polvo seco por la dificultad de estos pacientes para alcanzar el flujo inspiratorio necesario. 3. Dentro de la primaria hora del inicio del tratamiento, se administrará prednisona por vía oral a una dosis de 2 mg/kg con un máximo de 50-60 mg/día (u otro corticoide a dosis equipotente). Solo si no tolerara por esta vía o presentara un nivel de conciencia disminuido se utilizará una vía parenteral. 4. De empeorar o no mejorar el paciente se considerará y tratará como una crisis de asma de riesgo vital. 5. Como norma general, todo paciente con crisis de asma grave se derivará al hospital más próximo en ambulancia medicalizada y acompañado por personal sanitario. Crisis de asma de riesgo vital (tabla 3) 1. Evaluar rápidamente al paciente y administrar O2 continuo al flujo necesario para alcanzar una saturación de O2 superior al 92%. 2. Valorar si precisa ser intubado y/o la administración de adrenalina subcutánea al 1/1000 (1 mg/ml) a 0,01 mg/kg/dosis, máximo 0,4 mg/dosis y tres dosis, una cada 20 minutos si fuera necesario. 3. Administrar el corticoide por vía parenteral (2 mg/kg). 4. Prescribir la primera nebulización de salbutamol a 0,15 mg/kg de peso y 250 o 500 μg de bromuro de ipratropio con O2 a 6-8 l/minuto. 5. Indicar la canalización de una vía IV y la monitorización del paciente. 6. Solicitar una ambulancia del sistema de emergencias (UCI móvil). 7. Repetir las nebulizaciones de salbutamol y bromuro de ipratropio sin solución de continuidad u optar por la nebulización continua de salbutamol (10 ml de salbutamol añadidos a 140 ml de suero fisiológico en bomba de perfusión a ritmo de 12 a 15 ml/hora sobre el depósito de la mascarilla de nebulización). 8. Vigilar la aparición de signos de parada cardio-respiratoria inminente. ¿Cuándo derivar al hospital a un niño con crisis de asma?5 n Todas las crisis graves con riesgo de parada cardiorrespiratoria. Tabla 3. Crisis de asma de riesgo vital6 Si presenta cualquiera de los siguientes en una crisis grave de asma n Tórax silente con ausencia de sibilantes n Cianosis n Pobre esfuerzo respiratorio n Hipotensión n Exhausto n Confusión n SpO2 <92% n PEF <33% del mejor o del teórico para su edad 283 284 Actualización en Pediatría n Todas las crisis moderadas y graves asociadas a factores de riesgo de sufrir un episodio fatal (tabla 4). n Todas las crisis graves con respuesta incompleta o mala al tratamiento. n Todas las crisis moderadas con mala respuesta al tratamiento. n Valorar individual y cuidadosamente las crisis graves con buena respuesta al tratamiento y las moderadas con respuesta incompleta al mismo. Tratamiento al alta de la crisis de asma En las crisis leves y moderadas, si la respuesta al tratamiento es buena, se mantiene durante tres horas, sin factores de riesgo de padecer una crisis potencialmente fatal3, el paciente se dará de alta con el tratamiento por escrito, comprobando previamente que el niño y su familia realizan bien la técnica. Se pautará un beta-2 agonista de acción corta inhalado (MDI), con cámara, a demanda. Un ciclo corto de corticoides orales de 3 a 7-10 días, si se utilizaron estos fármacos durante la atención en urgencias, con prednisona por vía oral a 0.5-1 mg/kg/día (u otro corticoide a dosis equipotente), en una sola dosis matutina o repartido en dos dosis. Se indicará revisión por su pediatra de Atención Primaria al día siguiente en las crisis moderadas y uno o dos días después en las leves. Tabla 4. Factores de riesgo de padecer una crisis de asma potencialmente fatal3 Datos de la historia previa n Historia de pérdida de conciencia, ventilación mecánica o ingreso en UCI debido a crisis de asma n Empleo crónico o frecuente de corticoides sistémicos n Mala cumplimentación terapéutica n Depresión n Adolescencia n Más de tres ingresos previos por asma en el último año n Obstrucción persistente o moderada de la vía aérea n Insuficiente atención hacia los síntomas por el paciente o su familia n Utilización del asma con fines manipulativos o de renta n Familia disfuncional n Conflictos entre la familia y su pediatra en el manejo de la enfermedad Datos del episodio actual n Obstrucción grave al flujo aéreo n Escasa respuesta a la medicación broncodilatadora n Hipoxemia grave (saturación de oxígeno inferior al 90%) n Normocapnia o hipercapnia n Acidosis metabólica Tratamiento de la crisis de asma VALORAR LA RESPUESTA AL TRATAMIENTO DE LA CRISIS DE ASMA Durante el tratamiento de la crisis de asma se valora la respuesta al mismo, se entiende que responde si el PS <4 y la saturación de O2 >94%. Los niños con una crisis moderada-grave deben ser observados al menos durante una hora tras el inicio del tratamiento, y entonces se debe plantear el tratamiento2: n Si hay falta de respuesta en una hora o antes, si el niño se deteriora, valorar la administración de corticoides y la derivación al hospital. n Si los síntomas mejoran en una hora, pero recurren cada 3-4 horas, se deben administrar corticoides orales y dosis frecuentes de broncodilatadores. El niño debe ser observado por la familia, y tener posibilidad de un acceso rápido a urgencias. n Si los síntomas mejoran rápidamente y no reaparecen en 1-2 horas, no se requiere más observación. El broncodilatador se puede repetir en su domicilio a demanda y si los síntomas persisten más de un día y no se han administrado corticoides, valorar su administración. Tras la crisis se debe revisar el plan de acción; en caso de no tenerlo, es el momento de hacerlo junto con el paciente. Se recomienda revisar el tratamiento preventivo o instaurarlo si no existe, asegurarse de la cumplimentación y de que la técnica de inhalación es correcta, así como repasar las señales de empeoramiento del asma y los posibles desencadenantes. Debemos explicarles la importancia del cumplimiento del tratamiento, ya que se trata de una enfermedad crónica que bien tratada puede proporcionar una buena calidad de vida a la mayor parte de los pacientes que la padecen. Dentro del control del asma9, el “control actual” quedaría definido por la presencia de los síntomas diurnos o nocturnos y el uso frecuente de medicación de rescate para el alivio de esos síntomas, una función pulmonar dentro o cerca de los límites normales, la ausencia de limitaciones en la vida diaria, incluyendo la actividad familiar, social, laboral o escolar y el ejercicio físico, y, por último, satisfacer las expectativas del paciente y su familia con respecto a los cuidados que recibe. Con el “riesgo futuro” se valora la ausencia de exacerbaciones graves, que requieran visitas a los servicios de urgencias y hospitalizaciones, la pérdida progresiva de función pulmonar, y, por último, la ausencia de efectos adversos del tratamiento. CONCLUSIONES O RECOMENDACIONES n El tratamiento farmacológico de la crisis de asma se hará atendiendo a un diagnóstico correcto y precoz, la sintomatología y la clasificación de la gravedad. n En el tratamiento de una crisis de asma se considera de elección la vía inhalada para los beta-2-agonistas de acción corta y la vía oral para la administración de los corticoides. n Los dispositivos MDI se administrarán siempre con una cámara espaciadora adaptada a la edad del niño. n Se realizará seguimiento programado para ajustar el plan de tratamiento, evaluar su efectividad, monitorizar su adherencia, comprobar la técnica inhalatoria y que las medidas de evitación de desencadenantes sean correctas y educar en los aspectos deficitarios. n En todos los centros de Atención Primaria deben existir los recursos terapéuticos necesarios para atender a un paciente con asma. VALORAR EL RIESGO DE EXACERBACIONES EN FUNCIÓN DE LA GRAVEDAD BIBLIOGRAFÍA El grado de control determinará las decisiones sobre el tratamiento de mantenimiento y el ajuste de dosis. 1. Papadopoulos NG, Arakawa H, Carlsen K-H, Custovic A, Gern J, Lemanske R, et al. International con- 285 286 Actualización en Pediatría sensus on (ICON) pediatric asthma. Allergy. 2012; 67:976-97. 2. Global Strategy for the Diagnosis and Management of Asthma in Children 5 Years and Younger. Published May 2009 [en línea] [consultado el 30-11-2012]. Disponible en http://www.ginasthma.org/guidelinesglobal-strategy-for-the-diagnosis.html 3. Jiménez A, Praena M, Lora A; Grupo de Vías Respiratorias de la Asociación Española de Pediatría de Atención Primaria. Normas de calidad para el tratamiento de la crisis de asma en el niño y adolescente. Documentos técnicos del GVR (publicación DTGVR-1) [en línea] [consultado el 30-11-2012]. Disponible en http://www.aepap.org/grupos/grupo-devias-respiratorias/documentos-tecnicos 4. Echávarri F, Pérez-Lescure FJ. Tratamiento de la crisis asmática. Rev Pediatr Aten Primaria. 2005;7 Supl 2:S107-25. 5. Castillo JA, De Benito J, Escribano A, Fernández M, García S, Garde J, et al. Consenso sobre tratamiento del asma en pediatría. An Pediatr (Barc). 2007; 67(3):253-73. 6. The British Thoracic Society. Scottish Intercollegiate Guideline on the Management of Asthma. Revised 2012. [en línea] [consultado el 30-11-2012]. Disponible en http://www.brit-thoracic.org.uk/guidelines/ asthma-guidelines.aspx 7. Quon B, FitzGerald J, Lemière C, Shahidi N, Ducharme F. Dosis aumentadas versus estables de corticosteroides inhalados para las exacerbaciones del asma crónica en adultos y niños (Revision Cochrane traducida). Cochrane Database of Systematic Reviews 2010 Issue 10. Art. No.: CD007524. DOI: 10.1002/ 14651858.CD007524 8. Ramsay CF, Pearson D, Mildenhall S, Wilson AM. Oral montelukast in acute asthma exacerbations: a randomised, double-blind, placebo-controlled trial. Thorax 2011;66:7-11. 9. Guía Española para el Manejo del Asma (GEMA) 2009 [en línea] [consultado el 30-11-2012]. Disponible en http://www.gemasma.com/index.php/docu mentos-gema.html