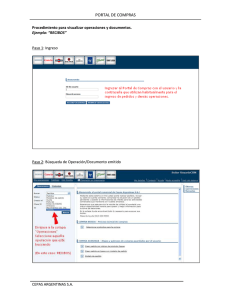
M-135 - Universidad Nacional del Nordeste
Anuncio

Resumen: M-135 UNIVERSIDAD NACIONAL DEL NORDEST E Comunicaciones Científicas y Tecnológicas 2005 Incidencia de enterobacterias productoras de betalactamasas de espectro extendido Muzachiodi, Marisol I. - Ferrero, Susana M. Facultad de Cs. Exactas Nat. y Agrim. - Depto. de Bioquímica. Hospital Escuela José F. de San Martín - Rivadavia 1250- Corrientes (3400) Argentina Tel: 03783-430113 Antecedentes La emergencia y diseminación de la resistencia antimicrobiana es un hecho inevitable que sucede en forma posterior a la introducción de agentes antimicrobianos. La resistencia antimicrobiana se ha incrementado en todo el mundo durante los últimos 30 años y se ha convertido en un reto clínico cada vez más serio, aunado a los costos que para las instituciones se derivan de este problema 1. La emergencia de bacterias multirresistentes es un fenómeno que concierne tanto a la comunidad científica que colabora con la industria farmacéutica, como a los clínicos que se enfrentan a la falla en el tratamiento de enfermedades infecciosas 2. Los factores que contribuyen a este fenómeno son múltiples. Aunque la resistencia antibiótica es predominantemente un problema nosocomial, también se presenta en la comunidad 3. El intercambio de material genético entre las poblaciones bacterianas permite el intercambio de características fenotípicas que originan la aparición de cepas bacterianas nuevas, lo que puede resultar ventajoso especialmente si el ADN adquirido codifica la resistencia a los antibioticos 4 - 5. Los antibióticos B-lactámicos son las drogas más usadas para el tratamiento de infecciones bacterianas tanto a nivel de la comunidad como hospitalario. El amplio espectro, la baja toxicidad y la actividad fuertemente bactericida sobre la mayoría de los microorganismos son algunas de las causas de su amplia utilización. Prácticamente todos los miembros de la familia Enterobacteriaceae se caracterizan por poseer mecanismos enzimáticos naturales de resistencia a los antibióticos B-lactámicos como resultado de la captación de los elementos de ADN móviles (plásmidos, transposones, etc.) o a través de mutaciones cromosómicas. Estas últimas son las responsables, por ejemplo, de los cambios en la acumulación de estas drogas en el periplasma. Los dos fenómenos observados son: impermeabilidad (mutaciones que afectan el número o funcionalidad de las porinas) y eflujo ( se ven afectados el número o la actividad de bombas capaces de eliminar el antibiótico del interior de la bacteria). Por otra parte existen mutaciones que pueden afectar la estructura de las PBPs (proteínas ligadoras de penicilina) modificando su afinidad por los antibióticos B-lactámicos o incluso afectar el nivel de producción de B-lactamasas cromosómicas, aumentando la cantidad producida y como consecuencia la resistencia. Estos mecanismos, sumados a otras resistencias naturales propias de especie a antibióticos B- lactámicos, confieren a las enterobacterias fenotipos particulares que en muchos casos son útiles como ayuda de identificación. El surgimiento de infecciones bacterianas multirresistentes es alarmante y conduce a infecciones que pueden ser intratables 6. El problema se ha presentado tanto en microorganismos Gram-positivos como Gram-Negativos. Con respecto a estos últimos, la aparición de enterobacterias multirresistentes gracias a la producción de betalactamasas de espectro extendido (BLEE ) se ha incrementado en los últimos años, y se registra, además, una mayor morbilidad y mortalidad en pacientes con infecciones por estas bacterias 6. Las BLEE son enzimas producidas por bacteras Gram-negativas capaces de hidrolizar antibióticos betalactámicos de amplio espectro, estos son los más usados para el tratamiento de infecciones bacterianas, tanto a nivel de la comunidad como hospitalarias. 14 El incremento en el aislamiento de enterobacterias productoras de BLEE, posiblemente este relacionado con el uso generalizado de cefalosporinas de amplio espectro. Desde 1983, año de aparición de la primera cepa productora de BLEE, estos microorganismos se han ido describiendo en diferentes partes del mundo 13. La presencia de una BLEE en enterobacterias puede determinar falla de tratamiento en infecciones severas con cefalosporinas de tercera generación, cuarta generación y monobactames, a pesar de parecer sensibles por el antibiograma. Además de conferir resistencia a todos los betalactámicos, excepto a cefamicinas y carbapenemes, los plásmidos que codifican las BLEE contienen, con frecuencia, otros genes de resistencia para distintos antimicrobianos, como aminoglucósidos, tetraciclinas, que son transferidos juntos de una cepa a otra y por razones pocos conocidas, las cepas productoras de BLEE son más frecuentemente resistentes a quinolonas que las no productoras 8. Todo ello determina que las opciones terapéuticas para las infecciones causadas por bacterias que producen BLEE sean limitadas 15 - 16. La correcta detección de este mecanismo de resistencia en los aislamientos clínicos es, por lo tanto, una gran responsabilidad del laboratorio de microbiología. Se ha realizado un Trabajo de Adscripción, Resolución 301-01,de la Facultad de Ciencias Exactas Naturales y Agrimensura, de la Universidad Nacional del Nordeste, cuyo tema fue Incidencia de Betalactamasa de Espectro Extendido en pacientes hospitalizados del medio, durante el período 2000-2001, en dicho trabajo, la incidencia fue del 3%, donde Proteus mirabilis fue el microorganismo con mayor frecuencia de BLEE. En la actualidad se carece de datos Resumen: M-135 UNIVERSIDAD NACIONAL DEL NORDEST E Comunicaciones Científicas y Tecnológicas 2005 que permitan conocer con exactitud la frecuencia de estas en enterobacterias, tanto en Corrientes como en el nordeste argentino. Por este motivo se inició el presente estudio para conocer la incidencia real de enterobacterias productoras de BLEE, en pacientes hospitalizados del Hospital Escuela “José Francisco de San Martín” de la ciudad de Corrientes. Materiales y métodos Se estudiaron 315 pacientes de ambos sexos internados en el Hospital Escuela “José Francisco de San Martín”. Para cada uno de los aislamientos se completó una hoja de datos, que incluyó sexo y edad del paciente, tipo y origen de la muestra, servicio de procedencia y fecha. Se consideraron cepas intrahospitalarias las aisladas en pacientes ingresados con más de 48 hs .de internación. Se incluyeron todas las muestras recibidas diariamente en el Servicio de Microbiología del Hospital Escuela, donde se recuperaron Enterobacterias, procedente de pacientes internados. Las cepas aisladas se identificaron empleando los Medios de Tipificación manuales para la familia Enterobacteriaceae. Los antibiogramas se realizaron por el método de difusión con discos siguiendo las normas de la NCCLS y las BLEE se detectaron usando el método de doble disco (huevo) y método confirmatorio con discos combinados. Discusión de resultados A lo largo de los 10 meses de estudio se aislaron 315 enterobacterias de pacientes hospitalizados. De las 315 cepas se confirmó la producción de BLEE en 98 cepas (31,1%). Del total de las cepas productoras de BLEE, 39 (39,8%) se identificaron como Proteus spp, 19 (19,4%) Echerichia coli, 17 (17,3%) Klebsiella spp., 16 (16,3%) Enterobacter spp., 4 (4,1%) Serratia marcensens, 1(1%) Providencia spp., 1(1%) Citrobacter spp., 1(1%) Morganella morganii. Incidencia de enterobacterias productoras de BLEE BLEE Klebsiella Total 17(17,3%) Proteus E. coli 39(39,8%) 19(19,4%) Enterobacter Citrobacter 16(16,3%) 1(1,0%) Morganella Providencia 1(1,0%) 1(1,0%) Serratia 44,1%) Los servicios de los que provenían estas muestras fueron: clínica médica (50%), UTI (22,4%), traumatología (10,2%), urología (6,1%), cirugía (5,1%), neurología (3,1%), cardiología (3,1 %). Incidencia de cepas productoras de BLEE por servicios Servicios Cl. Medica 49 (50%) Total U.T.I Traumatología Urología Cirugía Neurología Cardiología 22 (22,4%) 10 (10,2%) 6 (6,1%) 5 (5,1%) 3 (3,1%) 3 (3,1%) Las cepas productoras de BLEE se aislaron de orinas (41,8%), punciones-aspiraciones (25,5%), sangre (15,3%), secreciones respiratorias (5,1%) y otras muestras (4,1%). Incidencia de cepas productoras de BLEE por muestras Muestras Sangre Total 15 (15,3%) Sec. respiratorias Líquidos abdominales bajas 41 (41,8%) 8 (8,2%) 5 (5,1%) Orina Punciones aspiración 25 (25,1%) Otros 4 (4,1%) Si nos referimos exclusivamente a los aislamientos que ocupan el primer y segundo lugar, en nuestro estudio encontramos a Proteus spp con un (39,8%) y E. Coli con un (19,4%) respectivamente. De las 39 cepas de Proteus spp BLEE (+), 36 (92,3%) correspondieron a Proteus mirabilis y 3 (7,7%) a Proteus vulgaris. Los servicios de los que provenían estas muestras fueron: clínica médica (51,3%), traumatología (15,4%), UTI (10,2%), urología (10,2%), cardiología (5,1%), cirugía (2,6%). Incidencia de Proteus spp. productores de BLEE por servicios Proteus spp Total Clínica medica 20 (51,3%) U.T.I Traumatología Urología Cirugía Neurología Cardiología 4 (10,2%) 6 (15,4%) 4 (10,2%) 1 (2,6%) 2 (5,1%) 2 (5,1%) Las cepas de Proteus spp. se aislaron de orinas (64,1%), punciones-aspiraciones (30,8%), secreciones respiratorias (5,1%). Resumen: M-135 UNIVERSIDAD NACIONAL DEL NORDEST E Comunicaciones Científicas y Tecnológicas 2005 Incidencia de Proteus spp. productores de BLEE por muestras Proteus spp Sangre Orina Total 0 (0%) 25 (64,1%) Líquidos abdominales 0 (0%) Secreciones bronquiales 2 (5,1%) Punciones aspiración 12 (30,8%) Otros 0 (0%) Las muestras con E. coli provenían de los siguientes servicios: clínica médica (42,1%), UTI (31,6%), cirugía (10,5%), neurología (10,5%), cardiología (5,3%). Incidencia de Escherichia coli productoras de BLEE por servicios. E. Coli Cl. Medica U.T.I Traumatología Urología Cirugía Neurología Cardiología Total 6 (31,6%) 8 (42,1) 0 (0%) 0 (0%) 2 (10,5%) 2 (10,5%) 1 (5,3%) Estas cepas de E. Coli se aislaron de: punciones-aspiraciones (31,6%), orinas (26,3%), líquidos abdominales (21,0%), sangre (15,8%), secreciones respiratorias (5,3%). Incidencia de Escherichia coli productora de BLEE por muestras E. Coli Sangre Orina Total 3 (15,8%) 5 (26,3%) Líquidos Secreciones abdominales bronquiales 4 (21%) 1 (5,3%) Punciones aspiración 6 (31,6%) Otros 0 (0%) De 98 cepas BLEE (+), 85 ( 86,7%) presentaron resistencia a gentamicina, 79 (80,6%) a ciprofloxacina y 77 (78,6%) a TMS. Todas las cepas BLEE(+) fueron sensibles a imipenem y meropenem. Cepas Totales GEN R 86 TMS S 12 R 77 CIP S 21 R 79 S 19 Los halos de inhibición para cefotaxima variaron entre 6 y 24 mm. y para ceftazidima entre 6 y 35 mm. La aparición de BLEE ha constituido uno de los principales problemas de resistencia a los antimicrobianos durante las últimas décadas. En nuestro estudio, el porcentaje de enterobacterias productoras de BLEE, fue del 31,1 %, este porcentje esta dentro de los valores de frecuencias comparado con otros países, que va de 20 a 48 % 7. Del total de las enterobacterias, Proteus spp. con un 39,8%, sigue siendo el microorganismo en el que con mas frecuencia se encontró la producción de BLEE y en segundo lugar E. coli con un 19,4%. Sin embargo en países como México y Perú 9 - 18 - 19 el microorganismo que predomina es Klebsiella pneumoniae, en nuestro estudio esta ocupa el tercer lugar con un 16,3%. Las muestras donde se aislaron con mayor frecuencia estas cepas, fueron orinas (41,8%), punciones-aspiraciones (25,5%), y sangre (15,3%). En nuestro trabajo, del total de cepas BLEE (+)., aisladas de infecciones urinarias, la mayor incidencia le correspondío a Proteus spp., coincidiendo esta estadística con la presentada por el Instituto Malbrán 17. El mayor porcentaje de cepas BLEE correspondieron al servicio clínica médica (50%) seguidos por los servicios de UTI (22,4%), traumatología (10,2%), urología (6,1%), cirugía (5,1%), neurología (3,1%), cardiología (3,1%). Posteriormente se evalúo la resistencia que acompaña a las cepas BLEE, y se encontró que 86,7% fueron resistentes a gentamicina, 80,6% a ciprofloxacina y 78,6% a TMS, demostrando así la multirresistencia que las acompaña . Esto se debe a que los plásmidos que codifican las BLEE contienen otros genes que confieren resistencia a los aminoglucósidos (gentamicina) y quinolonas (ciprofloxacina). Los carbapenemes son los únicos antimicrobianos que aún conservan casi total actividad sobre cepas BLEE (+), aunque ya se han aislado en nuestro país, cepas con resistencia a estas drogas, esta situación es sumamente grave ya que los cabapenemes son mucha veces las únicas alternativas frente a cepas multirresistentes. En el presente trabajo todas las cepas BLEE (+) fueron sensibles a los carbapenemes ( imipenem-meropenem) 17. La mayoría de los aislamientos de enterobacterias en Argentina producen CTX-M2 (cefotaximasa M2) con fuerte actividad sobre cefotaxima o ceftriaxona y escasa actividad sobre ceftazidima, 12 lo que fue demostrado por los halos muy amplios de la misma ( hasta 35 mm.) que pudieron haberse informado equivocadamente como sensibles. Demostramos así la alta incidencia de CTX-M2 y por lo tanto la necesidad de buscar la presencia de BLEE en los antibiogramas de rutina, utilizando ambas cefalosporinas de tercera generación (CTX y CAZ). Resumen: M-135 UNIVERSIDAD NACIONAL DEL NORDEST E Comunicaciones Científicas y Tecnológicas 2005 Las infecciones nosocomiales constituyen un problema grave en nuestro hospital. Del total de cepas BLEE encontradas el 95,9% correspondieron a infecciones intrahospitalarias, el 4,1 % restante correspondío a pacientes de la comunidad que poseían tratamiento prolongado de antibióticos y sondas urinarias permanentes. En los ultimos años se han desarrollado estrategias para controlar la diseminación de cepas multirresistentes, promoviendo dentro de las prácticas médicas, la optimización del uso de antibióticos para limitar la emergencia de bacterias multirresistentes .10-11 El uso necesario de carbapenémicos, podría contribuir a la selección de Gram- negativos productores de carbapenemasas, sumándose a los problemas de resistencia actuales. Aunque los resultados apoyan los programas de restricción, también se han tenido consecuencias como la selección de bacilos Gram- negativos no fermentadores multirresistentes (Acinetobacter spp., Stenotrophomonas maltophylia, Pseudomonas aeruginosa) por lo que aún faltan muchos estudios para determinar cual es la mejor estrategia con la menor posibilidad de riesgo. 13 Conclusiones Reportamos alta frecuencia de cepas BLEE (31,1%) en pacientes hospitalizados del Hospital Escuela “José Francisco de San Martín” de Corrientes (Argentina) El problema de la resistencia antimicrobiana es responsabilidad de todo el personal de salud que esta involucrado en el uso de antimicrobianos. La mejor estrategia continúa siendo el uso adecuado de estos fármacos. El conservar su utilidad por tiempo prolongado depende de la prescripción razonada, no de la capacidad de la droga por mantener su actividad ante la inevitable repuesta de las bacterias que les permite expresar sus mecanismos de resistencia. Bibliografía 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. Salyers AA, Cuevas CF. Why are antibiotic resstance to elimination? Antimicrob Agents Chemother 1997: 41:2321-2325. Murray PR, Baron EJ, Jorgensen JH. Manual of Clinical Microbiology. 2003, 8th ed., ASM USA pp. 10741084. Davies J. Inactivation of Antibiotics and the Disemination of Resistance Genes. Science. 1994:264:375-381. Jenkins SG. Mechanisms of bacterial antibiotic resistance. New Horiz 1996:4:321-332. Malden MC.Horizontal Genetic Exchange. Evolution and Spread of Antibiotic Resitance in Bacteria. CI DI 1938. 812- 820. Baquero F., Negri MC., Morosini MI. Antibiotic- Selective Enviroments.CID 1998; 27:S5-11. Drusano GL. Infectionin intensive Care Unit B Lactamase- Mediated Resistance Among enterobacteriaceae and Optimal Antibiotic Dosing. CID 1998;27:S 111-116. Dancer SU The problem with cephalosporins. J.Antimicrob Chemother 2001;48:463-478. Registros del Laboratorio Clínico. Sección de Microbiología. Hospital de Pediatría. Centro Mexico Nacional. Siglo XXI. IMSS. 2004. Mollet Mh., Fraser RJ., Antibiotic Resistance in the intensive Care Unit. ANN Intern Med 2001; 134: 298-314. Kollet MH. Optimizing antibiotic therapy in the intensive Care Unit. Critical Care 2001 ; 5 :4. Alcatar- Curiel MD, Daza C., Tinoco JC., Rodriguez E., Miranda G.,. Alta frecuencia de Klebsiella pneumoniae nosocomiales productoras de B- lactamasa de espectro extendido en instituciones mexicanas asociadas a diseminación clonal y horizontal de plámidos conjugativos. Resumen. IX Congreso Panamericano de Infectología. Córdoba. Argentina. Mayo 2003. Enferm. Infecc.Microbiol. Clin: E. Coli y K. Pneumoniae productoras de betalactamasas de espectro extendido en hospitales españoles. 2003; 21(2):77-82. LennetteEdwin; Manual of Clinical Microbiology Fourth Edition. Mandell, Bennett, Douglas: Enfermedades Infecciosas. Principios y Prácticas. Cuarta edición. Editorial Panamericana. 1997. 544 - 580 Bergey’s Manual of Determinative Bacteriology. Ninth edition. Instituto Nacional de Enfermedades Infecciosas.”Dr. Carlos Malbrán”:Programa Nacional de Control de Calidad en Bacteriología. Boletín Nº 13-Junio 2001. Servicio de Microbiología. Comité de Control y Prevención de Infecciones. Instituto Especializado de Enfermedades Neoplásicas. (INEI). Perú: Cepas de E. Coli y Klebsiella pneumoniae spp. productoras de betalactamasas de espectro extendido en aislamientos clínicos de infecciones intrahospitalarias en un Hospital Oncológico, en Perú. Nalini S; Patel Mas. Risk of resistant infections with enterobacteriaceae in hospitalized neonates. Pediatria infect. Dis J 2002: 21:1029 – 1033.