Mastocitosis.
Anuncio

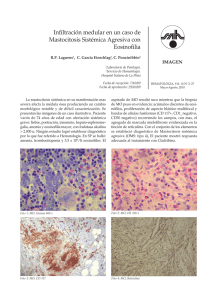
Tema 89 MASTOCITOSIS Dr. L. Requena DEFINICIÓN Las mastocitosis constituyen un grupo heterogéneo de procesos caracterizados por la infiltración de mastocitos en los tejidos. Puede ser una enfermedad sólo cutánea o existir afectación sistémica (con o sin afectación cutánea acompañante). ETIOLOGÍA La etiología de las mastocitosis es desconocida. Se han descrito en los últimos años varias mutaciones en el proto-oncogen c-kit que pueden influir en la patogenia. Este proto-oncogen codifica la proteína tirosin-quinasa, que se encuentra en la membrana citoplasmática de los mastocitos, y actúa a modo de receptor del denominado SCF (stem cell factor). Este SCF estimula la proliferación de los mastocitos y otras células hematopoyéticas, así como los melanocitos entre otros, explicándose así los procesos hematológicos y la hiperpigmentación de las lesiones cutáneas que se observan en los pacientes con mastocitosis. En concreto, una mutación, la que sustituye un Asp por Val en el codón 816, se encuentra casi constantemente en las mastocitosis del adulto, aunque es prácticamente inexistente en la mastocitosis infantil. Esta mutación produciría una hiperactivación del receptor y una proliferación excesiva de mastocitos. infiltración de la mucosa digestiva, alteraciones óseas en forma de osteoporosis (por alteración en la absorción de calcio) u osteosclerosis (por infiltración ósea por los mastocitos), alteraciones hematológicas por infiltración de la médula ósea, etc. También pueden aparecer síntomas más generales como prurito y sofocos debidos a la liberación de una serie de sustancias vasoactivas procedentes de la degranulación de los mastocitos ante algún estímulo, pudiendo llegar a producirse, en casos graves, un cuadro de shock anafiláctico. Existen múltiples clasificaciones de las mastocitosis. En la Tabla 1 se presenta la clasificación más ampliamente aceptada. Desde un punto de vista dermatológico, las mastocitosis cutáneas se presentan bajo cuatro formas clínicas: Urticaria pigmentosa: Es la forma clínica más frecuente. Las lesiones consisten en máculas, pápulas, placas o nódulos mal delimitados, de tamaño variable, oval o redondeado y de color marrón o violáceo (Figura 1). Es característico que al frotar estas lesiones se produce eritema, un Tabla 1 Clasificación de las mastocitosis 1. Mastocitosis indolente A. Afectación sólo cutánea B. Afectación sistémica CLÍNICA Existe una mayor incidencia de esta enfermedad en pacientes jóvenes y más del 65% de los casos se presentan en menores de 15 años. La clínica de las mastocitosis varía según los órganos afectados y la densidad del infiltrado en cada órgano. Así, pueden presentarse síntomas sistémicos de dolor abdominal, diarrea y malabsorción si existe 364 2. Mastocitosis asociada a trastorno hematológico A. Trastorno mieloproliferativo B. Trastorno mielodisplásico 3. Mastocitosis linfadenopática con eosinofilia periférica 4. Mastocitosis leucémica Mastocitosis Figura 1. Urticaria pigmentosa con lesiones cubriendo la práctica totalidad de la piel de una niña. Figura 2. Urticaria pigmentosa del adulto, con lesiones en la pared anterior del tórax. 365 Dermatología: Correlación clínico-patológica Figura 3. La dermis superficial aparece ocupada por un infiltrado dispuesto en banda horizontal. Figura 4. Detalle de las células del infiltrado que muestran un núcleo central hipercromático y un citoplasma amplio y basófilo con gránulos en su interior. habón o incluso una ampolla, lo que constituye el signo de Darier. Las lesiones se distribuyen difusamente salpicadas por el tronco y abdomen, pero es muy raro que afecten las palmas, las plantas o las mucosas. A menudo entremezcladas con las lesiones predescritas, se observan telangiectasias, petequias o equímosis salpicando la piel no afectada. En niños pequeños pueden aparecer lesiones ampollosas de contenido seroso o hemorrágico, 366 que evolucionan hacia la formación de costras y curan con cicatriz e hiperpigmentación residual. El síntoma más común es el prurito, que provoca rascado con el consiguiente desarrollo de habones sobre las lesiones. En la urticaria pigmentosa infantil, generalmente las lesiones autoinvolucionan y desaparecen al llegar a la adolescencia. En los adultos el curso es más crónico y las lesiones son más persistentes. Mastocitosis Mastocitoma: Se presenta casi siempre en los primeros meses de vida y es excepcional en el adulto. Las lesiones consisten en nódulos o placas infiltradas, generalmente únicos. La superficie muestra una coloración parduzca o amarillenta y el signo de Darier es positivo. A veces se desarrollan ampollas en la superficie de la lesión. La lesión tiende a regresar espontáneamente en uno o dos años. Telangiectasia macular eruptiva persistente: Es una forma rara de mastocitosis cutánea que se caracteriza por la aparición de lesiones de apariencia telangiectásica que asientan preferentemente en la parte alta del tronco. El signo de Darier puede ser positivo y negativo y la evolución es benigna, aunque las lesiones no muestran tendencia a desaparecer. Mastocitosis cutánea difusa: Es la forma más rara de mastocitosis cutánea y se presenta en niños en los primeros años de vida. Se caracteriza por una infiltración difusa de la piel en todo su espesor y con frecuencia también participan los tejidos blandos subcutáneos. La piel aparece engrosada, con los pliegues más evidentes y con una coloración normal, amarillenta o ligeramente hiperpigmentada. A veces la superficie de la piel muestra una apariencia de piel de naranja. No es raro que sobre esta piel infiltrada se desarrollen ampollas grandes y tensas de contenido claro o hemorrágico y que curan sin dejar cicatriz. En esta forma clínica son frecuentes las manifestaciones sistémicas de episodios de rubor intenso, broncoespasmo y episodios de diarrea. Habitualmente las lesiones tienden a mejorar con la edad del niño y en la mayoría de los casos han desaparecido por completo a los 5 ó 6 años, aunque el prurito es muy intenso por la densa infiltración mastocitaria de la piel. La mastocitosis del adulto muestra una serie de diferencias con respecto a la mastocitosis en edad infantil. Estas diferencias se encuentran fundamentalmente en la patogenia, clínica y curso biológico de ambas entidades. La clínica cutánea en el adulto es más monomorfa, y se caracteriza por la presencia de máculas y pápulas de menos de 1 cm de diámetro y coloración pardo-rojiza (Figura 2). Los bordes son discretamente difusos y la morfología ovalada. Esta clínica cutánea contrasta con la forma de presentación típica en los niños en forma de urticaria pigmentosa que cursa con lesiones más polimorfas. Además, las lesiones en el adulto tienden a la cronicidad, con regresión espontánea de las lesiones cutáneas en menos del 10% de los casos, mientras que en el niño la regresión espontánea es la regla. Generalmente en el adulto no existe clínica sistémica asociada a pesar de que exista infiltración de otros órganos. Lo más habitual suele ser un discreto prurito y el signo de Darier es con gran frecuencia negativo. Por último, la afectación sistémica en el adulto es prácticamente constante, con infiltración mastocitaria de la médula ósea en más del 90% de los casos y afectación ósea en más del 50% de los casos, mientras que en los niños la afectación sistémica es prácticamente nula. Este último punto nos permite presuponer de entrada que en todos los casos de mastocitosis del adulto existe afectación sistémica, por lo que no parece indicado realizar un estudio de extensión cruento y exhaustivo mientras no exista clínica de enfermedad más agresiva. Además, el comportamiento biológico de la enfermedad sigue siendo indolente tanto si existe afectación sistémica como si no. Algunos autores opinan que existe una relación directa entre la intensidad y extensión de lesiones cutáneas y una mayor probabilidad de afectación sistémica. HISTOPATOLOGÍA Las lesiones cutáneas de los distintos tipos de mastocitosis muestran una infiltración de mastocitos maduros en la dermis de intensidad variable dependiendo de la forma clínica que se trate. En la urticaria pigmentosa se observa un incremento en el número de mastocitos (Figura 3) que se disponen perivascularmente alrededor del plexo vascular superficial de la dermis (Figura 4). Si las lesiones se han frotado suele observarse edema de la dermis papilar como consecuencia de la liberación de los mediadores de la inflamación contenidos en los gránulos de los mastocitos. La epidermis suprayacente aparece normal, aunque suele existir hiperpigmentación de la hilera basal. En la telangiectasia macular eruptiva persistente las alteraciones histológicas son muy sutiles y el incremento en el número de mastocitos presentes en la dermis es muy discreto, lo que requiere un alto índice de sospecha para llegar al diagnóstico correcto. En el mastocitoma, la lesión es un auténtico tumor de mastocitos, que en número incontable infiltran todo el espesor de la dermis. En la mastocitosis cutánea difusa también se observan densos infiltrados de mastocitos afectando a todo el espesor de la dermis, que a veces se acompañan de fibrosis. Las tinciones de Giemsa ponen en evidencia los gránulos metacromáticos en el citoplasma de los mastocitos y la tinción inmunohistoquímica de von Leder, que detecta las células cloracetatoestearasa positivas, demuestra la naturaleza mastocitaria de las células del infiltrado. 367 Dermatología: Correlación clínico-patológica DIAGNÓSTICO DIFERENCIAL TRATAMIENTO Los casos floridos de urticaria pigmentosa son tan característicos que rara vez plantean problemas de diagnóstico diferencial. Algunos mastocitomas de pequeño tamaño y coloración amarillenta pueden confundirse con xantogranulomas juveniles y en caso de duda una biopsia resuelve el problema. La telangiectasia macular eruptiva persistente debe diferenciarse de las telangiectasias secundarias a radiación o daño actínico crónico y un signo de Darier positivo resulta definitivo. La mastocitosis cutánea difusa es un cuadro raro, pero la infiltración de todo el espesor de la piel y el intenso prurito permiten sospechar el diagnóstico correcto que se confirmara mediante biopsia cutánea. En la actualidad, los niveles de triptasa sérica son el mejor marcador de la carga total de mastocitos infiltrando los tejidos y en caso de duda puede usarse esta determinación como test diagnóstico y pronóstico (Tabla 2). El tratamiento de la mastocitosis del niño y del adulto es similar. Deben evitarse los factores degranuladores de mastocitos como el alcohol y múltiples fármacos como AINES o anestésicos generales. También se puede instaurar un tratamiento profiláctico con antihistamínicos si se cree conveniente. En general, los antihistamínicos antiH1 son eficaces a la hora de reducir el prurito, los episodios de sofocos y la taquicardia. Si éstos no controlan totalmente la sintomatología, se pueden añadir antihistamínicos anti-H2 para tratar de aliviar los síntomas. También se pueden usar otros fármacos como cromoglicato disódico que mejora fundamentalmente los síntomas gastrointestinales, corticoides tópicos o sistémicos y PUVA. La terapia con PUVA mejora los síntomas de prurito y urticarización tras 1 ó 2 meses de tratamiento, aunque el efecto es pasajero. Todos los pacientes con mastocitosis deberían portar una dosis de epinefrina para poder administrársela subcutánea en caso de shock anafiláctico secundario a estímulos más intensos. Tabla 2 Criterios diagnósticos de mastocitosis sistémica* 1. Mayores: Infiltrados mastocitarios densos y multifocales en la médula ósea o en un órgano extracutáneo. 2. Menores (basados en aspectos citomorfológicos de los mastocitos): a) Más del 25% de los mastocitos de los infiltrados extracutáneos son fusiformes o en extensiones de médula ósea más del 25% de los mastocitos son atípicos. b) Detección de una mutación en el gen c-kit (codón 816) en la médula, sangre u otro órgano extracutáneo. c) Las células c-kit positivas de la médula ósea, sangre u otro órgano extracutáneo coexpresan CD2, CD25 o ambos marcadores. d) Niveles séricos de triptasa persistentemente superiores a 20 ng/ml. * El diagnóstico de mastocitos sistémica requiere un criterio mayor y uno menor o tres criterios menores. 368