Bronquiectasias. Valoración y Tratamiento (PDF Available)
Anuncio

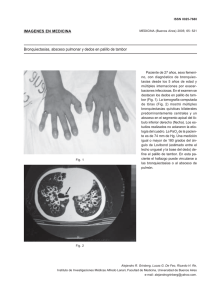
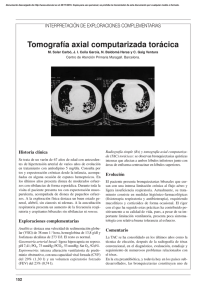
pruebas diagnósticas Bronquiectasias: valoración y tratamiento Miguel Ángel Martínez-García y Juan José Soler-Cataluña Unidad de Neumología. Servicio de Medicina Interna. Hospital General de Requena. Valencia. ¿ Por qué siguen siendo importantes las bronquiectasias ? Hoy en día la prevalencia de las bronquiectasias está aumentando debido a la progresiva longevidad de la población, la mayor cronicidad de las enfermedades y la mayor fiabilidad de las técnicas diagnósticas. Su diagnóstico (que debe hacerse mediante tomografía computarizada de alta resolución de tórax) y tratamiento precoces son indispensables dado que las bronquiectasias han demostrado ensombrecer el pronóstico de la enfermedad. L as bronquiectasias son una enfermedad de la vía aérea caracterizada por la dilatación crónica y la destrucción irreversible y habitualmente progresiva de la pared bronquial como consecuencia del círculo vicioso patogénico descrito por Cole et al en la década de los ochenta, compuesto por la infección, inflamación, lesión del sistema mucociliar y reparación cíclica de la vía aérea (fig. 1). Lejos de las formas destructivas y mortales frecuentes en la era previa a las inmunizaciones y al tratamiento antibiótico, actualmente se diagnostican formas menos graves pero más frecuentes como consecuencia, entre otras cosas, de la progresiva longevidad de la población, la mayor cronicidad de las enfermedades y sobre todo por la utilización, cada vez más frecuente, de las técnicas de alta resolución de la tomografía computarizada, que se han convertido en el diagnóstico de elección de esta enfermedad. La importancia actual de las bronquiectasias radica, además de en una mayor frecuencia de la esperada, en su capacidad para inducir un deterioro progresivo de la calidad de vida y de la función pulmonar del individuo que las padece, así como un empeoramiento en el pronóstico de la enfermedad de base que las genera. Debido a que su clínica habitual está basada en la tos productiva, obstrucción crónica al flujo aéreo y disnea progresiva, suele confundirse con otras enfermedades de la vía aérea como el asma o la enfermedad pulmonar obstructiva crónica (EPOC), enfermedades con las que, además, las bronquiectasias suelen asociarse. El médico de Atención Primaria desempeña un papel clave en la derivación de los pacientes con sospecha clínica o radiológica de bronquiectasias para su rápido y correcto diagnóstico y tratamiento. En la figura 2 puede observarse un esquema de la historia natural de las bronquiectasias. No existe una única variable que marque la gravedad en esta enfermedad, por lo que habitualmente es necesaria la cuantificación conjunta de diferentes parámetros relacionados con la clínica (tos, cantidad de esputo, sibilancias o disnea), la extensión pulmonar, la presencia de microorganismos patógenos en las vías aéreas, la presencia de inflamación sistémica, el número y gravedad de las agudizaciones y el deterioro de la función pulmonar, todo lo cual afecta en mayor o menor medida la calidad de vida del paciente. Figura 1 Círculo vicioso de Cole Destrucción sistema mucociliar Microorganismos Infección bronquial Lesión bronquial Inflamación neutrofílica Sustancias proteolíticas www.jano.es | marzo 2010 09-pruDiad0019Bronquiect.indd 67 67 5/3/10 14:08:18 pruebas diagnósticas Bronquiectasias: valoración y tratamiento M.Á. Martínez-García y J.J. Soler-Cataluña Estudio etiológico bronquial y, por lo tanto, de la progresión de la enfermedad. Los microorganismos que con más frecuencia colonizan la mucosa bronquial son Haemophilus influenzae, Pseudomonas aeruginosa (P. aeruginosa), Streptococcus pneumoniae, Staphilococcus aureus, otros gramnegativos y hongos. De todos ellos, sin duda es P. aeruginosa el microorganismo más virulento en términos pronósticos. Su aparición suele marcar un punto de inflexión para un deterioro acelerado de la enfermedad, por lo que actualmente existe acuerdo para la instauración de un tratamiento antibiótico agresivo y precoz en estos casos. Existen numerosas enfermedades que a lo largo de su historia natural pueden generar bronquiectasias y que, por lo tanto, junto a una clínica respiratoria compatible, debe hacernos sospechar su diagnóstico (tabla 1). Aun con la realización de todas las pruebas complementarias, no suele encontrarse la etiología de las bronquiectasias en más de un 50% de los casos. Parte de este porcentaje es posible que sea debido a enfermedades infecciosas no recordadas pero sufridas en la infancia del paciente, a un reflujo gastroesofágico no diagnosticado o paucisintomático, a alteraciones larvadas del sistema inmunológico como los déficits de subclases de inmunoglobulina G (IgG) y, sobre todo, a la coexistencia de una EPOC grave, probablemente una de las enfermedades con mayor poder para la génesis de bronquiectasias, si bien son necesarios estudios que corroboren una relación de causalidad entre ambas. En la figura 3 aparece el algoritmo diagnóstico más frecuentemente utilizado en pacientes con bronquiectasias A lo largo de la historia natural de las bronquiectasias aparece de forma casi indefectible la colonización de la mucosa bronquial por microorganismos potencialmente patógenos. Tanto los productos tóxicos de estas bacterias como la propia inflamación que generan son los causantes de gran parte de la destrucción de la pared Figura 2 Diagnóstico. La tomografía computarizada de alta resolución Actualmente la elevada fiabilidad de la tomografía computarizada de alta resolución de tórax ha hecho que se haya convertido en el diagnóstico de elección de las bronquiectasias, desplazando de forma definitiva a la antigua e invasora broncografía. La radiografía simple de tórax no es válida para el diagnóstico ni el seguimiento de las bronquiectasias, sino tan solo para el diagnóstico de sospecha junto a una clínica respiratoria compatible o la presencia de enfermedades concomitantes generadoras. Los criterios diagnósticos tomográficos fueron descritos por Naidich et al en la década de los ochenta (fig. 4). Historia natural de las bronquiectasias. Parámetros que marcan la gravedad de las bronquiectasias Inflamación bronquial Extensión TACAR Síntomas Disnea Cantidad de esputo Deterioro de la calidad de vida Función pulmonar Ag Ag Ag Ag Ag Ag Colonización/infección crónica Pseudomonas aeruginosa Inflamación sistémica TACAR: tomografía computarizada de alta resolución de tórax. 68 marzo 2010 | www.jano.es 09-pruDiad0019Bronquiect.indd 68 5/3/10 14:08:18 pruebas diagnósticas Bronquiectasias: valoración y tratamiento M.Á. Martínez-García y J.J. Soler-Cataluña Tratamiento de las bronquiectasias Según las nuevas normativas para el diagnóstico y tratamiento de las bronquiectasias, en el manejo de esta enfermedad hay que atender ocho aspectos fundamentales: Tratamiento de la enfermedad generadora Si bien hasta en el 50% de las ocasiones no se llega a un diagnóstico etiológico de las bronquiectasias, es necesario descartar aquellas causas generadoras potencialmente tratables, en especial las relacionadas con déficits de inmunoglobulinas, reflujo gastroesofágico, causas locales, aspergilosis broncopulmonar alérgica, infección por micobacterias, déficit de alfa 1 antitripsina, fibrosis quística y otras enfermedades sistémicas asociadas. Tratamiento de las exacerbaciones Existen pocos datos en la literatura al respecto. Desde un punto de vista práctico, el tratamiento de las exacerbaciones en las bronquiectasias debe descansar fundamentalmente en tres pilares: el tratamiento antibiótico (que deberá ser en dosis elevadas, durante un tiempo apropiado y cuya elección dependerá de la presencia previa de colonización crónica de la mucosa bronquial así como del riesgo de infección por P. aeruginosa [fig. 5]), el de la hipersecreción bronquial (fisioterapia respiratoria) y el tratamiento del broncoespasmo asociado (corticosteroides y broncodilatadores en dosis semejantes a las utilizadas en las exacerbaciones de la EPOC). Tratamiento de la infección bronquial En este sentido, la aparición en las muestras respiratorias de P. aeruginosa marca un punto de inflexión importante en estos pacientes desde un punto de vista pronóstico. Por ello las normativas de la Sociedad Española de Neumología (SEPAR) recomiendan que debe de tratarse ya el primer aislamiento de este microorganismo de una forma intensa con antibióticos por vía oral (ciprofloxacino a dosis elevadas [750 mg/12 horas] al menos durante 3 semanas) y añadir un antibiótico inhalado (tobramicina libre de aditivos [300 mg/12 horas] o colistimetato de sodio [1-2 mll UI/12 horas]) en caso de falta de eficacia. Probablemente esta colonización inicial sea la primera y última oportunidad que exista de erradicar este microorganismo de la mucosa bronquial. La aparición en más de tres esputos separados un mes de P. aeruginosa marca la presencia de colonización bronquial crónica, mientras que la aparición de síntomas relacionados con este fenómeno se denomina infección bronquial crónica. Ambas situaciones, en especial en el caso de P. aeruginosa, presentan un tratamiento difícil y suele ser necesaria la utilización de una terapia antibiótica en monoterapia o combinada (antibióticos inhalados) a largo plazo, incluso de tratamientos domiciliarios intravenosos en las formas más graves Tabla 1 Etiología de las bronquiectasias Posinfecciosas Bacterias Micobacterias Virus Hongos (incluido ABPA) Alteraciones del sistema mucociliar Síndromes de disquinesia ciliar Fibrosis quística Alteraciones bronquiales congénitas Síndrome de Mounier-Kuhn Síndrome de Williams-Campbell Secuestro broncopulmonar Traqueobroncomalacia Déficits moleculares Déficit de alfa 1 antitripsina Fibrosis quística Inmunodeficiencias primarias Déficits de anticuerpos Inmunodeficiencias combinadas Enfermedades inmunitarias larvadas* Inmunodeficiencias secundarias Tratamiento con quimioterápicos Neoplasias hematológicas Síndrome de inmunodeficiencia adquirida Posobstructivas Intrínsecas (tumores, cuerpos extraños, estenosis cicatricial) Extrínsecas (tumores, adenopatías, aneurismas) Postrasplantes Bronquiolitis obliterante Enfermedad injerto-huésped Neumonitis posinflamatoria Aspiración de contenido gástrico Inhalación de gases tóxicos Enfermedades sistémicas Artritis reumatoide Síndrome de Sjögren Espondilitis anquilopoyética Síndrome de Marfan Policondritis recidivante Enfermedad inflamatoia intestinal Otras Enfermedad de las uñas amarillas Síndrome de Swyer-James Panbronquiolitis difusa Asma** EPOC** Sarcoidosis ABPA: aspergilosis broncopulmonar alérgica; EPOC: enfermedad pulmonar obstructiva crónica. *Incluye déficits inespecíficos de subclases de IgG, alteraciones humorales funcionales o de la función neutrofílica o mononuclear. No han demostrado con claridad ser productores de bronquiectasias, si bien algunos estudios establecen una asociación con las mismas. ** Ni el asma (salvo las formas asociadas a ABPA) ni la EPOC (salvo las formas asociadas a déficit de alfa 1 antitripsina) han demostrado con claridad ser productores de bronquiectasias, si bien diversos autores muestran una asociación entre estas enfermedades. o con la aparición de resistencias, dado el casi seguro retorno de P. aeruginosa a la mucosa bronquial una vez el tratamiento es abandonado. En la tabla 2 se mueswww.jano.es | marzo 2010 09-pruDiad0019Bronquiect.indd 69 69 5/3/10 14:08:19 pruebas diagnósticas Bronquiectasias: valoración y tratamiento M.Á. Martínez-García y J.J. Soler-Cataluña Algoritmo diagnóstico propuesto para pacientes con sospecha de bronquiectasias Figura 3 Sospecha clínico-radiológica Infecciones respiratorias de repetición Tos productiva o hemoptisis Sospecha radiológica Presencia de enfermedades generadoras Malformaciones congénitas, TACAR de tórax Traqueobroncomegalia Cultivo esputo (bacterias, micobacterias, hongos) Situs inversus, Pruebas funcionales respiratorias Obstrucción bronquial Analítica Historia clínica etiológica - Historia familiar Pruebas complementarias Sospecha etiológica - Edad de aparición de los síntomas - Antecedentes de infección (sarampión, tosferina, micobacterias, neumonía necrotizante,...) con aparición de clínica respiratoria posterior - Susceptibilidad a infecciones: otitis, sinusitis, neumonías - Enfermedades asociadas: intestinales, sistémicas, asma, EPOC. Descartar: Inmunodeficiencias humorales - Inhalación tóxicos Reflujo gastroesofágico - Reflujo gastroesofágico Aspergilosis broncopulmonar alérgica - Inmunodeficiencias secundarias: VIH, quimioterapia, trasplantes neoplasia hematológica Infección por micobacterias Sin sospecha etiológica - Infertilidad Fibrosis quística Déficit de alfa 1 antitripsina - Clínica de hiperactividad bronquial Causas locales Discinesias ciliares EPOC: enfermedad pulmonar obstructiva crónica; TACAR: tomografía computarizada de alta resolución. Figura 4 Tomografía computarizada de alta resolución A B C D E Aumento del diámetro de la luz del bronquio respecto al del vaso acompañante: A. Bronquiectasias cilíndricas (signo del anillo); B. Bronquiectasias quísticas; C. Visualización de un bronquio a menos de 2 cm de la pleura parietal; D. Engrosamiento de la pared bronquial; E. Falta de afilamiento del bronquio. 70 marzo 2010 | www.jano.es 09-pruDiad0019Bronquiect.indd 70 5/3/10 14:08:19 pruebas diagnósticas Bronquiectasias: valoración y tratamiento M.Á. Martínez-García y J.J. Soler-Cataluña en pacientes con fibrosis quística, no ha demostrado efectividad en pacientes con bronquiectasias por otras etiologías. tran los antibióticos con actividad antipseudomónica más importante así como su posología. Tratamiento de la hipersecreción bronquial Tratamiento de la inflamación bronquial La broncorrea característica de los pacientes con bronquiectasias es uno de los síntomas que más influyen en su calidad de vida. En estos pacientes es vital la fisioterapia respiratoria para asegurar la expulsión del exceso de moco producido. Por otro lado, algunos mucolíticos como ambroxol y bromhexina han demostrado ciertos efectos positivos. La ADNasa, eficaz Tabla 2 Algunos autores han publicado un efecto positivo de dosis elevadas de corticoides inhalados (1.000 mg de fluticasona al día o equivalente) o dosis medias (500 mg) junto con un beta agonista de acción prolongada (salmeterol o formoterol) sobre los síntomas y la calidad de vida de los pacientes. Por otro lado, la adición de macrólidos a dosis Antibióticos sistémicos con actividad frente a Pseudomonas aeruginosa utilizados en pacientes con bronquiectasias y dosis recomendadas Antimicrobiano Vía Dosis adultos Ticarcilina i.v. 1-3 g/4-6 h Piperacilina/tazobactam i.v. 2-4 g/6-8 h Ceftazidima i.v. 2 g/8 h Cefepima i.v. 2 g/8 h Aztreonam i.v. (o i.m.) 1-2 g/8-12 h Imipenem i.v. (o i.m.) 1 g/6-8 h Meropenem i.v. 1 g/8 h i.v. (o i.m.) 1-1,7 mg/kg/8 o Penicilinas Cefalosporinas Otros betalactámicos Aminoglucósidos Gentamicina 3-5 mg/kg/24 h Tobramicina i.v. (o i.m.) 1-1,7 mg/kg/8 h o 3-5 mg/kg/24 h Amikacina inhalada 300 mg/12 h i.v. (o i.m.) 5 mg/kg/8 h o 7,5 mg/kg/12 h o 15 mg/kg/día Quinolonas Ciprofloxacino Oral 750 mg/12 h i.v. 200-400 mg/12 h Levofloxacino Oral o i.v. 500 mg/12 h 750 mg/24 h Otros Colistina i.v. (o i.m) 2.000.000 UI/8 h Inhalada 1-2 mll/12 h i.m.: vía intramuscular; i.v.: vía intravenosa; (): vía escasamente utilizada. www.jano.es | marzo 2010 09-pruDiad0019Bronquiect.indd 71 71 5/3/10 14:08:19 pruebas diagnósticas Bronquiectasias: valoración y tratamiento M.Á. Martínez-García y J.J. Soler-Cataluña Figura 5 Elección del antibiótico en una agudización infecciosa por bronquiectasias ¿Colonización previa? No Tratamiento empírico Tratamiento dirigido Riesgo de infección por P. aeruginosa Hospitalizaciones frecuentes Ingreso previo en UCI Antibióticos recientes Enfermedad grave Sí Antibiograma Microorganismos especiales P. aeruginosa No P. aeruginosa (10 días de tratamiento) (14-21 días de tratamiento) Aislamientos anteriores P. aeruginosa: Pseudomonas aeruginosa; UCI: Unidad de Cuidados Intensivos. antiinflamatorias (250 mg de azitromicina a días alternos durante 3-6 meses) ha demostrado un efecto positivo sobre la cantidad de esputo producido al día. A tener en cuentA l Tratamiento nutricional Está especialmente indicado en pacientes crónicos con rasgos de desnutrición. En general, se debe aumentar la ingesta calórica en caso de un índice de masa corporal inferior a 20 kg/m2 o pérdidas rápidas en las agudizaciones prolongadas. l Tratamiento quirúrgico El tratamiento quirúrgico de resección queda reservado para las bronquiectasias localizadas que producen múltiples agudizaciones o hemoptisis no controlables. l Tratamiento de las complicaciones Las complicaciones más frecuentes son la hemoptisis (evitar aerosolterapia, embolización de arterias bronquiales o cirugía), la amiloidosis y la insuficiencia respiratoria (oxigenoterapia y ventilación mecánica no invasiva). En pacientes en situaciones avanzadas, el trasplante pulmonar es hoy en día una elección a considerar. J 72 l Las bronquiectasias per se producen un descenso acelerado de la función pulmonar, una disminución de la calidad de vida y un exceso de mortalidad en los individuos que las padecen. Ante la presencia en el esputo de Pseudomonas aeruginosa es necesario centrar los esfuerzos terapéuticos en eliminar o al menos debilitar al máximo a este microorganismo en la vía aérea. El diagnóstico de las bronquiectasias, su estudio etiológico y su tratamiento precoces son elementos clave para mejorar el pronóstico de estos pacientes. El tratamiento de las bronquiectasias debe basarse tanto en el manejo de la enfermedad de base (si esta es conocida) como en los aspectos propios de las bronquiectasias especialmente: la colonización crónica, la inflamación e hiperreactividad bronquial, las agudizaciones, las complicaciones, el tratamiento nutricional y la hipersecreción bronquial. marzo 2010 | www.jano.es 09-pruDiad0019Bronquiect.indd 72 5/3/10 14:08:20 pruebas diagnósticas Bronquiectasias: valoración y tratamiento M.Á. Martínez-García y J.J. Soler-Cataluña errores más hAbituAles l l l Es un error diagnosticar de enfermedad pulmonar obstructiva crónica o asma a los pacientes con bronquiectasias. Las pacientes con bronquiectasias, a pesar de que suelen cursar con obstrucción crónica al flujo aéreo, no deben ser diagnosticados de asma o enfermedad pulmonar obstructiva crónica dado que es una enfermedad independiente con un diagnóstico, pronóstico y tratamiento propios. Es un error establecer el diagnóstico de las bronquiectasias en función de los hallazgos de la radiografía simple de tórax. Hoy en día el diagnóstico de elección de las bronquiectasias es la tomografía computarizada de alta resolución de tórax. bibliogrAfíA recomendAdA Barker AF. Bronchiectasis. N Engl J Med. 2002;346:1383-93. Bilton D. Update on non-cystic fibrosis bronchiectasis. Curr Opin Pulm Med. 2008;14:595-9. Máiz L. Manejo de las agudizaciones. En: Martínez-García MA, editor. Bronquiectasias no debidas a fibrosis quística. Zaragoza: Neumología y Salud SL editores; 2008. p. 113-27. Martínez-García MA. Bronquiectasias: ¿todavía una enfermedad huérfana? Arch Bronconeumol. 2005;41:407-9. Naidich DP, McCauley DI, Khouri NF, Stitik PP, Siegalman SS. Computed tomography of bronchiectasis. J Comput Assist Tomogr. 1982;6:437-44. O´Donnell AE. Bronchiectasis. Chest. 2008;134:815-23. Vendrell M, de Gracia J, Olveira C, Martínez-García MA, Girón R, Máiz L, et al. Normativa SEPAR: diagnóstico y tratamiento de las bronquiectasias. Arch Bronconeumol. 2008;44:629-40. Es un error pensar que tras el tratamiento adecuado las bronquiectasias pueden regresar hasta desaparecer. Las bronquiectasias son una enfermedad crónica, irreversible y progresiva, salvo en raras ocasiones. El tratamiento no va encaminado a la curación sino al enlentecimiento de la progresión de la enfermedad y a la mejoría de los síntomas. www.jano.es | marzo 2010 09-pruDiad0019Bronquiect.indd 73 73 5/3/10 14:08:20