Curso dolor torácico
Anuncio

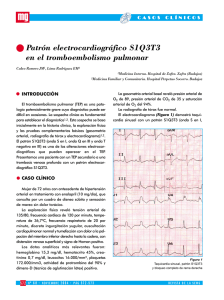
Curso dolor torácico 1. Mujer con dolor torácico y antecedentes de neumotórax 2. Dolor en región precordial 3. Dolor torácico, disnea y shock en una mujer de 29 años 4. Dolor torácico, fiebre y escalofríos 5. Dolor torácico con fiebre y síndrome tóxico en una mujer de 19 años 6. Dolor torácico recidivante en una mujer con factores de riesgo 7. Dolor torácico y disnea 8. Dolor torácico brusco con fiebre alta y mialgias en un varón de 34 años 9. Dolor torácico y pérdida de peso en un paciente fumador de 59 años 10. Varón de 52 años con dolor torácico intermitente en esfuerzo y en reposo Lección 7 Dolor torácico y disnea J. Klamburg i Pujol Jefe de Servicio de la Unidad de Cuidados Intensivos. Hospital de la Vall d´Hebron. Barcelona. CASO CLÍNICO V arón de 62 años de edad, no fumador, con un enolismo de 40 g de alcohol al día, sin alergias conocidas que acude a urgencias por dolor torácico y disnea. Como antecedentes patológicos presenta una hipoacusia bilateral y es portador de una prótesis auditiva en el oído izquierdo, un episodio de epistaxis hace 3 años, au- Residente (R): Con la información que aporta el médico que lo ha atendido en el domicilio, se trata de un paciente con un cuadro respiratorio de tipo infeccioso que cursa con dolor torácico y disnea. Staff (S): Sorprende que el paciente no refiera ningún otro episodio de disnea ni dolor torácico y que no haya requerido asistencia en urgencias con anterioridad por cuadros parecidos. R: Es un paciente no fumador que no cumple criterios de bronquitis crónica. Sin embargo, en el contexto de una infección de las vías respiratorias la aparición de disnea no es infrecuente. S: ¿Ha presentado fiebre, tos o expectoración? R: El paciente refiere los días anteriores a la consulta un cuadro orientado inicialmente como gripal, que ha cursado con fiebre, tos y algún esputo hemoptoico. Sin embargo, en el momento de consultar en urgencias está afebril. S: La enfermedad actual indica que el paciente ha presentado dolor torácico. Es otro dato importante. ¿Cuáles han sido las características del dolor? R: El dolor ha sido de instauración relativamente súbita, estando en reposo, localizado en el hemitórax derecho, de intensidad moderada, sin irradiaciones y relacionado con la respiración. El dolor se ha acompañado de afección del estado general y vegetatismo. S: Con estos datos, ¿qué valoración haces del dolor? R: La probabilidad que nos encontremos ante un síndrome coronario agudo es baja. A pesar de que el paciente presenta un factor de riesgo coronario, como la hipercolesterolemia, hay una serie tolimitado, e hipercolesterolemia que controla con dieta. Es remitido a urgencias por un episodio de dolor torácico y disnea, acompañado de la emisión de algún esputo hemoptoico. Refiere haber presentado un cuadro infeccioso de las vías respiratorias altas, por lo que ha seguido tratamiento antibiótico con cefixima y mucolíticos. de datos que no son sugestivos de cardiopatía isquémica. Los más destacables son las características del dolor y su localización en el hemitórax derecho, la ausencia de irradiación, la aparición en reposo sin episodios previos de dolor. La afección del estado general y el vegetatismo, si bien son comunes a muchos procesos patológicos, obligarían a descartar enfermedad coronaria. S: ¿Has pensado en otras posibilidades? R: Sí. La aparición de un dolor más o menos súbito acompañado de disnea, localizado en un hemitórax obliga a descartar la presencia de un neumotórax. Sin embargo, es más frecuente en individuos jóvenes y se recogen en ocasiones episodios previos. La exploración física y la radiografía de tórax serán fundamentales. S: Estamos de acuerdo. Estoy pensando en más entidades compatibles con el cuadro clínico. ¿Qué valor das a la infección de las vías respiratorias que había presentado el paciente los días anteriores? R: La presencia de una infección de las vías respiratorias podría orientar hacia dos entidades: una pericarditis aguda y una neumonía. La presentación del cuadro como dolor torácico relacionado con la respiración y con un cuadro infeccioso previo podría orientar hacia una pericarditis, si bien la localización y las características del dolor no son las más habituales. La neumonía cursa, en general, con fiebre alta, escalofríos, dolor torácico de características pleuríticas y se puede acompañar de disnea. En nuestro caso, a pesar de que el cuadro previo ha sido atribuido a un síndrome gripal y el desarrollo de una neumonía en estos casos es más frecuente, la ausencia de fiebre en el momento de la consulta en un paciente no inmunodeprimido ni sometido a tratamientos inmunosupresores hace poco probable el diagnóstico. S: Ante un dolor torácico brusco, ¿qué otras entidades deberíamos plantearnos? Dolor torácico y disnea J. Klamburg i Pujol TEP Sospechados Fatal Figura 1 Tromboembolismos pulmonares (TEP) diagnosticados1. Sintomatología más frecuente en el tromboembolismo pulmonar1 Porcentaje Disnea Dolor torácico Tos Dolor en las extremidades inferiores Hemoptisis Taquipnea Crepitantes Taquicardia Incremento del segundo tono Roce pleural Síncope Shock (9% de los tromboembolismos pulmonares masivos) 84 76 50 39 28 85 56 58 57 18 13 9 Factores de riesgo de tromboembolismo pulmonar Mayores Trombosis venosa profunda Inmovilización Traumatismos recientes Embarazo o posparto Obesidad Enfermedades congénitas cardíacas Bronquitis crónica (cor pulmonale) Uso de anticonceptivos Hiperlipidemia Colitis ulcerosa Enfermedades neoplásicas Enfermedades cardiorrespiratorias Insuficiencia cardíaca Diabetes Síndrome nefrótico Déficit congénitos de anticoagulantes Cirugía mayor Tromboembolismos pulmonares previos Edad superior a 40 años Menores Estrógenos orales Viajes prolongados en avión Catéteres venosos centrales R: Sobre todo aquellas que podrían comprometer la vida del paciente. Entre ellas, la disección de aorta. Aunque el paciente no es hipertenso, es una entidad a descartar, pero las características del dolor y el contexto de la presentación lo hacen improbable. También he pensado en un tromboembolismo pulmonar (TEP) dado que el inicio brusco del dolor se acompaña de disnea, y éstos son los dos síntomas iniciales más comunes1. S: Según el informe del traslado al hospital, la disnea se inicia el día que consulta. ¿Has podido averiguar la secuencia cronológica de la disnea? R: Aproximadamente el día 18 de febrero inicia el cuadro gripal. Posteriormente, el día 21 se añade disnea y el día 22 de febrero, ante la ausencia de mejoría y la emisión de algún esputo hemoptoico, consulta al médico de urgencias. S: ¿Hay algún antecedente de episodios similares? R: No. Entre sus antecedentes patológicos no se recoge ninguna consulta por disnea. Ya hemos comentado que no es fumador y que no cumple criterios de bronquitis crónica. S: Respecto al esputo hemoptoico, ¿qué información nos da la historia clínica? R: No hay historia de broncorrea ni infecciones de repetición que hagan pensar en la presencia de bronquiectasias. La tuberculosis pulmonar, aunque no se puede descartar, es poco probable dada la ausencia de datos epidemiológicos. Por otro lado, el carácter tan agudo del cuadro sólo podría corresponder a una neumonía tuberculosa grave; no parece ser éste el caso. El paciente no sigue ningún tratamiento anticoagulante, no tiene enfermedades hematológicas conocidas. El hecho de que el cuadro se inicie de forma aguda, la ausencia de un cuadro constitucional y que el paciente no sea fumador hace improbable la neoplasia pulmonar. La bronquitis aguda es la causa más frecuente de expectoración hemoptoica. El paciente refiere la presencia de tos y algún esputo hemoptoico sin expectoración y la fiebre se ha atribuido al cuadro gripal previo. Dado que en el momento de la consulta el paciente no presenta fiebre, ésta posibilidad es poco probable. Por tanto, estamos ante un enfermo con un cuadro gripal de 3 o 4 días de evolución que inicia una disnea progresiva y un dolor torácico acompañado de expectoración hemoptoica. S: Creo que es importante comentar que el cuadro de disnea coincide con el inicio de la movilización. ¿El paciente había estado encamado? R: Sí, según refiere, desde el día 17 al 20 ha permanecido en la cama a causa del cuadro gripal. El día 21 empezó a presentar disnea y el 22, al ir a trabajar, ésta se hizo más intensa, por lo que decidió acudir a urgencias. S: ¿Ha presentado dolor en las piernas? R: No. No sé si por 2 o 3 días de permanencia en la cama podemos estar hablando de inmovilización. S: La frontera entre inmovilización y actividad normal es difícil de delimitar. Es evidente que la inmovilización es uno de los factores de riesgo del TEP más frecuentes, sobre todo en personas mayores. S: ¿Cómo ha sido la exploración en el domicilio? R: Se han encontrado un paciente consciente, pálido, sudoroso, con cianosis acra. La auscultación cardíaca ha demostrado unos tonos cardíacos rítmicos sin soplos, taquicárdico a 140 lat/min. La presión arterial (PA) era de 110/60 mmHg. En la exploración respiratoria destacaba un paciente taquipneico a 44 rpm, con sibilantes diseminados en ambos campos pulmonares. S: ¿Cuál ha sido la actitud de la asistencia urgente en el domicilio? R: Se ha orientado inicialmente como un broncospasmo grave y se ha iniciado tratamiento con salbutamol nebulizado, oxigenoterapia y corticoides intravenosos. Se ha producido una mejoría relativa y se ha remitido al hospital. S: ¿Cómo era la pulsioximetría? R: La pulsioximetría inicial ha sido del 88% y con la administración de oxígeno a una concentración del 50% ha alcanzado el 94%. S: A su llegada a urgencias ¿qué destacarías de la exploración física? R: No hay grandes cambios respecto a la situación en el domicilio, excepto la constatación de una notable ingurgitación yugular, con reflujo hepatoyugular. Dolor torácico y disnea J. Klamburg i Pujol Figura 2a Figura 2b S: ¿Existe la posibilidad de taponamiento pericárdico? R: Efectivamente. Recuerdo que ésta es una posibilidad que nos habíamos planteado. S: ¿Había signos de trombosis venosa profunda? R: No. S: ¿Cuál es tu orientación del cuadro? R: Ante un dolor torácico y disnea en un paciente con una infección respiratoria previa la posibilidad de una pericarditis aguda con taponamiento pericárdico no se puede descartar. Por otro lado, creo que la ausencia de historia previa de enfermedad respiratoria, la aparición de disnea brusca con posterioridad a un período de inmovilización y una exploración física compatible con una sobrecarga de cavidades derechas son datos que orientan hacia la posibilidad que haya presentado una embolia pulmonar. Esta sospecha se ve reforzada si consideramos que el enfermo no tenía antecedentes de enfermedad cardíaca ni pulmonar. S: ¿Precisa ahora alguna actuación inmediata? R: El paciente está estable hemodinámicamente (PA mantenida de 110/60 mmHg) y con buena saturación de oxígeno (94% con FiO2 al 50%). S: ¿Y qué exploraciones has solicitado? R: Una gasometría arterial, una analítica con bioquímica, un hemograma y coagulación urgente y una radiografía de tórax. S: ¿Y qué resultados has obtenido? R: Los resultados han sido los siguientes. Analítica: bioquímica normal, AST 47, ALT 69. Coagulación: tiempo de protrombina de 60, TTP 33/32, fibrinógeno 2,5. Hemograma: leucocitos 17.000 (fórmula normal), serie roja normal, plaquetas 172.000. S: ¿Algún dato destacable? R: La discreta alteración de las pruebas hepáticas en un paciente sin antecedentes hace pensar que estamos en la fase inicial de un hígado de estasis por sobrecarga derecha, compatible con los dos diagnósticos más probables. Dolor torácico y disnea J. Klamburg i Pujol S: Me preocuparía en este momento de la estabilidad hemodinámica del paciente. ¿El paciente mantiene la presión? Paciente estable R: Sí. En el diagnóstico diferencial de un Ecocardiograma Gammagrafía paciente con disnea, dolor torácico y tendenurgente pulmonar cia a la hipotensión, la primera exploración a realizar es un ecocardiograma urgente. Confirmación Sin Otros Exclusión Sin Confirmación S: Me parece muy bien. El ecocardiograde TEP diagnóstico diagnósticos de TEP diagnóstico de TEP ma es particularmente útil para el diagnóstiEco-Doppler Arteriografía Otros co del TEP que cursa con inestabilidad hede las extremidades TC helicoidal diagnósticos modinámica. La sensibilidad y especificidad inferiores es baja pero es útil en la identificación del Confirmación Exclusión Otros Trombosis aumento de presiones en cavidades derede TEP de TEP resultados venosa chas. El ecocardiograma transesofágico puede demostrar directamente la presencia de Trombólisis Anticoagulación trombos en las arterias pulmonares y podría ser interesante su aplicación7. En nuestro caFigura 3 Actitud a seguir ante un paciente con sospecha de tromboembolismo pulmonar (TEP) maso, ¿qué datos refiere el ecocardiograma sivo2. transtorácico? R: La presencia de hipertensión pulmonar moderada y la ausencia de trombos en la aurícula. No evidencia S: Está disneico. ¿Cuál es el resultado de la gasometría arterial? R: Con FiO2 al 35%: pH 7,50, pO2 66, pCO2 27, bicarbonato derrame pericárdico. 23, EB 0,8, oximetría 92%. Está hipoxémico e hipocápnico. S: ¿Cuál sería el siguiente paso? S: Hemos comentado que la radiografía de tórax es fundamenR: Creo que ante la sospecha de embolia pulmonar y descartada la presencia de derrame pericárdico, solicitaremos una gammatal para obtener la silueta cardíaca y descartar otras causas. grafía pulmonar de ventilación-perfusión (fig. 3). R: La radiografía de tórax presenta una silueta cardíaca en el líS: En la actualidad, las exploraciones de imagen no se limitan a mite superior de la normalidad, con hilios prominentes. Su utilidad la gammagrafía. Recientemente, se han comunicado buenos resulen este caso radica en la identificación o no de derrame pericárditados con la utilización de la TC helicoidal. Algunas series presenco. Asimismo, en la existencia o no de condensaciones, atelectasias o neumotórax. En aproximadamente la mitad de las embolias pultan una sensibilidad y especificidad del 100 y el 96%, respectivamonares la radiografía de tórax es normal y, por tanto, apoyaría el mente, para la detección de trombos segmentarios o más proximadiagnóstico. No se observan imágenes de neumotórax, condensales, mientras que para los subsegmentarios la sensibilidad oscila ciones ni aumento de la silueta cardíaca. entre un 63 y un 83% y la especificidad entre un 85 y un 100%8. A S: ¿Y el ECG? igual especificidad, el hecho de que la TC disponga de mayor senR: El electrocardiograma presenta un ritmo sinusal de 120 por sibilidad que la gammagrafía pulmonar hace que algunos autores minuto y un bloqueo de rama derecha. Aunque éste es un hallazgo la consideren la exploración de primera elección9,10. Por el contrafrecuente en individuos sanos, en el contexto de este paciente derio, para otros autores la escasa sensibilidad la relega a un segundo beríamos atribuirle un valor significativo. Sería interesante conocer plano en el diagnóstico de TEP11. si lo presentaba con anterioridad. Destaca el patrón S1Q3T3 que, R: ¿La resonancia magnética (RM) podría ser de utilidad en un futuro próximo? si bien es infrecuente, apoya la sospecha clínica de embolia pulmonar. No hay signos de isquemia ni de pericarditis. Los cambios en S: Según estudios recientes la RM demuestra ser útil en la idenel ECG en el TEP suelen afectar al segmento ST, aunque son muy tificación de embolias segmentarias y lobares, pero no en las eminespecíficos2. (figs. 2a y b). bolias subsegmentarias de cuarta o quinta generación12. S: ¿Se ha determinado el D-dímero? S: ¿Administraremos anticoagulantes al paciente? R: Sí. El resultado ha sido superior a 1.000 µg/l. R: Sí. La sospecha es fundada y, una vez descartada la presencia S: Un valor del D-dímero inferior a 500 µg/l prácticamente desde derrame pericárdico y dada la ausencia de contraindicaciones, carta la presencia de un embolismo pulmonar, dado su alto valor creo que debemos administrar anticoagulantes. predictivo negativo3. Entre 500 y 1000 µg/l con toda probabilidad S: ¿Qué heparina utilizaremos? obliga a descartarlo. La controversia se establece en la actitud ante R: Hay mucha discusión respecto a este tema. Estudios recientes consideran las heparinas de bajo peso molecular igual de efecun D-dímero superior a 1.000 µg/l. tivas y más seguras y fáciles de administrar13, e incluso en casos seR: Creo que un D-dímero superior a 1.000 µg/l, con una sospeleccionados en los que se descarta una embolia pulmonar masiva cha clínica fundada de embolia pulmonar, no la descarta. se propone el tratamiento domiciliario14. Por tanto, en nuestro caS: Quiero insistir en que la sospecha clínica es más importante que una determinación analítica. Por otro lado, ¿qué papel ejerce so, dada la tendencia a la inestabilidad hemodinámica y la clara insuficiencia respiratoria, mientras llegamos al diagnóstico hemos la eco-Doppler en este caso? R: La eco-Doppler realizada no ha presentado alteraciones. Sin decidido inicialmente pautar heparina sódica intravenosa. embargo, actualmente se considera una exploración básica en el S: ¿Tenemos el resultado de la gammagrafía pulmonar de ventidiagnóstico del TEP y se incluye en todos los modelos clínicos de lación-perfusión? aproximación al problema4. R: Sí. Presenta defectos de perfusión extensos en el pulmón deS: Efectivamente. La prevalencia de la trombosis venosa prorecho, en el que únicamente persiste una perfusión en parte del funda en casos de sospecha de embolia pulmonar es de aproximalóbulo medio y el segmento posterobasal. Existen múltiples defecdamente un 18%, mientras que en casos probados de TEP alcanza tos de perfusión en el pulmón izquierdo que afectan al lóbulo suun 36-45%5,6. perior, parte de la língula y segmentos antero y laterobasales del Hipotensión Paciente inestable Dolor torácico y disnea J. Klamburg i Pujol lóbulo inferior. La exploración es compatible con un TEP extenso masivo. S: ¿Mantiene la estabilidad hemodinámica? R: Sí. Pero existe la sospecha de que haya presentado una nueva embolia. Nos podríamos plantear la administración de tratamiento fibrinolítico. ¿Estaría indicado en este caso? S: Las recomendaciones de un metaanálisis realizado por la Agencia de Evaluación de Tecnología Médica15 indican que el tratamiento trombolítico en el TEP a corto plazo no ha demostrado una reducción en la mortalidad ni en las recurrencias, mientras que está claramente asociado a un mayor riesgo de hemorragia, por lo que se desaconseja su uso rutinario en la práctica clínica habitual. Se desconocen sus efectos a largo plazo. Sin embargo, en el subgrupo que cursa con inestabilidad hemodinámica e insuficiencia respiratoria hay acuerdo en que dicho tratamiento podría ser utilizado16. S: ¿Has comentado el caso con la UCI? R: Sí. Ingresarán al paciente y, dada la inestabilidad hemodinámica y la hipoxemia persistente, se administrarán fibrinolíticos. S: Dado que en la actualidad se reconoce la existencia de un gran número de TEP no diagnosticados, especialmente en pacientes postoperados, creemos que tiene interés reproducir el siguiente esquema, según el cual sólo en un tercio de los casos los TEP sospechados se confirman, mientras que otros muchos casos de TEP permanecen sin diagnosticar1. Bibliografía 1. Ryu JH, Olson EJ, Pellikka PA. Clinical recognition of pulmonary embolism: problem of unrecognized and asymptomatic cases. Mayo Clin Proc 1998; 73; 873-879. 2. Corris P, Ellis D, Foley N, Miller A. Approach diagnosis of pulmonary embolism. Thorax 1997; 52 (Supl 4): 1-21. 3. Ginsberg JS, Wells PS, Kearn C et al. Sensitivity and specificity of a rapid Whole-Blood assay for D-Dimer in the diagnosis of pulmonary embolism. Ann Intern Med 1998; 129: 1006-1011. 4. Wells PS, Ginsberg JS, Anderson DR, Kearon C, Gent M, Turpie AG et al. Use of a clinical model for safe management of patients with suspected pulmonary embolism. Ann Intern Med 1998; 129: 997. 5. Van Rossum AB, Van Houwelingen HC, Kieft GJ, Pattynama PMT. Prevalence of deep vein thrombosis in suspected and proven pulmonary embolism a metaanalysis. Br J Radiol 1998; 71: 1260-1265. 6. Kearon C, Ginsberg JS, Hirsh J. The role of venous ultrasonography in the diagnosis of suspected deep venous thrombosis and pulmonary embolism. Ann Intern Med 1998; 129: 1044-1049. 7. Pavan D, Nicolosi GL, Antonini-Canterin F, Zanuttini D. Echocardiography in pulmonary embolism disease. Int J Cardiol 1998; 65 (Supl 1): 87-90. 8. Meyer G, Sors H. Contribution of spiral CT to emergency diagnosis of pulmonary embolism. Presse Med 1998; 27: 1482-1483. 9. Mayo JR, Remy-Jardin M, Müller NL et al. Pulmonay embolism: prospective comparison of spiral CT with ventilation-perfusion scintigraphy. Radiology 1997; 205: 447-452. 10. Grenier PA, Beigelman C. Spiral computed tomographic scanning and magnetic resonance angiography for the diagnosis of pulmonary embolism. Thorax 1998; 53 (Supl 2): 25-31. 11. Drucker EA, Rivitz SM, Shepard JA, Boiselle PM, Trotman-Dickenson B, Welch TJ et al. Acute pulmonary embolism: assesment o X f helical CT for diagnosis. Radiology 1998; 209: 235-241. 12. Gupta A, Frazer CK, Ferguson JM, Kumar AB, Davis SJ, Fallon MJ et al. Acute pulmonary embolism: diagnosis with MR angiography. Radiology 1999; 210: 353-359. 13. Simonneau G, Sars H, Charbonnier B, Page Y, Laaban JR, Azarian R et al. A comparision of low molecular-weight heparin with unfractioned heparin for acute pulmonary embolism. N Engl J Med 1997; 337: 663-669. 14. Wells PS, Kovacx MJ, Bormanis J, Forgie MA, Goudie D, Morrow B et al. Expanding eligibility for outpatient treatment of deep venous thrombosis and pulmonary embolism with low-molecular-weight heparin. A comparison of patient self injection with homecare injection. Arch Intern Med 1998; 158: 1809-1812. 15. Serra-Prat M, Aymerich M, Jovell E, Jovell AJ. Eficàcia i seguretat del tractament trombolític en el tromboembolisme pulmonar. Agència d’Avaluació Tecnològica Mèdica. Septiembre de 1998. 16. Dalen JE, Alpert JS, Hirsh J. Thrombolytic therapy for pulmonary embolism. Arch Intern Med 1997; 157: 2550-2556.