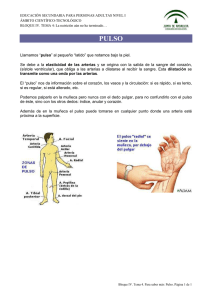
Tema 5: Preparación a la exploración médica. Constantes vitales
Anuncio

TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.1 TEMA 5: PREPARACIÓN A LA EXPLORACIÓN MÉDICA. CONSTANTES VITALES. 5.1.- PRINCIPIOS DE ANATOMÍA Y FISIOPATOLOGÍA DEL APARATO CARDIOVASCULAR Y RESPIRATORIO. A) APARATO CARDIOVASCULAR: El sistema circulatorio está constituido por el corazón, que es un dispositivo muscular que funciona como una bomba aspirante - impelente y los vasos sanguíneos que se caracterizan porque forman un sistema o red de tubos que componen un circuito cerrado por el que la sangre va desde el corazón a todo el organismo para retornar de nuevo al corazón. • ANATOMÍA: CORAZÓN: es un órgano muscular hueco, compuesto de cuatro cavidades y especializado en el bombeo de sangre hacia todo el organismo a través de los vasos sanguíneos. En adulto sano, pesa aproximadamente unos 300 gr. y se localiza en el mediastino, inmediatamente por detrás del cuerpo del esternón, por delante de la 5ª a la 7ª vértebras dorsales. Desde el punto de vista de su anatomía externa, el corazón presenta: - El vértice o punta: constituye el borde inferior, descansa sobre el diafragma y se dirige hacia el lado izquierdo del tórax. - La base: situada inmediatamente por debajo de la segunda costilla, constituye el borde superior y está formada por las aurículas. Se dirige hacia atrás. - Tres caras: derecha: formada por el ventrículo derecho; inferior: formada por los ventrículos derecho e izquierdo; izquierda: formada por el ventrículo izquierdo. El corazón está constituido por la pared cardíaca, las cavidades, las arterias, venas y nervios que se encargan de su riego sanguíneo e inervación. Está envuelto por el pericardio. La pared cardíaca tiene tres capas: - Endocardio: o capa interna. - Miocardio: o capa media, es la más gruesa y está formada por tejido muscular que es el responsable de los latidos cardíacos. - Epicardio: o capa externa. Las cavidades cardíacas: el corazón está dividido en dos mitades, derecha e izquierda, por un tabique. Cada una de estas mitades se compone, a su vez, de dos cavidades denominadas aurículas y ventrículos, respectivamente. Las aurículas son las dos cavidades superiores del corazón, una derecha y otra izquierda que están separadas entre sí por el tabique interauricular, de carácter muscular. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.2 Aurícula derecha Comunica con el ventrículo derecho a través del orificio auriculo-ventricular, cerrado por la válvula tricúspide (formada por tres valvas). En esta cavidad desembocan las venas cava superior e inferior, que son las colectoras de la sangre venosa de todo el cuerpo. Aurícula izquierda Comunica con el ventrículo izquierdo a través de otro orificio aurículo - ventricular, cerrado por la válvula mitral (sólo tiene dos valvas). En esta cavidad desembocan las cuatro venas pulmonares, encargadas de recoger la sangre arterial para llevarla al corazón. Los ventrículos son la cavidades inferiores del corazón. Están separadas entre sí por el tabique interventricular, de carácter muscular, más grueso que el que separa las aurículas. Ventrículo derecho Está en comunicación con la aurícula derecha a través del orificio aurículo - ventricular y con la artería pulmonar a través de un orificio que lo cierra, la válvula pulmonar que evita el retorno de la sangre hacia el ventrículo durante su fase de relajación: se encarga de llevar la sangre venosa a los pulmones. Ventrículo izquierdo Tiene mayor capacidad que el derecho y sus paredes son más gruesas. Se comunica con la aurícula izquierda a través del orificio aurículo - ventricular y con la arteria aorta por medio de un orificio provisto de una válvula aórtica. Evita el retorno de la sangre arterial hacia el ventrículo durante su fase de relajación. RIEGO E INERVACIÓN: Las arterias coronarias derecha e izquierda, ramas de la aorta ascendente, son las encargadas del riego sanguíneo de las aurículas y ventrículos. La inervación depende del sistema nervioso vegetativo. - VASOS SANGUÍNEOS: constituyen, junto con el corazón, el sistema circulatorio. Según su función, tamaño y constitución, se habla de arterias, venas o capilares. ARTERIAS: son los vasos que transportan la sangre desde el corazón a todos los tejidos del organismo. Se caracterizan por ser unos conductos elásticos, que se inician en los ventrículos y se reparten por todo el cuerpo. Suelen situarse en las partes más profundas, por lo que se relacionan directamente con los huesos. Por lo general, cada arteria va acompañada por dos venas y un nervio. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.3 Cuando las arterias disminuyen de calibre se denominan arteriolas. Desembocan directamente en los capilares. Todas las arterias del cuerpo tienen su origen en dos grandes troncos: 9 El sistema de la arteria aorta, que nace en el ventrículo izquierdo y lleva la sangre arterial a todo el organismo. 9 El sistema de la arteria pulmonar, que nace en el ventrículo derecho y lleva la sangre venosa a los pulmones para que se oxigene. CAPILARES: son conductos muy finos, interpuestos entre las arteriolas (arterias de pequeño calibre) y las vénulas (venas de pequeño calibre). Desempeñan un papel importante en el proceso de intercambio gaseoso y nutritivo, pues a través de su pared llega el oxígeno a las células de los tejidos, y se elimina el CO2 y los productos de desecho. VENAS: son los conductos que nacen en los capilares de los distintos órganos.. Se encargan de transportar la sangre venosa con CO2 hasta el corazón para que se regenere en los pulmones y pueda volver a ser puesta en circulación. Las vénulas parten de los capilares y son las venas de pequeño calibre que van aumentando progresivamente su diámetro hasta llegar al corazón. Sus paredes presentan la misma estructura anatómica que las arterias, pero su capa muscular es de menor grosor. A demás, a diferencia de las arterias, presentan a intervalos regulares unas válvulas que impiden el retroceso de la sangre. Su número es aproximadamente el doble que el de arterias, puesto que en general existen dos venas por cada arteria. El sistema venoso comprende dos grandes redes: • 9 Sistema venoso periférico o venoso general, encargado de recoger la sangre de todo el organismo y llevarla al corazón. 9 Sistema venoso pulmonar, formado por las cuatro venas pulmonares, encargadas de recoger la sangre oxigenada arterial de los pulmones y llevarla al corazón. FISIOLOGÍA: CICLO CARDÍACO: el corazón funciona como dos bombas conectadas en serie. Una de ellas situada en la porción derecha o ventrículo derecho, impulsa la sangre a través de los pulmones hacia la aurícula izquierda y desde aquí hacia el ventrículo izquierdo. Otra situada en la porción izquierda o ventrículo izquierdo impulsa la sangre a través de la circulación general hasta desembocar en la aurícula derecha y desde aquí hacia el ventrículo derecho. La sangre hace todo este recorrido gracias, básicamente, a la contracción cardíaca, aunque colaboran de manera importante los músculos del cuerpo y los pulmones. El ciclo cardíaco supone que las aurículas y los ventrículos funcionan como bombas intermitentes que dejan de bombear (diástole) para llenarse y dejan de llenarse (sístole) para vaciarse. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.4 Figura.- Ciclo cardíaco. Circulación mayor y circulación menor. CIRCULACIÓN SANGUÍNEA: la circulación de la sangre supone el movimiento de la masa sanguínea a partir del corazón para distribuirse por todo el organismo a través de arterias, capilares y venas, y retornar de nuevo al corazón. Pueden diferenciarse dos circuitos denominados circulación mayor o periférica (sistémica) y circulación menor o pulmonar. 9 CIRCULACIÓN MAYOR: se inicia en el ventrículo izquierdo. Al contraerse, el corazón expulsa un volumen determinado de sangre que pasa a la aorta (se cierra la válvula aórtica) y desde ésta se distribuye por todo el organismo. Como el corazón sigue latiendo, la sangre sigue avanzando gracias al impulso cardíaco hasta llegar a las áreas capilares donde se realiza el intercambio gaseoso (la sangre arterial aporta oxígeno y los elementos nutritivos a los tejidos y éstos eliminan el CO2 y los elementos de desecho). Inmediatamente, la sangre venosa inicia el retorno hacia el corazón partiendo de los capilares a través de las venas que, progresivamente, van aumentando de calibre hasta llegar a los grandes vasos (vena cava superior y vena cava inferior), para terminar desembocando en la aurícula derecha. 9 CIRCULACIÓN MENOR: se inicia en el ventrículo derecho y está sometida a los mismos efectos que la circulación mayor. Gracias a la contracción del ventrículo derecho, la sangre avanza, saliendo a través de la arteria pulmonar, y recorre un breve trayecto hasta llegar a los pulmones. Una vez allí, la sangre se oxigena (cede el CO2 y toma oxígeno que los pulmones obtienen mediante TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.5 la respiración), pasando de ser venosa a ser arterial (el proceso se realiza en el sistema capilar de intercambio de los alvéolos pulmonares), y regresa a través de las venas pulmonares a la aurícula izquierda, donde termina el circuito y se inicia la circulación mayor. PRESIÓN ARTERIAL: existe una relación directa entre la presión arterial y el volumen de sangre de las arterias, de forma que al aumentar el volumen, se produce un aumento de la presión arterial y a la inversa. Sobre la presión influyen activamente: El gasto cardíaco por minuto, que depende de: 9 El volumen de sangre expulsado en cada contracción o descarga sistólica. 9 La frecuencia cardíaca, que se define como el número de latidos por minuto (contracciones por minuto). Pero puede modificarse por estímulos (calor, frío, dolor), aumento de presión venosa, ejercicio, emociones, etc. Resistencia periférica: es la resistencia que oponen los vasos sanguíneos al flujo de la sangre. Está determinada por el roce de la sangre contra las paredes de los vasos y depende de las características de aquélla (viscosidad) y del diámetro interno de los vasos. MECANISMOS DE REGULACIÓN DE LA TENSIÓN ARTERIAL: Algunos de los mecanismos que el organismo humano posee para la regulación de la tensión arterial son: Renina angiotensina Cuando la presión arterial baja, los riñones liberan una enzima: renina, que estimula la activación de la angiotensina, la cuál provoca que los vasos sanguíneos se contraigan, aumentando su resistencia al paso de la sangre, con lo que se eleva de nuevo la tensión arterial. Aldosterona Cuando disminuye la tensión arterial, las glándulas suprarrenales producen una sustancia llamada Aldosterona, la cuál provoca que los riñones retengan sal, lo que estimula la retención de agua. El aumento de sal y agua implica un aumento del volumen de sangre, con lo que asciende la tensión arterial. Al descender la tensión arterial, la eliminación de agua y sal en los riñones Riñón y líquidos se hace menor. Esto hace que se retenga agua y sal, con lo que aumenta corporales el volumen de sangre y, como consecuencia, la tensión arterial. TÉCNICAS BÁSICAS DE ENFERMERÍA • TEMA 5. PAG.6 PATOLOGÍA MÁS COMÚN DE APARATO CARDIOVASCULAR: CORAZÓN: - Insuficiencia cardíaca: es la incapacidad del corazón para impulsar correctamente en el sistema arterial el aporte de sangre preciso para cubrir las necesidades de la circulación periférica. Esta disminución en el rendimiento del corazón puede deberse a: * Problemas en las válvulas cardíacas. * Trastornos graves del ritmo cardíaco * Insuficiencia del músculo cardíaco (miocardio) Cuando se habla en sentido general de la insuficiencia cardíaca se entiende como la insuficiencia del miocardio, en la que la debilidad de la musculatura ventricular produce una disminución de la expulsión de sangre del corazón en el sístole y también una disminución de la entrada de sangre en el corazón en la diástole, lo que aumenta la presión de la sangre en la red venosa. - Enfermedades de la coronarias: Como ya se dicho, las arterias coronarias derecha e izquierda, ramas de la aorta ascendente, son las encargadas del riego sanguíneo de las aurículas y ventrículos. Cuando estas arterias se ocluyen total o parcialmente, el músculo cardíaco deja de recibir un aporte suficiente de sangre y, por lo tanto, de oxígeno. Dentro de estas enfermedades hay que destacar: 9 Angina de pecho: es una insuficiencia de las arterias coronarias, de carácter agudo y que produce un dolor retroesternal, de carácter opresivo y que se puede extender a hombros, brazos (preferentemente hacia la izquierda) e incluso mandíbula, cuello y parte superior del abdomen. El dolor suele comenzar con el ejercicio y cesar con el reposo, dura aproximadamente 4 ó 5 minutos, para luego desaparecer. 9 - Infarto de miocardio: es la muerte del tejido celular del miocardio debida a una pérdida del riego sanguíneo. Se produce por una oclusión de las arterias coronarias ( placas de grasa o ateromas o trombos). Cursa con dolor en el tórax constante que no se alivia con el reposo, dura una media hora y su localización es similar a la de la angina de pecho. Puede producir también náuseas, vómitos, dificultad para respirar, palidez, sudor frío, ansiedad y debilidad. Shock: es un trastorno circulatorio repentino provocado por un desequilibrio entre el aporte y la demanda de oxígeno. Se llega a una disminución crítica y continua del riego sanguíneo de los tejidos, con disminución de oxígeno en las células, lo que produce alteraciones en los tejidos y en los órganos. Sus causas son múltiples y variadas, pueden tener su origen en: * Disminución del volumen sanguíneo por pérdida sangre externa o internamente. * Origen nervioso, el sistema nervioso produce una dilatación generalizada de los vasos sanguíneos. * Infecciones, que originan cambios en el funcionamiento del aparato cardiovascular. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.7 * Reacciones alérgicas, producen también una dilatación generalizada de los vasos sanguíneos. * Alteraciones cardíacas, el bombeo de sangre es inadecuado y se produce una disminución del riego sanguíneo de los tejidos. Cursa con disminución de la tensión arterial, pulsaciones rápidas, respiración rápida, piel fría, pálida, sed, orina escasa, disminución de la temperatura, irritabilidad, apatía y letargo. • HIPERTENSIÓN ARTERIAL: Se entiende por hipertensión arterial todo aumento crónico de la presión arterial media por encima de los valores normales /mayor de 140 / 90 mm Hg). Clasificación de la hipertensión: • 9 Primaria: es una de las enfermedades más frecuentes. En su aparición juegan un papel importante la herencia y la obesidad. Se acompaña de un aumento de la resistencia de la pared arterial. Cursa con dolor de cabeza, vértigos, nerviosismo, depresión, dolor precordial (delante del corazón), palpitaciones, dificultad respiratoria y aveces epistaxis (sangrado por la nariz). 9 Secundaria: generalmente va asociada a otras enfermedades o alteraciones de órganos. Cursa con los síntomas de la enfermedad desencadenante y con los específicos y con los específicos de la hipertensión arterial. VASOS SANGUÍNEOS: Arteriosclerosis: es un endurecimiento de la capa interna de las arterias, con pérdida de su elasticidad y estrechamiento de su luz. Se produce por acumulación de grasas en la capa interna de las arterias y alteraciones del flujo de sangre producidas por el tabaco o la ansiedad. Pueden verse afectadas todas las arterias del organismo. En general, produce signos de vejez prematura, agotamiento, lentitud de movimientos, somnolencia, vértigos e inseguridad. Aneurisma: es la dilatación anormal de la pared de los vasos sanguíneos. Afecta con mayor frecuencia a la arteria aorta y se desencadena, en la mayoría de las ocasiones, por la existencia de una arteriosclerosis. Inicialmente se presenta sin síntomas, pero a medida que se agranda la dilatación cursa con dolor muy agudo y síntomas derivados de la compresión y lesión de los tejidos vecinos a la dilatación. Tiene tratamiento quirúrgico. Trombosis venosa: es la oclusión de la luz venosa por la formación de coágulos. Afecta sobre todo a las extremidades inferiores. Si el trombo se origina sobre un foco inflamatorio de la pared de la vena, el proceso se denomina tromboflebitis. Si los coágulos presentan otra causa, hablamos de flebotrombosis. Si afecta a venas superficiales, produce dolor tras la presión y aumento de la temperatura a nivel local. Si afecta a venas profundas, produce muy pocos síntomas. Aparece con frecuencia en pacientes encamados. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.8 Varices: son dilataciones de carácter localizado, que afectan a las venas superficiales. Se localizan sobre todo en las extremidades inferiores. Cursa con sensación de fatiga y pesadez en las piernas, que empieza cuando se permanece mucho tiempo de pie y mejora al elevar las extremidades. Se pueden llegar a producir induraciones y úlceras. B) APARATO RESPIRATORIO: • ANATOMÍA: NARIZ. FOSAS NASALES: es la parte del aparato respiratorio que comunica con el exterior. Consta de dos partes: una externa, o nariz propiamente dicha, y otra interna, situada por encima del techo de la boca. El interior es hueco y está dividido por el tabique nasal en dos mitades, o fosas nasales, tapizadas por piel que sostiene los cilios (protectores de la nariz), necesarios para filtrar las partículas grandes del aire inspirado. En la parte lateral de cada fosa hay tres cavidades debidas a unas prolongaciones óseas que forman los cornetes (superior, medio e inferior), entre los cuales quedan unos estrechos canales o meatos (superior, medio e inferior). Al meato inferior se abre el conducto lacrimonasal. Toda la cavidad nasal desempeña un papel importante en el acondicionamiento del aire inspirado, incluido el control de temperatura y humedad, la supresión de polvo y organismos infecciosos, gracias a la existencia de cilios y la eliminación de moco. Colabora también en el sentido del olfato y de la fonación. LARINGE: es el órgano que comunica la faringe con la tráquea. Se denomina “caja de la voz” y está constituida básicamente por cartílagos y músculos. Consta de nueve cartílagos, tres pares (6) y tres impares: Epiglotis Está formada por un armazón de cartílago unido al tiroides y situado detrás de la raíz de la lengua y delante del orifico de entrada a la laringe. Tiroides Tiene forma triangular, está situado en la parte anterior del cuello; en el varón sobresale y constituye la llamada “nuez” o “manzana de Adán”. Cricoides Tiene forma de anillo de sello, su borde inferior señala la terminación de la faringe y la laringe y el principio del esófago y la traquea. Aritenoides Corniculados Cuneiformes Son los cartílagos pares, constituyen un total de seis y están encargados de sostener la cuerdas vocales. TRÁQUEA: es un tubo de unos centímetros que se extienden desde la laringe hasta los bronquios. Desciende por delante del esófago y al penetrar en el mediastino (espacio medio del tórax) se desvía ligeramente a la derecha y se divide en dos bronquios TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.9 principales, derecho e izquierdo respectivamente. Su función primordial es servir de vía de paso al aire en su entrada y salida de los pulmones. Está formada por anillos incompletos de cartílago BRONQUIOS: se localizan en el extremo inferior de la tráquea, a cual se divide para formar los dos bronquios principales: el derecho, corto, ancho y vertical, y el izquierdo, largo y estrecho. Están formados por anillos incompletos de cartílago. Cada bronquio principal, al entrar en los pulmones, se divide en ramas de menor calibre, los bronquios lobulares de los que parten los bronquios secundarios, que a su vez se ramifican formando los bronquiolos, y éstos a su vez van subdividiéndose en tubos de menor calibre (conductos alveolares) hasta terminar en los sacos alveolares, formando cúmulos de muchos alvéolos de tamaño microscópico. La tráquea, junto con los bronquios y sus ramificaciones, guarda semejanza en la forma con un árbol invertido, de ahí el nombre de árbol bronquial. Su función es semejante a la de la tráquea, pues sirven de paso al aire hacia los pulmones. En los alvéolos se realiza el intercambio de O2 y CO2 entre los capilares. Figura.- Aparato respiratorio PULMONES: son los órganos principales de la respiración. Están contenidos en la cavidad torácica y separados el uno del otro por el mediastino. Tanto los bronquios como los vasos pulmonares se extienden, respectivamente, desde la tráquea y el corazón, hasta los pulmones. El pulmón izquierdo está dividido, por medio TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.10 de una fisura oblicua, en dos lóbulos superior e inferior que contienen ocho segmentos, y el pulmón derecho está dividido por dos fisuras en tres lóbulos: superior, medio e inferior; que contienen diez segmentos. Los pulmones están revestidos por una membrana delgada y brillante denominada pleura, dividida en una capa externa, o pleura parietal, que reviste la pared torácica, el mediastino y el diafragma, y una capa interna o pleura visceral, unida al superficie de los pulmones. • FISIOLOGÍA DEL APARATO RESPIRATORIO: La respiración es la función mediante la cual el organismo introduce aire (oxígeno) en los pulmones (inspiración) y elimina CO2 (espiración), es decir, realiza un intercambio de gases. El control nervioso de la misma reside en una zona cerebral denominada bulbo raquídeo. Consta de dos fases, una de inspiración, durante la cual el tórax se expande, lo que nos permite contar el número de respiraciones por minuto (rpm) del paciente, y otra de espiración o de relajación de los músculos del tórax. A la respiración normal se le denomina eupnea y sus valores oscilan entre 12 y 18 rpm. Cuando se mide la respiración de un paciente, se debe valorar la frecuencia, el ritmo, la profundidad y la simetría de la misma. Frecuencia Número de respiraciones por minuto. El recién nacido tiene 30-40 rpm, en el primer año de vida hay 26-30 rpm y así van disminuyendo progresivamente hasta la edad adulta, donde los valores normales oscilan entre 12 y 18 rpm. Ritmo Sucesión de los movimientos inspiratorios y espiratorios. En condiciones normales no hay pausa entre unos movimientos y otros. Profundidad Cantidad de aire que entra y sale de los pulmones con los movimientos respiratorios (aproximadamente unos 500 cm3). Simetría Es la similitud de movimientos entre los dos pulmones. • PATOLOGÍA MÁS FRECUENTE DEL APARATO RESPIRATORIO: NARIZ: - Rinitis: es la inflamación superficial de la mucosa de la nariz, que produce una secreción de moco con pus causada por diferentes gérmenes, especialmente virus. Para que la enfermedad aparezca son necesarios condicionante como un enfriamiento brusco, la humedad o un medio ambiente con sustancias irritantes o alergizantes. Los síntomas más frecuentes son sensación de escalofrío, dolor de cabeza, estornudos, secreción acuosa por la nariz, obstrucción nasal y dificultad para el olfato. TÉCNICAS BÁSICAS DE ENFERMERÍA LARINGE: - TEMA 5. PAG.11 Laringitis: es la inflamación de la mucosa laríngea. Cursa con afonía, ronquera, picor, dolor y puede llegar a producir un espasmo de la glotis y un cuadro de asfixia (que se desencadena generalmente por las noches). Afecta con mayor frecuencia a niños. Forma parte de un cuadro catarral, sobre todo tras enfriamientos, por inhalación de sustancias irritantes o fatiga de la voz. BRONQUIOS: - Bronquitis: es una inflamación de la mucosa bronquial, caracterizada por ir precedida generalmente de rinitis, laringitis y acompañada de traqueitis. Las causas desencadenantes más comunes son los agentes infecciosos, el hábito de fumar, el clima, la contaminación del aire y la exposición al polvo. Cursa con tos seca que evoluciona a tos productiva (con mucosidad). En fases avanzadas los enfermos presentan un color pálido azulado y dificultad respiratoria. Generalmente es de carácter crónico, es decir se presenta al menos durante tres meses al año y, por lo menos, en dos años sucesivos. - Asma bronquial: es una obstrucción generalizada, reversible, que afecta a la parte baja de la vías respiratorias, debido a un estrechamiento de las vías aéreas y que ocasiona un cuadro de dificultad respiratoria. Generalmente se produce por alergias o infecciones de vías respiratorias. Cursa con dificultad respiratoria, sibilancias (“pitos”), tos con esputos, fiebre y respiración rápida. El cuadro puede tener una duración variable, según la cual hablamos de: * Crisis asmática: es de escasa intensidad y duración (menos de una hora). * Ataque asmático: dura entre una hora y un día. * Estado asmático: dura más de 24 horas. PULMONES: - Enfisema pulmonar: es el agrandamiento irreversible de los espacios aéreos alveolares con destrucción de los tabiques interalveolares, lo que ocasiona una pérdida de la elasticidad pulmonar. Sus principales desencadenantes son. El consumo de tabaco, las infecciones bronquiales y la inhalación de sustancias químicas. Cursa con dificultad respiratoria al esfuerzo, tos, respiración rápida y color azulado de la piel (cianosis). - Neumonía: es la inflamación aguda o crónica de los pulmones, que afecta básicamente a la cavidad alveolar. Ocasionada por gérmenes como el neumococo, estafilococo y el estreptococo. Cursa con tos acompañada de esputos, escalofríos, fiebre, dolor en el tórax, pulso rápido y dificultad respiratoria. - Cáncer de pulmón: es, junto con el cáncer de estómago, uno de los más frecuentes en los varones. Su causa principal es el tabaco. Hay una relación directa entre la mortalidad por cáncer de pulmón y el número de cigarrillos fumados diariamente. Por lo general no produce síntomas y puede estar durante años en estado silencioso, y así cuando se diagnostica, es ya un proceso irreversible. - Pleuritis: es una inflamación de la pleura, que puede ir acompañada de un derrame (pleuritis exudativa) o no (pleuritis seca). Se produce generalmente por infecciones. Los síntomas más frecuentes son dolor relacionado con la TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.12 respiración, sensación de opresión en el lugar de la inflamación, y alteraciones respiratorias. 5.2.- EXPLORACIÓN MÉDICA. 5.2.1.- PREPARACIÓN DEL MATERIAL: La zona destinada a la exploración debe constar de: - Lavabo con jabón y antisépticos para el lavado de manos y del instrumental - Termómetro - Bateas - Báscula - Depresores linguales - Tallímetro - Estetoscopio - Camilla de exploración - Esfigmomanómetro - Luces auxiliares - Martillo de reflejos - Negatoscopio - Oftalmoscopio - Cubo de residuos - Otoscopio - Mesa auxiliar para instrumental - Rinoscopio - Taburete - Guantes desechables - Linterna - Sabanillas Figura.- Material general de exploración médica. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.13 MANEJO DEL MATERIAL ESTÉRIL: El empleo de los instrumentos estériles lleva una técnica que se va adquiriendo con el tiempo, con la práctica y el adiestramiento. a) Se debe tener en cuenta que un equipo estéril dejará de serlo en el momento en que se toque con los dedos desnudos. Por tanto deberán ser manejados con guantes estériles o con pinzas. Estas pinzas deberán estar inmensas en solución antiséptica de forma continua. b) Las pinzas se tomarán con la mano sacándolas del frasco en dirección vertical, teniendo cuidado de que la punta no toque las paredes del recipiente. c) Si al abrir un recipiente que contiene material estéril, se necesita soltar la tapa, ésta deberá quedar boca arriba, con la cara externa descansando sobre la superficie de la mesa. d) Para abrir un paquete estéril no debemos tocar la parte interna de éste, sino abrirlo por etapas. Los paquetes comerciales que contienen material estéril se abren al romper un extremo o al desdoblarlo. Si se quiere pasar ese material estéril sobre zonas estériles se puede hacer. - Lanzando este material sobre la zona sin tocarla - Sacándolo mediante pinzas estériles sin tocar el envoltorio. e) Para pasar una gasa o algodón a otra persona, se deberá ofrecer éste cogido por la punta para que otra persona lo coja de igual modo, sin que una pinza toque la otra. f) Para pasar un instrumento estéril a otra persona, lo cogeremos por la punta con una pinza estéril, o con guantes de modo que ofrezcamos a la otra persona la parte del mango o la empuñadura del instrumento. 5.2.2.- PREPARACIÓN DEL PACIENTE. POSICIONES ANATÓMICAS: Ante la exploración de un enfermo hemos de tener en cuenta: - Preparar lo necesario para el examen. - Preparar al enfermo física y psíquicamente. Durante el examen: el auxiliar de clínica ayudará al enfermo a colocarse en la posición pedida por el médico, tendrá en cuenta su pudor, evitará que se refríe, se prestará a atender al médico y a pasarle a tiempo todos los objetos que reclame. Después del examen médico. Anotará las prescripciones: - Reinstalará al enfermo, lo cubrirá. - Le dará seguridad si se inquieta por su estado. - Pondrá en orden todo lo utilizado en la exploración. TÉCNICAS BÁSICAS DE ENFERMERÍA • TEMA 5. PAG.14 POSICIONES ANATÓMICAS: Se emplean para facilitar la exploración del paciente, su tratamiento, la prevención de lesiones consecutivas a la inmovilidad, y su comodidad cuando está encamado. Para cada posición, según el objetivo, se adoptarán diferentes medidas, como la colocación de accesorios (almohadas, cojines, etc.). Entre ellas se pueden destacar: A) DECÚBITO SUPINO O DORSAL: El paciente está tumbado sobre la espalda, con los brazos y las piernas extendidos y próximos al cuerpo, en un plano paralelo al suelo. Se emplea en las exploraciones médicas, en el postoperatorio, en la estancia en cama, y como parte de un plan de cambios posturales. En estas últimas situaciones pueden colocarse almohadas o cojines en distintas zonas del cuerpo del paciente para favorecer su alineamiento. Bajo el cuello y los hombros, para evitar la hiperextensión del cuello. Bajo el tercio inferior del muslo, para elevar el hueco de la rodilla. Bajo la parte inferior de las piernas, para elevar los talones. Además se puede favorecer la comodidad del paciente: Bajo la zona lumbar (con un pequeño cojín), para mantener la curvatura de la columna. Una toalla enrollada lateralmente bajo las caderas y muslos, lo que evita la rotación externa del muslo. En algunas ocasiones habrá que colocar una tabla en los pies u otro accesorio que los mantenga en una posición correcta si extender demasiado. B) DECÚBITO PRONO O VENTRAL: El paciente está tumbado sobre el abdomen, en un plano paralelo al suelo, con la piernas extendidas y la cabeza girando a un lado. Los brazos pueden estar extendidos a lo largo del cuerpo, o flexionados y colocados a ambos lados de la cabeza. Se emplea en pacientes operados de la zona dorsal, en exploraciones, para la estancia en la cama y como parte del plan de cambios. Para facilitar la comodidad del paciente, pueden emplearse almohadas: Bajo la cabeza Y de manera opcional, un pequeño cojín bajo el diafragma, para evitar una presión excesiva en las mamas en las mujeres, y para facilitar la respiración. Bajo el tercio inferior de las piernas, para disminuir el rozamiento en los dedos de los pies. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.15 C) DECÚBITO LATERAL: El paciente está tumbado sobre un lateral de su cuerpo, en un plano paralelo al suelo. Su espalda está recta. Los brazos están flexionados y próximos a la cabeza. La pierna inferior está en extensión o ligeramente flexionada, y la superior permanece flexionada por la cadera y rodilla. Se emplea en técnicas como la administración de enemas, higiene o masajes, en la estancia en cama y dentro del plan de cambios posturales, para lo que conviene colocar almohadas: Bajo la cabeza, para favorecer el alineamiento. Bajo el brazo superior, para elevar el brazo y el hombro. Bajo el muslo y la pierna superior, para elevar la pierna y la cadera. Detrás de la espalda, para mantener una buena alineación. D) SIMS O SEMIPRONA: Es una posición intermedia entre el decúbito prono y el decúbito lateral. En ella la cabeza está ladeada, el brazo inferior está extendido hacia atrás y ligeramente separado del cuerpo, y el brazo superior está flexionado y próximo a la cabeza. La pierna inferior está semiflexionada por la rodilla, y la superior flexionada por la cadera y la rodilla. Se emplea para facilitar algunas técnicas de enfermería (administración de enemas), en pacientes inconscientes, y como posición alternativa en el plan de cambios posturales. En este caso, se colocarán almohadas: Bajo la cabeza. Bajo el hombro y la parte superior del brazo. Bajo el muslo y la parte superior de la pierna. E) FOWLER: El paciente permanece semisentado, con las rodillas ligeramente flexionadas. El respaldo de la cama, al adoptar esta posición, forma un ángulo de 45º. La posición de Fowler alta es aquella en la que la cabecera dela cama está elevada 90º respecto de los pies, y la de semi - Fowler aquella en la que la elevación es de 30º. Se emplea en pacientes con problemas cardíacos o respiratorios para facilitar actividades como comer o leer y como cambio postural. Pueden colocarse almohadas para favorecer la acomodación: Detrás del cuello y los hombros. Detrás de la zona lumbar. Bajo los antebrazos y las manos, para evitar la tensión en los hombros y sujetar los brazos y las manos, si el paciente no los utiliza. Debajo y a los lados de la parte superior de los muslos. Bajo el tercio inferior de los muslos. Bajo los tobillos, para elevar los talones. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.16 F) TRENDELEMBURG: El paciente permanece tumbado en decúbito supino sobre la cama o camilla, en un plano oblicuo de 45º respecto al suelo, con la cabeza más baja que los pies. Se emplea, principalmente, para el tratamiento quirúrgico de los órganos situados en la pelvis, y ante bajadas de tensión arterial u otras situaciones que requieran un buen aporte sanguíneo cerebral. G) ANTITRENDELEMBURG O MORESTIN: Es una posición similar a la anterior, con la diferencia de que en ésta la cabeza permanece más elevada que los pies, mientras el paciente descansa en un plano inclinado de 45º respecto al suelo. Está indicada en problemas respiratorios, digestivos, etc. H) ROSER: El paciente está tumbado sobre el dorso de su cuerpo, con la cabeza colgando y sus hombros coinciden con el extremo superior de la superficie de apoyo. Los brazos se mantienen extendidos a lo largo del cuerpo. Puede emplearse en exploraciones, en intervenciones quirúrgicas y en algunas actividades de enfermería, como el lavado del pelo del paciente encamado. I) GINECOLÓGICA: La paciente está tumbada sobre su espalda, con los brazos extendidos a lo largo del cuerpo, las piernas flexionadas y las rodillas separadas. Si se adopta sobre la cama, los pies se apoyan sobre el colchón.. La mesa ginecológica consta de unos soportes o estribos en los que se apoyan las piernas o talones de la paciente.. Se emplea en exploraciones e intervenciones ginecológicas, partos, técnicas de enfermería (lavados genitales, sondaje de la vejiga, etc.). J) GENUPECTORAL O MAHOMETANA: El paciente se apoya sobre sus rodillas, con el tronco inclinado hacia delante, los brazos cruzados sobre la superficie de apoyo y la cabeza sobre ellos. Se emplea en exploraciones rectales. En estas últimas posiciones debe prestarse especial atención al paciente para evitar su malestar. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.17 Figura.- Posiciones más frecuentes. 5.2.3.- SOMATOMETRÍA: A) TALLA: Es necesario distinguir entre longitud y talla. Hasta los dos años debe medirse la longitud, haciéndolo en una mesa de medida, manteniendo al niño en decúbito supino. Es precisa la colaboración de dos personas: mientras una mantiene fija la cabeza con dos manos contra el soporte fijo del aparato de medida, de tal manera que el plano imaginario trazado entre los TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.18 conductos auditivos externos y bordes externos de la abertura de los párpados, forme un plano perpendicular al de mesa, la segunda persona, tracciona los pies y presiona las rodillas sobre la mesa, con objeto de lograr la extensión de las extremidades inferiores, ajustando el tope móvil a la planta de los pies. Después de los dos años, es conveniente efectuar la medida en bipedestación, es decir, la talla. Para efectuar la medición, la persona debe adosarse totalmente al plano posterior del aparato medidor, con los pies juntos y el plano, citado anteriormente formado por los conductos auditivos y la abertura de los párpados, paralelo al suelo. El explorador extenderá el cuello y manteniendo una ligera presión hacia arriba del cráneo, sin permitir que los talones se separen del suelo; descenderá el plano móvil hasta que contacte con la cabeza. La lectura debe ser precisa para evitar errores que conlleven actuaciones médicas innecesarias. B) PESO: No tiene la importancia de la talla para valorar el crecimiento, pero es fundamental para valorar el estado nutritivo. Mayor valor que las cifras absolutas de peso tienen aquellos índices que relacionan el peso con la talla. De ellos, el índice de sobrepeso: relación del peso del individuo para la edad talla, respecto a los valores normales, es el más conocido. El peso se controla mediante básculas. Hasta los dos años se pesa al niño acostado en una báscula infantil, la cuál suele tener una gran precisión, ya que interesa saber la variaciones del peso en gramos. Es conveniente pesar al bebé durante el primer año de vida, todas las semanas, el mismo día de la semana, a ser posible a la misma hora y en la misma báscula. A partir del año de vida se puede pesar al niño una vez al mes y, a partir de los dos años bastará con pesar al niño dos o tres veces al año. Desde los dos años de edad, el niño se pesará, igual que los adultos, en una báscula de pie; ya que interesa más las variaciones en kilos de peso, que en gramos. C) SEGMENTOS: La talla del individuo depende de la longitud de la columna vertebral y de las extremidades inferiores. Puede ser de utilidad determinar las medidas de los segmentos superior e inferior, para valorar algunos cuadros que conllevan crecimientos no armónicos. El segmento superior se obtiene midiendo a la persona sentada, o restando a la talla el segmento inferior. A los niños menores de dos años no se les puede medir sentados, por lo que lo que se mide es la distancia entre el vértice superior de la cabeza y el final del coxis. El segmento inferior es la distancia entre el borde superior del pubis y el suelo. D) PERÍMETROS: la palabra perímetro significa medir alrededor. Se valoran tres perímetros básicos: el perímetro craneal, el perímetro torácico y el perímetro abdominal. El primero es el de mayor importancia, ya que es una forma indirecta de valorar el crecimiento cerebral. A continuación, se describe la forma correcta de realizar estas mediciones: Perímetro craneal: pasando el metro por el borde superior de los pabellones auriculares, a la altura de los arcos supraciliares (cejas). Perímetro torácico: pasando el metro a la altura de las mamilas. Perímetro abdominal: pasando el metro a la altura de la cicatriz umbilical. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.19 E) PLIEGUE CUTÁNEO: Se mide con un compás especial de precisión, pellizcando la piel abarcando el panículo adiposo subcutáneo. Sirve para valorar el estado nutritivo según el grosor de dicho panículo adiposo. Se pude medir en varias regiones corporales como la occipital o la dorsal. F) DIÁMETROS: Son dos los que se miden principalmente: Diámetro biacromial: distancia entre un hombro y otro, tomando como referencia el relieve que hace en cada hombro el acromión o borde superior distal de la clavícula. Diámetro bicrestal: distancia entre una cadera y la opuesta. Tomando como referencia las espinas ilíacas o relieves superiores laterales de los coxales o huesos de la cadera. En el tipo masculino predomina el diámetro biacromial sobre el bicrestal, mientras que en el tipo femenino ocurre al contrario. G) VALORACIÓN DE LA MADURACIÓN ÓSEA: La calcificación de los hueso se inicia en el 5º mes de vida fetal, en la clavícula, huesos del cráneo, huesos largos y en la columna vertebral. Los primeros puntos de osificación que aparecen después del nacimiento son los “huesecillos” de la muñeca. El mejor índice del crecimiento general es la edad ósea, que se determina por examen radiológico y se basa en: - Número y tamaño de los núcleos de osificación. - Tamaño, forma, densidad y nitidez del contorno de las extremidades de los huesos. Los datos obtenidos se comparan con estudios estandarizados de la edad ósea, siendo así posible calcular el crecimiento esquelético. En niños de hasta 18 meses es muy importante valorar el aspecto de las fontanelas. 5.3.- TOMA DE CONSTANTES VITALES: PULSO, RESPIRACIÓN, TEMPERATURA Y TENSIÓN ARTERIAL. A) MEDIDA DEL PULSO: El pulso es el latido que se aprecia al comprimir con los dedos una arteria. La sangre es bombeada por el corazón al contraerse. Cuando la sangre avanza por las arterias, se produce una expansión en la pared arterial que se puede percibir en los dedos del que explora y se denomina pulso. Hay tantas pulsaciones como contracciones cardíacas. La frecuencia del pulso es el número de pulsaciones por minuto. La frecuencia normal es de 60 a 80 pulsaciones por minuto. Por debajo de esa cifra se produce bradicardia o pulso lento. Cuando las pulsaciones suben por encima de 100 por minuto se produce taquicardia. De 80 a 90 pulsaciones por minuto se considera pulso acelerado. Las emociones, comidas y ejercicio físico elevan el valor del pulso sin que por ello existan alteraciones, sino que es un mecanismo de adaptación ante distintas situaciones. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.20 El ritmo del pulso indica la regularidad de los latidos. El pulso normal es rítmico, es decir, las pulsaciones se producen a intervalos regulares. La amplitud del pulso indica el volumen de sangre expulsado por el corazón en una contracción. El pulso débil se percibe como una propagación del pulso mal definida. Si el pulso no puede palparse o escucharse, se dice que es imperceptible. El pulso rebotante es aquel en el que ocurre una propagación mayor de lo normal que luego desaparece rápidamente. • ZONAS DONDE SE PUEDE TOMAR EL PULSO: El pulso se toma por palpación en las zonas del cuerpo donde se hallan las arterias del cuello, cabeza y extremidades. Las arterias donde se suele tomar el pulso son las siguientes: Arteria radial, que se encuentra en la cara anterior de la muñeca: El pulso se toma en el lado del dedo pulgar y comprimiendo sobre el hueso radio. Arteria humeral, situada en la cara anterior del brazo, a la altura de la flexura del codo y por encima del hueso húmero. Arteria temporal, que se encuentra por encima del hueso temporal por delante de la oreja y detrás de la ceja. Arteria carótida, situada a ambos lados del cuello en su cara anterior. Arteria femoral, situada hacia la mitad de la ingle. Arteria pedia, que se encuentra en el dorso del pie, sobre la línea que transcurre entre el primero y segundo dedos. Arteria poplitea, que recorre los músculos del muslo en la región de la rodilla. El pulso central o apical es el pulso que se toma directamente en el corazón. Para ello se coloca el estetoscopio en el quinto espacio intercostal, aproximadamente debajo del pezón izquierdo en el varón, en la mujer varía según el tamaño de la mama. El pulso se percibe en el estetoscopio al golpear el corazón contra la pared torácica cada vez que se contrae. El pulso apical - radial debe ser tomado por dos enfermeros. Uno de ellos toma los latidos percibidos en la arteria radial, mientras que el otro cuenta los latidos apicales del corazón. Esto se realiza durante un minuto. En estado de salud, los dos números coinciden. Si no ocurre así, esta discordancia indica alguna enfermedad, puesto que algunos latidos del corazón no llegan a la arteria radial. La diferencia entre el pulso apical y el radial se llama déficit de pulso. • TÉCNICA PARA TOMAR EL PULSO RADIAL: El enfermo ha de estar sentado, en posición de reposo y con el brazo extendido y relajado. Nunca se tomará el pulso con el dedo pulgar, ya que se puede percibir el propio latido, en lugar del latido del paciente. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.21 a) se toma la muñeca del enfermo con los dedos índice, medio y anular, y se comprime la arteria radial mediante una ligera presión contra el hueso. La palpitación que se siente es el pulso. b) El pulso se toma durante 30 segundos. El número de pulsaciones que se han percibido durante ese tiempo se multiplicará por 2 para obtener el número de pulsaciones por minuto. c) Si al tomar el pulso se observa una alteración en el ritmo, será necesario hacer un nuevo recuento durante un minuto.. También se hará otro recuento del pulso central o apical. Figura.- Zonas donde se toma el pulso. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.22 Figura.- Procedimiento para tomar el pulso radial. B) MEDIDA DE LA RESPIRACIÓN: Durante la inspiración, el tórax se expande, lo que sirve para contar el número de respiraciones. La respiración normal se denomina eupnea. El número normal de respiraciones en el adulto es de 12 a 18 por minuto. Valores por encima de esa cifra reciben el nombre de taquipnea. Si la cifra es inferior, recibe el nombre de bradipnea. La ausencia de respiración recibe el nombre de apnea. La respiración trabajosa y difícil se denomina disnea. Al contar el número de respiraciones se debe anotar también si se producen con facilidad o trabajosamente, o si la respiración es superficial o profunda. Es de gran interés apreciar si se producen ruidos en la respiración. Por ejemplo, la respiración jadeante se acompaña unos silbidos llamados jadeos. Si se aprecian ruidos de burbujeo en los alvéolos o en los bronquios, se utiliza el término de estertores. Se tendrá también en cuenta si la respiración es torácica o abdominal. • TÉCNICA PARA TOMAR LA RESPIRACIÓN: El enfermo no debe darse cuenta de que se le está observando la respiración, porque entonces respiraría mucho más deprisa. A un niño no se le puede contar las respiraciones cuando está llorando. Se espera a que se calme. Si está dormido, es mejor no despertarle. a) Se le coge la muñeca del enfermo como si se le fuera a tomar el pulso, colocándola sobre el tórax del mismo con el fin de poder percibir las expansiones torácicas que el enfermo realiza al respirar. b) Se mira el reloj y, durante un minuto, se cuentan todas las expansiones que se produzcan. c) El resultado se anota en un cuaderno de control o en la misma gráfica del enfermo. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.23 Figura.- Procedimiento para tomar la frecuencia respiratoria. C) MEDIDA DE LA TEMPERATURA: El control de la temperatura lo lleva a cabo una zona del cerebro. En el ser humano se considera temperatura normal la que oscila entre 36 y 37ºC. Cifras inferiores a 36ºC reciben el nombre de hipotermia. De 37´1ºC a 37´9ºC, se considera febrícula o décimas de fiebre. Por encima de 38ºC se habla de hipertermia o pirexia. La temperatura se mide con el termómetro clínico, que consta de una escala graduada de 35 a 42ºC y un depósito en el que se aloja el mercurio. Basta con mirar en la escala el lugar hasta donde ha ascendido el mercurio para conocer la cifra de temperatura. Figura. Termómetro clínico. • NORMAS GENERALES PARA TOMAR LA TEMPERATURA: 1. En el hospital, cada enfermo deberá tener su propio termómetro. 2. Los termómetros, una vez lavados y secados, se guardarán en un recipiente desinfectado. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.24 3. No es adecuado guardar los termómetros en un vaso con algodón y alcohol; puede ser una forma de transmisión de enfermedades. 4. El mercurio de termómetro debe estar por debajo de los 36ºC antes de ponérselo al enfermo. 5. Al terminar de tomar la temperatura, se lavará el termómetro y se introducirá en el desinfectante. 6. Si se realizan varias tomas de la temperatura, se deben ir anotando en un cuaderno o gráfica de temperaturas. 7. Si hay duda en la lectura del termómetro, se debe volver a tomar la temperatura. 8. La temperatura se debe tomar al menos dos veces al día; por la mañana y por la tarde. Existen casos en los que, por orden del médico, se tomará más a menudo. Nunca se tomará después de las comidas. • TÉCNICA PARA TOMAR LA TEMPERATURA: a) Extraer el termómetro de la solución desinfectante y secarlo con una gasa estéril. b) Comprobar que la columna de mercurio se encuentra por debajo de los 36ºC. Si no es así, descenderla sujetando el termómetro con los dedos índice y pulgar por la zona opuesta al depósito de mercurio y agitándolo suavemente. c) Colocar el termómetro en la zona del cuerpo elegida y esperar el tiempo necesario. d) Pasado el tiempo, coger el termómetro y limpiarlo con una gasa o un algodón. e) Leer la temperatura y anotarla. Nunca se dirá la temperatura al enfermo sin la autorización del médico o la enfermera. f) lavar el termómetro con agua y jabón e introducirlo en su recipiente con desinfectante que debe cubrir la mayor parte de la escala del termómetro. La temperatura se puede tomar en la boca, la axila y el recto. I.- TEMPERATURA BUCAL: para tomar la temperatura en la boca se deben seguir los siguientes pasos: 1. Colocar el termómetro en la boca debajo de la lengua y a un lado de la boca. 2. Pedir al enfermo que no sujete el termómetro con los dientes, sino con los labios, para evitar que se rompa. 3. Esperar de 4 a 6 minutos, leer la temperatura y anotar el dato. 4. Este método está contraindicado en los enfermos inconscientes, niños y enfermos agitados y con temblores. II.- TEMPERATURA AXILAR: la técnica para tomar la temperatura en la axila es la siguiente: 1. Comprobar que la axila está seca. Si no es así, se debe secar, ya que la humedad puede falsear el dato. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.25 2. Situar el termómetro en el pliegue axilar, colocando el antebrazo cruzado sobre el tórax. El termómetro ha de estar en contacto directo con la piel. 3. Esperar 6 ó 7 minutos, leer la temperatura y anotar el dato. 4. No se debe tomar la temperatura axilar si hay inflamación local en las axilas. Figura.- Procedimientos para tomar la temperatura axilar. III.- TEMPERATURA RECTAL: la toma de la temperatura en el recto está limitada a niños, lactantes y enfermos inconscientes. La técnica es la siguiente: 1. Colocar al enfermo de lado o tendido boca abajo. 2. Lubricar el termómetro con vaselina para no irritar la mucosa rectal y para no provocar el reflejo de la defecación.. Nunca se introducirá la punta del termómetro en el tubo de vaselina; ésta se debe aplicar en el termómetro con una gasa. 3. Introducir el termómetro en el ano unos 3 cm. aproximadamente y mantenerlo durante 4 ó 5 minutos. 4. Sacar el termómetro y limpiarlo cuidadosamente, desde el extremo hacia el depósito de mercurio. Esta temperatura es 0´5 ºC más alta que la temperatura axilar; por ello se debe descontar este medio grado al anotarlo en la gráfica, o especificar que se trata de temperatura rectal. La toma de temperatura rectal está contraindicada en enfermos con inflamación del recto, hemorroides o que hayan sufrido cirugía rectal. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.26 Figura.- Colocación del termómetro en la cavidad bucal. Figura.- Procedimientos para tomar la temperatura rectal TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.27 D) MEDIDA DE LA TENSIÓN ARTERIAL: La tensión arterial (T.A.) es la presión que la sangre ejerce en el interior de las arterias. La tensión arterial se mide en milímetros de mercurio (mm de Hg) y puede ser sistólica o máxima y diastólica o mínima. - La tensión sistólica o máxima se produce durante la sístole. Suele ser de 140 a 120 mm de Hg. - La tensión diastólica o mínima se produce durante la diástole. Suele ser de 80 a 60 mm de Hg. La tensión arterial normal recibe el nombre de normotensión. La tensión con un valor por encima del normal se denomina hipertensión arterial, y el enfermo que la padece se denomina hipertenso. La tensión por debajo de los valores normales se llama hipotensión arterial, y el enfermo que la presenta se denomina hipotenso. Entre las causas que pueden elevar la tensión arterial se pueden citar: emociones, ansiedad, ejercicio físico, exceso de sal en la dieta, excitantes (café, té), tabaco, enfermedades del corazón o de los riñones... Entre las causas que pueden disminuir la tensión arterial se pueden nombrar: deshidratación por diarreas o vómitos, quemaduras extensas, hemorragias... • TÉCNICAS PARA TOMAR LA TENSIÓN ARTERIAL: La tensión arterial se puede tomar en las cuatro extremidades (arteria humeral y pedia). I.- MÉTODO AUSCULTATORIO: es el más corriente. Se necesita un fonendoscopio y un esfigmomanómetro. El fonendoscopio o estetoscopio es un instrumento que se utiliza para escuchar los sonidos que se producen en el interior del cuerpo, y en especial los respiratorios, cardíacos y vasculares. Tiene una membrana que amplifica los sonidos y dos auriculares para la audición. El esfigmomanómetro consta de un manguito que se enrolla alrededor del brazo, un manómetro que mide la presión que existe en el interior del manguito y una pera de goma o insuflador de aire. Este insuflador tiene un dispositivo de cierre que permite controlar la entrada y salida de aire en el manguito. Para tomar la tensión arterial se han de seguir los siguientes pasos: 1. La tensión arterial se debe tomar al enfermo siempre en el mismo brazo. El paciente ha de estar en reposo, y siempre en la misma posición, para evitar variaciones de la tensión (en posición sentada, su valor es más alto que el registrado en posición tumbada). 2. Se enrolla el manguito alrededor del brazo, suave, pero firmemente y sin formar arrugas. Se coloca el manguito de modo que el borde inferior de éste quede situado aproximadamente a 2 ó 2´5 cm. por encima del pliegue del codo. 3. Se aplica la membrana del fonendoscopio sobre la flexura del codo. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.28 4. Con el dispositivo de paso del aire cerrado, se insufla aire en el manguito para comprimir la arteria humeral. La presión del manguito debe sobrepasar el valor de la presión arterial máxima. Esto se consigue cuando no se escuchan ruidos por el fonendoscopio, ni se palpa el pulso en la arteria radial. 5. Se abre ligeramente el dispositivo de cierre, de modo que la presión descienda de forma gradual, y en el momento en que la sangre logra pasar por la arteria, se percibe en el fonendoscopio un latido. Se observa en el manómetro, y la cifra que marque en ese momento corresponde a tensión arterial máxima o sistólica. 6. Se continúa descendiendo la presión y se siguen percibiendo latidos, hasta que desaparecen o cambian de tono ( más débil). En ese instante se mira de nuevo el manómetro, para leer la tensión arterial mínima o diastólica. 7. Acabar de deshinchar el manguito y retirarlo del brazo del paciente. 8. Anotar el valor hallado en una hoja o directamente en la gráfica. II.- MÉTODO PALPATORIO: el método palpatorio es menos preciso que el auscultatorio. Sólo se precisa un esfigmomanómetro. Como guía para conocer la tensión, se toma el pulso en la arteria radial. 1. Se procederá, como en el caso anterior, insuflando el manguito de forma que comprima totalmente la arteria humeral, lo que se comprueba porque no se registra el pulso en la arteria radial. 2. A continuación se va descendiendo progresivamente la presión hasta que se perciba el pulso en la arteria radial. En ese momento se mira el manómetro, y el valor que marque corresponderá a la tensión alta. 3. Se sigue disminuyendo la presión hasta que se note un cambio en las características de las pulsaciones, momento en que se lee la presión diastólica. Es muy difícil percibir este cambio en la forma del latido. Figura.- Esfigmomanómetro aneroide TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.29 Figura.- Esfigmomanómetro de mercurio • ERRORES MÁS FRECUENTES EN LA MEDIDA DE LAS CONSTANTES VITALES: ERRORES MÁS FRECUENTES AL TOMAR LA TEMPERATURA: - No bajar la barra de mercurio del termómetro por debajo de 36ºC. - No colocar el termómetro en la posición adecuada. - No esperar el tiempo suficiente antes de retirar el termómetro. - No realizar la lectura mirando de frente la escala del termómetro. - No considerar la diferencia entre la temperatura axilar y la rectal. ERRORES MÁS FRECUENTES AL TOMAR EL PULSO: - Realizar la medida con el dedo pulgar. - No localizar correctamente la arteria. - Pueden obtenerse valores anormalmente bajos cuando se realiza la medida del pulso en 15 segundos; en ese caso debe repetirse la medida. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.30 ERRORES MÁS FRECUENTES AL TOMAR LA RESPIRACIÓN: - No tomar la respiración de forma disimulada, condicionando la respiración del enfermo. - No contar las respiraciones en un minuto entero. - Contar tanto la inspiración como la espiración. ERRORES MÁS FRECUENTES AL TOMAR LA TENSIÓN ARTERIAL: - No insuflar suficientemente el manguito. Por esta razón no se comprime totalmente la arteria humeral, y no se puede conocer el momento en que aparece el latido, que corresponde con la tensión sistólica. - Eliminar rápidamente el aire del manguito. Esto impide darse cuenta de los valores de la máxima y de la mínima, y además puede hacer percibir un pulso con falsas alteraciones del ritmo. - No dejar bajar la aguja del manómetro hasta el cero antes de insuflar de nuevo aire. 5.4.- GRÁFICAS DE CONSTANTES VITALES Y BALANCE HÍDRICO. A) CONCEPTO Y CLASES DE GRÁFICAS: La gráfica es un impreso que forma parte de la historia clínica, en el que se representan, mediante símbolos y colores, las sucesivas medidas de las constantes vitales del enfermo y otros datos sobre su estado y cuidados recibidos. Existen varios tipos de gráfica. Algunas de las que se usan con mayor frecuencia son: Gráfica mensual u ordinaria: permite reflejar controles diarios (mañana y tarde) de las constantes durante 30 días (15 días en cada cara del impreso). Es muy utilizada en las plantas de hospitalización. Gráfica horaria especial: sirve para un solo día y se pueden reflejar en ella las constantes de cada una de las 24 horas del día. Se utiliza en unidades de cuidados intensivos, cuarto de reanimación postoperatoria, quirófanos, enfermos con transplantes y en todos los enfermos que necesitan ser controlados durante todas las horas por su gravedad o para prevenir complicaciones. B) EXPLICACIÓN DE LA GRÁFICA: A continuación se explican los apartados generales de una gráfica tipo: 1) Afiliación: son los datos personales del enfermo: nombre y apellidos, dirección y teléfono, fecha de nacimiento, sexo, servicio o planta donde se encuentra ingresado el paciente y número de cama y de historia clínica. Los datos se rellenan cuando ingresa el enfermo, para evitar errores y facilitar su ordenamiento en el archivo central de historias clínica, cuando el paciente sea dado de alta o se produzca su defunción. 2) Días de observación: indican el tiempo que el enfermo lleva hospitalizado en la planta. Cada cara lleva una relación numérica, en sentido horizontal del 1 al 15. Los días de cada mes se indican encima de cada uno de estos números, ya que existe para ello un espacio en blanco. TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.31 3) Respiración: se indica con la inicial R. Tiene una columna vertical que desde abajo hacia arriba, suele aumentar desde 5 hasta 50, con intervalos de 10 en 10. Estas cifras indican el número de respiraciones por minuto. Cada línea horizontal de las situadas a la derecha equivale a dos respiraciones por minuto. Se representa en color negro mediante puntos que se unen por líneas. 4) Pulso: se expresa con letra P. La columna vertical, situada sobre dicha letra, suele estar numerada desde 60 hasta 160, con intervalos de 20 en 20. Esta numeración se refiere a pulsaciones por minuto. Cada una de las líneas horizontales supone un incremento o disminución de cuatro pulsaciones por minuto. Para representar el pulso se utiliza el color azul. Los valores del pulso se expresan mediante puntos unidos por líneas. 5) Temperatura: se representa con la letra T. Sus valores oscilan generalmente entre 36 y 41 ºC. Cada línea horizontal corresponde a un grado centígrado. Entre cada línea horizontal existen 5 rayas de trazo discontinuo, cada una de las cuales corresponde a 2 décimas de grado. Se expresa en color rojo mediante puntos unidos por líneas. 6) Tensión arterial: está representada por la siglas T.A. La columna que se encuentra sobre éstas abarca desde el 20 hasta el 270, expresado en mm de Hg, respectivamente. Estos valores se sitúan en la gráfica en intervalos de 5 en 5. Cada línea de trazo discontinuo representa una elevación o disminución de la T.A. de 10 mm de Hg. Para reflejar estos valores en la gráfica se utiliza el color verde. Cuando se toma la tensión al enfermo, se obtienen dos cifras: una que indica la presión máxima o sistólica y otra que indica la presión diastólica o mínima. En la gráfica deben figurar ambas. Se marca con un punto, en el día y turno adecuados, la tensión máxima; en el mismo día y turno, donde corresponda, se indica con otro punto la tensión mínima. Se unen ambos puntos con una línea, que debe acabar en sus extremos con una punta de flecha o con un pequeño segmento perpendicular. 7) Peso: algunos enfermos, por la naturaleza de su enfermedad o por su situación clínica o física especial (ancianos, niños, postoperados), deben ser pesados con cierta frecuencia. En el apartado de la gráfica que corresponde al peso se reflejarán las medidas realizadas. Las medidas se realizarán siempre en las mismas condiciones: con la misma ropa y aproximadamente a la misma hora del día. 8) Deposiciones: se representan mediante el símbolo +. Cada cruz indica una deposición. No es un valor muy importante, excepto en niños con diarreas o en enfermos con problemas digestivos. 9) Balance de líquidos: el balance de líquidos consiste en medir la ingesta y la diuresis diariamente, para conocer la cantidad de líquido que el enfermo retiene o pierde. Esto se refleja en el aumento o pérdida de peso del enfermo. Si se retiene líquido, el balance es positivo, y, si lo pierde, es negativo. La ingesta es la cantidad de líquido que el enfermo ingresa por vía oral o intravenosa. Se señala en color azul. La diuresis es la cantidad de líquido que el paciente pierde por la orina. Se indica en color rojo, trazando una serie de rayitas transversales. La columna varía de 1.000 a 4.000 cm3, y cada línea horizontal de trazo discontinuo representa un aumento o disminución de 200 cm3. 10) Expectoración: son las secreciones o mucosidades bronquiales que el enfermo elimina por vía oral cuando tose. Algunos pacientes no expectoran por sí mismos; TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.32 por ello es necesario hacerles una aspiración de flemas mediante una sonda conectada a un aspirador. Cuando se produce una expectoración, se señala en la gráfica del enfermo. 11) Dieta: la dieta es el régimen alimenticio que debe seguir un enfermo, por prescripción facultativa, y de acuerdo con su enfermedad. Los hospitales tienen un código de dietas, de tal forma que basta con poner un número para indicar la dieta deseada. En cada apartado de la línea horizontal que corresponde a la dieta se pone el número de aquella que ha sido prescrita por el médico. 12) Terapéutica: es el tratamiento farmacológico que el médico ordena que se administre al paciente. En la línea horizontal que corresponde a terapéutica se indican el nombre del medicamento, dosis, forma de administración y las veces que debe proporcionársele al enfermo, acompañados de las siglas M - T - N (mañana, tarde y noche). Después de dar el medicamento al enfermo, se firma en el recuadro del día correspondiente, para así controlar el tratamiento. RESUMEN DE LAS CONSTANTES VITALES Parámetro y símbolo Temperatura (T) Pulso (P) Respiración (R) Color Unidad Rojo Grado centígrado (ºC) Valor normal 36 -37 • Normal:60-80 • Rítmico Azul Pulsaciones por minuto Negro Respiraciones • Eupnea: por minuto 12-18 Tensión Verde arterial (T.A.) Milímetros de Mercurio (mm de Hg) Valor > normal Valor < normal • Febrícula: 37´1-37,9 • Fiebre, pirexia o hipertermia: >38 • Hipotermia: < 36 • Pulso acelerado: 80-90 • Taquicardia: > 100 • Arrítmico • Rebotante • Tensión alta o pulso duro • Bradicardia: < 60 • Débil • Imperceptible • Tensión baja o pulso blando • Taquipnea: >18 • Bradipnea: <12 • Hipertensión • Hipotensión • Normotensión: 120-140 60-80 TÉCNICAS BÁSICAS DE ENFERMERÍA GRÁFICA DE HOSPITALIZACIÓN TEMA 5. PAG.33 TÉCNICAS BÁSICAS DE ENFERMERÍA TEMA 5. PAG.34 5.5.- OBSERVACIÓN Y VIGILANCIA DEL ENFERMO: DETECCIÓN DE SIGNOS Y SÍNTOMAS. Durante todo el tiempo de su permanencia en el hospital, desde su entrada hasta su marcha, el enfermo debe hallarse bajo vigilancia del personal sanitario. El auxiliar de clínica se halla en contacto directo con los enfermos y, por ello, es decisiva su labor de vigilancia y de conexión entre el enfermo y el resto del personal sanitario (enfermeros y médicos), al que debe comunicar cualquier anomalía. Es obligación del auxiliar clínico ayudar al enfermo en cualquier necesidad física o psíquica: moverse en la cama, levantarse, acceder al orinal, servirle agua, calmarlo si se halla agitado, darle seguridad, etc., anticipándose incluso a la demanda del enfermo. De lo dicho se desprende la gran importancia que tiene observar sistemáticamente al enfermo y registrar el resultado. La observación se realizará con los cinco sentidos para poder informar sobre el aspecto, color, olor, temperatura, estado de la piel, eliminaciones, grado de consciencia, etc. Particularmente importante es conocer en todo momento las constantes vitales del paciente. Como ya se han comentado, las constantes vitales son: temperatura, respiración, pulso y tensión arterial. Se puede mencionar una quinta constante, la presión venosa central (PVC), que aparece en algunos tipos especiales de gráfica y que es la presión que sangre ejerce en el interior de las venas que entran en el corazón. El auxiliar clínico debe informar objetivamente al enfermero jefe del hospital de todo aquello que se considere anormal. Se anota el nombre del paciente, su número de cuarto y cama, la hora en que se ha realizado la observación y la descripción del signo o síntoma. • • OBSERVACIÓN DEL ASPECTO DEL PACIENTE: Observación de la piel: hay algunas lesiones de la piel que son signos de enfermedad o de falta de higiene. El color de la piel permite en ocasiones realizar un diagnóstico. Así, por ejemplo, una piel pálida indica hemorragia; una piel roja indica casi siempre inflamación o rozamiento ; una piel azulada, en algunos enfermos cardíacos, indica dificultades respiratorias, etc. El estado de la piel puede ser un indicio de estados patológicos. Por ejemplo, una piel seca puede indicar deshidratación. La piel, debido a su mal estado o a una enfermedad determinada, puede presentar úlceras, urticaria, erupciones, etc. OBSERVACIÓN DE LAS ELIMINACIONES: El auxiliar de enfermería debe observar las eliminaciones del enfermo para comprobar si hay algo anormal en ellas. Las eliminaciones más corrientes son: el vómito, las heces, la orina y el esputo. Vómito. Cuando se produzca el vómito, se debe medir la cantidad y observar su contenido, es decir, si es líquido, denso, sanguinolento, bilioso, o si contiene restos de alimentos que aún no han sido digeridos. Defecación. Se debe conocer la fecha y hora de la última defecación y observar el color de las heces, su consistencia, cantidad, forma y olor. De esta forma se sabe si el paciente sufre estreñimiento, si se defeca involuntariamente, etc. En las heces se pueden observar también signos que indican la existencia de enfermedades, por ejemplo, restos de sangre. TÉCNICAS BÁSICAS DE ENFERMERÍA • TEMA 5. PAG.35 Orina. La orina normal es de color pajizo y translúcida. Las observaciones de la orina deben incluir color, transparencia, volumen, olor... El paciente puede comunicar síntomas, como los dolores al orinar, sensación de quemazón, incontinencia urinaria o goteo. Esputo. Se debe observar la cantidad, color y consistencia. OBSERVACIÓN DEL ESTADO DE CONSCIENCIA: El auxiliar de clínica debe vigilar el grado de consciencia de los enfermos, si se encuentran en estado de vigilia (despiertos), de sueño, de delirio o en coma. En la vigilia, el enfermo conoce lo que hay a su alrededor y es capaz de reaccionar ante ello. A un enfermo se le debe dejar en reposo, sin luz viva y sin ruidos, y se le hablará en voz baja. Los pacientes con fiebre elevada pueden delirar, es decir, ver objeto o vivir situaciones que no se ven en la realidad. En estado de coma, la sensibilidad del enfermo desaparece por completo.