TER indicaciones actua 06
Anuncio

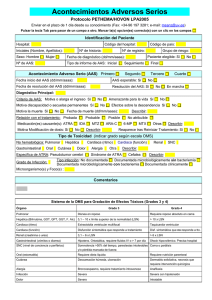
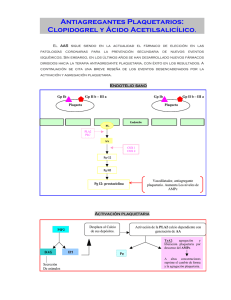
TER indicaciones actua 06 la ila as co a; 28/1/04 16:44 Página 1 TERAPÉUTICA Indicaciones actuales de la antiagregación plaquetaria J.P. de la Cruz Cortés y F. Sánchez de la Cuesta y Alarcón d Departamento de Farmacología y Terapéutica Clínica. Facultad de Medicina. Universidad de Málaga. Málaga. España. n L de s, s, ola os fármacos antiagregantes plaquetarios constituyen la base fundamental en la prevención de los eventos trombóticos en el sector arterial. En este sentido, la ya clásica tríada de Virchow, que define las causas de formación de un trombo (alteración de la pared arterial, estasis sanguínea y alteración en los factores de la coagulación) se centra, en el sector arterial, en la alteración de la pared arterial, que activa en primer lugar a las plaquetas. Por ello, los fármacos que inhiben su función son el centro de la profilaxis de estos cuadros clínicos, al ser las plaquetas el primer y principal elemento activado en las trombosis arteriales. FÁRMACOS ANTIAGREGANTES PLAQUETARIOS Los fármacos que inhiben la función de las plaquetas actúan básicamente inhibiendo las vías bioquímicas de activación plaquetaria o estimulando los mecanismos antiplaquetarios endógenos. En la tabla I se muestra la clasificación general de los antiagregantes plaquetarios atendiendo a su mecanismo de acción. Comentaremos brevemente algunos aspectos de los más utilizados en España. Ácido acetilsalicílico (AAS) Es un inhibidor irreversible de la enzima ciclooxigenasa (COX), enzima responsable de la síntesis de tromboxano plaquetario (estimulante de la agregación) y de prostaciclina (inhibidora de la agregación). Bajas dosis inhiben con mayor intensidad la síntesis de tromboxano, respetando la de prostaciclina, mientras que altas dosis inhiben inespecíficamente la síntesis de ambas sustancias. Hoy día conocemos que la dosis óptima, aunando estudios experimentales y clínicos, se encuentra entre 75-325 mg/día, teniendo en cuenta que cuanto más se acerque al límite inferior, mejor cumplirá el requisito de respetar la síntesis de prostaciclina1. Asimismo, hoy día sabemos que el ácido salicílico (AS), metabolito del AAS, desempeña un papel primordial en este mecanismo, de forma que un mantenimiento de valores sanguíneos bajos de AAS y AS es fundamental para un buen perfil farmacodinámico de AAS como antitrombótico, de ahí que haya surgido en el mercado una forma galénica de AAS de liberación sostenida, que cumple con estas premisas2. Sus principales reacciones adversas se relacionan con alteraciones gastrointestinales (dependientes de la dosis), hipersensibilidad y una mayor incidencia de hemorragias intracraneales, si bien los beneficios en los accidentes cerebrovasculares superan con creces al riesgo. Triflusal Es un congénere químico del AAS, inhibidor de la enzima COX, pero posee un metabolito (HTB) que presenta actividad antiagregante plaquetaria, potenciando la del propio triflusal, a diferencia del AS, que no posee actividad alguna. Se recomienda la dosis de 600-900 mg/día. Sus principales reacciones adversas son molestias gastrointestinales e hipersensibilidad cruzada con AAS, y presenta una menor incidencia de hemorragias3. Clopidogrel y ticlopidina Ambos fármacos son de la misma familia química y actúan por bloqueo del receptor plaquetario para el ADP, uno de los principales estimuladores de la actividad plaquetaria. En este sentido, clopidogrel es 6 veces más potente que la ticlopidina. Presentan la característica de no alcanzar su máximo efecto hasta 3-7 días tras la primera toma, por lo que no son recomendables para tratamientos agudos. La dosis óptima de cada uno es 500 mg/día para ticlopidina (2 tomas de 250 mg) y 75 mg/día para clopidogrel (una sola toma al día). Sus principales reacciones adversas se refieren a diarrea intensa, trastornos dermatológicos y leucopenias, si bien el clopidogrel presenta casi 10 veces menos incidencia de estas alteraciones respecto a ticlopidina4. Antagonistas de los complejos glucoproteicos IIb/IIIa Son fármacos que bloquean el receptor para el fibrinógeno, punto clave para la agregación plaquetaria. Su administración es intrave- TABLA I Clasificación de los fármacos antiagregantes plaquetarios Inhibidores de la síntesis de TxA2 Estimuladores de los nucleótidos cíclicos Antagonistas del receptor de ADP Inhibidores directos de la trombina Antagonistas de la GP IIb/IIIa Otros (357) Inhibidores de la ciclooxigenasa (COX) Inhibidores de la TxS Inhibidores de la TxS + bloqueadores del R-Tx Estimuladores de la adenilciclasa Inhibidores de la fosfodiesterasa Estimuladores de la vía NO-GMPc Anticuerpos monoclonales Péptidos antagonistas Antagonistas no peptídicos Ácido acetilsalicílico Triflusal Dazoxibén, ditazol, camonagrel Picotamida Directos: epoprostenol, carbaciclina, Iloprost Indirectos: dipiridamol Dipiridamol Nitritos y nitratos, molsidomina Ticlopidina, clopidogrel r-Hirudina, hirulog, inogatran, efegatran, napsagatran Abciximab o ReoPro Eptifibastida o integrilina Tirofiban, lamifiban Pentoxifilina, antioxidantes (vitamina E), dextranos, suloctidil, dieta (ácidos grasos poliinsaturados y monoinsaturados), anestésicos (propofol) JANO 6-12 FEBRERO 2004. VOL. LXVI N.º 1.506 55 TER indicaciones actua 06 TERAPÉUTICA 28/1/04 16:44 Página 2 Indicaciones actuales de la antiagregación plaquetaria J.P. de la Cruz Cortés y F. Sánchez de la Cuesta y Alarcón TABLA II Pauta de elección de los antiagregantes plaquetarios según su indicación clínica Indicación Fármacos Alternativas Prevención primaria Cardiovascular Síndrome coronario agudo Prevención secundaria Revascularización AAS (75-150 mg/día) Triflusal (600 mg/día) AAS (150-325 mg/día) ± HBPM (1 semana) Clopidogrel (75 mg/día) AAS (150-325 mg/día) + clopidogrel (75 mg/día) Clopidogrel (75 mg/día), triflusal (600 mg/día) Crónicamente: triflusal (600 mg/día) ± clopidogrel (75 mg/día) Cerebrovascular ACV isquémico agudo Prevención secundaria AAS (150-325 mg/día) ± trombólisis* AAS (150-325 mg/día) Vasculopatía periférica AAS (75-325 mg/día) AAS (75-325 mg/día) AAS (75-325 (mg/día) + antiagregantes IIb/IIIa + heparina. Crónicamente: AAS (75-325 mg/día) ± clopidogrel (75 mg/día) AAS (50 mg/día) + dipiridamol (200 mg/12 h); clopidogrel (75 mg/día); triflusal (600 mg/día) Clopidogrel (75 mg/día); triflusal (600 mg/día) *Sólo en caso de actuación en menos de 3 h del inicio de la sintomatología y en una unidad de ictus. HBPM: heparina de bajo peso molecular; ACV: accidente cerebrovascular; AAS: ácido acetilsalicílico. nosa, por lo que no se utilizan en tratamientos crónicos. Sus principales reacciones adversas son el peligro de hemorragia y la posibilidad de trombopenia, ambas reversibles tras retirar el tratamiento5. Dipiridamol Es un fármaco antiagregante débil que actúa inhibiendo la degradación del adenosín monofosfato cíclico (AMPc) intraplaquetario. Su principal aplicación es la de incrementar el efecto de AAS en algunos procesos, tales como los accidentes cerebrovasculares isquémicos. La dosis recomendada es de 25-75 mg 3 veces al día asociados a AAS. Sus principales reacciones adversas son cefalea, rubefacción e hipotensión. INDICACIONES CLÍNICAS DE LOS ANTIAGREGANTES PLAQUETARIOS (TABLA II) Prevención primaria Los ensayos realizados con AAS para la prevención del primer episodio trombótico en población sana han desaconsejado esta indicación, ya que la balanza riesgo/beneficio se inclina hacia el primer factor. Sin embargo, se recomienda el uso de AAS (75-150 mg/día) en personas (mayor evidencia en varones) mayores de 50 años que presenten al menos un factor de riesgo más (diabetes, hiperlipemia, tabaquismo, historia familiar de accidentes trombóticos, etc.)6. Prevención secundaria7-12 Mayoritariamente se utilizarán los antiagregantes plaquetarios en la prevención de un episodio trombótico tras uno previo. En estos casos, los objetivos de la medicación antiagregante plaquetaria son los siguientes: 1. Reducción de la mortalidad vascular. El AAS logra reducir en un 25% la aparición de cualquier episodio trombótico. La reducción de la mortalidad debido al uso de antiagregantes está en torno al 17%. 2. Actuación en procesos coronarios: a) Síndrome coronario agudo (angor inestable o infarto agudo de miocardio). La administración de AAS reduce la mortalidad y la incidencia de aparición de un infarto agudo de miocardio en un 50-70% con respecto al placebo cuando se instaura una angina de pecho, siendo la dosis recomendada de 150-325 mg/día, aunque es aconsejable la aplicación de una primera dosis alta de AAS (500 mg) por el beneficio demostrado en la instauración y administración precoz de AAS. En el infarto agudo de miocardio, el AAS re56 JANO 6-12 FEBRERO 2004. VOL. LXVI N.º 1.506 duce en un 29% la mortalidad postinfarto y en un 34% la aparición de un reinfarto. Aunque no existe un consenso definitivo, cada vez se recomienda más la asociación AAS (75-150 mg/día)-clopidogrel (75 mg/día) en el síndrome coronario agudo sin elevación de ST. b) Intervenciones de revascularización coronaria. Se recomienda una antiagregación intensa antes, durante y tras la intervención, fundamentalmente con AAS, heparina y antagonistas de la glucoproteína IIb/IIIa por vía intravenosa. Posteriormente, AAS (75-325 mg/día) solo o asociado a clopidogrel (75 mg/día); crónicamente por vía oral. En la cirugía de revascularización coronaria (bypass aortocoronario) se ha comprobado que el uso de antiagregantes utilizados precozmente tras la cirugía reduce en un 41% la posibilidad de reoclusión (dipiridamol preoperatorio –100 mg/8 h– y su asociación con 150 mg/día de AAS, 1-7 h después de la intervención). 3. Procesos cerebrovasculares. En el accidente isquémico transitorio de repetición se recomienda la administración de una dosis alta de AAS (300 mg) seguida de una pauta antiagregante crónica (150-325 mg/día), reduciéndose de esta forma en un 23% un segundo accidente isquémico. En el ictus establecido se actúa de igual forma, siendo en este caso la tasa de prevención de un 25%. Alternativas a la administración de AAS son la asociación de 25 mg de AAS con 400 (200 × 2) mg/día de dipiridamol de liberación retardada, o bien triflusal (600 mg/día) o clopidogrel (75 mg/día). 4. Procesos vasculares periféricos. La administración precoz de antiagregantes plaquetarios en pacientes con claudicación intermitente reduce en un 25% la incidencia de accidentes trombóticos secundarios. En las medidas intervencionistas de revascularización se recomienda la asociación de AAS (75-325 mg/día) y dipiridamol (300-400 mg/día) reduciéndose en un 43% la incidencia de oclusión postoperatoria precoz, o bien clopidogrel (75 mg/día). 5. Otras indicaciones: a) Fibrilación auricular. La administración de 100-300 mg/día de AAS está indicada como profilaxis de una embolia cerebral, resultando tan efectivo como los anticoagulantes orales, si bien en la práctica clínica se utilizan los antiagregantes cuando los anticoagulantes están contraindicados. b) Trombosis de shunts arteriovenosos. La administración de 150 mg/día de AAS reduce esta incidencia en un 32%. c) Preeclampsia. La administración profiláctica de dosis bajas de AAS (125-150 mg/día) consigue que el 80-85% de las mujeres con riesgo de hipertensión gravídica tengan un embarazo normal. d) Angiopatía diabética. La administración de dipiridamol (75 mg/día) o de la asociación dipiridamol (225 mg/día) y AAS (990 mg/día) o de trifusal (900 mg/día) o de ticlopidina (500 mg/día), impide el avance de las lesiones vasculares retinianas a los 3 años (358) TER indicaciones actua 06 TERAPÉUTICA 28/1/04 16:44 Página 3 Indicaciones actuales de la antiagregación plaquetaria J.P. de la Cruz Cortés y F. Sánchez de la Cuesta y Alarcón de seguimiento, reduciendo en un 70% la aparición de microaneurismas. e) En la profilaxis de la trombosis venosa profunda no se suelen utilizar los antiagregates plaquetarios sino heparinas y/o anticoagulantes orales. Sin embargo, recientes estudios en los que se administraron antiagregantes plaquetarios han concluido que estos fármacos reducen significativamente el porcentaje de pacientes afectados de trombosis venosa profunda postoperatoria, en un 39%. Asimismo, potencian el efecto tromboprofiláctico de la heparina y reducen la incidencia de embolia pulmonar en un 64%. Estos datos abren un campo de estudio bastante esperanzador en el que los antiagregantes plaquetarios no han ocupado su sitio hasta el momento. Bibliografía 1. Hennekens CH. Update on aspirin in the treatment and prevention of cardiovascular diseases. Am J Manag Care 2002;22(Suppl):S691-700. 2. De La Cruz JP, Guerrero A, González Correa JA, Marquez E, Nacle I, Sanchez de la Cuesta F. Differences in the effect of two preparations of extended- 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. release aspririn (75 mg) on platelet aggregation, prostanoids and nitric oxide production in humans. Eur J Clin Pharmacol 2002;57:775-80. McNeely W, Goa KL. Triflusal. Drgs 1998;55:823-33. Kam PC, Nethery CM. The thienopyridine derivatives (platelet adenosine diphosphate receptor antagonists), pharmacology and clinic developments. Anaesthesia 2003;58:28-35. Ruef J, Katus HA. New antithrombotic drugs on the horizon. Expert Opin Investig Drugs 2003;12:781-97. Ferrini R, Clark B. Aspirin for the primary prevention of cardiovascular events. Am Fam Physician 2002;66:1737-8. US Preventive Services Task Force. Aspirin for the primary prevention of cardiovascular events: recommendations and rationale. Ann Intern Med 2002;136:157-60. Cleland JGF. Preventing atherosclerosis events with aspirin. BMJ 2002; 324:103-5. Mehta SR. Aprópiate antiplatelet and antithrombotic therapy in patients with acute coronary síndromes: recent updates. The ACC/AHA guidelines. J Invasive Cardiol 2002;14(Suppl):E27-35. Becker RC. Acute myocardial infarction: antithrombotic therapy. Curr Treta Opinions Cardiovasc Med 2003;5:3-11. Adams HP, Adams RJ, Brott T, et al. Guidelines for the early management of patients with ischemic stroke. Stroke 2003;34:1056-83. Regensteiner JG, Hiatt WR. Current medical therapies for patients with peripheral arterial disease: a critical review. Am J Med 2002;112:49-57.