Monitorización ambulatoria del A/EEG en la evaluación
Anuncio

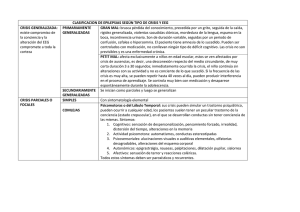
XXXV REUNIÓN DE LA SENFC Junto con los medios habituales para estudiar a los pacientes que presentan hipersomnia, los registros poligráficos de sueño nocturno y los tests de latencias de sueño múltiple (TLSM) realizados en los laboratorios de sueño, la A/EEG complementa este tipo de exploraciones, ya que permite determinar la cantidad, tipo y duración del sueño durante 24 horas y, en especial, durante el día, cuando se desea que el estado de vigilia sea el adecuado. También proporciona información acerca de aspectos cronobiológicos [10]. El estudio en estos pacientes se realiza con electrodos superficiales de disco fijados con colodión. Los montajes realizados varían de acuerdo con la patología del sueño objeto del estudio. Sin embargo, se requieren como mínimo el registro simultáneo de: una derivación de EEG central (A1-C4 o A2-C3, 1 mm= 5 mcV), dos derivaciones para el registro de movimientos oculares (A1-ojo izdo., A1-ojo dcho., 1 mm= 7mcV) y otra para EMG submentoniano (1mm= 1mcV). En el resto de canales disponibles o se duplica la señal a partir de electrodos distintos en las derivaciones correspondientes o bien se realizan derivaciones EEG bipolares diferenciales, intentando cubrir la mayor parte de super- ficie cerebral, o se registran otros parámetros de interés como EKG, respiraciones (nasal, torácica o abdominal), EMG de los músculos tibiales, etc. [12]. El análisis del registro poligráfico de estos pacientes se realiza bien mediante un análisis visual página a página, bien mediante un análisis automático realizado por medio de un programa informático. En la mayoría de los casos se hace un análisis mixto, es decir, el análisis automático realizado se revisa visualmente en pantalla para corregir posibles errores provenientes de artefactos o de otras situaciones. En cualquier caso se siguen los criterios de Rechtschaffen y Kales [11,12]. De esta forma se garantiza un análisis más riguroso y fiable. Esta técnica también tiene inconvenientes, ya que no se obtiene información directa de la conducta del paciente durante el registro (a diferencia de otros procedimientos que están a cargo de un técnico o especialista), el número de canales de registro es restringido y la información que proporcionan es menor, así como los problemas técnicos que puedan surgir durante el registro y que pueden invalidar el estudio [10,11]. BIBLIOGRAFÍA 7. Engel J. Approaches to localization of the epileptogenic lesion. In En1. Engel J, Burchfiel J, Ebersole J. Long-term monitoring for epilepsy. gel J, eds. Surgical treatment of the epilepsies. New York: Raven Press; Report of an IFCN committee. Electroencephalogr Clin Neurophy1987. p. 75-9. siol 1993; 87: 437-58. 8. Quesney LF. Extracranial EEG evaluation. In Engel J, eds. Surgical 2. Clenney S. Techniques of cassette EEG recording. In Ebersole J, eds. treatment of the epilepsies. New York: Raven Press; 1987. p. 129-66. Ambulatory EEG monitoring. New York: Raven Press; 1989. p. 279. Ives J, Schomer D, Blume H. Presurgical evaluations using cassette 50. EEG. In Ebersole J, eds. Ambulatory EEG monitoring. New York: 3. Engel J. A practical guide for routine EEG studies in epilepsy. J Clin Raven Press; 1989. p. 195-216. Neurophysiol 1984; 109-42. 10. Broughton RJ. Ambulant home monitoring of sleep and its disor4. American Electroencephalographic Society. Guideline twelve: Guideders. In Kriger MD, Roth PHD, Dement MD, eds. Principles and lines for long-term monitoring for epilepsy. J Clin Neurophysiol 1994; practice of sleep medicine (III). 1991. p. 978-83. 11: 88-110. 11. Broughton R. Ambulatory sleep-wake monitoring in the hypersom5. Ebersole J. Clinical utility of cassette EEG in adult seizure disorders. nias. In Ebersole J, eds. Ambulatory EEG Monitoring. New York: In Ebersole J, eds. Ambulatory EEG monitoring. New York: Raven Raven Press; 1989. p. 277-98. Press; 1989. p. 111-8. 12. American Electroencephalographic Society. Guideline fifteen: Guide6. Andermann F. Identification of candidates for surgical treatment of lines for polygraphic assessment of sleep-related disorders (Polysomepilepsy. In Engel J, eds. Surgical treatment of the epilepsies. New nography). J Clin Neurophysiol 1994; 11: 116-24. York: Raven Press; 1987. p. 51-67. Monitorización ambulatoria del A/EEG en la evaluación prequirúrgica de la epilepsia parcial C. Padrino, M.L. Espinosa, M. Merino, A. Rodríguez Resumen. Introducción. La electroencefalografía, junto con las nuevas técnicas de neuroimagen, sigue constituyendo el principal instrumento diagnóstico en el proceso de evaluación prequirúrgica de la epilepsia. Los episodios eléctricos, tanto ictales como intercríticos, son fenómenos paroxísticos aleatorios en cuanto a su presentación, por lo que, en ocasiones, el valor del EEG convencional es limitado. Debido a esto, en los últimos años se han potenciado las técnicas de monitorización EEG de larga duración, con o sin registro simultáneo de comportamiento clínico, que posibilitan la realización de registros de duración indefinida. Dentro de estas técnicas, la monitorización ambulatoria mediante registro en casete (A/EEG) tiene un interés específico al permitir el estudio del paciente en régimen ambulatorio. Objetivo. El principal objetivo del tratamiento quirúrgico de la epilepsia es abolir o reducir el número de crisis, motivo por el cual es imprescindible una localización del área epileptógena lo más precisa posible. La A/EEG ha contribuido en gran medida a este proceso de evaluación prequirúrgica debido a su alto rendimiento en cuanto a registro y caracterización de las crisis. Material y métodos. Durante los tres últimos años se ha realizado en este hospital la evaluación prequirúrgica de 44 pacientes con epilepsia parcial farmacorresistente. Se han practicado un total de 103 registros de larga duración mediante casete (A/EEG), 58 de ellos con electrodos de superficie y montaje individualizado en función de los hallazgos del EEG, 8 con electrodos seminvasivos (esfenoidales) y 37 registros con implantación de tiras de electrodos subdurales. Resultados. El estudio combinado de estas técnicas permitió la localización del complejo lesivo-epileptógeno en 42 de estos pacientes. Presentamos los resultados obtenidos y se concluye la utilidad de la monitorización A/EEG en la evaluación prequirúrgica de la epilepsia [REV NEUROL 1998; 26: 419-25]. Palabras clave. Casete. Epilepsia. Evaluación prequirúrgica. Monitorización ambulatoria. Recibido: 07.11.97. Aceptado: 21.11.97. Servicio de Neurofisiología Clínica. Hospital Universitario La Paz. Madrid, España. REV NEUROL 1998; 26 (151): 419-425 Correspondencia: Dra. Carmen Padrino. Servicio de Neurofisiología Clínica. Hospital Universitario La Paz. Paseo de la Castellana, 261. E-28046 Madrid. 1998, REVISTA DE NEUROLOGÍA 419 C. PADRINO, ET AL Summary. Introduction. Electroencephalography, together with new neuroimaging techniques is still the main diagnostic tool for pre-operative assessment of epilepsy. The electrical episodes, both ictal and intercritical, are random paroxystic phenomena with regard to presentation, so the conventional EEG is sometimes of limited value. Therefore, in recent years, long duration EEG monitoring techniques have been favoured, with or without simultaneous recording of clinical behaviour, permitting recording for an indefinite period. Amongst these techniques, monitoring using cassette recording (A/EEG) if of specific interest since it permits the study of outpatients. Objetive. The main aim of surgical treatment of epilepsy is to abolish or reduce the number of crises. Therefore it is essential to localize the epileptogenic area as precisely as possible. The A/EEG has made a major contribution to the procedure of pre-operative assessment because of the considerable information it gives regarding the recording and character of the crises. Material and methods. During the past three years, preoperative assessment has been carried out in our hospital on 44 patients with drug-resistant partial epilepsy. A total of 103 long duration cassette recordings (A/EEG) were done. Of these, 58 were done with surface electrodes and individualized set-up depending on the EEG findings, 8 with semi-invasive (sphenoid) electrodes, and 37 recordings used implanted sub-dural electrode strips. Results. Combined study of the results obtained with these techniques permitted localization of the lesive-epileptogenic complex in 42 of these patients. We present the results obtained and conclude that A/EEG monitoring is useful in the pre-operative assessment of epilepsy [REV NEUROL 1998; 26: 419-25]. Key words. Cassette. Epilepsy. Outpatient monitoring. Pre-operative assessment. INTRODUCCIÓN Dentro del conjunto de las epilepsias y síndromes epilépticos aproximadamente un 20% de los pacientes van a tener crisis refractarias al tratamiento farmacológico. La mayoría de estos pacientes se clasifican dentro del conjunto de las epilepsias parciales, y es a este grupo al que la cirugía ofrece uno de sus métodos con mayor porcentaje de éxitos: la resección del área epileptógena. Se acepta que de la mitad a un cuarto de los pacientes con crisis recurrentes refractarias al tratamiento médico serán candidatos para cirugía, es decir, del 5 al 10% de todos los epilépticos. Tras una correcta evaluación prequirúrgica, estas cifras habitualmente quedan reducidas a un 2% de la población global de epilépticos [1]. El objetivo del tratamiento quirúrgico de la epilepsia es abolir o reducir de modo significativo el número de crisis de estos pacientes, para lo cual es fundamental una correcta identificación del área epileptógena. Éste es el objetivo de la evaluación prequirúrgica de la epilepsia, donde la electroencefalografía, que proporciona la principal ‘ventana’ no invasiva al trastorno funcional crítico del SNC, continúa siendo el instrumento diagnóstico más importante en este proceso de evaluación. Sin embargo, los episodios eléctricos, tanto críticos como intercríticos, son fenómenos paroxísticos, intermitentes y aleatorios en cuanto a su presentación por lo que, en determinadas circunstancias, el valor del EEG convencional es limitado por la brevedad del registro, habitualmente no superior a los 30 mn. Debido a esto, en los últimos años se han potenciado las técnicas de monitorización de larga duración (TMLD) que, como indica su nombre, se refieren al registro continuado de la actividad EEG durante períodos prolongados de tiempo, desde unas pocas horas a varios días o semanas, según el motivo del estudio, y la frecuencia de aparición de las crisis, con o sin observación simultánea del comportamiento clínico [2]. Dentro de esta amplia categoría de tests diagnósticos existen muchas subcategorías específicas, según el tipo de electrodos utilizados para registro de la actividad EEG, desde electrodos de superficie a intracraneales, y según el modo de transmisión [3]. La terminología recomendada por la Federación Internacional de Neurofisiología Clínica (IFCN) para las distintas categorías de TMLD [4] se expone en la tabla I. Entre las principales indicaciones de las TMLD destaca el estudio y evaluación de la epilepsia en sus diferentes fases: 1. Diagnóstico. La identificación de paroxismos epileptiformes electroencefalográficos y el diagnóstico de epilepsia. Se ha comprobado el papel clave de las TMLD en el diagnóstico diferencial de los distintos tipos de episodios clínicos paroxísticos y en el diagnóstico definitivo de epilepsia [5,6]: aproxi- 420 Tabla I. TMLD Cable directo Telemetría Casete EEG Vídeo-EEG Con electrodos de superficie o esfenoidales Con electrodos de superficie o esfenoidales Con electrodos intracraneales a Con electrodos intracraneales a Con electrodos de superficie o esfenoidales Con electrodos de superficie o esfenoidales Con electrodos intracraneales a Con electrodos intracraneales a EEG ambulatorio con electrodos de superficie EEG hospitalario con electrodos de superficie, esfenoidales o intracraneales a a Electrodos de foramen oval, epidurales, subdurales o profundos. madamente un 20% de los pacientes referidos a programas de estudio avanzado de epilepsia por crisis recurrentes refractarias al tratamiento no son en realidad pacientes epilépticos. 2. Clasificación-caracterización del tipo de crisis. Aunque las descargas interictales pueden ser una clave importante, es el registro ictal el que va a permitir la clasificación de las crisis y son numerosos los estudios que demuestran la superioridad de las TMLD en cuanto al registro de crisis respecto al EEG convencional: 50-70% frente a 2,5-7%, respectivamente [7,8]. Otra aplicación de estas técnicas, donde desempeñan un papel primordial, es en la caracterización de las anomalías EEG, tanto críticas como intercríticas: en determinar la lateralización, distribución y localización de las descargas, así como la existencia de más de un foco de actividad epileptógena independiente, esencial en la evaluación prequirúrgica de pacientes con epilepsia rebelde al tratamiento médico [3,4]. Del mismo modo, las TMLD permiten la verificación y caracterización de patrones temporales de aparición de las crisis o su relación con estímulos específicos precipitantes. 3. Cuantificación. Una tercera aplicación fundamental es la cuantificación del número o frecuencia de las crisis y descargas intercríticas, y la documentación cuantitativa de la respuesta EEG a una intervención o modificación terapéutica [3,4]. Estas aplicaciones confieren a las TMLD un papel primordial en la evaluación prequirúrgica de la epilepsia. Dentro de estas técnicas, la monitorización mediante registro en casete (A/EEG) tiene REV NEUROL 1998; 26 (151): 419-425 XXXV REUNIÓN DE LA SENFC Figura 1. Registro 1 que ilustra una de las crisis espontáneas registradas en la paciente PBR, de 40 años. El registro, con electrodos de superficie se ha llevado a cabo mediante la utilización de dos registradores de 8 canales con una base de sincronización de tiempo. El gráfico muestra, sobre el inevitable artefacto muscular (banda de paso 0,5-70 Hz), el comienzo focal de la crisis en la región temporal anterior izquierda. un interés específico, al permitir el estudio del paciente en régimen ambulatorio, evitando el entorno artificioso del laboratorio y permitiendo el enfrentamiento a situaciones y estímulos cotidianos en su entorno habitual. Este hecho conlleva un notable aumento del rendimiento diagnóstico en cuanto a la determinación de crisis y anomalías epileptiformes, respecto a otras TMLD. Presentamos los estudios propios realizados y la utilidad de la monitorización EEG de larga duración mediante registro en casete en la evaluación prequirúrgica de la epilepsia. MATERIAL Y MÉTODOS Durante los tres últimos años se ha realizado en el Hospital La Paz de Madrid la evaluación prequirúrgica de 44 pacientes mediante monitorización EEG de larga duración con registro en casete. La población estudiada presentaba una distribución homogénea, tanto en edad como en sexo: 23 varones (52,3%) y 21 mujeres (47,7%) de edades comprendidas entre los 8 y los 62 años, con una media de edad de 29,7 años. Estos pacientes fueron remitidos para su valoración por presentar crisis parciales complejas recurrentes, con o sin generalización secundaria, refractarias al tratamiento médico durante un período de evolución superior a los dos años. En los 44 pacientes se había determinado previamente el diagnóstico de epilepsia, en muchos de ellos confirmado mediante monitorización ambulatoria del EEG. A todos ellos les fue realizado registro A/EEG con electrodos de superficie, siguiendo un montaje bipolar diferencial individualizado para cada caso según la historia clínica y los hallazgos EEG previos. Estos estudios se llevaron a cabo mediante un registrador portable de bajo peso (550 g) de 8 canales de registro, con un sistema de grabación a baja velocidad (2 mm/s), que permite hasta 24 horas de registro EEG continuado en un casete convencional de 120 mn de duración. La mayoría de los pacientes fueron ingresados durante el estudio con objeto de proceder a una reducción de la medicación anticomicial para incrementar la frecuencia de crisis registradas. El paciente y sus familiares fueron instruidos para señalizar la aparición de crisis, u otros sucesos clínicos significativos, mediante el marcador de eventos. Al mismo tiempo se les entregó un diario donde debían detallar estos acontecimientos lo más objetivamente posible. En los casos en los que se consideró necesario, se utilizaron dos registradores de 8 canales electrónicamente ligados con una base de sincronización de tiempo, de forma que los datos pudieran ser transferidos a un ordenador y visualizados en pantalla como un registro de 16 canales sincronizados. Posteriormente se procedió al análisis de los datos en un monitor mediante un sistema informático (Oxford Medical LTD. MEDILOG 9200) que permite la detección automática de eventos, así como la cuantificación, edición y reproducción de los datos e, incluso, un análisis automático de los mismos. REV NEUROL 1998; 26 (151): 419-425 Se utilizaron tres tipos de electrodos de registro. Inicialmente fueron utilizados electrodos de superficie, siguiendo el sistema de colocación 1020%. Aquellos pacientes en los que el registro de crisis, o anomalías intercríticas con un consistente comienzo focal, se correlacionaba con otras pruebas y hallazgos clínicos localizadores (TAC, RNM, PET, tests neuropsicológicos), fueron seleccionados directamente para cirugía. En aquellos pacientes en los que no se llegó a establecer una lateralización y/o localización de las descargas, o existían discrepancias entre los hallazgos EEG y las otras pruebas, se procedió a la realización de otros estudios adicionales. Estos pacientes se dividían en dos grupos. En uno de ellos se implantaron electrodos seminvasivos: electrodos esfenoidales de material flexible (hilo de cobre o platino), siguiendo la técnica habitual y con control radiológico posterior. En el otro grupo se procedió a la implantación de tiras de electrodos subdurales, de 4 a 8 contactos de acero o platino encastrados en silastic, a través de uno o más orificios de trépano y bajo control radioscópico. Se realizaron así registros electrocorticográficos, de duración variable, con un máximo de 6 días de registro continuado. El bloque principal de pacientes fue evaluado mediante registro de 8 canales, con sendas derivaciones bipolares diferenciales. Se ha trabajado con una sensibilidad habitual de 1 mm= 7 mcV y una banda de paso de frecuencias no inferior a 0,5-70 Hz. Aunque el montaje utilizado fue individualizado para cada caso concreto, en la evaluación de pacientes con crisis parciales de aparente origen temporal, que constituían el grueso del estudio, el montaje más utilizado fue el siguiente bipolar diferencial: Fp1-F7/F7-T3/T3-T5/T5-O1 Fp2-F8/F8-T4/T4-T6/T6-O2 Otros montajes utilizados fueron: a) Los estudios realizados mediante dos registradores sincronizados, con registro de 16 canales, siguieron el montaje bipolar diferencial que se señala a continuación: Fp1-F3/F3-C3/C3-P3/P3-O1 Fp1-F7/F7-T3/T3-T5/T5-O1 Fp2-F4/F4-C4/C4-P4/P4-O2 Fp2-F8/F8-T4/T4-T6/T6-O2 b) Los registros con electrodos esfenoidales adicionales se realizaron siguiendo el montaje: Sp1-A1/A1-T3/T3-C3/C3-Cz/ /Cz-C4/C4-T4/T4-A2/A2-Sp2 c) Los registros de electrocorticografía crónica mediante la implantación de tiras de electrodos subdurales, en número variable, generalmente de 3 a 6, se realizaron siguiendo una distribución individualizada en cada caso concreto en función de la semiología de las crisis y los hallazgos EEG previos, según la sospecha de un origen temporal o extratemporal de las crisis. 421 C. PADRINO, ET AL Figura 2. Registro 2: estudio electrocorticográfico de la paciente RPN, de 27 años, realizado tras la implantación de 6 tiras de electrodos subdurales, de 6 contactos cada una, situadas sobre el lóbulo temporal de cada hemisferio cerebral (3 derechas y 3 izquierdas). La distribución fue la siguiente: tira A: temporal anterior, tira B: temporal media, tira C: temporal posterior. El registro ilustra una de las crisis registradas, con origen focal sobre la tira temporal posterior derecha. se localizaba en áreas temporales posteriores y en 8 (18,2%) en áreas temporales anteriores. En los otros 3 pacientes (6,8%) la Solo Scalp localización se estableció en áreas extratemporales, en el área 54% Foco único Extratemporal motora suplementaria derecha. 6% Cuatro pacientes (9,1%) con diagnóstico erróneo de epilepScalp + Semisia parcial fueron definitivamente diagnosticados de epilepsia 2 Focos Invasivos Independiente Scalp + 14% generalizada sintomática, tras el registro de descargas críticas de s Invasivos 19% 32% Sin Epilepsia punta-onda lenta, irregular y degradada, de distribución generaDiagnóstico Generalizada lizada, síncrona y simétrica. 4% 9% En 9 pacientes (20,5%) se registraron crisis de forma indeFigura 3. Distribución de los pacientes según el tipo de electrodos utilizados pendiente en ambos hemisferios cerebrales, constatando la exisy la localización del área epileptógena. tencia de dos o más focos independientes de descarga. Únicamente 2 de los 44 pacientes (4,5%) quedaron sin un RESULTADOS diagnóstico definitivo. En estos 2 pacientes no fue posible el reSe practicaron un total de 103 registros A/EEG, distribuidos de la gistro de crisis, aun a pesar de prolongar la monitorización A/EEG siguiente manera: 58 registros con electrodos de superficie, prac- durante varios días, y no pudo determinarse una localización preticados en todos los pacientes del estudio, 8 con electrodos sem- cisa en cuanto al origen de las anomalías epileptiformes intercríinvasivos (esfenoidales) y 37 registros mediante la implantación ticas registradas, las cuales aparecían, aparentemente, de forma de electrodos invasivos, con una media de 2,34 registros por pa- bilateral e independiente sobre regiones temporales de ambos ciente. Entre ellos se registraron un total de 93 crisis en 28 pacien- hemisferios. tes (63,6%), con una media de 3,3 crisis por paciente (Fig. 1). Entre los registros iniciales, en 24 pacientes (54,5%) el registro de crisis, o anomalías intercríticas, de comienzo focal constan- DISCUSIÓN te que se correlacionaban con otras pruebas localizadoras del mismo En los últimos años asistimos a un gran avance de las técnicas de origen (20 pacientes), o el registro de descargas críticas de punta- monitorización de larga duración, de forma particular de aquéllas onda lenta, irregular y degradada, de distribución generalizada, basadas en métodos computarizados de registro y análisis de datos síncrona y simétrica (4 pacientes), determinaron el diagnóstico. [9]. Este desarrollo tecnológico ha permitido la disponibilidad de Por el contrario, en 20 pacientes (45,5%) no se obtuvieron, inicial- sistemas de monitorización A/EEG con capacidad para 16 e inclumente, resultados satisfactorios en cuanto a la lateralización y so 24 canales de registro, lo cual, junto con un rápido y preciso localización de las descargas, tanto intercríticas como críticas. En sistema de análisis de resultados, permite actualmente definir una estos pacientes se realizaron estudios con electrodos adicionales: topografía EEG segura que hace del A/EEG una técnica, en la 6 de ellos (13,6%) con implantación de electrodos seminvasivos mayoría de los casos, suficiente y eficaz para la evaluación de (esfenoidales) y 14 (31,8%) mediante la realización de registros candidatos a la cirugía de la epilepsia [10-12]. Esta evaluación invasivos de varios días de duración, tras la implantación de tiras prequirúrgica de pacientes con crisis parciales recurrentes y refractarias al tratamiento farmacológico constituye, de hecho, una de electrodos subdurales (Fig. 2). El estudio combinado de estas técnicas permitió obtener un de las principales indicaciones de la monitorización de larga dudiagnóstico definitivo en 42 de los 44 pacientes (95,5%) (Fig. 3). ración mediante casete. En estos pacientes, la monitorización A/EEG permite obtener Se estableció la localización focal precisa del área epileptógena en 29 pacientes (65,9%). En 13 pacientes (29,5%), ésta se una información primordial para asegurar el diagnóstico de certehallaba en la región temporal anterior derecha. En 13 pacientes za de los episodios paroxísticos, y determinar la clasificación y (29,5%) en la región temporal izquierda, de los cuales en 5 (11,3%) caracterización de las crisis [3,4,13]. Esta caracterización constiELECTRODOS UTILIZADOS LOCALIZACIÓN Foco único Temporal 62% 422 REV NEUROL 1998; 26 (151): 419-425 XXXV REUNIÓN DE LA SENFC tuye el principal objetivo de la evaluación prequirúrgica: establecer la lateralización y localización electroencefalográfica focal precisa del origen de dichas crisis y designar los candidatos a beneficiarse de la cirugía para la erradicación de las mismas. No existe un claro consenso sobre el tiempo que ha de transcurrir para que un paciente con crisis parciales recurrentes, refractarias al tratamiento médico, sea catalogado de epilepsia farmacorresistente y, por tanto, teórico candidato a una alternativa quirúrgica. Por lo general se admite un período de, al menos, dos años de tratamiento adecuado bajo el control de un epileptólogo [14]. Sin embargo, esto no constituye una regla: prueba de ello es que en la Reunión de Consenso convocada por el Instituto de Salud Americano (NIH) en 1990, este tiempo se redujo ya a 9 meses [15]. Por otro lado, la intervención quirúrgica no tiene por qué ser considerada una última opción al tratamiento de la epilepsia. Existen condiciones con fisiopatología conocida y una historia natural de pronóstico muy pobre con tratamiento médico que, sin embargo, responden bien a la cirugía [14,16]. Entre ellas se incluyen, principalmente, la epilepsia temporal mesial, que constituye quizá el prototipo de síndrome quirúrgico remediable y una de las formas más comunes de epilepsia parcial farmacorresistente, y las crisis parciales refractarias secundarias a lesiones estructurales discretas, como tumores gliales de muy lento crecimiento o malformaciones congénitas, que no son clínicamente importantes ni constituyen una indicación quirúrgica per se. Esta realidad clínica permite esperar un mayor desarrollo de la cirugía de la epilepsia en los próximos años. Con respecto a la evaluación prequirúrgica de la epilepsia, es importante la variedad de estrategias diagnósticas practicadas en los distintos centros. La elección de la TMLD más adecuada para la valoración prequirúrgica va a depender de cada situación clínica específica, de la frecuencia de las crisis de cada paciente y de la disponibilidad y coste de las distintas técnicas. Habitualmente la monitorización EEG continuada durante 24 o más horas supone un elevado coste, en torno a 600$ (~90.000 ptas.), que asciende hasta 800-1.100$ (~120-160.000 ptas.) si se añade vídeo [5]. Por otra parte, este coste se incrementa con la hospitalización del paciente otros 300-500$ (45-75.000 ptas.) por día, lo cual constituye la práctica habitual. A menudo se requieren varios días de monitorización continuada para realizar un estudio: la mayoría de los centros implicados en la cirugía de la epilepsia obtienen registros tanto intercríticos como críticos, al ser aceptados estos últimos como mejores estimadores de la localización del área epileptógena por la mayoría de los autores [17,18]. Aunque no existe acuerdo acerca del número de crisis que deben ser registradas durante el período de evaluación prequirúrgica, debe hacerse un esfuerzo para registrar un número representativo de cada uno de los tipos de crisis en cada caso individual [19,20], conociendo las limitaciones prácticas que, en muchas ocasiones, limitan el número de días de estudio y, por tanto, el número de crisis registradas. En este campo, es de destacar el elevado rendimiento del A/ EEG. Esta gran eficacia en cuanto al registro cuantitativo, tanto de descargas intercríticas como críticas [2], no se debe únicamente a la mayor duración del registro, sino que a ello contribuye de forma significativa el hecho de incluir el episodio de sueño nocturno. Se ha demostrado que el sueño, en particular durante las fases NREM, incrementa la presencia de potenciales epileptiformes por encima de un 38% en pacientes con crisis generalizadas y de un 24% en pacientes con epilepsia parcial [21]. Del mismo modo, la posibilidad de registro en condiciones normales de la vida del paciente, con la influencia de los distintos factores ambientales, biológicos REV NEUROL 1998; 26 (151): 419-425 y psicológicos sobre el perfil de las descargas, contribuye en gran medida a incrementar este rendimiento del A/EEG en cuanto al registro de episodios ictales. Este hecho ha llevado a la reclasificación del tipo de crisis hasta un porcentaje tan alto como un 43% [13]. La experiencia publicada indica que los registros con electrodos de superficie, tanto ictales como interictales, ofrecen generalmente una buena información localizadora del área epileptógena, principalmente en los casos de epilepsia del lóbulo temporal [22]. Sin embargo, la validez de esta información ha sido objeto de debate, debido a que el registro EEG de superficie nos permite una evaluación incompleta de la actividad eléctrica cerebral. En un volumen conductor uniforme, la magnitud de un potencial registrado a distancia es inversamente proporcional al cuadrado de la distancia entre el punto de la descarga y el de registro [22]. Por otra parte, los generadores neuronales funcionan como dipolos, para poder recoger las corrientes generadas desde la superficie del cráneo; estas neuronas deben estar orientadas en paralelo una a otra, y deben ser despolarizadas y repolarizadas relativamente de forma simultánea. Para un registro óptimo, este dipolo debe estar orientado perpendicular a la superficie del cráneo. Cuando una descarga se origina en el córtex situado en una fisura o surco, o en la región temporal mesial, esta situación ideal no se da, y un electrodo de superficie recogerá de forma muy pobre esta actividad. Puede existir una falta de correlación entre la topografía de los potenciales registrados en el EEG de superficie y su origen, por lo que estos registros críticos deben considerarse el resultado de algún grado de propagación desde el área epileptógena original [23]. Estas consideraciones sugieren la gran importancia de la colocación de los electrodos de superficie, que han de estar situados lo más cerca posible al foco generador. Habitualmente, el sistema de colocación utilizado es el sistema 10-20%. Una de las técnicas utilizadas para solucionar el problema de la pobre representación en los registros de scalp de las regiones mediobasales consiste en una mayor distribución de electrodos sobre estas regiones, tanto de superficie como seminvasivos [22]. Estos electrodos incluyen electrodos supraorbitarios (SO1-SO2) y nasoetmoidales (NE1-NE2) para mejorar la eficacia localizadora del EEG en la epilepsia del lóbulo frontal, y electrodos temporales anteriores (T1-T2), nasofaríngeos (Pg1-Pg2) y esfenoidales (Sp1-Sp2), que ayudan a recoger la actividad originada en estructuras mediobasales del lóbulo temporal, de otra forma inaccesibles. No obstante, la relativamente alta precisión de estos patrones ictales de superficie parece reflejar la tendencia de las crisis de origen temporal mesial a propagarse siguiendo una especie de patrón estereotipado. Aunque este tópico merece estudios adicionales, la experiencia disponible en series publicadas apoya este hecho [24,25]. La propagación inicial más común de la descarga crítica es hacia el neocórtex temporal ipsilateral. Ocasionalmente esta propagación inicial puede ser al hipocampo contralateral. Un tercer patrón de propagación es la invasión simultánea de estructuras del neocórtex ipsilateral e hipocampo contralateral. Sin embargo, estos pasos en la progresión de la propagación de la descarga crítica no pueden ser considerados inevitables y, en ocasiones, no son suficientes para determinar la localización precisa del origen de las crisis [26]. En estos casos se procede a una evaluación progresiva mediante el uso de electrodos especiales que incluyen, aparte de los anteriormente mencionados, la implantación crónica de electrodos de foramen oval, epidurales o subdurales [24,27]. La combinación de estos métodos mejora en gran medida el rendimiento localizador de las técnicas de monitorización EEG. 423 C. PADRINO, ET AL Actualmente, la evaluación prequirúrgica de la epilepsia dispone de otras técnicas adicionales como la resonancia magnética, tanto estructural como funcional, la tomografía de emisión de positrones (PET) y la resonancia magnética espectroscópica, que, junto con otros tests de déficit funcional (baterías neuropsicológicas, test de Wada, etc.) proporcionan una ayuda muy valiosa a la hora de establecer la localización precisa del área de lesión. La utilización conjunta de la monitorización EEG de larga duración, con registros tanto críticos como intercríticos, y de estas técnicas adicionales, junto con un examen neurológico completo, han permitido definir un protocolo dirigido a la evaluación prequirúrgica de la epilepsia y establecer unos criterios de indicación basados en la correlación positiva de los diferentes datos obtenidos [11,28]. Dentro de las diferentes TMLD utilizadas en la evaluación prequirúrgica de la epilepsia, la A/EEG destaca por numerosas singularidades: 1. Permite el estudio del paciente en régimen ambulatorio. El paciente lleva consigo un registrador portable, lo cual le deja absoluta libertad de movimiento y el registro no interfiere con sus actividades diarias. Este hecho conlleva una serie de ventajas sobre el resto de TMLD, desde la comodidad para el paciente y la no interrupción de sus actividades cotidianas, hasta la mejora del rendimiento diagnóstico debido a su mayor capacidad para el registro de crisis, por permitir la influencia de factores ambientales, psíquicos y biológicos [2,10]. 2. El sencillo procedimiento de registro, mediante una cinta convencional de casete que posibilita un registro continuo durante 24 horas, da lugar a otra serie de ventajas como la ausencia de personal técnico auxiliar hasta el cambio de cinta al día siguiente y una gran facilidad en cuanto al almacenamiento de los datos, que permite la realización de registros indefinidos en el tiempo. 3. El análisis de la señal grabada se realiza mediante un sistema informático que permite la detección automática de eventos, así como la cuantificación, edición y reproducción de los datos [29]. Las ventajas de este tipo de análisis se traducen en una mayor facilidad de revisión, interpretación y reproducción de los datos. 4. El conjunto de características descritas permite una mayor eficacia coste/beneficio, debido a la limitada necesidad de elementos técnicos comparado con otras TMLD, en particular el vídeo-EEG, a una mayor facilidad de manejo y a la ausencia de necesidad de personal técnico auxiliar durante las 24 h de registro continuado [12]. Las dos técnicas fundamentalmente utilizadas en la evaluación prequirúrgica de la epilepsia, en el momento actual, son el A/ EEG y el vídeo-EEG. Estas técnicas presentan una gran cantidad de características en común [30,31]. Ambas presentan ventajas e inconvenientes y su empleo, en cada caso, va a depender del balance entre ellos. Sin embargo, su principal diferencia, la observación comportamental, se ha convertido de alguna manera en la mayor desventaja atribuida a la monitorización EEG con registro en casete y ha relegado, en ocasiones, esta técnica a un segundo puesto frente al vídeo-EEG, aunque este hecho no signifique, en absoluto, que se prescinda de la semiología clínica de las crisis. Esta semiología está ampliamente documentada, en todos los casos estudiados con A/EEG, en una historia clínica detallada de los eventos críticos del paciente [31]. Aunque actualmente nadie discute el valor del análisis de la semiología clínica de las crisis habituales del paciente en la evaluación prequirúrgica no invasiva, existe una importante cuestión que se debe considerar: ¿Proporcionan los signos clínicos de las crisis una localización precisa real o claves de lateralización? La realidad es que, salvo unas pocas excepciones conocidas, es muy improbable que el análisis de los signos clínicos iniciales de una crisis parcial compleja proporcione una información específica localizadora. Aunque pueden indicar la probabilidad relativa de un comienzo mesial temporal versus límbico extratemporal o neocortical, no podemos esperar una información más precisa en cuanto al origen exacto [20,22]. CONCLUSIONES Queremos hacer hincapié en que el importante desarrollo tecnológico de los últimos tiempos, con la disponibilidad de sistemas de mayor capacidad de registro, análisis y cuantificación de los resultados, ha permitido definir una topografía EEG segura, que hace del A/EEG una técnica, en la mayoría de los casos, suficiente y eficaz para la evaluación de candidatos a cirugía de la epilepsia. Apoyando esta afirmación, el resultado global de los estudios propios, dentro de la evaluación prequirúrgica de la epilepsia parcial mediante monitorización EEG de larga duración con registro en casete, persiste en la línea marcada por las distintas series publicadas en la literatura respecto a la eficacia del A/EEG en el estudio del paciente epiléptico en sus diferentes fases. Actualmente, el empleo de la monitorización EEG de larga duración mediante registro en casete (con electrodos de superficie, seminvasivos o invasivos), en combinación con un examen neurológico preciso, el estudio de la semiología clínica de las crisis (aun sin observación directa) y las técnicas más avanzadas de neuroimagen, se perfila como uno de los métodos que van a integrarse con pleno derecho en la evaluación prequirúrgica de la epilepsia. BIBLIOGRAFÍA 1. Engel J Jr, van Ness PC, Rasmussen ThB, Ojeman LM. Outcome with 9. Ives JR, Mainwaring NR, Schomer DL. A solid state EEG event recorder respect to epileptic seizures. In Engel J Jr, ed. Surgical treatment of the for ambulatory monitoring of epileptic patients. Epilepsia 1990; 31: 661. epilepsies. New York: Raven Press; 1993. p. 609-21. 10. Ives JR. A completely ambulatory 16-channel cassette recording sys2. Logar CH, Walzl B, Lechner M. Role of long-term EEG monitoring in tem. In Stefano H, Burr W, eds. EEG monitoring. Stuttgart: Gustav diagnosis and treatment of epilepsy. Eur Neurol 1994; 34 (Suppl 1): 29-32. Fischer; 1982. p. 205-17. 3. American Electroencephalographic Society. Guidelines for long-term 11. Ives JR, Schomer DL. Recent technical advances in long-term ambumonitoring for epilepsy. J Clin Neurophysiol 1994; 11: 88-110. latory outpatient monitoring. Electroencephalogr Clin Neurophysiol 4. Engel J Jr, Burchfiel J, Ebersole J, Gates J, Gotman J, Homan R, et al. 1986; 64: 37. Long-term monitoring for epilepsy. Report of an IFCN committee. 12. Ives JR, Donald L, Schomer DL, Blume HW. Presurgical evaluation Electroencephalogr Clin Neurophysiol 1993; 87: 437-58. using cassette EEG. In Ebersole JS, ed. Ambulatory EEG monitoring. 5. Lagerlund TD, Cascino GD, Cicora KM, Sharbrough FW. Long-term New York: Raven Press; 1989. p. 195-216. electroencephalographic monitoring for diagnosis and management of 13. Sutula TP, Sackellares JC, Miller JQ, Dreifuss FE. Intensive monitoring seizures. Mayo Clin Proc 1996; 71: 1000-6. in refractory epilepsy. Neurology 1981; 31: 243-7. 6. Binnie CD. Ambulatory diagnostic monitoring of seizures in adults. 14. Engel J Jr, Shewmon DA. Who should be considered a surgical candiAdv Neurol 1987; 46: 169-82. date? In Engel J Jr, ed. Surgical treatment of the epilepsies. New York: 7. Ebersole JS. Ambulatory EEG: Telemetered and cassette recorder. Adv Raven Press; 1993. p. 23-4. Neurol 1987; 46: 139-55. 15. NIH Consens. Dev. Conf. Surgery for Epilepsy. Consensus Statement 8. Mattson RM. Value of intensive monitoring. In Wade JA, Penry JK, 1990; 8: 19-21. eds. Advances in Epileptology: The Xth Epilepsy International Sym16. Engel J Jr. Surgery for seizures. N Engl J Med 1996; 334: 647-52. posium. New York: Raven Press; 1980. p. 43-51. 17. Jayakar P, Duchowny M, Resnick TJ, Álvarez LA. Localization of sei- 424 REV NEUROL 1998; 26 (151): 419-425 XXXV REUNIÓN DE LA SENFC zure foci: Pitfalls and caveats. J Clin Neurophysiol 1991; 8: 414-31. 18. Quesney LF, Gloor P. Localization of epileptic foci and long-term monitoring in epilepsy. Electroencephalogr Clin Neurophysiol 1985; (Suppl 37): 165-200. 19. Van Ness PC, So NK, Collura T, Beck GJ, Luders H. What constitutes an adequate sample for epilepsy surgery? Epilepsia 1990; 32: 688-71. 20. Engel J Jr, Rausch R, Lieb J, Kuhl DE, Crandall PH. Correlation of criteria used for localizing epileptic foci in patients considered for surgical therapy of epilepsy. Ann Neurol 1981; 9: 215-24. 21. Declerck AC, Martens WL, Wauquier A, Kums GI. On the relationship between the morphology of generalized spike wave paroxyms, epilepsy and sleep. In Stefan H, Burr W, eds. Mobile long-term EEG monitoring. Stuttgart: G. Fischer; 1992. p. 103-13. 22. Quesney LF, Risinger MW, Shewmon DA. Extracranial EEG evaluation. In Engel J Jr, ed. Surgical treatment of the epilepsies. New York: Raven Press; 1993. p. 173-95. 23. Spencer SS, Williamson PD, Bridges SL, Mattson RH, Cicchetti DV, Spencer DD. Reliability and accuracy of localization by scalp ictal EEG. Neurology 1985; 35: 1567-75. 24. Spencer SS, Spencer DD, Williamson PD, Mattson RM. Combined REV NEUROL 1998; 26 (151): 419-425 depth and subdural electrode investigation in uncontrolled epilepsy. Neurology 1990; 40: 74-9. 25. Spencer SS, Williamson PD, Spencer DD, Mattson RM. Human hippocampal seizure spread studied by depth and subdural recording: The hippocampal commissure. Epilepsia 1987; 28: 479-89. 26. Sperling MR, O’Connor MJ. Comparison of depth and subdural electrodes in recording temporal lobes seizures. Neurology 1989; 39: 1497-504. 27. Engel J, Ojeman GA. The next step. In Engel J Jr, ed. Surgical treatment of the epilepsies. New York: Raven Press; 1993. p. 319-29. 28. Andermann F. Identification of candidates for surgical treatment of epilepsy. In Engel J Jr, ed. Surgical treatment of the epilepsies. New York: Raven Press; 1987. p. 51-70. 29. Gotman J. Automated analysis of ambulatory EEG. In Ebersole JS, ed. Ambulatory EEG monitoring. New York: Raven Press; 1989. p. 97-110. 30. Gilliam F, Wyllie E. Diagnostic testing of seizure disorders. Neurol Clin 1996; 14: 61-84. 31. Tuunainen A, Nousiainen U. Ictal recordings of ambulatory cassette EEG with sphenoidal electrodes in temporal lobe epilepsy: Comparison with intensive videomonitoring. Acta Neurol Scand 1993; 88: 21-5. 425