Monitoreo Hemodinamico
Anuncio

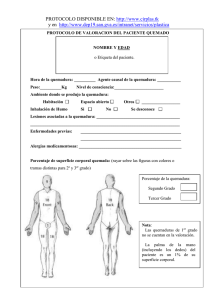
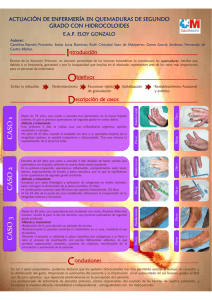
PARÁMETROS CLÍNICOS PARA INICIO DE MONITOREO HEMODINÁMICO EN EL PACIENTE QUEMADO Cambios hemodinámicos en las primeras 36 horas, alteraciones de las 36 horas a los 7 días y alteraciones hemodinámicas tardías MMC CARLOS EDUARDO OSORIO SUAREZ ESPECIALISTA EN MEDICINA CRITICA Y TERAPIA INTENSIVA, HOSPITAL MILITAR REGIONAL DE IRAPUATO. Cuando la extensión de la quemadura supera el 20% de superficie corporal, se desarrolla edema intersticial en órganos y tejidos distantes, esto es secundario a la combinación de mediadores liberados por el daño por quemadura y a la hipoproteinemia. Un acceso vascular adecuado es indispensable para soportar las necesidades de la resucitación hídrica, siendo en muchas ocasiones prácticamente imposible asegurar una vía venosa periférica debido a la combinación de hipovolemia/quemadura de extremidades/edema (4). En general los pacientes que necesitan de una monitorización estrecha del estado hemodinámico son aquellos que por la extensión, naturaleza y comorbilidades de las quemaduras se consideran en riesgo de presentar complicaciones: Quiénes necesitan monitoreo hemodinámico pacientes quemados críticos gran superficie corporal quemada (SCQ) • 25% en adultos • 15% en niños) daño por inhalación lesiones asociadas enfermedad medica subyacente edad extrema (>65 y <3 años) grandes quemaduras de la ABA (1) Categorización de las lesiones por quemadura (American Burn Asociation) Característica Gran quemadura Quemadura moderada Quemadura pequeña Extensión-quemadura de espesor parcial Extensión-quemadura espesor total Áreas primarias > 25% en adultos > 20% en niños > 10% 10-25% en adultos 10-20% en niños 2-10% < 15% en adultos < 10% en niños <2% Gran quemadura si están afectadas Gran quemadura si está presente o se sospecha Gran quemadura si está presente Gran quemadura si son enfermos de alto riesgo Lesiones eléctricas Generalmente centro especializado No afectadas No afectadas No sospechada No sospechada No presente No presente Daño por inhalación Lesiones asociadas Factores comorbilidad de Miscelánea Entorno de tratamiento Paciente relativamente pronóstico de buen Hospital general con un equipo especialmente designado No presente Frecuentemente tratados en forma ambulatoria Los parámetros que se deberán monitorizar son aquellos que nos indican una función cardiovascular adecuada para mantener un adecuado flujo sanguíneo cerebral y renal: Cuáles son los parámetros a vigilar: Gasto Urinario Tensión Arterial Media Presión Venosa Central Presión Capilar Pulmonar Gasto e índice cardiaco (medido o calculado) DO2, Aporte de Oxígeno (calculado) EO2, extracción de Oxígeno (calculado) VO2, Consumo de Oxígeno (calculado) (9,10) El gasto urinario y los signos vitales siguen siendo lo principal en la valoración de la reanimación del paciente grave (8). LÍNEAS VENOSAS Para la reanimación hídrica del paciente quemado es indiscutible que la vía venosa es la ruta ideal para la infusión de grandes volúmenes y que al mismo tiempo puede servir para monitorizar la efectividad de dicho aporte. Prioridades para la instalación de una vía Venosa: Periférica, área no quemada Periférica área quemada Central, área no quemada Central, área quemada (2) Es preferible utilizar catéteres centrales cortos, (los largos predisponen a la trombosis) En general las líneas venosas deberán rotarse para evitar sepsis relacionada al dispositivo intravascular, es poco práctico desde el punto de vista que el paciente pudiese tener las extremidades quemadas, los catéteres venosos centrales se deberán utilizar en quemaduras extensas. Gran controversia genera el tiempo de estancia de un catéter venoso central, existen varios estudios que recomiendan limitar la estancia hasta 7 días de un catéter central (3,4), sin embargo requieren que podrá ser cambiado a través de una guía metálica hasta cada 5 días si el sitio de inserción no muestra datos de enrojecimiento o infección pudiendo entonces utilizarse el mismo sitio hasta por 15 días, incluyendo la vía femoral (4,5). La utilización de catéteres venosos centrales de larga estancia es esencial para el manejo exitoso de quemaduras extensas. LÍNEAS ARTERIALES Las líneas arteriales deberán utilizarse con precaución sobre todo al momento de la inserción ya que la técnica deberá ser sumamente cuidadosa evitando con esto la isquemia que pudiese poner en riesgo la extremidad. Probablemente debido al elevado flujo que rodea a los catéteres arteriales, el riesgo de infección se aprecia menor que en los venosos. Sitios apropiados para su colocación son: La arteria dorsal pedia La arteria femoral La arteria radial (4). En qué pacientes se deberán colocar líneas arteriales: Pacientes con inestabilidad hemodinámica Quemadura de extremidades que dificulten la toma de presión arterial no invasiva. Toma de Gasometrías Arteriales o estudios de laboratorio seriados o frecuentes. (se deberá de tener una vigilancia estrecha de la perfusión distal de la extremidad ya que se pueden observar complicaciones por trombosis aproximadamente a los 3 días) (2,4) CATETERIZACION DE LA ARTERIA PULMONAR Es indiscutible que la presión de llenado del ventrículo izquierdo es el indicador mas confiable del volumen circulante ya que en ciertas condiciones, como en las enfermedades cardiopulmonares preexistentes, la presión de la aurícula derecha puede no ser confiable y solo la determinación de la presión de enclavamiento de la arteria pulmonar o sea la presión capilar pulmonar nos indica el volumen circulatorio efectivo del paciente (6,7), existe hasta un 12% de los centros de quemados en EUA que usan de rutina el catéter de flotación pulmonar para quemaduras de mas del 30% de SCQ (8). A quienes se les puede colocar catéter de flotación pulmonar para medición de la presión capilar pulmonar: Ancianos, con cardiopatía o neuropatía previa, con grandes áreas de SCQ o lesión por inhalación Jóvenes con quemaduras muy extensas que no mantienen perfusión a pesar de agresiva resucitación hídrica (ojo: la hipoperfusión casi siempre es por hipovolemia pero puede deberse a baja función ventricular o por aumento de la poscarga por vasoconstricción (2) FASE DE RESUCITACIÓN 0-36HRS DE RESTAURACIÓN Y MANTENIMIENTO DE LA ESTABILIDAD HEMODINÁMICA CAMBIOS HEMODINÁMICOS El patrón de las primeras horas consiste de bajo gasto cardiaco, vasoconstricción sistémica y pulmonar y bajo aporte y consumo de oxígeno, guarda semejanza con lo encontrado en pacientes graves con trauma múltiple (11), esto evoluciona hacia un estado con patrón hiperdinámico cerca de las primeras 48 horas (12). Factores que condicionan la inestabilidad hemodinámica del paciente quemado grave: aumento de la permeabilidad vascular en el tejido quemado trastorno generalizado en la función de la membrana celular induciéndose edema celular aumento en la presión osmótica (por fuga de sodio) en el tejido quemado produciendo acúmulo hídrico disminución en la contractilidad miocárdica. Existen múltiples estudios sobre la importancia de la depresión miocárdica en los cambios hemodinámicos de los pacientes quemados graves, se ha investigado sobre la posibilidad de una endotoxemia, mediado por IL-1, la proteín cinasa del activador de la mitosis P38, y los factores de necrosis (NF)-kappa-β y (TNF)-α que se producen en el cardiomiocito (8,13). En el peor de los casos se puede presentar el síndrome compartimental abdominal que disminuye el retorno venoso agravando la disfunción cardiaca y comprometiendo gravemente la función pulmonar por elevación de la presión de las vías aéreas (14). PARÁMETROS A MONITORIZAR Parámetro Saturación arterial Dispositivo Arritmias Gasometría arterial Pletismógrafo SpO2 Clínica Electrocardiograma continuo Electrocardiograma continuo Gasto urinario Sonda urinaria Presión arterial Dispositivo automático de presión arterial no invasiva Línea arterial Catéter venoso central Frecuencia cardiaca Presión venosa central Presión capilar pulmonar Gasto cardiaco Índice cardiaco Aporte de oxígeno Extracción de oxígeno Consumo de oxígeno Fórmulas hemodinámicas Termodilución CO2, etc. Fórmulas hemodinámicas Termodilución CO2, etc. Observaciones > 90% < 120 (es mejor) > 130 (hipovolemia) Sobre todo en quemaduras eléctricas y en mayores de 45 años con riesgo cardiovascular 0.5 -1 ml/kg/min < 0.5 (oliguria, IRA) > 1 (sobrecarga, hiperglicemia, manitol, etc) TAM > 60mmHg (asegurar perfusión cerebral y renal) Normalmente se mantiene de 0-5 cmH2O a pesar de la reanimación hídrica Cuidado con >15 cmH2O > 4 l/min (GC) 2 > 2.5 l/min/m (IC) Spo2 FC <120 es mejor, >130= hipovolemia EKG continuo en > 45 años GU >0.5-1 ml/k/h, <0.5=IRA, >1= sobrecarga (ojo con hiperglicemia y manitol) PVC normalmente de 0-5 cmH2O a pesar de resucitación, no utilizar como parámetro de referencia para hidratación ya que hay una pobre correlación entre esta y el llenado ventricular Primer objetivo de resucitación hídrica es el aporte de oxígeno por lo tanto se deberá de 2 medir el GC (mejor IC >2.5 l/min/m ) o bien PvO2 > 35 mmHg DO2 < 30 es mal pronóstico Factores de mal pronóstico son bajo gasto cardiaco, hipotensión sistémica e hipertensión pulmonar persistentes, presiones de llenado elevadas, bajo consumo de oxígeno y elevada extracción de oxígeno (12). FASE POSTRESUCITACION 2-6 DÍAS Debemos vigilar cuidadosamente datos de edema pulmonar ya que existen factores que condicionan predisposición al mismo: Por falla cardiaca Hipervolemia PCP > 20 mmHg Hipoproteinemia Existe aún fuga de líquido (aunque menos que en las 1as 24hs) Por evaporación Por aumento de la permeabilidad vascular en la SCQ Por hipoproteinemia en SCNQ Por pérdidas en escarotomías y excisiones Eritrocitos en disminución (por elevada destrucción y baja producción) Inicia hipermetabolismo Aumento notable del consumo de oxígeno (del 2º al 5º día) La orina aumenta su densidad por aumento en la diuresis de solutos (>1020) D I U R E S I S > o = 1.0ml/k/h < o = 0.5ml/k/hr <1015 >1020 1008-1015 >1020 - Hipervolemia - sobrecarga de solutos (npt, catabolismo) - Insuficiencia renal aguda - Hipovolemia - Insuficiencia renal aguda poliúrica - SIADH - glucosuria Prevenir sepsis por catéteres con rotación (sobre todo en tejido quemado) Tratamiento Disminuir LsPs Evitar exceso de sodio Cardiogénico Disminuir precarga Dopa Disminuir poscarga si se requiere Pulmonar PEEP CPAP monitorizar: balance hídrico mantener SpO2>95% FC es menor que en las primeras 36hrs (aunque puede persistir taquicardia) + rvs bajas GU > 0.5cc/k/hr EKG en pacientes de alto riesgo Vigilar pH para evitar alcalosis PVC, si es mayor de 15cmH2O puede ser hipervolemia o disfunción del VI PCP en pacientes indicados, si es > 15mmHg puede ser ICCV, hipervolemia o VM GC, usualmente es el doble de lo normal, mantener >1.5 veces lo normal 2 VO2 aumenta del 50 al 100% (> 41-40 ml/min/m ) Si hay hipervolemia -diuresis gentil -dopa a dosis dopa -dobuta edo de bajo flujo (¿) icc -monitorizar pcp, vo2, gc -dopa o dobuta aumento de rvs hipertensión o trastornos de perfusión -dopa a dosis dop FASE DE INFLAMACIÓN – INFECCIÓN (DE 7 DÍAS AL CIERRE) Fisiopatología 2 Pérdidas por evaporación = (25 + %SCQ) x m sc Se pierde más agua por escarotomías y tejido denudado tardío ya que el flujo sanguíneo es mayor (empeora en caso de fiebre) El GU se incrementa hasta 2-2.5 l/día (con densidad >1020) por el estado hipermetabólico que lleva a una sobrecarga de solutos secundaria al anabolismo/catabolismo; por lo tanto deberemos ajustar los requerimientos hídricos >1-1.5 l/día o Hay que tener cuidado con la hiperglicemia por NPT que aumenta el GU sin hipervolemia Existen pérdidas sanguíneas por escarotomías y por áreas friables de quemaduras muy vascularizadas (aún con curaciones gentiles); agravado esto por falta de eritropoyesis o Las pérdidas en heridas neovascularizadas pueden ser masivas Existe una gran pérdida de proteínas por heridas (hasta su cierre) agravado por la baja producción de albúmina por el higado (ya que su producción principal son las proteínas de fase aguda) y por lo tanto la hipoalbuminemia no se va a corregir a pesar de un adecuado soporte nutricio Existen elevados niveles de catecolaminas, cortisol, glucagon, glucosa y GH que condicionan hipermetabolismo (que aumenta por el dolor) 2 Aumenta el GC de 2-3 veces, el VO2 se encuentra por arriba de 125ml/min/m hasta 300 El CO2 puede aumentar hasta al doble de lo normal El GU aumenta de 1-2ml/k/h La FC aumenta nuevamente Las RVS se encuentran disminuidas HAS es común (multifactorial) Por lo tanto los efectos fisiológicos del hipermetabolismo son: Aumento del GC Aumento del VO2 Aumento del CO2 Disminución del GU Referencias 1. SR Miller. “Transporte de oxígeno en el paciente quemado” en Burns book 2. Sheridan RL , Weber JM , Peterson HF , et al: Central venous catheter sepsis with weekly catheter change in paediatric burn patients : An analysis of 221 catheters . Burns 1995 ; 21 : 127–129 3. Sheridan RL: Burns. Crit Care Med 2002; 30(11 suppl): S500-514 4. Goldstein AM , Weber JM , Sheridan RL : Femoral venous access is safe in burned children : An analysis of 224 catheters . J Pediatr 1997 ; 130 : 442–446 5. Aikawa N, Martyn JAJ, Burke JF: Pulmonary artery catheterization and thermodilution cardiac output determination in the management of critically ill burned patients. Am J Surg 1978; 135:811-817. 6. Miller JG, Bunting P, Burd D, et al: Early cardiorespiratory patterns in patients with major burns and pulmonary insufficiency. Burns 1994; 20:542-546 7. Saffle JR, et al: What’s new in general surgery: burns and metabolism; J Am Coll Surg - 01Feb-2003; 196(2): 267-89 8. Elgjo GI, et al: Hypertonic saline dextran produces early (8-12 hrs) fluid sparing in burn resuscitation: A 24-hr prospective, double-blind study in sheep. Crit Care Med - 01-JAN-2000; 28(1): 163-71 9. Somes C. Guha MD, et al: Burn resuscitation: Crystalloid versus colloid versus hypertonic saline hyperoncotic colloid in sheep; Crit Care Med 1996; 24:1849-1857. 10. Sturm JA, Lewis FR, Trentz O, et al: Cardiopulmonary parameters and prognosis after severe multiple trauma. J Trauma 1979; 19: 305-310. 11. Lorente JA et al: Systemic hemodynamics, gastric intramucosal P CO2 changes, and outcome in critically ill burn patients. Crit Care Med - 01-JUN-2000; 28(6): 1728-35. 12. White DJ, et al: Cardiomyocyte intracellular calcium and cardiac dysfunction after burn trauma. Crit Care Med - 01-JAN-2002; 30(1): 14-22. 13. Ivy ME, Atweh NA, Palmer J, et al. Intra-abdominal hypertension and abdominal compartment syndrome in burn patients. J Trauma 2000;49:387-91.