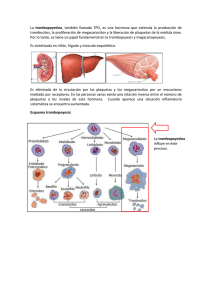
Concentrados de plaquetas procedentes de sangre total (buffy coat
Anuncio

Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Med Clin (Barc). 2012;138(12):528–533 www.elsevier.es/medicinaclinica Revisión Concentrados de plaquetas procedentes de sangre total (buffy coat) u obtenidos por aféresis; qué producto emplear? ? Marı́a Luisa Lozano *, José Rivera y Vicente Vicente Centro Regional de Hemodonación, Unidad de Hematologı´a y Oncologı´a Médica, Hospital Universitario Morales Meseguer, Murcia, España I N F O R M A C I Ó N D E L A R T Í C U L O R E S U M E N Historia del artı´culo: Recibido el 11 de mayo de 2011 Aceptado el 31 de mayo de 2011 On-line el 31 de julio de 2011 Los concentrados de plaquetas (CP) procedentes de donaciones de sangre total por el método de capa leucoplaquetar (buffy-coat [BC]) o de plaquetaféresis se emplean en la prevención o tratamiento del sangrado en pacientes trombocitopénicos, existiendo en la actualidad un debate abierto sobre qué producto utilizar. El empleo de cada uno de estos dos productos es muy heterogéneo entre diversas instituciones y paı́ses, y oscila entre el 10 y el 90%, con una relación de 50:50 en Europa. Respecto a eficacia y a reacciones adversas en el receptor, no existen ventajas de las plaquetas obtenidas por aféresis. Desde el punto de vista del donante, la evidencia está a favor del empleo de donaciones de sangre total. Teniendo en cuenta la disminución progresiva en el riesgo de transmisión viral, la ventaja de los productos de aféresis en relación con la reducción a la exposición a donantes disminuye. En el caso de la aparición de agentes infecciosos emergentes transmisibles por hemoderivados y considerando el análisis de coste-eficacia, la inactivación de patógenos de CP de BC de sangre total serı́a una estrategia más adecuada que el empleo de aféresis. ß 2011 Elsevier España, S.L. Todos los derechos reservados. Palabras clave: Aféresis Donaciones Concentrados de plaquetas Platelet concentrates from whole-blood donations (buffy-coat) or apheresis: Which one to use? A B S T R A C T Keywords: Apheresis Donations Platelet concentrates Platelet concentrates (PCs) prepared either from whole-blood donations by the buffy-coat method (BC), or by plateletpheresis are indicated to prevent or treat acute hemorrhage secondary to thrombocytopenia, and there is an ongoing debate about which platelet product should be used. Usage of each of these two products is highly heterogeneous among countries and individual institutions, ranging from 10 to 90%, with a 50:50 ratio in Europe. In comparison of pooled platelets prepared by the BC method and apheresis PCs, data suggest similar efficacy of the products. Regarding recipients’ adverse reactions, there is no advantage for apheresis concentrates. From the donor’s point of view, evidence favours using the abundance of platelets available from whole-blood donation. As residual viral transmission risk continues to fall, the advantage of apheresis products related to the decrease to donor exposure lessens. While the cost-effectiveness of apheresis products is comparable to that of other accepted blood safety interventions, in case of emerging pathogens, probably pathogen inactivation of pooled BC PCs would be a more desirable strategy. ß 2011 Elsevier España, S.L. All rights reserved. La transfusión de plaquetas alogénicas constituye la medida terapéutica más eficaz en el control de las hemorragias de los pacientes con defectos cuantitativos o cualitativos plaquetarios, y ha posibilitado el tratamiento de pacientes oncohematológicos y los procedimientos de trasplantes1. * Autor para correspondencia. Correo electrónico: [email protected] (M.L. Lozano). Básicamente existen dos procedimientos para obtener concentrados de plaquetas (CP) humanas: la extracción selectiva directa del torrente sanguı́neo mediante procesadores de aféresis (disponible desde comienzos de 1970), y la separación o fraccionamiento a partir de unidades procedentes de donaciones de sangre total, desarrollado inicialmente para obtención mediante método de plasma rico en plaquetas (PRP), lo que cuenta con más de 50 años de experiencia2. A principios de los años 80, y desarrollado por investigadores de los paı́ses nórdicos, se dispuso de un nuevo método de preparación de CP de sangre total usando el método de 0025-7753/$ – see front matter ß 2011 Elsevier España, S.L. Todos los derechos reservados. doi:10.1016/j.medcli.2011.05.008 Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. M.L. Lozano et al / Med Clin (Barc). 2012;138(12):528–533 capa leucoplaquetar o de buffy-coat (BC). Comparado con los CP de PRP, los de BC tienen numerosas ventajas, como mayor recuperación de plasma, parámetros funcionales superiores en estudios in vitro, mejores incrementos de recuentos corregidos (CCI), facilidad en aplicación de estrategias de seguridad transfusional como el cribado bacteriano o la inactivación y la simplificación del proceso de transfusión3. Por estos motivos, en la actualidad en los paı́ses desarrollados, excepto en EE.UU. donde se emplea de forma minoritaria CP que provienen de PRP (lo que representa el 12,5% de las plaquetas transfundidas), el método de BC es el empleado predominantemente para obtención de CP de sangre total. Sin embargo, es más difı́cil distinguir entre ventajas e inconvenientes de los otros dos tipos de CP, pooles de BC y aféresis, y existe un debate vivo en la actualidad sobre qué tipo de producto emplear. El grado de utilización de ambos tipos de productos es muy heterogéneo entre diferentes instituciones y estados. En paı́ses como Finlandia, Holanda y Dinamarca, los CP procedentes de combinaciones de plaquetas provenientes de sangre total (pooles de BC) suponen el 85-95% de las plaquetas transfundidas, mientras que en Francia casi el 90% de estas unidades provienen de aféresis de donante único4,5. En España, la situación es intermedia; ası́, en el año 2009 algo más del 20% de las dosis terapéuticas de plaquetas infundidas provenı́an de aféresis. Durante los últimos 15 años, muchos paı́ses han variado sus polı́ticas relacionadas con donación y transfusión, pasando de plaquetas de aféresis a CP de pooles, o viceversa. En 2004, cuando la Asociación Americana de Bancos de Sangre (AABB) requirió que todos los establecimientos donde se obtenı́an hemoderivados detectaran y limitaran la contaminación bacteriana en todos los componentes plaquetarios, EE.UU. y Québec se decantaron hacia las donaciones de aféresis (lo que supone ya el 87,5% en EE.UU.), mientras que el resto de Canadá prefirió modificar el sistema de obtención de plaquetas de unidades de sangre total desde el método del PRP al de BC6. Durante años se ha abogado por el uso de plaquetas de aféresis, en base a las posibles ventajas de funcionalidad in vitro, reducción en el riesgo de transmisión de infecciones, frecuencia de inmunización HLA, y, posiblemente, menor riesgo de contaminación bacteriana. Sin embargo, muchos de estos argumentos postulados durante 10-20 años no han sido corroborados en estudios robustos posteriores. Hace siete años, a partir de la evidencia existente entonces, analizábamos las ventajas e inconvenientes de CP de sangre total (PRP y BC) y de plaquetas de aféresis7. Una vez que los CP de PRP están prácticamente abandonados, es útil en base al conocimiento actual comparar nuevamente ambos tipos de CP, los procedentes de BC y los de plaquetas de aféresis, considerando parámetros de calidad, seguridad, perspectiva del donante y análisis de coste-eficacia, teniendo en cuenta las propuestas de diversas instituciones y paı́ses dirigidas, entre otros, a la disminución del daño pulmonar asociado a la transfusión (TRALI), y a la implantación de tecnologı́a de reducción de patógenos. Parámetros de calidad in vivo e in vitro Contenido en plaquetas y en otros componentes Entre los argumentos a favor del empleo de plaquetas procedentes de donaciones de sangre total se incluyen las razones éticas de: 1) no malgastar el «regalo» de las plaquetas de los donantes de sangre total, sino emplearlo para la transfusión, y 2) no exponer a los donantes al riesgo adicional de la plaquetaféresis. Sin embargo, se rebaten estas razones con las consideraciones de que, en la actualidad, la tecnologı́a de aféresis moderna permite la obtención de todos los componentes sanguı́neos (concentrados de hematı́es dobles, CP dobles, y también de plasma), y hace posible el 529 abandono de sangre total. Además, se argumenta que los donantes de aféresis asumen mediante el consentimiento informado los riesgos inherentes al procedimiento. Independientemente del debate de si la polı́tica transfusional de los estados se puede asentar exclusivamente en productos de aféresis, no parecen existir diferencias estadı́sticamente significativas en parámetros de eficacia transfusional entre ambos tipos de CP8,9. Nuestros datos del control de calidad de CP del año 2010 muestran que el contenido plaquetar y el volumen de un producto de aféresis es similar al de 4-5 pooles de BC, y tampoco revelan diferencias significativas en contaminación bacteriana, ni en pH de los productos, de acuerdo a estudios previos10. Uno de los argumentos en contra del empleo de pooles de BC de sangre total es el impacto negativo que tiene en la calidad de los concentrados de hematı́es (CH). Las guı́as españolas para la preparación de componentes sanguı́neos11 establecen que los CH sin capa leucoplaquetaria deben tener 43 g de hemoglobina/unidad. La media (DE) de hemoglobina en los CH producidos en nuestro Centro de Hemodonación en el año 2010 fue de 51,9 (8,2) g/unidad, y solo el 8% de los CH no cumplı́an ese requisito técnico. Aunque los CH de BC muestran aproximadamente un 10% menos de hemoglobina que los obtenidos con el método de PRP (datos de 2007), se desconoce si realmente esta diferencia implica un impacto transfusional. Funcionalidad in vitro Los métodos de preparación de CP pueden alterar las caracterı́sticas funcionales, recuperación y supervivencia de las plaquetas tras las transfusiones12. De forma tradicional, la activación plaquetaria en plaquetas almacenadas se ha evaluado mediante la medición en superficie de CD62P (selectina P) o de su forma secretada. El ligando de CD40 (CD40L, o CD154) también está implicado en la activación plaquetaria, y puede asociarse con reacciones transfusionales adversas. Los estudios que se han realizado no han observado diferencias entre CP de aféresis y los obtenidos de combinaciones de BC en la expresión en superficie de CD62P ni en su acumulación en forma soluble (sCD62P)13–15, en la concentración de sCD40L15, ni en parámetros de viabilidad celular14. Otros marcadores de daño plaquetar, como la exposición de fosfatidilserina, o el potencial de despolarización de membranas mitocondriales, fue mayor en plaquetas de aféresis13 y en pooles de BC14, respectivamente. Ası́, los diferentes estudios in vitro no han mostrado claramente que uno de los productos (plaquetas de aféresis frente a pooles de BC) sea uniformemente mejor que el otro en los parámetros evaluados. Teniendo en cuenta la variabilidad interdonante en la funcionalidad plaquetaria16, la realización de combinaciones de CP de BC antes de la transfusión podrı́a contribuir a la menor variabilidad entre los productos. Eficacia El incremento de plaquetas postransfusional es un marcador indirecto relevante para el análisis de la eficacia de las transfusiones de CP. Un metaanálisis que incluye la comparación sistemática de los estudios que evalúan CCI entre combinaciones de BC y aféresis de plaquetas a la 1, 18 y 24 horas tras la infusión no ha observado diferencias significativas entre dichos productos17, ni tampoco se evidencian diferencias en intervalos transfusionales9. Una ventaja de las plaquetas de aféresis, en términos de CCI más altos en receptores, se observa en pacientes aloinmunizados con refractariedad debida a la presencia de anticuerpos contra antı́genos HLA o HPA. Estos requieren la transfusión de aféresis de plaquetas de donantes tipados y compatibles (lo que puede suponer un máximo del 15% de las necesidades plaquetarias Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 530 M.L. Lozano et al / Med Clin (Barc). 2012;138(12):528–533 totales). Ası́, hasta el momento no hay evidencia de peso que favorezca el empleo de uno de los productos en base a incrementos de CCI o de intervalos entre transfusiones en receptores noaloinmunizados. Sin embargo, por desgracia hasta el momento es mı́nima la información referente al impacto de estos hemoderivados sobre variables clı́nicas como la incidencia o gravedad del sangrado, marcadores más relevantes de eficacia transfusional. Hasta tener dicha información, no pueden establecerse conclusiones claras acerca de la superioridad de alguno de los productos en términos de eficacia. Seguridad Reacciones febriles y alérgicas en el receptor Las reacciones transfusionales febriles no-hemolı́ticas son la causa más frecuente de reacciones adversas relacionadas con la transfusión de plaquetas. El empleo de la leucorreducción universal prealmacenamiento de los CP ha reducido drásticamente la incidencia de estas complicaciones, ya que son consecuencia de la acumulación de citocinas derivadas de los leucocitos durante el almacenamiento. Por ello, si se comparan productos (CP de pooles de BC o procedentes de plaquetaféresis) con similar contenido en leucocitos, no se evidencian diferencias en este tipo de reacciones18. Respecto a las reacciones alérgicas, los concentrados de aféresis son más proclives a inducir reacciones alérgicas en los receptores que los derivados de combinaciones de BC, y el empleo de estos últimos puede reducir su incidencia por un factor de unas 3 veces en el caso de componentes preparados en plasma, y por un factor de más de 10 veces en el caso de componentes preparados en solución aditiva5. Esto puede deberse a que en el caso de plaquetas de aféresis, incluso si se emplea solución aditiva, el plasma que permanece proveniente de un donante es superior a la contribución individual de cuatro a seis donantes en pooles de BC. El impacto de TRALI asociado a transfusión de CP por el método de BC parece ser menor que el relacionado a transfusión de CH y plasma, respectivamente21. No obstante, en algunos paı́ses, como Canadá, se están introduciendo medidas para intentar disminuir el riesgo de TRALI, lo que parece haberse asociado a una reducción en el número de estas complicaciones22. Ası́, las combinaciones de BC son resuspendidas mayoritariamente en plasma de un donante varón en el pool. Los otros tres donantes contribuyen a menos de 5 ml del plasma final del producto. En el caso de querer establecer estrategias similares con concentrados de plaquetas de aféresis, el inventario deberı́a basarse exclusivamente en donantes varones, o en mujeres en las que se confirme ausencia de anticuerpos HLA, o que no hayan tenido gestaciones previas. No obstante, hasta que no estén disponibles más datos de estudios bien diseñados, es difı́cil llegar a conclusiones válidas acerca del riesgo relativo de TRALI asociado a la transfusión de CP de BC o de aféresis. Contaminación bacteriana Los CP son la causa más frecuente de sepsis asociada a transfusión. Teóricamente, uno asumirı́a que la combinación de cuatro a seis BC incrementarı́a el riesgo de contaminación bacteriana por el mismo factor. Sin embargo, usando donaciones de sangre total que fueron intencionadamente inoculadas con bacterias, se ha mostrado que el procedimiento de preparación de combinaciones de BC puede reducir el tı́tulo de contaminación por varios logaritmos23, lo que resulta en una tasa similar de contaminación bacteriana confirmada entre productos de aféresis y combinaciones de BC24, de acuerdo con estudios previos25,26. Respecto a la incidencia de reacciones adversas en receptores relacionadas con contaminación bacteriana, esta es de 1/50.368 combinaciones de BC frente a 1/60.591 aféresis de plaquetas, no siendo tampoco la diferencia estadı́sticamente significativa27,por lo que la contaminación bacteriana tampoco es una justificación que favorezca el empleo de uno u otro producto. Aloinmunización y refractariedad a plaquetas Riesgo de transmisión viral y de enfermedades emergentes En la actualidad está bien establecido que el principal factor que lleva a la aloinmunización HLA es el contenido total de leucocitos en los componentes sanguı́neos, y no el número de donantes a los que se expone un receptor de productos sanguı́neos19. Ası́, en un metaanálisis que incluye los estudios que emplean productos no leucorreducidos, el riesgo general de aloinmunización y de refractariedad no es diferente entre CP de sangre total (aunque obtenidos por el método de PRP) y de aféresis17. Aunque hasta el momento no hay estudios que comparen la tasa de aloinmunización o de refractariedad en pacientes transfundidos con CP de pooles de BC o plaquetaféresis, no existe evidencia teórica de que estas pudieran diferir, siempre que ambos productos estén leucodeplecionados17,19. En los últimos 20 años, el riesgo asociado a transmisión viral se ha reducido significativamente, por la polı́tica selectiva de selección de donantes, y por la mejora en las técnicas de detección microbiológica. Ası́, en la actualidad, menos del 15% de los fallecimientos asociados a transfusión son debidos a causas infecciosas28. Es exactamente el riesgo de infección viral asociada a la transfusión por combinaciones de BC 4-6 veces mayor respecto a la de aféresis? La respuesta es «no». En la actualidad la mayor parte de las aféresis de plaquetas derivan en la preparación de dobles productos, y además, teniendo en cuenta que la frecuencia máxima de donaciones es más alta para donantes de aféresis que respecto a sangre total, esto conllevarı́a una hipotética mayor cantidad de donaciones en el perı́odo ventana en estos casos. Adicionalmente podrı́a darse el caso de que en un pool de plaquetas de BC, uno de los donantes tuviera una baja carga de hepatitis B que podrı́a ser neutralizada por anticuerpos en el plasma de otros de los donantes que contribuye al pool. Además, teniendo en cuenta el mayor riesgo de infecciones asociadas a la transfusión de primeros donantes, solo deberı́an aceptarse segundas o posteriores donaciones para preparar combinaciones de plaquetas de BC. Es difı́cil determinar el impacto relativo de todos estos aspectos en el riesgo final. Se han llevado a cabo modelos matemáticos evaluando el riesgo de infecciones transmitidas por la transfusión29,30. Desafortunadamente, hasta el momento no se han llevado a cabo estudios epidemiológicos o ensayos clı́nicos que hayan analizado los riesgos de infecciones virales o de nuevos El TRALI es debido generalmente a la infusión de anticuerpos contra leucocitos en los hemoderivados procedentes de un donante sensibilizado como consecuencia de transfusión o a embarazo, a un receptor que, por lo general, presenta un estado crı́tico20. Debido a su morbimortalidad, TRALI es una de las complicaciones más serias relacionadas con la transfusión. Hasta el momento, como en el apartado anterior, todos los datos disponibles que comparan el riesgo de TRALI entre CP de sangre total frente a aféresis están realizados en productos derivados de PRP, y no de BC, no mostrando diferencia en su incidencia en relación con el tipo de producto4. ? Daño pulmonar agudo asociado a la transfusión Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. M.L. Lozano et al / Med Clin (Barc). 2012;138(12):528–533 patógenos emergentes entre ambos productos. Estos microorganismos podrı́an transmitirse por el aire, alimentos o por vectores, y no ser sencillo no solo su detección biológica, sino tampoco la polı́tica de selección de donantes. Cada vez existe una mayor preocupación acerca de patógenos emergentes transmitidos por la sangre, como los virus del Dengue, Chikungunya, del Oeste del Nilo, u otros agentes como la Leishmania, el plasmodio o la Trypanosoma31. Aunque nos pueda parecer un problema lejano, no lo es tanto considerando no solo la inmigración, sino que cada vez se viaja más, y también a zonas del mundo con un mayor riesgo sanitario. Ası́, aproximadamente 1 millón de españoles viaja cada año a zonas tropicales o subtropicales, de los cuales solo el 25% recibe profilaxis adecuada, lo que contribuye a la transmisión de este tipo de enfermedades por las transfusiones32. El debate acerca de la introducción de tecnologı́as de reducción de patógenos para CP apunta a la preocupación por parte de los reguladores y de las personas implicadas en medicina transfusional acerca de infecciones por patógenos emergentes transmitidas por la transfusión (PETT). Esta tecnologı́a, sin embargo, podrı́a no ser efectiva contra agentes infecciosos, fundamentalmente priones. Los estudios clı́nicos hasta el momento son contradictorios respecto a la efectividad clı́nica y hemostática: existen estudios que sugieren que su eficacia clı́nica es menor (menores CCI y mayor sangrado)33,34 mientras que otros no observan diferencias significativas en funcionalidad in vitro o eficacia hemostática in vivo entre plaquetas tratadas y no tratadas35,36. Ası́ pues, respecto al riesgo de infecciones por PETT, existe una preocupación realista y apropiada. Algunos paı́ses europeos, como Suiza, han optado por la introducción de técnicas de reducción de patógenos en CP de sangre total frente a plaquetas de aféresis. En la actualidad, respecto al riesgo de transmisión del virus de la inmunodeficiencia humana (VIH), virus de la hepatitis C (VHC) y virus de la hepatitis B (VHB), aunque éste ha disminuido drásticamente en los últimos 20 años, todavı́a el empleo de un inventario exclusivamente de plaquetas de aféresis es una medida de salud pública acertada que se asocia a una reducción de 2 veces el riesgo de transmisión de estos patógenos. Perspectiva del donante Los datos de la bibliografı́a son contradictorios acerca de la incidencia de reacciones adversas en donaciones de sangre total frente a aféresis de plaquetas37,38. Los datos del último informe de hemovigilancia de nuestro paı́s no evidencian mayor gravedad en las donaciones de aféresis, pero sı́ una mayor tasa de notificaciones en estas últimas respecto a sangre total (150 frente a 23 por cada 10.000 donaciones, respectivamente). Adicionalmente, la exposición al citrato en los donantes de plaquetas por aféresis puede condicionar efectos metabólicos y endocrinos. Ası́, la realización de plaquetaféresis induce un incremento en la hormona paratiroidea, osteocalcina y 1,25dihidroxivitamina D, una mayor excreción urinaria de Ca, Mg, K y Na, y un descenso de fosfatasa alcalina, parámetros poco modificables por la ingesta de suplementos de calcio39. Además, una tercera parte de los donantes habituales de plaquetas por aféresis, y no los donantes esporádicos, muestran signos radiológicos de osteopenia40. El citrato también se asocial con la reducción de tensión arterial41, y la prolongación del intervalo QTc durante la aféresis de plaquetas es un hallazgo habitual. La donación de plaquetas por aféresis también resulta en incrementos temporales de trombopoyetina42, hormona que induce expresión de selectina P, formaciones de complejos leucocito-plaqueta e incremento de adhesividad plaquetaria bajo flujo43,44, aunque se desconoce si esto puede condicionar un estado protrombótico. 531 El di(2-etilhexil) ftalato (DEHP) se encuentra en muchos plásticos, incluidos los sistemas de aféresis. En animales, los valores altos de DEHP ocasionan daño hepático y renal y afectan la capacidad reproductiva45. Se han descrito incrementos de hasta el 232% de DEHP sérico comparados con los valores basales en el dı́a de la aféresis46, alcanzándose concentraciones plasmáticas que llegan a exceder la dosis de referencia de la Agencia de Protección del Medio Ambiente de EE.UU. (EPA), y la exposición diaria tolerable en la UE47. Ası́ pues, en términos de seguridad del donante, no existen argumentos a favor de la promoción de la donación mediante aféresis si existe otro componente disponible, como son los CP obtenidos con el procesamiento de donaciones de sangre total. Coste-efectividad Consideremos que en España en el año 2009 se produjeron aproximadamente entre 175.000-220.000 combinaciones de plaquetas (de 5 o 4 unidades, respectivamente) y obtenido unas 43.000 unidades de plaquetaféresis durante dicho perı́odo. Teniendo en cuenta los precios públicos del Ministerio de Defensa (B.O.E. 27/06/2009), de 162 s para combinaciones de plaquetas filtradas y de 280 s para concentrados de plaquetas de aféresis, la utilización exclusiva de productos de donante único respecto a combinaciones de BC supondrı́a para el paı́s un gasto adicional de más de 20 millones de euros en dicho año. La forma más aceptada de realizar el análisis coste-efectividad es mediante el estudio del coste de años de vida logrados ajustados a calidad, en función de la estrategia terapéutica empleada. Los trabajos han mostrado que la ganancia de un año de vida ajustado a calidad (QALY) utilizando CP de donante único respecto a combinaciones de CP de sangre total se situarı́a en torno a los 470.000 s en el contexto de enfermos hematológicos, y de 200.000 s en pacientes sometidos a cirugı́a cardiaca48. En los paı́ses desarrollados una modalidad terapéutica se considera coste-efectiva si el QALY gracias a aplicar el tratamiento no supera los 50.000 s49. Sin embargo, en medicina transfusional se aceptan ratios coste-efectividad relativamente altas50,51. Ası́, trabajos previos han mostrado que las intervenciones dirigidas a la mejora de la seguridad transfusional han tenido una mediana de incremento en la ratio coste-efectividad (IRCE) de 355.000 $ por QALY, con intervalos de valores que oscilan entre reducción de coste hasta incrementos de 8,7 millones $ por QALY52. En la actualidad, las causas principales de mortalidad asociadas a transfusión de sangre alogénica por orden de frecuencia son el TRALI, reacciones transfusionales hemolı́ticas ocasionadas o no por incompatibilidad ABO, y la sepsis asociada a la transfusión, mientras que solo un 15% de los fallecimientos relacionados con la transfusión se deben a enfermedades infecciosas28. Sin embargo, este panorama puede variar con la aparición de nuevos PETT para los que el cribado de donantes puede ser ineficaz o para los que no existan tests de detección. En este sentido, debe evaluarse qué es más ventajoso desde el punto de vista de la protección de receptores de transfusiones de plaquetas, si los concentrados procedentes de donante único, o los sistemas de reducción de patógenos. El análisis del coste-efectividad de la transfusión de componentes plaquetarios sometidos a inactivación de patógenos, en relación con los virus y bacterias conocidos, ha mostrado un coste neto por año de vida ganado de 554.000 s (678.600 s en pacientes hematológicos)53. Sin embargo, si se considera el riesgo de PETT para los que no existieran estrategias de cribado o tests de detección, en la población hematológica el coste del QALY serı́a de 266.500 s en el caso de inactivación de combinaciones de CP, y de 1.525.000 s en el caso de inactivación de plaquetaféresis54. Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. M.L. Lozano et al / Med Clin (Barc). 2012;138(12):528–533 532 Ası́ pues, el coste-efectividad de CP de sangre total sometidos a inactivación de patógenos es comparable al del empleo de CP de donante único en el momento actual. En el caso de patógenos emergentes, sin embargo, para los que no existiesen estrategias de cribado aplicables, posiblemente fuese forzosa la inactivación de todos los productos plaquetarios, siendo relativamente más costeefectivo el empleo de CP de sangre total tratados que de aféresis de donante único. Conclusiones En la actualidad, de todas las ventajas que han sido atribuidas a los CP de aféresis, la única que permanece vigente es la reducción del riesgo infeccioso por la exposición a un menor número de donantes. Sin embargo, su impacto es sensiblemente menor que hace años debido a la dramática reducción que se ha producido en la tasa de transmisión de los virus conocidos. En el caso de que se generalizara la tecnologı́a de reducción de patógenos, su impacto probablemente se limitarı́a al riesgo de transmisión de priones. Desde el punto de vista de las reacciones transfusionales en el receptor, los CP de aféresis no muestran superioridad respecto a combinaciones de BC, y desde la perspectiva del donante, este tipo de donación es desfavorable respecto a la de sangre total. Finalmente, el empleo de CP de donante único muestra un coste-efectividad que es comparable al de otras intervenciones dirigidas a la mejora de la seguridad transfusional, aunque en el caso de nuevos patógenos emergentes, posiblemente la adopción de tecnologı́as de inactivación serı́a una estrategia más adecuada contra el riesgo de transmisión de los nuevos agentes infecciosos. Financiación Nuestro Grupo de investigación está financiado por el Fondo de Investigaciones Sanitarias-Instituto de Salud Carlos III y Fondos Feder (PI10/02594), Fundación Séneca (04515/GERM/06, 03116/ PI/05), y Red RECAVA (RD06/0014/0039). Conflicto de intereses Los autores declaran no tener ningún conflicto de intereses. Bibliografı́a 1. Buhrkuhl DC. An update on platelet transfusion in hemato-oncology supportive care. Transfusion. 2010;50:2266–76. 2. Vassallo RR, Murphy S. A critical comparison of platelet preparation methods. Curr Opin Hematol. 2006;13:323–30. 3. Levin E, Culibrk B, Gyöngyössy-Issa MI, Weiss S, Scammell K, LeFresne W, et al. Implementation of buffy coat platelet component production: comparison to platelet-rich plasma platelet production. Transfusion. 2008;48:2331–7. 4. Vamvakas EC. The relative safety of pooled whole-blood-derived platelets prepared by the buffy-coat method versus single-donor (apheresis) platelets. Clin Lab. 2010;56:263–79. 5. Andreu G, Vasse J, Sandid I, Tardivel R, Semana G. Use of random versus apheresis platelet concentrates. Transfus Clin Biol. 2007;14:514–21. 6. Silva MA, Gregory KR, Carr-Greer MA, Holmberg JA, Kuehnert MJ, Brecher ME. Task Force. Summary of the AABB Interorganizational Task Force on Bacterial Contamination of Platelets: Fall 2004 impact survey. Transfusion. 2006;46:636–41. 7. Lozano ML, Vicente V. Transfusión de plaquetas; concentrados procedentes de un único o de múltiples donantes? Med Clin (Barc). 2004;122:145–9. 8. Eriksson L, Kristensen J, Olsson K, Bring J, Högman CF. Evaluation of platelet function using the in vitro bleeding time and corrected count increment of transfused platelets. Comparison between platelet concentrates derived from pooled buffy coats and apheresis. Vox Sang. 1996;70:69–75. 9. Akkök CA, Brinch L, Lauritzsen GF, Solheim BG, Kjeldsen-Kragh J. Clinical effect of buffy-coat vs. apheresis platelet concentrates in patients with severe thrombocytopenia after intensive chemotherapy. Vox Sang. 2007;93:42–8. 10. Schrezenmeier H, Seifried E. Buffy-coat-derived pooled platelet concentrates and apheresis platelet concentrates: which product type should be preferred? Vox Sang. 2010;99:1–15. 11. Estándares de acreditación en transfusión sanguı́nea. 3a ed. Comité de acreditación en transfusión. Asociación Española de Hematologı́a y Hemoterapia. Sociedad Española de Transfusión Sanguı́nea; 2006. 12. Rivera J, Lozano ML, Vicente V. In vitro changes of platelet parameters: lessons from blood banking. Methods Mol Biol. 2004;273:57–72. 13. Krailadsiri P, Seghatchian J. Are all leucodepleted platelet concentrates equivalent? Comparison of Cobe LRS Turbo, Haemonetics MCS+ LD, and filtered pooled buffy-coat-derived platelets. Vox Sang. 2000;78:171–5. 14. Albanyan AM, Harrison P, Murphy MF. Markers of platelet activation and apoptosis during storage of apheresis- and buffy coat-derived platelet concentrates for 7 days. Transfusion. 2009;49:108–17. 15. Skripchenko A, Kurtz J, Moroff G, Wagner SJ. Platelet products prepared by different methods of sedimentation undergo platelet activation differently during storage. Transfusion. 2008;48:1469–77. 16. Jilma-Stohlawetz P, Hergovich N, Homoncik M, Dzirlo L, Horvath M, Janisiw M, et al. Impaired platelet function among platelet donors. Thromb Haemost. 2001;86:880–6. 17. Heddle NM, Arnold DM, Boye D, Webert KE, Resz I, Dumont LJ. Comparing the efficacy and safety of apheresis and whole blood-derived platelet transfusions: a systematic review. Transfusion. 2008;48:1447–58. 18. Enright H, Davis K, Gernsheimer T, McCullough JJ, Woodson R, Slichter SJ. Factors influencing moderate to severe reactions to PLT transfusions: experience of the TRAP multicenter clinical trial. Transfusion. 2003;43: 1545–52. 19. Slichter SJ, Davis K, Enright H, Braine H, Gernsheimer T, Kao KJ, et al. Factors affecting posttransfusion platelet increments, platelet refractoriness, and platelet transfusion intervals in thrombocytopenic patients. Blood. 2005;105:4106–14. 20. Kelher MR, Masuno T, Moore EE, Damle S, Meng X, Song Y, et al. Plasma from stored packed red blood cells and MHC class I antibodies causes acute lung injury in a 2-event in vivo rat model. Blood. 2009;113:2079–87. 21. Van Stein D, Beckers EA, Sintnicolaas K, Porcelijn L, Danovic F, Wollersheim JA, et al. Transfusion-related acute lung injury reports in the Netherlands: an observational study. Transfusion. 2010;50:213–20. 22. Devine D, Jenkins C, Howe D, Goldman M. Relative safety of buffy coat platelet pools. Transfusion. 2010;50:1591–2. 23. Mohr H, Bayer A, Gravemann U, Muller TH. Elimination and multiplication of bacteria during preparation and storage of buffy coat-derived platelet concentrates. Transfusion. 2006;46:949–55. 24. Schrezenmeier H, Walther-Wenke G, Muller TH, Weinauer F, Younis A, HollandLetz T, et al. Bacterial contamination of platelet concentrates: results of a prospective multicenter study comparing pooled whole blood-derived platelets and apheresis platelets. Transfusion. 2007;47:644–52. 25. Larsen CP, Ezligini F, Hermansen NO, Kjeldsen-Kragh J. Six years’ experience of using the BacT/ALERT system to screen all platelet concentrates, and additional testing of outdated platelet concentrates to estimate the frequency of falsenegative results. Vox Sang. 2005;88:93–7. 26. De Korte D, Curvers J, de Kort WL, Hoekstra T, van der Poel CL, Beckers EA, et al. Effects of skin disinfection method, deviation bag, and bacterial screening on clinical safety of platelet transfusions in the Netherlands. Transfusion. 2006;46:476–545. 27. International Forum. Haemovigilance. Vox Sang. 2006;90:207–41. 28. Vamvakas E, Blajchman MA. Transfusion-related mortality: the ongoing risks of allogeneic blood transfusion and the available strategies for their prevention. Blood. 2009;113:3406–17. 29. Heuft HG, Mende W, Blasczyk R. A general change of the platelet transfusion policy from apheresis platelet concentrates to pooled platelet concentrates is associated with a sharp increase in donor exposure and infection rates. Transfus Med Hemother. 2008;35:106–13. 30. Vamvakas EC. Relative safety of pooled whole blood-derived versus singledonor (apheresis) platelets in the United States: a systematic review of disparate risks. Transfusion. 2009;49:2743–58. 31. Stramer SL, Hollinger FB, Katz LM, Kleinman S, Metzel PS, Gregory KR, et al. Emerging infectious disease agents and their potential threat to transfusion safety. Transfusion. 2009;49 Suppl 2:1S–29S. 32. López-Vélez R, Turrientes MC, Garrón C, Montilla P, Navajas R, Fenoy S, et al. Microsporidiosis in travelers with diarrhea from the Tropics. J Travel Med. 1999;6:223–7. 33. McCullough J, Vesole DH, Benjamin RJ, Slichter SJ, Pineda A, Snyder E, et al. Therapeutic efficacy and safety of platelets treated with a photochemical process for pathogen inactivation: the SPRINT trial. Blood. 2004;104:1534– 41. 34. Kerkhoffs JL, van Putten WL, Novotny VM, Te Boekhorst PA, Schipperus MR, Zwaginga JJ, et al.; Dutch-Belgian HOVON cooperative group. Clinical effectiveness of leucoreduced, pooled donor platelet concentrates, stored in plasma or additive solution with and without pathogen reduction. Br J Haematol. 2010;150:209–17. 35. Galan AM, Lozano M, Molina P, Navalon F, Marschner S, Goodrich R, et al. Impact of pathogen reduction technology and storage in platelet additive solutions on platelet function. Transfusion. 2011;51:808–15. 36. Lozano M, Knutson F, Tardivel R, Cid J, Maymó RM, Löf H, et al. A multi-centre study of therapeutic efficacy and safety of platelet components treated with amotosalend prior to transfusion and ultraviolet A pathogen inactivation stored for 6 or 7 d prior to transfusion. Br J Haematol. 2011;153:393–401. 37. Winters JL. Complications of donor apheresis. J Clin Apher. 2006;21:132–41. 38. Wiltbank TB, Giordano GF. The safety profile of automated collections: an analysis of more than 1 million collections. Transfusion. 2007;47:1002–5. 39. Bolan CD, Cecco SA, Yau YY, Wesley RA, Oblitas JM, Rehak NN, et al. Randomized placebo- controlled study of oral calcium carbonate supplementation in plateletpheresis: II. Metabolic effects. Transfusion. 2003;43:1414–22. ? Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. M.L. Lozano et al / Med Clin (Barc). 2012;138(12):528–533 40. Dettke M, Buchta C, Bieglmayer C, Kainberger F, Macher M, Höcker P. Short- and longterm effects of citrate on bone metabolism and bone mineral density in healthy plateletpheresis donors [comunicación a congreso]. J Clin Apher. 2003;18:87. 41. Despotis GJ, Goodnough LT, Dynis M, Baorto D, Spitznagel E. Adverse events in platelet apheresis donors: A multivariate analysis in a hospital-based program. Vox Sang. 1999;77:24–32. 42. Dettke M, Hlousek M, Kurz M, Leitner G, Rosskopf K, Stiegler G, et al. Increase in endogenous thrombopoietin in healthy donors after automated plateletpheresis. Transfusion. 1998;38:449–53. 43. Tibbles HE, Navara CS, Hupke MA, Vassilev AO, Uckun FM. Thrombopoietin induces p-selectin expression on platelets and subsequent platelet/ leukocyte interactions. Biochem Biophys Res Commun. 2002;292: 987–91. 44. Van OE, Wu YP, Pouwels JG, Ijsseldijk MJ, Sixma JJ, Akkerman JW, et al. Thrombopoietin increases platelet adhesion under flow and decreases rolling. Br J Haematol. 2003;121:482–90. 45. Lyche JL, Gutleb AC, Bergman A, Eriksen GS, Murk AJ, Ropstad E, et al. Reproductive and developmental toxicity of phthalates. J Toxicol Environ Health B Crit Rev. 2009;12:225–49. 46. Buchta C, Bittner C, Hocker P, Macher M, Schmid R, Seger C, et al. Donor exposure to the plasticizer di(2-ethyl-hexyl)phthalate during plateletpheresis. Transfusion. 2003;43:1115–20. 533 47. Koch HM, Angerer J, Drexler H, Eckstein R, Weisbach V. Di(2-ethylhexyl)phthalate (DEHP) exposure of voluntary plasma and platelet donors. Int J Hyg Environ Health. 2005;208:489–98. 48. Lopez-Plaza I, Weissfeld J, Triulzi DJ. The cost-effectiveness of reducing donor exposures with single-donor versus pooled random-donor platelets. Transfusion. 1999;39:925–32. 49. Hirth RA, Chernew ME, Miller E, Fendrick AM, Weissert WG. Willingness to pay for a quality-adjusted life year: In search of a standard. Med Decis Making. 2000;20:332–42. 50. Jackson BR, Busch MP, Stramer SL, AuBuchon JP. The cost-effectiveness of NAT for HIV, HCV, and HBV in whole-blood donations. Transfusion. 2003;43:721–9. 51. Pereira A, Sanz CA. Model of the health and economic impact of posttransfusion hepatitis C: application to cost-effectiveness analysis of further expansion of HCV screening protocols. Transfusion. 2000;40:1182–91. 52. Stone PW, Teutsch S, Chapman RH, Bell C, Goldie SJ, Neumann PJ. Cost-utility analyses of clinical preventive services: published ratios, 1976-1997. Am J Prev Med. 2000;19:15–23. 53. Postma MJ, van Hulst M, De Wolf JTM, Botteman M, Staginnus U. Cost-effectiveness of pathogen inactivation for platelet transfusions in the Netherlands. Transfus Med. 2005;15:379–87. 54. Bell CE, Botteman MF, Gao X, Weissfeld JL, Postma MJ, Pashos CL, et al. Costeffectiveness of transfusion of platelet components prepared with pathogen inactivation treatment in the United States. Clin Ther. 2003;25: 2464–86.