01 SINDROME DE TROCANTER, page 1-7 @ Normalize
Anuncio

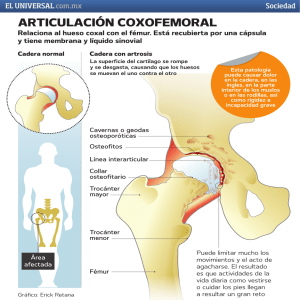
01 SINDROME DE TROCANTER 30/11/06 09:47 Página 80 80 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 VOL. 4 Nº 2: 80-86 ORIGINAL El Síndrome del Trocánter Mayor como causa de pseudociática Greater Throcanter syndrome causing sciatic referred pain López-Oliva Muñoz, F. Aldomar Sanz, Y. 2 1 1 2 Servicio de Traumatología del Centro de Prevención y Rehabilitación FREMAP de Majadahonda. Centro Asistencial Asepeyo de Las Rozas. RESUMEN ABSTRACT Objetivo: Conocer la incidencia del síndrome del trocánter mayor (STM), síndrome miofascial detectado con frecuencia en pacientes que acuden a consulta especializada de columna por asemejarse a una radiculalgia de origen lumbar, e intentar establecer las pautas diagnósticas adecuadas que ayuden a detectarlo. Objective: To know the prevalence of Greater Trochanter Syndrome (GTS), myofascial problem frequently detected in orthopaedic spine specialty patients simulating a lumbar nerve root compression, and try to establish the diagnostic pattern to detect it. Material y método: se han estudiado 299 pacientes consecutivos diagnosticados de lumbalgia y lumbociatalgia remitidos a consulta especializada durante un año. Los pacientes fueron sometidos a una valoración prospectiva general y lumbar y una evaluación clínica protocolizada específica del STM. En aquellos pacientes con sospecha clínica de esta patología se realizaron pruebas complementarias para estudio de la cadera y una infiltración peritrocantérea cuya positividad se consideró diagnóstica. Resultados: 24 pacientes fueron diagnosticados de STM (8% del total y el 21% de los que presentaban pseudociática). Todos, salvo tres, presentaban hallazgos patológicos en el estudio por RM de la columna lumbar, sin embargo los estudios de imagen de cadera resultaron en su mayoría normales. En lo referente a la evaluación del STM el signo clínico más sensible es el dolor a la palpación en el cuadrante posterosuperior de la región peritrocantérica. Conclusiones: El diagnóstico de STM es meramente clínico ya que las pruebas complementarias son negativas en la mayoría de los pacientes. La exploración del trocánter mayor debe ser un gesto habitual en la exploración física del paciente con patología lumbar o referida. Palabras clave: Síndrome del Trocánter Mayor. Dolor regional. Lumbalgia. Bursitis. Materials and methods: 299 consecutive patients referred for low back pain in one year have been studied. The patients was analysed prospectively by a clinical general and lumbar evaluation and an specific GTS examination. Image tests was made to the patients with GTS typical pain but the diagnosis was confirmed by the injection of the trochanter. Results: 24 patients was diagnosed of GTS (8% of total number and 20.7% of the referred pain). All of them except three have pathologic findings in the lumbar magnetic resonance but the hip image studies was normal in the main. Concern to the clinical evaluation of GTS, palpation of the poster superior quarter of the trochanteric area is the most sensitive diagnostic sign. Conclusions: Physical examination of greater trochanter should be part of the lumbar pain evaluation. Diagnostic is merely clinic because the image test are negative in a majority of patients. Have GTS in mind can avoid unfortunate diagnostic mistakes. Key words: Greater trochanter syndrome. Regional pain. Back pain. Bursitis. Patología del Aparato Locomotor, 2006; 4: 80-86 Correspondencia F. López-Oliva Muñoz. Centro de Prevención y Rehabilitación FREMAP de Majadahonda. Ctra de Pozuelo n.º 61 28220 Majadahonda (Madrid) [email protected] 01 SINDROME DE TROCANTER 30/11/06 09:47 Página 81 81 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 · V OL .4 · Nº 2 · 80-86 F. López-Oliva Muñoz El Síndrome de Trocánter Mayor como Y. Aldomar Sanz causa de pseudociática INTRODUCCIÓN El Síndrome de dolor regional localizado en el trocánter mayor se ha relacionado habitualmente con la presencia de una inflamación de las bursas peritrocantéreas (1, 2). Sin embargo y a pesar de que su descripción clínica data de antiguo, la verdadera naturaleza, etiología y patogénesis de este problema aún no están establecidas. Alrededor de la cadera se han descrito entre 14 y 21 bursas sinoviales (3) de las que sólo tres son constantes. Éstas son las bursas subglútea menor , subglútea media y subglútea mayor. Su misión biomecánica es separar y limitar el rozamiento entre los tendones de la musculatura glútea. Se piensa que la inflamación de estas estructuras es la causa del síndrome del trocánter mayor aunque estudios mediante resonancia magnética de la cadera han permitido detectar en estos pacientes lesiones tendinosas (4). El síndrome del trocánter mayor (STM) puede ser de origen postraumático en un 23-65% (5) pero frecuentemente presenta un comienzo insidioso y un curso subagudo con manifestaciones clínicas variables. Se ha descrito este síndrome como asociación a otras patologías: enfermedades reumáticas y degenerativas que afecten a la cadera, obesidad, fibromialgia, etc. También se ha relacionado esta patología con las alteraciones biomecánicas de la marcha. Así, no es infrecuente observar la aparición de dolor trocantérico en pacientes con dismetrías, deformidades o trastornos neurológicos que impidan una marcha normal. Para la osteopatía se trataría de un punto de dolor referido en las disfunciones iliosacras. La asociación de síndrome del trocánter mayor y dolor lumbar crónico es una circunstancia frecuente según Swezey (2) y, posteriormente, Collee y cols. (1) que en su estudio llegaron a la conclusión de que un 25% de los pacientes con dolor lumbar crónico presentaban síntomas y signos de STM en grado variable. Estos autores además de destacar la verdadera frecuencia de este hecho, revelaron su importancia clínica y diagnóstica. La presentación clínica del STM puede simular una ciática verdadera ya que se trata en muchos casos de un dolor irradiado muy semejante. Sin embargo hasta el momento no ha sido establecido si el STM es un trastorno secundario a las alteraciones biomecánicas que pudiera inducir el dolor lumbar crónico o resulta una entidad de apa- rición primaria que lleve al paciente a consultar por un cuadro parecido a una lumbociatalgia. El objetivo de este estudio es detectar este problema entre los paciente que consultan por dolor irradiado, basándonos en la casuística personal del primer autor, evaluar la incidencia relativa del STM e intentar establecer las pautas diagnósticas adecuadas que ayuden a detectar esta patología. MATERIAL Y MÉTODOS Población estudiada Los pacientes seleccionados para su estudio presentaban por definición cuadros diagnosticados de lumbalgia y lumbociatalgia de más de un mes de evolución refractaria a los tratamientos ambulatorios habituales y remitidos al especialista de la Unidad de Columna del centro hospitalario. Durante un año desde julio de 2002 a agosto de 2003 acudieron a la consulta del primer firmante, especialista en patología del ráquis, un total de 454 pacientes nuevos. De entre estos 299 fueron pacientes con patología lumbar. La edad media fue 37,5 años (rango 23-65). En lo referente al género se registraron 70( 23%) pacientes mujeres y 229 (77 %) hombres. El tiempo de evolución desde el inicio de los síntomas varió entre uno y 30 meses siendo la media 3,5 meses. El periodo de seguimiento medio tras el diagnóstico de STM ha sido de 16,7 meses (rango 12-24 meses) El origen de la patología fue laboral en una mayoría de casos. Estos pacientes con patología lumbar se distribuyeron de acuerdo a su sintomatología según se aprecia en la tabla I. TABLA I: Diagnóstico por resonancia magnética lumbar en los pacientes finalmente diagnosticados de Sindrome del Trocánter Mayor. Síntomas Número de Número de pacientes pacientes totales con SMT Lumbalgia no irradiada Lumbociatalgia verdadera Lumbalgia y pseudociática Déficit neurológico 79 98 101 8 1 0 21 2 TOTAL 299 24 01 SINDROME DE TROCANTER 30/11/06 09:47 Página 82 82 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 · V OL .4 · Nº 2 · 80-86 F. López-Oliva Muñoz El Síndrome de Trocánter Mayor como Y. Aldomar Sanz causa de pseudociática El estudio se llevó a cabo de forma prospectiva elaborando un protocolo en el que se definió una completa evaluación clínica que incluía dos valoraciones diferentes realizadas, siempre por el mismo especialista en el mismo acto exploratorio. Una específica del STM y otra general y dirigida a la columna lumbar. Evaluación clínica del Síndrome del Trocánter Mayor. 1) Sintomatología. La bursitis trocantéricas muestran una presentación clínica con dolor referido e irradiado en un 25 a 40% de los casos (5). La forma mas común de dolor irradiado es la extensión de éste desde la región trocantérica a la cara lateral del muslo hasta la rodilla. Raramente afecta la cara posterior del muslo. Muchas veces el paciente no referirá dolor trocantérico y manifestará molestias referidas en el muslo, rodilla o región lumbosacra lateral. En ocasiones la ananmnesis recoge la presencia de parestesias y entumecimiento en el muslo. La intensidad del dolor es muy variable y los pacientes lo describen como urente o quemante. Los síntomas empeoran fundamentalmente con la marcha que en algunos casos puede estar muy limitada. También es típico que el decúbito sobre la cadera enferma o la aducción prolongada de la misma exacerben el dolor. La clínica puede mantenerse invariada durante muchos años mientras el paciente es evaluado infructuosamente por sucesivos facultativos, llegando incluso en algunos casos a sufrir intervenciones quirúrgicas en su columna lumbar. FIG. 1. El signo más sensible en la exploración del síndrome del trocánter mayor es la palpación del cuadrante posterosuperior de la región peritrocantérica No se debe confundir el STM con la cadera en resorte en sus diferentes variantes anatomoclínicas. En estos casos el paciente relata un inequívoco salto o crujido en su cadera. El mas frecuente es el resalte de la fascia lata sobre el trocánter mayor pero tampoco es infrecuente el resalte del psoas sobre la eminencia iliopectínea en la región inguinal. 2) Exploración física: No han sido descritas maniobras exploratorias específicas del STM. En la serie estudiada la exploración se ha sistematizado de la siguiente forma: -Observación: Patrón de marcha y el trofismo muscular del miembro afecto. Descartar dismetrías, deformidades o desviaciones congénitas o adquiridas. -Palpación: El signo más constante y característico de STM es la reproducción del dolor mediante palpación profunda en la región peritrocánterea (2). Con mas frecuencia el punto doloroso se localiza en el cuadrante posterosuperior que anatómicamente se corresponde con el tendón del glúteo medio y su bursa(Fig. 1). Para esta exploración el paciente se debe colocar en decúbito lateral sobre el lado sano. Con la palma de la mano del explorador sobre el trocánter, el pulgar se desliza por detrás de éste presionando profundamente la musculatura glútea. El dolor producido debe ser semejante al referido por el paciente. Una vez localizado el punto de máximo dolor es conveniente marcarlo en la piel. En muchos casos es posible apreciar crepitación local al palpar el punto doloroso. Otros puntos dolorosos menos específicos pueden ser el propio trocánter mayor, el punto lumbosacro lateral o incluso la cara lateral de la rodilla. -Maniobras exploratorias: Mientras que el dolor a la palpación es constante en estos enfermos, la provocación del dolor mediante maniobras exploratorias es menos reproducible incluso a lo largo de la evolución en un mismo paciente. Sin embargo en todos los casos se realizaron las siguientes pruebas: Movilidad de la cadera, abducción contra resistencia, rotación externa contra resistencia, rotación interna forzada, aducción forzada, maniobra de Trendelemburg. 3) Pruebas complementarias El diagnóstico de STM es puramente clínico. La aparición de alteraciones en las pruebas complementarias puede confirmar el diagnóstico en unos 01 SINDROME DE TROCANTER 30/11/06 09:47 Página 83 83 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 · V OL .4 · Nº 2 · 80-86 F. López-Oliva Muñoz El Síndrome de Trocánter Mayor como Y. Aldomar Sanz causa de pseudociática RESULTADOS Diagnóstico: FIG. 2. Las pruebas complementarias de imagen han sido positivas en muy pocos casos. A: Radiografía de cadera mostrando calcificaciones trocantéricas. B: Gammagrafía en la que destaca el acúmulo del radiofármaco en el trocánter mayor. pocos casos pero la ausencia de estas no lo descartan. (6, 7) Para este estudio se han evaluado todos los casos confirmados de STM mediante radiografías simples, gammagrafía y resonancia magnética. Fig. 2. 4) Bloqueo peritrocantérico: El diagnóstico de confirmación del STM se ha basado en la infiltración de corticoide y anestésico de la región peritrocantérea (1,2,7). Tras marcar en la piel la zona de mayor sensibilidad se infiltraron 40 mg. de acetato de parametasona y 8 ml. de mepivacaína al 2%. Se empleó una aguja de 21G x 1.5 pulgadas ( en pacientes obesos es preciso emplear una de mayor longitud) realizando una amplia distribución del fármaco en el cuadrante posterosuperior del trocánter. Todos los pacientes fueron evaluados a los 15 minutos de la infiltración y en caso de alivio importante de los síntomas (al menos un 50% en la escala visual analógica) la prueba se calificó como positiva y se estableció el diagnóstico de STM. Una mayoría de los casos fue infiltrado dos veces más con dos semanas de lapso entre los tratamientos. En los casos en los que la prueba fue negativa ésta no se repitió, descartándose el diagnóstico de STM. Evaluación clínica de la lumbalgia Todos los casos fueron sometidos a una evaluación clínica rutinaria general y especializada en el ráquis lumbar haciendo especial énfasis en la presencia o ausencia de signos de irritación radicular , déficit neurológicos y patrones de dolor lumbar. En total se realizaron 37 bloqueos peritrocantéricos de los cuales resultaron positivos 24 considerándose éstos como casos confirmados de STM. Este número de pacientes supone un 8% de todos los casos de patología de columna lumbar evaluados durante un año en la consulta y el 20.7% de los que presentaban un cuadro de dolor lumbar con irradiación pseudorradicular. De estos 24 casos, 10 eran mujeres y 14 hombres. La edad media fue de 35.1 años (rango 25-64 años). En 16 casos la patología fue izquierda y en 8 casos derecha. En la tabla III se describen los síntomas, signos y resultados positivos en pruebas diagnósticas registrados en las historias clínicas de los 24 pacientes con STM confirmado. También se refieren la sensibilidad y especificidad de las maniobras exploratorias, así como el valor predictivo negativo de las pruebas complementarias específicas de cadera realizadas a estos pacientes. Tabla II: Diagnóstico por resonancia magnética lumbar en los pacientes finalmente diagnosticados de Sïndrome del Trocánter Mayor. Diagnóstico por IRM lumbar Normal Deshidratación discal Hernia discal Degeneración discal severa Degeneración facetaria Estenosis del canal Espondilolisis y espondilolistesis Cambios postquirúrgicos Número de pacientes 0 6 9 3 1 2 1 2 Todos los pacientes con excepción sólo de tres presentaban hallazgos patológicos en el estudio por RM de la columna lumbar. Dos casos presentaban sintomatología persistente tras haber sido previamente intervenidos. Una discectomía y una artrodesis lumbar. En la tabla II se describen estos hallazgos en los pacientes que finalmente fueron diagnosticados de STM 01 SINDROME DE TROCANTER 30/11/06 09:47 Página 84 84 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 · V OL .4 · Nº 2 · 80-86 F. López-Oliva Muñoz El Síndrome de Trocánter Mayor como Y. Aldomar Sanz causa de pseudociática Resultados clínicos: La primera infiltración fue resolutiva en 12 casos. 3 casos fueron infiltrados en dos ocasiones y en 9 pacientes se completó el tratamiento de tres bloqueos peritroncantéricos. Todos los casos mejoraron significativamente en la escala visual analógica. Tras los bloqueos 8 pacientes siguieron un programa de rehabilitación específico. En el periodo de seguimiento de este estudio se han registrado 3 recaídas en la sintomatología que han precisado repetir el tratamiento mediante infiltraciones peritrocantericas. En los 3 casos la respuesta clínica ha vuelto ha ser satisfactoria, si bien son pacientes con molestias persistentes. DISCUSIÓN La verdadera naturaleza y patogenia del síndrome del trocánter mayor no es bien conocida, Parece claro que se trata de un problema que aparece frecuentemente asociado a trastornos lumbares. Para algunos autores (5,6) se trata de un problema inflamatorio secundario a un sobreuso de la cade- Tabla III: Síntomas, signos y hallazgos en pruebas complentarias de cadera registrados en los pacientes diagnosticados de Síndrome del Trocanter Mayor. Síntomas Dolor trocantérico no irradiado Dolor irradiado al muslo hasta rodilla Dolor irradiado al muslo más allá de la rodilla Parestesias en el miembro inferior Claudicación <15 min Dolor en bipedestación prolongada Dolor en escaleras Dolor en decúbito sobre trocánter Dolor en aducción de la cadera Bilateralidad Signos Dolor a la palpación en cuadrante posterosuperior Restricción de la movilidad de la cadera Abducción contra resistencia Rotación externa contra resistencia Rotación interna forzada Aducción forzada Trendelemburg Pruebas complementarias de cadera Radiografías simples Resonancia magnética Gammagrafía ósea Número de Pacientes Porcentaje % 2 21 1 7 13 16 5 10 12 0 8,3 87,5 4,1 29,1 54,1 66,6 20,8 75 41,6 0 Número de pacientes Sensibilidad % Especificidad % 23 3 9 1 2 11 3 95,8 12,5 37,5 4,1 8,3 45,8 12,5 95,2 98,4 87,0 85,3 94,2 72,0 99,3 Número de pacientes % Sensibilidad % Valor predictivo negativo 4 2 4 16,6 8,3 16.6 93,6 93,1 93,6 01 SINDROME DE TROCANTER 30/11/06 09:47 Página 85 85 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 · V OL .4 · Nº 2 · 80-86 F. López-Oliva Muñoz El Síndrome de Trocánter Mayor como Y. Aldomar Sanz causa de pseudociática ra y lo asemejan a otras estesitis de la anatomía como epicondilitis, hombro doloroso (9) o fascitis plantar. Los estudios mediante resonancia magnética en este tipo de pacientes (4,8) han detectado una relativamente alta incidencia de lesiones tendinosas y bursales. Estos estudios han sido realizados en pacientes cuyo STM no estaba caracterizado como lumbalgia irradiada. En nuestro estudio muy pocos pacientes presentaron hallazgos patológicos en las pruebas de imagen. Mas recientemente (7) se ha sugerido que el STM asociado a lumbalgia podría tratarse de un trastorno provocado por la alteración funcional de la columna lumbar patológica. La limitación a la rotación y la báscula pélvica que impone una región lumbosacra contracturada sobrecarga los abductores de la cadera y justificaría un padecimiento secundario a ese nivel. La literatura estudiada no diferencia claramente entre los diagnósticos de STM y trocanterítis. Parece que ésta última sería una entidad nosológica diferente y cursaría con dolor selectivo sobre el trocánter mayor e inflamación local (7). Sería, en definitiva, una apofisitis inflamatoria frente al problema funcional mas complejo que caracteriza el STM. En opinión de los autores del presente estudio no siempre el STM es secundario a un problema lumbar preexistente. En muchos pacientes la sintomatología inicial se mantiene invariada durante el curso clínico hasta su resolución con el bloqueo peritrocantérico. En estos pacientes los tratamientos protocolizados sobre su columna lumbar no han sido efectivos ni han conseguido modificar el cuadro clínico. Creemos que el STM puede ser un proceso tanto primario como secundario y es importante tener esto en cuenta al evaluar un paciente con una historia de dolor irradiado en el miembro inferior. Quizá la explicación más plausible sobre el origen y naturaleza del STM la encontramos en las teorias sobre el dolor referido por los puntos gatillo. Para esta escuela los puntos gatillo de la porción anterior del músculo gluteo menor originan un cuadro superponible al descrito en este estudio. Para Travell y Simons (10) las causas de activación de este síndrome de dolor miofascial son la sobrecarga, las disfunciones sacroiliacas e incluso las inyecciones intramusculares , circunstancias todas ellas frecuentes en los pacientes afectos de lumbalgia. En nuestro estudio la incidencia de STM en la población estudiada es de un 8% de todos los casos de patología de columna lumbar evaluados durante un año en la consulta y un 20.7% de los que presentaban un cuadro de dolor lumbar con irradiación pseudorradicular. Esta incidencia es claramente menor que la publicada por Swezey (2) en un estudio similar pero en una población de 70 pacientes de 82 años de edad media remitidos por lumbalgia encontró 21 (30%) con signos evidentes de STM. Collee y cols. (1) registraron un porcentaje de STM en pacientes de patología lumbar según el médico de referencia. En asistencia primaria la incidencia fue un 25 % mientras que en asistencia especializada este porcentaje ascendía a un 45 %. Asimismo encontraron una fuerte asociación al tiempo de evolución y al sexo femenino. Mas recientemente Tortolani y cols. (7) han analizado 247 pacientes referidos a consulta especializada en raquis. La incidencia de STM fue de un 20.2%. Este estudio se realizó de forma retrospectiva analizando datos de las historias clínicas de diferentes especialistas. Un hallazgo interesante de este estudio es que un 62.7% de los pacientes diagnosticados de STM habían sido evaluados previamente por sucesivos especialistas en neurocirugía y ortopedia sin haber sospechado esta patología, lo que demuestra el escaso conocimiento que existe sobre la misma entre la clase médica internacional. El STM simula con sorprendente fidelidad una radiculalgia de origen lumbar aunque raramente el dolor llega más allá de la rodilla (11). Incluso algunos pacientes de nuestra serie han referido síntomas neurológicos que dificultan aún más el diagnóstico. Éstos síntomas desaparecieron también con el tratamiento específico del STM. En nuestro estudio predominan los hombres sobre las mujeres. Este sesgo que invalida el análisis de la incidencia por sexos, se debe a que la población estudiada procede en su gran mayoría de accidentados de trabajo. Teniéndolo siempre presente en la evaluación del paciente con problemas lumbares sobretodo irradiados la sospecha clínica del STM es fácil de alcanzar. Sin embargo, como demuestra este estudio, el signo clínico más sensible es el dolor a la palpación en el cuadrante posterosuperior de la región peritrocantérica. Las maniobras exploratorias no son tan sensibles. Sólo la aducción forzada reprodujo el dolor característico en un 45.8% de los casos pero la 01 SINDROME DE TROCANTER 30/11/06 09:47 Página 86 86 PATOLOGIA DEL APARATO LOCOMOTOR, 2006 · V OL .4 · Nº 2 · 80-86 F. López-Oliva Muñoz El Síndrome de Trocánter Mayor como Y. Aldomar Sanz causa de pseudociática especificidad fue baja (72%). Este hallazgo contrasta con lo referido por algunos autores (4) que destacan el signo de Trendelemburg como el más sensible y reproductible en 24 pacientes diagnosticados por resonancia magnética sin realizar bloqueo peritrocantérico. Según nuestros resultados podemos afirmar que las pruebas diagnósticas son muy poco útiles en el diagnóstico de STM por lo que no se deben solicitar de forma habitual. El diagnóstico definitivo lo proporciona, sin duda, la respuesta clínica al bloqueo peritrocantérico. Este procedimiento es diagnóstico y además terapéutico. La mayoría de nuestros pacientes no precisaron más que una o dos infiltraciones para obtener la curación. En los casos mas recalcitrantes se puede complementar el tratamiento con fisioterapia, cuya efectividad en esta patología ha sido comprobada en la literatura (12). CONCLUSIONES De la revisión de la escasa literatura al respecto y de nuestra experiencia clínica podemos concluir que la exploración del trocánter mayor debe ser un gesto habitual en la evaluación física del paciente con patología lumbar o referida. El diagnóstico es meramente clínico ya que las pruebas complementarias son negativas en la mayoría de los pacientes. Tener presente la existencia de esta relativamente frecuente patología puede evitar desafortunados errores diagnósticos y terapéuticos. AGRADECIMIENTOS Los autores quieren destacar y agradecer la importante colaboración de Dña. Maribel Montero Tallón en la protocolización y seguimiento de la población estudiada. Referencias bibliográficas 1. Collee G, Dijkmans B A, Vandenbroucke J P, Cats A. Greater trochanteric pain syndrome (trochanteric bursitis) in low back pain.Scand J Rheumatol. 1991; 20 (4): 262-6. 2. Swezey R L. Pseudo-radiculopathy in subacute trochanteric bursitis of the subgluteus maximus bursa. Arch Phys Med Rehabil. 1976 Aug; 57 (8): 387-90. 3. Shbeeb M I, Matteson. EL.Trochanteric bursitis (greater trochanter pain syndrome). Mayo Clin Proc. 1996 Jun; 71 (6): 565-9. 4. Bird P A, Oakley S P, Shnier R, Kirkham B W. Prospective evaluation of magnetic resonance imaging and physical examination findings in patients with greater trochanteric pain syndrome. Arthritis Rheum. 2001 Sep; 44 (9): 2138-45. 5. Gordon E J. Trochanteric bursiis and tendinitis. Clin Orthop 1961; 20: 193-202. 6. Karpinski M R K, Piggott H. Greater trochanteric pain syndrome. A report of 15 cases. J Bone Joint Surg Br. 1985 Nov; 65-B: 762-3. 7. Tortolani P J, Carbone J J, Quartararo L G. Greater trochanteric pain syndrome in patients referred to orthopedic spine specialists. Spine J. 2002 Jul-Aug; 2 (4): 251-4. 8. Walsh G, Archibald C G. M R I in greater trochanter pain syndrome. Australas Radiol. 2003 Mar; 47 (1): 85-7. 9. Kagan A. 2nd.Rotator cuff tears of the hip. Clin Orthop. 1999 Nov; (368): 135-40 10. Travell J G, Simons D G. Dolor y disfunción miofascial. Volumen 2. Editorial Médica Panamericana. 2004. 11. Russell A S. Pseudotrochanteric bursitis in the differential diagnosis of lateral hip pain. J Rheumatol. 1992 Oct; 19 (10): 1648. 12. Bewyer D C, Bewyer K J. Rationale for treatment of hip abductor pain syndrome. Iowa Orthop J 2003; 23: 57-60.