Tema 150 ÚLCERAS VENOSAS Y ARTERIALES
Anuncio

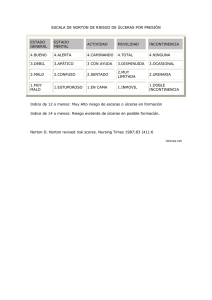
Tema 150 ÚLCERAS VENOSAS Y ARTERIALES Dres. J.L. Rodríguez Peralto, A. Saiz y P. Ortiz DEFINICIÓN CLÍNICA Las úlceras cutáneas son soluciones de continuidad por necrosis como mínimo de la epidermis y dermis, originadas por insuficiencias arteriales, venosas o factores neuropáticos. Las úlceras venosas aparecen en mujeres de edad avanzada, sobre una base de edema, induración y lipodermatoesclerosis, secundarias a insuficiencia y estasis venoso crónico, sobre las que aparecen zonas eritematosas o azuladas. De forma espontanea o más frecuentemente tras un traumatismo mínimo, se originan úlceras no dolorosas, típicamente en el tobillo o tercio distal de piernas (Fig. 1), redondeadas u ovaladas en su inicio, de bordes eritemato violaceos, no sobreelevados, y fondo necrótico en fases de progresión y con tejido de granulación sano en fases de curación (Fig. 2). Si el proceso se cronifica, se originan grandes úlceras, con riesgo de sobreinfección o incluso de transformación maligna. No es raro que los distintos tratamientos utilizados a lo largo de años, acaben produciendo eczema de contacto. Las úlceras de origen arterial suelen aparecer en varones mayores de 35 años, frecuentemente en los pulpejos de los dedos de los pies, y ocasionalmente en la cara lateral del tercio distal de las piernas. Son úlceras muy dolorosas, profundas, redondeadas o irregulares, de base gris o negra, con apenas tejido de granulación (Fig. 3) y donde pueden incluso quedar expuestos tendones y otras estructuras subyacentes. Los pulsos arteriales de la zona suelen estar disminuidos o ausentes y el pie frío y cianótico, y en fases muy avanzadas, pueden presentar gangrena digital. Los pacientes suelen presentar arterioesclerosis, factores de riesgo cardiovascular (hipertensión arterial, hipercolesterolemia…), historia de claudicación intermitente e incluso dolor de miembros inferiores en decúbito. Las úlceras arteriales en la tromboangeitis obliterante o enfermedad de Buerger aparecen en adultos fumadores más jóvenes (20-40 años) y hasta en un tercio de los casos se localizan en extremidades superiores. Las úlceras de carácter neuropático son in- ETIOLOGÍA La causa más frecuente de úlceras cutáneas, especialmente en las piernas, son las enfermedades venosas en un 70%, arteriales en un 15% y mixtas en un 10%. La mayoría de las úlceras crónicas en miembros inferiores son secundarias a estasis venoso crónico, bien en el contexto de un síndrome postflebítico o más raramente, por shunts arterio-venosos, lo que provocaría un aumento de la presión venosa y sus efectos secundarios sobre la microvasculatura. Las úlceras arteriales son las segundas en frecuencia tras las venosas, se producen como consecuencia de la pérdida de aporte sanguíneo arterial, generalmente debido a procesos oclusivos de arterias de gran tamaño, secundarios a: a) procesos extramurales, como cicatrices tisulares, radiodermitis, esclerodermia, progeria, etc; b) alteraciones murales, generalmente muy intensas o de instauración brusca, como la arterioesclerosis, vasculitis, úlcera hipertensiva, algunas formas de calcinosis cutis, fenómeno de Raynaud o trastornos vasoespásticos causados por medicamentos como ergotamina o butanolamina de ácido metillisérgico, inyección intraarterial accidental de medios de contraste, tiopental, amobarbital sódico, etc.; y c) de causa intramural por trombosis o embolización (trastornos de la coagulación, émbolos de colesterol...), arteriosclerosis, o más raramente tromboangeitis obliterante. Por último, las úlceras de carácter neurotrópico secundarias a neuropatía diabética. 621 Dermatología: Correlación clínico-patológica Figura 1. Úlcera venosa pretibial y maleolar de trayecto sinuoso y bordes bien definidos. Figura 2. Úlcera venosa maleolar, de bordes abruptos y fondo fibrinoso. 622 Úlceras venosas y arteriales Figura 3. Tromboangeitis obliterante: Úlcera distal, de gran tamaño, dolorosa, profunda, de contornos irregulares y fondo negruzco. dolorosas, profundas, rodeadas de un área de hiperqueratosis, se localizan sobre prominencias óseas (dedos, talones, antepié), sobre todo en diabéticos y pueden asociarse a cualquiera de las anteriores. HISTOPATOLOGÍA En general, son lesiones que no se suelen biopsiar, ya que son mayores las complicaciones que lo que aporta la biopsia. Los hallazgos microscópicos van a depender de la etiología de la úlcera. Así, en el caso de las úlceras de causa venosa por dermatitis de decúbito, observaremos inicialmente, en la dermis superficial vasos dilatados con células endoteliales hinchadas e infiltrado linfocitario perivascular con pequeños agregados pla- quetarios, hemorragia perivascular, depósitos de fibrina y finalmente necrosis epidérmica y de los anejos cutáneos (Fig. 4). En las fases crónicas de la dermatitis de estasis, en el borde de la úlcera, se observa hiperplasia psuedoepiteliomatosa, extravasación hemática, proliferación marcada de pequeños vasos en la dermis superficial y de vénulas en la dermis reticular y tejido celular subcutáneo (Fig. 5), e importante fibrosis con abundantes hemosiderófagos en toda la dermis. En las úlceras de causa arterial, se observa además de necrosis (Fig. 6), la causa que la ha provocado, así en las embolias de colesterol, se pueden identificar las características agujas de cristales de colesterol en pequeños vasos arteriales, fibrosis perivascular y células gigantes fagocíticas; en las vasculitis, la necrosis de la pared del vaso; en la úlcera hipertensiva, hialinosis suben623 Dermatología: Correlación clínico-patológica Figura 4. Úlcera venosa: La piel en los bordes y base de la úlcera muestra lesiones de estasis crónico con fibrosis, depósitos de hemosiderina y proliferación vascular. Figura 5. Úlcera venosa: Las paredes de venas profundas muestran una marcada hiperplasia muscular. dotelial y engrosamiento muscular arteriolar, con obliteración progresiva de la luz (Fig. 7); y en la enfermedad de Raynaud, en fases avanzadas, hiperplasia de la íntima con estrechamiento arterial e incluso trombosis. 624 DIAGNÓSTICO DIFERENCIAL Desde el punto de vista clínico, el primer problema es dilucidar si la causa es venosa o arterial. La ausencia de lipodermatoesclerosis, de pulsos Úlceras venosas y arteriales Figura 6. Úlcera arterial: En las proximidades de la úlcera se observan arterias con importante engrosamiento de la pared y reducción de su luz. Figura 7. Úlcera arterial: Fibrosis de la íntima con obliteración casi completa de la luz en arterias de mediano calibre. pedios o la baja presión arterial en piernas exigen la realización de doppler y arteriografía, para confirmar la sospecha de enfermedad vascular arterial. Las úlceras de causa reumatoide o traumática, se van a confirmar por la historia clínica. Las úlceras por neuropatía diabética son secundarias a traumas repetidos que el paciente no nota por su neuropatía. Por último, la enfermedad de Raynaud se confirma sumergiendo las manos en agua fría. Desde el punto de vista histológico, lo más 625 Dermatología: Correlación clínico-patológica importante es descartar transformación maligna. En las úlceras por decúbito se pueden desarrollar lesiones que simulan un sarcoma, conocidas como fibroplasia atípica decubital o fascitis isquémica, en las que se observa necrosis, neovascularización y proliferación fibroblástica atípica pseudosarcomatosa en la dermis profunda, tejido celular subcutáneo y fascia. TRATAMIENTO Para las úlceras venosas, son útiles medidas que favorezcan el retorno venoso como el mantenimiento de la pierna en alto, el ejercicio discreto con movilización del tobillo o de los músculos de la pierna, y el uso de medias de compresión elásti- 626 ca. Se aconseja limpieza y desbridamiento frecuente de la úlcera y el empleo de apósitos hidrocoloides, así como de antibióticos si existe celulitis y corticoides tópicos para las áreas eritematoedematosas de la dermatitis de estasis. Las úlceras de mayor tamaño pueden ser tributarias de injertos. En las úlceras arteriales es útil la limpieza con gasas húmedas, pero sin desbridantes enzimáticos. Si se sospecha celulitis o sobreinfección bacteriana se tomarán cultivos y pautarán antibióticos. Está contraindicado el vendaje elástico y las piernas deberán colocarse “en pendiente” durante el descanso para favorecer la irrigación de áreas distales. Es importante un buen control de la analgesia. En caso de existir tejido de granulación suficiente se puede plantear un injerto. Las lesiones producidas por émbolos de colesterol suelen curar solas.