ENFERMEDAD ANORRECTAL BENIGNA ANATOMÍA. El ano es un
Anuncio

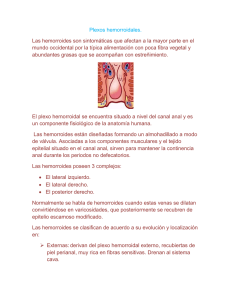
ENFERMEDAD ANORRECTAL BENIGNA ANATOMÍA. El ano es un sitio anatómico complejo. Es frecuente que el médico no tenga un buen entendimiento de esta estructura y esto lleva a dificultades diagnósticas. El canal anal quirúrgico abarca desde el esfínter interno hasta la terminación de las criptas glandulares. Este es el sitio de origen de las almohadillas hemorroidales o plexos hemorroidales. El ano inicia en una línea donde termina la piel de los glúteos que tiene vello, empieza el anodermo que es un epitelio plano estratificado modificado, donde desaparece el vello y usualmente es un epitelio ligeramente más pigmentado que se introduce en el orificio anal. Este epitelio plano estratificado llega hasta la línea dentada, donde se da la transición a epitelio glandular. El margen anal es justo donde termina el vello y empieza el ano, desde el borde donde empieza el ano hasta al canal anal quirúrgico pueden haber entre 3-5cm, lo cual es variables, esta distancia es importantísima para un cirujano. Hacia proximal de la línea dentada, entonces, hay tejido glandular y hay inervación del sistema nervioso autónomo. De la línea hacia abajo no hay inervación del sistema nervioso autónomo y la inervación es por fibras sensitivas somáticas. Esto marca una diferencia entre cada zona con respecto a sensibilidad y fisiología. Con respecto a la función de continencia anal Hay 3 músculos: o Esfínter externo (EE) o Esfínter interno (EI) o Músculo elevador del ano El recto tiene una muscular propia, la cual viene desde el colon sigmoides. El espacio entre colon sigmoides y recto es un sitio que no está claramente definido, se podría decir que es donde las tenias dejan de ser tenias y todas las fibras musculares rodean por completo toda el asa intestinal (esto no siempre tiene relación con el repliegue peritoneal, el cua lpuede estar por arriba, justo en el repliegue o por debajo) Esta muscular propia que en el recto es circunferencial se observa como una capa bastante gruesa cuando llega al canal anal. A esto es lo que llamamos EI, este esfínter tiene inervación autonómica, es el responsable del tono en reposo del ano y todo lo que tiene que ver con tono involuntario. El EE es una prolongación caudal del elevador del ano, este esfínter es voluntario, con inervación motora voluntaria y sensitiva somática. Da la continencia más importante a nivel del canal anal. Otros factores relacionados con la continencia: la posición del ano, dirección o angulación del recto, las válvulas de Houston que son pliegues mucosos del recto, el piso pélvico definido por la forma del músculo elevador del ano y el músculo puborrectal, son muchas estructuras pero de todas esas el EE es trascendental en la parte de continencia. Las almohadillas o cojinetes hemorroidales son un tejido que está por arriba de la línea dentada, el cual posee el plexo venoso hemorroidal (hay una superior y uno inferior). Dicho plexo está rodeado de tejido conjuntivo y mucosa sobresaliente. Se agrupa en tres ases fundamentales: Del lado derecho hay uno anterior lateral y otro posterior lateral En el lado izquierdo hay uno lateral De estos cojinetes se originan las hemorroides, los plexos hemorroidales superiores están en el plano submucosa justo por arriba del EI. En las criptas glandulares drenan glándulas anales. EXPLORACIÓN La exploración anorrectal resulta incómoda en ocasiones sobre todo para el paciente, ya que honestamente que está deseando no ser explorado. Por parte del médico tampoco resulta agradable hacer exploraciones anorrectales. Al paciente siempre hay que examinarlo aunque no se desee porque puede tener un cáncer. No se pueden ver las almohadillas con solo separar las nalgas ya que está más profundas. Dentro de la parte de anatomía hay algunos espacios que generan patología o Entre los músculos que se llama intermuscular o interesfintérico o Espacio perianal, subcutáneo o superficial o Espacio isquioanal que se refiere al espacio entre el EE y el isquion el cual es un espacio graso bastante grande o Espacio supraelevador que es de relevancia quirúrgica ya que son cosas que son difícil diagnosticar porque están por arriba del piso pélvico y por fuera dela cavidad abdominal, dan síntomas de dolor, fiebre, abscesos pero por fuera no se puede ver gran cosa. En cuanto al examen la posición ideal para exploración es la posición genupectoral sobre la camilla, pero es la posición que el paciente siente más violatoria de su intimidad, la alternativa es explorarlos de cubito lateral con las piernas flexionadas. La exploración implica, sobre todo, lo que se puede ver, más que lo se que toca con el tacto. El tacto es fundamental para saber que al alcance del dedo no hay un cáncer, pero en patología anorrectal benigna es importantísimo ver por lo que la iluminación y la posición cómoda son importantes. Se deben separar los glúteos porque se deben ir abriendo los pliegues perianales para buscar orificios fistulosos, salidas de secreción humedad, etc. HEMORROIDES Se refiere al crecimiento y al descenso de estas almohadillas. Las almohadillas se consideran parte del sistema de continencia anorrectal, ya que al ser plexos venosos tienden a congestionarse cuando se hace una maniobra de valsalva. Aumentan de volumen y completan el sello anal por lo que se dificulta la salida de gases, líquidos y sólidos. El estreñimiento está muy relacionado con el crecimiento de estos cojinetes pero se encuentra muy poca evidencia clara de que el estreñimiento sea la causa directa o única. Aun así es lógico desde el punto de vista fisiopatológico que el paciente con estreñimiento crónico tenga crecimiento de estos cojinetes, sin embargo hay muchísimos pacientes que no tienen estreñimiento y tienen hemorroides, por lo que este no justifica todo, entonces se sabe que el estreñimiento no es saludable, tiende a producir hemorroides. Se hable de hemorroides internas y externas en base a la línea dentada y es importante porque define la sintomatología. Las hemorroides externas están de la línea dentada hacia abajo lo cual implica que tienen que estar cubiertas del epitelio plano modificado y son mucho menos frecuentes. Por lo corresponde a la continuación de una hemorroide interna que se prolonga con el tejido redundante y se ve a través del ano con solo separar los glúteos (hemorroides mixtas).Las hemorroides externas únicas son infrecuentes, no suelen ser prominentes y son asintomáticas por lo general. Cuando se ve una hemorroide externa el término que se usa es plica o pliegue perianal prominente En cuanto a los síntomas de las hemorroides internas Sangrado no doloroso. o El sangrado típico es un sangrado acompañado de heces (diferente de cuando el paciente defeca y sólo sale sangre; pensar en divertículos hemorrágicos, angiodisplasias, tumores, algo por encima del canal anal). o La única forma de que un sangrado por hemorroides sea doloroso es que sea una hemorroides externa, o Las hemorroides la gran mayoría son internas y están recubiertas por epitelio glandular el cual es somáticamente insensible, o Cuando para de defecar no va a sangrar más, nunca vamos a ver historia de una defecación que provoque un sangrado incesante, esto debido al sitio en que se localiza y a la compresión de los esfínteres, por eso es que en el momento que el paciente deja de pujar el sangrado se detiene. o No es abundante. Con mucha frecuencia el sangrado se nota solo en el papel o podrían notarse estrías en las heces. Hasta que la lesión prolapsa o es muy externa se nota un chorro de sangre o gotas. Las hemorroides con el esfuerzo crónico van a ir creciendo, este mayor abultamiento hace que se inflamen más con el trauma de la defecación y el pujo, produciéndose el sangrado, al alcanzar un volumen suficiente pueden prolapsar por el recto y será el prolapso o no de estas lo que define el grado de severidad, que a fin y al cabo depende del tamaño. Las hemorroides internas no se palpan; al meter el dedo nos vamos a topar con músculos que presionan el tejido rectal contra nuestro dedo y las venas hemorroidales, al ser de baja de presión van a colapsar contra la presión. Es decir, el diagnóstico de una hemorroide interna no se hace con tacto rectal, depende de una rectoscopía. El canal anal está completamente al alcance del dedo, la parte fundamental de la exploración no es saber el grado de hemorroide que tiene el paciente si no que se sepa distinguir si lo que tiene el paciente es un pólipo, un tumor, etc., y por esto es que la exploración hace una gran diferencia a nivel del canal anal. Si un paciente tiene un cáncer o tumor benigno, la sensación que el paciente va sentir es una pelota, se siente una masa y se tacta, por lo que en canal anal es muy sencillo realmente, el problema es cuando el tumor se origina más hacia arriba y lo que describe el paciente va a ser pujo, tenesmo, sangrado, etc., o podría tener solo sangrado sin dolor. Esta clasificación es una clasificación de tamaño. Lla 1 es ligeramente visible, la 2 el paciente describe que a veces se sale una pelota pero se vuelve a meter sola, en la grado 3 incluso luego de defecar si las hemorroides prolapsan mucho el mismo paciente se las introduce y en las grado 4 ya vemos que no pueden reducirla debido a la gran cantidad de mucosa redundante y a pesar de introducirla vuelve a salir sola. Examen físico. Inspección y tacto rectal: las hemorroides no son palpables, hay que verlas! Podemos usar el anoscopio, una especie de espéculo que nos da un alcance de 8-10cm de exploración, es de un calibre bastante grueso por lo que requiere de tacto rectal anteriormente y dilatación con introducción de unos 2 dedos y posteriormente introducir el anoscopio, tiene la ventaja de no requerir preparación intestinal, también esta lo que es el rectosigmoidoscopio rígido que es un instrumento con un diámetro de media pulgada (similar a un dedo índice), el cual tiene un alcance de exploración de unos 25cm del recto, por otro lado está el rectosigmoidoscopio flexible que usualmente mide 60cm, estas distancias tienen la ventaja de poder ser exploradas sin necesidad de anestesia (en una colonoscopía completa la anestesia es básica y requerida). Tratamiento. Depende del grado. Grado 1 y 2 van a ser suficientes las modificaciones de la dieta y del estilo de vida y muy rara vez los procedimientos no operatorios. Con respecto al sangrado, si estos sangrados son muy profusos y los pacientes llegan con hemoglobinas de 6 y aunque yo sospeche que son por hemorroides (antes necesito hacer una colonoscopía completa para asegurar que es por hemorroides), voy a pensar primero en cáncer como causa hasta que se demuestre lo contrario y esto es mediante el estudio completo del colón, no importa la edad si tiene sangrado digestivo bajo planteo el cáncer y descarto. Dentro de las 3 categorías de tratamiento tenemos primero Dieta y modificación de estilos de vida, Procedimientos no quirúrgicos y los Procedimientos quirúrgicos como tales. Modificación de estilos de vida Si hay estreñimiento se le aconseja al paciente una dieta alta en fibra, si no es suficiente se le suplementa con más fibra y si no es suficiente se le dan otros medicamentos como las sales de magnesio, aceites, etc., para así procurar la defecación con heces suaves. Siempre acompañarlo de la ingesta de agua. Aumentar la actividad, incluso los baños de asiento que son muy útiles para el dolor y la inflamación, para la inflamación usualmente se pueden usar cremas hemorroidales que cuentan con anestésicos locales y esteroides con el fin de aliviar el dolor y desinflamar, disminuyendo por lo tanto la parte de la sintomatología, pero no tienen gran penetración. Baños de asiento: son extremadamente eficientes para aliviar el dolor y la inflamación, si se hace bien es un tratamiento que resuelve la molestia del paciente de muy buena manera, idealmente el paciente en una palangana pequeña, que quepa en el excusado, pone agua tibia (incluso se le puede agregar manzanilla en rama) e introduce el ano, se deben realizar unos 3 baños de asiento por día con una duración de 15-20min. Procedimientos no operatorios de consultorio Ligadura de banda de hule o elástica: por medio de un anoscopio que se introduce en el recto y que cuenta con ligas se va a realizar una “ligadura” de la hemorroide. Lo que hace es “estrangular” el tejido y si se genera edema puede llegar a desarrollar dolor, necrosis y el desprendimiento del tejido (es lo que se busca). Otras complicaciones como que al necrosarse se infecte. Fotocoagulación infrarroja: muy poco utilizada en nuestro país, no muy popular, consiste en usar radiación infrarroja para coagular el tejido en la base de la hemorroides para que al coagular se trombose y necrose, de igual manera puede doler e infectarse. Escleroterapia: en la actualidad es el menos popular de todos los métodos, no está contraindicado pero consta de la inyección de agentes esclerosantes, no es muy práctica. En cuanto a la parte quirúrgica debemos mencionar que esta terapia se reserva usualmente para las hemorroides más grandes y sintomáticas, tipo grado 3 y 4 (básicamente 1 y 2 nunca se operan). Hemorroidectomía quirúrgica: se reseca por debajo de la submucosa de distal a proximal del paquete hemorroidal y cuando se llega por arriba de la línea dentada se coloca una ligadura para que no sangre, esto se puede realizar con cauterio, tijera, etc., siempre todos para el mismo fin en el mismo procedimiento. Al resecar se puede cerrar o dejar abierto, si se deja abierto se deja que cierre por segunda intención o sino colocar una sutura que lo cierre, es indiferente ya que ninguno provee un mejor resultado, a veces dejarlo abierto es menos doloroso ya que no se genera tracción al ano (lo cual es muy doloroso, inclusive más que una ligadura con banda), muy rara vez el procedimiento quirúrgico va a generar complicaciones, de hecho contrario a lo que se pensaría es sumamente difícil que estas heridas se infecten. Anopexia con engrapadora: se coloca el anoscopio, se introduce el yunque y se realiza una sutura en bolsa de tabaco alrededor de la bolsa rectal y se cierra con las grapas, se requiere que el paciente posea suficiente mucosa redundante para que esta técnica sea la más adecuada ya que esta técnica consiste de un solo corte que reseca la mucosa anal redundante y la sutura circularmente. En esta técnica también el principal problema es el dolor. Hemorroide externa trombosada. En la hemorroides externas, la única razón para que se presente dolor y que tome importancia clínica (ya que usualmente no duelen) es que se trombose la hemorroide, tomando un color morado púrpura, ingurgitándose un poco y siendo menos visibles los pliegues, a pesar de no verse tan aparatosas duele “como un diablo” y provoca que los pacientes lleguen inclusive a horas de la madrugada al servicio de emergencias. Es un diagnóstico sencillo, aun con el toque más suave el paciente va a brincar del dolor que le provoca, pero al mismo tiempo es fácil de solucionar siendo el tratamiento de elección la hemorroidectomía quirúrgica retirando todo el tejido trombosado (lo cual implica muchos gastos y costos asociados a sala de operaciones), a pesar de que la incisión y drenaje no es el tratamiento indicado (si no un procedimiento alternativo), tiene beneficios asociados sobretodo del punto de vista económico, se coloca sedación en la zona y se realiza un pequeña incisión con bisturí para luego generar presión hasta drenar el coagulo, es de suma facilidad y muy rápido (por lo tanto es lo que usualmente se realiza, se debe tener claro el procedimiento porque si no se realiza adecuadamente podría lesionarse alguno de los esfínteres). FISURAS ANALES 2 tipos de fisuras, aguda y crónica. La presencia de dolor rectal es mucho más frecuente que en las hemorroides, por lo que ante este síntoma es la primera posibilidad. La fisura anal es una abertura o herida por desgarro de la mucosa del anodermo, externa a la línea dentada se genera el desgarro de la mucosa en un área de sensibilidad somática. El dolor es descrito como “lancinante” (clásicamente el paciente describe como que si le estuvieran “metiendo un cuchillo”). Se producen asociadas a la defecación dificultosa, ya que sea con estreñimiento o con trauma por introducción de objetos en el recto. Entre la aguda y la crónica vemos diferencias en la crónica no hay inflamación, posee además una papila hipertrófica proximal a la fisura y también una estructura que se describe como “hemorroide centinela” que corresponde realmente a un pliegue cutáneo abultado en la parte más externa de la fisura. Además en las fisuras crónicas se logra ver las fibras del esfínter anal interno (de manera transversal). La gran mayoría se van a encontrar ubicadas en la línea media posterior. Al ser una herida pueden tener sangrado, pero este sangrado usualmente es muy escaso y sobre el papel, no da un goteo ni chorro, además nunca se cuenta con la historia del paciente que fue a defecar y solo expulsó sangre, siempre será asociado a heces que pasar por la herida. La primera causa de dolor ano-rectal es la fisura anal o al absceso perianal. En el examen físico si notamos que el paciente tiene una fisura anal no vamos a realizar el tacto rectal, ya que realmente el dolor que se produce por la contractura es enorme y lo que requiere el paciente en este momento es aliviar el dolor. Recordemos que estos pacientes la mayoría tienen asociado estreñimiento, por lo que requerimos del ablandamiento de heces, se les debe insistir en que no eviten el defecar, porque entre más tiempo pasan las heces en el recto más duras se vuelven, por lo tanto la importancia de insistir en no evitar la defecación, también los baños de asiento resultan útiles en la terapia, además se les puede indicar analgésicos y cremas antihemorroidales. El gran problema son las crónicas, los pacientes nunca vienen con 1 día de síntomas, vienen con semanas, casi siempre con historia de menos de mes y medio, las crónicas se definen clásicamente como aquellas que duran más de 6 semanas sin cicatrizar, son las que más asocian la contracción brusca del esfínter interno, entre los tratamientos alternativos se contaba como historia de la medicina las dilataciones anales para disminuir la tonicidad del esfínter interno, algunas veces con el uso de medicamentos como los calcio antagonistas, nitroglicerina, toxina botulínica (para el hipertono del esfínter). Siempre nos enfocamos al tono del esfínter, incluso cuando vamos al tratamiento de elección que es la esfinterotomía lateral, lo que se hace es cortar una porción de esfínter anal interno, la porción más distal, procedimiento que dura alrededor de un minuto. ABSCESOS Se originan de las glándulas que drenan en las criptas glandulares, cuando se obstruyen ya sea por heces o algo más en el conducto de salida. Se genera la sobreinfección por Gram - y anaerobios. Estos abscesos perianales siempre van a estar alrededor del ano, no están en relación al glúteo, su manejo es muy diferente al de un absceso glúteo (tienen manejo distinto, entre otras cosas por su carácter más Gram +). Una vez que el absceso se produce se va a buscar drenarlo, antes se describían incisiones en cruz y lo que se buscaba eran heridas que no se cerraran muy rápido, actualmente no se busca tanto la incisión de este tipo pero si una herida lo suficientemente grande para que se pueda meter el dedo, gazas, hacer irrigación, estar seguros de que se drenó bien la cavidad, etc., y a los días con solo este drenaje el paciente se va a ver mucho mejor. Existen abscesos que crecen alrededor del ano, los cuales se conocen como “abscesos en herradura” y que son más complejos. A pesar del origen en las criptas, podemos ver cómo puede generarse un absceso por ejemplo en el espacio isquiorrectal, esto se debe a que de alguna manera hay comunicación entre este espacio con la piel, lo cual puede derivar en un trayecto fistuloso y generarse una fístula perianal, estos trayectos terminan siendo orificios poco evidentes. FISTULA PERIANAL Todas las fístulas se originan de abscesos. Vamos a observar un orificio alrededor del ano, con una secreción seropurulenta y escasa, no es abundante pero si constante, no duele tanto pero si huele muy mal. Generalmente no generan dolor incluso al ser drenados. La historia típica es el orificio que drena, no duele mucho y que huele mal, la otra parte de la evolución es que se cierra, el paciente piensa que se sanó y de un pronto a otro le inicia un dolor terrible y hasta que se perforó nuevamente se alivia del dolor, por lo que no se considera un emergencia, solo si se tapa ya lo consideramos como un absceso perianal seguro. Las fístulas de tipo posteriores casi todas drenan en la línea media posterior y tienen trayectos curvos, a esto se le conoce como la “Ley de Goodsall”, mientras que las fístulas anteriores no drenan siempre en la línea media y sus trayectos son rectos. En estas fístulas vemos que podemos tenerlas superficiales sin pasar por los esfínteres, que se conocen como “extraesfinteriana” y por todo lado las “intraesfinterianas”, hay fístulas “supraelevadoras” que pasan por arriba del elevador y que también son intraesfinterianas, también existen fístulas que incluyen ambos esfínteres. A la hora de resolver lo que se hace es que con ayuda de un anoscopio se introduce un estilete buscando el trayecto entre piel y ano, para literalmente cortarlo y dejarlo abierto para que cierre por segunda intención, en las fístulas que incluyen los músculos de ambos esfínteres se les coloca un hilo o material plástico por 2-3 meses para que por fricción se vaya cortando el músculo de los esfínteres pero generando una cicatrización o fibrosis al mismo tiempo, por lo que no se genera un ruptura como en las tipo agudas y a esto se le conoce como “Fistulotomía con Setón”.