Immunoter pia oncol gica
Anuncio

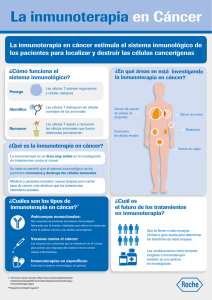
60 EL PAÍS, martes 3 de junio de 2014 sociedad Salud Congreso Mundial del Cáncer nes tomaron ipilimumab (fabricado por Bristol-Myers Squibb) tuvieron una tasa de supervivencia libre de progresión de un 46,5% frente al 34,8% de quienes tomaron placebo. La inmunoterapia para combatir el cáncer puede seguir dos vías: potenciar el sistema inmunitario para que tenga más fuerza en su combate contra las células cancerosas, o tratar de neutralizar la respuesta de la célula tumoral. Estas responden de dos maneras a la ofensiva de los linfocitos (los glóbulos blancos que se encargan de identificar- Los tratamientos potencian las defensas del cuerpo frente a los tumores Laboratorio para el estudio del melanoma del Centro Nacional de Investigaciones Oncológicas (CNIO). / álvaro garcía La inmunoterapia oncológica amplía su campo de actuación Melanomas, tumores de vejiga y cérvix se benefician ya de esta novedad MARÍA R. SAHUQUILLO Chicago La quimioterapia ha dejado de ser el punto de referencia en la lucha contra el cáncer. El uso de antineoplásicos para combatir las células cancerígenas sigue siendo la columna vertebral de la estrategia, pero van ganando terreno otros enfoques: la inmunoterapia, la medicina personalizada y también la combinación de estos medicamentos con los agentes clásicos. Tres vías en las que están trabajando los principales investigadores mundiales. La primera de ellas, la inmunoterapia, se considera ya como la gran promesa en el abordaje de esta enfermedad. Y esta nueva generación de fármacos, que fomentan la autodefensa del organismo, está ampliando su espectro y se está consolidando como una herramienta eficaz para combatir varios tipos de cáncer. La inmunoterapia fue considerada el año pasado el mayor avance en medicina por la revista Science. Hasta ahora apenas tiene aplicaciones prácticas generalizadas: solo está aprobada en el tratamiento del melanoma metastásico —que, por su gravedad, fue el primero en que se solicitó la autorización— o algunos tumores de pulmón y riñón. Pero los últimos estudios presentados estos días en el Congreso de la Sociedad Americana de Oncología Médica (ASCO, por sus siglas en inglés) que se celebra en Chicago muestran que puede ser eficaz también en otro tipo de tumores, como el de vejiga o el de cuello de útero. También, por primera vez, se ha demostrado que este abordaje puede tener una actividad muy promete- dora en fases no tan avanzadas de la enfermedad, algo que, además, explica Javier Cortés, jefe de la Unidad de Cáncer de Mama y de la Unidad de Melanoma del hospital Vall d’Hebrón de Barcelona, incrementa su potencial en aumentar el número de pacientes que se podrán curar de estas enfermedades. Este es el sistema tradicional por el que llegan las novedades a la oncología: primero se prueban en casos sin solución o con muy mal pronóstico, como los tumores metastásicos, y luego se van ensayando las novedades en fases más tempranas de la enfermedad. Primero, como una ayuda para las medicaciones ya existentes. Más adelante, con la idea de superar (y mejorar) sus efectos desde las fases iniciales. En este sentido, un trabajo realizado por investigadores del Instituto Oncológico Gustave Roussy de Villejuif (Francia), muestra que el uso de ipilimumab (uno de estos nuevos fárma- cos inmunológicos), indicado para el tratamiento del melanoma metastásico, reduce el riesgo de recurrencia en un 25% en pacientes con melanoma en fase III ya operados —y, por tanto, para los que apenas quedan alternativas—. Esto podría traducirse en un aumento de pacientes curados. El estudio francés, realizado en 951 pacientes operados y con riesgo de recaída —el cáncer se había extendido ya a los nódulos linfáticos—, muestra que quie- Menos efectos adversos La inmunoterapia es, sin duda, uno de los temas estrella de ASCO —al que EL PAÍS ha acudido invitado por Boehringer Ingelheim—, la cita mundial clave sobre cáncer, a la que assiten más de 30.000 médicos, investigadores y representantes del sector farmacéutico de todo el mundo, que este año cumple medio siglo. “Se trata de uno de los avances más importantes de los últimos años en el abordaje del cáncer”, reconoce Javier Cortés, jefe de la Unidad de Cáncer de Mama y de la Unidad de Melanoma del hospital Vall d’Hebrón de Barcelona. Atacar a las células cancerosas a través del sistema inmunitario no es una idea nueva —William Coley empezó con ello en 1890—. De hecho, es una estrategia que se lleva desarrollando tres décadas —con opciones como anticuerpos o vacunas— aunque con escasos beneficios. Ahora, los fármacos que siguen esta idea están cosechando cada vez mejores resultados. Esta estrategia que aprovecha el potencial del propio organismo para combatir el cáncer ha llegado también al abordaje del cáncer de cérvix. Otro de los trabajos presentados en ASCO —seleccionado además por la organización como uno de los destacados— se basa en el uso de la inmunoterapia personalizada contra el virus del papiloma humano que causa un gran número de estos tumores. Esta nueva vía, que lo que hace es dirigir las células T contra el VPH, es aún muy inicial. A pesar de que el estudio, financiado por el Instituto Nacional de Salud de EE UU (NIH), es muy pequeño (solo nueve pacientes) sus resultados son, para Steven O’Day, profesor de la Universidad del Sur de California y experto de ASCO, “prometedores”. El tumor remitió com- pletamente en dos de las nueve mujeres con cáncer de cérvix que recibieron esta terapia celular, a pesar de que tenían metástasis extendida y que ya habían sido tratadas por otras vías; en una tercera remitió de manera parcial. El tratamiento, sin embargo, tiene importantes efectos adversos, aunque no insalvables. Por lo general, sin embargo, estos efectos no son tan importantes como los que presentan las terapias clásicas. “La inmunoterapia puede provocar reacciones cutáneas, gastrointestinales, alteraciones hormonales. No hay daños o lesiones importantes en los glóbulos blancos o anemia importante o daños críticos en las mucosas, son efectos abordables y que pueden tener un buen tratamiento”, indica Jesús GarcíaFoncillas, jefe del servicio de Oncología del hospital Fundación Jiménez Díaz de Madrid. Se empieza actuando contra las variantes de peor pronóstico las y combatirlas): por un lado, poniéndose un disfraz que las asimile a células sanas para así pasar desapercibidas y que los linfocitos (células encargas de defendernos frente a infecciones o células tumorales) no las ataquen, o anteponiendo un escudo que neutraliza ese ataque. Los fármacos destinados a retirar ese disfraz, es decir a que la célula cancerosa revele su verdadera cara, están todavía en primeras fases de experimentación (aún no hay ninguno aprobado para el uso en la práctica clínica). El grueso de los avances en la inmunooncología se ha registrado con los medicamentos que se dirigen a bloquear que la célula tumoral pueda escudarse para repeler el ataque de los linfocitos (lo que hace el ipilimumab). Este es también el espíritu de la nueva inmunoterapia experimental contra un tipo de cáncer de vejiga mestastásico –el noveno más común a nivel mundial y el quinto en España— en la que trabaja la compañía farmacéutica Roche. Los resultados de un estudio en fase I –la que estudia la seguridad— presentado en ASCO muestran que el fármaco redujo de manera importante el tamaño del tumor (tasa de respuesta global) en el 43% de los pacientes con un tipo de cáncer de vejiga metastásico en los que ya se había probado otro tipo de tratamientos. La molécula, explica Cristina Cruz, oncóloga del Hospital Vall d’Hebron, que ha sido definida por la FDA (la agencia del medicamento de EEUU) como terapia innovadora (breakthrough therapy) para agilizar su desarrollo y acelerar su llegada a los pacientes, actúa inhibiendo la proteína PD-L1 presente en las células tumorales, que impide al sistema inmunitario defenderse contra el cáncer. “La inmunoterapia no solo mejora el pronóstico de las personas con cáncer; creemos que pueda ser la estrategia que va a curar a muchos pacientes en un futuro cercano”, concluye Cortés.