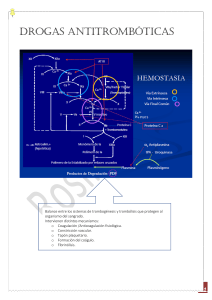
Fármacos Procoagulantes
VITAMINA K:
La vitamina K produce la activación biológica de cada uno de los factores II
(protrombina), VII, IX y X, mecanismo esencial para iniciar la cascada de la
coagulación.
Vitamina K1 (fitomenadiona)
Puede ser administrada por vía oral, i.m.,o i.v.
La administración vía oral requiere de sales biliares para su absorción. La sal
hidrosoluble (no requiere de sales biliares) de vitamina K3 (menadiona) es
ineficaz en el tratamiento de sobredosis de warfarina.
La administración i.v. de K1 debe ser lenta para evitar disnea, dolor torácico y de
espalda e incluso la muerte por administración rápida.
Usos Clínicos
En el tratamiento y/o prevención de.
sangramientos debido a anticoagulantes orales
enfermedad hemorrágica del recién nacido
deficiencias de vitamina K:
psilosis, enfermedad celíaca, esteatorrea
falta de bilis (ej.:ictericia obstructiva)
Anticoagulantes Orales
WARFARINA y análogos (cumarinas):
Compiten con vitamina K y así inhiben la activación de los factores II, VII, IX y X.
Sólo actúan in vivo y su efecto es retardado.
Muchos factores modifican la acción; especialmente las interacciones de
fármacos.
Hay una amplia variación en la respuesta de los pacientes; el efecto debe ser
monitoreado
Se absorben rápida y totalmente.
Están fuertemente unidos a albúmina plasmática.
Aunque alcanzan un pico de concentración plasmática en 1 hora post-ingestión,
su máximo efecto farmacológico se alcanza a las 48 hrs. Su efecto se prolonga
por 4-5 días. Se biotransforman en hígado.
Cruzan placenta y se excretan por leche.
Interacciones Que Aumentan Efecto De Anticoagulantes Orales Por:
Inhibir enzimas microsomales: cimetidina, salicilatos, imipramina, cotrimoxazol,
cloranfenicol, ciprofloxacina, metronidazol, amiodarona, antifúngicos azoles.
Impedir la agregación plaquetaria y la función de las plaquetas: AINES,
ticlopidina, carbenicilina.
Desplazar de su unión a proteínas plasmáticas: AINES, hidrato de cloral.
Inhibir vitamina K: cefalosporinas.
Interacciones Que Disminuyen Efecto De Anticoagulantes Orales Por:
Inducción enzimática: rifampicina, carbamazepina, barbituratos, griseofulvina.
Reducir absorción: colesteramina.
Otros: anticonceptivos orales, penicilinas.
Anticoagulante Inyectable
HEPARINA:
Actúa aumentando el grado de acción del inhibidor natural Antitrombina III, que
inactiva a los factores trombina (II) y Xa (y también XIIa, XIa, Ixa).
Actúan tanto in vivo como in vitro.
HEPARINA se administra i.v o s.c.; no se utiliza i.m. por la formación de
hematomas
Se une a diversas proteínas plasmáticas
De acción inmediata cuando es i.v., retardada hasta 60 minutos por s.c.
Antagonista: SULFATO DE PROTAMINA, proteína fuertemente básica forma
un complejo inactivo con heparina, se administra i.v. al 1%.
Anticoagulantes Antitrombina-III-independientes
HIRUDINA, se une tanto al sitio catalítico activo como al sitio de reconocimiento
de fibrinógeno de la trombina. A diferencia de heparina, en dosis clínicamente
efectivas produce muy pequeño o ningún sangramiento. Se excreta inalterada
por los riñones, t 1/2= 1-2 hrs.
ANCROD, por i.v.actúa directamente sobre el fibrinógeno produciendo una
forma inestable de fibrina que es removida de la sangre.
ANTICOAGULANTES: USOS CLÍNICOS
Son usados en el tromboembolismo venoso ya que el proceso subyacente es
predominantemente la coagulación (formación de fibrina) con sólo un pequeño
componente de agregación plaquetaria.
Heparina para acción de corto tiempo y warfarina para terapia prolongada.
Antiagregantes Plaquetarios
ASPIRINA:
inhibe irreversiblemente a la ciclo-oxigenasa, no sintetizandose TXA2
(estimulante de la agregación generado por las plaquetas). La síntesis de TXA 2
sólo se recupera cuando nuevas plaquetas son formadas.
Otros disponibles:
EPOPROSTENOL.
TICLOPIDINA.
Fármacos Fibrinolíticos
Un cascada fibrinolítica se inicia concomitante con la cascada de coagulación,
resultando en la formación de PLASMINA, enzima que digiere a fibrina.
Promueven la formación de plasmina a partir del plasminógeno:
ESTREPTOQUINASA.
Uroquinasa.
Alteplasa.
Anistreplasa (APSAC).
Fibrinolíticos y Antiagregantes Plaquetarios: Usos Clínicos
Fármacos fibrinolíticos y aspirina son usados en la terapia del infarto miocárdico
agudo; más pronto administrados mejor resultado.
Aspirina reduce el riesgo de la enfermedad cardiovascular oclusiva en pacientes
que se han recuperado de un infarto miocárdico o tienen angina inestable
Antifibrinolíticos y Hemostáticos
Ácido Tranexámico:
Inhibidor de la activación del plasminógeno.
Administración oral o i.v.
Se usa en diversas condiciones de riesgo de sangramiento.
Aprotinina:
Inhibe enzimas proteolíticas.
Usado en pacientes con riesgo de pérdida masiva de sangre durante cirugía
cardíaca.
Etamsilato:
Reduce el sangramiento capilar.
Corrige la adhesión plaquetaria dañada.
Usado en excesiva hemorragia menstrual.
 0
0