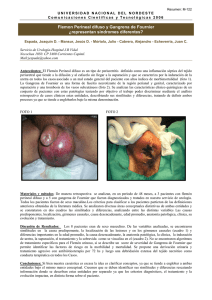
GANGRENA DE FOURNIER
Dr. Raúl Medina Ninacondor
Urólogo Asistente - Hospital Nacional Cayetano Heredia
Profesor Asociado del Departamento de Cirugía – UPCH
La Gangrena de Fournier (GF) se describe clásicamente como fasceitis necrotizante severa,
de rápida progresión que involucra genitales, perineo y pared abdominal 1,2,3,10,15,20. En
1883, Jean Alfred Fournier, médico venerólogo francés, describió un síndrome de gangrena en
el pene y el escroto en un varón joven, de aparición súbita y que evolucionó rápidamente hacia
la necrosis. Desde entonces se han descrito aproximadamente 700 casos de este síndrome
que describe a una fasceitis necrotizante de las regiones perirrectales, perineales o genitales
que se presentan tanto en hombres como mujeres 1,2,3, 19,20.
Los hallazgos patológicos la definen como una gangrena sinergista que inicia con una
endarteritis obliterativa causada por la diseminación de los microorganismos que origina una
trombosis vascular con la subsecuente isquemia que permite una proliferación de
microorganismos anaerobios en dicha zona. 1,2,3,13, 19, 20.Los microorganismos anaerobios
producen hidrógeno y nitrógeno que se acumulan en el tejido subcutáneo y clínicamente se
manifiesta como enfisema subcutáneo, que es característico, más no patognomónico de
infección por anaerobios 1,2,20
Desde su descripción inicial en 1883, la GF fue clasificada en muchos casos de idiopática debido
a que los síntomas iniciales eran vagos e inespecíficos y la puerta de ingreso de la infección
pobremente definida. Actualmente, sin embargo, se describen como causas principales las
infecciones anorrectales (abscesos isquiorrectales, interesfinterianos y perianales), las
infecciones genitourinarias y lesiones traumáticas 1,2,19. Otras causas de GF son fístulas
perianales, enfermedades colorrectales tales como carcinoma rectal, diverticulitis, perforación
rectal y se ha descrito también la aparición de dicha enfermedad después de la realización de
procedimientos tales como biopsia de mucosa rectal, dilatación anal, colocación de bandas en
las hemorroides y la cirugía urogenital 1,2. De las causas urológicas se ha documentado a la
estrechez uretral con extravasación proximal de orina como la más frecuente, seguidas de
traumatismos, neoplasias, infección de las glándulas periuretrales 22, maniobras
instrumentadas1,2 , luego de vasectomía 28 y luego del uso de instrumentos de succión de vacío
usados en el tratamiento de disfunción erectil29. En la mujer se ha descrito de manera típica a
los abscesos de vulva y de glándulas de Bartholino como la causa más frecuente de GF.
1,2,3,19,20.
En la gran mayoría de los casos de GF los pacientes presentan enfermedades comórbidas
importantes, siendo la más relacionada la diabetes mellitus, seguida por alcoholismo crónico,
carcinomatosis, inmunodepresión por ingesta de esteroides, quimioterapia e infección por HIV.
Otras enfermedades tales como infecciones virales y enfermedades neurológicas invalidantes
han sido descritas1,20,24,25. Estas enfermedades determinan la morbimortalidad del curso de la
enfermedad. 1,4,6,15.
En lo que refiere a la flora bacteriana, la GF es una infección sinergista en la que se
encuentran involucradas diversos microorganismos tanto aerobios como anaerobios que en
condiciones normales son de virulencia baja o moderada. Entre los microorganismos
identificados con mayor frecuencia se encuentran Escherichia coli, bacteroides, streptococcus
y pseudomona. 1,2,13,19.
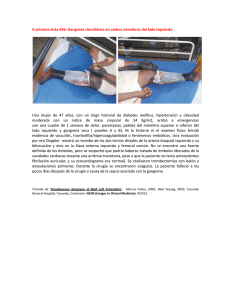
La clínica en los pacientes con GF suele tener un inicio insidioso con sintomatología
inespecífica. La mayoría de los pacientes refieren dolor y tumefacción perineales. Según el
estadio de la enfermedad la piel puede encontrarse eritematosa, con ampollas o con zonas de
franca necrosis y supuración. La crepitación, a pesar de ser característica de infección por
anaerobios, no es patognomónica de dichos microorganismos y puede estar presente por otras
causas como lesiones traumáticas 1. La necrosis dérmica suele estar presente en el 100% de
los casos siendo un buen indicador de compromiso interno.
Los estudios de imágenes pueden ser de utilidad para ayudar a identificar la causa y la extensión
del proceso infeccioso. Los más utilizados son las radiografías simples de abdomen y de pelvis
buscando aire subcutáneo y procesos intraabdominales tales como abscesos 1,18. La
ultrasonografía escrotal sirve para delinear la extensión de la enfermedad y distinguir entre la GF
y otras causas de edema y dolor escrotal como rotura testicular, hematomas, tumores, abscesos
y epididimitis 1,8,15,17. La tomografía computarizada puede delimitar la extensión del proceso y
descartar abscesos intraabdominales o retroperitoneales y evidenciar hallazgos tempranos tales
como gas en el escroto y pelvis.
El tratamiento es predominantemente quirúrgico. En caso de sepsis severa o shock séptico las
medidas iniciales incluyen la estabilización hemodinámica con reto de fluidos o uso de fármacos
dopaminérgicos. Casos extremos requieren apoyo ventilatorio. El paciente con GF con
compromiso hemodinámico debe ser manejado en una unidad de cuidados intensivos
1,2,4,7,10,12,15.
El tratamiento antibiótico elegido debe tener un grado alto de eficacia contra estafilococos,
estreptococos, coliformes gramnegativos, pseudomonas, bacteroides y clostridium. La vacuna
antitetánica debe aplicarse en todos los casos 1, 2,12,13,20 de pacientes con GF.
El tratamiento quirúrgico radical se recomienda en todos los casos de GF. Se debe realizar el
debridamiento radical de todos los tejidos afectados hasta que se encuentre tejido sano 7,11.
Los hallazgos más frecuentes incluyen edema, necrosis licuefactiva de los tejidos subcutáneos,
pus y en todos los casos necrosis de tejidos aponeuróticos. El hallazgo de necrosis testicular
implica la presencia de trombosis de la arteria testicula y es probable encontrar un foco de
infección intraabdominal y retroperitoneal, por lo que en esta situación se debe considerar la
laparotomía exploratoria. En caso de que se haya perdido toda la piel escrotal los testículos
pueden colocarse en sacos subcutáneos en los muslos o en la pared abdominal 1,7,11. La
derivación fecal está indicada cuando existe compromiso de ano o periné y la derivación urinaria
cuando existe compromiso de los genitales.
Se debe considerar la terapia con oxigenación hiperbárica debido al rol que juegan las acterias
anaerobias en la fisiólogía de la GF. Se ha postulado que dicha terapia tiene un efecto
antibacteriano sobre estos microorganismos y se cree que propicia la cicatrización de las heridas
1,14. En muchos casos debe considerarse la cirugía reconstructiva, sobre todo en aquellos
donde ha sido necesaria una resección amplia de tejidos 1,7.
La mortalidad reportada en casos de gangrena de Fournier varía según estudios yendo desde
a 75%, siendo generalmente del 30 a 40% 1,3,4,6,10,12.13,19,20. La alta tasa de mortalidad
se debe a varios factores que van desde la enfermedad de fondo hasta la edad, el tiempo de
enfermedad previo al ingreso y tratamiento antibiótico empírico previo al diagnóstico16.
Un estudio de investigación descriptivo de serie de casos de pacientes con gangrena de
Fournier tratados en el Hospital Nacional Cayetano Heredia fue desarrollado en el año 1999, el
cual sirvió como tema de tesis de Pre- Grado a la Dra. Vanesa Sarda Taboada de la
Universidad Peruana Cayetano Heredia
RESUMEN
La gangrena de Fournier (GF) es una fasceitis necrotizante de los genitales, perineo y pared
abdominal. El objetivo de este estudio es describir el tipo de población afectada por esta
enfermedad y su evolución durante su hospitalización, en el período comprendido entre enero de
1995 y Diciembre de 1999 en el Hospital Nacional Cayetano Heredia.
Ingresaron al estudio siete pacientes con diagnóstico de GF. La edad promedio fue de 53.57
años con una predominancia del sexo masculino en 6/7 (85,7%) de los casos. La causa principal
de la GF fue el absceso perianal en 3/7 (42,8%). La condición asociada más frecuente fue la
Diabetes mellitus presente en 4/7 (57,1%) de los pacientes. El organismo hallado con mayor
frecuencia fue Escherichia coli en 3/4 (75%) de los pacientes.
En todos los pacientes se usaron esquemas mixtos de tratamiento antibiótico. Todos los
pacientes fueron intervenidos para limpieza quirúrgica con un promedio de 1.8 limpiezas
quirúrgicas por persona. En 6/7 pacientes se realizaron colostomias (85,7%) y en 4/7 se
realizaron cistostomías (57,1%). Todos los pacientes fueron sometidos a curaciones diarias.
La tasa de letalidad intrahospitalaria encontrada en nuestro medio fue de 14,2%.
Concluímos que el manejo de esta entidad infecciosa debe ser agresivo, requiriendo manejo
multidisciplinario, tratamiento antibiótico de amplio espectros, debridamiento quirúrgico extenso,
derivación fecal y urinaria cuando sea necesario y curaciones diarias.
BIBLIOGRAFÍA
1. Laucks SSII. Gangrena de Fournier. Surg Clin North Am. 1994, Dec; 74 (6): 1339 - 52.
2. Sherwood L, Gorbach S. IDCP Guidelines: Necrotizing skin and soft tissue infections. Infect
Dis Clin Pract, 1996, 5 (8): 463 - 72.
3. Lamb R, Juler G. Fournier´s gangrene of the scrotum. A poorly defined syndrome or a
misnomer? Arch Surg, 1983, 118: 38 - 40.
4. Olsofka JN, Carrillo EH, Spain DA, Polk HC Jr. The continuing challenge of Fourniers
Gangrene in the 1990s. Am Surg 1999; 65(12): 1156 - 1159.
5. Vick R, Carson. Fourniers disease. Urol Clin North Am 1999; 26(4): 841 - 9.
6. Sanchez Mazzaferri F, Fadil Iturralde JL, Provenzal O, Damiani H, Milman A, Bragagnolo J,
Yunes LC. Gangrena de Fournier. Nuestra experiencia en 10 años. Arch Esp Urol 1999; 52(7):
721 - 7.
7. Corman JM, Moody JA, Aronson WJ. Fournier´s gangrene in a modern surgical setting:
improved survival with aggressive management. BJU Int 1999; 84(1): 85-8.
8. Villanueva Rincon JM, Perrez Nevado A, Vicente Catalan L, Marcos Sanchez F, Arbol Linde
F, Milanes Nivia B. Tomografia computarizada en Gangrena de Fournier. Arch Esp Urol 1998;
51(9): 873-80.
9. Roca B. Gangrena de Fournier. An Med Interna. 1996; 13(12): 608-11.
10. Irazu JC et al. Gangrena de Fournier. Nuestra experiencia, etiopatogénesis y manejo.
Actas Urol Esp. 1999; 23 (9): 778 - 83