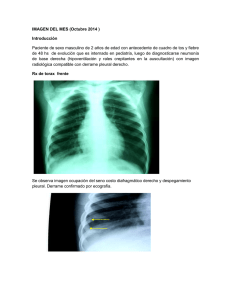
Intervencionismo al alcance del radiólogo de tórax
Anuncio

Intervencionismo al alcance del radiólogo de tórax Punción transtorácica Las dos indicaciones principales son el diagnóstico histológico de neoplasias y determinar el germen causal de infecciones. Su lugar en el árbol diagnóstico no está definido y depende de las otras herramientas diagnósticas de las que disponga cada centro (punción transtraqueal o trans-esofágica, mediastinoscopia, video-toracoscopia ...). Contraindicaciones -Alteración de la coagulación (INR> 2, Plaquetas <30.000) -Falta de cooperación del paciente (incapacidad para mantenerse en apnea) -No tolerancia a un neumotórax Cuando la punción se hace guiada por imagen las dos técnicas más utilizadas son la ecografía (en aquellas lesiones que tengan contacto con la pared torácica) y la TC, sea con escopia-TC o no. En general hay dos tipos de agujas: las de aspiración (citología) y las de corte (biopsia). Y se puede utilizar técnica coaxial, en la que se realiza la punción con una aguja de un calibre algo superior y por dentro de esta se introduce la aguja para obtener la muestra, pudiéndose hacer tantos pases como se crea necesario con una sola punción de la superficie pleural. Unas normas básicas son: -Atravesar el menos parénquima aireado posible, aprovechando zonas de condensación, colapso... -Evitar bullas o áreas de enfisema -No atravesar cisuras Después de la punción se mantiene al paciente en observación durante una hora, realizamos un control radiológico y si no presenta ningún neumotórax o un neumotórax pequeño que no ha aumentado le damos el alta (prácticamente el 100% de los neumotórax que necesitan drenaje se ven en la 1 ª hora). En caso de observarse un neumotórax que aumenta o que sea sintomático realizamos aspiración o drenaje del mismo. Resultados. La sensibilidad para el diagnóstico de lesiones malignas es muy alta y cercana al 100% en algunas series. Un caso especial son los linfomas, en muchas ocasiones el patólogo es capaz de dar el diagnóstico de linfoma pero no del subtipo, lo que es necesario para decidir el tratamiento. La sensibilidad es más baja en las lesiones benignas y es aproximadamente del 80%. Complicaciones: -Neumotórax: 25%. Un 3% del total de pacientes necesitarán drenaje -Hemorragia: 15%, se presenta como patrón alveolar en la zona de punción. La mayoría de pacientes no presentarán hemoptisis -La diseminación tumoral por el trayecto de la punción y casos de muerte son excepcionales (0,02%) Drenaje pleural Clasificación de los derrames -Derrame no complicado: desaparece con tratamiento conservador -Derrame complicado: necesita ser drenado Neoplásicos: tratamiento paliativo Hemotórax: prevención de fibrosis pleural Empiema: no se resuelven con tratamiento antibiótico sólo. Derrame paraneumónico: el 60% de las neumonías se acompañan de derrame pleural. El 90% de estos curarán con el tratamiento antibiótico. El 10% restante precisarán un drenaje pleural. Cuando drenar un derrame paraneumónico? Según el consenso de la ACCP (American College of Chest Physicians), drenaje si: -El derrame es un empiema (líquido purulento, Gram o cultivo positivos) -El derrame tiene un volumen importante (> 1 / 2 hemitórax) o está loculado -PH <7.2 ¿Qué calibre del tubo drenaje es el más adecuado? Guiados por imagen: 10-14F. Quirúrgicos: 24-30F El éxito de los drenajes varía según las series y está alrededor del 50-70%, sin que hayan variaciones significativas por el calibre del tubo. El fracaso habitualmente es por adherencias pleurales y no por oclusión del drenaje, este es el motivo de que los de mayor calibre no tienen mejores resultados. El tratamiento con fibrinolíticos intrapleurales (capaces de degradar la fibrina que forma las adherencias) aún da más posibilidades a los drenajes de pequeño calibre. La contraindicación absoluta al tratamiento con fibrinolíticos es el sangrado activo pleural. No es un motivo para parar el tratamiento el que un derrame seroso se vuelva hemático, este hecho puede indicar que queda poca cantidad de líquido y que el derrame se está resolviendo. No hay absorción sistémica del fármaco por lo que sangrados en otras localizaciones no son una contraindicación. En caso de pacientes traumáticos se puede iniciar el tratamiento 2-3 días después del traumatismo. Drenaje de un neumotórax En los casos de neumotórax se utilizan tubos de pequeño calibre (6-8F) dado que no presentan los problemas de adherencias u oclusiones del tubo. Una vez resuelto el neumotórax, se cierra el drenaje y se mantiene 24 horas cerrado para comprobar que no se reproduce el neumotórax, si es así se puede retirar el drenaje. Los neumotórax post-punción tienen una mejor evolución y el tiempo de control con el drenaje cerrado se puede reducir a 4 horas. Ablación por radiofrecuencia En pacientes con enfermedad neoplásica pulmonar no tributarios de tratamiento quirúrgico, la ablación por Radiofrecuencia (ARF) puede considerarse una opción terapéutica, ya sea de forma aislada o concomitante con QT y / o RT. La ARF permite la ablación del tumor sin un daño importante del parénquima adyacente. Evita la realización de una toracotomía en pacientes con enfermedades concomitantes graves o que rechacen la cirugía. El procedimiento precisa de 24 horas de ingreso y se realiza guiado por Tomografía Computarizada. Habitualmente sólo son necesarias una o dos sesiones. Sin embargo, aún está por determinar la eficacia a largo plazo de la ARF en el tratamiento de los tumores pulmonares. Indicaciones Pacientes con comorbilidad que contraindique otros tratamientos (cirugía, QT y / o RT) o la no aceptación de estos tratamientos por parte del paciente, y con alguno de los siguientes criterios: 1. Tumores malignos pulmonares (primarios o metastáticos) menores de 5 cm de diámetro mayor. 2. Complementario a la QT y / o RT en ausencia de respuesta a las mismas 3. Paliación del dolor en metástasis óseas o tumores que infiltren la pared torácica 4. Paliación de otros síntomas derivados del tumor Criterios de exclusión 1. Tumor primario diseminado, excepto en la indicación de terapia paliativa 2. Tumor a menos de 1 cm de un bronquio o gran vaso 3. Alteraciones de la coagulación 4. Portador de marcapasos Profilaxis Cefolosporina de 3 ª generación (pe cefazolina), una dosis 30 minutos antes de comenzar el procedimiento. Complicaciones Las complicaciones potenciales son neumotórax, sangrado generalmente autolimitado, tos no productiva (que puede durar 1-2 semanas), infección y derrame pleural. Aunque en escasas publicaciones, está descrita la muerte del paciente. Seguimiento Control radiológico con TC torácica al 1 º mes, 3 º, 6 º, 12 º. En casos seleccionados se realizará PET-TC.