Parestesias del quinto dedo. Diagnóstico clínico y
Anuncio

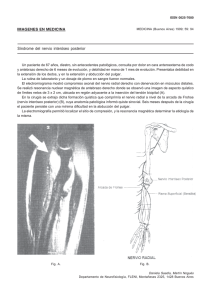
zz· Jornadas 73-75,2008 Parestesias del quinto dedo. Diagnóstico clínico y electromiografía Introducción Las parestesias del quinto dedo (PDO) de uno o de ambos miembros superiores, son una causa frecuente de consulta. El diagnóstico suele ser inmediato en la mayoría de las causas más frecuentes (neuropatías del cubital y alcalosis por hiperventilación en el curso de un síndrome ansioso). Por ejemplo, la presentación típica de un paciente con PDO, con parestesias en borde cubital de cuarto dedo y en eminencia hipoténar, y con hipoestesia en dicho territorio, amiotrofia de primer interóseo dorsal y eminencia hipoténar, signo de Tinel positivo en codo, nervio cubital adherido a planos profundos y engrosado a la palpación en canal epitrócleo-olecraniano, y con deformidad del codo en valgo por fractura antigua, el diagnóstico de parálisis cubital tardía es inmediato, y se puede confirmar y medir objetivamente con una electromiografía. En otros casos, las PDO no se acompañan de otros síntomas y signos, aparte de las parestesias, pero la escasez de manifestaciones acompañantes no indica benignidad, por lo que debe prestarse atención a todo paciente con estos síntomas. Se debe hacer el diagnóstico topográfico y después el etiológico. La anamnesis y la exploración física permiten diagnosticar la mayoría de los casos de pacientes con PDO. La localización topográfica de la noxa puede encontrarse en el sistema nervioso central y/o en el periférico. En el sistema nervioso central puede asentar en el encéfalo (área sensitiva posrolándica y vía sensitiva ascendente) o en médula espinal (cordones posteriores). En el sistema nervioso periférico la lesión puede estar ubicada en plexo braquial (raíces CB!T1, tronco inferior, cordón medial), o en tronco nervioso (nervio cubital, y ocasionalmente nervio mediano, dependiendo de las anastomosis existentes entre ambos). Material y métodos La electromiografía está indicada en todo paciente con PDO, por su rapidez, tolerabilidad, bajo costo, y por la importante información clínica que suele aportar. La electromiografía no da el diagnóstico, pero las observaciones realizadas con esta prueba, si son coherentes con la clínica, permiten confirmarlo o descartarlo. A continuación se exponen ocho casos clínicos de pacientes valorados en la sección de neuromuscular del Servicio de Neurología del Hospital Dr. Negrín de Las Palmas de Gran Canaria. La causa de consulta fueron las PDO. En función de la localización de la lesión se realizaron los siguientes diagnósticos: Patología del nervio cubital La afectación de la rama profunda del nervio cubital, en la palma de la mano, al tratarse de una rama motora pura, cursa sin PDO. Esta lesión se detecta por la presencia de amiotrofia y disminución de fuerza en el músculo primer interóseo dorsal, sin otras alteraciones destacables, salvo la posible existencia de un antecedente traumático en relación con el cuadro clínico en curso. En este caso, lo importante no es la presencia de PDO, sino la ausencia de las mismas. Una electromiografía permite confirmar este diagnóstico gracias al alargamiento de la latencia motora registrada en primer interóseo dorsal con estímu lo en muñeca, y descartar esclerosis lateral amiotrófica . Si el nervio cubital se afecta en el canal de Guyon, se pueden presenta r parestesias en el territorio cutáneo inervado por el nervio cubital (dedo quinto, borde cubital del dedo cuarto y eminencia hipoténar). Es importante recordar, para el diagnóstico diferencial de las PDO, que en las mononeuropatías del cubital las parestesias se limitan al territorio cutáneo inervado por este nervio. PDO en antebrazo y brazo indican distribución de las mismas por un dermatoma metamérico, no por el territorio cutáneo del nervio cubital. Es importante recordar que, en caso de amiotrofia de primer interóseo dorsal, la presencia de PDO es contraria al diagnóstico de enfermedad de motoneurona . El signo de Tinel positivo y un antecedente traumático coherente facilitan la identificación de la lesión del nervio cubital en muñeca. Si la afectación del nervio en muñeca es severa, puede aparecer hipoestesia y/o amiotrofia además de las PDO. En nuestro medio, la lesión del nervio cubital en canal de Guyon es rara, y suele ser posible en casi todos los casos detectar un antecedente traumático, o una malformación, como la rara malformación de Madelung La afectación del nervio cubital en codo también puede debutar en forma de PDO. En el atrapamiento primario del nervio en codo, las parestesias pueden preceder durante meses a la hipoestesia y amiotrofia. En estos casos, la distribución de las parestesias por el territorio cutáneo del nervio cubital, y la evidencia de adherencia a planos profundos y/o subluxación y/o engrosamiento del nervio al palparlo en el codo, así como la presencia de antecedentes de abuso de la articulación (carpinteros, albañiles, canteros, etc.), o de artrosis (osteofitosis, limitación mecánica a la extensión completa del codo). sugieren el diagnóstico de atrapamiento del nervio. En fases iniciales de un atrapamiento en codo, la electromiografía puede ser normal, aun existiendo PDO, si el nervio está inflamado (fase de neuritis) pero no desmielinizado. En estos casos, el dolor a la palpación del nervio en codo, las PDO y el signo de Tinel positivo en codo, sólo en el lado afectado, dan el diagnóstico más probable. La clásica separación académica del atrapamiento primario del nervio cubital en codo en dos tipos, dependiendo de si se produce en canal epitrócleo-olecraniano o en túnel cubital, tiene un interés menor en la práctica clínica, ya que en ambos casos, si existe indicación quirúrigica, la técnica de liberación del nervio con transposición anterior del mismo debería ser la misma en ambos casos. Debe recordarse que las polineuropatías predisponen al atrapamiento nervioso por lo que debe indagarse este antecedente en todo paciente con PDO. En el caso de la parálisis cubital tardía, también se puede producir el debut clínico por las PDO, aunque es frecuente, en este otro tipo de lesión compresiva del nervio cubital en codo, que debute directamente en fase de amiotrofia de primer interóseo dorsal y eminencia hipoténar. Las lesiones compresivas agudas del nervio cubital, del tipo de las "parálisis del sábado noche'; casi todas en codo, pueden ser suficientemente leves como para ser rápidamente reversibles, no producir bloqueo de conducción en el nervio y manifestarse sólo por PDO. El comienzo agudo de los síntomas, con frecuencia tras sueño profundo, o tras un antecedente traumático conocido o sospechado (como permanecer más de 15 minutos apoyado sobre el codo, en el cine, ante el ordenador, en un velatorio, etc.). ayuda a orientar el diagnóstico de este otro tipo de lesión compresiva. La compresión aguda del nervio cubital en codo, al no haber atrapamiento, por regla general se resuelve con medidas rehabilitadoras, sin necesidad de cirugía, incluso en casos en los que se detecte una axonotmesis parcial del nervio mediante electromiografía. Sin embargo, ocasionalmente puede evolucionar espontáneamente hacia un empeoramiento, pues una neuritis por compresión aguda en codo puede complicarse evolucionando hacia una progresiva y severa desmielinización segmentaría del nervio en codo. Por este motivo, en ciertos casos son recomendables los controles electromiográficos periódicos, además de las revisiones clínicas, ya que, en ocasiones, un golpe autolimitado y aparentemente benigno contra el nervio en el codo puede acabar precisando neurolisis quirúrgica. XXII JORNADAS CANARIAS DE TRAUMATOLOGIA Y CIRUGIA ORTOPEDICA 73 © Del documento,los autores. Digitalización realizada por ULPGC. Biblioteca Universitaria,2011. DR. A. C. LÓPEZ VELOSO; DR. R. NAVARRO NAVARRO; DR. J. A. RUIZ CABALLERO; DR. J. F. JIMÉNEZ DÍAZ; DRA. E. BRITO OJEDA DR. A. C. LÓPEZ VELOSO; DR. R. NAVARRO NAVARRO; DR. j. A. RUIZ CABALLERO; DR. J. F. JIMÉNEZ DÍAZ; DRA. E. BRITO OJEDA Llevaba un mes preparando un examen de oposición, permaneciendo muchas horas delante de un ordenador, manejando el "ratón" con la izquierda, mientras se apoyaba en la mesa sobre el codo derecho. Se sospechó compresión del nervio cubital derecho en el codo, en relación con un vicio postura! mantenido. En la exploración neurofisiológica se confirmó un bloqueo del 100% a la conducción por nervio cubital derecho a la altura del codo, y signos de axonotmesis. Se realizó liberación quirúrgica del nervio y se pautó terapia rehabilitadora postquirúrgica, con alta, tras recuperación satisfactoria, en un plazo de 4 meses. Patología del plexo braquial El plexo braquial puede verse afectado, básicamente, por lesiones traumáticas, compresivas e inflamatorias. Las PDQ pueden aparecer cuando se lesiona el plexo a la altura de las raíces C8(T1 , el tronco inferior o el cordón medial. Parestesias en el borde cubital del antebrazo o del brazo pueden deberse a lesión del nervio cutáneo interno del antebrazo (C8fT1), o del nervio cutáneo del brazo (T1 ), respectivamente, ambos con nacimiento en el cordón medial del plexo, pero ninguno de ellos inerva el quinto dedo. Cuando las PDQ están en relación con una plexopatía braquial, éstas suelen distribuirse por un territorio metamérico, lo cual facilita el diagnóstico topográfico diferencial con las lesiones del nervio cubital. Caso 4: mujer de 23 años, con antecedente de politraumatismo tras un accidente de tráfico, con fractura de húmero y clavícula izquierdos, vértebras L3 y L4, y varias costillas bajas. Una vez tratada de sus fracturas más graves, fue enviada al labotorio de electromiografía para investigar la presencia de PDO y borde cubital del brazo izquierdo. Se observó que los reflejos musculares profundos estaban conservados y que presentaba disminución de fuerza (2/5) para la abducción del dedo meñique izquierdo. Así mismo, Tinel negativo en codo izquierdo. La exploración electromigráfica del nervio cubital izquierdo no mostró anomalías. Se encontró abundante actividad denervativa en músculos del territorio radicular T1 izquierdo. Todo ello compatible con la impresión clínica de plexopatía traumática aguda de miembro superior izquierdo, por probable estiramiento traumático de la raíz cervicaiT1. Caso 6: hombre de 55 años, con antecedente de poliartrosis severa y obesidad. Consultó, aparte de por dolor óseo generalizado, por presentar PDQ izquierdo. Se le realizó electromiografía, en la que no se observaron signos de atrapamiento del 74 nervio mediano ni cubital izquierdos, y tampoco signos de sufrimiento radicular en dicho miembro. Fue intervenido quirúrgicamente para liberación del nervio cubital en canal de Guyon y codo. Empeoró de sus síntomas, por lo que se le realizó una nueva electromiografía: la conducción por nervio cubital mostró nuevamente parámetros dentro de la normalidad, y se observaron ahora signos de importante sufrimiento radicular, en forma de actividad denervativa (fibrilaciones y ondas positivas) en los territorios radiculares C8fT1 izquierdos, que no aparecían en la primera electromiografía (porque pueden tardar en aparecer 3 semanas desde que se produce la axonotmesis). Dada la intensidad de sus síntomas, y de acuerdo con los hallazgos radiográficos, fue intervenido quirúrgicamente mediante técnica de Cloward a la altura de C5-C6 y C6-C7, tras lo cual se produjo alivio de sus síntomas. Patología del sistema nervioso central Los axones que transportan la sensibilidad cutánea procedente del dedo quinto discurren por el sistema nervioso central siguiendo los cordones medulares posteriores, y llegan al área sensitiva contralateral, en la corteza cerebral. En cualquier punto de su trayecto pueden producirse lesiones con la consecuencia de PDO. Caso 6: mujer de 59 años, con el antecedente de ictus hacía 5 meses, consistente en pérdida de conciencia transitoria, con recuperación posterior, y hemiparesia iquierda leve como secuela. Tras el ictus notaba PDO y en el dedo cuarto izquierdos, continuas, por lo que se le realizó una electromiografía. La exploración electromiográfica del nervio cubital izquierdo fue normal, así mismo, se descartó afectación radicular y del nervio mediano del mismo lado. Por exclusión, se concluyó que las parestesias continuas estaban en relación con el ictus sufrido. Caso 7: mujer de 56 años, de nacionalidad colombiana, que acude al médico en su país por parestesias continuas en ambas manos, en dedos tercero, cuarto y quinto. Fue diagnosticada clínicamente de atrapamiento de nervio mediano en ambas muñecas y de nervio cubital en ambos codos, de forma que fue intervenida para liberación de ambos nervios en ambos miembros superiores. Diez años después, ya en España, volvió a consultar por persistencia de las parestesias continuas. Se le realizó una electromiografía de ambos nervios medianos y cubitales, que no mostró anomalías, tras lo cual se indicó una resonancia magnética medular, en la que se observó una cavidad siringomiélica desde C1 a C7, no quirúrgica, que explicó las PDQ, y en dedos cuarto y tercero. Miscelánea En algunos pacientes pueden presentarse a la vez varias de las causas descritas, lo cual puede complicar el proceso diagnóstico. En este caso, una electromiografía ayuda a valorar la importancia de cada una de las causas en las manifestaciones clínicas observadas. Por último, otra causa común de PDQ, sin asiento primario en el sistema nervioso central, ni en el periférico, es la hipocalcemia debida a una alcalosis respiratoria, con frecuencia por hiperventilación en relación con un síndrome ansiosodepresivo. En estos enfermos, aparte de las PDO, habitualmente bilaterales, se suelen detectar otras manifestaciones de su síndrome ansioso-depresivo (cefaleas tensionales, mareos inespecíficos, opresión precordial, inestabilidad emocional, astenia sin causa orgánica demostrable, fibromialgia, etc.). Caso 8: mujer de 23 años, que acudió a consulta por presentar PDO de ambos lados, fluctuantes, no continuas, y de unos meses de evolución. Presentaba el antecedente de síndrome ansioso-depresivo, a tratamiento psiquiátrico. Con la electromiografía se descartó afectación de ambos nervios cubitales, también se descartó radiculopatía y atrapa miento de nervio mediano. Durante la exploración, se observó que la paciente suspiraba profundamente una vez cada cinco minutos (probablemente, suficiente para mantener una alcalosis respiratoria de fondo) . La electromiografía permitió descartar afectación de nervio cubital, y, por exclusión, ayudar a confirmar la sospecha de PDQ por hiperventilación. Conclusión En nuestro medio es frecuente la consulta médica por parestesias en dedo quinto de uno o de ambos miembros superiores. Son causas comunes las neuro- XXII JORNADAS CANARIAS DE TRAUMATOLOGIA YCIRUGIA ORTOPEDICA © Del documento,los autores. Digitalización realizada por ULPGC. Biblioteca Universitaria,2011. Las PDQ pueden producirse por afectación del nervio cubital en cualquier zona entre dedo y axila, por lo que no hay que descartar, en ciertas ocasiones, la posible existencia de bultomas (como los neurofibromas en la enfermedad de Von Recklihghausen, lipomas, adenopatías, etc.) en cualquier tramo del nervio, para explicar unas PDQ sin causa aparente, sobre todo si son unilaterales. Aparte de la propia palpación del tumor, en estos casos, el signo de Tinel puede ayudar a localizar la lesión. En el curso de un síndrome del túnel carpiano, pueden aparecer PDQ, debidas probablemente a la existencia de anastomosis entre mediano y cubital, con doble inervación del dedo quinto. En estos casos, la confirmación electromiográfica de este síndrome, y la demostración de la indemnidad del cubital, permiten hacer el diagnóstico. Caso 1: hombre de 68 años, que consultó por PDQ en lado izquierdo y torpeza en la mano. Presentaba el antecedente de fractura de la muñeca izquierda a los 41 años de edad. Las parestesias se circunscribían al territorio del cubital. Mediante electromiografía se confirmó una acusada desmielinización segmentaria del nervio en muñeca, compatible con una importante compresión del nervio en canal de Guyon, que precisó liberación quirúrgica. Caso 2: hombre de 30 años, que consultó por PDQ y en borde cubital del dedo cuarto en lado derecho, que notó tras ir al cine. Se sospechó compresión aguda del nervio en codo. Presentaba Tinel positivo en codo derecho, con balance muscular normal y sin hipoestesia. La exploración electromiográfica del nervio fue normal. El cuadro remitió, tras terapia rehabilitadora, en dos meses, por lo que el diagnóstico de alta fue de neuritis por compresión aguda del nervio cubital derecho en codo. Caso 3: hombre de 32 años, que consultó por PDQ derecho, con parestesias en el resto del territorio cubital, anestesia en el mismo e hipotrofia en primer interóseo dorsal y eminencia hipoténar derechos, con instauración de todo el cuadro en un plazo de un mes, aproximadamente. No presentaba dolor en codo y el signo de Tinelera negativo. palias del cubital (con frecuencia por atrapamiento en codo) y la alcalosis por hiperventilación (en relación con ansiedad), pero hay otras causas posibles, como ya hemos descrito en los casos clínicos expuestos, para cuyo diagnostico es importante descubrir los síntomas y signos asociados a las parestesias en quinto dedo. Como en todo diagnóstico neurológico, ante un paciente con parestesias en dedo quinto debe hacerse un diagnóstico topográfico y etiológico. Desde el punto de vista topográfico, la noxa puede localizarse en el sistema nervioso periférico (nervio cubital y plexo braquial, incluyendo raíces C8/T1, tronco inferior y cordón medial) o en el sistema nervioso central (cordones posteriores, vía sensitiva, corteza sensitiva). Es destacable que la ausencia de clínica asociada florida (atrofia, hipoestesia, etc.) no es sinónimo de benignidad necesariamente. Las PDQ son un síntoma que debe tenerse en cuenta en cualquier caso, y, aunque la clínica es los más importante, una electromiografía, practicada cabalmente, es una técnica con buen rendimiento diagnóstico en los pacientes con PDQ, por lo que se considera indicada en todo paciente con este síntoma. Bibliografía 1. EL ESCORIAL WORLD FEDERATION OF NEUROLOGY. Criteria for the diagnosis of amyotrophic lateral sclerosis. J Neurol Sci 1994; 124: 96-107. 2. PARDO J, NOVA M. CLÍNICA DE LA ELA. En: Mora Pardina J M, ed. Esclerosis Lateral Amiotrófica, una enfermedad tratable. Barcelona: Prous Science; 1999. p. 123. 3. NETTER F H, KLING T F. DEFORMIDAD DE MADELUNG. En: Netter F H, ed. Colección Ciba de ilustraciones médicas. Tomo Vlll-2. Sistema musculoesquelético. Trastornos del desarrollo, tumores, enfermedades reumáticas y reemplazamiento articular. Barcelona: Salva!; 1992. p. 45. 4. SAN MARTÍN S, BUENO C, MONTES C, DÍAZ-CALAVIA E, TEIJEIRA J M, LÓPEZ-RONEO R. Parámetros más significativos para el diagnóstico de la neuropatía focal del nervio cubital en el codo. Rev Neurol 2000; 31: 720-23. 5. COMI G, LOZZA L, GALARDI G, GHILARDI M F, MEDAGLINI S, CANAL N. Presence of carpal tunnel síndrome in diabetics: effect of age, sex, diabetes duration and polyneuropathy. Acta Diabeto! Lat 1985; 22: 259-62. 6. OCHOA J L. Ultrathin longitudinal sections of single myelinated fibres for electron microscopy. J Neurol Sci 1972; 17: 103-6. 7. OCHOA J L. So me aberrations of nerve repair. En: Gario A, Millesi H, Mingino S, eds. Postraumatic peripheral nerve regeneration: experimental basis and clinical implications. NewYork: Raven Press; 1981. p. 147-55. 8. TRUEBA J, GUTIÉRREZ-RIVAS E, PORTERA A. Problemas diagnósticos, evolutivos y pronósticos de las neuropatías traumáticas localizadas. Parte 1: Las neuropatías traumáticas localizadas agudas y crónicas. En: Conferencia internacional sobre neuropatías periféricas. Refsum S, Bolis C, Portera A (eds.). Barcelona: Excerpta médica. 1982. 9. CASSVAN A, ROSENBERG A, RIVERA L. Ulnar nerve involvement in carpal tunnel syndrome. Arch Phys Med Rehabil. 1986; 67: 290-92. XXII JORNADAS CANARIAS DE TRAUMATOLOGIA Y CIRUGIA ORTOPEDICA 75 © Del documento,los autores. Digitalización realizada por ULPGC. Biblioteca Universitaria,2011. Parestesias del quinto dedo. Diagnóstico clínico y electromiografía