Haga clic aquí para descargar el REC 1.526
Anuncio

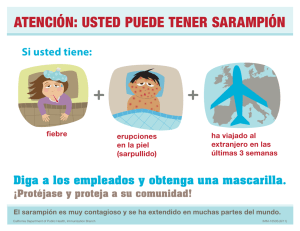
Noticias (Haciendo clic sobre el titular accederá directamente a las mismas) Argentina • Guyane: Reportan primera muerte por fiebre chikungunya • Vigilancia de ofidismo Número 1.526 13 de febrero de 2015 Publicación de: Servicio de Infectología Hospital Nuestra Señora de la Misericordia Ciudad de Córdoba República Argentina Comité Editorial Editor Jefe Ángel Mínguez Editores Adjuntos Ílide Selene De Lisa Enrique Farías Editores Asociados Jorge S. Álvarez (Arg.) Hugues Aumaitre (Fra.) Jorge Benetucci (Arg.) Pablo Bonvehí (Arg.) María Belén Bouzas (Arg.) Isabel Cassetti (Arg.) Arnaldo Casiró (Arg.) Ana Ceballos (Arg.) Sergio Cimerman (Bra.) Milagros Ferreyra (Fra.) Salvador García Jiménez (Gua.) Ángela Gentile (Arg.) Ezequiel Klimovsky (Arg.) Gabriel Levy Hara (Arg.) Susana Lloveras (Arg.) Gustavo Lopardo (Arg.) Eduardo López (Arg.) Tomás Orduna (Arg.) Dominique Peyramond (Fra.) Daniel Pryluka (Arg.) Charlotte Russ (Arg.) Horacio Salomón (Arg.) Eduardo Savio (Uru.) Daniel Stecher (Arg.) | • Instan a verificar la cobertura de vacunación contra el sarampión ante la presencia del virus en el continente • Jujuy: Efectos de la implementación de la autotoma de la prueba del VPH en la provincia El mundo • África Occidental: Cómo afectan a la población local las medidas preventivas para frenar la epidemia de la enfermedad por el virus del Ébola • Egipto es el país del mundo más afectado por la hepatitis C América • Los brotes recientes de sarampión muestran brechas en los esfuerzos por eliminar la enfermedad en las Américas • Brasil: Prueban con éxito en animales una vacuna contra la enfermedad de Chagas • Canadá, Quebec: Brote de sarampión por una familia que estuvo en Disneyland • Estados Unidos: La mayoría de los casos de enfermedad neumocócica invasiva se debe a serotipos que no cubre la vacuna • Francia: Alrededor de 1,5 millones de personas afectadas por la influenza • India: Más de 400 muertos por influenza A(H1N1) en lo que va del año • Medio Oriente: Reportan nuevos casos de infección por el MERS-CoV • Un nuevo accesorio para smartphone detecta VIH y sífilis • ¿Qué tan graves son los brotes de sarampión alrededor del mundo? Adhieren: www.slamviweb.org/ www.biblioteca.fcm.unc.edu.ar/ www.apinfectologia.org/ www.circulomedicocba.org/ www.said.org.ar/ www.sadip.net/ www.consejomedico.org.ar/ www.sap.org.ar/ www.apargentina.org.ar/ 1 Congreso Sitio Oficial del XV Congreso de la Sociedad Argentina de Infectología 2015: http://www.sadi2015.com.ar/ C Desde mayo de 1993, la Fundación Huésped publica en forma trimestral la revista “Actualizaciones en SIDA”, primera publicación científica latinoamericana en idioma español destinada al tema VIH/sida. Desde marzo de 2013, a partir de un acuerdo con la Sociedad Argentina de Infectología (SADI), cambió su nombre a “Actualizaciones en Sida e Infectología”, ampliando sus contenidos más allá de lo concerniente a la infección por VIH hacia todos los aspectos relacionados a las enfermedades infecciosas. La revista cuenta con dos indexaciones en las bases de datos Latindex y LILACS. Encontrará la publicación en formato pdf desde el año 2003 haciendo clic aquí. Argentina Vigilancia de ofidismo 11 de febrero de 2015 – Boletín Integrado de Vigilancia – Secretaría de Promoción y Programas Sanitarios – Ministerio de Salud de la Nación (Argentina) Tabla 1. Casos notificados y tasa de notificación cada 100.000 habitantes, según provincia y región. Argentina. Años 2013/2015. Fuente: Sistema Nacional de Vigilancia de la Salud (SNVS) – Módulos C2 y SIVILA. Provincia/Región Ciudad Autónoma de Buenos Aires Buenos Aires Córdoba Entre Ríos Santa Fe Centro Mendoza San Juan San Luis Cuyo Corrientes Chaco Formosa Misiones NEA Catamarca Jujuy La Rioja Salta Santiago del Estero Tucumán NOA Chubut La Pampa Neuquén Río Negro Santa Cruz Tierra del Fuego Sur Total Argentina 2013 Casos Tasas — — — — — — — — 2 0,06 2 0,01 — — — — — — — — — — 2 0,19 2 0,38 3 0,27 7 0,19 1 0,27 — — — — — — 2 0,23 1 0,07 4 0,08 — — — — — — — — — — — — — — 13 0,03 2014 Casos Tasas — — — — 1 0,03 6 0,49 — — 7 0,03 — — — — 1 0,23 1 0,04 1 0,10 2 0,19 — — 5 0,45 8 0,22 1 0,27 — — — — — — — — 1 0,07 2 0,04 — — — — — — — — — — — — — — 18 0,04 2015 Casos Tasas — — — — — — 1 0,08 1 0,03 2 0,01 — — — — — — — — — — — — — — — — — — — — — — — — 2 0,16 4 0,46 3 0,21 9 0,18 — — — — — — — — — — — — — — 11 0,03 Instan a verificar la cobertura de vacunación contra el sarampión ante la presencia del virus en el continente 11 de febrero de 2015 – Fuente: Ministerio de Salud (Argentina) Ante el alerta epidemiológico emitido el 9 de febrero por la Organización Panamericana de la Salud (OPS) a raíz del brote de sarampión que desde principio de año se registró en California, Estados Unidos y la presencia de casos en Brasil, el Ministerio de Salud de la Nación solicita a la población verificar que tengan el calendario de vacunación 2 al día y que todos los niños que viajen a zonas con circulación viral comprobada estén inmunizados contra la enfermedad para disminuir el riesgo de reintroducción de la enfermedad al país. Juan Luis Manzur, ministro de Salud, recomendó verificar que esté completo el esquema de vacunación para la edad según lo que estipula el Calendario Nacional de Vacunación, con una vacuna triple viral al año de edad y al ingreso escolar. Al tiempo que recordó que “aquellos niños entre 1 y 4 años que no recibieron la dosis extra correspondiente a la Campaña Nacional contra Sarampión, Rubéola y Poliomielitis –que se llevó a cabo entre septiembre y diciembre del año pasado– deben concurrir a los vacunatorios u hospitales públicos de todo el país para recibir las dosis extra contra estas enfermedades, para protegerlos a ellos y a los que los rodean”. Asimismo, el funcionario hizo hincapié en que “los niños que viajen a áreas de alta circulación viral como los estados de Ceará y Pernambuco en Brasil, y California en Estados Unidos, dos semanas previas al viaje deberán recibir una dosis de vacuna triple viral a partir de los 6 meses de edad, dosis que debe repetirse al año y al ingreso escolar”. 1 Manzur recordó que “en Argentina desde el año 2000 no se registran casos autóctonos y hemos eliminado la enfermedad gracias a las campañas de vacunación sostenidas y a los altos índices de cobertura de nuestra población. Sin embargo, no debemos bajar los brazos y estar alertas frente a la aparición de casos en nuestro continente, a fin de evitar la reintroducción de este virus en el país, que es potencialmente muy grave para los más pequeños”. Además, las autoridades sanitarias nacionales solicitan a todos los sectores de atención de salud, tanto públicos como privados, que intensifiquen la vigilancia epidemiológica de casos sospechosos de enfermedad febril exantemática para realizar la notificación oportuna y agilizar las acciones sanitarias adecuadas. El sarampión afecta sobre todo a los niños, y los casos más graves se dan en lactantes, menores de 5 años, desnutridos y adultos con inmunodeficiencias. Sin embargo, cualquier persona expuesta puede ser afectada por el virus. El modo de prevención es a través de la vacunación. En el mundo se estima que cada año se producen 20 millones de casos de sarampión. Sólo en 2013, más de 145.000 personas murieron por esta causa e incluso en países desarrollados, 1 a 3 de cada 1.000 niños con sarampión, mueren a pesar del tratamiento recibido. Situación actual en la región de las Américas Si bien la Región de las Américas eliminó la circulación endémica de los virus del sarampión y la rubéola, estos virus continúan circulando en todas las demás regiones con el consiguiente riesgo de reintroducción permanente a través de casos importados. En Brasil, entre 2013 y 2015 se han registrado un total de 971 casos confirmados de sarampión en el Distrito Federal y en nueve estados. Los estados que registraron mayor número de casos fueron Ceará y Pernambuco, y el grupo de edad más afectado fue el de los niños menores de 5 años de edad. En tanto, en Estados Unidos, del 1 de enero al 6 de febrero de 2015 se han registrado 121 casos confirmados de sarampión en 17 estados y en Washington DC. La mayoría de estos casos –103 casos, 85%– es parte de un gran brote multiestatal que se encuentra en curso, vinculada a un parque de diversiones en California. La media de edad de las personas afectadas fue de 19 años. Jujuy: Efectos de la implementación de la autotoma de la prueba del VPH en la provincia 12 de febrero de 2015 – Fuente: The Lancet Global Health Un estudio realizado por el Instituto Nacional del Cáncer (INC), sobre los efectos de la implementación de la autotoma de la prueba del virus del papiloma humano (VPH) en la provincia de Jujuy, indicó que es posible cuadruplicar la cobertura de los controles y que la estrategia puede ser efectiva para aumentar las posibilidades de evitar el cáncer cervicouterino asociado a este patógeno. La investigación incluyó a más de 6.000 mujeres mayores de 30 años divididas en dos grupos. Uno de ellos, el de intervención, estuvo conformado por 3.049 integrantes que recibieron en sus hogares a los trabajadores de salud comunitaria quienes les explicaron y ofrecieron el test de autotoma de VPH. Las integrantes del grupo control, de 2.964 mujeres, en cambio tuvieron la visita de los agentes sanitarios quienes les informaron sobre las necesidades de los controles que podían hacer en los hospitales pero no contaban con la opción de autotoma. Según el trabajo, el primer grupo mostró una alta adherencia a la autotoma y 86% accedió a alguna prueba de VPH en los 6 meses posteriores a la visita de los agentes sanitarios, mientras que en el grupo control sólo lo hizo 20% en el mismo plazo. 1 Puede consultar las ‘Recomendaciones de vacunación contra sarampión’, publicadas el 10 de febrero de 2015 por la Dirección Nacional de Control de Enfermedades Inmunoprevenibles, del Ministerio de Salud de Argentina, haciendo clic aquí. 3 “Lo que hemos visto en los estudios es que existen barreras de distinto tipo en el acceso al test de tamizaje”, señaló Silvina Arrossi, investigadora principal del proyecto y coordinadora científica del Programa Nacional de Prevención de Cáncer Cervicouterino. Entre estos obstáculos se incluyen el pudor que pueden sentir algunas mujeres para hacerse el estudio con un ginecólogo; los problemas logísticos u organizativos (el horario del trabajo, el cuidado de los hijos); la distancia y la dificultad para concurrir a un hospital y la falta de dinero, entre otros. “Todas esas barreras desaparecen cuando el agente sanitario lleva la autotoma a las casas de las mujeres”, afirmó Arrossi. Además, la investigación mostró que existen muy pocos problemas logísticos con esta prueba ya que sólo entre 1 y 3% de las voluntarias que realizaron la autotoma no pudieron ser estudiadas por VPH. La investigación también indicó que la prueba en las casas puede ser ofrecida tanto por trabajadores sanitarios mujeres como varones ya que obtuvieron resultados similares. “El agente sanitario es alguien de la comunidad con quien las mujeres tienen mucha confianza y esta nueva tecnología de la mano del mismo hace la diferencia”, destacó Arrossi. De acuerdo con el INC, los resultados positivos de la implementación de la autotoma para VPH permitieron en 2014 extender esta prueba a toda la provincia de Jujuy, que durante ese año alcanzó a más de 8.000 mujeres. Arrossi aseguró que “esta estrategia permite a la mujer que no tiene acceso, es decir, a la más vulnerable, alcanzar un derecho de salud que es la prevención del cáncer cervicouterino”. Desde el año 2011, el INC implementa en la provincia de Jujuy el test de VPH como tamizaje primario, que convirtió a Argentina en uno de los países pioneros en Latinoamérica en la introducción de una nueva tecnología que detecta la presencia de ADN de VPH de alto riesgo oncogénico en las células del cuello del útero. Durante los años 2012 y 2013 el Programa Nacional de Prevención de Cáncer Cervicouterino (PNPCC) de la cartera sanitaria nacional, el Ministerio de Salud de Jujuy y la Agencia Internacional para la Investigación del Cáncer (IARC) llevaron a cabo el Proyecto EMA (Evaluación Modalidad Autotoma) con el propósito de evaluar la implementación de la autotoma del test de VPH en la mencionada provincia. Para la realización del Proyecto se capacitaron mediante 30 talleres a 200 agentes sanitarios de Jujuy en la implementación de recolección de datos y habilidades comunicacionales. “Los agentes sanitarios visitaban a las mujeres a sus domicilios, les explicaban en qué consistía el proyecto y cómo podían hacerse ellas mismas el test, en el marco de un riguroso cuidado ético”, explicó Josefina Ramírez, directora de Atención Primaria de la provincia de Jujuy. “A partir de la publicación del estudio, recibimos llamados de Guatemala, Honduras, Paraguay y Bolivia para que vayamos a contar la experiencia”, comentó Arrosi. El cáncer de cuello de útero es causado por el VPH (que se transmite por contacto sexual), cuando hay un crecimiento anormal de las células en el cuello del útero. El tiempo estimado de desarrollo de una lesión precancerosa a una lesión invasiva (cáncer) es entre 10 y 20 años, período que posibilita una alta prevención de la enfermedad. A pesar de que existen métodos de prevención altamente efectivos y de bajo costo como el Papanicolau, el cáncer de cuello de útero es el tercer tipo de cáncer más común en las mujeres y es el cuarto tipo de tumor que más muertes causa a nivel mundial. En Argentina, es el segundo cáncer más diagnosticado, ya que surgen 5.000 nuevos casos y 1.800 mujeres mueren por año. Afecta principalmente a las mujeres entre 35 y 64 años. 2 América Los brotes recientes de sarampión muestran brechas en los esfuerzos por eliminar la enfermedad en las Américas 10 de febrero de 2015 – Fuente: Organización Panamericana de la Salud Los brotes recientes de sarampión en Estados Unidos y Brasil, a partir de casos importados de otras partes del mundo, sugieren que las tasas de inmunización en algunas áreas han descendido por debajo de los niveles necesarios para prevenir la propagación de la enfermedad en las Américas, señalaron el 10 de febrero expertos de la Organización Panamericana de la Salud/Organización Mundial de la Salud (OPS/OMS). "Gracias a los altos niveles de inmunización, los países de las Américas han estado en camino a declararse libres de sarampión durante más de una década. Mantener altos niveles de cobertura de vacunación es fundamental para prevenir y detener brotes y para proteger a nuestras poblaciones de la amenaza constante de casos importados", afirmó el Dr. Cuauhtemoc Ruiz Matus, jefe del Programa de Inmunizaciones de la OPS/OMS. El sarampión se considera eliminado de las Américas desde 2002 debido a la ausencia de transmisión endémica de la enfermedad. Un comité internacional de verificación está compilando datos probatorios para declarar a la región libre del sarampión. Ésta haría de las Américas la primera región del mundo en eliminar la enfermedad, en línea 2 Puede consultar el artículo completo, en inglés, haciendo clic aquí. 4 con logros similares como la eliminación de la viruela en la década de 1970 y de la poliomielitis en la de 1990. Actualmente, la región está también en camino a certificarse como libre de rubéola. Todos estos logros han sido el resultado de los esfuerzos regionales por lograr altas coberturas de vacunación, a través de programas regulares de inmunización y campañas masivas de vacunación, que incluyen la celebración de la Semana de Vacunación en las Américas impulsada por la OPS/OMS desde hace 13 años. Sin embargo, la eliminación del sarampión "se enfrenta actualmente a grandes desafíos debido a las varias y continuas importaciones de casos de sarampión", indicó la OPS/OMS en una alerta epidemiológica distribuida a sus países miembros de la región. La alerta insta a los países a "fortalecer las actividades de vigilancia y tomar las medidas adecuadas para proteger a los residentes en las Américas contra el sarampión y la rubéola". 3 Según la alerta de la OPS/OMS, un total de 147 casos de sarampión fueron confirmados en cuatro países de las Américas desde el comienzo de este año y hasta el 8 de febrero. De ese total, 121 casos fueron en Estados Unidos, vinculados principalmente a un brote que empezó en diciembre pasado en Disneyland, en California. Un solo caso en México también se vinculó a ese brote. De los restantes casos, 21 tuvieron lugar en Brasil y cuatro en Canadá. Los casos en Brasil forman parte de un brote más grande que comenzó a principios de 2013 y que ha enfermado a más de 700 personas en 31 municipios. Entre 2003 y 2014, la región registró un total de 5.077 casos importados de sarampión; la mayoría de ellos en 2011 (1.369) y 2014 (1.848). "Los países de las Américas han notificado casos importados de otras regiones cada año durante la última década, pero hasta hace poco, esos casos no condujeron a brotes significativos. Los brotes recientes son motivo de preocupación porque indican brechas en la inmunización que podrían permitir que el sarampión y otras enfermedades prevenibles mediante vacunación se afianzaran nuevamente y empiecen a propagarse en nuestro hemisferio", advirtió Ruiz. La vacuna contra el sarampión se ha utilizado durante más de 50 años y ha probado ser segura y eficaz. A nivel mundial, evitó unas 15,6 millones de muertes entre 2000 y 2013. La OPS/OMS recomienda que los niños reciban dos dosis de la vacuna contra el sarampión antes de su quinto cumpleaños y que los niveles de cobertura de ambas dosis alcancen 95% o más para prevenir la propagación de casos importados. Actualmente, alrededor de 92% de los niños de 1 año en las Américas reciben una primera dosis de la vacuna antisarampionosa. En vista de los brotes recientes, la OPS/OMS insta también a las autoridades de salud de sus países miembros a: • Mantener altos niveles de cobertura de vacunación a nivel nacional y local. • Aconsejar a los viajeros que van a las regiones que tienen circulación de sarampión a estar al día con sus vacunas contra el sarampión (esta no se aplica a los menores de seis meses, quienes no deben vacunarse). • Informar a los viajeros de los síntomas del sarampión y lo que deben hacer si sospechan que tienen la enfermedad. • Requerir prueba de la inmunidad de sarampión a los trabajadores del sector de la salud (incluido personal médico, administrativo y de seguridad) y recomendar que el personal de las áreas de turismo y transporte sea inmunizado. • Sensibilizar al personal de salud del sector privado sobre la necesidad de notificar de inmediato cualquier presunto caso. • Si se detectan casos importados de sarampión, realizar la búsqueda de contactos y, según la historia de viaje, informar a las autoridades sanitarias en el exterior acerca de la posible ubicación de los contactos en sus países. Brasil: Prueban con éxito en animales una vacuna contra la enfermedad de Chagas 24 de enero de 2015 – Fuente: Public Library of Science Pathogens Un grupo de investigadores de la brasileña Universidad Federal de São Paulo (UNIFESP) desarrolló y probó con éxito en animales una vacuna terapéutica contra la enfermedad de Chagas, un mal endémico de América y que afecta a entre siete y ocho millones de personas, informaron hoy fuentes científicas. La vacuna desarrollada en Brasil se mostró, al menos en los experimentos con ratones de laboratorio, capaz de estimular al sistema inmunológico a combatir a Trypanosoma cruzi, el parásito que transmite la enfermedad, informó la Fundación de Apoyo a la Investigación en el Estado de São Paulo (FAPESP). La entidad, que financió el proyecto, señaló que la vacuna, de carácter terapéutico y no preventivo, elevó desde cero hasta 80% la supervivencia de los animales infectados y redujo la carga de parásitos en el organismo y los síntomas de la enfermedad, como las arritmias cardíacas. El desarrollo de la vacuna es coordinado desde hace dos décadas por el especialista Mauricio Martins Rodrigues, investigador de la UNIFESP, pero cuenta con el apoyo de instituciones como el Ministerio de Salud, diversas universidades brasileñas y la Escuela Médica de la Universidad de Massachusetts, de Estados Unidos. 3 Puede consultar la alerta epidemiológica ‘Brotes de sarampión. Implicaciones para las Américas’, de la Organización Panamericana de la Salud/Organización Mundial de la Salud, haciendo clic aquí. 5 “La vacuna terapéutica puede provocar la reducción de los síntomas, la caída de las tasas de mortalidad y la mejoría de la calidad de vida de las víctimas de una enfermedad que sufren cerca de 10 millones de personas en América Latina en su fase crónica y contra la que el tratamiento convencional muchas veces no funciona”, afirmó Rodrigues. El inmunizante desarrollado induce a un tipo de linfocitos de la sangre a actuar contra dos antígenos del parásito. “Usamos virus cargados con esas dos proteínas de los antígenos para inducir al organismo a desarrollar inmunidad contra el parásito. Una vez inyectados en el organismo, los virus no son capaces de reproducirse pero sí entran en las células y producen las proteínas dentro de ellas”, explicó Rodrigues. Los ratones usados en los experimentos, infectados con T. cruzi, fueron observados durante 250 días después de haber sido inmunizados. Mientras que todos los animales que no fueron inmunizados murieron durante el experimento, 80% de los que recibió la vacuna sobrevivió. El porcentaje de ratones con arritmia cardíaca entre los inmunizados fue de 33% y entre los no vacunados de 100%. Pese a los resultados exitosos, los científicos aún tienen que realizar varias pruebas para desarrollar una fórmula segura y eficaz en humanos antes de poder iniciar las pruebas clínicas. La enfermedad es endémica de América y, si bien hay casos en el sur de Estados Unidos, se extiende fundamentalmente en los países latinoamericanos, donde presenta una mayor incidencia en las regiones rurales más pobres. Hasta ahora no existen vacunas para prevenir la enfermedad y las medicinas tradicionalmente usadas para combatir el parásito en la fase aguda de la infección, como el benznidazol, tan sólo consiguen, en 30% de los casos, retardar el progreso de la enfermedad antes que de llegue a su etapa crónica. 4 Canadá, Quebec: Brote de sarampión por una familia que estuvo en Disneyland 12 de febrero de 2015 – Fuente: EFE Las autoridades canadienses confirmaron el 12 de febrero un brote de sarampión en la provincia de Quebec después que diez miembros de una familia fueran diagnosticados con esa enfermedad tras regresar del parque temático Disneyland, en California (Estados Unidos). Los diez casos de Quebec se unen a otros siete detectados en las últimas semanas en Toronto, lo que ha provocado críticas de las autoridades sanitarias canadienses por el creciente movimiento de individuos en Norteamérica que se oponen a las campañas de vacunación. Las autoridades sanitarias de Quebec dijeron en un comunicado que los diez individuos que contrajeron sarampión son todos miembros de una familia y que ninguno de ellos estaba vacunado. El comunicado también señaló que varios individuos del grupo contrajeron la enfermedad durante un reciente viaje a un parque temático en California, en clara referencia a Disneyland, el foco de un brote de sarampión que afecta a más de un centenar de personas en Estados Unidos. En Toronto, las autoridades sanitarias todavía no han podido identificar el foco de la infección, por lo que se teme que se produzcan nuevos casos. Ronalee Ambrose, ministra de Sanidad de Canadá, criticó el 10 de febrero el movimiento entre grupos de la sociedad canadiense que se niega a vacunar a sus hijos. Ambrose dijo que “las vacunas, realmente, son un milagro de la medicina moderna. Están salvando millones de vidas en todo el mundo, especialmente niños”. La ministra añadió que los que se niegan a vacunar a sus hijos contra enfermedades como el sarampión están “poniendo en riesgo” a otros niños que pueden ser más vulnerables. Por su parte, las autoridades sanitarias de la provincia de Ontario, donde se encuentra Toronto, recomendaron el 12 de febrero en un comunicado la vacunación contra el sarampión de todos los niños “para protegerles contra la enfermedad tanto a ellos como a los que les rodean”. Estados Unidos: La mayoría de los casos de enfermedad neumocócica invasiva se debe a serotipos que no cubre la vacuna 2 de febrero de 2015 – Fuente: Pediatrics La mayoría de los casos de enfermedad neumocócica invasiva (ENI) en niños con enfermedades subyacentes ocurre por serotipos que no están incluidos en ninguna vacuna conjugada. En febrero de 2013, las guías de la Comisión Asesora en Inmunización recomiendan la vacuna conjugada 13valente (PCV13) para los niños de entre 6 y 18 años inmunocomprometidos, asplenia funcional o anatómica, pérdida de líquido cefalorraquídeo o implantes cocleares, sin importar si recibieron la vacuna antineumocócica conjugada 7valente (PCV7) o la polisacárida 23-valente (PPV23). El equipo de Inci Yildirim, de la Universidad de Boston, Massachusetts, evaluó la epidemiología de la ENI en los niños de Massachusetts con comorbilidades para definir la magnitud del aumento del riesgo y el espectro de los serotipos que causan enfermedad. 4 Puede consultar el artículo completo, en inglés, haciendo clic aquí. 6 En 12 años, hasta abril de 2014, se registraron 1.052 casos de ENI en menores de 18 años de Massachusetts. El 22,1% de los niños tenían comorbilidades. La posibilidad de que un niño con ENI tuviera comorbilidades era 2,8 veces más alta en los mayores de cinco años que en los menores de cinco años, y la proporción de casos de ENI con enfermedades subyacentes no varió de acuerdo con el año de estudio, el género o la etnia. La presentación clínica de la ENI es la misma en los niños con o sin enfermedades subyacentes, pero esos niños eran dos veces más propensos a quedar internados y tres veces más propensos a morir. En los dos últimos años del estudio, la mitad de los casos de ENI en los niños con comorbilidades se debían a los serotipos de la vacuna PPV23 que no están en las otras vacunas y la mitad a los serotipos que no estaban incluidas en las vacunas. No hubo ningún caso debido a los serotipos incluidos en las PCV7 o PCV13 en esos dos años. Los niños con comorbilidades eran más propensos a desarrollar ENI de los serotipos con baja capacidad invasiva que los niños sin enfermedades subyacentes. El riesgo anual promedio de la ENI era 50 veces más alto en los niños con la enfermedad de las células falciformes y 33 veces más alto en los niños con cánceres hematológicos. “Desafortunadamente, la cobertura de la vacunación antineumocócica en el estudio (con PPV23 y PCV13) era muy baja en los niños con comorbilidades. Se necesita educar a los médicos y las familias sobre la importancia de la vacunación de los niños de alto riesgo”, señaló el equipo. 5 Guyane: Reportan primera muerte por fiebre chikungunya 12 de febrero de 2015 – Fuente: Prensa Latina (Cuba) Una mujer de unos 40 años es hasta hoy la primera víctima de la epidemia de fiebre chikungunya que azota al departamento galo de Guyane, en la costa norte de América del Sur. El deceso ocurrió el 8 de febrero durante una evacuación sanitaria, precisó la Agencia Regional de Salud (ARS). Según el reporte, esa persona fue ingresada la semana pasada en la unidad de enfermedades infeccionas del centro hospitalario de Cayenne. Posteriormente su estado clínico comenzó a degradarse hasta que se produjo su muerte. La ARS calcula en 11.877 el número de casos en Guyane desde que se registraron los primeros en diciembre de 2013. “Desde el comienzo de la epidemia observamos una decena de manifestaciones severas de la enfermedad, pero ninguna había requerido de evacuación sanitaria y no había sido fatal”, subrayó la Agencia. En otros espacios ultramarinos galos, como Guadeloupe, Martinique, Saint-Martin, Saint-Barthélemy y Polinesia, se han contabilizado miles de contagiados y decenas de muertes a causa de la fiebre chikungunya. Igualmente en el territorio metropolitano francés, que comprende la parte continental más la isla de Corse, se han registrado casos importados. El mundo África Occidental: Cómo afectan a la población local las medidas preventivas para frenar la epidemia de la enfermedad por el virus del Ébola 12 de febrero de 2015 – Fuente: El País (España) Al arribar al aeropuerto de Sierra Leona, a lo primero que se invita a los recién llegados es a lavarse las manos con una solución que huele fuertemente a cloro. La gente se aglomera en la entrada a la terminal desde la pista, como en cualquier aeropuerto africano, pero hay un señor que observa y obliga a los viajeros a pasar por el ritual que los inicia en una nueva forma de vivir en la que la máxima principal es “No tocarás”. Esperando a recoger los equipajes, algunas personas se ponen guantes, otras mascarillas y en todo el recorrido desde el aeropuerto a la ciudad, los viajeros danzan un baile extraño. A todos los han aleccionado bien: hay que evitar el contacto con otras personas manteniendo la distancia social. No tocar, usar la propia botella, tomarse la temperatura, evitar cualquier posibilidad de contagio de enfermedades que puedan causar fiebre. Lavarse las manos, lavarse las manos, lavarse las manos. De sexo, ni hablar. Es duro, pero es temporal. Al llegar a la capital, se ven grandes carteles que anuncian que “el ébola es real” y las medidas preventivas para evitar el contagio, que se suponían temporales y que van prolongándose en el tiempo. 5 Puede consultar el artículo completo, en inglés, haciendo clic aquí (requiere suscripción). 7 Pero, ¿cómo afectan todas estas medidas preventivas a la población que vive en estos países? ¿Qué pasa con la vida cotidiana, con el día a día? ¿Cómo se puede vivir sin tocar? En el pasado, los brotes de enfermedad por el virus del Ébola (EVE) se habían producido en pequeñas comunidades rurales, donde la rapidez en el aislamiento de pacientes y en la búsqueda de contactos fueron muy eficaces, limitando temporalmente el brote a unas pocas semanas o unos pocos meses. En un lugar próximo al sitio de aparición de los primeros casos, se construían centros de aislamiento y tratamiento a los que se llevaban a todos los casos sospechosos, se investigaba y observaba de cerca a sus contactos y, probablemente, se realizaban tareas de apoyo psicosocial una vez controlado el brote. Un año de medidas preventivas Medidas de seguridad de la zona verde en el centro de tratamiento de la EVE de Médicos del Mundo en Sierra Leona. En julio, después de la aparición del primer caso en Sierra Leona, se generó un Plan Acelerado de Respuesta al Brote por Ébola, destinado, fundamentalmente, a romper las cadenas de transmisión del virus en Sierra Leona y entre este y los países vecinos. A partir de ese momento se pusieron en marcha una serie de medidas como el cierre de escuelas y universidades, la prohibición de la realización de mercados rurales, el establecimiento de zonas de cuarentena y check points alrededor de los puntos afectados, el toque de queda obligatorio a partir de la caída de la tarde, los frecuentes dispositivos para realizar la búsqueda activa de enfermos que confinan a las familias en sus casas a la espera de los equipos de reconocimiento. Son las mismas medidas que se usaron en el pasado para el control de pequeños brotes. Pero, en este caso, afectan a todo un país y desde hace casi un año. Muchas de estas medidas no tienen una base real desde el punto de vista epidemiológico. Pero la ejecución de las mismas está bloqueando la vida social y generando extrañas relaciones de poder en las que los individuos de cualquier comunidad pueden cortar un camino, detener al viajero y confinarlo si lo consideran peligroso. En los check points que se establecen a la entrada de cualquier comunidad, grupos de jóvenes con termómetros infrarrojos obligan al viajero a exponer la sien y pasar el veredicto de la temperatura. El termómetro se ha transformado en una nueva arma que confiere poder a quien la posee. En octubre del año pasado, el presidente Ernest Bai Koroma decidió poner al frente del gabinete de crisis al ministro de Defensa que sustituía al hasta entonces coordinador, el ministro de Salud. Y comenzaron a crearse centros de comando que tienen como misión gestionar todos los aspectos relativos a la EVE o, lo que es lo mismo, casi todas las prácticas de la vida en común. Entre ellas, se incluye la prohibición de la realización de entierros a la manera tradicional. Cualquier persona que muera deberá ser tratada como un presunto caso de EVE, el equipo de enterramiento vestido con sus trajes especiales será el único autorizado a tocar el cadáver al que se le extraerán muestras antes de que sea enterrado en una bolsa de plástico tras ser impregnado en clorina. Cuarentena, por si acaso Familia en cuarentena en la ciudad de Moyamba, Sierra Leona. La respuesta internacional también participa de esta necesidad de aislar al enfermo primando por encima de todo la seguridad del personal sanitario que, sin duda, es muy importante. Cuando se detecta un posible afectado por la EVE, inmediatamente se trata de aislarlo, testearlo y, en el caso de que sea positivo, enviarlo a un centro de tratamiento. Al mismo tiempo, se establecerán los mecanismos de contact tracing, es decir, un agente de salud tratará de averiguar cuáles son los contactos del paciente para seguirlos durante 21 días. La obsesión es contener, aislar, poner en cuarentena, localizar a los sospechosos, trasladar a los afectados. Pero se está haciendo poco o ningún trabajo psicosocial con las comunidades en cuarentena, con los afectados o con sus familiares. Pensemos un poco en lo que puede significar en una comunidad rural el hecho de que a la persona enferma se la obligue, de buen grado pero sin dejarle opción, a trasladarse a un centro, que en la mayoría de los casos está muy lejos de su aldea de origen; donde, probablemente, no hablarán su lengua materna; en el que no tendrá posibilidades de contacto con sus familiares y en el que deberá permanecer hasta que se cure de su enfermedad o hasta que la prueba sea negativa. En el centro será atendido por personas vestidas de astronauta que intentarán, en la medida de lo posible, no tocarlo, incluso si el paciente es un niño pequeño. Pensemos también en lo que puede suponer para su familia y sus amigos y conocidos pasar inmediatamente al estado de “sospechoso”, la angustia durante el tiempo en el que su familiar estará fuera y durante el cual no tendrán noticias de él más que –en el mejor de los casos– si sobrevive o muere. E incluso, el dolor de no saber dónde será enterrado. Los rumores se difunden sin parar entre las comunidades: la EVE no existe, es una excusa para extraer sangre de los africanos y enviarla a otros países, son los extranjeros los que traen la EVE, son los de la comunidad de al lado los responsables, en los centros de tratamiento matan a los enfermos de hambre y no te dejan verlos; si mueren, nunca sabrás dónde los enterraron. 8 La comunidad internacional está muy preocupada por la posible extensión de la EVE y se está realizando un gran esfuerzo material para contenerlo, pero no parece importarnos demasiado el dolor que esta enfermedad, y las formas que se están poniendo en práctica para contenerla, están produciendo sobre las comunidades afectadas. Cuando los primeros sobrevivientes regresaron a Kabala, la capital de Koinadugu, uno de los distritos donde Médicos del Mundo está trabajando en Sierra Leona, se produjo una situación inesperada: los supervivientes no parecían contentos. Algunos habían recibido una especie de equipo de compensación consistente en un colchón, un saco de arroz de 20 kilos, algunas ropas. Otros, no. Todos habían perdido a familiares o amigos. Algunos, a su familia completa. Ahora se espera de ellos que colaboren con el Fondo de las Naciones Unidas para la Infancia (UNICEF) atendiendo a los niños que han quedado huérfanos por la EVE y que han resultado tan estigmatizados que nadie de la comunidad quiere hacerse cargo de ellos. La mayor parte de la gente que acudió a recibirlos los felicitaba por haber sobrevivido, pero en sus caras no se veía alegría. Solo un inmenso cansancio. Quienes regresan a Europa, pensando que la racionalidad y la evidencia científica dominaran el actuar ajeno, se encuentran con que, también allí, se produce un nuevo baile. Nadie puede regresar a su trabajo habitual, tiene que permanecer tres semanas en observación, tomándose la temperatura mañana y tarde, y le recomiendan una reclusión moderada para evitar enfermedades febriles. Cuando se pregunta a los expertos epidemiólogos, ellos confirman que lo que se sabe es que la EVE solo se contagia en momentos de viremia masiva, pero que es mejor hacer la cuarentena. “Por si acaso”. Egipto es el país del mundo más afectado por la hepatitis C 12 de febrero de 2015 – Fuente: El País (España) Ahmed Hamdi, un cairota de 63 años, espera ansioso recibir una llamada que le confirme que es uno de los escogidos para recibir un nuevo tratamiento contra la hepatitis C, una grave enfermedad que ataca al hígado y provoca cirrosis. “He oído que es como una cura mágica, que me puede sanar en solo tres meses después de llevar muchos años sufriendo”, comenta ilusionado. En su misma situación se encuentran unos 12 millones de egipcios. Con una tasa de contagio cercana a 15% de su población, Egipto es el país del mundo más afectado por una dolencia que en el valle del Nilo adquiere tintes de epidemia. Cada año se registran unos 165.000 nuevos contagios y mueren unos 40.000 enfermos. Según el doctor P.R.L. 6, que trabaja en una clínica de la provincia sureña de Assiut, las razones que explican la altísima tasa de contagio que padece Egipto están relacionadas con el uso de material no desechable en los hospitales durante las décadas pasadas. Hospital en El Cairo. “Se cree que mucha gente se puede haber infectado en las campañas masivas de vacunación de hace algunos años, pues no se solía cambiar la aguja. También se señala la falta de higiene en peluquerías y dentistas. Pero es extraño que en otros países de África con un nivel de desarrollo inferior, la tasa de infección sea bastante menor”, explica. Asimismo, algunos estudios apuntan como causa el tratamiento de la esquistosomosis, una enfermedad parasitaria presente en las aguas del Nilo, sin usar material esterilizado. El gobierno egipcio ambiciona erradicar la enfermedad en 15 años. Para ello, cuenta con un nuevo fármaco que ha revolucionado el tratamiento de la hepatitis C: el sofosbuvir. Algunos incluso han comparado su impacto con el descubrimiento de la penicilina. Este fármaco, administrado durante entre 12 o 24 semanas –dependiendo de la gravedad del estado del paciente– con otros dos antivirales utilizados hasta ahora, ha registrado una tasa de curación superior a 95% en diversos estudios realizados. El tratamiento anterior no conseguía superar 60%, y encima el proceso era más largo y podía acarrear serios efectos secundarios. El problema al que se enfrenta el gobierno egipcio es el elevadísimo costo del tratamiento. Gilead, la compañía farmacéutica estadounidense que posee la patente del sofosbuvir –cuyo nombre comercial es Sovaldi®– ha fijado un precio de mercado en Estados Unidos de unos 84.000 dólares para un tratamiento estándar de 12 semanas que consiste simplemente en la ingestión diaria de una pastilla. Sin embargo, la compañía estableció una tarifa diversa en función del desarrollo de cada país. Por ejemplo, en España, que cuenta con cerca de 500.000 personas infectadas, el costo de tres cajas de 30 pastillas es de 29.000 dólares. El ejecutivo egipcio anunció en marzo de 2014 la conclusión de un acuerdo con Gilead por el que recibiría el producto con un descuento de 99%, parecido al aplicado en otras docenas de países con una baja renta per cápita. Es decir, que el tratamiento de 12 semanas costaría 870 dólares. Sin embargo, posteriormente se supo que el envío de dosis a este precio sería bastante limitado. En la primera fase, entre el pasado mes de septiembre y el mes de febrero, debían llegar a Egipto 225.000 botes de 30 pastillas, los suficientes para tratar a 60.000 pacientes. Pero ha habido retrasos. En octubre se empezó a suministrar sofosbuvir en ocho hospitales públicos del país especializados en enfermedades hepáticas, una cifra que luego se amplió a 21. “Hay que dejar pasar unos seis meses después de terminar el tratamiento para poder certificar que la enfermedad está curada. Por lo tanto, todavía no podemos ofrecer datos del total de enfermos curados”, declaró Yahia al-Shazly, portavoz del ministerio de Sanidad. 6 Prefiere guardar su anonimato al no estar autorizado para hablar con la prensa. 9 El acuerdo entre Gilead y El Cairo suscitó una fuerte polémica, y el prestigioso Colegio de Farmacéuticos incluso lo denunció ante los tribunales. “Para empezar, la transparencia ha sido nula. El gobierno no ha hecho público los detalles del acuerdo con Gilead. Además, el acuerdo internacional de patentes, el TRIP, permite a los países que padecen una epidemia producir genéricos sin llegar a ningún tipo de acuerdo con la compañía farmacéutica. Es obvio que Egipto se encuentra en esta situación. ¿Por qué el gobierno no recurrió a esta cláusula del TRIP en marzo?”, se pregunta indignado Wael Hilal, uno de los dirigentes del Colegio, sentado en su despacho del céntrico barrio cairota de Garden City. Además, Hilal recuerda que India consiguió un acuerdo mucho mejor, pues Gilead concedió a siete empresas farmacéuticas indias el permiso de producir Sovaldi® con un descuento también de 99%. Es decir, que la cantidad de ciudadanos indios que podrán adquirir el fármaco a un costo muy rebajado será mucho mayor que en Egipto. Según estableció el gobierno egipcio, el costo aproximado de una caja de Sovaldi® en las farmacias sin el descuento gubernamental será de unos 1.820 dólares. Según este farmacéutico, la mala gestión del ejecutivo se explica por un conflicto de intereses: las personas responsables de supervisar los estudios de efectividad del medicamento son las mismas que negociaron con Gilead, y las mismas al frente de las empresas que comercializarán su venta. “Este sistema es inaceptable. En los gobiernos occidentales, los responsables de cada paso de los pasos de la cadena son personas diferentes. Todo esto huele a corrupción”, espeta Hilal. A pesar de la limitada libertad de expresión en un régimen autoritario como el egipcio, la presión del Colegio de Farmacéuticos y del Centro Egipcio para el Derecho a la Medicina, entre otras ONGs, ha sido capaz de forzar al gobierno a rectificar. Finalmente, el Estado ha concedido el derecho a 19 compañías a manufacturar una versión genérica de Sovaldi®. Está previsto que, en un mes, las dos farmacéuticas pioneras pongan a la venta el fármaco a 310 dólares. Si bien se espera que, una vez que las otras compañías tengan a punto su producto, el precio baje hasta los 185 dólares por caja. Además del precio, también ha suscitado controversias el sistema puesto en marcha por las autoridades para escoger los primeros pacientes en recibir el medicamento a precio descontado a través de los hospitales públicos seleccionados. Desde el mes de septiembre, pueden inscribirse en la página web del ministerio de Sanidad. Y, hasta el momento, ya lo han hecho más de un millón de personas. Según el ministerio de Salud, “el grado de avance de la enfermedad será la única base para la selección de los que reciben el tratamiento”, sin que el orden de inscripción sea relevante. Los pacientes se quejan de la lentitud y el exceso de burocracia del proceso. “Mi madre no quería que la apuntara. Decía que ya está vieja y no vale la pena salvarla. Pero he insistido y ya está inscrita. Pero, por lo que he oído, el tiempo de espera es largo. Espero que lleguemos a tiempo”, comenta Ezzat Mahmud, un campesino de 31 años del pueblo de Dewinas, en la provincia de Assiut. “Hay que hacer mucho papeleo. Incluso los afortunados que sean elegidos, deberán esperar meses, a pesar de que su situación es grave”, asevera P.R.L. Por ejemplo, en toda la provincia del Mar Rojo, hasta la fecha solo han iniciado el tratamiento cerca de 30 personas. “El sistema es injusto y perjudica a las capas más populares. No olvidemos que casi un tercio de la población es analfabeta, y el porcentaje de personas sin acceso a Internet es aún superior”, denuncia Norhan Sherif, una investigadora especializada en salud de la ONG Centro para los Derechos Económicos y Sociales. Además, Sherif censura el hecho de que los pacientes deben sufragarse varias pruebas médicas de su propio bolsillo para que su expediente sea analizado. “Los exámenes cuestan entre 100 y 190 dólares, una cifra muy elevada para las familias humildes. Y la probabilidad de estar entre los afortunados es pequeña”, agrega. El salario mínimo mensual en el sector privado ronda los 90 dólares y, en el público, 150 dólares. Salah Sayid, de 35 años, es un campesino pobre del pueblo de Baakur que ha conseguido poder hacerse las pruebas médicas en un centro médico por 50 dólares. “También debo conseguir varios certificados del Estado para demostrar que tengo pocos ingresos, y así no pagar de mi bolsillo el Sovaldi®. Espero que me seleccionen. Probé los otros medicamentos, pero sufro unos efectos secundarios severos. Así que no tengo otra solución”, dice apesadumbrado. “Es una vergüenza que habiendo una cura barata para una enfermedad tan grave, la mayoría de la población no se vea beneficiada. Y todo por la avaricia de una multinacional. ¡El costo de fabricación del sofosbuvir es de solo 2 dólares!”, espeta Sherif. Por su parte, Gilead argumenta que el costo de su fármaco refleja el ahorro que representa para gobiernos y pacientes respecto a los tratamientos anteriores, más largos y menos eficaces. Este es un nuevo episodio de la vieja batalla entre el derecho a la propiedad intelectual que defienden las farmacéuticas frente al derecho a la vida para millones de personas reclamado por la sociedad civil mundial. Sin embargo, la suerte de la batalla todavía no está decidida. La semana pasada la Oficina de Patentes de India rechazó la petición de Gilead para patentar en este país el sofosbuvir al considerar que el compuesto no es suficientemente innovador. De acuerdo con este organismo, el fármaco se parece demasiado a otros ya existentes. La decisión, que podría eliminar los límites impuestos a las compañías indias para la producción y exportación de sofosvubir, se suma a la aprobación de un nuevo fármaco contra la hepatitis C por parte del gobierno estadounidense, Viekira Pak®. Es probable que su comercialización incremente la competencia en el mercado y rebaje el costo de la cura de la hepatitis C. Mientras tanto, en las farmacias egipcias ya han empezado a aparecer imitaciones de Sovaldi® que se venden por 800 dólares la caja. “Es algo completamente ilegal. No tenemos ni idea de cuál es su composición, ni de dónde ha salido. Lo que está claro es que no lo han fabricado las siete farmacéuticas indias que llegaron a un acuerdo con Gilead, porque aún no han empezado a comercializar sus productos”, apunta Wael Hilal. 10 Francia: Alrededor de 1,5 millones de personas afectadas por la influenza 12 de febrero de 2015 – Fuente: Prensa Latina (Cuba) Alrededor de 1,5 millones de personas padecen a causa de la influenza estacional en Francia metropolitana (la parte continental más la isla de Corse), notificó el 12 de febrero la red de vigilancia Sentinelles-Inserm. Desde que se declaró el nivel de epidemia hace varias semanas, los casos fatales se registraron principalmente en personas mayores de 65 años. La institución indicó que las tasas de incidencias más elevadas se observaron en el sur del país, al tiempo que acotó que basa sus estimaciones en datos históricos y en las ventas de medicamentos de las últimas semanas. “La vacunación resulta la mejor herramienta preventiva. Si bien su eficacia es limitada, se recomienda sobre todo para las personas mayores, las embarazadas y para quienes padecen diversas enfermedades como asma, insuficiencia cardiaca o respiratoria”, añadió. Desde hace varias semanas los especialistas advierten sobre el agudización de la epidemia de influenza estacional, sobre todo por el recrudecimiento de las condiciones invernales en el país. India: Más de 400 muertos por influenza A(H1N1) en lo que va del año 12 de febrero de 2015 – Fuente: EFE Al menos 407 personas fallecieron de influenza A(H1N1) entre el 1 de enero y el 10 de febrero de este año en India, cifra que casi duplica los casos de mortalidad por esta enfermedad en todo 2014, informó una fuente oficial. Un total de 5.157 personas contrajeron el virus A(H1N1) en lo que va de año, frente a los 937 casos de 2014, cuando fallecieron 216, confirmó Manisha Verma, portavoz del Ministerio de Salud. Los expertos han atribuido a las bajas temperaturas el aumento de los casos de esta enfermedad. Bhanu Pratap Sharma, secretario de Salud del país asiático, asistió el 11 de febrero a una reunión de alto nivel para evaluar la amenaza del virus, en un encuentro en el que se decidió vacunar a los trabajadores sanitarios en contacto con pacientes enfermos de influenza A(H1N1). “Se distribuirán adicionalmente 60.000 dosis de oseltamivir, 10.000 mascarillas y 10.000 kits de diagnóstico”, de acuerdo con un comunicado publicado por el Gobierno tras la reunión. Las zonas más afectadas por el virus son los estados de Maharashtra, Madhya Pradesh, Gujarat, Rajasthan y Telangana. La influenza A(H1N1) mató a 981 indios en 2009, 1.763 en 2010, 75 en 2011, 405 en 2012 y 692 en 2013. Medio Oriente: Reportan nuevos casos de infección por el MERS-CoV 11 de febrero de 2015 – Fuente: Organización Mundial de la Salud Arabia Saudí Entre el 27 de enero y el 4 de febrero de 2015, el Centro Nacional de Enlace para el Reglamento Sanitario Internacional (RSI) de Arabia Saudí notificó a la Organización Mundial de la Salud (OMS) 10 casos adicionales confirmados por laboratorio de infección por el coronavirus causante del síndrome respiratorio de Medio Oriente (MERS-CoV), incluyendo una muerte. Los casos provienen de Al-Hofuf (3), Al-Kharj (2) y Ar-Riyad (5). La edad media de los pacientes es de 55 años (rango de 26 a 80 años de edad). Ocho casos son hombres. Siete casos son ciudadanos saudíes. Siete casos presentan comorbilidades. Uno de los casos es trabajador de la salud en un hospital privado, aunque el establecimiento no estuvo asociado con ningún caso de MERS-CoV conocido. Dos casos son contactos en el hogar de un caso de MERSCoV confirmado por laboratorio. Un caso fue detectado a través de la búsqueda de contactos de un caso de MERSCoV confirmado por laboratorio. Un caso fue atendido por una afección médica no relacionada en un hospital que trató dos casos de MERS-CoV confirmados por laboratorio, aunque no tuvo contacto directo con estos casos. Dos casos tienen antecedentes de contacto frecuente con dromedarios (Camelus dromedarius). Tres casos no presentan antecedentes de exposición a factores de riesgo conocidos en los 14 días previos a la aparición de los síntomas. Ocho pacientes se encuentran en condición estable, en sala de aislamiento con presión negativa. Un caso está asintomático, y actualmente está en su hogar, bajo un constante monitoreo. El paciente fallecido fue un hombre de 80 años de edad. Qatar El 2 de febrero de 2015, el Centro Nacional de Enlace de Qatar notificó a la OMS un nuevo caso confirmado por laboratorio de infección por el MERS-CoV. Se trata de un hombre de 55 años de edad, no nativo, de la localidad de Al-Shahaniya. Enfermó el 28 de enero y visitó un centro de atención primaria de la salud al agravarse sus síntomas el 31 de enero. Tras la confirmación de laboratorio de la infección por MERS-CoV, el paciente fue ingresado al hospital el 1 de febrero. No tiene comorbilidades pero tiene contacto frecuente con dromedarios y cabras. No tiene antecedentes de exposición a otros factores de riesgo conocidos en los 14 días previos al inicio de los síntomas. Actualmente, se encuentra en condición estable en una sala de aislamiento con presión negativa. 11 Emiratos Árabes Unidos El 3 de febrero de 2015, el Centro Nacional de Enlace de los Emiratos Árabes Unidos notificó a la OMS de un caso fatal confirmado por laboratorio de infección por el MERS-CoV. Se trata de un hombre de 38 años de edad, no nativo, residente en Abu Dhabi. Enfermó el 29 de diciembre y, al agravarse sus síntomas, se presentó a la sala de emergencias de un hospital el 29 de enero y fue admitido en el mismo día. Aún se desconocen sus antecedentes de contacto con dromedarios. No tenía comorbilidades ni antecedentes de exposición a otros factores de riesgo conocidos en los 14 días previos al inicio de los síntomas. El paciente se encontraba en estado crítico, intubado en la unidad de cuidados intensivos, y falleció el 6 de febrero. Consejos de la OMS El rastreo de los contactos familiares y de trabajadores de la salud está en curso para todos estos casos. A nivel mundial, la OMS ha sido notificada de 977 casos confirmados por laboratorio de infección por el MERSCoV, incluyendo al menos 359 muertes relacionadas. Considerando la situación actual y la información disponible, la OMS alienta a todos sus Estados Miembros a que mantengan la vigilancia de las infecciones respiratorias agudas y examinen detenidamente cualquier caso inusual. Las medidas de prevención y control de infecciones son esenciales para evitar la posible propagación del MERSCoV en los centros sanitarios. No siempre es posible identificar tempranamente a los pacientes con infección por el MERS-CoV porque, como ocurre con otras infecciones respiratorias, los síntomas iniciales son inespecíficos. Así, los profesionales sanitarios deben aplicar sistemáticamente las medidas preventivas habituales con todos los pacientes, con independencia del diagnóstico. Además, al atender a pacientes con síntomas de infección respiratoria aguda se adoptarán medidas para prevenir la transmisión por gotitas de Flügge; cuando se trate de un caso probable o confirmado de infección por el MERS-CoV, hay que añadir precauciones contra el contacto y protección ocular; se aplicarán medidas para prevenir la transmisión por vía aérea cuando se realicen procedimientos que generen aerosoles. Hasta que se sepa más acerca del MERS-CoV, se considera que las personas con diabetes, insuficiencia renal, neumopatía crónica o inmunodepresión corren un gran riesgo de padecer una enfermedad grave en caso de infección por el MERS-CoV. Por consiguiente, dichas personas evitarán el contacto estrecho con animales, en particular con dromedarios, cuando visiten granjas, mercados o establos donde se sabe que el virus puede circular. Se adoptarán medidas higiénicas generales, tales como lavarse sistemáticamente las manos antes y después de tocar animales y evitar el contacto con animales enfermos. También se deben adoptar medidas de higiene alimentaria. Se evitará beber leche de dromedario cruda u orina de dromedario, así como consumir carne que no esté adecuadamente cocida. La OMS no aconseja realizar cribados especiales en los puntos de entrada ni imponer restricciones a los viajes ni al comercio en relación con este evento. Un nuevo accesorio para smartphone detecta VIH y sífilis 4 de febrero de 2015 – Fuente: Science Translational Medicine Un equipo de investigadores dirigido por Samuel Sia, de la Universidad de Columbia, Estados Unidos, desarrolló un accesorio que puede salvar muchas vidas: reproduce a través de la pantalla de un dispositivo móvil y por primera vez, todas las funciones mecánicas, ópticas y electrónicas de un análisis de sangre de laboratorio sin la necesidad de aparatos sofisticados. Sólo se necesita un pinchazo, un dispositivo y el accesorio, para saber en sólo 15 minutos si una persona padece de VIH o sífilis, dos peligrosas enfermedades infecciosas de transmisión sexual. El accesorio –un pequeño dispositivo que se conecta fácilmente al teléfono inteligente u ordenador– se puso a prueba recientemente entre trabajadores de salud en Ruanda. La novedad es bienvenida por toda la comunidad médica, y se sabe que puede ser de gran utilidad en zonas remotas y de bajos recursos. “Nuestro trabajo demuestra que un inmunoensayo de calidad de laboratorio se puede obtener con este accesorio. Su capacidad puede transformar la forma en que se prestan los servicios de salud en todo el mundo” declaró Sia. “Sabemos que el diagnóstico precoz de estas enfermedades y el tratamiento temprano en las mujeres embarazadas, pueden reducir en gran medida las consecuencias adversas en ellas y sus bebés”, dijo el líder del estudio. Análisis al alcance de todos Prestación simple, inmediata y de bajo costo (sólo 34 dólares) son cualidades que entusiasman a los autores de esta innovación, que puede ser muy útil por ejemplo, para los proveedores de atención de salud. La detección temprana del VIH y la sífilis pueden ser de vital importancia. “Al aumentar la detección de infecciones por sífilis, podríamos reducir 10 veces las muertes por este mal. Y para el cribado a gran escala, podríamos lograr que sea más masiva la prueba del VIH en la comunidad y a través de la terapia antirretroviral inmediata, disminuir la multiplicación de las transmisiones de este virus y terminar con esta enfermedad devastadora” señaló Sia. 12 “Estamos muy entusiasmados: los próximos pasos consisten en llevar este producto al mercado en los países en desarrollo, y estamos emocionados por explorar cómo esta tecnología puede beneficiar a los pacientes de cualquier lugar”, declaró Sia. 7 ¿Qué tan graves son los brotes de sarampión alrededor del mundo? 9 de febrero de 2015 – Fuente: Cable News Network Este año el sarampión golpeó los lugares más dispares: campamentos de personas desplazadas en el noreste de Nigeria, quienes tuvieron que huir de Boko Haram, y Disneyland en California. Las diferencias de los dos escenarios son muchas. En uno, las personas luchan por sobrevivir y tienen dificultades recibiendo cuidado de salud; el otro es un parque de diversiones del primer mundo donde las personas pueden pagar opciones de cuidado médico en lo que se refiere a una enfermedad prevenible con una vacuna. Estados Unidos lidia con el resurgimiento de una enfermedad que fue eliminada hace 15 años. Pero no está solo. Los datos de la Organización Mundial de la Salud (OMS) indican que las tasas de inmunización de sarampión disminuyen en varios países occidentales, como Canadá, Bélgica, Dinamarca y España, ya que algunos padres optan por no hacerlo debido a creencias personales. Los datos también muestran que más de 100 países, incluidos Zimbabwe, Irán y Corea del Norte, tienen mayores tasas de inmunización contra el sarampión que Estados Unidos, que estaba en 91%. Progreso global El médico Robert Kezaala, consejero de inmunización en el Fondo de las Naciones Unidas para la Infancia (UNICEF), pasó años promoviendo las vacunas contra la poliomielitis y el sarampión en África. “Generalmente, en el mundo en desarrollo, las personas aceptan las vacunas. La duda de las vacunas, preocupación de una elite, no es un gran problema en la inmunización contra el sarampión, debido a que las personas han visto la devastación de los brotes”, dijo. Mundialmente, las muertes por sarampión llegaron a su punto más bajo en 2012, lo que la OMS atribuyó a campañas exitosas de inmunización, ya que las muertes anuales disminuyeron de 562.000 en 2002 a 122.000 en 2012. Pero la OMS advirtió que el progreso era frágil, debido a que los brotes todavía ocurren y el sarampión sigue siendo uno de los principales asesinos de niños en el mundo. Un plan global conjunto que involucra al UNICEF, la OMS, los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos, la Cruz Roja Americana y la Fundación UN pretende eliminar el sarampión para 2020. “En los últimos dos a tres años, hemos visto más estancamiento de progreso debido a que hay complacencia”, dijo Kezaala. Filipinas golpeado por el sarampión después del tifón Asia tiene el mayor número de casos de sarampión, con China en el primer lugar, seguido de Filipinas y Vietnam, según datos de 2014 de la OMS. Pero la tasa, en lugar de ser solo cifras puras, ofrece una medida más precisa de la enfermedad. Uno de los países con los peores casos de sarampión es Filipinas, que fue golpeado por el tifón Haiyán en noviembre de 2013. La propagación del virus fue exacerbada por la migración masiva, con casi cuatro millones de personas desplazadas por la devastadora tormenta. Pero lo que ocurre en Filipinas tiene una conexión directa con Estados Unidos, porque el virus puede viajar fácilmente; como con el caso de los misionarios amish no vacunados que trajeron el sarampión de Filipinas para causar un brote en Ohio que infectó a 383 personas en 2014. Los CDC reportaron que 25 turistas estadounidenses, en su mayoría no vacunados, se enfermaron con sarampión después de regresar de Filipinas el año pasado. El brote de sarampión en China China, que tuvo la mayor cantidad de casos de sarampión en 2014, también pasa por múltiples brotes. El sarampión fue reportado en una universidad en la provincia Shanxi y una oficina en el centro de Beijing, lo que resultó en cuarentenas y vacunas para miles de personas. El Centro para el Control y la Prevención de Enfermedades de China reportó tres muertes de bebés y más de 2.700 casos de sarampión en enero; el doble de lo que se vio en el mismo mes hace dos años. “Cada cuatro a cinco años ocurre un brote de sarampión, y ahora está en un escenario de levantamiento con base en su patrón”, dijo Pang Xinghuo, director de la agencia local de control de enfermedades de Beijing. 7 Puede consultar el artículo completo, en inglés, haciendo clic aquí (requiere suscripción). 13 Los funcionarios de la agencia nacional de salud dijeron que muchos de los casos ocurren en adultos que nunca recibieron sus vacunas. Las campañas de vacunación no fueron tan fuertes en las décadas de 1970 y 1980, así que algunos se perdieron sus vacunas. Hasta dos terceras partes de los casos en Beijing se presentan entre personas mayores de 20 años. “Este brote nos revela el hecho de que algunas personas no vacunadas han envejecido, y es como una deuda acumulada del pasado”, dijo Zeng Guang, un funcionario del Centro para el Control y la Prevención de Enfermedades de China. Un funcionario de inmunización perplejo Brotes de sarampión también se reportaron en Sudán y Nigeria. A mediados de enero se reportó un brote de sarampión en el estado de Adamawa en el noreste de Nigeria en campamentos para personas desplazadas internamente. El estado frecuentemente está bajo ataque por militantes de Boko Haram. Un funcionario dijo que el brote se derivó del movimiento masivo diario de personas. “El UNICEF tiene que lidiar con retos logísticos, de infraestructura y transporte para llevar vacunas a algunas de las áreas más remotas e inseguras en el mundo”, dijo Kezaala. En cuanto al brote actual en Estados Unidos, dijo: “Me dejó perplejo, ver a un país sin retos logísticos, recursos disponibles, con estudios refutados y grupos de presión antivacunas, y todavía ves transmisión continua. No me es fácil comprenderlo”. Enfermedades eliminadas regresan a Occidente Estados Unidos no es el único país desarrollado que pasar por un escepticismo en vacunas. En Canadá el año pasado, un grupo que no recibió vacunas transmitió la enfermedad después de visitar Países Bajos. Las autoridades locales de salud en British Columbia confirmaron 375 casos, lo que se declaró como el peor brote de sarampión en 30 años en Canadá. Países Bajos también vio un gran brote de sarampión de mayo de 2013 a marzo de 2014, donde más de 2.600 personas contrajeron la enfermedad en comunidades que no se vacunan normalmente. Europa reportó 4.735 casos de sarampión en 2014, en el que 85% de los casos fueron personas sin vacunas y 10% no terminó su dosis. El continente vio un punto máximo en 2010, con 32.480 casos de sarampión. 8 8 El retorno de diversas enfermedades inmunoprevenibles tiene múltiples causas, entre ellas, el deterioro en las condiciones de salubridad e higiene y la falta de acceso a servicios básicos de salud en varias poblaciones de los llamados ‘países en vías de desarrollo’. Sin embargo, otra importante causa del problema, particularmente en el mundo desarrollado es una suerte de complacencia con coberturas de vacunación o el rechazo de dicho procedimiento por parte de grupos importantes de padres de familia y pacientes, aduciendo diversos motivos personales; y en su mayoría reflejando el enorme daño por quienes –falseando datos y manipulando a la opinión pública– generaron toda una corriente en contra de las inmunizaciones, atribuyéndoles complicaciones fuera de toda lógica y evidencia científica. Las opciones y creencias personales son respetables. Sin embargo, si tales actitudes ponen en riesgo a otros componentes de la comunidad, se estaría cometiendo una negligencia punible, por no decir un delito. Tarea para los expertos en leyes, a fin de salvaguardar la salud de la comunidad. 14 Publicidad relacionada con la salud Cómo drogarse y contagiarse el sida en una sola inyección. No compartas los elementos para inyectarte y no compartirás el sida. Long Island Association for AIDS Care (1988. Long Island, New York, Estados Unidos). El Reporte Epidemiológico de Córdoba hace su mejor esfuerzo para verificar los informes que incluye en sus envíos, pero no garantiza la exactitud ni integridad de la información, ni de cualquier opinión basada en ella. El lector debe asumir todos los riesgos inherentes al utilizar la información incluida en estos reportes. No será responsable por errores u omisiones, ni estará sujeto a acción legal por daños o perjuicios incurridos como resultado del uso o confianza depositados en el material comunicado. A todos aquellos cuyo interés sea el de difundir reportes breves, análisis de eventos de alguna de las estrategias de vigilancia epidemiológica o actividades de capacitación, les solicitamos nos envíen su documento para que sea considerada por el Comité Editorial su publicación en el Reporte Epidemiológico de Córdoba. Toda aquella persona interesada en recibir este Reporte Epidemiológico de Córdoba en formato electrónico, por favor solicitarlo por correo electrónico a [email protected], aclarando en el mismo su nombre y la institución a la que pertenece. 15