Marcadores Cardíacos de Lesión
Anuncio

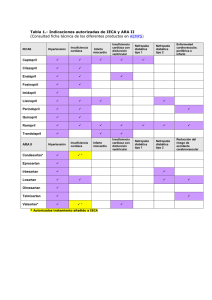
Marcadores Cardíacos de Lesión Dr. Pedro AMONTE Coordinador del Centro de Terapia Intensiva. Hospital Evangélico, Montevideo, Uruguay. - Cuando el miocito pierde la integridad de su membrana, macromoléculas intracelulares difunden al intersticio, a los linfáticos, y de allí a la sangre; pudiéndose detectar en sangre periférica. - Estos son los marcadores cardíacos de lesión. Marcadores Cardíacos Existen muchos marcadores cardíacos, pero los más usados actualmente son la CPK-CPK/MB y las Troponinas. Morrow y de Lemos(1) definieron que cualidades debe tener un marcador: • Su resultado debe ser reproducible, estar pronto en un tiempo razonable, con un costo también adecuado. • Debe aportar información que no se tenga ya por la historia, examen clínico y/u otras técnicas. • Con el resultado del marcador, sé deberá tomar una decisión que cambie el tratamiento. Actualmente en cardiología existe enorme cantidad de marcadores en desarrollo, para la mayoría de los cuales aún no se conoce que rol les corresponde en la práctica diaria. Por esta razón solo analizaremos los actualmente en uso en Uruguay. En el momento actual, de todos los marcadores, los que más cumplen los criterios antedichos son las troponinas. Históricamente hemos usado la CPK y la mioglobina. Troponinas El complejo de las troponinas regula la contracción del músculo estriado. Está integrado por 3 subunidades: la C, que se une a los iones de Ca; la I se une a la actina e inhibe la interacción de la actina y la miosina (de ahí la I) y la T, que se une a la tropomiosina (al complejo troponina del filamento fino).(2) Aunque la Troponina T y la I están presentes en el músculo esquelético y el cardíaco, son codificadas por diferentes genes en los dos tipos de músculo.(Ver tabla 1) La diferencia en las isoformas se realiza por análisis con anticuerpos monoclonales. La generación actual de anticuerpos en el mercado, no tiene reacciones cruzadas entre las troponinas cardíacas y las troponinas del músculo esquelético.(3) Normalmente, tanto la troponina I como la T no son detectables en personas normales. Ellas aparecen en la sangre cuando el miocito se daña por cualquiera de las siguientes noxas: toxinas, inflamación, trauma o isquemia, con o sin necrosis. Frente a una injuria la primera en liberarse es la troponina Troponina I (isoforma cardíaca Tn I) N Engl J Med, Vol 346, No. 26 - Junio 27, 2002 - www.nejm.org 38 3 a 4% está en el citoplasma Sólo se expresa en el tejido muscular cardíaco Luego del nacimiento desciende a 0 Isoforma en células musculares rápidas y lentas Octubre 2008 • Marcadores cardíacos de lesión del citoplasma, luego a medida que progresa la destrucción celular se van liberando las estructurales. Mientras están en sangre se unen a otras proteínas y van cambiando su composición y morfología (estereométrica). Los distintos fabricantes de reactivos de Troponina I preparan sus anticuerpos contra distintos “derivados de la proteína original”, lo que determina que los niveles de significación y el tiempo de permanencia de niveles elevados luego de una lesión aguda sean distintos según el proveedor que se use. Si se usa Troponina I, el médico debe estar enterado de los valores de significación en el hospital en el que está trabajando. Con la Tn T no se verifica este problema porque existe un solo proveedor a nivel mundial de la misma.(2) Cuando la lesión es aguda (como en la isquemia) comienzan a detectarse alrededor de la 2ª a 4ª hs, alcanzando el máximo entre la 6ª y 18ª hs y permanecen elevadas entre 7 a 10 días la Tn I y hasta 14 días la Tn T.(3) El diagnóstico de infarto requiere la demostración de ascenso o descenso en el tiempo. En caso de una nueva agresión se acepta como significativo un ascenso del 20% en 3-6 hs luego del dolor. Esto es muy importante, ya que cuando se está frente a un paciente con un infarto y repite el dolor en la evolución, usando el criterio cuantitativo antedicho se podrá documentar una reoclusión o extensión del mismo.(4) Cuando la lesión es crónica (como en ICC) y persistente; los niveles alcanzados suelen ser bajos y sin un ascenso y descenso.(5) (cuadro 1) Una pregunta que se plantea frecuentemente es: existe algún nivel normal de troponinas? La respuesta es no. La presencia de las troponinas en sangre es anormal, señalando lesión miocárdica, siempre y cuando la técnica sea correcta, ya que la presencia de fibrina puede dar falso positivo.(2) Esto se mejora con una centrifugación correcta o nueva extracción. Troponina en la necrosis • Vida media 2 hs. • Detectable a las 2 y 4 hs del inicio de la necrosis • Pico a las 6-18 hs • Permanece detectable durante 7 días (con las salvedades antedichas) • Se liberan de un modo tiempo específico Cuadro 1 Wallace en un estudio en población general (sin síntomas) encontró que había personas con troponinas positivas. Estas tenían concomitantemente insuficiencia cardíaca, hipertrofia ventricular izquierda, insuficiencia renal crónica o diabetes.(6) Las troponinas elevadas no marcan la naturaleza de la lesión, solo señalan injuria miocárdica. El cortejo clínico y la evolución en el tiempo de los niveles son los que permiten la interpretación del fenómeno biológico que provocó su ascenso. Por ejemplo en el tromboembolismo pulmonar se normalizan en 48 hs; mientras que en el infarto tardan varios días. Las troponinas son los marcadores actuales más específicos y con elevada sensibilidad detectando lesiones miocárdicas mínimas (microscópicas). La injuria es tanto más grande cuanto mayor el nivel encontrado en sangre y el riesgo es mayor cuánto mayor es el nivel alcanzado.(9) Se utilizan por esta razón como elementos para el pronóstico en todas las enfermedades cardíacas y en la población general.(7) Los niveles de troponina se pueden elevar en: • Infarto de miocardio • Tromboembolismo pulmonar • Insuficiencia cardíaca • Diabetes mellitus • Miocarditis • Miocardiopatías CELSIUS AMBIX IMPAR ABAJO en lo posible Troponina T (Tn T) 6 a 8% está en el citoplasma Existe en el músculo esquelético Idem Tabla 1 en Medicina Octubre 2008 • en Medicina 39 Marcadores cardíacos de lesión AMONTE P Prevalencia de Infarto TN(+) y CPK/MB(+) CPK (+) CPK (-) Total Tn (+) 296 242 538 Tn (-) 31 1282 1313 Roger Redefinition of infartion, prospective evaluation in the community (Circulation 2006;114:790-797) Sensibilidad Sensibilidad Troponina I 57% VPN 98% 37 % VPN 83% RR 5.7 (1.8-19) Total 327 1254 1851 Tabla 2 Troponina T 47% 44% VPN 85% RR 3.8 (2,5-5.5) Tabla 3 Relación entre riesgo y antecedentes del paciente Elementos clínicos(13) Edad > 65 años Hipertensión Diabetes IAM previo TnT positiva Riesgo 1.78 (0.95-3.24) 1.45 (0.8-2.63) 1.52 (0.87-2.64) 1.6 (0.9-2.86) 2.28 (1.17-4.46) Tabla 4 • Cirugía cardíaca • Traumatismos cardíacos • Post-angioplastia • Marcapasos • Enfermedad neurológica aguda • Insuf. Renal • Insuf. Respiratoria • Sepsis • Quemados de más del 30% La troponina no es por tanto, diagnóstica de enfermedad coronaria, fuera de contexto de una posible isquemia. Los valores elevados deben hacer descartar otras patologías. Los resultados se deben interpretar de acuerdo al contexto clínico del paciente, de la información Gráfica 1 40 Cardiology Clinics, November 2005, Vol 23, No. 4, Elsevier Saunders Pt at Risk Pos cTnT Neg cTnT 37 32 30 29 28 27 25 21 18 17 15 14 8 360 355 353 345 344 343 272 260 250 224 200 183 84 Cardiology Clinics, November 2005, Vol 23, No. 4, Elsevier Saunders Gráfica 2 proveniente de otras técnicas y de la curva en el tiempo (en caso de persistir las dudas). En el contexto de un sindrome coronario agudo con dolor de reposo, que ya calmó, electrocardiograma no diagnóstico o normal, clásicamente teníamos pacientes con CPK/MB normal o elevada al nivel de significación. Estos últimos tenían un infarto no Q, los primeros isquemia inestable. Con el advenimiento de las troponinas, se encontraron enfermos con Tn positivas y CPK negativas. Estos enfermos tienen un riesgo de infarto, necesidad de revascularización y muerte cardíaca aumentada, por lo cual la troponina elevada establece un riesgo diferente. Aún más, el riesgo es tanto mayor cuanto mayor es el nivel encontrado de las mismas.(8, 9) Aquellos enfermos que tienen CPK/ MB elevada, se asocian a niveles de troponina claramente superiores a los niveles de significación. Estos enfermos tienen un riesgo aún mayor (Ver tabla 2). Predicción de muerte o infarto luego de dolor agudo La sensibilidad basal aumenta mucho cuando las medidas se hacen seriadas, sin perder especificidad, pasando de 39% a 93% la T, y la I,(11) para el infarto con ECG no diagnóstico. Ball, en un metaanálisis (Ann Emer Med 2001; 37:348-352) encontró sensibilidad inicial de 44% para la Tn T y de 45% para la Tn I, que pasó a que pasó a 98% (Ver tabla 3). Destacamos especialmente el Valor Predictivo Negativo (VPN) muy alto de ambas troponinas. El VPN es la probabilidad que tiene una persona de estar sana cuando un examen ha dado negativo. Cuando el paciente viene a emergencia con dolor torácico y tiene ECG normal y la troponina fue anormal, Lindhal(12) encontró un 5% de muerte o Octubre 2008 • en Medicina Infarto no fatal a 5 meses, Galvani encontró un 5% de muerte o Infarto no fatal a 30 días, de Filippi(13) encontró un 33% de eventos adversos a 1 año, contra 13% del control TnT negativo, por consiguiente el valor de la troponina guarda correlación con el pronóstico a corto y mediano plazo en pacientes con isquemia aguda independientemente del electrocardiograma (Ver tabla 4). La correlación del nivel de troponina con las coronariografías, muestra que: • Las lesiones son más complejas en los pacientes con elevación de troponinas. • Suelen ser múltiples, largas e irregulares, y justifica que el tratamiento más agresivo sea mejor. El aumento del riesgo en un paciente que tiene troponina positiva es independiente de otros predictores de riesgo.(9, 14) Este riesgo es tanto mayor cuanto más alta es la troponina y se complementa con los que aportan falla cardíaca, desnivel del ST y la edad.(9) Por tanto las troponinas se deben integrar a los demás elementos clínicos y electrocardiográficos para una correcta estratificación del riesgo global del paciente (existen distintos scores a estos efectos). No recomendamos tomar decisiones basadas solamente en el nivel de troponina, como tampoco recomendamos que frente a una isquemia de alto riesgo por la clínica o el electrocardiograma se espere el resultado de cualquier marcador (como la troponina) para iniciar el tratamiento antiisquémico. ¿Cuál es el nivel que hay que considerar anormal? Se debe tomar como anormal aquel nivel mínimo detectable por encima del 99% de la población normal, con un coeficiente de variación menor al 10%. (Alpert JS, www.ifcc.org) En general es el límite de sensibilidad de los reactivos en el momento actual. Wallace(14) estudiando la prevalencia y determinantes de elevación de TnT en la población general, encontró que 41 personas de 3557 (1.15%) tenían TnT detectable. Cuando se tomaron las 1060 personas que no tenían ni diabetes, ni hipertensión, ni hipertrofia ventricular izquierda, ni insuficiencia cardíaca, ni FEVI baja, ni antecedentes de IAM, ninguno tuvo la TnT elevada. Zethelius8, estudiando la sangre extraída hace 10 años de una población genéticamente homogénea, en la que fallecieron 315 de 1135, encontró que el nivel cada vez más alto de troponina (de hace 10 años) subía el riesgo de muerte cardiovascular de 1.77 a 2.85 y 4.46, respectivamente. Ya que Alpert entre los valores 0.01/0.03 halló algunos pacientes con enfermedad cardíaca, se recomienda usar 0.01 mcg, como límite de riesgo, al ser este el nivel que afecta el pronóstico de cualquier enfermedad cardíaca. Para la TnI es variable con el proveedor recomendándose elegir el más bajo nivel de detección con el menor coeficiente de variación (SEC/ACC), nunca seleccionar un proveedor qué tenga un coeficiente de variación mayor de 10%. Definición universal de infarto(15) Se considera la detección de un ascenso de algún marcador cardíaco (preferentemente la troponina T o I), asociado a evidencia de isquemia. El nivel de Troponina para hacer el diagnóstico de infarto debe ser por lo menos una vez superior al 99% del valor de referencia, con un coeficiente de variación menor al 10% en las primeras 24 hs. Por lo menos se debe constatar uno de los siguientes hallazgos: • Síntomas de isquemia • Electrocardiograma con: SPEFAR WELLMAN Octubre 2008 • en Medicina 41 Marcadores cardíacos de lesión AMONTE P Gráfica 3 N Engl J Med, Vol 346, No. 26 - Junio 27, 2002 - www.nejm.org - Isquemia nueva: elevación del ST en el punto J en dos derivaciones contiguas que sea mayor de 0,2 mV en hombres, 0.15 mV en mujeres en V2-V3; o 0.1 mV en todas las demás derivaciones. - Descenso recto o descendente de 0.05 mV en dos derivaciones contiguas y/o inversión de T mayor de 0.1 mV en derivaciones con R/S>1 (esto debe ser en ausencia de BRI o HVI). Derivaciones contiguas son (DII, DIII, AVF), (DI, AVL), (V4 a V6) • Que se ponga en evidencia una nueva pérdida de miocardio viable o nueva alteración de la motilidad parietal, por cualquier técnica de imagen. Con esta definición se aumenta el número de infartos no Q y disminuye el número de anginas inestables, al incorporar los micro-infartos al capítulo de los infartos, hasta ahora considerados como anginas inestables. Esta definición cambia la mortalidad y los pronósticos conocidos hasta ahora y el encare global del paciente. Esta definición existe, pero en la práctica no es aceptada universalmente.(10) Veronique Roger de la Clínica Mayo, estudiando cuadros coronarios agudos en el Olmsted County en Rochester, publicó un análisis de los diagnósticos y cierre de historia con Tn, CPK y CPK/ MB. La sensibilidad de las troponinas fue 70% mayor que CPK y 40% más que CPK/MB. Al alta solo el 42% de los pacientes cerrados como infarto tenían la Tn positiva, mientras que el 74% tenían la CPK positiva, mostrando que los médicos de la clínica aún no han adoptado la nueva definición. Lo inverso sucedió en los cierres de las anginas inestables. Se acepta que tiene un infarto aquel paciente que presente un valor de troponina T igual a 0.1 mg/L (nivel al cual la CPK/MB suele dar positiva); entre 0.01 y 0.09 tiene un daño miocárdico mínimo, lo cual implica que necesita determinado tratamiento, mayor indicación de revascularización mecánica y peor pronóstico que la angina inestable con Tn negativa. Usos clínicos de las troponinas Las troponinas se usan para diagnóstico de injuria cardíaca, (valorar el grado) y en cardiopatía isquémica aguda para indicar algunos tratamientos. Además se usan como indicadores de riesgo en otras enfermedades. Analizaremos su uso en el Departamento de Emergencia y en la Unidad Coronaria, en hemodinamia y cirugía cardíaca, en la insuficiencia cardíaca y renal, en el TEP y postangioplastia. En el Departamento de Emergencia N Engl J Med, Vol 346, No. 26 - Junio 27, 2002 - www.nejm.org 42 Cuando se está trabajando en el contexto de una posible isquemia, para confirmar o descartar un infarto, las determinaciones deben incluir valores obtenidos a las 6-9 hs del inicio de los síntomas a los efectos de tener la máxima sensibilidad. Si este tiempo no es claro, se tomará como referencia la llegada a emergencia. En emergencia, se pueden usar para diagnóstico o establecer riesgo. Octubre 2008 • en Medicina - Historia típica (alta probabilidad). Enfermo con dolor típico o altamente sugestivo, con trastornos variables en el tiempo del ST y/o arritmia o compromiso hemodinámico (probabilidad alta). Se deben ingresar a terapia intensiva para iniciar el tratamiento antiisquémico. El resultado de la troponina, agregará poco para el diagnóstico del enfermo porque clínicamente es de alto riego. Pero la elevación de las troponinas marca que tiene una anatomía de lesiones más complejas, con más trombo y flujo TIMI más bajo.(16) Ahora bien, si el enfermo es el mismo pero el dolor fue hace 12 hs, no se le hizo un ECG en ese momento, y ahora es normal; la troponina lo coloca en un grupo de riesgo aumentado; riesgo que es mayor cuanto mayor es el nivel alcanzado.(9) La presencia de troponinas positivas en este contexto multiplica por 4 el riesgo de muerte o nuevo infarto (guía AHA/ACC 2007), pero además agrega cambios en el tratamiento, ya que está demostrado que evolucionan mejor: 1.los enfermos que reciben heparinas de bajo pero molecular o fondaparinux, que la heparina no fraccionada. 2.los que reciben revascularización mecánica y dentro de estos los que además reciben inhibidores IIb/IIIa. Antman establece que debían revascularizarse mecánicamente los que tengan niveles intermedios, ya que los niveles muy bajos no cambian su evolución porque la lesión presente es mínima, como tampoco los muy altos porque el daño es muy severo. Los enfermos con Tn negativa, salvo que una prueba funcional muestre isquemia a bajas cargas (por debajo de 4 metz o menos del 75% de la frecuencia para la edad) no necesitan revascularización mecánica. - Historia atípica (baja probabilidad). Con ventana de tiempo suficiente, un paciente que no haya repetido el dolor, el ECG sea normal (o cambios mínimos de T) o no haya cambiado, con trastornos crónicos previos, se podrá dar de alta de la Emergencia si la Troponina permanece negativa luego de las 6 hs (por su alto VPN), para un seguimiento ambulatorio, si no se tiene la posibilidad de un test funcional en emergencia. Si la troponina está elevada Hamm(17) demostró que el pronóstico de estos enfermos es distinto según tengan cualquiera de las 2 troponinas elevadas, respecto a aquellos que no la tienen. Cabe considerar que en este contexto no todos los enfermos con Tn positivas van a ser coronarios; basta recordar que el TEP se puede presentar con dolor precordial, disnea y ECG no muy cambiado y tener Tn elevadas por 48 hs(22) y también en la insuficiencia cardíaca. En ambos casos es un marcador de gravedad y los cuadros se diferencian del IAM por la curva temporal. En la insuficiencia cardíaca se ven niveles bajos que no descienden (Guias AHA/ACC 2007). Octubre 2008 • en Medicina IVAX LINEA CARDIOLOGIA 43 Marcadores cardíacos de lesión AMONTE P Existen en el mercado dos tipos de pruebas para ambos tipos de Troponinas, cualitativas o cuantitativas. En emergencia para clasificar enfermos de diagnóstico dudoso se puede usar el test cualitativo sobretodo aquellos servicios que tienen poco movimiento en los que no tiene sentido montar una estructura costosa. Pero para los enfermos que tienen una patología conocida y se van a resolver conductas o valorar evoluciones, se deben hacer pruebas cuantitativas. Si se tiene un rápido resultado del test, las troponinas positivas definen (mientras se prepara la sala de hemodinamia o la perfusión): 1.menor probabilidad de recanalización con trombolisis respecto a la revascularización mecánica, 2.además que con la angioplastia habrá menos posibilidad de recanalización, peor flujo Timi posterior y mayor chance de complicaciones isquémicas en la evolución (Giannitsis E)20. Esto se debe a que si están elevadas al inicio probablemente ya pasaron 4 hs o más desde el inicio del infarto o hubo un IAM previo confundido con angina inestable. Si se está en una unidad del interior del país se harán los fibrinolíticos y se planeará el traslado cuando el enfermo esté hemodinámicamente estable por la posibilidad, que necesite una revascularización mecánica por reoclusión. Cuando se esté ante un paciente con dolor, elevación del ST, Troponinas positivas y coronariografía normal o con lesiones no significativas, se deberá pensar la posibilidad de una miocarditis. Cuando un paciente tenga clínica y electrocardio- gráficamente un infarto con sobreelevación del ST, trastornos en la ventriculografía y coronarias normales con troponinas normales (luego de la CACG) o escasamente elevadas se trata de un Tako-Tsubo. En la Unidad Coronaria En la evolución de un infarto (revascularizado o no) promedialmente a los 4 o 5 días se puede producir extensión o reoclusión. El paciente tiene dolor con ECG ya patológico (que baja mucho la sensibilidad), la diferenciación de un dolor pericárdico (pericarditis epistenocárdica) o isquemia se basará en la presencia o no de re-elevación de marcadores. Las Troponinas ya estarán elevadas por el primer episodio, solo se podrán usar demostrando que sube un 30% la concentración entre la primera medida y las tomadas luego de las 6 hs del nuevo dolor. Mucho más literatura avala para esta situación el uso de la CPK/MB que al 3er día tiene que estar normalizada, por lo cual cualquier aumento es anormal. Deseo destacar que la normalidad de cualquiera de los dos marcadores deberá dar una seguridad relativa, ya que el hematoma intramiocárdico que precede a la complicación mecánica da dolor y es con marcadores negativos. En Hemodinamia La angioplastia somete al miocardio a isquemia por la oclusión del procedimiento y eventualmente por desprendimiento de material distal. Por con- Cuadro 2 44 Octubre 2008 • en Medicina vención se acepta que se puede hacer diagnóstico de infarto periprocedimento cuando las troponinas se hayan elevado 3 veces por encima de la referencia normal de coordinación o el nivel que tenía el paciente cuando estuviese elevada por la patología que indicó la angioplastia (Guías ACC/ AHAS 2007). En Cirugía Cardíaca El diagnóstico se hará con un nivel 5 veces superior, asociado a una Q nueva patológica o BRI. Las Q patológicas son: 1.cualquier Q de V2-3; 2.cualquier Q >0,03 seg, con una profundidad <0.1 mV en dos derivaciones contiguas DI, AVL, V4 a V6, DII, DIII, AVF En la insuficiencia cardíaca En el registro Acute Decompensate Heart Failure Nacional Registry (ADHERE) a 67924 pacientes con insuficiencia cardíaca descompensada se le midieron las TnI o TnT, 4240 pacientes tuvieron una u otra positivas (6,2%). Los que la tuvieron positiva tuvieron una mortalidad intrahospitalaria de 8% contra 2,7% de los negativos (p <0.001); la diferencia se hace evidente desde el primer día, es tanto mayor el riesgo cuanto mayor sea el valor de Tn. La presencia de las mismas elevadas no se debe a isquemia de origen coronario. El 53% de los enfermos tenían como causa de su insuficiencia cardíaca la enfermedad coronaria crónica, este antecedente no se comportó como un predictor de la elevación de las troponinas, ni de mortalidad. La mortalidad fue de 8,4% para los pacientes con insuficiencia cardíaca de origen coronario y de 7,4% para los demás cuando las Tn eran positivas, y de 2,8% y 2% en los que las troponinas eran normales, respectivamente.(18) Fonarow(19) encontró que cuando un paciente concurre con una insuficiencia cardíaca descompensada al servicio de emergencia y tiene una presión sistólica menor de 115 mmHg, la azoemia mayor de 43 mg/dL, y la creatininemia mayor de 2,75 mg/dL, la mortalidad intrahospitalaria supera el 22%; en estos pacientes la Tn no agrega nada. Pero si la presión sistólica supera 160 mmHg, la azoemia es inferior a 0.30 mg/dL y la troponina da negativa se podría dar de alta en 24 hs, sin elementos adversos en los próximas 30 días. En resumen, varias comunicaciones (Basel, Effect, Ritz-4) convergen en que la troponina elevada determina mayor riesgo pero no diagnostica enfermedad isquémica. Si son negativas, se puede manejar el paciente en una zona de bajos recursos con alta temprana. Por el contrario su elevaOctubre 2008 • en Medicina Figure 1. Mortality According to Number of Days in the Hospital and Troponin Status at presentation. P<0.001 by the log-rank test. dashed lines show 95% confidence intervals. N Engl J Med 358;20 - May 15, 2008 - www.nejm.org ción implica derivar al paciente a una unidad de tratamiento intensivo de insuficiencia cardíaca. A pesar de lo dicho, la determinación sistemática de las Troponinas en pacientes con insuficiencia cardíaca, aguda o crónica, está por establecerse. En insuficiencia renal La causa más frecuente de muerte en los pacientes con insuficiencia renal (IRC) es la cardíaca. Dentro de las enfermedades cardiacas la coronaria es la prevalente; si el paciente tiene un cuadro compatible con isquemia, las Tn se deberán interpretar como frente a un enfermo común. Aviles en 7033 pacientes de un ensayo de abciximab, relacionó la TnT con la creatininemia en forma continua. Encontró que la TnT por encima de nivel es un marcador de riesgo, no relacionado con el grado de insuficiencia renal. Podemos concluir que con los nuevos reactivos no hay que pensar en reacciones cruzadas, las troponinas marcan injuria miocárdica. Ello no quiere decir que la misma sea de origen isquémico, pero invariablemente se deben a lesiones comprobables en el miocardio. Khan en un meta-análisis de 28 estudios en donde se recolectaron 3931 pacientes, encontró que la elevación de las Tn claramente se relacionó con la probabilidad de muerte. En el estudio Gusto IV, los pacientes con Tn positivas e insuficiencia renal, claramente tenían mayor mortalidad. En este contexto la troponina I está menos veces aumentada que la T, lo cual muy probablemente se deba a “dilución” de los epítopes de la I en la IRC. Las elevaciones “crónicas” de las Tn en la IRC son un elemento de mal pronóstico; el nivel basal debe estar claramente consignado en la historia, ya que será la referencia a partir del cual se valo45 AMONTE P rarán los niveles medidos en caso de un probable cuadro coronario agudo. Tromboembolismo pulmonar Las troponinas se relacionan con compromiso hemodinámico, recidiva de la embolia y muerte cuando la TnT supera 0.1 mg.(22) Cecilia Becattini en un metaanálisis de 26 estudios que incluyó 1985 pacientes, encontró que el 30% tiene la Tn positiva y que estos tienen una mortalidad del 22% contra 5,24% de los que la tenían normal. Ello implicó un aumento de riesgo de 5.24 para muerte, aún en los que cuando se realizó la determinación estaban hemodinámicamente estables. En sepsis Es frecuente el compromiso hemodinámico en el shock séptico. Este tiene un componente de falla cardíaca que puede ser tóxico (por los mediadores inflamatorios cardiodepresores) o lesional, “miocarditis”. Esta distinción se realiza por la presencia de Troponinas elevadas. La presencia de elevación de las troponinas en los enfermos sépticos y críticos en general, es un marcador de riesgo aumentado, correlacionable con el nivel. Post angioplastia Dada la alta sensibilidad de las troponinas para la injuria miocárdica, lo cual no significa que sea irreversible o con secuela, luego de cualquier procedimiento se deberá comprobar un ascenso de 3 veces el nivel de significación para hacer el diagnóstico de infarto post-procedimiento. (Consenso Definición Universal de Infarto). Post cirugía se requiere un aumento de 5 veces. Bibliografía 1. Morrow DA, de Lemos Benchmark for the assessment of novel cardiovascular biomarkers. Circ 2007; 115:949-52 2. Jaffe A Card. Clinics 2005; 23:453-65 3. Katus Ha et al Intracellular compartments of cardiac TnT and its release kinetics in patients reperfused and non reperfused myocardial infarction (Am.J.Cardio 1991; 67:1291-5) 4. Thygessen et al (Jacc 50; 2178:2007) 5. Clinical Utilization of cardiac Biomarker Testing in heart Failure Circ; 2007; 116:e99-e109 6. Wallace TW et al Prevalence and determinants of TnT in the general population Circ; 113:195865 7. WangTJ et Al Multiples biomarkers for the prediction of first major cardiovascular events and death NEJM 2006; 355; 2631-9 8. Zethelius B et al Use of multiple biomarkers to improve the prediction of death from cardiovascular causes NEJM 2008; 358:2107-16 9. Antman E et al Cardiac specific troponin I levels to predict the risk of mortality in patients with acute 46 CPK Como se ha comentado, la CPK tiene menos sensibilidad y especificidad que la Troponina, esa es la razón por la cual estas la han desplazado. A pesar de esto a la CPK le queda un rol que es el diagnóstico de re-oclusión o extensión en el curso de la evolución de un infarto. La razón es que como su tiempo de vida es más corto, al tercer día suelen estar normalizadas, tiempo en el que se producen la mayoría de las reoclusiones o extensiones, en este contexto son más fáciles de interpretar y existe mayor literatura que avale su uso. Conclusiones Las troponinas son los marcadores cardíacos que tienen la mayor sensibilidad y especificidad dentro de los actualmente disponibles en el mercado. En isquemia aguda, ayudan al diagnóstico. En un caso dudoso, establecen la necesidad de determinados tratamientos. Son útiles también en el pronóstico. Fuera de este contexto, permiten hacer diagnóstico de injuria o no en otras patologías cardíacas y colaboran en establecer un grupo de mayor riesgo en cada tipo de enfermedad, sin que por el momento se hayan encontrado variantes de tratamiento que sean mejor en aquellos pacientes que las tienen elevadas. Las curvas en el tiempo de la concentración de las mismas varia según la enfermedad en consideración; se debe explotar esto en caso de duda del tipo de enfermedad cardíaca presente. coronary syndromes(NEJM 1996, 335:1342-9). 10. Roger V et al Redefinition of myocardial infarction in the community (Circ. 2006; 114:790-797) 11. Kontos MC, et al Early diagnosis of myocardial infarction in patients without ST elevation (AJC 1999; 83; 155-58) 12. Lindhal B et al Relation of troponina T and the risk of subsequent cardiac events in unstable coronary artery disease (Circ 1996; 93:1651-7) 13. de Filippi et al Cardiac Troponin T in chest pain unit patients without ischemic electrocardiographic changes: angiographic correlates and long term clinical outcomes (Jacc 2000;35:1827-34) 14. Wallace TW et al Prevalence and determinants of Troponin T elevation in the general population (Circ2006; 113:1958-65) 15. JACC 50,2173-2193; 2007 16. Heeschen C,et al Angiographic findings in patients with refractory unstable angina according to troponina status(Circ.1999;100:1509-14)) 17. Hamm et al Emergency room triage of patients with acute chest pain by means of rapid testing for Tn T or TnI(NEJM1997; 337:1648-53) 18. Peacock et al Cardiac troponina and Outcome in acute heart failure NEJM 2008;358;2117-26 19. Fonarow GC, et al Risk stratification for in hospital mortality in acutely descompensated heart failure: classification and regression tree analysis Jama 2005; 293;572-80. 20. Gianittsis E et Al Risk stratification in patients with acute inferior myocardial in treated by percutaneous coronary interventions the role of admission troponina T Cir.2000; 102;2038-44. 21. Kostanides (Circ. 2002; 106:1363-68) 22. Cecilia Becattini (Circ. 20007; 16:427-433) 23. Expert Consensus Document of universal definition of MI JACC 2007; 50; 2173 24. Natinal Academy of Clinical Biochemistry Medicine Practice Guidelines: Clinical Utilization of cardiac biomarker testing in heart failureCirc.2007; 116; e 99 25. Aviles RJ et al Troponin T levels in patients with acute coronary syndromes with and without Renal Failure NEJM 2002; 346;2047-52 Octubre 2008 • en Medicina NATURAL LIFE OMEGA 3 BOEHRINGER MICARDIS NOTA PAR BOEHRINGER MICARDIS AVISO IMPAR CORRIDAS