fibrinoliticos
Anuncio

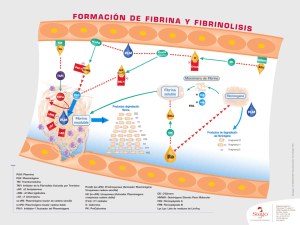
FARMACOLOGÍA DE NO S S LA FIBRINOLISIS VIAS DE LA COAGULACION 1 TROMBOSIS -Por exceso en la respuesta hemostática -Por desencadenamiento intravascular sin finalidad fisiológica TROMBO ARTERIAL (trombo blanco) -Por alteración de la pared arterial (ateroma, diabetes) -Agregación plaquetaria y activación de la coagulación (FIBRINA) -Riesgo de accidentes isquémicos: IAM, ICTUS TROMBO VENOSO (trombo rojo) -Por éstasis (varices, inmovilización) y/o hipercoagulabilidad (anticonceptivos) -Fase plasmática de la coagulación -Riesgo de desprendimientos que originen embolias ICTUS: UN GRAVE PROBLEMA SOCIOSANITARIO. Interrupción súbita del flujo de una arteria cerebral por un trombo Daño cerebral y alteración neurológica 3º causa de muerte en países industrializados. 1º causa de discapacidad en el mundo. 1/6 personas sufrirá un ictus en su vida. • Datos económicos: - Costes directos: 5.338 euros paciente/año. - Costes directos+indirectos: 1.238 millones /año (coste total). - Coste de los cuidados informales : 21.551 euros paciente/año. 2 EFECTOS DE LA ISQUEMIA TRATAMIENTO DE LA TROMBOSIS A) TRATAMIENTO DEL TROMBO YA ESTABLECIDO -Quirúrgico -Farmacológico: FIBRINOLITICOS B) PREVENCION DE LA RETROMBOSIS -Trombo arterial: ANTIAGREGANTES PLAQUETARIOS -Trombo venoso: ANTICOAGULANTES 3 FIBRINOLISIS OBJETIVO: Eliminar los trombos "patológicos" sin eliminar los "fisiológicos" que reparan las zonas de daño vascular. FIBRINOLISIS -Activador Tisular del Plasminógeno (tPA) • Liberado por las células endoteliales • Afinidad por plasminógeno 600x si está unido a fibrina • Se une a la fibrina y cataliza la conversión del plasminógeno en plasmina y la plasmina comienza a hidrolizar fibrina. • La plasmina también tiene afinidad por el fibrinógeno y los factores de coagulación V y VIII. • Si no encuentra substrato la plasmina es inactivada 4 FIBRINOLISIS -2-Antiplasmina • Une y neutraliza a la plasmina que no está unida a fibrina ((se une a los mismos sitios qque la fibrina). ) FIBRINOLITICOS 5 FIBRINOLITICOS ESTREPTOQUINASA (más barato) * Estreptococo -hemolítico • Forma un complejo con el plasminógeno facilitándose la conversión en plasmina. • Efecto trombolítico general e inespecífico (actúa también sobre plasminógeno libre * NO se inactiva por 2-antiplasmina: fibrinolisis sistémica. * V. media 15-25 minutos * E. adversos: hemorragias, reacciones alérgicas. FIBRINOLITICOS ANISTREPLASA (APSAC) *Complejo estreptoquinasaplasminógeno *Cierta selectividad sobre fibrina: menor efecto sistémico (?) *V. media más larga (1,5 horas) *Puede administrarse en bolo: uso extrahospitalario *Efectos adversos: hemorragias, reacciones alérgicas 6 FIBRINOLITICOS UROQUINASA • Origen humano • Actúa directamente sobre el plasminógeno. plasminógeno • Mayor afinidad por el plasminógenofibrina (selectividad por el plasminógeno del trombo) •V. media 15-20 minutos. •Complicaciones hemorrágicas. *En la práctica: no hay diferencias ni en eficacia ni en incidencia de complicaciones hemorrágicas con la estreptoquinasa. FIBRINOLITICOS SARUPLASA rscu-PA • Derivado de uroquinasa obtenido por ingeniería genética (Activador del plasminógeno tipo uroquinasa de cadena única) • Tiene gran afinidad por el plasminógeno-fibrina. • En presencia de una baja cantidad de plasmina se convierte en uroquinasa sobre la superficie de la fibrina) 7 FIBRINOLITICOS ACTIVADOR TISULAR PLASMINOGENO (rt-PA; Alteplasa (1) ó Duteplasa (2 cadenas) *Activador natural del plasminógeno plasminógeno, sobre todo una vez que éste está unido a la fibrina FIBRINOLITICOS ACTIVADOR TISULAR PLASMINOGENO (rt-PA; Alteplasa (1) o Duteplasa (2 cadenas) *Activador natural del plasminógeno, plasminógeno sobre todo una vez que éste está unido a la fibrina *Fisiológicamente su especificidad por la fibrina limita la formación sistémica de plasmina, pero durante la terapia antitrombótica se alcanzan altas concentraciones: riesgo de estado lítico sistémico *Eliminación hepática; v. media 3 minutos *E. adversos: hemorragias. No tiene capacidad antigénica 8 FIBRINOLITICOS NUEVOS FIBRINOLITICOS a) Pro-uroquinasa: Pro uroquinasa: *Mayor selectividad por fibrina: menos hemorragias *Vida media corta (4 min) b) Reteplasa: *fragmento fragmento del factor activador del plasminógeno *vida media más larga *más activo FIBRINOLITICOS NUEVOS FIBRINOLITICOS c) Tenecteplasa: *Mayor selectividad por fibrina: menos hemorragias *Aclaramiento más lento (4 min) *Produce menos hemorragias Eficacia clínica y seguridad no clara respecto a la alteplasa y estreptoquinasa, administración más cómoda y eleva mucho el coste del tratamiento 9 FIBRINOLITICOS EFECTOS ADVERSOS HEMORRAGIA 1) lisis de la fibrina de los trombos "fisiológicos" presentes en zonas de daño vascular 2) Estado lítico sistémico por la formación sistémica de plasmina (destruye la fibrina pero también otros factores de la coagulación). TRATAMIENTO: Antifibrinolíticos FIBRINOLITICOS CONTRAINDICACIONES -Cirugía Ci í en los l 10 días dí previos i (biopsias, (bi i punción ió de d vasos)) -Hemorragia gastrointestinal grave en los últimos 3 meses. -HTA -Pérdida Pérdida de sangre activa o transtornos hemorrágicos -ACVA previo o proceso intracraneal activo. 10 Limitaciones • Ventana temporal limitada. • Reacciones adversas: hemorragias. • Hospitales con unidades de ictus ¡¡¡Sólo un 4% de los pacientes que sufren un ictus se benefician de este tratamiento!!! ANTIFIBRINOLÍTICOS •Mecanismo de acción: – forman un complejo reversible con el plasminógeno-plasmina e inhiben la degradación de fibrina y fibrinógeno fibrinógeno. – se utilizan en caso de hemorragia por sobredosis de fibrinolíticos o para evitar hemorragias en pacientes de riesgo. 11 ANTIFIBRINOLÍTICOS •Acido -aminocaproico: análogo de la lisina que bloquea la unión de la plasmina a la fibrina y la desplaza. Vía oral o iv. •Ácido tranexámico: muy similar, vía oral o iv, 6-10 veces más potente, menos efectos adversos (náuseas, diarrea) •Ácido p-aminometilbenzoico p •Aprotinina: inhibe plasmina. Vía iv 12